Что такое ВПР плода: диагностика, причины
Беременность – прекрасный период в жизни каждой женщины – трепетное ожидание появления на свет нового человека. Каждую минуту мать внимательно прислушивается к своему ребенку, радуется каждому его движению, ответственно сдает все анализы и терпеливо ждет результатов. И любая женщина мечтает услышать, что ее ребенок абсолютно здоров. Но, к сожалению, эту фразу слышит не каждый родитель.
В медицинской практике существуют самые различные виды патологий плода, которые устанавливают в разные триместры беременности и ставят перед родителями серьезный вопрос, оставлять ребенка или нет. Проблемы с развитием могут быть двух типов: приобретенные и врожденные.
О разновидностях патологий
Как уже было сказано ранее, патологии бывают:
- Врожденные.
- Приобретенные.
Причиной отклонений могут быть как генетические, так и внешние факторы. Врожденные появляются еще на этапе зачатия, и при должной медицинской квалификации врача обнаруживаются на самых ранних сроках. А вот приобретенные могут появиться в любой момент развития плода, диагностируют их на любом этапе беременности.
Врожденные патологии и их разновидности
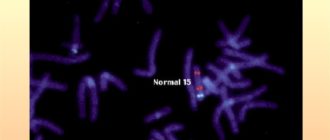
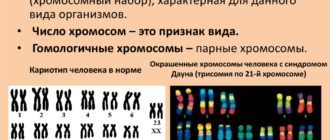
Все ВПР плода, связанные с генетикой, врачи называют трисомиями. Появляются они на первых этапах внутриутробного развития и означают отклонения от количества хромосом у ребенка. Такими патологиями являются:
- Синдром Патау. При таком диагнозе наблюдается проблема с 13 хромосомой. Проявляется данный синдром разнообразными пороками развития, многопалостью, глухотой, идиотией и проблемами с репродуктивной системой. К сожалению, дети с таким диагнозом имеют мало шансов дожить до годовалого возраста.
- Синдром Дауна – печально известный диагноз, который уже много лет вызывает сильный резонанс в обществе. Дети с данным синдромом имеют специфическую внешность, страдают от слабоумия и задержек роста. Нарушения возникают с 21 хромосомой.
- Синдром Эдвардса в большинстве случаев заканчивается летальным исходом, только 10% новорожденных доживают до года. Из-за патологии 18-й хромосомы дети рождаются с заметными внешними отклонениями: маленькие глазные щели, деформированные раковины ушей, миниатюрный рот.
В отдельную категорию попадают синдромы, обусловлены проблемами с половыми хромосомами. К ним причисляют:
- Синдром Клайнфельтера – характерен для мальчиков и выражается умственной отсталостью, бесплодием, половым инфантилизмом и отсутствием волос на теле.
- Синдромом Шерешевского-Тернера страдают девочки. Наблюдается низкорослость, нарушения соматической системы, также бесплодие и другие разлады репродуктивной системы.
- Полисомии по Х- и У-хромосомам выражаются небольшим снижением интеллекта, развитием психозов и шизофренией.
Иногда врачи диагностируют такое нарушение, как полиплоидия. Такие нарушения сулят плоду летальный исход.
Если причина патологии плода в генных мутациях, то ее уже невозможно вылечить или что-то исправить.
Рождаясь, дети просто обязаны с ними жить, а родители, как правило, жертвуют многим, чтобы обеспечить им достойное существование.
Безусловно, есть великие примеры людей, которые даже с диагнозом синдрома Дауна прославились на весь мир своим талантом. Однако нужно понимать, что это скорее – счастливые исключения, нежели распространенные случаи.
Если говорить о приобретенных ВПР
Случается и такое, что ВПР плода диагностируют у здорового генетически ребенка. Причина в том, что отклонения могут развиваться под влиянием самых разнообразных внешних факторов.
Чаще всего это заболевания, перенесенные матерью в период вынашивания чада, вредная экологическая обстановка или же нездоровый образ жизни родителей.
Такие приобретенные патологии могут «ударить» по абсолютно любой системе в организме плода.
К самым популярным расстройствам можно отнести следующие патологии:
- Порок сердца.
- Проблемы непосредственно с внутренними органами (их деформация или даже частичное или полное отсутствие. Например, иногда встречается и ВПР почки плода. В зависимости от тяжести отклонения есть возможность решить ситуацию с помощью современных достижений медицины. А вот ВПР легких плода нередко заканчивается гибелью малыша), а также нарушения с конечностями и другими частями тела. Часто в таких ситуациях страдает головной мозг.
- Часто патологии затрагивают лицевой скелет, образуя анатомические деформации его структуры.
- Мозговые гипо- и гипервозбудимости выражаются в активности малыша, в тонусе мышц и в его поведении. Такие патологии отлично лечатся, благодаря современной медицине.
Впр без определенной причины
К приобретенным отклонениям также можно отнести те патологии, причины которых остаются загадкой для врачей:
- Многоплодность (самые известные случаи – рождения сиамских близнецов).
- Отклонения плаценты (гипер- и гипоплазии, связанные с ее весом).
- Много- или маловодие внутриутробной жидкости.
- Патологии пуповины (разношерстные случаи от вариаций в длине до проблем с узлами и прикреплениями. Встречается также тромбоз или киста – все это может привести к смерти ребенка).
Любая из этих патологий требует ответственного подхода к наблюдению за плодом. Чтобы родители никогда не услышали страшного заключения врача, в период предполагаемого зачатия и вынашивания будущего члена семьи следует по максимуму исключить из своей жизни все негативные факторы, которые могут послужить причиной для патологии.
Каковы причины ВПР плода?
Чтобы защитить своего будущего ребенка от отклонений, необходимо сначала разобраться, что же может послужить причиной для нарушений развития малыша. Предупреждение ВПР плода включает в себя обязательное исключение всех возможных факторов, провоцирующих генетические или приобретенные изменения.
- Чаще всего причиной аномалий становятся отклонения, передающиеся по наследству. Если в семейной истории болезни были зафиксированы подобные случаи, то в период планирования беременности нужно обязательно проконсультироваться с врачом и сдать анализы.
- Вредные условия окружающей среды – нередкая причина генных и приобретенных мутаций.
- В период беременности будущие мамочки должны беречь себя, ведь перенесенные вирусные и бактериальные болезни могут стать отправной точкой для развития отклонений.
- Часто нарушения обусловлены неправильным образом жизни, курением, алкоголизмом и проч.
Важность пренатальной диагностики
Многие узнают, что такое ВПР плода при беременности, только после пренатальной диагностики. Такая мера является необходимой для вынашивания здорового малыша. Итак, почему такой осмотр очень важен и как он проводится?
Когда осуществляется диагностика ВПР плода, первым делом делают скрининг патологии – комплекс процедур, которые проходит каждая будущая мама на сроке в 12, 20 и 30 недель. Другими словами – это ультразвуковое обследование. Печальная статистика говорит о том, что многие узнают, что такое ВПР плода на УЗИ. Немаловажным этапом проверки являются обширные анализы крови.
Кто входит в группы риска?
Специалисты выделяют особую группу женщин, которые имеют высокий процент риска родить нездорового ребенка. При первом же осмотре у них берут кровь на анализы и назначают глубокую диагностику на возможное наличие паталогий. Чаще всего слышат диагноз ВПР плода будущие матери, которые:
- Возрастом старше 35.
- Получают серьезное медикаментозное лечение в период беременности.
- Попали под радиационное облучение.
- Уже имели опыт беременности ребенком с отклонениями или если у них есть родственник с генетическими аномалиями.
- В анамнезе есть выкидыши, замершие беременности или мертворождения.
О прогнозах
Со стопроцентной точностью без необходимых медицинских обследований поставить диагноз не сможет ни один компетентный врач. Даже после получения заключения специалист дает только рекомендации, а решение остается за родителями.
При аномалиях, которые неизбежно повлекут за собой смерть ребенка (а в некоторых случаях и опасность для жизни матери), предлагают сделать аборт. Если дело ограничивается лишь малозаметными внешними аномалиями, тогда вполне можно будет обойтись пластической операцией в будущем.
Диагнозы не поддаются обобщению и целиком и полностью индивидуальны.
Правильно поступить можно только после рациональных обдумываний, взвесив на чаше весов все «за» и «против».
Вывод
При незначительных аномалиях и мутациях, с которыми ребенок сможет жить полноценной жизнью, своевременная медицинская помощь и современные достижения науки творят чудеса. Ни в коем случае нельзя падать духом и всегда стоит надеяться на лучшее, всецело положившись на профессиональное мнение врача.
Впр плода – врожденные пороки развития: причины, диагностика, оптимальный срок для выявления
Существует несколько классификаций врожденных пороков развития:
- по причине возникновения;
- по периоду формирования;
- по характеру нарушений.
ВПР бывают генетически обусловленными, при которых нарушение возникает из-за хромосомных аномалий, и приобретенными в результате внешних воздействий.
В зависимости от периода возникновения патологии выделяют:
- гаметопатии — аномалии, образовавшиеся в половых клетках мужчины и женщины;
- бластопатии — изменения, произошедшие с бластоцистой в первые 2 недели гестации;
- эмбриопатии — патологии, возникшие у эмбриона до 11 недели гестации;
- фетопатии — внутриутробные отклонения в формировании плода, произошедшие с 11 недели беременности и до рождения ребенка.
ВПР плода бывают изолированными, когда аномалии касаются одного органа, и системными, когда происходит нарушение целой системы органов. Также встречаются множественные пороки развития, затрагивающие различные сферы организма.
По изменениям, произошедшим с органом, выделяют следующие пороки:
- агенезия — отсутствие органа;
- аплазия — недоразвитость органа;
- гипоплазия — недоразвитость или малый размер;
- гиперплазия — увеличенный размер;
- гетеротопия — размещение клеток, тканей или целых органов в неположенных для них местах.
Причины ВПР
Причины развития 40-60% пороков остается невыясненными. 10-13% аномалий появляются под воздействием тератогенных факторов, 12-25% имеют генетические предпосылки. 20-25% ВПР обусловлены комплексом причин.
Наиболее распространенные причины возникновения врожденных пороков развития плода:
- Хромосомные. Один из родителей или оба могут являться носителями дефектного гена, с которым сопряжено передающееся по наследству заболевание, например гемофилия. Возникают сбои в формировании хромосомного набора плода, это приводит к таким недугам, как синдром Дауна, синдром Эдвардса, синдром кошачьего крика.
- Медикаментозные. Во время беременности прием многих лекарственных средств запрещен. Антибиотики из группы тетрациклинов вызывают нарушения закладки зубов, а сульфаниламиды приводят к патологиям ЦНС.
- Инфекционные. Инфекции (краснуха, цитомегаловирус, ветрянка, герпес), перенесенные матерью в период гестации, оказывают тератогенное воздействие.
- Употребление психоактивных веществ. Алкоголь, никотин, наркотики — все это влияет на закладку органов плода. Алкоголизм приводит к развитию фетального алкогольного синдрома.
- Ионизирующие. Воздействие радиоактивного излучения вызывает мутации в клетках.
- Токсические. Женщинам, работающим на вредном производстве, лакокрасочных заводах, предприятиях по производству бытовой и промышленной химии, следует в период планирования и во время беременности сменить место работы.
- Нутриентные. Могут быть обусловлены нехваткой витаминов и микроэлементов, например фолиевой кислоты, омега-3, йода, кальция.
Факторы риска
В зоне риска находятся следующие категории женщин:
- старше 35 лет и моложе 16 лет;
- женщины, злоупотребляющие алкоголем и принимающие наркотики;
- пациентки с хроническими заболеваниями органов репродуктивной сферы, эндокринной, опорно-двигательной, сердечно-сосудистой, кроветворной, мочевыводящей систем, ЖКТ, ЦНС;
- женщины из низших социальных слоев — у них возрастает риск возникновения инфекционных недугов и ИППП, так как они не имеют возможности полноценно питаться;
- работницы детских учреждений — они часто контактируют с детьми, больными ветрянкой или краснухой;
- работницы предприятий с вредным производством;
- матери, у которых предыдущие дети имеют диагноз ВПР;
- женщины, перенесшие несколько абортов или выкидышей;
- имеющие в роду больных наследственным патологиями.
Диагностика пороков развития плода
Пренатальная диагностика обязательна для всех беременных. При нормальном течении гестации скрининговое обследование делают трижды: на сроках в 10-12, 20-22, 30-32 недели. Диагностика включает в себя УЗИ, общий и биохимический анализ крови и мочи, анализ на гормоны, ЭКГ. С помощью УЗИ могут обнаружить отклонения в развитии плода и назначить более узкие, специальные исследования.
Женщинам из зоны риска назначают следующие диагностические процедуры, которые могут выявить генетические аномалии и внутриутробные инфекции плода:
- биопсия ворсин хориона — оптимальный срок 11-12 неделя;
- амниоцентез — забор и исследование околоплодных вод для выявления патологий ЦНС плода и хромосомных ВПР;
- плацентоцентез — диагностика тканей плаценты, проводится с 12 по 22 недели;
- кордоцентез — инвазивная методика анализа пуповинной крови.
Показания к прерыванию беременности
Аномалии внутриутробного развития плода бывают разных степеней тяжести, некоторые из них несовместимы с жизнью, другие требуют постоянного медицинского наблюдения и поддержки, третьи можно исправить хирургическим путем после рождения. Если порок развития у плода несовместим с жизнью, приведет к вегетативному состоянию или значительно ухудшит качество жизни ребенка, родителям предлагают прервать беременность.
Показания для аборта:
- перенесенные инфекционные заболевания на ранних сроках беременности, которые вызывают множественные пороки развития у плода — краснуха, сифилис, ветрянка, цитомегаловирус (см. также: ветрянка у беременной: последствия для плода);
- нехватка органов или лишние органы;
- деформации внутренних органов или костно-мышечной системы;
- гибель плода вследствии ВПР;
- хромосомные аномалии.
В некоторых случаях последнее слово остается за матерью. Например, при обнаружении синдрома Дауна у плода врачи могут рекомендовать аборт, но женщина вправе отказаться и родить ребенка. Абсолютными показаниями для аборта являются:
- отсутствие обоих легких или почек;
- акрания;
- анэнцефалия;
- синдром Патау;
- синдром Эдвардса;
- циклопия.
Методы лечения
Можно ли вылечить врожденные пороки развития плода? К сожалению, статистика неутешительна. Четверть детей погибает в течение первого года жизни. 25% детей могут прожить достаточно долго, но при этом имеют тяжелейшие физические, умственные и психические отклонения. Они не могут обходиться без круглосуточной медицинской помощи и приема лекарств.
Лишь 5% аномалий поддаются лечению. Как правило, терапия предполагает хирургическое вмешательство. Благоприятный прогноз наблюдается у маленьких пациентов с такими патологиями:
- альбинизм;
- атрезия заднего прохода;
- атрезия пищевода;
- волчья пасть;
- врожденный вывих бедра;
- заячья губа;
- косолапость;
- пилоростеноз;
- полидактилия;
- полителия;
- синдактилия;
- эктродактилия;
- эписпадия.
Врожденные аномалии развития плода: причины
Медики различают три вида рассматриваемых патологий. Если речь идет о неправильном развитии органа или части тела, то говорят о мальформациях.
К этой категории относятся врожденные пороки сердца, расщелина позвоночника, детский церебральный паралич, муковисцидоз, анемия и мышечная дистрофия. При механическом повреждении части плода, который до этого развивался нормально, диагностируют различные виды деформаций.
Главным примером такой патологии является косолапость. Если происходит аномальное развитие костной, нервной, соединительной ткани, то врачи обычно говорят о дисплазии.
Некоторые аномальные явления в развитии плода являются результатом мутаций, то есть присутствия у него дефектных генов. Они бывают наследственными или возникают спонтанно при образовании половых клеток. К этой же категории причин относятся и хромосомные аномалии. Нередко врожденный дефект является результатом взаимодействия нескольких генов с каким-либо средовым фактором.
Причиной врожденных аномалий у плода может стать радиоактивное излучение, отравление ядами и химикатами, прием сильнодействующих лекарственных средств мамой в период беременности. Плод может неправильно развиваться из-за аномального положения в матке. Так, при подвертывании стопы у малыша развивается косолапость.
Неполноценное питание действует как тератогенный фактор при дефиците в организме матери некоторых важных микроэлементов, как правило, цинка. Это ведет к возникновению врожденных дефектов развития нервной системы (гидроцефалии), искривления позвоночника, пороков сердца, расщелиня неба, микро- и анафтальмии.
Среди биологических факторов врожденных пороков развития плода особое значение придается вирусам цитомегалии и краснухи.
У детей, которые инфицированы цитомегаловирусом, могут наблюдаться: низкий вес при рождении, желтуха и гепатит новорожденных, микроцефалия, тромбоцитопения, паховая грыжа, поликистоз почек, атрезия желчных протоков.
При заболевании краснухой в первом триместре беременности может развиться эмбриопатия, которая проявляется микрофтальмией, субтотальной катарактой, глухотой, пороками сердца.
Наконец, большое значение в появлении врожденных пороков развития плода имеет алкоголизм родителей и курение. Если мать злоупотребляет алкоголем в период беременности, то это может вызывать у ребенка формирование фетального алкогольного синдрома; курение может привести к отставанию физического развития ребенка.
СКРИННИНГ ВО ВРЕМЯ БЕРЕМЕННОСТИ – ТРОЙНОЙ ТЕСТ
АФП — основной компонент жидкой части крови (сыворотки) формирующегося плода. Этот белок вырабатывается желточным мешком и печенью плода, выходит в амниотическую жидкость с его мочой, попадает в кровь матери через плаценту и всасывается плодными оболочками.
Исследуя кровь из вены матери, можно судить о количестве альфа-фетопротеина, вырабатываемого и выделяемого плодом. АФП обнаруживается в крови матери с 5—6-й недели беременности. Количество АФП в крови матери изменяется при более массивном выбросе этого компонента.
Так, при незаращении каких-либо участков нервной трубки большее количество сыворотки младенца выливается в амниотическую полость и попадает в кровь мамы.
17 неделя беременности. Развитие и внешний вид плода. Патологии

Беременность – самый прекрасный и волнительный период в жизни женщины. Между малышом и мамой устанавливается тесная взаимосвязь, и их организмы функционируют как единое целое. Но гораздо важнее связь эмоциональная, что возникает именно на этом сроке, и причина тому – развитие нервной системы и органов чувств малыша.
17 недель – это начало пятого акушерского месяца, в нём, как и в лунном, 28 дней. «Возраст» плода – 14 недель. Отчёт ведётся от первого дня последней менструации, и в первые 2 акушерские недели беременности как таковой ещё нет. Эмбриональный срок всегда меньше акушерского.
Внешний вид и размеры плода. Развитие систем органов
На 17 неделе плод по размерам перерастает плаценту. Она похожа на блин, пронизанный сетью кровеносных сосудов, толщиной 2 сантиметра и весит 400-450 граммов. Ребенок размером с крупный гранат и уместится на ладони взрослого человека. Его вес – 140-160 граммов.
Внешний вид
- Под кожей малыша начинает закладываться жировая ткань. Это бурый жир, он обеспечивает терморегуляцию. В его клетках содержится много митохондрий, из-за них он и приобретает коричневый цвет. Бурый жир есть только у плода и новорожденного, после рождения он быстро сгорает и заменяется подкожно-жировой клетчаткой. На данном сроке белого жира в коже маленького человечка содержится около 1%, он локализован между лопаток, на щеках, вокруг печени и почек. К моменту рождения доля белого жира составит более 60%. Из-за него кожа ребенка посветлеет, станет розовой и гладкой.
- Но пока кожный покров красный, покрыт многочисленными складочками и пушистыми волосками — лануго. Они необходимы для сохранения первородной смазки, вещества белого или кремового цвета, что защищает кожу от воздействия околоплодных вод и участвует в процессе терморегуляции. Обычно эти волоски пропадают ещё до рождения, иногда их можно наблюдать у недоношенных новорожденных.
Лануго
- На сроке 17 недель кожа малыша становится четырехслойной. Появляются потовые железы.
- Конечности тонкие, но начинают приобретать пропорциональность. Ножки удлиняются. На пальчиках уже появились ноготки, а на подушечках пальцев – уникальный узор – папиллярные линии.
- Голова покрыта тонкими бесцветными волосками. Черты личика приобрели индивидуальность. Есть мимика, малыш улыбается, гримасничает. Движения эти непроизвольные. Идёт становление нервной системы и тренировка мышц.
Зрение
Глаза и зрительный нерв сформированы, но зрение отсутствует. Глазные яблоки прикрыты веками, на них уже подрастают реснички. Малыш улавливает яркий свет, поворачивает голову к его источнику. Глаза двигаются под веками.
Физиологи считают, что таким образом тренируются глазодвигательные мышцы, а неонатологи придерживаются мнения, что это реакция на сновидения. Мозг усиленно работает, и сновидения являются результатом его работы, но достоверно неизвестно, что снится крошечному человечку. К 17 неделе беременности время сна сокращается, кроха всё чаще бодрствует.
Вкус
Ребенок чувствует вкус. Он заглатывает околоплодные воды, но может и выплюнуть их по собственному желанию. Если мама съест что-нибудь кислое, то малыш морщится.
Обоняние
Обоняние неразвито, поскольку отсутствует носовое дыхание. Плод окружён водой, а кислород получает из крови матери.
Слух
Слуховая система достаточно сформирована. Ребёнок слышит звуки, голоса, узнаёт их. Крайне важно разговаривать с ним, слушать спокойную, приятную музыку, читать книжки, советоваться и рассуждать.
Необходимо привлекать к разговорам и папу, так сыночек или дочка вскоре начнет узнавать и его голос. Резкие, громкие звуки пугают кроху. Маме надо постараться исключить посещение шумных мероприятий.
Малыш ощущает все эмоции и настроение мамы, а значит, беременной нельзя нервничать и расстраиваться.
Малютка слышит не только звуки снаружи, но и внутренние шумы: биение сердца матери, звук крови, текущей по сосудам, работу пищеварительной системы.
Тактильные ощущения
Повышается чувствительность кожи, особенно в области живота и ягодиц. Это тесно связано с развитием нервной системы. При ходьбе матери плод покачивается, соприкасается со стенками матки, происходит стимуляция кожи, развиваются тактильные ощущения, сигналы от кожных рецепторов поступают в головной мозг.
Малыш уже неплохо управляет телом. Он поднимает и поворачивает головку, разгибает ручки в локтях. Пальчики чаще сжаты в кулачки, но иногда распрямляются. Временами он сосёт свой кулачок осознанно, по собственной воле, а не потому, что он случайно оказался у него во рту. Ребёнок осязает окружающую его среду, может отталкиваться от стенок матки, ощупывать их.
Женщина может впервые почувствовать движение маленькой жизни внутри себя. Но для сильных толчков пока не время. Малыш еще слишком слаб, его прикосновения похожи на порхание бабочки или поглаживание мягкой кошачьей лапки.
Нервная система
Развивается кора головного мозга, появляются первые бороздки и извилины. Совершенствуется координация движений. Формируются рефлексы. При громких звуках малыш пугается, сжимается в комочек. Ребёнок любознателен, активно изучает окружающий его мир. Он сжимает пуповину, тянет ручки и ножки в рот, ощупывает себя и стенки матки.
Сердечно-сосудистая система
Сердце становится четырехкамерным. Теперь оно отличается лишь наличием овального окна и артериального протока, которые необходимы для внутриутробного дыхания плода. Сердце перекачивает за сутки более 23 литров крови.
Завершается формирование проводящей системы, теперь сердечная мыщца сокращается автономно, независимо от центральной нервной системы. Частота сердечных сокращений крохи от 150 до 170 ударов в минуту.
Это почти в 2 раза больше, чем у мамы.
На приеме у врача сердечко малыша уже хорошо прослушивается стетоскопом через брюшную стенку матери.
Сеть кровеносных сосудов разветвляется, что способствует лучшему снабжению тканей кислородом и питательными веществами. В крови уже содержатся все необходимые клетки: эритроциты, лейкоциты и тромбоциты.
Пищеварительная система
Достаточно сформирована. Ребёнок заглатывает за сутки до 400 мл околоплодных вод, это необходимо для формирования слизистой кишечника. Иногда возникает икота. Женщина ощущает её как несильные толчки в животе, но вреда ребенку она не приносит.
Из эпителия и взвешенных частиц амниотических вод в кишечнике образуются первые частички мекония – первородного кала. Желчный пузырь производит желчь, из-за неё меконий окрашивается в черно-зеленый цвет.
Печень, помимо пищеварительной функции, участвует в кроветворении.
Выделительная система
Почки сформированы, но работают лишь на треть. Этого достаточно для эффективной фильтрации крови и предотвращения потерь белка и углеводов. Мочеиспускание происходит каждые 45 минут. Ребенок выделяет мочу в околоплодные воды, но это неопасно, амниотическая жидкость обновляется до 10 раз в день. Все вредные вещества уходят с током крови матери.
Гуморальная регуляция
Надпочечники выделяют гормоны. Начинает функционировать гипофиз. В крови появляются иммуноглобулины и интерферон. Теперь ребенок может противостоять инфекциям. Хотя болеть будущей маме крайне нежелательно.
Половая система
У девочек уже есть матка и яичники, а у мальчиков продолжается развитие предстательной железы. Формируется половой член, его уже можно разглядеть на УЗИ.
Яички лежат в брюшной полости, в них появляются первые незрелые сперматозоиды. У девочек появляется клитор.
На сроке 17 недель он имеет непропорционально крупный размер, из-за этого возможны ошибки при определении пола будущего ребенка.
Дыхательная система
Активно развиваются бронхи. Они делятся на сеть тонких бронхиол, ветвятся и по виду становятся похожими на дерево. Совсем скоро на конце каждой бронхиолы появится лёгочный пузырёк – альвеола.
Но пока лёгкие не готовы к выполнению своей функции. Они представляют собой плотную железистую ткань.
Хотя ребёнок уже совершает дыхательные движения, так он тренирует диафрагму и межреберную мускулатуру.
Костная система
На 17 неделе начинается минерализация костей. Они приобретают твердость. В зачатках молочных зубов формируется дентин, а под молочными идёт закладка постоянных.
Опасности 17 недели. Патологии беременности. Рекомендации
17 недель беременности считаются самым безопасным сроком: волнения первых недель позади, ранний токсикоз отступает, а животик ещё не мешает. Но в этот период необходимо соблюдать все рекомендации врачей и следить за состоянием здоровья.
На этом сроке беременные проходят тройной тест – пренатальный скрининг с целью выявления хромосомных патологий плода. По содержанию в крови ХГЧ, АФП, свободного эстриола и на основании данных УЗИ врач рассчитывает риск обнаружения у ребёнка хромосомных нарушений.
Патологии плода на сроке 17 недель. Хромосомные аберрации
С возрастом повышается риск рождения ребёнка с синдромом Дауна, синдромом Эдвардса и Патау, дефектом нервной трубки и другими генетическими патологиями. Курение и употребление алкоголя, наличие соматических заболеваний у женщины усугубляет ситуацию. Помимо генетических нарушений возможно возникновение и других патологий.
Предлежание плаценты
Если плацента расположена так, что закрывает зев матки, родоразрешение будет возможным только путём кесарева сечения. Но на данном сроке такая патология не угрожает ребенку.
Замершая беременность
Под воздействием губительных факторов беременность перестает развиваться. Плод погибает, но отторгается не сразу. Тогда говорят о замершей беременности.
Причины гибели плода:
- нарушения гормонального баланса, недостаток прогестерона;
- резус-конфликт матери и ребенка;
- другие нарушения в работе иммунитета матери, когда её организм воспринимает ребенка как чужеродного агента;
- патологии развития плода;
- неблагоприятные условия жизни женщины;
- инфекции.
Замершую беременность бывает непросто распознать самостоятельно. Диагностировать её может только врач. Косвенными признаками являются:
- длительное отсутствие шевелений плода;
- сукровичные, кровянистые или коричневые выделения с неприятным запахом;
- отсутствие признаков беременности – токсикоза, набухания груди;
- несоответствие размеров живота и срока беременности;
- боль внизу живота и пояснице.
Выкидыш
Если отторжение плода уже произошло, то развивается состояние, угрожающее жизни не только ребенка, но и матери. Особенно опасен неполный выкидыш, когда части плодных оболочек остаются в полости матки. В любом случае показано незамедлительное обращение за медицинской помощью.
Выкидыш бывает искусственным, вызванным медицинским вмешательством, то есть абортом. Либо самопроизвольным.
Самопроизвольный выкидыш начинается с резких болей внизу живота и пояснице, обильного кровотечения, повышения тонуса матки. Затем происходит открытие шейки матки. Причины выкидыша и замершей беременности идентичны.
Профилактика
Для предупреждения неблагоприятного исхода беременности следует уже на этапе её планирования позаботиться о своём здоровье.
Рекомендации:
- Выявление и лечение скрытых патологий у женщины до начала беременности.
- Ведение размеренного и здорового образа жизни.
- Генетическое обследование совместно с супругом и последующая консультация генетика.
- При выкидыше в анамнезе – восстановительная терапия и позитивный настрой.
Заключение
17 неделя беременности – один из лучших периодов. При нормальном течении беременности женщина не испытывает никакого дискомфорта. Токсикоз первого триместра отступил, угрозы миновали. А домашние отмечают, что мама посвежела и похорошела. Самое время наслаждаться своим положением и настраиваться на появление на свет ещё одного, уже любимого человечка.
Что такое ВПР плода при беременности. Диагностика ВПР во время беременности
Женщина ждет от беременности только положительных моментов, но ее надежды, к сожалению, не всегда оправдываются. Несмотря на все достижения современной медицины, вынашивание ребенка во многом остается непредсказуемым мероприятием. Речь идет о ВПР — врожденных пороках развития плода. В результате этого серьезного осложнения ребенок становится инвалидом или погибает.
Появление на свет больного малыша — жестокий удар для родителей. Частота рождения деток с врожденными отклонениями в развитии пугающая: только в нашей стране 5 — 6 случаев на 1000 младенцев.
Предугадать развитие такой патологии специалисты пока не в силах.
Образ жизни родителей, наличие или отсутствие у них вредных привычек, уровень материального достатка никак не влияет на вероятность появления в семье особенного ребенка.
Что такое ВПР плода при беременности: классификация
Внутриутробные дефекты развития классифицируют по нескольким видам:
- наследственные. Такие заболевания плод приобретает в результате генной мутации. Наследственный «багаж» ребенка всегда меняется, когда в структурах, отвечающих за хранение и передачу генетической информации, случается непредвиденная поломка. Тогда на свет появляются детки, страдающие синдромом Дауна, синдромом Эдвардса и пр.;
- врожденные. Патологические метаморфозы в развитии плода во время беременности происходят под влиянием внешних факторов (например, будущая мама плохо кушает или неудачно упала). Пострадать при этом могут любые органы ребенка. Сюда относят пороки сердечно-сосудистой системы, деформации в области лица и челюсти, недоразвитие головного мозга;
- многофакторные. По данным о ВПР при беременности специалисты в области медицины пришли к выводу, что в большинстве случаев природа внутриутробных отклонений комбинированная, поскольку обусловлена как наследственными, так и генетическими факторами.
Впр при беременности: перечень заболеваний
Самыми распространенными дефектами развития в утробе матери считают следующие:
- аплазия — у плода нет какой-либо части тела или органа;
- дистопия — орган, ткань или группа клеток обнаруживаются там, где не должны располагаться (например, обе почки развиваются не друг напротив друга, а рядом);
- эктопия — орган «выглядывает» наружу или смещен в другую полость тела;
Брюшная эктопия сердца
- гипотрофия, гипоплазия — угрожающе низкая масса тела ребенка, недоразвитость;
- гипертрофия, гиперплазия — какой-либо орган сильно увеличивается в размере;
- атрезия — сращивание естественных отверстий и каналов;
- срастание парных органов (например, сращение почек);
- стеноз — уменьшение просвета каналов и отверстий какого-либо органа;
- гигантизм — большой рост, увеличение конечностей, а также отдельных органов в размере;
- дисхрония — замедленное или ускоренное протекание процессов развития плода.
Одни и те же пороки проявляются в разной степени, что зависит от расположения участка, на котором произошел генетический сбой, а также от длительности и силы воздействия токсинов на плод.
Будущая мама, которая подверглась вредоносному действию токсических веществ, может произвести на свет совершенно здорового малыша.
Риск ВПР у будущих детей этого младенца при этом остается, поскольку бессимптомных генетических поломок не бывает и рано или поздно они все равно дают о себе знать.
От чего появляются ВПР при беременности
Изучением врожденных пороков развития у плода в утробе матери занимается широкий круг научных представителей в лице генетиков, эмбриологов, неонатологов, специалистов пренатальной диагностики.
Причин появления ВПР довольно много, поэтому в некоторых случаях выделить какой-то один провоцирующий фактор невозможно. Ряд патологий, например, синдром Дауна, Патау, Эдвардса, гемофилия, дальтонизм, вызван ошибкой в хромосомном наборе одного или обоих родителей.
Генные мутации заложены в основу наследственных отклонений.
Врожденные пороки развития плод приобретает в результате вредного воздействия тератогенных факторов. Наиболее существенные отклонения развиваются в так называемые критические периоды становления малыша. В настоящее время ученые располагают исчерпывающей информацией относительно следующих тератогенных факторов:
- медикаментозные, когда беременная принимает лекарства, запрещенные в ее положении;
- инфекционные, когда больная мать заражает плод корью, краснухой, цитомегаловирусом, ветряной оспой;
- ионизирующее излучение;
- зависимость матери от никотина и алкоголя (пагубная привычка провоцирует развитие тяжелого алкогольного синдрома у ребенка, который чаще всего несовместим с жизнью);
- токсические и химические (если будущая мама вынуждена трудиться на вредном производстве);
- дефицит витаминов и прочих полезных веществ (например, отсутствие фолиевой кислоты и полиненасыщенных кислот Омега-3 в нужном объеме приводит к аномалиям развития головного мозга).
Все ученые сходятся во мнении, что ВПР часто возникают при наличии наследственного фактора. Если у матери, отца или близких кровных родственников ребенка были врожденные отклонения в развитии, то риск произвести на свет больное потомство увеличивается в несколько раз.
Критические периоды внутриутробного развития ребенка
Чтобы превратиться в полноценного человека, плоду в среднем требуется 38 — 42 недели. На протяжении 9 месяцев ребенок находится под надежной защитой плаценты и иммунитета матери.
Однако врачи выделяют 3 наиболее опасных периода гестации, во время которых малыш особенно чувствителен к действию вредоносных агентов.
В эти моменты женщине рекомендуют относиться к своему состоянию с удвоенным вниманием.
Первый опасный срок — это 7 — 8 день после зачатия, когда перед эмбрионом стоит ответственная задача внедрения в эндометрий матки. Следующий критический период ограничивается 3 — 7 и 9 — 12 неделями беременности, когда формируется детское место. Болезнь или пагубное влияние тератогенного фактора в эти дни не пройдут даром для ребенка.
Последний критический отрезок времени длится с 18 по 22 неделю. У плода как раз закладываются нейронные связи головного мозга, начинает функционировать система кроветворения. По отзывам врачей, на УЗИ после 22 — 23 недели беременности часто обнаруживается ВПР, которые впоследствии спровоцируют задержку умственного развития ребенка.
Риск ВПР при беременности со стороны матери и плода
Основные факторы риска развития внутриутробных аномалий у плода со стороны матери такие:
- возраст старше 35 лет — ребенку грозят нарушения по части генетики;
- возраст младше 16 лет — младенец рискует появиться на свет недоношенным;
- плохие условия жизни чреваты различными инфекциями, кислородным голоданием плода, его недоношенностью и ЗПР;
- дефицит фолиевой кислоты — пострадает нервная система плода;
- употребление спиртных напитков, наркотиков, курение приведет к фетальному алкогольному синдрому, задержке психического и физического развития в утробе матери, синдрому внезапной детской смерти после рождения;
- заражение инфекцией (ветрянкой, краснухой, герпесом, токсоплазмозом) — ребенок рискует заполучить ВПР, воспаление легких, энцефалопатию;
- артериальная гипертензия матери вызывает удушение плода;
- при многоводии у малыша возникают отклонения в развитии ЦНС, нарушения в развитии ЖКТ и почек;
- нарушение функциональности щитовидной железы — у ребенка может появиться зоб, тиреотоксикоз, гипотериоз;
- патологии почек у матери вызывают такие последствия для плода, как нефропатия и мертворождение;
- болезни легких и сердца матери очень опасны из-за вероятности врожденных пороков сердца, задержки внутриутробного развития и недоношенности у ребенка;
- тяжелая форма анемии — причина задержки внутриутробного развития и рождения мертвого ребенка.
Факторы риска со стороны ребенка следующие:
- предлежание — кровоизлияние в мозг, ВПР, внутриутробное увечье;
- многоплодная беременность — удушье, недоношенность, фето-фетальный трансфузионный синдром;
- задержка внутриутробного развития — ВПР, удушье, рождение мертвого ребенка.
Во время рождения младенца также подстерегает опасность:
- из-за преждевременных стремительных родов малыш может задохнуться;
- если роды ожидались еще 2 недели назад, но женщина до сих пор в положении, ребенку грозит асфиксия, также он может родиться мертвым;
- затянувшиеся роды тоже могут закончиться удушьем младенца или его смертью.
Впр при беременности: узи и другие методы исследования
Первым и основным этапом пренатальной диагностики пороков развития и генетических мутаций плода являются скрининги. Важное обследование назначают будущей маме на сроке 10-12, 20-22 и 30-32 недель. В рамках этого анализа кровь беременной проверяют на биохимические сывороточные маркеры хромосомных поломок.
По результатам исследования делают вывод о наличии либо отсутствии у малыша хромосомных патологий. УЗИ используют в качестве дополнительного способа диагностики, чтобы оценить физическое состояние плода. По одному только УЗИ ВПР может быть выявлено не всегда, поэтому результаты скринингов и ультразвуковой диагностики должны анализироваться совместно.
Отрицательные результаты скрининга нельзя воспринимать как стопроцентную гарантию патологии. Это всего лишь подозрение на ВПР при беременности, на основании которого определяют группу высокого риска среди будущих мам. В случаях, когда у врачей нет достаточной информации, чтобы точно ответить на вопрос о наличии генетических отклонений у ребенка, прибегают к инвазивным методам диагностики:
- биопсия хориона — генетические аномалии у малыша выявляются на основе анализа ворсинок хориона. Исследование проводят в промежутке с 11 по 12 неделю беременности;
- амниоцентез — исследование околоплодных вод. Благодаря этому анализу в 1 триместре беременности можно обнаружить гиперплазию коры надпочечников, а во 2 триместре — нарушения в развитии ЦНС и различные хромосомные поломки;
- плацентоцентез — это анализ фрагментов детского места. Назначают с 12 по 22 неделю беременности, чтобы выявить проблемы генетического характера.
- кордоцентез — исследование пуповинной крови для определения степени подверженности ребенка генным мутациям и инфекциям.
Получить консультацию генетика в обязательном порядке должны будущие мамы:
- уже отметившие 35-летие;
- имеющие детей с нарушениями психического и физического развития;
- пережившие в прошлом рождение мертвого ребенка, замершую беременность, выкидыш;
- чьи близкие кровные родственники имеют синдром Дауна или другие хромосомные отклонения;
- которые перенесли вирусные заболевания на ранних сроках беременности;
- проходившие лечение с приемом вредных для плода лекарственных средств;
- получившие опасную дозу радиации.
Прерывание беременности при ВПР
Все случаи ВПР при наличии медицинских показаний предполагают прерывание беременности. Если будущая мама категорически против такого разрешения ситуации, врачи берут ее под постоянный контроль и тщательно отслеживают развитие беременности.
Однако специалисты в любом случае должны объяснить пациентке, которая оказалась в затруднительном положении, что серьезные дефекты развития порою несовместимы с жизнью плода, что отклонения, обнаруженные у малыша, могут сделать его глубоким инвалидом на всю жизнь. Одним словом, беременная женщина должна взвесить все «за» и «против», прежде чем принимать какое-либо решение.
Более чем убедительными основаниями для прерывания беременности при ВПР являются:
- онкологический процесс;
- заболевания сердца и сосудов (например, тромбоз глубоких вен);
- неврологические расстройства (миастения);
- инфекции (краснуха, острая форма туберкулеза, сифилис);
- нарушения функциональности кроветворной системы (лейкоз);
- серьезные болезни органов зрения;
- патологии почек (к примеру, гломерулонефрит в острой форме);
- диффузные нарушения соединительной ткани;
- сбои в эндокринной системе (сахарный диабет);
- акушерские показания (гестоз, который не поддается коррекции, тяжелый токсикоз с безудержной рвотой, трофобластическая болезнь).
Искусственное прерывание беременности осуществляется только с согласия самой беременной.
Возможно ли лечение ВПР плода
Лечение врожденных пороков развития во многом зависит от сущности и степени тяжести нарушения. Но практика показывает, что надеяться на чудо не следует, поскольку около 25% деток с тяжелыми врожденными дефектами погибает в течение 1 года после рождения.
Еще четверть больных ребятишек живут долго, но всю жизнь страдают от физических и умственных отклонений, которые лечению не поддаются. Исправлению (преимущественно хирургическим путем) подлежат всего 5% аномалий, полученных в утробе матери. Консервативное лечение дает положительные результаты в редких случаях.
Беременность после ВПР: профилактика несчастья
Осознанное планирование беременности — единственное мероприятие, которое в подавляющем большинстве случаев приносит в семью замечательного здорового малыша. Планомерная подготовка к материнству позволяет успешно зачать и благополучно выносить плод, а также быстро произвести малыша на свет без каких-либо рисков для его здоровья.
В рамках планирования беременности потенциальным родителям рекомендуют пройти ряд обследований: сдать кровь для выявления скрыто протекающих инфекций, не забыть про анализы на ВИЧ, гепатит и сифилис, узнать, хорошо ли сворачивается у женщины кровь, проверить гормональный статус, исключить воспалительные реакции в органах малого таза, пролечить все хронические заболевания и сдать генетические тесты.
Здоровый образ жизни пары, правильное питание, отказ от всех вредных привычек и позитивное мышление также в некоторой степени являются гарантией здоровой беременности.