Колоноскопия при месячных: можно ли делать и какие могут быть последствия
Менструация является естественным завершением месячного репродуктивного цикла, при котором репродуцируются яйцеклетки, и может наступить беременность.
Во время кровотечения матка освобождается от ткани, прошедшей свой жизненный цикл.
Согласно установленным медицинским требованиям во время менструации женщинам не рекомендованы физические нагрузки, также врачи рекомендуют избегать стрессов.
Колоноскопия представляет собой специфическое внутриполостное обследование толстого кишечника с помощью колоноскопа, вводимого в кишечный просвет.
Безопасное введение обеспечивается с помощью небольшой струи воздуха, раскрывающей кишку.
Данная особенность процедуры вызывает ложные позывы стула, а также причиняет неприятные ощущения, которые при менструации могут перерастать в значительные тянущие боли.
Особенности проведения процедуры
Проведение колоноскопии в менструацию сопряжено с рядом неудобств:
- во-первых, имеются проблемы эстетического и гигиенического характера. При проведении процедуры требуется использование тампонов Тампакс с пятью каплями, чтобы исключить контакт колоноскопа с менструальной кровью и обеспечить врачу необходимые условия для работы на длительное время;
- во-вторых, если вероятно проведение процедуры во время менструации, врачу необходимо сделать предварительное УЗИ-обследование и установить, не страдает ли пациентка спаечным процессом органов малого таза. В этом случае процедура может иметь осложнения и вызывать значительные боли при наличии спаек между репродуктивными органами и кишечником, особенно в период менструации;
- в-третьих, эндоскопическая операция на кишечнике по удалению полипа может вызвать кровотечение и сильную кровопотерю;
- в-четвертых, при удалении новообразований в кишечнике во время менструации возрастают риски осложнений у женщин, страдающих хроническими воспалительными процессами в органах малого таза.
Если по какой-то причине вероятно выполнение процедуры в период месячных, врачу нужно исключить ряд дополнительных патологических процессов;
- установить наличие спаек органов малого таза у больной. Это можно сделать методом простого опроса (во время менструации при наличии спаек возникает лёгкое расстройство ЖКТ) или с помощью гинекологического осмотра;
- провести УЗИ-обследование и исключить у больной наличие хронического аднексита. В противном случае колоноскопию назначают строго в первую фазу цикла при поддержке противовоспалительных препаратов;
- во время менструации желательно не проводить удаление полипов. Рекомендуется выполнение процедуры без инвазивного вмешательства, только осмотр.
Подобное обследование выполняется, если у пациентки может наступить менструация, но неизвестно, когда начнется кровотечение. По этой причине врач-проктолог может оговаривать применение дополнительной седации, чтобы снизить болевые ощущения при начале месячных. Назначаются антибиотики, купирующие воспалительный процесс.
В отдельных случаях при проведении колоноскопии после 20 дня менструального цикла можно спровоцировать более раннее начало месячных. На этот случай больная должна иметь при себе необходимые предметы гигиены.
В какие дни менструального цикла разрешается провести процедуру
Чтобы исключить негативное влияние на женский репродуктивный цикл, колоноскопию назначают с 6 по 12 день цикла. До возможной овуляции.
При необходимости можно проводить процедуры с 12 по 19 день, когда обычно проходит овуляция. При этом о проводимой инвазии сообщается врачу-гинекологу, который должен исключить негативные последствия ановуляторного цикла и появления фолликулярной кисты. Начиная с 20 дня месячного цикла, процедура не рекомендуется к проведению, чтобы исключить преждевременное начало месячного кровотечения.
Подготовка к колоноскопии при месячных
Если по вынужденной причине колоноскопия проводится во время месячных, женщина должна предварительно подготовиться.
Кроме желательного поддерживающего курса антибиотиков, снижающего риски осложнений при хроническом аднексите, требуется за несколько дней начать прием успокоительных средств.
Это нормализует гормональный цикл и сделает протекание месячных менее болезненным при дисменорее. Во время колоноскопии при менструации рекомендуется дополнительная седация, а при желании женщины делается общий наркоз.
Необходимо предусмотреть осложнения гигиенического характера:
- прежде всего, нужно иметь при себе толстые гигиенические подкладки, специальную пеленку, тампоны Тампакс на 5 капель и влажные гигиенические антибактерицидные салфетки;
- перед процедурой посетите санузел и поменяйте тампон на новый, опорожните мочевой пузырь. Очистите область анального прохода и половых органов с помощью влажной салфетки;
- в кабинете врача наденьте одноразовые процедурные трусики, если испытываете дискомфорт;
- положите в непосредственной близости от себя прокладку, если кровотечение увеличится и установленного тампона будет недостаточно, чтобы принять всю кровь.
При проведении процедуры максимально расслабьтесь, чтобы исключить мышечную колику. В этом случае болезненные ощущения будут минимальными.
Предварительная подготовка
Перед проведением колоноскопии кроме описанных мероприятий, связанных с возможным наступлением месячных, проводят очистку кишечника от каловых масс. Чтобы минимизировать осложнения, связанные с вялотекущими инфекционными процессами, рекомендуется дополнительно выполнить очистительные процедуры:
Подготовка к колоноскопии:
- антипаразитарный курс: в течение 5 дней принимают с жирной пищей 5 таблеток альбендазола, активного по отношению к трематодам и круглым паразитам. Перед очисткой кишечника рекомендуется принять дозу бильтрицида против ленточных паразитов. После опорожнения кишечника принимается Хилак, канадский йогурт, доза препарата Энтерожермина. Курс проводится под наблюдением врача;
- при возможных осложнениях врач-проктолог назначает антибиотики, активные к патогенной флоре кишечника. Чтобы выяснить действующий препарат, перед обследованием можно сделать бакпосев на микрофлору кишечника с антибиотикограммой;
- кроме антибиотиков для профилактики осложнений после операции по удалению полипов для повышения местного иммунитета рекомендуется ректальная постановка свечей Галавит в течение 5 дней до даты проведения колоноскопии и в течение 5 дней после. Данный препарат хорошо восстанавливает поврежденный эндоскопическим вмешательством эпителий;
- чтобы исключить процессы брожения в кишечнике, примите Эспумизан. Перед колоноскопией также исключите прием молока.
Данная лечебная терапия является поддерживающей, назначается при рисках осложнения, вероятном удалении полипов из кишечника, забора ткани на биопсию и выполнения колоноскопии во время менструации. Медицинский подход позволяет совместить лечебные процедуры с обследованием с минимальными рисками возникновения воспалительных процессов после эндоскопической операции.
Диета
Перед проведением колоноскопии за 2 недели до операции назначается лёгкая овощная диета. Эта рекомендация подходит для людей, страдающих проблемами ЖКТ и желающих совместить чистку кишечника и печени с обследованием.
Очищение кишечника
Очистка кишечника перед колоноскопией рекомендуется с помощью препарата Фортранс (принимается по инструкции). Можно заменить 3 сеансами гидроколонотерапии, совместив обследование с восстановительной процедурой и полностью подготовив кишечник к удалению полипов.
После приема Фортранса и гидроколонотерапии запрещено есть твердую пищу, допускается прием жидкостей и пустого бульона для удовлетворения аппетита.
Возможные последствия
К возможным последствиям, которые могут иметь место после проведения колоноскопии, относят всевозможные осложнения, возникающие из-за недостаточной подготовки пациентки к эндоскопической операции.
К самым распространенным последствиям условно-патологического и природного характера относят:
- слабость после процедуры, особенно при общем наркозе, и необходимость в восстановлении жизненных сил. Рекомендуется постельный режим в течение 1-2 дней. Восстановление может продлиться до 10-14 дней;
- боли в области малого таза в течение нескольких дней после колоноскопии при наличии прогрессирующего спаечного процесса;
- ановуляторный месячный цикл и возникновение фолликулярной кисты при проведении инвазии с 12 по 19 день месячного цикла (проходит на следующий месяц самопроизвольно);
- воспалительный процесс после удаления полипа возможен при недостаточной подготовке пациентки с хроническими воспалительными заболеваниями;
- кровотечение на месте удаления полипа или возможных трещин, обычно проходит самопроизвольно, если больная соблюдает постельный режим, и отсутствуют физические нагрузки в течение 10-14 дней;
- нарушение процессов пищеварения, для их устранения рекомендуется прием пробиотиков, запрещен одновременный прием молока.
Мнение врачей-специалистов
Проведение колоноскопии при месячных является не желательным. Менструация относится к относительным противопоказаниям.
Процедура может быть проведена по необходимости, однако требуется организация особого подхода к исследованию кишечника, подготовка «до» и восстановление «после» эндоскопической операции.
Обычно это влечет дополнительные неудобства и расходы для женщины, поэтому процедуру проводят с 6 по 12 дня месячного цикла, исключая влияние на циклические гормональные процессы.
При проведении колоноскопии специалисты рекомендуют отказаться от половых актов, или же предохраняться. Процедура может вызвать самопроизвольный аборт при только наступившей беременности.
Многие врачи рекомендуют прохождение колоноскопии в качестве профилактического обследования в стационаре, сочетая эндоскопическое вмешательство с лечебно-профилактическими мероприятиями по очистке органов ЖКТ. В этом случае последствия сводятся к минимуму.
Нахождение пациентки в больнице позволяет организовать комплексный уход за больной при проведении процедуры, полноценный отдых и постельный режим с применением седативных препаратов. Вас никто не побеспокоит, можно будет полностью восстановиться после операции.
Следует со всей серьезностью относиться к планированию любого эндоскопического вмешательства и проанализировать все сопутствующие факторы.
Выбирайте для обследования клинику, имеющую значительный опыт в данном виде исследований и операций, в этом случае процедура пройдет незаметно и безболезненно.
При этом ваш кишечник и органы ЖКТ будут очищены от шлаков, что хорошо скажется на иммунитете, общем самочувствии и качестве кожи.
Памятка-таблица: правила проведения колоноскопии при месячных
| Подготовка за 2 недели до колоноскопии | ||
| Антипаразитарный курс | Помогает устранить паразитов, вызывающих воспаления кишечника и расстройства. При этом восстанавливается микрофлора. | Курс альбендазола и бильтрицида, после принимаются пробиотики. |
| Противоспалительный курс для лечения инфекционных процессов кишечника | При хронических воспалительных процессах. | Препарат выбирается на основании антибиотикограммы бакпосева. |
| Подготовка у эндоскопическому осмотру и удалению полипов | Курс иммуностимуляторов, влияющих на восстановление эпителия | Галавит свечи, ректально – 5 дней до процедуры, 5 дней после.Оказывает общий оздоровительный эффект, включая репродуктивные органы женщины. |
| Профилактика колитов и газообразования | Подготовка к колоноскопии | Прием Эспумизана. |
| Диета | Подготовка к процедуре и очистка ЖКТ | Перейти на жидкую овощную диету за 2 недели до процедуры. |
| Исключить молоко из питания | Чтобы исключить газообразование | Молоко не употребляют при приеме пробиотиков. |
| Очистить кишечник перед процедурой | Вывод каловых масс | С помощью препарата Фортранс. |
| Подготовка в день процедуры | ||
| Принять обезболивающие препараты | Чтобы исключить неприятные ощущения от месячных | Нимесил |
| Установить тампон Тампакс 5 капель | Для профилактики увеличения кровотечения | Непосредственно перед процедурой. |
| Приготовить объемные женские прокладки | Для создания комфортных условий для работы врача в случае увеличения кровотечения | Взять с собой прокладки в процедурный кабинет. |
Дополнительно вы можете проконсультироваться у своего врача гинеколога и получить персональные рекомендации.
Спаечный процесс в малом тазу

Несмотря на длительный период изучения спаечных процессов в брюшной полости, в частности, в малом тазу, единых взглядов на механизм их возникновения и профилактику до настоящего времени не выработано.
Смертность от кишечной непроходимости, причиной которых явились спайки, по данным исследователей США составляет в 1 год около 2000 человек. У женщин спаечный процесс в малом тазу встречается в 2,6 раза чаще, чем у мужчин, а спаечная непроходимость кишечника — в 1,6 раза.
В то же время смертность в результате этой патологии среди женщин ниже на 10-15%.
Что такое спаечный процесс в малом тазу
Брюшная полость выстлана брюшиной, представляющей собой замкнутую серозную оболочку. Она состоит из 2-х листков, переходящих один в другой. Один из них, париетальный, выстилает внутреннюю поверхность всей брюшной полости и полости малого таза, второй, висцеральный — покрывает внутренние органы.
Главные функции брюшины — это обеспечение свободной подвижности органов, уменьшение трения их между собой, защита от инфекции и локализация последней при проникновении ее в брюшную полость, сохранение жировой ткани полости живота. В результате воздействия повреждающих факторов возникает нарушение снабжения кислородом поврежденной зоны (гипоксия). В дальнейшем возможны 2 варианта развития:
- физиологическое восстановление брюшины;
- развитие спаек.
Во втором случае происходит адгезия («слипание») между разными участками висцеральной брюшины или последней с париетальным листком, формирование тяжей (сращения, спайки). Этот процесс происходит по фазам:
- Реактивная, протекающая в течение первых 12 часов после воспалительного или механического повреждения брюшины.
- Экссудативная — на 1-3 сутки повышается проницаемость сосудов, что приводит к выходу в полость малого таза недифференцированных клеток, клеток воспаления и жидкой фракции крови, в которой содержится белок фибриноген.
- Адгезивная — на третьи сутки фибриноген трансформируется в фибрин, который выпадает на поверхности брюшины в виде нитей. Недифференцированные клетки развиваются в фибробласты. Последние синтезируют коллаген, который является основным веществом соединительной ткани.
- Фаза молодых спаек, длящаяся от 1 до 2 недель. Они рыхлые из-за недостаточного количества коллагена. В спайках происходит рост новых сосудов, нервных окончаний, в них мигрируют клетки гладкой мускулатуры.
- Формирования плотных фиброзных соединительнотканных зрелых спаек — длится от двух недель до 1 месяца. Они уплотняются за счет повышения плотности коллагена и превращения капилляров в сосуды более крупного калибра.
Причины и факторы риска
Весь многофазный спаечный процесс органов малого таза универсален для любого повреждения — воспалительного или механического характера (при травме, воспалении, операциях). Он является адаптационным механизмом, который направлен на отграничение участка воспаленияот здоровых отделов.
Само по себе образование спаек является защитной реакцией организма в ответ на повреждение тканей и уменьшение снабжения их кислородом.
Однако склонность к спаечному процессу, степень его выраженности и распространенность у всех людей разные, что зависит от генотипических и фенотипических (связанных с генотипом) признаков и особенностей.
Таким образом, главной причиной спаечного процесса в настоящее время считается генетически обусловленная избыточная реактивность соединительной ткани, сниженная иммунологическая защита и предрасположенность брюшины к соответствующему типу реакции. В связи с этим факторы риска возникновения спаечной болезни подразделяют на:
- эндогенные, или внутренние, представляющие собой генетические обусловленные особенности организма, которые снижают его адаптационную способность к возникновению гипоксии;
- экзогенные, или внешние — это такие, которые находятся вне организма и по своей площади и силе воздействия превышают степень адаптационных его возможностей;
- комбинация эндогенных и экзогенных факторов, что во много раз повышает вероятность формированияи степень распространенности спаек.
Спаечный процесс малого таза по своей выраженности взаимосвязан с выраженностью спаечного процесса всей брюшной полости. Клинически наиболее частыми причинами являются:
- Хирургические вмешательства. На выраженность и частоту спаек влияют срочность оперативного лечения (у 73%), вид доступа, объем операции, введение дренажей в малый таз для оттока крови и воспалительной жидкости (у 82%). Так, например, лапароскопический доступ менее травматичный, чем лапаротомический (с разрезом передней брюшной стенки); удаление маточной трубы, яичника, миомы, надвлагалищная ампутация матки без придатков или ее экстирпацияи т. д. также различаются по степени повреждения брюшины. Значительно увеличивается частота спаечной болезни после повторных операций на различных отделах полости живота: после первой операции она составляет в среднем 16%, а после третьей — 96%.
- Процессы воспалительного характера матки и придатков, бактериальный вагиноз (кольпит). Наиболее часто спаечный процесс провоцируют воспаления, вызванные хламидиями, гонококками, а также сочетанием инфекционных возбудителей, передаваемых половым путем.
- Осложнения течения беременности и родов, диагностическое выскабливание полости матки, искусственное прерывание беременности, особенно повторные инструментальные аборты, контрацепция с применением внутриматочной спирали. Все это способствует развитию восходящей инфекции.
- Наружный эндометриоз органов малого таза (разрастание клеток внутренней оболочки матки за ее пределы). Повреждение эндометриозом во многих случаях стимулирует иммунные механизмы, ведущие к формированию фибринозных соединительных тяжей между соседними структурами.
- Системные иммунные заболевания соединительной ткани (склеродермия, дерматомиозит, ревматизм, системная красная волчанка и др.).
В проводимых исследованиях одна причина образования спаек была установлена лишь в 48%, в остальных случаях — это было сочетание двух и более факторов.
Клиническое течение спаечной болезни и ее диагностика
Спайки становятся клинической проблемой только в том случае, если они приводят к конкретным осложнениям, от чего зависят и симптомы спаечного процесса органов малого таза. К основным осложнениям относятся:
- Кишечная непроходимость
- Синдром хронической тазовой боли
- Нарушение вынашивания плода, бесплодие
Признаки кишечной непроходимости
Кишечная непроходимость может протекать в острой и хронической формах. Острая кишечная непроходимость возникает в результате уменьшения просвета кишечника из-за сдавления его спайкой, ущемления стенки участка кишки или вхождения петли кишечника в виде двустволки в «окно», сформированное спайками и т. д.
В результате ущемления участка кишки нарушается пассаж каловых масс и отхождение газа по кишечнику, что приводит к перерастяжению более верхних его отделов.
Кроме того, раздражение нервных рецепторов кишечной стенки вызывает спазм концевых ветвей брыжеечных артерий, нарушение в них микроциркуляции, ухудшение оттока венозной крови и лимфы, выпот жидкой части крови в просвет кишечника.
Этот упрощенный механизм острой кишечной непроходимости объясняет:
- появление в животе болей схваткообразного, а затем и постоянного характера;
- сухость во рту;
- вздутие живота;
- тошноту и рвоту;
- отсутствие акта дефекации и отхождения газов.
При оказании своевременной хирургической помощи прогноз благоприятный.
В противном случае наступает некроз (омертвение) стенки или определенного участка кишки, что требует уже не просто рассечения спаек и освобождения участка кишечника, а его резекции (частичное удаление).
При более длительном течении заболевания наступают обезвоживание организма, электролитные нарушения, гиповолемический шок, сосудистая, сердечная и дыхательная недостаточность и т. д. с последующим вероятным неблагоприятным исходом.
Хроническая кишечная непроходимость иногда может длиться годами и не приводить к более тяжелым последствиям.
Она проявляется периодически возникающими различной интенсивности кратковременными схваткообразными болями, запорами, иногда поносами, умеренным вздутием живота преходящего характера, тошнотой, редко — рвотой.
Такая симптоматика иногда может быть спровоцирована физической нагрузкой, употреблением продуктов, способствующих газообразованию (чеснок, бобовые, продукты, богатые клетчаткой).
Синдром хронической тазовой боли
Боли связаны с натяжением спаек при смещении органов малого таза. При этом происходит раздражение болевых рецепторов и кратковременная ишемия (нарушение питания кровью) в результате как механического воздействия самих тяжей, так и рефлекторного спазма сосудов.
Для хронической тазовой боли характерны:
- Длительные, почти постоянные, с периодическим увеличением интенсивности боли в нижних отделах живота, паховых и поясничной областях. Эти боли могут носить острый, ноющий или тупой характер. Часто их тенденция к усилению связана с психоэмоциональной и физической нагрузкой, переохлаждением, определенным положением тела в течение длительного времени.
- Болезненные менструации и периоды овуляции.
- Боли во время чрезмерно активного полового акта, подъема тяжестей или занятий физкультурой, при акте дефекации, переполнении мочевого пузыря или его опорожнении.
Наличие хотя бы одного из этой группы симптомов свидетельствует в пользу диагноза синдрома хронической тазовой боли.
Нарушение вынашивания плода и бесплодие
Спаечный процесс малого таза при беременности способен в некоторой степени ограничивать подвижность матки и ее увеличение.
Растяжение фиброзных спаек при этом может сопровождаться частыми, а иногда и почти постоянными болями в нижних отделах живота, позывами на частое мочеиспускание, запорами, дискомфортом при дефекации, вздутием живота и вынужденными ограничениями в полноценном питании женщины. Симптоматика зависит от локализации и выраженности спаечного процесса.
Опасность состоит в том, что тяжи могут приводить к нарушению иннервации и кровообращения в различных отделах матки и связанной с этим ее гиперактивности. Последнее может стать причиной самопроизвольного аборта или преждевременных родов.
Но еще большее влияние оказывает спаечный процесс на возможность оплодотворения.
Деформация маточных труб, изменение положения по отношению к другим органам, уменьшение их просвета, окклюзия (закрытие) фимбриального или ампулярного отделов с развитием гидросальпинкса (скопление жидкости в маточной трубе), нарушение подвижности фимбрий — все это может стать причиной ухудшения транспорта по этим отделам яйцеклетки или/и сперматозоидов, отсутствия оплодотворения или возникновения последнего, но с последующим развитием внематочной беременности. Кроме того, наличие спаек подавляет рост фолликулов, что связано со снижением адекватности кровоснабжения яичников.
Спайки являются причиной непроходимости маточных труб и, как следствие, бесплодия
Диагностика заболевания
Основана на:
- симптоматике и уточнении данных анамнеза (опроса): наличие в прошлом воспалительных процессов в малом тазу, абортов, оперативных вмешательств, эндометриоза, внутриматочной спирали;
- данных влагалищного осмотра гинекологом, во время которого определяется расположение матки и ее подвижность, наличие болезненности, размеры, степень подвижности и смещения придатков и других органов;
- данных УЗИ органов малого таза, гистеросальпингографии или ультразвуковой гистеросальпингоскопии, позволяющих оценить проходимость маточных труб, и, при необходимости, лапроскопического осмотра.
Так выглядит спаечный процесс на снимке УЗИ
Принципы лечения
Лечение спаечного процесса в малом тазу осуществляется такими консервативными методами, как диетотерапия, применение ультразвука, токов высокой частоты, ионофореза с ферментными препаратами, магнитотерапии, грязелечения и других.
Однако любая консервативная терапия в целях ликвидации спаек неэффективна.
В некоторой степени она помогает в устранении симптомов спаечного процесса при хронической кишечной непроходимости, синдроме хронической тазовой боли и, еще меньше — при бесплодии.
При возникновении острой непроходимости показано только хирургическое рассечение спаек и восстановление функции кишечника, при необходимости — его резекция.
Для лечения бесплодия возможны попытки восстановления расположения маточных труб путем рассечения спаек лапороскопическим методом и их последующей гидротубацией (промывание труб растворами), что также малоэффективно.
Чаще всего при бесплодии приходится использовать современные вспомогательные репродуктивные технологии (ВРТ), в том числе стимуляцию яичников с целью получения единичных зрелых фолликулов (индукция овуляции), методы искусственного введения в полость матки отобранной и обработанной спермы (искусственная инсеминация) и экстракорпорального оплодотворения (ЭКО).
Эндоскопическая операция при спаечном процессе в малом тазу
→ Гинекология и акушерство → Хирургическая гинекология → Эндоскопическая операция при спаечном процессе в малом тазу
Спаечный процесс в малом тазу – патология довольно неприятная и опасная, в первую очередь, из-за сложности диагностирования и скрытого характера протекания. Спайки грозят не только сильными болями внизу живота, нарушением менструального цикла, смещением матки, но и даже бесплодием.
Самым эффективным методом лечения спаечной болезни малого таза является оперативное вмешательство. Современная гинекология для рассечения спаек применяет щадящие малоинвазивные эндоскопические технологии. Такие хирургические методики делают процедуру иссечения спаек абсолютно безопасной, безболезненной и результативной.
В Центре акушерства и гинекологии ОН КЛИНИК для лечения спаечного процесса применяются самые современные эндохирургические техники – лазеротерапия, электро- и радиохирургия, а также аквадиссекция (рассечение спаек водяной струей под высоким давлением).
Безопасно, быстро и без осложнений – именно так наши специалисты борются со спайками в малом тазу у своих пациенток.
Стоимость услуг
| Прием врача акушера-гинеколога первичный, амбулаторный (жалобы, сбор анамнеза, осмотр, составление плана обследования) | 2100 |
| Прием врача акушера-гинеколога повторный, амбулаторный | 2100 |
| Консультация врача акушера-гинеколога, кандидата медицинских наук | 2400 |
| Консультация врача акушера-гинеколога, зав.отделением | 2600 |
| Консультация врача акушера-гинеколога, кандидата медицинских наук, зав.отделением | 2800 |
| Консультация врача акушера-гинеколога, доктора медицинских наук, профессора | 4000 |
| Консультация врача акушера-гинеколога, главного врача клиники | 3300 |
| Прием врача акушера-гинеколога для интерпретации результатов обследования, проведенного в другом медицинском учреждении | 3300 |
| Эндоскопическая операция при спаечном процессе в малом тазу | от 60 000 |
Уважаемые пациенты! С полным перечнем услуг и прейскурантом Вы можете ознакомиться в регистратуре или задать вопрос по телефону.
Администрация старается своевременно обновлять размещенный на сайте прейскурант, но во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по телефону 8(495)223-22-22.
Размещенный прейскурант не является офертой.
| Запись на прием | Запишитесь на прием по телефону (495) 223-22-22 или заполнив форму online |
Администратор свяжется с Вами для подтверждения записи. ММЦ «ОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Преимущество эндоскопических технологий
Эндоскопические операции при спаечном процессе в малом тазу выполняются лапароскопическим методом. В брюшную полость вводится гибкая миниатюрная видеокамера и специальные инструменты, непосредственно которыми врач и рассекает спайки. Для большей эффективности оперативное лечение применяется в комплексе с медикаментозной терапией.
При спаечном процессе лапароскопия является одновременно и основным диагностическим методом. Традиционные способы исследования, такие как рентген и УЗИ органов малого таза, не дают достоверного результата.
Выбор методики рассечения спаек зависит от места их локализации и распространенности патологического процесса. Чтобы после операции предупредить повторное формирование спаек, в брюшную полость вводятся специальные препараты, обладающие выраженным десенсибилизирующим и противовоспалительным действием.
Преимущества лечения спаек в ОН КЛИНИК
В ОН КЛИНИК эндоскопические операции по поводу спаек в малом тазу проводят опытные гинекологи, на счету которых множество подобных операций, выполненных с неизменно высоким результатом. Обратившись в наш Центр акушерства и гинекологии, Вы можете быть абсолютно уверены в филигранной точности проведения эндоскопической процедуры с минимальным риском развития рецидива болезни.
Наши специалисты применяют исключительно индивидуальный подход к лечению, что предполагает проведение тщательного обследования и установление точной причины развития спаечной болезни. Исходя из полученных данных, доктор составит индивидуальный план лечения и подберет технику оперативного лечения, которая обеспечит максимальный результат.
Новейшее эндоскопическое оборудование дает возможность проводить операцию с высокой прицельной точностью, не затрагивая здоровые ткани органов малого таза.
Тер-Овакимян А.Э. Центр гинекологии в ОН КЛИНИК
Все видеоролики с участием врачей смотрите здесь.
Противопоказания к операции
Существуют абсолютные и относительные противопоказания к проведению эндохирургических вмешательств при спаечной болезни. К абсолютным противопоказаниям относятся:
- злокачественные опухоли органов малого таза;
- тяжелая почечная и печеночная недостаточность;
- соматические болезни в стадии декомпенсации;
- нарушения свертываемости крови.
Относительными противопоказаниями являются:
- ожирение II-III степени;
- менструация;
- инфекционно-воспалительный процесс мочеполовой системы;
- лихорадка.
Чего ждать после процедуры?
Эндоскопические технологии подразумевают минимальное оперативное вмешательство, поэтому Вы сможете покинуть клинику уже в день проведения операции. На протяжении 6 месяцев после лечения необходимо будет посещать гинеколога. Первые 2-3 месяца после вмешательства нужно будет соблюдать определенную диету. Также скорейшему восстановлению содействует лечебная физкультура и физиотерапия.
Подробнее о реабилитационных мероприятиях расскажет врач на приеме. Через несколько дней после операции Вы сможете вернуться на работу. В течение 2-4 недель необходимо будет соблюдать половой покой и минимизировать физнагрузки.
Сохранить репродуктивное здоровье поможет своевременное обращение к грамотным, внимательным и опытным специалистам. Именно такие доктора работают в ОН КЛИНИК. На первой же консультации врач даст исчерпывающие ответы на все интересующие Вас вопросы относительно операции, подберет наиболее эффективный метод удаления спаек и расскажет, какие обследования нужно будет сделать.
Удаление спаек в нашей клинике – это надежность, безопасность и максимальная эффективность.
Доверяйте Ваше здоровье профессионалам! ОН КЛИНИК
| Запись на прием | Запишитесь на прием по телефону (495) 223-22-22 или заполнив форму online |
Администратор свяжется с Вами для подтверждения записи. ММЦ «ОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Спайки кишечника – кто виноват и что делать
Прежде всего определимся, что такое спайки. Это своеобразные тяжи, образованные соединительной тканью, препятствующие работе внутренних органов. Наиболее часто встречаются спайки в малом тазу, а именно – спайки кишечника. Почему же это происходит?
Механизмы развития патологии
Брюшина – это тоненькая пленочка, окутывающая органы внутри. Между этими органами есть небольшое количество жидкости, в которой они пребывают «как в невесомости», перемещаясь относительно друг друга в допустимых пределах.
При возникновении какого бы то ни было воспаления, брюшина как бы «прилипает» к пораженному участку, изолируя очаг воспаления и не давая ему распространяться на близлежащие ткани.
Вроде бы полезная функция может сыграть злую шутку – листки брюшины имеют свойство к адгезии. И если имеющееся внутри необходимое количество жидкости не восстановится вовремя, то происходит спаечный процесс.
Однако спайки в кишечнике не всегда требуют лечения. Если они единичны, не вызывают никаких дискомфортных симптомов и не мешают жизнедеятельности человека, то речь о патологических изменениях не идет. В большинстве случаев пациент даже и не подозревает наличие у себя такой проблемы.
Другое дело спаечная болезнь. Это уже патология, имеющая определенные клинические проявления, зависящие от места локализации процесса.
Классификация болезни проводится по нескольким критериям:
- Клиническое течение: неосложненная и осложненная;
- распространенность спаечного процесса: локальная, ограниченная, субтотальная и тотальная;
- влияние на функции кишечника: без нарушения, с нарушением полным либо частичным.
Также при назначении лечения учитывают локализацию спаек в брюшной полости, особенности самих «тяжей», и форму и величину.
Причины образования спаек
Основной причиной развития спаечного процесса является травмирование клеток эпителия брюшины. Организм начинает «защищать свой внутренний мир», вырабатывая фибрин и коллаген, дабы локализовать воспалительный процесс и ускорить регенерацию. Но этот же механизм защиты провоцирует развитие спаек.
Вот самые распространенные факторы, провоцирующие возникновение кишечных спаек:
- Травмы живота: удары, проникающие раны;
- наиболее часто образовываются спайки после операции: удаление аппендикса, кесарево сечение и другие хирургические вмешательства на органах брюшной полости;
- сильные воспалительные процессы, вызванные, в том числе инфекцией. Перфорация язвы желудка либо кишечника, когда содержимое прорывается в брюшную полость. Особенно большие спайки после
- аппендицита с перитонитом;
- гепатит и холецистит в тяжелой форме;
- спайки в брюшной полости у женщин могут образовываться вследствие эндометрита, аднексита и других воспалительных патологий интимной сферы. Зачастую происходит сращивание детородных органов (матки, придатков) с прямой кишкой, что в тяжелых случаях приводит к бесплодию;
- генетическая предрасположенность, вызванная повышенным синтезом фибрина и коллагена;воздействие радиации. В частности, после проведения лучевой терапии в лечении онкологических заболеваний.
Специалисты констатируют, что хирургические вмешательства являются «лидерами» среди всех возможных причин образования спек. И чем обширнее область, тем выше риск возникновения спаек после операции.
Симптомы патологии
Симптомы спаечной болезни в брюшной полости во многом зависят от места локализации процесса, величины спаек и площади поражения внутренних органов.
Общая клиническая картина такова:
- Боли в животе тянущего характера. Если имела место операция, то локализация ощущения будет в области рубца. Как болят спайки – схваткообразно, усиливаются после физических нагрузок, связанных с подъемом тяжестей и резкими поворотами туловища;
- нарушение функции кишечника, метеоризм, урчание, распирание в пупочной области;
- боли при спайках сопровождаются тошнотой и рвотой, особенно после еды;
- может отмечаться как понос, так и запор. Но нарушение моторики и возникновение препятствий на пути содержимого кишечника в большинстве все-таки провоцирует запоры. Диарея носит ситуативный характер;
- прием некоторых медикаментов;
- сильные интоксикации;
- послеоперационные спайки иногда развиваются вследствие наличия посторонних предметов в кишке;при хронизации процесса наблюдается потеря веса у больного.
Бывают случаи, когда развиваются осложнения, требующие немедленного хирургического вмешательства. Это острая кишечная непроходимость, для которой характерно полное отсутствие стула, боли в животе режущего характера, сильным метеоризмом и рвотой. Некроз кишки развивается постепенно, поэтому симптоматика также будет появляться постепенно.
Методы диагностики
Как определить наличие патологии? При спаечной болезни кишечника проводят следующие диагностические мероприятия:
- УЗИ органов брюшной полости – метод позволяет определить наличие спаек, но не является особо информативным из-за невозможности в связи с повышенным газообразованием хорошо рассмотреть кишечник;
- рентгенография с использованием контраста дает возможность определить качество наполнения кишечника и наличие сформировавшихся препятствий;
- лапароскопия – это не только возможность визуально подтвердить спаечный процесс, но и при небольшом количестве и размере провести их рассечение;
- КТ – самый современный и наиболее информативный метод диагностики.
Делать колоноскопию при спайках кишечника некоторые специалисты вообще не рекомендуют, так как можно повредить сам орган и спровоцировать перфорацию. Но в некоторых случаях ее все же проводят. Хотя колоноскопия при спайках – метод неинформативный. Она может лишь сказать о наличии одного и самого первого препятствия. Состояние кишечника в целом не определяется.
Среди вспомогательных методов можно выделить анализ крови общий и биохимический. Он даст возможность выяснить наличие воспалительного процесса, а также интоксикации организма продуктами собственной жизнедеятельности.
Терапия недуга
Лечить спайки кишечника можно двумя способами (по-большому счету) – оперативным и консервативным. Хирургический путь полностью устраняет проблему, то есть избавляет от спаек и приносит облегчение.
Ведь нет источника – нет боли и другого дискомфорта. Но существует опасность образования новых спаек, ведь именно оперативное вмешательство названо самой частой причиной спаек.
Следовательно, без особых показаний операция не проводится.
Лечение спайки кишечника консервативными методами всегда комплексное, подразумевающее как снятие симптомов, так и влияние на сам спаечный процесс.
Кроме того, спайки кишечника лечатся и народными средствами, но только после консультации с врачом и параллельно с медикаментозной терапией.
- При отсутствии симптоматики и ухудшения качества жизни специфическое лечение не требуется. Нужно лишь скорректировать питание, которое при спайках кишечника имеет некоторые особенности.
- При наличии незначительного дискомфорта назначаются обезболивающие средства и спазмолитики.
- Функциональные расстройства устраняются путем прием ферментных лекарственных препаратов.
- В случае частых запоров рекомендуется прием слабительных.
- Также назначаются лекарства, способствующие частичному рассасыванию спаек.
- Хороший эффект дает физиотерапия при спайках. Пациентам рекомендуют курсом проходить процедуры ионофореза, грязелечения, аппликаций парафином и озокеритом.
При спайках лечение народными средствами направлено на устранение болезненных ощущений и восстановления работы кишечника. В домашних условиях можно приготовить:
- отвары трав и плодов лекарственных растений. Используют различные рецепты с листьями малины, черной смородины, шиповника, брусники, мать-и-мачехи, зверобоя, расторопши и других;
- спиртовые настойки марьиного корня, прополиса;
- алоэ с медом и молоком (обладает хорошим антисептическим и послабляющим эффектом);
- семена льна в виде аппликаций на пораженное место и внутрь как обволакивающее средство.
Симптоматика устраняется лечебными народными средствами очень хорошо. Но следует учитывать, что такое воздействие на проблему нужно в обязательном порядке согласовать с лечащим врачом и ни в коем случае не заменять лекарства народными снадобьями.
Диета при спайках кишечника имеет огромное значение. Прежде всего нужно выяснить, какие же продукты необходимо полностью исключить из рациона. Это продукты, повышающие метеоризм и вызывающие бродильные процессы:
- Бобовые;
- капуста белокочанная в любом виде;
- редис, репа, редька;
- виноград;
- кукуруза;
- сырые яблоки;
- груши и некоторые другие.
Из меню вывести жирные, острые, пряные, жареные и соленые блюда. Питание должно быть дробным, небольшими порциями, но не менее 6 раз в день. Не нужно обильно есть на ночь, сразу же после трапезы укладываться отдыхать (в любое время дня). Пить необходимое количество жидкости, лучше простой воды. Отказаться от употребления слишком горячих либо слишком холодных блюд.
Физические нагрузки должны быть посильными. Тяжелый труд и занятия спортом исключены. Но выполнять нетрудную домашнюю работу и заниматься гимнастикой, активно отдыхать, чаще гулять на свежем воздухе – от этого будет только польза как для кишечника, так и для общего состояния здоровья.
Спаечная болезнь кишечника — Колоноскопия.ру — лучшие клиники и врачи Москвы
- Причины и последствия
- Симптомы
- Диагностика
- Лечение
- Профилактика
Спаечная болезнь кишечника – патология, которая предполагает образование множественных соединительнотканных тяжей, соединяющих между собой участки органа или сам орган с брюшиной. В большинстве случаев спаечная болезнь является следствием полостных операций.
Причины и последствия
Спайками называют соединительнотканные тяжи (сращения), которые образуются в брюшной полости, чаще – в кишечнике и органах малого таза.
Обычно они возникают на фоне полостных операций как «защитный механизм» организма, но затем растут и уплотняются.
Такое случается из-за агрессивного вмешательства в кишечник, его хирургической травматизации, придания органу неправильного положения после врачебных манипуляций в брюшине.
Помимо оперативной травмы, толчками к формированию спаек кишечника могут стать:
- Хронические заболевания органов желудочно-кишечного тракта;
- Внешние ушибы и травмы живота;
- Внутренние кровотечения;
- Врожденные пороки развития органов;
- Систематический контакт с опасными химикатами;
- Бесконтрольный прием некоторых сильнодействующих лекарств;
- Проникновение инородных предметов в кишечник.
Сращение органа с брюшиной нарушает его моторику и перистальтику. Кишечник теряет нормальную функциональность, на фоне чего развивается ряд осложнений, вплоть до острой кишечной непроходимости. Женщины часто теряют репродуктивную функцию из-за спаечной болезни кишечника.
Симптомы
Болезнь может протекать бессимптомно, либо наоборот – в крайне агрессивной форме, с потребностью в срочной госпитализации.
К признакам спаечной болезни кишечника относят:
- Сильные схваткообразные режущие или колющие боли в животе;
- Слабость и вялость;
- Повышение температуры тела;
- Понижение артериального давления;
- Тошнота и рвота;
- Обезвоживание;
- Задержка стула;
- Вздутие и распирание в животе.
Заметив 2 и более из указанных признаков, следует обратиться за диагностикой к проктологу.
Диагностика
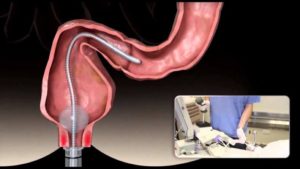
Диагностика спаечной болезни кишечника проводится с помощью таких методов, как УЗИ органов брюшной полости и малого таза, электрогастроэнтерография, МСКТ, колоноскопия, лапароскопия.
При наличии единичных спаек, возможно их рассечение во время эндоскопического исследования (колоноскопии).
Применяя данный метод, врач также может определить наличие осложнений и сопутствующих проблем в кишечнике.
При множественных спайках показана лапароскопия – еще одна разновидность эндоскопического исследования с доступом через маленькие проколы в брюшине
Лечение
Единственно возможный вариант лечения спаечной болезни кишечника – оперативное иссечение тяжей. Консервативные тактики работают только в превентивном порядке и предполагают скорее профилактику образования спаек после полостных операций.
Спайки иссекаются минимально инвазивными способами, во время колоноскопии или лечебно-диагностической лапароскопии.
Более обширные хирургические вмешательства с наложением анастомоза требуются при некротизации или деформации сегмента кишечника.
Совместно с операцией применяют:
- Физиотерапию;
- Противорвотные препараты;
- Спазмолитики;
- Антибиотики (послеоперационное лечение);
- Оптимизаторы кишечной моторики и перистальтики;
- Тепловые аппликации;
- Витамины;
- Внутривенные вливания растворов, купирующих обезвоживание.
Лечение подбирается строго индивидуально, на основании клинического анамнеза.
Профилактика
Предупредить спаечную болезнь просто – достаточно придерживаться простых правил:
- Корректное и сбалансированное питание;
- Умеренные физические нагрузки;
- Обогащение рациона клетчаткой;
- Отказ от длительных голоданий;
- Профилактика других заболеваний желудочно-кишечного тракта;
- Систематические посещения гастроэнтеролога или проктолога (для пациентов из группы риска).
Профилактика вместо лечения – самое выгодное решение. Вовремя распознать патологические изменения в состоянии кишечника вам поможет процедура колоноскопии.
Помните главное правило: не занимайтесь самолечением, обратитесь к специалисту!
Эксперт
Палишена Елена Игоревна
Врач-терапевт
Специалист по функциональной диагностике,
сертификат №7523,
диплом о медицинском образовании №36726043.
Загрузка…