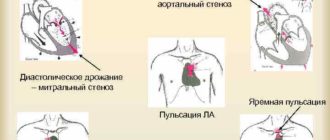
Мрт сосудов, сердца, можно ли делать при стентировании
На подготовительной стадии врач-радиолог МР-диагностики изучает историю заболевания или амбулаторную карту больного для обнаружения ограничений к процедуре, исключения вероятных осложнения. Иногда назначается томография перед стентированием для точного определения области артериального повреждения.
Наличие стента, можно ли делать МРТ
Можно ли проводить МРТ после стентирования с применением сосудистой программы? При интерпретации итогов обследования необходимо уделять внимание возможным артефактам, увеличению мощности сигнала, образующимся посредством действия стимулирующих устройств сердечно-сосудистой системы, ангиопротекторов. Осторожно проводят МРТ при коронках, имплантах из металлических изделий.
Требуется учитывать вероятные искажения снимка. Мелкие помехи не снижают эффективность исследования. Не существует объективных подтверждений безвредности МР томографии при стентах у людей, поэтому к исследованию относятся настороженно.
Без наличия серьезных показаний не рекомендуется диагностика с использованием сосудистой программы раньше полугода по окончании операции. Лечащие врачи придерживаются мнения о важности определения результатов проведенных хирургических вмешательств для смены места дислокации прибора.
Можно ли со стентом делать МРТ
Расскажите доктору, осуществляющему МР обследование, о расположении металлического устройства, дате стентирования. Современные приборы не обладают ферромагнитными свойствами (отсутствует возможность намагничиваться, совместимость с магнитными установками).
Однозначно нельзя выполнять МРТ с кардиостимулятором, который может выйти из строя под действием магнитного поля.
В описании к стенту обозначается срок исключения магнитно-резонансной томографии (около полугода). Врачи лучевой диагностики отказывают в прохождении МРТ при стентах на протяжении сроков, рекомендованным производителем. Требуется уточнение модели внедренного устройства.
МРТ при коронарном стенте
Кардиологи в первые дни после внедрения сердечного стента нередко рекомендуют сделать динамическую МР томографию с контрастированием для изучения кровотока, обнаружения повторного сужения артерии.
При некоторых типах стентов можно делать МР-сканирование. Для вживления в сердце, сосудистые каналы используются приборы, способные увеличиваться в размерах, ликвидировать потерю формы, образованную из-за отложений холестерина.
Новейшие технологии помогают создавать изделия высокого качества из коррозионно-стойкой стали со спокойными сплавами, не позволяющими появляться иммунной реакции отторжения.
При использовании устройств, прошедших сертификацию, увеличивается вероятность отсутствия двигательной способности искусственно расширенных сосудов под воздействием мощного силового поля (показатель магнитной индукции не должен превышать 3 Тл).
По экстренным показаниям можно проводить МРТ после операции (независимо от сроков стентирования) у пациентов с геморрагией, тяжелыми нарушениями мозгового кровообращения, чрезмерным повышением артериального давления, объемными гематомами в результате получения опасных травм. Человек может не реагировать на окружающую действительность, но специалисты обязаны быть бдительными, знать о наличии ферромагнитных элементов в теле пациента.
Полувековой опыт применения ЯМР-процедур не позволяет усомниться в безопасности метода обследования. Кардиологам важно использовать метод МРТ для определения кровоснабжения по истечении операции.
Коронарный стент, высвобождающий лекарственное вещество, является инертным устройством высокого качества. металла минимально. Томография после стентирования допускается, осуществляют для контроля протезов сосуда.
Вживляются стенты с лекарственным покрытием при существовании у больного острых заболеваний сосудистых каналов, нарушений усвоения глюкозы, когда вероятны осложнения.
Можно пройти МРТ при грудном вскармливании без последствий для здоровья малыша.
Устройство, постепенным выделением лекарственного препарата, оказывает более полезное воздействие, чем пероральный (через рот) прием лекарств. Выделение соединений стенкой стента снижает вероятность развития тромбоза, но повышается вероятность осложнений. Невозможность принимать любые фармакологические средства после стентирования приводит к применению приборов с покрытием.
Если пациент отказывается использовать дорогостоящий стент, придется принимать препараты для исключения развития стриктуры (сужения коронарной артерии), минимизации осложнений. Следует часто проходить сеансы магнитного сканирования для контроля состояния установленного протеза. Первоначальные исследования проводятся в первой декаде после вмешательства.
Лекарственные стенты содержат дозу препарата, которая высвобождается продолжительное время. Объем выделения рассчитывается на год, поэтому нет необходимости использовать дополнительные медикаменты. По окончании периода делают решающее исследование: для оценки кровоснабжения с контрастным усилением или другие способы диагностики.
У больных, установивших «xience v» стент МРТ томография выполняется недавно. Время практического использования изделий около трех лет. Приборы хорошо себя проявили.
Xience v – устройства, обладающие эверолимус-эффектом, содержат лекарственное покрытие. Внедряются при многочисленных сосудистых повреждениях, поражениях артериях, доставляющих кровь к миокарду.
После стентирования частота смертельных исходов не превышает 2,5%, что является прекрасным кардиологическим показателем во время открытых операций. Формирование тромбов возникает у 1% пациентов. Статистические данные четко отвечают на вопрос — можно ли делать МРТ при сосудистых стентах.
Можно ли делать МРТ после шунтирования сосудов
Обследование часто делают после шунтирования. Металлосодержащие крепежные элементы грудной клетки не служат препятствием для выполнения МР томографии по сосудистой программе.
Но в определенных ситуациях после внедрения шунтов остаются электроды для стимулирования сердечного ритма (применяются во время хирургического вмешательства).
С металлическими стержнями МР-диагностику проводить нежелательно. Планирование удаления остаточных предметов возможно после рентгена органов грудной клетки.
Предварительно следует определить противопоказания к МРТ, удалить любые опасные предметы.
Показатели четкости МР диагностики для анализа проходимости соединяющих путей после коронарного шунтирования колеблется от 84 до 95 процентов, при блокировании шунтов 72—85%. Кино-МРТ имеет высокую чувствительность (88—93%), индивидуальность (89—91%), обладает диагностической точностью (89—91%) при изучении функциональной способности коронарных шунтов.
Правила жизни пациентов после операции на открытом сердце (операции коронарного шунтирования)
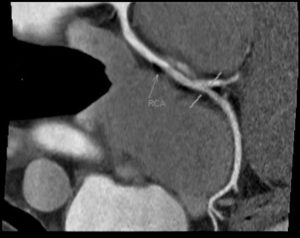
У пациентов, которые перенесли операцию аорто-коронарного или маммаро-коронарного шунтирования, то есть операцию на открытом сердце, всегда много вопросов. Постараемся ответить на самые часто задаваемые.
Можно ли пить после шунтирования?
Алкоголь после шунтирования не противопоказан. Вопрос в его количестве. Алкоголь в умеренной дозе является даже профилактикой атеросклероза. Под умеренной дозой понимается один бокал (200 мл) вина в день для мужчины. Эквивалентом является 50 грамм крепких напитков.
При этом нужно отметить, что именно в красном вине есть полифенолы, которые благотворно влияют на липидный обмен. Что касается женщин, то рекомендуемые дозы в два раза меньше, чему у мужчин. Доказано, что «непьющим» мужчинам и женщинам не стоит рекомендовать начинать употреблять алкоголь.
К слову, в гранатовом соке также много полифенолов и его благотворное действие в плане профилактики атеросклероза тоже доказано.
Сколько живут после шунтирования?
После шунтирования жить можно достаточно долго. Например, не так давно у нас на коронарографии был пациент, с маммаро-коронарным шунтом 25 летней давности. По какому-то счастливому стечению обстоятельств во внутренней грудной артерии (a.mammaria) не формируются атеросклеротические бляшки.
Это самый качественный и длительно живущий шунт. Эту операцию впервые в мире сделал профессор Колесов В.И., работавший в 1-м Ленинградском Медицинском институте. Венозные шунты имеют более ограниченное время жизни, чаще 8-10 лет.
Кардиохирурги стараются подобрать оптимальную для пациента тактику операции, учитывая «важность» пораженной артерии и чаще комбинируют артериальные и венозные шунты. Иногда встречается полная артериальная реваскуляризация, что, конечно, прогностический очень хорошо для пациента.
Надо отметит, что изменяющиеся (зарастающие) венозные шунты можно стентировать. Имплантация стента в полностью закрытый или суженный шунт встречается не так уж и редко. Иногда эндоваскулярные хирурги даже восстанавливают кровоток в собственных артериях пациента, даже если они были много лет закрыты.
Все это становиться возможно благодаря современным эндоваскулярным (внутрисосудистым) технологиям.
Конечно, на время жизни после аорто-коронарного шунтирования также влияет наличие постинфарктных рубцов, их распространенность, снижение сократительной функции сердца, а также наличие сопутствующих заболеваний.
Например, наличие сахарного диабета, особенно его декомпенсированной формы будет ухудшать прогноз.
Самое важное, чтобы пациент соблюдал все предписания кардиолога: имел стабильное артериальное давление, целевые уровни «вредного» холестерина, следил за показателями углеводного обмена, а также сохранял рекомендованную двигательную активность.
Диета после шунтирования/питание после шунтирования
По поводу диеты можно выделить два основных направления: во-первых, это ограничение животных жиров. К животным жирам относятся продукты, изготавливаемые из мяса, молока, мясных субпродуктов. Также холестерина слищком много в яичном желтке и икре. Самая правильная диета для кардиологического пациента – это средиземноморская.
Она богата овощами (кроме картофеля), зеленью, рыбой, морепродуктами, зерновыми. Употребление мяса должно свестись к 1-2 разам в неделю. Предпочтение следует отдавать нежирным сортам мяса – индейке, куриной грудке, дичи. Рыба может использоваться и речная, и морская.
Морская рыба богата полиненасыщенными жирными кислотами, которые борются с процессом атеросклероза.
Во-вторых, нужно стараться избегать «простых» легкоусвояемых углеводов. К ним в первую очередь относятся сахар и белая мука.
Эти рекомендации в большей степени относятся к пациентам с сахарным диабетом и нарушением толерантности к углеводам («преддиабет»)? Но и просто пациентам после шунтирования не повредят. Для этого стоит избегать мучного и сладкого.
Гарниры должны быть представлены овощами, бурым или диким рисом, макаронами из твердых сортов пшеницы.
Реабилитация после шунтирования
Этап реабилитации после шунтирования очень важен. В общем от того насколько правильно будет проведен этот этап лечения зависит и дальнейшее выздоровление. Реабилитацию после шунтирования следует разделить на три этапа.
Первый этап начинается еще в стационаре, когда пациент начинает делать под контролем врача по лечебной физкультуре дыхательные упражнения и начинает ходить. Второй продолжается в санатории, где постепенно увеличивают нагрузку в виде ходьбы под контролем специалистов и адаптируют пациента к повседневной жизни.
Если операция шунтирования была плановая и послеоперационный период протекал спокойно, то переносимость нагрузки у пациента постепенно возрастает и становиться лучше, чем до операции. Собственно, для этого операция и делалась. Несмотря на то, что часто грудину во время операции открывают, а потом соединяют металлическими скобками, бояться, что она разойдется, не нужно.
С другой стороны, нужно знать, что грудина срастается в течение 3-х месяцев и в течение этого времени надо ограничивать ассиметричные движения в верхнем плечевом поясе, отказаться от привычки закладывать руки за спину или носить что-то тяжелое в одной руке или на одном плече.
У пациентов, которым делали операцию из миниинвазивного доступа очень повезло – с этими вопросами они не столкнуться. Третий этап- амбулаторный. Это самостоятельные тренировки в домашних условиях под четким руководством лечащего кардиолога, который с помощью нагрузочных проб может оценит в правильном ли режиме Вы тренируетесь.
Упражнения после шунтирования/Тренировки после шунтирования
В обычном случае физические нагрузки не противопоказаны и полезны. Для лечащего врача и пациента важно убедиться в их безопасности. Главным методом для этого является проведение стресс-теста — пробы с физической нагрузкой (чаще всего стресс-эхокардиография). Эту пробу стоит провести по совету кардиолога через 3-4 недели после операции.
Проба позволяет оценить реакцию организма на нагрузку, выявить нарушения ритма, признаки ишемии миокарда (нехватки крови сердцу). Если тест отрицательный (то есть не выявляет ишемии), а изменения давления и пульса на фоне физической нагрузки оцениваются врачом как адекватные, то такому пациенту мы рекомендуем регулярные кардио- нагрузки.
- Важно помнить, что тренирует сердце только непрерывная нагрузка не менее 30 минут. Работа по дому, прогулки с ребенком сердце не тренируют.
Боли после шунтирования/Осложнения после шунтирования
Боли есть у всех пациентов после шунтирования в раннем послеоперационном периоде. Болит послеоперационная рана. Важно понимать, что сердце через несколько дней после операции коронарного шунтирования работает практически в «нормальном режиме». Плохое самочувствие пациента, помимо болей связано еще со снижением гемоглобина, иногда реакцией мозга на искусственное кровообращение. Важно:
- Если боль трудно переносимая, принимать обезболивающие (как правило, через 7-10 дней все пациенты уже отказываются от приема обезболивающих препаратов)
- Поднять сниженный гемоглобин. Для этого бывает часто нужен длительный прием препаратов железа.
- Убедиться в отсутствии признаков ишемии миокарда (с помощью нагрузочной пробы) и возобновить физическую активность.
- Быть в контакте с кардиологом для того, чтобы вовремя получить ответы на возникающие вопросы.
Секс после шунтирования. Половая жизнь после шунтирования
Не противопоказан. Скорее наоборот. Для сердца секс является одним из видов кардио-нагрузки. Если результат нагрузочной пробы хороший, то не должно быть никаких опасений. Некоторые исследования показали, что секс именно с женой наиболее безопасен для пациентов после перенесенного инфаркта миокарда.
Эректильная дисфункция частая проблема для наших пациентов, ведь по механизму возникновения она схожа с ишемической болезнью сердца, так как связана с недостаточным расширением артерий. Для большинства мужчин выходом из этой ситуации является прием ингибиторов фосфодиэстеразы 5 типа, то есть Виагры, Сиалиса и так далее.
Сами эти препараты никакой дополнительной нагрузки на сердце не вызывают. Есть только одно важное правило – их ни в коем случае нельзя сочетать с нитропрепаратами (нитроглицерин, нитроспрей, нитросорбид, моночинкве, кардикет и так далее) из-за риска резкого снижения артериального давления.
Если наши пациенты вынуждены принимать нитраты, то основные препараты для лечения эректильной дисфункции им противопоказаны.
Перелеты после шунтирования. Можно ли летать после шунтирования?
После шунтирования летать можно, если нет каких-либо других ограничений и послеоперационный период прошел спокойно. Первый перелет возможен через 10 дней.
Об этом мы можем говорить с уверенностью, так как все наши пациенты, прооперированные в Германии возвращались на самолете домой именно в этот период. Все пациенты после шунтирования принимаю пожизненно малые дозы аспирина.
А это хорошая профилактика артериальных тромбозов в том числе во время перелетов.
Одними из факторов риска длительных перелетов являются обезвоживание организма и застой крови в венах ног. Важно пить достаточно жидкости и, при длительных перелетах, не забывать вставать и разминаться.
Ключевую роль в жизни пациента после операции на открытом сердце играет врач-кардиолог. Поэтому принципиально важно найти врача, которому пациент доверил бы свое здоровье.
Правильнее всего в этой ситуации ориентироваться на имидж клиники и на опыт конкретного доктора. Ошибкой будет надеяться на кардиохирурга, который проводил операцию.
У сердечно-сосудистых хирургов совершенно другая специализация.
- Контроль артериального давления.Для большинства наших пациентов норма артериального давления после операции — ниже 140/90 мм рт.ст. Но важно помнить, что эта норма – так называемые «офисные» цифры, т.е. давление, которое доктор измеряет на приеме в клинике. Обычно дома при хорошо подобранных лекарствах, давление у наших пациентов не превышает 125/80 мм рт.ст., а по утрам верхнее (систолическое) давление часто не превышает 100-110 мм рт.ст. Очень важно помнить, что все препараты для снижения давления нужно принимать каждый день в одной и той же дозе. Иначе никогда не удастся добиться стабильного эффекта и давление будет «прыгать».
- Частота пульса.Чем чаще пульс, тем выше потребность мышцы сердца в кислороде и тем больше крови требуется сердцу для нормальной работы. Одна из важных задач кардиолога – обеспечить пациенту достаточно редкий пульс для уменьшения потребности сердца в крови, но и не слишком редкий, чтобы в головном мозге кровоток сохранялся на достаточном уровне. Обычно идеальный пульс для пациента после шунтирования- 55-60 уд/мин. Основные препараты, которые мы используем для урежения пульса это бета- адреноблокаторы (бисопролол, метопролол, небиволол и др). Они не только урежают пульс в покое, но и уменьшают реакцию пульса на физические и эмоциональные нагрузки.
- Холестерин.Причина ишемической болезни сердца — атеросклероз коронарных артерий. В основе формирования атеросклеротических бляшек лежит нарушение обмена холестерина. Таким образом, прием лекарств, влияющих на обмен холестерина — это единственный способ воздействовать на причину болезни, которая привела пациента на операционный стол.После коронарного шунтирования 99% пациентов нуждаются в приеме статинов. Никакие побочные эффекты от приема статинов (по большому счету это только возможные боли в мышцах) не могут сравниться с той пользой, которую дает замедление процесса атеросклероза у наших пациентов.К сожалению, нередко наши пациенты слышат информацию о вреде сатинов. Это в корне неверно! Статины — единственная группа препаратов, позволяющая остановить процесс атеросклероза. Печальная статистика это только подтверждает. Если проводиться правильный регулярный контроль показателей холестеринового обмена и ферментов (АСТ, АЛТ, КФК), то прием статинов абсолютно безопасен!
- Ежегодная проверка.Сразу после шунтирования походы к кардиологу будут достаточно частые. Это зависит от того как прошел послеоперационный период, были ли осложнения, находился ли пациент на реабилитации. В дальнейшем, когда состояние становиться стабильным, достаточно посетить кардиолога 1-2 раза в год. На приеме врач оценит давление, пульс пациента, выявит возможные проявления стенокардии, сердечной недостаточности. Оптимально выполнить нагрузочный тест- стресс- эхокардиографию, который поможет оценить работу сосудов сердца после операции. ЭКГ и УЗИ сердца в покое не дадут достаточной информации о функциональном состоянии сердца, а соответственно, косвенной информации о проходимости шунтов. Контроль липидограммы (расширенного анализа на холестерин) позволит врачу отрегулировать дозу статинов. Помните, что для пациентов, перенесших операцию на сердце, целевой показатель холестерина липопротеидов низкой плотности («вредный холестерин») 1,5-1,8 ммоль/л, что значительно ниже, чем у других категорий пациентов!
- Тревожные симптомы.Пациентам, перенесшим операцию на сердце следует незамедлительно обратиться к врачу при проявления первых признаков стенокардии. Боли, жжение или тяжесть за грудиной, которые возникают при физической нагрузке, прекращаются при ее остановке и реагируют на прием нитроглицерина – это повод срочно обратиться к врачу, в т.ч. вызвав скорую помощь. Внезапно возникшие или прогрессирующие симптомы стенокардии часто являются предвестником скорого инфаркта.
Подробнее
Подробнее
Задайте нам вопрос и мы в ближайшее время вам ответим
Мрт показания и противопоказания, позвоночник, суставы, брюшная и полость
Детальный мониторинг состояния больного и выявление серьезных патологий на ранних стадиях — то, что может дать проведение МРТ, противопоказания к которой должны учитываться лечащим врачом и пациентом во избежание побочных эффектов и негативных последствий.
Магнитно-резонансная томография — это современный и безопасный метод диагностики разных заболеваний, суть которого заключается в использовании магнитного поля для получения снимков с высоким разрешением, что дает возможность врачу выявить малейшие отклонения от нормы и изменения в структуре внутренних органов.
Процедура МРТ, показаниями к которой могут быть опухоли, травмы и дегенеративные процессы в тканях, абсолютно безопасна и не доставляет дискомфорта.
Показания и противопоказания к МРТ для разных частей тела
В отношении отдельных участков тела могут быть индивидуальные противопоказания для проведения МРТ, которые нужно учитывать.
Брюшная полость
Включает в себя обследование таких внутренних органов, как:
- ЖКТ;
- селезенка;
- печень, желчный пузырь и его протоки;
- мягкие ткани и сосуды внутренних органов;
- надпочечники и почки.
Показанием к проведению МРТ являются подозрения на такие отклонения, как:
- обширные поражения печени;
- жировая инфильтрация печени;
- метастазы в брюшной полости;
- гастрит и панкреатит с язвами желудка;
- пороки развития органов;
- нарушения анатомического расположения органов.
Противопоказания для МРТ брюшной полости имеют свои особенности:
- нельзя проводить процедуру при почечной недостаточности;
- мочевой пузырь должен быть пустым, для этого за несколько часов принимают спазмолитик.
- переполненный желудок будет препятствовать видимости во время обследования, поэтому в день манипуляций запрещено употребление пищи.
- заболевания дыхательных путей — в числе противопоказаний, т. к. обследование брюшной полости предполагает задержки дыхания на 18–20 секунд и пребывание в неподвижном состоянии в течение 30 минут.
- повышенное газообразование — еще одно противопоказание к обследованию (проблему вызывает употребление бобовых, овощей, фруктов и газированных напитков).
Позвоночник
МРТ пояснично-крестцового отдела позвоночника проводится с целью выявления и контроля некоторых заболеваний. Показаниями к МРТ являются:
- воспалительный процесс;
- грыжа;
- дистрофические нарушения хрящевой ткани;
- подозрение на наличие метастазов;
- болезнь Бехтерева;
- боли в области рядом с крестцовым отделом позвоночника;
- миелит;
- планирование проведения операций.
Также к МРТ позвоночника прибегают перед проведением операций в области крестцового отдела позвоночника.
Противопоказания для МРТ позвоночника имеют общий характер и соответствуют универсальным ограничениям, среди которых: наличие протезов, клипс, зажимов и имплантов из металла. МРТ позвоночника имеет противопоказания для людей с плохим контролем над мышцами тела, поскольку один сеанс может длиться около часа, на протяжении которого нельзя двигаться.
Коленные суставы
При МРТ выявляется следующее:
- переломы и микротравмы;
- разрывы сухожилий;
- метастазы;
- артрит и артроз.
Противопоказания к МРТ коленного сустава общие, но в первую очередь проводится проверка на наличие инородных тел.
МРТ коленей требует введения в организм контрастного вещества, что может привести к отравлению при почечной недостаточности.
Абсолютные противопоказания
Категорически запрещено обследование в таких случаях:
- Избыточная масса тела. Аппараты выдерживают человека с массой тела максимум 120 кг, но бывают и современные устройства, выдерживающие нагрузку до 250 кг. Большая окружность талии не позволяет проводить сеанс в закрытом цилиндре (максимум — 70 см в диаметре тела). Выходом будет использование прибора открытого типа.
- Крупные металлические импланты.
- Наличие нейро- или кардиостимулятора.
- Протезы клапанов сердца.
- Клипсы, фиксирующие кровеносные сосуды мозга.
- Наличие серьезных травм и открытых ран с кровотечением.
- Проведенные накануне операции на головном мозге или сердце.
- Эпилепсия.
- Гемолитическая анемия.
- Припадки, судороги и частые потери сознания.
- Установленные аппараты для фиксации суставов.
Относительные противопоказания
При наличии приведенных ниже отклонений возможно частичное обследование с ограничениями:
- Высокая возбудимость и нервозные состояния. Сеанс требует нахождения в неподвижном состоянии в течение 15–20 минут, а движения будут препятствовать получению детальных изображений.
- Непереносимость солей гадолиния, которые входят в состав контрастного вещества.
- Несъемные металлические импланты.
- Быстрые мышечные сокращения, вызванные тремором.
- Металлические фильтры, установленные в кровеносных сосудах для поглощения тромбов.
- Ремиссия после проведения АКШ (аортокоронарное шунтирование — операция по восстановлению нормального кровотока в сосудах).
- Боязнь замкнутых помещений.
- Наркотическое или алкогольное опьянение.
- Плохое общее состояние здоровья пациента.
- Обострение хронических заболеваний.
- Четких ограничений по возрасту нет, процедура безопасна и может проводиться на детях. Сложность заключается в обеспечении неподвижности ребенка в течение длительного периода, поэтому есть условное ограничение для детей младше 7 лет.
- Необходимость непрерывного мониторинга физиологического состояния исследуемого и поддержания жизненно важных функций (дыхание, давление, пульс, сердцебиение).
- Первые месяцы беременности.
- Неадекватное поведение, нарушение координации в пространстве.
- Неспособность сердца к снабжению органов и тканей кровью, а также другие патологические заболевания сердечно-сосудистой системы.
При наличии временных особенностей, таких как кормление грудью, менструальный цикл, недавно проведенные операции, желательно отложить сеанс на некоторое время. Негативных последствий от МРТ при этих факторах не замечено, но иногда возможны легкие недомогания и дискомфорт.
Тем, кто страдает от головокружений, ишемической болезни сердца и повышенного внутричерепного давления, следует пройти консультацию у врача.
Плюсы и минусы магнитно-резонансной томографии
Получение снимков данным методом имеет ряд особенностей, о которых следует помнить.
Преимущества
- Изображения головного мозга и других внутренних органов получаются четче, чем при использовании других способов визуализации.
- Отсутствует ионизирующее излучение, вызывающее образование в организме свободных радикалов.
- Метод дает информацию не только о состоянии, но и о структуре и функционировании внутренних органов.
- Легко обнаруживаются аномалии головного мозга, которые могут быть незаметны при рентгене из-за перекрытия смежными тканями.
- Это безопасная процедура, не вызывающая побочных эффектов.
- Метод позволяет обнаружить инсульт на первых стадиях.
Недостатки и возможные риски
- При введении контрастного вещества для исследования состояния кровеносных сосудов возможна аллергическая реакция.
- При нарушениях работы почек возможно развитие нефрогенного системного фиброза, что вызывает уплотнение кожных покровов.
- Кормящим мамам запрещено поить детей своим молоком в течение двух суток после введения в организм контрастного вещества.
- Избыток в организме седативных веществ, которые вводятся пациенту для успокоения, приводит к ослабеванию иммунной системы.
Наличие металла в организме
Магнитно-резонансная томография имеет противопоказание к использованию при наличии инородных объектов в теле. Перед проведением обследования необходимо пройти проверку на наличие металла в организме. Об этом пациент должен сообщить врачу во время опроса. Это могут быть:
- Брекеты на зубах.
- Осколки от снарядов и пуль.
- Помпы для введения инсулина в кровь.
- Протезы для поддержания поврежденных стенок сосудов.
- Скобы после хирургического вмешательства.
- Лапароскопические клипсы на сосудах.
- Шины и шунты, наложенные для внешней фиксации при переломах.
- Протезы, замещающие функции внутренних органов.
- Внутриматочные спиральные контрацептивы.
- Металлические штифты в зубах.
- Кардиостимулятор и сердечный дефибриллятор.
- Искусственные клапаны сердца.
Опасность наличия металла в теле человека заключается в том, что процедура может привести к его перемещению, а это вызовет повреждение внутренних органов, тканей и может спровоцировать кровоизлияния. Особенно опасны включения металла в области глаз и головы. Зубные протезы и брекеты при МРТ могут вызвать искажения лица и привести к поражению нервной системы.
Исключением могут быть ортопедические эндопротезы, поскольку в современных образцах количество металла сведено к минимуму. Также стоит помнить, что краска для татуировок и декоративная косметика могут содержать свинец, никель, ртуть и кобальт, а они, нагреваясь, способны вызвать ожоги. Но это происходит крайне редко.
Чтобы идентифицировать расположение металла на теле, проводят рентгенографию. Перед обследованием с тела удаляются ювелирные украшения, пирсинг, съемные зубные протезы, часы, шпильки, одежда с пуговицами, кредитные карточки и другие предметы. Все металлические изделия входят в противопоказания МРТ.
Возможные осложнения
На данный момент не найдено побочных эффектов от проведения магнитно-резонансной томографии. Благодаря отсутствию ионного облучения процедуру можно проводить повторно, не опасаясь за состояние здоровья. Возможен малый риск повреждения плода у беременных на 3–4 месяце.
У людей, которые страдают от клаустрофобии, могут быть приступы паники, поскольку процедура требует длительного пребывания в тесном закрытом цилиндре.
Мрт сердца и сосудов в москве и спб: где сделать, что показывает
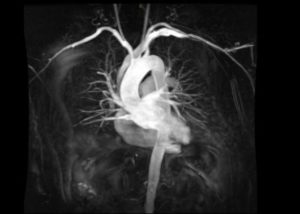
Магнитно-резонансная томография сердца и сосудов – это высокоинформативный метод, позволяющий выявить патологические изменения миокарда, коронарных артерий, перикарда.
МРТ основано на использовании магнитного поля, которое создает резонанс атомов водорода, которые искажают радиочастотный сигнал. Специальные датчики улавливают преобразованные импульсы. Программа обрабатывает изображения, создает пространственную модель.
Визуальное отображение модели позволяет изучать самые мельчайшие детали, тонкие анатомические элементы сердечных клапанов.
Определение изменений коронарных артерий, аорты требует процедуры с контрастированием. Внутривенная инъекция препарата помогает отслеживать внутреннее и внешнее состояние сосуда. Метод выявляет нарушения проходимости, участки сужения, места локализации атеросклеротических бляшек, тромбов.
Магнитно-резонансное сканирование лучше показывает перикардит, кардиомиопатию, дефекты межжелудочковой и межпредсердной перегородки, другие пороки.
Современные инновационные технологии позволяют визуализировать небольшие воспалительные очаги миокарда, нарушение микроциркуляции по коронарной артерии.
Можно ли делать МРТ сердца и сосудов
При магнитно-резонансной томографии сердца и сосудов делают несколько сотен томограмм с шагом несколько миллиметров. Анализ каждого снимка врачом затруднителен, поэтому изображения обрабатывает программное приложение. Инновационные аппараты оснащены режимом трехмерной реконструкции.
Таким образом, МРТ сосудов и сердца не только делают, но и рекомендуют выполнять при подозрении на патологии миокарда, перикарда, сердечных клапанов. Обследование позволяет верифицировать расслоение стенки артерии (аневризма), тромбоэмболию сосуда. После внутривенного введения контраста удается выявить участки нарушения микроциркуляции, зоны сужения артерии.
Не делают магнитно-резонансную томографию при противопоказаниях:
- Первый триместр вынашивания ребенка;
- Искусственные металлические клапаны сердца;
- Психические расстройства;
- Состояние наркотического или алкогольного опьянения;
- Почечная недостаточность (при исследовании с контрастом);
- Боязнь закрытых помещений.
Качественные изображения получаются только при сохранении неподвижного положения во время сканирования. Длительность томографии сердечнососудистой системы 20-30 минут. На протяжении данного интервала требуется сохранять неподвижность. Из-за повышенной возбудимости затруднено обследование у детей. Грудничкам, дошкольникам делают МР-томографию грудной полости под наркозом.
Пример томограмм МРТ сердца и сосудов
Мрт сердца – что показывает
МР-сканирование – это самый эффективный метод обследования сердечнососудистой системы. Возможности ядерно-магнитного резонанса средостения достаточно обширны. Только визуализация лёгких ограничена из-за повышенной воздушности альвеол.
Что показывает МРТ сердца:
- Состояние сердечных полостей, аорты, крупных сосудов – обследуется аппаратами с наличием спинового эха;
- Клапаны, желудочки, коронарная артерия – аппараты с наличием «градиентного эха»;
- Анализ фаз сердечной деятельности проводится с наличием «кино-МРТ»;
- Контрастную магнитно-резонансную томографию делают после инфарктов для оценки изменения сердечного кровоснабжения;
- Скорость микроциркуляции оценивает фазово-контрастная томография;
- Трехмерная реконструкция выстаивает существующую модель сердца и сосудов.
Процедура выполняется по показаниям. Безвредность исследования позволяет делать сканирование по желанию пациента. Высокая цена томографии ограничивает массовое распространение метода.
Основные показания к магнитно-резонансной томографии сердца
Направление на МРТ сердца дает кардиолог. Распространенные показания:
- Диагностика воспалительных изменений миокарда и перикарда;
- Изучение состояния сердечных клапанов после ряда заболеваний – эндокардита, ревматизма, врожденных сердечных пороков;
- Верификация степени изменений при ишемической болезни сердца;
- Исследование состояния сердечных артерий;
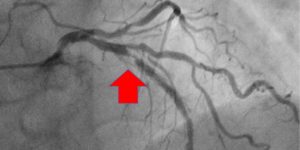
- Изучение состояния после стентирования, аортокоронарного шунтирования (АКШ);
- Определение степени выраженности кардиомиопатии.
Безопасность и безвредность ядерно-магнитного резонанса позволяет выполнять процедуру детям с пяти лет.
Какие противопоказания к МРТ сердца и сосудов
Металлические объекты внутри человеческого тела ограничивают возможности обследования. Магнитное поле приводит к нагреванию предметов или перемещению. Кардиостимуляторы, инсулиновые помпы – это ограничение к магнитно-резонансному сканированию. В такой ситуации делают КТ легких с контрастом, которое также качественно показывает патологию сердечно-сосудистой системы.
Классификация противопоказаний к МРТ сердечнососудистой системы:
- Абсолютные;
- Относительные.
Первая категория свойств не позволяет выполнять сканирование пациенту. Прием лекарственных средств не поможет вернуть здоровье к состоянию, позволяющему проводить ядерно-магнитный резонанс.
Абсолютные противопоказания к сердечному МРТ:
- Присутствие кардиовертера (дефибриллятора);
- Электрокардиостимулятор;
- Имитаторы ритма;
- Внутриушные протезы;
- Аппарат Илизарова.
Перед томографией следует определить расположение и состав импланта. Некоторые металлы не реагируют на магнитное поле, поэтому сканирование проводить можно.
Относительные противопоказания к МРТ сердца и сосудов:
- Недостаточность сердца в стадии декомпенсации;
- Протезирование сердечных клапанов;
- Снижение реабсорбции почек;
- Установка инсулиновых помп;
- Стимуляторы нервных окончаний;
- Присутствие сосудистых клипс;
- Панические расстройства у пациента;
- Клаустрофобия;
- Динамическое сканирование для оценки жизненно важных функций;
- Тяжелое состояние человека.
Определяет противопоказания не только лечащий врач, выдающий направление, но и рентгенолог, который будет проводить обследование.
Мрт клапанов сердца
Пороки сердца приводят к смешиванию артериальной и венозной крови через дополнительные дефекты межжелудочковой или межпредсердной перегородок, клапанного аппарата. Заболевание приводит к недостатку поступления кислорода к внутренним органам вместе с кровью. Чтобы устранить гипоксию, нормализовать состояния кровоснабжения устанавливаются искусственные клапаны (аортальный, митральный).
Режим трехмерного моделирования (3D-реконструкция) помогает создать пространственное отображение объекта с визуализацией сердечных полостей, аорты, коронарной и легочной артерии. Внутривенное введение контрастного препарата улучшает видимость внутренней стенки сосудов.
Протезирование клапанов требует динамической диагностики. Стояние изделий может измениться, образование дополнительных ходов приведет к смешиванию артериальной и венозной крови.
Компьютерная томография (КТ) с контрастом способна визуализировать состояние сосудов, выявлять атеросклеротические бляшки, тромбы, воздушные эмболы.
Рентгеновские исследования приводят к радиационному облучению тканей, поэтому не могут выполняться несколько раз подряд.
МРТ – это безопасная процедура (при отсутствии противопоказаний). Вреда здоровью ядерно-магнитный резонанс не приносит, поэтому обследование делают неограниченное количество раз.
Инновационные томографы мощностью от трех Тесла показывают даже мельчайшие изменения сердечной мышцы, клапанов. Обследование имеет высокую цену. Большинство видов болезней сердца способно выявить высокопольная томография мощностью трубки 1,5-3 Тесла.
Рациональности применения в медицине более мощных аппаратов отсутствует.
Какие болезни определяет МРТ сердца
Основная диагностическая цель выполнения магнитно-резонансной и компьютерной томографии сердечнососудистой области – определение дефектов кровоснабжения (пороков аортального, митрального клапана, дефектов перегородки).
Какие заболевания выявляет сердечное МРТ:
- Стенозы коронарных артерий;
- Сужение аорты;
- Аортальная, митральная недостаточность;
- Атеросклероз, тромбоэмболия сосудов;
- Перикардиты, миокардиты;
- Тампонада перикарда.
Целый ряд сердечнососудистых заболеваний сопровождается регургитацией – обратным забросом крови. Магнитно-резонансная томография – приоритетное исследование для выявления симптома завихрения, верификации клапанной дисфункции, сужений артерий.
После аортокоронарного шунтирования (АКШ) с помощью МРТ удается измерить систолический и диастолический кровоток, диагностировать антеградный и ретроградный объемы.
Процедура выявляет также сопутствующие осложнения – аортальную и митральную недостаточность, ревматические изменения, бляшки атеросклероза.
Мрт сердца после шунтирования
Операция аортокоронарного шунтирования (АКШ) выполняется с целью восстановления состояния кровотока по коронарной артерии. Искусственное создание шунтов помогает устранить препятствие микроциркуляции миокарда, предотвратить ишемическую болезнь сердца, инфаркты миокарда.
Динамическое наблюдение после оперативного вмешательства выполняется:
- Для оценки качества манипуляции;
- Определения движения крови через участок стентирования;
- Выявления осложнений.
Повторное сканирование через несколько месяцев позволяет изучить толщину миокарда, выявить участки гипоксии, особенности циркуляции артериальной и венозной крови.
Противопоказана МРТ после АКШ в случае установки пациенту кардиостимулятора, металлического клапана. Первая томография выполняется через 1,5 месяцев после шунтирования.
Где сделать МРТ сердца в Москве и СПб
Пройти магнитно-резонансную томографию в Санкт-Петербурге и МСК предлагает несколько десятков медицинских центров. Частные клиники оснащены более современными томографами по сравнению с государственными заведениями, но рациональность обследования на инновационных установках не всегда существует.
Выбрать, где сделать МРТ сердца в Москве и СПб, предлагаем в разделах «медцентры». Оптимизированный поиск по десяткам параметров позволяет найти нужное медицинское заведение по цене, расположению, времени работы.