Перелом пяточной кости: симптомы, классификация, диагностика и первая помощь
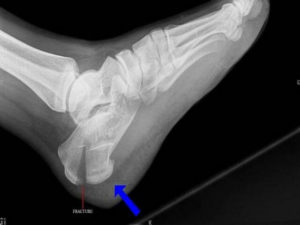
Нарушения целостности пяточной кости возникают в результате падений с высоты, сильного удара. Перелом пяточной кости характеризуется острой болью, гематомой, отечностью в поврежденной области, видимой деформацией кости.
Травма бывает со смещением и без, внутрисуставной, компрессионной, краевой, открытой или закрытой. Первая помощь при нарушении целостности кости в области пятки подразумевает иммобилизацию конечности и прием обезболивающих средств.
Диагностируют перелом с помощью рентгена.
Для лечения используется гипсовая повязка. Может потребоваться репозиция, скелетное вытяжение.
Во время восстановления постепенно увеличивается нагрузка на конечность, назначаются физиотерапия, массаж и лечебная диета.
Отсутствие или неправильное лечение, несоблюдение рекомендаций врача в период реабилитации могут привести к развитию осложнений – возникновению костных наростов, артроза, плоскостопия и других последствий.
Причины и симптомы
Причины травмы зависят не только от факторов ее возникновения, но и от механизма получения.
Стрессовый или усталостный перелом, чаще трещины, возникают на фоне развития патологии или износа костной ткани. В этом случае основной причиной является внутреннее состояние организма человека.
Заблуждением будет относить в категорию риска только людей, имеющих в анамнезе заболевания опорно-двигательного аппарата, костной системы и лиц пожилого возраста.
Спортсмены, танцоры, военные также могут пострадать.
В результате выполнения постоянных движений (однообразные тренировки, занятия на плацу), получения микротравм организм не справляется с функцией самовосстановления. В пятке образуется так называемая стрессовая зона.
Далее клиническая картина может осложниться трещиной, которая вызовет дискомфорт при ходьбе, но в 50% случаев заживет самостоятельно.
А возможен второй вариант когда слабый удар, неосторожный прыжок становится спусковым механизмом при возникновении перелома пяточной кости.
Ко второй категории относят повреждения, возникшие под воздействием внешних факторов:
- падения с высоты на ровные ноги,
- травмы, полученные на производстве,
- компрессия, сильный удар по стопе в результате ДТП или других форс-мажорных ситуаций.
Симптомы стрессового перелома могут быть слабо выражены, боль, дискомфорт при ходьбе часто списывают на обычную усталость. Особенно к таким оправданиям склонны молодые люди и профессиональные спортсмены. Состояние сложно диагностировать, на рентгеновских снимках повреждение плохо заметно, важен опыт и высокий профессионализм врачей.
При переломе пяточной кости, повлекшем смещение, признаки ярко выражены:
- острая боль,
- визуально стопа при переломе выглядит синюшно из-за кровоизлияния,
- вальгусная и варусная деформация,
- признаком также является боль в пятке при надавливании,
- при смещении других косточек, образующих свод стопы, видимая деформация от перелома, так называемое сплющивание.
Идти или просто перенести вес на пострадавшую конечность при такой травме не получается. Подвижность в районе голеностопа ограничена из-за отека, в подтаранном суставе невозможна. Сложные множественные травмы дополняются симптоматикой сопутствующих повреждений.
Классификация переломов
Общепринятой классификации таких травм нет. Это объясняется большим разнообразием данного повреждения. При диагностике отталкиваются на основные моменты, разделяют на:
- перелом пятки со смещением и без такового,
- компрессионный перелом пяточной кости,
- изолированный, со смещением и без,
- перелом пяточного бугра,
- закрытый, открытый переломы тела пяточной кости,
- краевые.
При сильном ударе таранная кость ноги становится своеобразным колуном, который раздрабливает пятку на много частей – образуется осколочный перелом.
Повреждение мягких тканей пятки, сосудов и сухожилий, наличие раневой поверхности осложняют клиническую картину и классификацию открытых переломов.
Такие пациенты нуждаются в более длительном лечении в отличие от пострадавших с закрытой, изолированной травмы без смещения.
Диагностика и первая помощь
Пострадавший не сможет самостоятельно добраться до травмпункта, поэтому необходимо вызвать бригаду скорой помощи. До приезда врачей можно дать обезболивающие препараты из домашней аптечки.
Важно учесть, что обычный парацетамол или анальгин в таблетках подействует не раньше, чем через 20-30 минут после перорального применения.
Другими словами, их прием оправдан, если неприятность произошла в селе или далеко от населенных пунктов, куда медики доберутся не скоро.
При наличии ран или царапин их надо промыть водой и обработать антисептиком. Для уменьшения отека и улучшения кровотока пострадавшую ногу желательно держать в приподнятом состоянии.
Если это вызывает боль или дискомфорт, следует устроить человека как можно удобней, но так, чтобы максимально разгрузить поврежденную конечность.
Желание вправить перелом своими силами может привести к усугублению ситуации, разрыву нервов, сухожилий, усилить смещение костных отломков.
Прибывшая бригада скорой помощи проводит визуальный осмотр. Для обезболивания показано внутривенное или внутримышечное введение анальгетиков, нестероидных противовоспалительных препаратов.
В случае сильного болевого синдрома используют полунаркотические и наркотические средства.
Медики выполняют временную иммобилизацию перелома, целью которой является не допустить дальнейшее смещение поврежденных костей, снизить риск дополнительного повреждения мягких тканей во время транспортировки в больницу. Для этого фиксируют голеностопный сустав и всю стопу.
Поставить диагноз при подозрении на повреждения ноги в районе пятки возможно, проведя рентгенологическое исследование. Снимки делаются в нескольких плоскостях. В случае нарушения целостности позвоночного столба, переломов лодыжек, множественных травм, обусловленных падением с высоты, травматологи обязательно проводят осмотр пострадавшего на предмет перелома пяточных костей.
Лечение и реабилитация
Применение консервативной терапии возможно в случае закрытых переломов без смещения. Накладывается гипсовый лангет на область от колена до пальцев стопы. Период иммобилизации составляет 3-8 недель в зависимости от сложности случая. Пациенту не разрешено опираться на ногу. Перед снятием гипса обязателен рентген пяточной области, чтобы убедиться в сращении кости.
После перелома пяточной кости со смещением под местной анестезией выполняется репозиция. Положительные результаты дает метод скелетного вытяжения с использованием аппарата Илизарова.
Воздействие длится 4-5 недель, в это время показан строгий постельный режим. После удаления спицы накладывают гипсовую циркулярную повязку.
По истечении 12 недель делается контрольная рентгенография для определения степени дефекта и уровня заживления костной ткани.
Восстановительные операции на пяточной кости с замещением фрагментов металлоконструкциями применяются с осторожностью и только в тяжелых случаях, когда имеется множество осколков, повреждение суставов и таранной кости.
Срок полного восстановления зависит от внутренних резервов организма пациента. Длится от нескольких месяцев до двух лет. Способствуют выздоровлению массаж, магнитотерапия, парафинотерапия, электрофорез и лечебная физкультура. Более подробно о том когда можно наступать на ногу при переломе пятки.
Последствия
К сожалению, высок риск развития осложнений. Могут возникнуть посттравматическое плоскостопие, артроз, ограничение подвижности, хронические боли. Иногда последствием становится появление костных наростов, которые влекут за собой нарушение опоры ног.
Правильно подобранный метод лечения определяет последствия, полноту восстановления функций стопы после перелома пяточной кости.
Как по снимку определить обычный и сросшийся перелом | Второе мнение
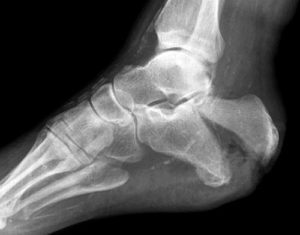
При ответе, как по снимку определить перелом, рентгенолог расскажет о 3-ех типичных признаках диагностики патологии – линия просветления, наличие фрагментов, смещение отломков.
При травматическом воздействии на костно-суставную систему формируются разные виды повреждения. Совсем не обязательно на рентгенограмме будет прослеживаться линия просветления. При наложении костных фрагментов в проекции перелома, наоборот, формируется затемнение.
Тонкости диагностики травматических повреждений костей рассмотрим в статье.
Общая схема переломов разных типов
Как по снимку определить перелом
Перед описанием рентгеновских критериев, как определить перелом по снимку, следует выделить обширность повреждения, определить объем травматизации, выявить отломки. Чаще всего у людей возникают травмы верхних или нижних конечностей. Первым диагностическим исследованием, выполняемым в таком случае, является рентгенография.
Травматолог после проведения исследования хочет получить исчерпывающий ответ относительно тактики ведения пациента. При переломе требуется сопоставление отломков или наложение гипса. При растяжении связок, ушибах мягких тканей для терапии достаточно эластической повязки. Сроки больничного листа при второй нозологии меньше.
Очень долго заживают переломы пяточной кости. Для восстановления тканей необходимо не менее 6 месяцев. Сроки объясняются постоянной нагрузкой на стопу при ходьбе, растяжение костей сильным подошвенным апоневрозом.
Определить перелом пяточной кости по снимку не всегда возможно. Пяточная кость – это крепкая массивная структура. При неполном переломе линия просветления четко не прослеживается.
Нет существенного смещения отломков, которое позволило бы достоверно установить диагноз. При расхождении между рентгенологическими данными и объективным состоянием травматологи назначают дополнительное обследование – компьютерную томографию.
Поперечные срезы помогают визуализировать структуру кости, четко выявлять даже мелкие трещины.
Диагностическую ценность при анализе рентгенограмм кисти играет своевременная верификация перелома ладьевидной кости. Образование небольшое, располагается среди костей запястья. При отсутствии расхождения отломков образуется тонкая линия затемнения, которую неопытный рентгенолог может не заметить.
При неправильном срастании в ладьевидной кости часто формируется ложный сустав. Если человек пытается поднять тяжелый предмет рукой, у него возникает резкая болезненность в области запястья, при которой нельзя совершить полноценный захват рукой.
На практике часто встречаются случаи, когда специалисты ожидать качественного заживления ладьевидной кости, но на прохождении 3-4 месяцев восстановления не происходит. Из-за попадания крови, мягких тканей, инородных тел между костными фрагментами формируется ложный сустав. При патологии требуется хирургическая операция для удаления объектов, мешающих срастанию.
При исследования описанных нозологических форм обязательно сделать снимки в двух проекциях – прямая и боковая. Компьютерная томография назначается при наличии сомнений в реальном состоянии у пациента после травматического воздействия и заключением рентгенографии.
Как выглядит перелом на рентгеновском снимке
Описание перелома врачом-рентгенологом выглядит следующим образом – «На представленной рентгенограмме правой бедренной кости в двух проекциях прослеживается линия просветления в проекции хирургической шейки с угловым смещением отломков. Заключение: перелом хирургической шейки правой бедренной кости».
Для оценки смещения отломков и принятия решения травматологом относительно тактики лечения требуются снимки в двух проекциях. На боковой рентгенограмме четко визуализируется смещение кпереди или кзади. Прямой снимок показывает отклонение от продольной оси вправо или влево.
На основе приведенного заключения рентгенолога легко определить, как выглядит перелом на рентгеновском снимке, но только при классическом варианте.
Существуют сложные переломы, при которых линия просветления имеет вид спирали, кости вколачиваются друг в друга в продольном направлении.
Одновременно формируются дополнительные отклонения, которые важно описать для травматолога, который будет устанавливать штифт, пластину с шурупами, накладывать гипс или применять другие тактики лечения.
На рентген снимке не всегда удается верифицировать перелом с первого раза. «Трещины» — небольшие повреждения без расхождения фрагментов кости. При косом прохождении рентгеновских лучей или слабой экспозиции. Патология выявляется на серии последующих рентгенограмм. Под нагрузкой костные фрагменты расходятся, поэтому появляется классическая линия просветления.
Первым признаком перелома может быть не просветление в области расхождения, а незначительное смещение костей вдоль продольной, поперечной оси. Дистальный или проксимальный фрагмент кости может смещаться по оси под влиянием мышечно-связочного аппарата, оказывающего влияние на костные структуры.
Как определять перелом на рентгенограмме
Переломы на рентгенограмме определять несложно, если знать рентгенанатомию костно-суставной системы. Все травмы разделяются на простые и осложненные. Повреждаться могут не только кости, но и окружающие мягкие ткани, мышечно-связочный аппарат. Неправильное лечение при сложных переломах сопровождается потерей подвижности, истощением мышечной силы конечности.
Простые (закрытые) переломы на рентгенограмме можно определить по расположению костных фрагментов, которые не проникают наружу через кожные покровы.
Осложненные (открытые) переломы характеризуются выраженным смещением отломков. Расхождение между отдельными фрагментами является достаточно большим. Прослеживается угловое смещение с ротацией относительно продольной оси. Закрытые переломы характеризуются повреждением кожи, глубоких тканей.
Опасность открытого типа заключается в обширном кровотечении, болевом шоке за счет раздражения множества нервных рецепторов. При наличии сквозной раны повышается вероятность бактериальной инфекции. Болезнетворные микробы проникают через рану внутрь тела. Для предотвращения инфекции на ранних этапах рекомендуются антибактериальные препараты.
Назначаются лекарства сразу после диагностики патологии.
По рентгенограмме удается проследить дихотомическое строение фрагментов:
1. Раздробленные – много мелких фрагментов, которые разбросаны вблизи линии просветления или находятся от нее на удаленном расстоянии; 2. Переломы «по типу зеленой ветки» сопровождаются разрушением только одной части кости. Механизм возникновения – действие повреждающей силы перпендикулярно продольной оси.
Такие изменения характерны для губчатых костей, в которых мало костной ткани, обилие хрящей. Структура позволяет костной ткани хорошо сгибаться и полностью не ломаться; 3. Оскольчатые – сопровождаются наличием отдельных фрагментов расположенных вдоль отдельного края. Возникает патология под влиянием небольшой силы или чрезмерного натяжения связок, сухожилия.
Аналогичная ситуация может провоцироваться напряжением мускулатуры, внезапным натяжением определенной части тела; 4. Поперечные – при действии силы направленной перпендикулярно к продольной оси костной ткани; 5. Наклонные – при воздействии плоскости силы под определенным углом;
6.
Спиралевидные – формируются при скручивании, когда между обоими полюсами кости действуют разнонаправленные силы по кругу.
Динамическая рентгенограмма позволяет оценить заживление линии перелома при лечении. Для правильного заживления необходимо близкое стояние костных фрагментов. Если между отломками будет располагаться инородная ткань, кости правильно не срастутся. Для избегания ситуации требуется гипс, установка пластин с шурупами.
В среднем костная мозоль на снимке возникает через 20 дней. Визуализация становится возможной за счет отложения солей кальция внутри костной мозоли. Фрагменты фиксируются между собой несколько раньше.
Примерно на второй недели между отломками появляется хрящевая ткань. Фиксация создает условия для дальнейшего заживления. Рентгеновский снимок на данном этапе показывает линию просветления. Хрящевая ткань не визуализируется.
Состояние перелома определятся травматологом на основании клинических признаков.
Правильное сращение важно не только для формирования костной структуры. Вслед за костями происходит установка сухожильно-связочного аппарата. Мышцы и суставы на протяжении заживления изменяются (растягиваются или сокращаются). Правильная установка фрагментов, отсутствие подвижности позволяет значительно ускорить сроки лечения.
Сломанная кость хорошо визуализируется на рентген снимке. Мелкие деформации с первого раза можно не обнаружить, но впоследствии сложностей с диагностикой не возникает. Возможность применения компьютерной томографии при сложных травмах позволяет тщательно верифицировать патологию.
Как выглядит сросшийся перелом на снимке
Сросшийся перелом на снимке определяется в виде следующих рентгеновских категорий:
1. Полное заживление костей с отсутствием линии просветления. При качественном заживлении костная мозоль на снимке имеет высокую плотность, выражена незначительно, продольная ось кости имеет четкую линию без углового искривления; 2. Неполное заживление сопровождается частичным сохранением линии просветления с одной стороны.
В проекции периферического контура разрастается костная мозоль, позволяющая прочно фиксировать фрагменты. Избыточные остеофиты могут приводить к нарушению работы мышечно-связочного аппарата;
3. Длительное заживление – при динамическом рентгеновском контроле линия просветления не исчезает в нужные сроки.
У детей при подобных переломах может длительно сохраняться травматический эпифизеолиз, когда линия проходит через зоны роста.
При сложных переломах может быть недостаточно фиксации фрагментов с помощью гипсования. Процедура позволяет сопоставить отломки костей, расположенные на коротком расстоянии между собой.
При большом расхождении или чрезмерном захождении потребуются хирургические вмешательства по составлению отломков – установка штифта, фиксация пластинами с шурупами, использование аппарата Елизарова.
При любом переломе независимо от вида назначается динамический контроль с помощью рентгеновских снимков.
Как увидеть на снимке перелом
После ознакомления с материалом читатели поняли, как увидеть на снимке перелом, предлагаем некоторые тонкости рентгеновской диагностики.
Еще раз напомним основные признаки перелома на рентгеновском снимке:
1. Смещение отломков;
2. Линия перелома (просветление в щели).
Смещение определяется по рентгенограммам, выполненным в двух разных проекциях (прямая, боковая). Фрагменты двигаются вдоль продольной, поперечной оси. Отломки между собой вклиниваются, возможно, захождение, расхождение.
По ширине прослеживается боковое смещение, по оси – угловое. Поворот одного отломка вокруг оси – ротация.
На рентгеновских снимках при угловом расхождении требуется измерение в градусах, при продольном или боковом смещении величина указывается в сантиметрах.
Щель перелома на рентгенограмме визуализируется в виде полоски с зазубренными неровными краями. Классический вид нозологии прослеживается в костях черепа. При достижении противоположного края в заключении рентгенолог описывает полный перелом. Если линия просветления не достигает противоположной части – неполный перелом.
При анализе снимков требуется определение прохождения линии просветления через суставные поверхности. Вариант считается внутрисуставным. Такая нозология создает большие проблемы при лечении.
При любой диагностике нужно быть настороженным относительно раковой опухоли.
Анализ окружающих тканей позволяет выявить патологический перелом, при котором повреждение возникает вследствие разрушения костной структуры опухолью.
В детском возрасте появляются уникальные переломы, носящие название «эпифизеолиз». При данной форме возникает травматическое отхождение метафиза от эпифиза. Линия просветления проецируется по ходу росткового хряща.
На классическом снимке может наблюдаться загибание метафиза. Частый вариант у детей – неполные поднадкостничные переломы.
Поражение трубчатых костей у ребенка на рентгенограмме при эпифизеолизе может сопровождаться «симптомом клюва». При этой нозологии возникает поражение кортикального слоя костной ткани.
При нозологии также прослеживается поражение контура кости на определенном протяжении, но расхождение отломков не прослеживается.
Особенности имеют огнестрельные переломы. В костях таза, черепа при пулевом воздействии формируются непосредственно дырчатые отверстия. Аналогичная картина на снимке прослеживаются при поражении эпифиза, метафиза.
Для разрушения диафиза характерно много трещин и осколков. При огнестрельных поражениях нередко к патологии присоединяется бактериальная инфекция. Воспалительный процесс нередко сочетается с наличием инородных тел в мягких тканях. Проникновение металла внутрь окружающих тканей показывает интенсивную тень.
В заключение скажем о том, что в большинстве случаев перелом на снимке выглядит типично. Снимки позволяют установить особенности костного повреждения. Не всегда удается выявить классические критерии. Неполные переломы мелких костей кисти, отростков позвонков, основания черепа могут не прослеживаться на рентгенограмме, но хорошо визуализируются после проведения компьютерной томографии.
На представленной рентгенограмме левой кисти прослеживается перелом левой лучевой кости с захождение дистального фрагмента на 2 см
На представленной рентгенограмме прослеживается перелом левой локтевой кости в нижней трети с поперечным смещением отломков
Как увидеть перелом на рентгеновском снимке
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Перед описанием рентгеновских критериев, как определить перелом по снимку, следует выделить обширность повреждения, определить объем травматизации, выявить отломки. Чаще всего у людей возникают травмы верхних или нижних конечностей. Первым диагностическим исследованием, выполняемым в таком случае, является рентгенография.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Травматолог после проведения исследования хочет получить исчерпывающий ответ относительно тактики ведения пациента. При переломе требуется сопоставление отломков или наложение гипса. При растяжении связок, ушибах мягких тканей для терапии достаточно эластической повязки. Сроки больничного листа при второй нозологии меньше.
Очень долго заживают переломы пяточной кости. Для восстановления тканей необходимо не менее 6 месяцев. Сроки объясняются постоянной нагрузкой на стопу при ходьбе, растяжение костей сильным подошвенным апоневрозом.
Определить перелом пяточной кости по снимку не всегда возможно. Пяточная кость – это крепкая массивная структура. При неполном переломе линия просветления четко не прослеживается.
Нет существенного смещения отломков, которое позволило бы достоверно установить диагноз. При расхождении между рентгенологическими данными и объективным состоянием травматологи назначают дополнительное обследование – компьютерную томографию.
Поперечные срезы помогают визуализировать структуру кости, четко выявлять даже мелкие трещины.
Диагностическую ценность при анализе рентгенограмм кисти играет своевременная верификация перелома ладьевидной кости. Образование небольшое, располагается среди костей запястья. При отсутствии расхождения отломков образуется тонкая линия затемнения, которую неопытный рентгенолог может не заметить.
При неправильном срастании в ладьевидной кости часто формируется ложный сустав. Если человек пытается поднять тяжелый предмет рукой, у него возникает резкая болезненность в области запястья, при которой нельзя совершить полноценный захват рукой.
На практике часто встречаются случаи, когда специалисты ожидать качественного заживления ладьевидной кости, но на прохождении 3-4 месяцев восстановления не происходит. Из-за попадания крови, мягких тканей, инородных тел между костными фрагментами формируется ложный сустав. При патологии требуется хирургическая операция для удаления объектов, мешающих срастанию.
При исследования описанных нозологических форм обязательно сделать снимки в двух проекциях – прямая и боковая. Компьютерная томография назначается при наличии сомнений в реальном состоянии у пациента после травматического воздействия и заключением рентгенографии.
Как выглядит перелом на рентгене?
Очертания перелома на рентгенографическом снимке зависят от того, какой конкретно вид перелома произошел. Возьмем несколько примеров.
Если произошел открытый перелом голеностопа или бедра, то на снимке будет виднеться расхождения двух фрагментов кости с проникновением через кожные покровы одного из них.
Другой пример: оскольчатый перелом пальца или кисти руки. В этом случае на снимке будет видно множество мелких костных фрагментов вокруг очага травмы. При этом на фоне осколков могут виднеться затемнения (свидетельствующие об остром воспалительном процессе).
При переломах ноги или предплечья/лучевой кости (независимо от вида травмы) нередко возникают внутренние кровотечения, которые видны на снимке как затемненные пятна. При переломе носа можно увидеть (помимо повреждения костной части) смещение и даже разрыв хрящевой части.
Если сломана челюсть – в месте травмы на снимке будет виднеться продольная или поперечная черная линия (это и есть сам перелом). Если сломана ключица (плечо), то на снимке будет видно разъединение на две части (или более, зависит от тяжести травмы) продолговатой кости.
Если пациент сломал ребра – на снимках будут видны классические переломы реберных костей в одном или нескольких местах (зависит от тяжести травмы). Как правило, переломы ребер на снимках выглядят наиболее понятно (даже для пациента), в отличие от перелома ладьевидной кости или запястья (где много косточек).
к меню ↑
Как выглядит трещина на рентгене?
Самостоятельно пациент трещину на рентгенографическом снимке не заметит (на большинстве костей), если только она не слишком большая.
Выглядит она нечетко (из-за сливания с фоном) и в большинстве случаев имеет небольшие размеры (длину и толщину).
Если речь идет только о хорошо заметных трещинах: выглядят они как беловатые или, напротив, темноватые линии (полосы) на белом фоне здоровой (неповрежденной) костной ткани.
Понять, что у вас трещина лодыжки или большеберцовой кости – намного легче: такие трещины обычно видно хорошо. Иначе обстоят дела с трещинами в небольших костях (к примеру, мизинца или пяточной кости), где она может быть отображаться короткой беловатой линией.
Например, трещина плохо определяется на ребрах из-за сливания с общим фоном. На пятках они тоже плохо заметны, так как там тоже однотипный фон (много сравнительно мелких косточек). Зато они хорошо видны даже неподготовленному человеку на большеберцовых, лучевых и тазовых костях.
Мелкие трещинки могут быть настолько плохо различимы, что их может не заметить даже врач. Поэтому если при осмотре снимка у пациента не выявлено трещины, но остаются подозрения, желательно обратиться за консультацией к другому специалисту.
к меню ↑
Какие переломы можно увидеть на рентгене?
Если говорить в общих чертах, то рентгенография позволяет обнаружить трещины или переломы в любых костных тканях. Другое дело, что не всегда они хорошо различимы, и для ясности в таких случаях проводится дополнительная компьютерная или магнитно-резонансная томография.
Рентгенография позволяет выявить переломы на следующих костях:
- Нижние и верхние конечности, включая стопы, лодыжки, лучевые кости, пальцы рук и ног.
- Спина: позвоночник, лопатки, ключицы, крестцовый отдел, копчик.
- Тазобедренные кости.
- Грудная клетка: ребра, средостение.
- Череп, включая челюсти, носовые решетчатые кости и даже мелкие косточки ушей (но для этого лучше проводить компьютерную томографию).
Если на рентгенографии видны лишь косвенные признаки повреждения, то показано проведение компьютерной томографии. Если имеется угроза повреждения мягких тканей, сосудов или нервных узлов – дополнительно может проводиться магнитно-резонансная томография (она как раз специализируется на мягких тканях).
Пытаться самостоятельно (без врача) разобрать на снимке характер повреждения – не стоит: без медицинского образования точного состояния кости определить не получится.
к меню ↑
Что может выявить рентгенография
Принято считать, что рентгеновское исследование оказывает более вредное воздействие на организм, чем ультразвуковая диагностика. Это действительно так.
В ряде случаев врачи назначают УЗИ с профилактической целью — для оценки размеров, формы и функционирования определенных органов, для выявления ранних стадий некоторых заболеваний, а также для получения картины состояния здоровья беременной женщины и растущего в ее утробе малыша.
Рентгенография не может часто применяться даже для того, чтобы наблюдать за развитием тяжелых патологий. Беременным женщинам она и вовсе противопоказана, так как может нанести непоправимый вред плоду.
Медицинские специалисты не рекомендуют пациентам выполнять в профилактических целях рентгеновский снимок колена, направление на такое исследование вправе дать только врач. Связано это с тем, что суставная ткань во время анализа получает суточную дозу излучения.
Она и может негативно отразиться на нормальном функционировании конечностей.
Необходимо безотлагательно пройти диагностику при помощи рентгеновских лучей, если в области коленного сустава появились:
- боли;
- припухлость:
- отечность:
- покраснение;
- повышенная температура,
- суставные деформации;
- признаки смещения костей.
Рентгенография коленного сустава способна выявить наличие жидкости в суставных тканях, она также качественно диагностирует состояние хрящей.
Необходимо знать: если на снимке между костями (там, где должны находиться суставы) не видно ничего, это означает, что суставные ткани находятся в норме и в них нет никаких патологических изменений и опасных для здоровья деструктивных процессов; когда же в области коленного сустава есть отеки или жидкость, они станут видны на снимке, сделанном посредством рентгенографии коленного сустава.
Но точно определить плотность кости с применением такой диагностики не удастся, однако рентген покажет форму, строение костей и поможет определить прогрессирующие в них патологии. Рентгенография коленного участка способна найти и нарушения костной ткани.
Если костная ткань на том или ином участке организма начала разрушаться и утончаться, рентген обнаружит это отклонение, поэтому данный метод исследования применяют как один из эффективных способов выявления остеопороза.
Значение бронхографии при рентгенологическом исследовании
Рентгенологическое исследование при бронхите – это вспомогательный метод диагностики. С его помощью можно выявить или исключить обструкцию, очаговую пневмонию, а также диагностировать серьёзные болезни, такие как туберкулёз или рак лёгких, которые очень часто скрываются за симптомами воспаления бронхов.
Рентген-излучение не отображает ткань и состояние этих разветвлений дыхательного горла. Оно позволяет зафиксировать только некоторые отклонения от нормы. Подтвердить заболевание бронхитом в таких случаях доктор может только путём исключения видимых патологий легких.
Если их нет, значит, это – симптомы и проявления бронхита.
На рентгеновском снимке изображение здоровых тканей лёгких имеет однородный светлый оттенок. Наличие патологических процессов, выражающихся в нетипичных тенях, может говорить о начинающемся отёке лёгких и серьёзном воспалении.
Флюорография при бронхите не является эффективной, так как её результаты не могут показать полную картину болезни. По ней можно только определить состояние тканей, которые поражены фиброзом или чужеродными агентами.
Если рассматривать с точки зрения безопасности для организма, то флюорографическое исследование является более приоритетным, чем рентген.
Однако недостаточность информативности о течении заболевания делает её бесполезной на фоне рентгена грудной клетки.
Рентгенологические исследования в стоматологической практике
Рентгенологические методы исследования, благодаря своей информативности и достоверности, занимают ведущие позиции в диагностике заболеваний челюстно-лицевой области. Рентгенография нашла широкое применение в терапевтической и ортопедической стоматологии, челюстно-лицевой хирургии, диагностике травматических и воспалительных поражений зуба, кист, опухолей и других патологий.
В зависимости от используемой аппаратуры и цели исследования современная рентген-диагностика имеет такие разновидности:
- прицельная рентгенография – рентгеновский снимок одного или нескольких зубов;
- ортопантомограмма – панорамный обзорный круговой снимок, на котором представлена челюсть целиком;
- компьютерная томография – 3D-снимок зубов верхней и нижней челюсти
Преимущества рентгенологических методов диагностики
Рентген-диагностика относится к самым современным методам исследования. Рентгенография предоставляет стоматологу возможность оценить состояние зубов, место расположения патологии, объем костной ткани. Получение картины зубного ряда дает возможность выбора наиболее правильной тактики лечения для достижения лучшего и долговременного результата.
В стоматологической практике используется аппаратура, имеющая низкую степень облучения. Поэтому эти методы диагностики считаются безопасными и не имеющими противопоказаний даже при беременности.
Рентгенологические методы исследования позволяют определить состояние зуба, не вскрывая его, узнать количество корневых каналов для правильной обработки и последующей герметизации.
Незаменимой является информация, полученная в ходе рентген-диагностики при имплантации зубов: оценка объема и структуры костной ткани необходима для точной установки имплантата и его долгой службы.
Рентгенография зубов не предполагает предварительной подготовки пациента, а процесс занимает всего несколько минут.
Перелом пятки фото рентген
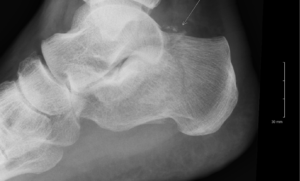
Рентген пяточной кости является самым доступным, информативным и относительно безопасным способом исследования костных и мягких тканей стопы. Такое исследование часто применяется в травматологии, хирургии, ортопедии и помогает выявлять как механические повреждения пятки, так и различные врождённые или приобретённые патологии в этой области.
К преимуществам рентгенографии относят:
- неинвазивность и точность;
- минимальную дозу облучения при высоком качестве снимка.
При использовании цифрового рентгеновского оборудования снимки можно увеличивать для более подробного рассмотрения, а также записывать на электронный носитель.
Что такое рентген пяточной кости?
Из всех костей стопы пяточная имеет наибольший размер. При ходьбе, беге, прыжках на неё приходится большая нагрузка, с чем и связан повышенный травматизм. Рентгеновское исследование позволяет понять, насколько серьёзной является травма пятки, увидеть, есть ли перелом и какого он вида (со смещением или без).
Другой распространённой проблемой считается такое заболевание стопы, как пяточная шпора. Возникает оно по причине ношения неправильной обуви, развития артрита или артроза, но чаще всего из-за сформировавшегося плоскостопия.
Если данную болезнь не лечить, она может вызывать такие осложнения, как подпяточный бурсит (воспаление слизистых сумок) и фасциит (воспаление мышечной ткани стопы).
Основным методом диагностики перечисленных патологий является рентген, который сегодня можно сделать практически в каждой государственной или частной клинике.
Рассмотрим случаи, когда может быть назначена рентгенография пяточной кости:
- Травма стопы в области пятки. Причины возникновения разнообразны – травма на производстве, спортивная травма, перелом вследствие ДТП и так далее.
- Сильная боль в области пятки. Проявляется в основном утром или после дневного сна, когда человек после некоторого времени отдыха встаёт и опирается на пятку.
- Боли в области пятки при ходьбе.
- Измененная походка (смещение центра тяжести на пальцы).
- Подозрение на развитие болезней суставов – артрита, артроза.
- Подозрение на наличие воспалительных заболеваний костной ткани – остеомиелита и др.
- Подозрение на злокачественные и доброкачественные костно-суставные новообразования.
Рентген назначается в качестве первичной диагностической процедуры, когда стоит задача выявить правильный диагноз и назначить лечение.
Также его проводят для мониторинга состояния пяточной кости, которая ранее подвергалась перелому, – врачи смотрят, насколько правильно и быстро происходит сращивание костной ткани.
С помощью рентгена можно проследить в динамике течение различных заболеваний кости пятки и оценить эффективность проводимого лечения.
Что показывает рентген пяточной кости?
С помощью рентгена в первую очередь оценивается целостность пяточной кости. Затем анализируют её форму и расположение по отношению к другим костям стопы. При выявлении переломов пятки изучается их локализация и направленность. Если перелом оскольчатый, важно оценить, как расположены осколки, нет ли смещения.
На снимке довольно четко могут визуализироваться новообразования на кости пятки. В этом случае оцениваются: их размер и локализация, – после чего делается вывод о возможной природе отклонения.
Рентген пяточной кости при переломе или других патологиях можно проводить без какой-либо подготовки. Главное, чтобы на стопе во время исследования не было металлических предметов.
Для защиты от лишнего рентгеновского облучения тело пациента закрывается специальными свинцовыми фартуками. Исследованию подвергается только интересующая область – стопа.
Как проводится обследование?
Рентген-фото пяточной кости может быть выполнено в различных проекциях.
Для съёмки в прямой проекции пациенту нужно лечь на спину на стол рентгеновского аппарата. Ноги сгибаются в коленях, а стопы упираются в стол.
Нагрузка на пяточную кость возникает тогда, когда человек стоит. Соответственно, для выполнения рентгенографии с нагрузкой пациенту необходимо встать и перенести вес на стопу.
Интерпретация результатов
Сразу после съёмки снимки проявляются, рентгенолог приступает к расшифровке. Рентгенограмма позволяет выяснить причину боли, определить характер патологического процесса. Для точной интерпретации результата врач может сравнивать снимки здоровой и больной пяток.
При выявленном заболевании плантарного фасциита (так называется пяточная шпора) специалист даёт подробное описание снимка, где отмечает наличие остеофита с указанием его длины и локализации. Обычно остеофиты на снимке видны в проекции верхнего края задней бугристости таранной кости.
Симптомы перелома пяточной кости
Первое, на что жалуется пациент при переломе пяточной кости, – это боль. Она может возникать в движении или сохраняться и в состоянии покоя. При осмотре могут быть выявлены отёки, которые распространяются до ахиллова сухожилия. Также среди симптомов перелома встречаются: уплощение и расширение пятки, гематома в центре подошвы.
При пальпации в месте повреждения пациент чувствует резкую боль. В положении стоя он не может опереться на поврежденную стопу.
Современное оборудование делает процедуру рентгенографии максимально безопасной. Доза лучевой нагрузки минимальна и сопоставима с естественным фоном. Абсолютных противопоказаний к рентгенографии не выделяется, но проходить её следует только по назначению врача.
С осторожностью рентген пятки назначают беременным женщинам и детям в возрасте до 15 лет.
Перелом пятки – это нарушение анатомической целостности пяточной кости. По статистическим данным, на этот вид перелома приходится 4% всех повреждений костей.
перелом пятки
Основные причины перелома пятки
- Падение с высоты на ноги;
- Прыжок с высоты на выпрямленные ноги.
- Удар тяжелым предметом по пятке;
- ДТП;
- Усталостный перелом пяточной кости.
Очень часто перелом пятки сочетается с переломами грудных и поясничных позвонков, а также переломами и вывихами лодыжек.
Если пострадавший падает с большой высоты на выпрямленные ноги, то у него, как правило, наблюдаются переломы пяточных костей с двух сторон.
Анатомия пятки
Пяточная кость (или пятка) является самой большой костью стопы. С точки зрения анатомии она располагается непосредственно под таранной костью и сильно выступает за ее края. Она относится к сесамовидным костям.
Пятка расположена в толще сухожилий и лежит на поверхности других костей. Если рассмотреть пяточную кость сзади, будет виден немного наклоненный книзу пяточный бугор. На верхней стороне пятки имеется три небольшие суставных поверхности.
В пяточной кости различают переднею, среднюю и заднюю таранные суставные поверхности. Они точно соответствуют пяточным суставным поверхностям на таранной кости.
На переднем конце пятки имеется небольшая кубовидная суставная поверхность для сочленения с такой же поверхностью на кубовидной кости стопы.