Аномалии развития ушной раковины
Аномалии развития ушной раковины
Аномалии развития ушной раковины – группа врожденных патологий, которые характеризуются деформацией, недоразвитием либо отсутствием всей раковины или ее частей.
Клинически может проявляться анотией, микротией, гипоплазией средней или верхней трети хряща наружного уха, в том числе свернутым или сросшимся ухом, лопоухостью, расщеплением мочки и специфическими аномалиями: «ухо сатира», «ухо макаки», «ухо Вильдермута».
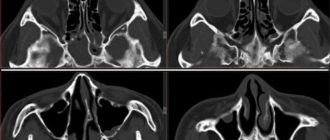
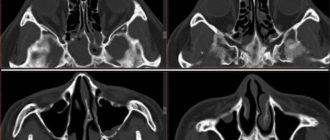
Диагностика основывается на данных анамнеза, объективного осмотра, оценки восприятия звука, аудиометрии, импедансометрии или ABR-теста, компьютерной томографии. Лечение хирургическое.
Аномалии развития ушной раковины
Аномалии развития ушной раковины – относительно редкая группа патологий. Согласно статистическим данным, их частота в различных частях планеты находится в пределах от 0,5 до 5,4 на 10 000 новорожденных. Среди лиц европеоидной расы показатель распространенности составляет 1 на 7 000 – 15 000 младенцев.
Более чем в 80% случаев нарушения имеют спорадический характер. У 75-93% пациентов поражено только 1 ухо, из них в 2/3 случаев – правое. Примерно у трети больных пороки развития ушной раковины сочетаются с костными дефектами лицевого скелета.
У мальчиков подобные аномалии встречаются в 1,3-2,6 раз чаще, чем у девочек.
Причины аномалий развития ушной раковины
Дефекты наружного уха – результат нарушений внутриутробного развития плода. Наследственные пороки встречаются относительно редко и входят в состав генетически обусловленных синдромов: Нагера, Тричера-Коллинза, Конигсмарка, Голденхара. Значительная часть аномалий формирования раковины уха обусловлена влиянием тератогенных факторов. Заболевание провоцируют:
- Внутриутробные инфекции. Включают инфекционные патологии из TORCH-группы, возбудители которых способны проникать через гематоплацентарный барьер. В этот список входят цитомегаловирус, парвовирус, бледная трепонема, рубелла, вирус краснухи, 1, 2 и 3-й типы герпес-вируса, токсоплазма.
- Физические тератогены. Врожденные аномалии ушной раковины потенцирует ионизирующее излучение при проведении рентгенологических исследований, длительное пребывание в условиях высоких температур (гипертермия). Реже в роли этиологического фактора выступает лучевая терапия при раковых заболеваниях, радиоактивный йод.
- Вредные привычки матери. Относительно часто нарушение внутриутробного развитие ребенка провоцирует хроническая алкогольная интоксикация, наркотические вещества, употребление сигарет и других табачных изделий. Среди наркотиков наиболее значимую роль играет кокаин.
- Медикаментозные средства. Побочным эффектом некоторых групп фармакологических препаратов является нарушение эмбриогенеза. К таким медикаментам относятся антибиотики из групп тетрациклинов, антигипертензивные, лекарства на основе йода и лития, антикоагулянты и гормональные средства.
- Заболевания матери. Аномалии формирования ушной раковины могут быть обусловлены нарушениями обмена веществ и работы желез внутренней секреции матери в период беременности. В перечень входят следующие патологии: декомпенсированный сахарный диабет, фенилкетонурия, поражения щитовидной железы, гормонопродуцирующие опухоли.
Патогенез
В основе формирования аномалий раковины уха лежит нарушение нормального эмбрионального развития мезенхимальной ткани, расположенной вокруг эктодермального кармана – I и II жаберной дуги.
В нормальных условиях ткани-предшественники наружного уха образуются к концу 7 недели внутриутробного развития. На 28 акушерской неделе внешний вид наружного уха соответствует таковому у новорожденного ребенка.
Влияние тератогенных факторов в этот временной промежуток является причиной врожденных дефектов хряща ушной раковины. Чем раньше было оказано негативное воздействие – тем тяжелее его последствия. Более поздние повреждения не влияют на эмбриогенез слуховой системы.
Воздействие тератогенов на сроке до 6 недель сопровождается тяжелыми пороками или полным отсутствием раковины и наружной части слухового прохода.
Классификация
В клинической практике применяют классификации, основывающиеся на клинических, морфологических изменениях ушной раковины и прилегающих к ней структур.
Основные цели деления патологии на группы – упрощение оценки функциональных возможностей пациента, выбора тактики лечения, решения вопроса о необходимости и целесообразности слухопротезирования. Широко используется классификация Р.
Танзера, которая включает в себя 5 степеней выраженности аномалий ушной раковины:
- I – анотия. Представляет собой тотальное отсутствие тканей раковины наружного уха. Как правило, сопровождается атрезией слухового канала.
- II – микротия или полная гипоплазия. Ушная раковина присутствует, однако сильно недоразвита, деформирована или не имеет определенных частей. Выделяют 2 основных варианта:
- Вариант А — комбинация микротии с полной атрезией канала наружного уха.
- Вариант В — микротия, при которой слуховой проход сохранен.
- III – гипоплазия средней трети ушной раковины. Характеризуется недоразвитием анатомических структур, расположенных в средней части хряща уха.
- IV – недоразвитие верхней части ушной раковины. Морфологически представлена тремя подтипами:
- Подтип А – свернутое ухо. Наблюдается перегиб завитка вперед и вниз.
- Подтип В – вросшее ухо. Проявляется сращением верхней части задней поверхности раковины с кожей головы.
- Подтип С – тотальная гипоплазия верхней трети раковины. Полностью отсутствуют верхние участки завитка, верхняя ножка противозавитка, треугольная и ладьевидная ямки.
- V – лопоухость. Вариант врожденной деформации, при котором отмечается увлечение угла прилежания ушной раковины к костям мозговой части черепа.
В классификацию не включены локальные дефекты определенных участков раковины – завитка и мочки уха. К ним относятся бугорок Дарвина, «ухо сатира», раздвоение или увеличение мочки.
Также в нее не входит непропорциональное увеличение уха за счет хрящевой ткани – макротия.
Отсутствие перечисленных вариантов в классификации связано с низкой распространенностью этих пороков по сравнению с вышеупомянутыми аномалиями.
Симптомы аномалий развития ушной раковины
Патологические изменения можно выявить уже в момент рождения ребенка в родовом зале. В зависимости от клинической формы симптомы имеют характерные отличия. Анотия проявляется агенезией раковины и отверстия слухового прохода – на их месте располагается бесформенный хрящевой бугорок.
Эта форма часто комбинируется с пороками развития костей лицевого черепа, чаще всего – нижней челюсти. При микротии раковина представлена смещенным вперед и вверх вертикальным валиком, на нижнем конце которого имеется мочка.
При различных подтипах слуховой проход может сохраняться или быть заращенным.
Гипоплазия середины ушной раковины сопровождается дефектами или недоразвитием ножки завитка, козелка, нижней ножки противозавитка, чаши. Аномалии развития верхней трети характеризуются «загибанием» верхнего края хряща кнаружи, его сращением с расположенными позади тканями теменной области.
Реже верхняя часть раковины полностью отсутствует. Слуховой канал при этих формах обычно сохранен.
При лопоухости наружное ухо практически полностью сформировано, однако контуры раковины и противозавитка сглажены, а угол между костями черепа и хрящом составляет более 30 градусов, из-за чего последняя несколько «оттопыривается» кнаружи.
Морфологические варианты дефектов мочки уха включают аномальное увеличение по сравнению со всей раковиной, ее полное отсутствие. При раздвоении образуется два или более лоскута, между которыми имеется небольшая борозда, заканчивающаяся на уровне нижнего края хряща. Также мочка может прирастать к расположенным сзади кожным покровам.
Аномалия развития завитка в виде бугорка Дарвина клинически проявляется небольшим образованием в верхнем углу раковины. При «ухе сатира» наблюдается заострение верхнего полюса в сочетании со сглаживанием завитка. При «ухе макаки» наружный край несколько увеличен, средняя часть завитка сглажена или полностью отсутствует.
«Ухо Вильдермута» характеризуется ярко выраженным выступанием противозавитка над уровнем завитка.
Осложнения
Осложнения аномалий развития ушной раковины связаны с несвоевременно проведенной коррекцией деформаций слухового канала.
Имеющаяся в таких случаях выраженная кондуктивная тугоухость в детском возрасте приводит к глухонемоте или выраженным приобретенным нарушениям артикуляционного аппарата.
Косметические дефекты негативно влияют на социальную адаптацию ребенка, что в некоторых случаях становится причиной депрессий или других психических расстройств.
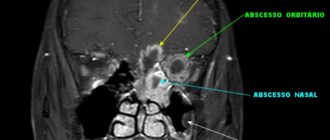
Стенозы просвета наружного уха ухудшают выведение отмерших клеток эпителия и ушной серы, что создает благоприятные условия для жизнедеятельности патогенных микроорганизмов. Как результат формируются рецидивирующие и хронические наружные и средние отиты, мирингиты, мастоидиты, другие бактериальные или грибковые поражения региональных структур.
Диагностика
Постановка диагноза любой патологии этой группы основывается на внешнем осмотре области уха. Вне зависимости от варианта аномалии ребенка направляют на консультацию к отоларингологу для исключения или подтверждения нарушений со стороны звукопроводящего или звуковоспринимающего аппарата. Диагностическая программа состоит из следующих исследований:
- Оценка слухового восприятия. Базовый метод диагностики. Проводится при помощи звучащих игрушек или речи, резких звуков. В ходе теста врач оценивает реакцию ребенка на звуковые раздражители разной интенсивности в целом и со стороны каждого уха.
- Тональная пороговая аудиометрия. Показана детям старше 3-4 лет, что обусловлено необходимостью понимания сути исследования. При изолированных поражениях наружного уха или их сочетании с патологиями слуховых косточек на аудиограмме отображается ухудшение звуковой проводимости при сохранении костной. При сопутствующих аномалиях кортиевого органа снижаются оба параметра.
- Акустическая импедансометрия и ABR-тест. Эти исследования могут проводиться в любом возрасте. Цель импедансометрии – изучить функциональные возможности барабанной перепонки, слуховых косточек и выявить нарушение работы звуковоспринимающего аппарата. При недостаточной информативности исследования дополнительно используется ABR-тест, суть которого заключается в оценке реакции структур ЦНС на звуковой раздражитель.
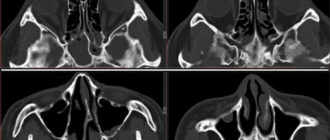
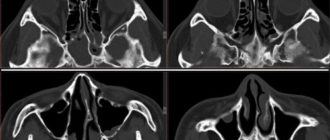
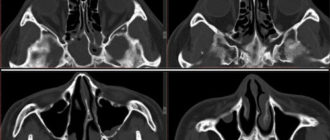
- КТ височной кости. Ее применение оправдано при подозрении на выраженные пороки развития височной кости с патологическими изменениями звукопроводящей системы, холестеатому. Компьютерная томография выполняется в трех плоскостях. Также по результатам этого исследования решается вопрос о целесообразности и объеме операции.
Лечение аномалий развития ушной раковины
Основной метод лечения – оперативный. Его цели – устранение косметических недостатков, компенсация кондуктивной тугоухости и предотвращение осложнений.
Подбор техники и объема операции основывается на характере и выраженности дефекта, наличии сопутствующих патологий. Рекомендуемый возраст проведения вмешательства – 5-6 лет.
К этому времени заканчивается формирование ушной раковины, а социальная интеграция еще не играет столь важной роли. В детской отоларингологии используются следующие хирургические методики:
- Отопластика. Восстановление естественной формы ушной раковины выполняется двумя основными способами – при помощи синтетических имплантатов или аутотрансплантата, взятого из хряща VI, VII или VIII ребра. Проводится операция по Танзеру-Бренту.
- Меатотимпанопластика. Суть вмешательства – восстановление проходимости слухового канала и косметическая коррекция его входного отверстия. Наиболее распространенная методика – по Лапченко.
- Слухопротезирование. Целесообразно при тяжелой тугоухости, двухстороннем поражении. Применяются классические протезы или кохлеарные имплантаты. При невозможности компенсировать кондуктивное нарушение слуха при помощи меатотимпанопластики используются приборы с костным вибратором.
Прогноз и профилактика
Прогноз для здоровья и косметический результат зависят от степени выраженности дефекта и своевременности проведенного оперативного лечения. В большинстве случаев удается достичь удовлетворительного косметического эффекта, частично или полностью устранить кондуктивную тугоухость.
Профилактика аномалий развития ушной раковины состоит из планирования беременности, консультации врача-генетика, рационального приема медикаментов, отказа от вредных привычек, предотвращения воздействия ионизирующего излучения во время беременности, своевременной диагностики и лечения заболеваний из группы TORCH-инфекций, эндокринопатий.
Добавочный козелок — причины, симптомы, диагностика, лечение
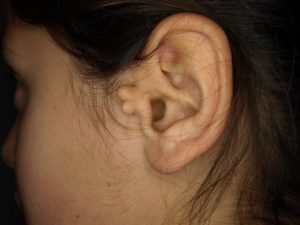
Небольшие выросты возле уха, с которым иногда рождаются малыши, в народе принято называть врождёнными сережками». В медицине же такие образования называют добавочными козелками.
Козелок – это часть ушной раковины, представляющий собой хрящевой выступ в передней части внешнего уха. Напротив козелка у мочки рассоложен парный орган – противокозелок.
Назначение козелка – улучшение слуха, так как с его помощью лучше улавливаются звуки, доносящиеся со спины. Кроме того, козелок помогает правильно определить направление, откуда приходит звук.
Противокозелок выполняет те же функции, но по отношению звуков, которые доносятся спереди.
Иногда ребенок рождается с дополнительным хрящевым или не содержащим хряща образованием около ушной раковины. Это образование и называется добавочным козелком.
Причины развития
Пока не ясно, какие причины приводят к тому, что у ребенка образуется дополнительный козелок. Но зато удалось установить, то развивается это образование из ткани, которая даёт начало развития верхней и нижней челюсти.
По этой причине добавочный козелок может образоваться не только в непосредственной близости от ушной раковины, но и на щеке.
Как правило, образование располагается на линии, которая соединяет уголок губ с ушной раковиной в области слухового прохода.
https://www.youtube.com/watch?v=n_pLeU-hI_Q
В 85% случаев дополнительный козелок развивается спорадичнески, но отмечены случаи и семейной патологии. Встречается дополнительный козелок довольно часто, эта аномалия отмечается у одного малыша на 7000-12000 тысяч рожденных. Причем у мальчиков дополнительный козелок обнаруживается в два раза чаще, чем у девочек.
Факторы, повышающие риск аномалий развития ушной раковины, в том числе и образования добавочного козелка, связаны с осложнениями беременности:
- Инфекционные заболевания – краснуха, корь, ветряная оспа, ЦМВ, герпес, грипп;
- Возрастной фактор, риск аномалий увеличивается с возрастом матери;
- Применение лекарственных средств, вредные привычки во время беременности;
- Воздействие ионизирущего излучения.
Клиническая картина
Внешне добавочный козелок выглядит, как кожный узел на ножке или на широком основании. На ощупь образование может быть, как жестким и плотным, так и мягким. Консистенция добавочного козелка зависит от того, присутствует ли в его основе хрящевая ткань.
У большинства пациентов образуется одиночный добавочный козелок, однако, образование может быть и множественным. Располагаться множественные образования могут, как у одной ушной раковины, так и у обоих. По мере роста малыша наблюдается пропорциональный рост добавочного козелка.
Добавочный козелок может быть одиночной аномалией, но иногда оно сочетается с заячьей губой. Возможно, сочетание добавочного козелка и макростомии (чрезмерной ширины ротовой щели из-за аномалии развития тканей лица). Такое состояние называют синдромом первой жаберной щели, оно носит наследственный характер.
Нужно помнить, что дополнительный козелок – это всегда врожденная аномалия. В течение жизни образоваться он не может. Так, что если у человека в течение жизни образовалось возле уха подозрительный вырост, то это точно не добавочный козелок. Возможно, такое образование является бородавкой или атеромой.
Методы диагностики
Добавочный козелок – это всегда врождённое, но не обязательно наследственная аномалия. В процессе диагностики необходима:
- Консультация оториноларинголога;
- Проведение отоскопии.
Данные обследования позволят понять, не оказывает ли дополнительный козелок влияния на остроту слуха.
Кроме того, необходимо будет дифференцировать добавочный козелок от кожной бородавки и фибропапилломы.
Лечение
Принимать решение о необходимости лечения добавочного козелка можно только после проведения консультаций с оториноларингологом.
В том случае, если добавочный козелок является изолированным образованием (то есть, не сочетается с другими аномалиями) и не оказывает влияния на слух, то его можно не трогать. Образование не оказывает влияния на здоровье, не причиняет особых неудобств и не вызывает субъективных ощущений в отличии от других заболеваний уха, к примеру, отита.
Решение об удалении дополнительно козелка принимается, как правило, из косметических показаний, то есть, из-за желания избавиться от дефекта внешности.
В каком возрасте следует проводить операцию? Ответ на этот вопрос должен дать специалист, так как необходимо будет учесть состояние здоровье ребенка и наличие у него других аномалий развития.
В большинстве случаев, операции рекомендуют проводить до 7 летнего возраста, особенно в том случае, если дополнительный козелок состоит из хрящевой ткани. Дело в том, что у маленьких детей хрящи еще очень мягкие и отлично поддаются коррекции.
В том случае, если принято решение о проведении операции, ребёнок должен быть подготовлен к процедуре.
Во-первых, нужно будет пройти развернутый медосмотр, так как операции по удалению дополнительного козелка проводится только здоровым детям.
Если ребёнок перенёс простудное заболевание или у него было обострение какого-то хронического недуга, то к моменту операции после выздоровления должно пройти не менее двух недель.
За две недели до операции следует отменить приём препаратов, которые увеличивают склонность к кровотечениям, в частности аспирина.
Противопоказаниями к проведению процедуры удаления дополнительного козелка являются:
- Заболевания с нарушениями свертываемости крови, например, гемофилия;
- Серьёзные нарушения кровообращения в области уха;
- Сахарный диабет, так как при этом заболевании нарушается иммунитет и серьёзно повышается риск развития гнойных осложнений.
Операция по удалению дополнительного козелка может быть проведена, как под местным так и под общим наркозом. Как правило, способ анестезии выбирается в зависимости от возраста пациента и вида образования. Так, не имеющий хряща козелок удалить намного проще, чем выполнить операцию по иссечению хрящевого образования.
Добавочный козелок аккуратно удаляют при помощи скальпеля, на разрез накладывают косметические швы. На место проведения операции накладывается стерильная повязка.
После проведения операции в течение нескольких дней в месте вмешательства может сохраняться отек. Швы, как правило, снимают на 5-7 день, полное заживление наступает через 2-3 недели.
В большинстве случаев операция по удалению добавочного козелка проходит без осложнений. Рецидивы аномалии невозможны. На месте удаленного козелка может остаться небольшой и малозаметный шрам.
Другие патологии ушных раковин
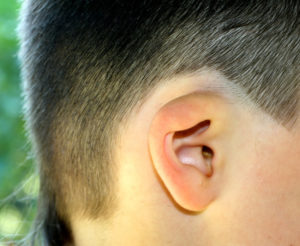
Лопоухость, оттопыренные ушные раковины – самая распространенная форма врожденных деформаций ушных раковин. Признано, что анатомическими предпосылками торчащих ушных раковин могут быть: недостаточная степень выраженности или полное отсутствие противозавитка, избыточная высота хряща углубления ушной раковины или сочетание этих признаков.
Складывающиеся ушные раковины
В литературе данная деформация описывается под несколькими наименованиями: складывающееся ухо, уплощенное ухо, чашеобразная или чашевидная ушная раковина, кошачье, улиткообразное ухо, висячее ухо.
В более легкой форме данная деформация характеризуется недоразвитием верхней ножки противозавитка, уплощением и нависанием впереди верхнего отдела завитка, а в более выраженной форме – ушная раковина уменьшена, завиток укорочен и прикрывает верхнюю часть углубления ушной раковины.
По мнению ряда авторов, при складывающихся ушных раковинах, наряду с деформацией хряща имеет место дефект тканей верхнего полюса с наружной поверхности, а также избыток кожи над завитком с внутренней поверхности ушной раковины.
Методы лечения
В данном разделе указаны основные из применяемых методик устранения дефектов и деформаций ушных раковин врожденной или приобретенной этиологии, выбор оперативного вмешательства зависит от степени выраженности патологии и состояния окружающих тканей.
Устранение врожденной деформации торчащих ушных раковин.
1. По Eithner в модификации Груздевой.
Производится разрез кожи по задней поверхности ушной раковины в виде латинской буквы «S» , начиная его от заушной борозды в области верхнего полюса, продолжая вниз по ямке противозавитка до верхних отделов мочки. Разрез находится на расстоянии 1,5-2см. от края завитка в зависимости от размеров ушной раковины.
Далее отслаиваем кожу задней поверхности ушной раковины до края завитка и основания конхеальной ямки. С наружной поверхности ушной раковины на внутреннюю по линии намеченной раствором бриллиантовой зелени вводим 3 иньекционные иглы, отмечающие границу конхеальной ямки с противозавитком. Через эти три точки проводим сквозной разрез хряща.
Тупоконечными ножницами отслаиваем кожу конхеальной ямки ушной раковины до уровня начальных отделов ножки завитка. Такая широкая отслойка необходима для равномерного распределения избытков ее, появляющейся после иссечения участков хряща. Затем иссекаем участок хряща серповидной формы из верхних отделов и на всем протяжении.
Необходимо отметить, что локализация наибольшей ширины иссекаемого участка хряща зависит от локализации преобладающего увеличения конхеальной ямки ушной раковины. Затем дополнительно иссекаем участок хряща серповидной формы из верхних отделов конхеальной ямки на границе с нижней ножкой противозавитка и участок хряща треугольной формы из нижних отделов конхеальной ямки (рис.1а).
Отсутствие характерного сопротивления при приближении ушной раковины к сосцевидному отростку является критерием правильного иссечения хряща. Противозавиток подшиваем к хрящу конхеальной ямки отдельными узловыми швами. Кожа заушной складки не иссекается. На края раны накладываем непрерывный шов. Далее фиксируем три марлевых валика смазанных вазелиновым маслом шириной не более 1 см.
в конхеальной и ладьевидной ямках и на задней поверхности ушной раковины во избежание образования гематом в послеоперационном периоде и равномерного распределения кожи в области иссеченных участков хряща.
2. По Converse в модификации Груздевой.
Особенностью данного метода, в отличие от предыдущего – производим второй сквозной разрез хряща ушной раковины по краю завитка отступая 0,5 см от края завитка. По всей длине в верхнем полюсе ушной раковины разрезы сходятся. Тупоконечными ножницами отслаиваем кожу на 0,5 см вдоль всего противозавитка.
Далее формируем дупликатуру хряща по типу «рога изобилия» (рис.1б).
Для формирования противозавитка и верхней ножки используем наложение непрерывного матрацного шва на края сегмента хряща на всем его протяжении, с таким расчетом чтобы в области соответствующей противозавитку края сегмента хряща соприкасались друг с другом, образуя трубку, а в области соответствующей верхней ножке противозавитка образовывали желоб.
Рисунок 1. Устранение врожденной деформации торчащих ушных раковин. Метод Eithner и Convers в модификации Груздевой.
Необходимо отметить, что оба сквозных разреза хряща должны иметь дугообразное направление, только в этом случае сформированный противозавиток и его верхняя ножка будут иметь изогнутую форму.
Далее производили иссечение участка хряща конхеальной ямки аналогично ранее описанному способу.
Устранение врожденной деформации складывающихся ушных раковин
По методике Stephenson в модификации Кручинского.
Дугообразный разрез кожи начинаем на задней поверхности ушной раковины в пределах деформации завитка. Кожный лоскут мобилизуем. Тупоконечными ножницами отслаиваем кожу с обеих сторон завитка, выделяя весь хрящ отдела ушной раковины.
Затем хрящ рассекаем продольно в нескольких местах, слегка сходящихся книзу разрезами длинной 0,5-1см. и расчленяем хрящ на 4-5 полос шириной в средней 0,5-0,8 см.
Разрезать хрящи необходимо с таким расчетом, чтобы в средней части ушной раковины осталась полоска, которая в дальнейшем будет служить опорой для самого верхнего полюса ушной раковины (рис.2).
Рисунок 2. Устранение врожденной деформации складывающихся ушных раковин по Stephenson в модификации Кручинского.
Рассеченный хрящи обычно расходятся в стороны, расширяя тем самым, восстанавливаемую часть ушной раковины. Однако эти полоски по-прежнему остаются согнутыми. Для того, чтобы их выровнять, на каждой полоске хряща мы производим насечки, таким образом, свернутая часть хряща расправляется.
Далее, у основания конхеальной ямки иссекаем полоску хряща длинной не менее деформированной части ушной раковины и фиксируем эту полоску по верхнему и переднему краю рассеченных участков хряща. Далее формируем складку противозавитка.
Для этого хрящ в соответствующем месте при помощи пинцета сгибаем в складку и фиксируем при помощи непрерывного матрасного шва, затем кожу, ранее отвернутую, возвращаем на место. Рану зашиваем и кожу распределяем таким образом, чтобы равномерно выстлать весь рельеф ушной раковины. Накладываем непрерывный шов на кожу.
Для моделирования формы ушной раковины в послеоперационном периоде используем марлевые валики пропитанные вазелиновым маслом. По ходу борозды под сформированным завитком проводим 2 матрасных шва в петли которых укладываем валик. Швы натягиваем и фиксируем. В заушной складке также помещаем валик из марли над которым завязываем матрасные швы.
Это необходимо не только с целью профилактики гематом, мацерации кожи, от соприкосновения кожных поверхностей, но главным образом, для моделирования формы ушной раковины. Удаляют валики не ранее, чем через 12 дней после операции.
Устранение дефекта и деформации завитка ушной раковины.
Недостающую кожную часть завитка восстанавливают лоскута с заушной или сосцевидной областей, в том случае если имеется их рубцовая деформация, то возможно перемещение лоскута с предушной области, а хрящевая часть завитка восстанавливается за счет хрящевого аутотрансплантата забранного из конхеальной ямки неповрежденной ушной раковины. Освежаем край дефекта ушной раковины, мобилизуем кожу на внутренней поверхности ушной раковины и по нижнему краю сосцевидной области. Определяем истинный размер дефекта. Далее по имеющимся размерам выкраиваем кожный лоскут на ножке обращенной кверху, у места прикрепления завитка. Лоскут мобилизуем и укладываем в сфромированный дефект, таким образом, чтобы ножка лоскута формировала верхний полюс ушной раковины (рис.3а-г). При необходимости ножка лоскута может остаться провисной. В таком случае, под основание ножки лоскута подкладывается йодоформная турунда. Фиксируем отдельными узловыми швами нерассасывающейся нитью 4-5/0.
Области забора лоскута производим широкую мобилизацию и ушиваем послойно. Далее, через 1,5-2 мес проводим 2 этап.
Отсекаем ножку ножку лоскута, формируем в лоскуте тоннель, укладываем в него забранный хрящевой аутотранмсплантат таким образом, чтобы изгиб трансплантата соответствовал кривизне этого участка завитка ушной раковины.
Фиксируем трансплантат по краям к хрящу завитка рассасывающейся нитью 4/0, иссекаем избытки ножки лоскута, ушиваем раны нерассасывающейся нитью 5/0 (рис.3д-е).
Рисунок 3. Устранение дефекта завитка ушной раковины. а)-г) – первый этап. д),е) – второй этап.
Накладываем легкую повязку во избежание ишемии перемещенных тканей лоскута.
Устранение деформации средней трети ушной раковины по Diffenbach
Предложенным способом возможно устранять дефекты различных отделов ушной раковины при условии наличия неповрежденных кожных покровов сосцевидной области.
Освежаются края дефекта ушной раковины, иссекаются рубцовые ткани.
Ушная раковина прижимается к сосцевидной области и по форме дефекта намечаются края разреза кожи сосцевидной области. К внешним краям разреза кожи сосцевидной области фиксируется вворачивающимися швами фиксируется задний край кожного разреза дефекта ушной раковины.
Передний край дефекта ушной раковины фиксируется непрерывным швом к внутреннему краю разреза кожи сосцевидной области. Вторым этапом операции через 1,5-2 мес (рис.4а,б). В сосцевидной области выкраивается кожно-жировой лоскут, который мобилизуется.
Отсекается задний край дефекта ушной раковины, лоскут дублируется, заворачивается в заушную область и фиксируется по заднему краю дефекта ушной раковины. Донорская зона укрывается путем смещения в зону дефекта окружающих кожных лоскутов.
Продлеваем разрезы от дефекта вверх и вниз, таким образом, чтобы сформировать 2 скользящих лоскута, которые перемещаем и ушиваем между собой (рис.4в,г).
Рисунок 4. Устранение деформации средней трети ушной раковины по Diffenbach. а),б) – первый этап. в),г) – второй этап.
Устранение деформации нижней трети ушной раковины
Освежаются края дефекта ушной раковины, иссекаются рубцовые ткани. По форме и размеру дефекта ушной раковины намечаются кожно-жировой лоскут в сосцевидной области с основанием у нижнего полюса ушной раковины.
Далее лоскут мобилизуется и перемещается в зону сформированного дефекта ушной раковины таким образом, чтобы ножка лоскута формировала мочку ушной раковины. Перемещенный лоскут фиксируется отдельными узловыми швами (рис.5а-в).
Края раны в зоне забора лоскута широко мобилизуются и при необходимости производится дополнительный разрез в затылочной области для устранения натяжения в краях раны, ушиваемой донорской зоны. При необходимости для устранения дефекта донорской зоны берется расщепленный кожный трансплантат, по форме дефекта.
Фиксируется в зоне забора лоскута. В тех случаях, когда дефект включает в себя нижнюю ножку противозавитка и пациент отказывается от проведения дополнительных разрезов возможно проведение операции в два этапа.
Первым этапом фиксируем дефект к лоскуту сосцевидной области, в зону дефекта противозавитка укладываем хрящевой аутотрансплантат. Вторым этапом через 1,5-2 месяца отводим сформированню нижнюю треть ушной раковины и на образовавшиеся раневые поверхности укладываем расщепленные аутодермотрансплантаты с бедра (рис.5г-е).
Рисунок 5. Устранение дефекта нижней 1/3 ушной раковины. а)-в) – первый этап. г)-е) – второй этап
Двухэтапный метод устранения дефектов более 1/3 ушной раковины
Данная методика показана пациентам с дефектом ушной раковины более 1/3 длины с нарушением каркасной функции хряща ушной раковины с неповрежденными кожными покровами заушной и сосцевидной областей. В качестве каркаса используем индивидуально изготовленный силиконовый имплантат. Разрез производится по имеющимся рубцам.
Раскрываем дефект ушной раковины, выделяем край хряща ушной раковины на ширину фиксации силиконового имплантата. Далее продлеваем разрезы в заушную и сосцевидную области таким образом, чтобы образовавшийся лоскут мог служить покрытием для силиконового имплантата, т.е. полностью заместить дефект кожных покровов ушной раковины.
Рисунок 6. Двухэтапный метод устранения дефектов более 1/3 ушной раковины с помощью силиконового имплантата. I этап – подготовка дефекта, установка силиконового имплантата.
Далее устанавливаем силиконовый имплантат и фиксируем его к хрящу ушной раковины, так как имплантат смоделирован по гипсовой модели и с учетом толщины кожных покровов и рубцов, фиксация осуществляется по принципу «ключ-замок» и отдельными узловыми швами рассасывающейся нитью 4-5/0. далее прижимаем имплантат к сосцевидной области и фиксируем над ним кожный лоскут. За счет эластичности имплантат легко изгибается и не вызывает образования пролежней на покрывающем его кожном лоскуте. Может быть осуществлена дополнительная фиксация марлевыми валиками (рис.6).
Второй этап может быть уже проведен через 4-6 недель при активной тренировки ножки лоскута путем накладывания и фиксации на нее давящей повязки
Рисунок 7. Двухэтапный метод устранения дефектов более 1/3 ушной раковины с помощью силиконового имплантата. II этап – отведение ушной раковины, формирование заушной складки.
Второй этап заключается в отведении фиксированной ушной раковины. Отступя от края силиконового имплантата не менее 1 см производим разрез кожи и подкожно жировой клетчатки ножки лоскута, до уровня ложа силиконового имплантата, поднимаем силиконовый имплантат вместе с фиксированным на нем кожным лоскутом.
Оборачиваем частью кожного лоскута сформированный с помощью имплантата завиток ушной раковины.
Далее производим Z-образный разрез в височной области, выделяем поверхностный листок височной фасции с питающими сосудами (поверхностной височной артерией) и выкраиваем фасциальный лоскут в соотношении по длине с силиконовым имплантатом как 1:1,5, а по ширине как 1:1.
укрываем заднюю поверхность силиконового имплантата фасциальным лоскутом, фиксируем его. Рану в височной области ушиваем отдельными узловыми швами 3/0. В заушную складку укладываем 2 расщепленных аутодермотрансплантата, фиксируем их силиконовой повязкой. Накладываем давящую бинтовую повязку (рис.7).
Строение, функции и особенности органа слуха человека
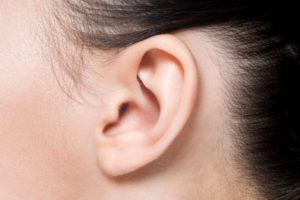
Ухо человека – сложный орган, который помогает поддерживать связь с внешним миром и дает человеку информацию о его расположении и перемещении в пространстве. Оно состоит из трех отделов: наружного, среднего и внутреннего. Уникальное строение органа слуха обеспечивает: прием, передачу звука и преобразование энергии колебания в нервный импульс.
Строение органа слуха
Звуки окружают человека с самого рождения. Выделяются 3 отдела органа слуха:
- наружное ухо;
- среднее ухо;
- внутреннее ухо.
Наружное ухо – видимая часть органа. Оно представлено ушной раковиной и наружным слуховым проходом. Раковина – хрящ воронковидной формы, покрытый кожей. На ее поверхности находятся разные образования: ямки, завитки, возвышенности. Они помогают улучшать качество звука, делают его более громким и направляют в слуховой проход.
К раковине присоединяются волокна ушных мышц. В процессе эволюции человек утратил возможность «шевелить ушами», чтобы точнее локализовать звуки, эти мышцы работают у редких «счастливчиков». Кожный покров раковины имеет сальные и потовые железы.
Наружный слуховой проход — извилистый канал, длина которого составляет чуть больше 2 см, а диаметр – до 0,7 см. В нем звуковой сигнал продолжает усиливаться и передается в среднее ухо. Проход выстлан кожей, имеющей сальные и серные железы.
Ушная сера – желтоватая субстанция, которая обеспечивает увлажнение канала и защиту от инфекционных агентов. При скоплении и уплотнении она образует пробки, нарушающие движение барабанной перепонки.
Это может привести к возникновению кондуктивной тугоухости.
Описывая строение органа слуха, анатомы указывают, что наружная часть канала имеет хрящевые стенки, а контактирующая со средним ухом – костные. Структуры среднего и внутреннего уха располагаются в теле височной кости.
Барабанная перепонка — это тонкая мембрана, покрытая снаружи кожей, изнутри – слизистой. У маленьких детей она имеет отверстие, из-за которого среднее ухо контактирует с внешней средой и более уязвимо для инфекции. Оно закрывается к 3 годам.
Среднее ухо представлено полостью, объем которой составляет чуть более 1 кубического сантиметра. В ней расположены три маленькие слуховые косточки, которые соединены между собой в цепочку:
- молоточек;
- наковаленка;
- стремечко.
Они названы так по своему сходству с предметами обихода. Стремечко соединяется с окном преддверия. Среднее ухо также связано с носоглоткой посредством евстахиевой трубы.
Внутреннее ухо – самое причудливое образование органа слуха человека. Оно состоит из:
- преддверия (вестибулюма);
- улитки;
- полукружных каналов.
В состав органа слуха входит только улитка. В ней содержится лимфатическая жидкость, натянуты волокна (основная мембрана).
Каждое из волокон похоже на маленькую струну и «откликается» (резонирует) на звук определенной частоты. Этих волокон около 25 тысяч.
На стенке канала улитки находится рецепторное поле, которое состоит из нервных (волосковых) клеток — Кортиев орган. Гибель волосковых клеток может привести к нейросенсорной тугоухости.
Что такое орган слуха и равновесия
Ухо человека отвечает не только за восприятие и дальнейшую передачу звуковой информации. Внутреннее ухо относится к органу слуха и равновесия.
Это сложное образование, в котором волна механических колебаний, как морской прибой, распространяется в лимфатической жидкости и колышет отростки нервных клеток, формируя электрический импульс.
Этот сигнал несет информацию о громкости, продолжительности, высоте звука в мозг.
Другая часть внутреннего уха – орган равновесия (вестибулярный аппарат). Он состоит из: преддверия, находящихся в нем трех полукружных каналов, маточки и мешочка.
Преддверие – полость округлой формы с диаметром около 5 мм. Оно находится между каналами и улиткой. Каналы взаимно перпендикулярны и в месте соединения с преддверием имеют расширения – ампулы.
Каналы заполнены эндолимфатической жидкостью.
Маточка и мешочек – поля нервных клеток, которые воспринимают различные раздражения. Смена положения тела регистрируется рецепторами маточки и вызывает рефлекторную реакцию мышц, помогая человеку сохранять равновесие. Вибрация улавливается окончаниями мешочка.
От органа в головной мозг идет преддверно-улитковый нерв.
Функции органа слуха
Говоря о функциях органа слуха, физиологи описывают их в соответствии с анатомическими образованиями. Так для каждого отдела есть свои специфические задачи:
- ловит звуки и направляет их далее (наружное ухо);
- передает звуковую волну (наружное и среднее ухо);
- защищает от инфекций, громких звуков, повреждений внутренних отделов (наружное ухо, барабанная перепонка);
- трансформирует энергию звука в электрическую (внутреннее ухо).
Функции слуха эволюционно тесно связаны с оповещением об опасности и коммуникациями в сообществе. Чтобы надолго сохранить способность слышать долго, необходимо соблюдать простые правила профилактики снижения слуха.
Особенности органа слуха
Органы слуха у человека парные. Что это означает? Человек может слушать одновременно правым и левым ухом. Бинауральный слух дает больше информации о звуке и усиливает его при определенных условиях.
Если источник механических колебаний находится на одинаковом расстоянии от правого и левого уха, громкость сигнала увеличивается на 50%. Значит, при одностороннем нарушении компенсация с помощью слухового аппарата даже небольшой мощности существенно улучшает качество жизни.
Воспринимать двумя ушами – лучше определять локализацию звука. Бинауральный слух дает:
- ощущение объемного звучания;
- представление о расположении источника.
Это помогает избегать опасности (например, приближающегося автомобиля) и выделять полезные звуки из всего фонового шума, беседуя с одним человеком в шумном помещении.
При возникновении любых проблем со слухом, необходимо срочно пройти диагностику слуха на профессиональном оборудовании. Если обратиться за помощью вовремя, то появляется шанс на полное восстановление слуха.
Удивительные возможности слуха человека
Особые возможности связаны с адаптацией органа слуха и коркового отдела анализатора при травме, одновременном воздействии нескольких звуковых волн способностью «достраивать» разговор на основе имеющегося опыта.
Развитие височных областей коры мозга происходит постепенно в ответ на сигналы извне.
Физиология органа слуха такова, что при повреждении коркового отдела анализатора окружающие нейроны могут взять на себя «обязанности» погибших клеток. Это явление носит название нейропластичность.
Ее запас особенно велик у детей в раннем возрасте, что говорит о важности слуховой стимуляции для развития мозга и слуха.
Взрослые люди не обладают такой способностью, но опыт общения позволяет им восполнять информацию, которая теряется при разговоре – например, при плохой телефонной связи, беседе в шуме. Это достигается за счет усиленной работы нейронов височных областей и приводит к быстрому утомлению.
А как реагирует ухо на очень громкие звуки? Доказано, что после воздействия таких сигналов у человека развивается временное снижение слуховой чувствительности.
Это так называемое постстимульное утомление. Для полного восстановления требуется до 16 часов.
Такой механизм должен защищать орган слуха от повреждения, но люди, долго слушающие громкую музыку, непроизвольно «делают погромче» и вредят здоровью.
Звуки-фантомы – еще один феномен, описывающий работу органа слуха. Порой человек «слышит» низкие звуки, хотя в действительности их нет.
Особенность колебаний мембраны улитки приводит к «появлению» звуков низкой частоты, в то время как источника сигнала отсутствует.
Такие колебания, особенно громкие, обладают интересной способностью маскировать звуки высокой частоты до их полного исчезновения.
Органы слуха – сложные и хрупкие образования. Внимательное отношение к их состоянию позволит сохранить здоровье и предотвратить развитие ряда тяжелых заболеваний.