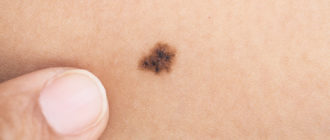
Рецидив рака шейки матки после лучевой терапии. Восстановление после операции
Рак шейки матки считается опасным патологическим процессом, который вызывает тяжелые последствия для всего организма. Важно его своевременно выявить и провести эффективную лечебную терапии. Эффективным методом лечения считается лучевая терапия, она позволяет полностью подавить неправильное развитие клеток.
Но важную роль в выздоровлении играет соблюдение рекомендаций в период восстановления. Многие боятся, что рак шейки матки после лучевой терапии может проявиться снова и вызвать серьезные проблемы вплоть до смертельного исхода. По этой причине стоит знать, что нужно делать после лечения и какие меры соблюдать.
Рецидив рака шейки матки после лучевой терапии
После лучевой операции при лечении рака шейки матки может появиться рецидив. Обычно это происходит на второй или третьей стадии заболевания с осложнениями. Такие случаи не редкость и они влекут за собой серьезные осложнения для здоровья.
Интересно! В соответствии с данными статистики, среди больных женщин на рак шейки матки рецидивов приходится всего в около 30 % случаев. И это может произойти, если терапия была проведена высококвалифицированными специалистами с соблюдением всех правил.
Обязательно нужно обратить внимание на основные симптомы, которые могут свидетельствовать о развитии повторного опухолевого роста в области шейки матки:
- изнеможения общего характера, которые сопровождаются симптомами хронической усталости;
- у пациента может отсутствовать аппетит, наблюдается апатия, снижается масса тела;
- в нижней области живота может наблюдаться ощущение переполненности;
- при сохранении проходимости маточного канала могут присутствовать кровянистые и гнойные выделения из внешних половых органов;
- возникает обструкция мочеточника с прогрессирующим характером;
- процесс облитерации шейки матки опухолевыми тканями может дополнительно сопровождаться регулярными приступами тянущими и ноющими болевыми ощущениями в нижней области живота;
- проявление признаков ракового отравления.
При выявлении всех этих симптомов стоит сразу же обратиться к врачу. Специалист обязательно проведет необходимую диагностику, в состав которой должны входить различные процедуры – бимануальный осмотр, биопсия, проведение лабораторных анализов, УЗИ.
После подтверждения рецидива могут быть назначены следующие методы лечения:
- Зондирование канала шейки матки;
- Радикальное вмешательство, во время которого может выполняться резекция органа;
- Лучевая терапия;
- Химиотерапия.
После лучевой терапии во время лечения рака шейки матки могут возникать разные неприятные проявления. К легким относятся побочные эффекты, которые бывают общего и местного характера.
К общим можно отнести следующие симптомы:
- проявление тошноты;
- рвотные позывы;
- головокружения;
- головные боли;
- признаки усталости;
- симптомы расстройства органов пищеварения;
- разбитость.
Помимо общих симптомов могут возникать местные побочные реакции. Они обычно возникают в области применения лучевой терапии. К наиболее популярным проявлениям местного характера можно отнести следующие:
- Проявление воспалительного процесса области кожи надлобковой части;
- Ощущение жжения во время мочеиспускания;
- Частые позывы к мочеиспусканию;
- Сужение влагалища;
- Из влагалища могут проявляться серозные и кровянистые выделения.
Обратите внимание! При появлении вышеперечисленных неприятных ощущений стоит сразу же сообщить о них своему лечащему врачу. Специалист проведет обследование и при необходимости назначит эффективную лечебную терапию. Но обычно все побочные проявления проходят сами через 1-6 недель.
Стоит учитывать, что лучевая терапия достаточно опасная процедура, которая может вызвать серьезные осложнения. Однако она позволяет предотвратить развитие опасного онкологического процесса и распространение метастаз на другие органы.
У многих женщин после лучевой терапии может наступать период менопаузы. Это состояние происходит из-за оказания повышенной нагрузки при проведении лечения. Иногда данное состояние нормализуется и проходит, но для этого требуется специальное лечение.
Лучевая терапия может оказать угнетающее воздействие на деятельность органов кроветворной системы. Лимфедема обычно возникает на фоне комбинирования лучевого лечения с хирургическими операциями. Оно сопровождается нарушением оттока лимфы от нижних конечностей, что приводит к отечности ног и таза.
Чтобы предотвратить угнетение деятельности органов кроветворной системы, требуется на протяжении первых нескольких лет каждые три месяца сдавать анализ крови. А в последующий период данную процедуру рекомендуется проводить минимум два раза в год. При возникновении лейкопении и анемии анализ выполняется чаще.
Угнетение кроветворной системы в костном мозге после проведения лучевой терапии требует проведение специального лечения. Важно чтобы оно было правильным и комплексным. При этом обязательно нужно выполнять следующие важные условия:
- прием витаминов и минералов;
- соблюдение регулярного отдыха;
- полноценный ночной сон;
- усиленное сбалансированное питание;
- может потребоваться дополнительное переливание крови или лейкоцитов, эритроцитов;
- назначается применение лекарственных средств, которые провоцируют усиленную выработку лейкоцитов;
- прием препаратов, вызывающих выделение эритроцитов.
Во время онкологических патологий особое внимание стоит уделить питанию. Именно оно позволяет укрепить иммунитет и ускоряет процесс восстановления после лучевой терапии при раке шейки матки.
Особое внимание стоит уделять ягодам, овощам, фруктам, также в меню нужно включить злаковые культуры. В состав этих продуктов входят антиоксиданты, которые ускоряют процесс очистки организма от свободных радикалов.
Во время питания после лучевой терапии стоит соблюдать следующие важные рекомендации:
- В качестве профилактики или во время заболевания обязательно в день нужно употреблять до 5 порций продуктов растительного происхождения;
- Желательно употреблять растительную пищу в свежем виде, ее не следует подвергать тепловой обработке. Допускается ее приготовление на пару;
- Во время онкологического заболевания и после лучевой терапии требуется употреблять жирные кислоты. В меню должно быть подсолнечное масло и рыба;
- Потребление белка. Этот элемент содержится в молочной продукции, а также в мясе, но его лучше заменить рыбой;
- Мясо следует кушать максимум 2 раза в неделю. При этом предпочтение стоит отдавать нежирным сортам;
- Не стоит забывать и о настойках, растительных отварах, эти напитки оказывают положительное влияние на здоровье. Пейте больше зеленого чая, в его составе имеется высокий уровень антиоксидантов.
Если вы хотите быстрее восстановиться после лучевой терапии при раке шейке матки, то обязательно из своего меню питания исключите:
- полуфабрикаты;
- еда в жаренном и жирном виде;
- соленую пищу;
- сильно острые и копченые блюда;
- какао;
- шоколад;
- чай с высокой крепостью;
- сладости, кондитерские изделия с большим содержанием крема;
- спиртные напитки.
Если лучевая терапия прошла успешно и без осложнений, то многие женщины после нее проходят реабилитацию и продолжают жить полноценной интимной жизнью. Однако иногда могут возникнуть проблемы в этом плане, которые могут негативно отразиться не только на здоровье, но и на сексе.
Полноценная интимная жизнь возможна при следующих состояниях:
- если у женщины сохранено влагалище. Если при операции не затрагивается матка, то женщина сможет не только жить интимной жизнью, но и даже забеременеть, выносить и родить ребенка;
- полное удаление матки. У женщин в полной мере сохраняется либидо, если у нее сохранены яичники. Сексуальная жизнь со временем полностью восстановится и придет в норму;
- полное удаление органов репродуктивной системы, а также яичников. Для восстановления здоровья и гормонального фона женщины применяется специальное гормональное лечение. Также врачи выполняют некоторые пластические процедуры.
Народные средства помогают быстрому восстановлению после лучевой терапии. При раке шейки матки можно применять рецепты:
- препарат на основе алоэ. 150 грамм алоэ стоит пропустить через мясорубку или перемолоть в блендере. Далее к кашице добавляется стакан меда и ½ стакана красного вина. Готовую смесь стоит убрать на пару дней в холодное место. Принимать по 1 ст.ложке в день;
- для спринцевания можно применять отвар на основе ромашки, календулы, чертополоха;
- настойка на основе корня полыни. Перемолотый корень смешивается со спиртом в пропорции 1:5. Емкость закрывается и убирается в темное место на неделю. Каждый день в 1 стакане разводится 30 капель настойки и принимается.
Чтобы в дальнейшем избежать проявления рецидива рака шейки матки, а также сохранить свое женское здоровье, стоит соблюдать важные меры профилактики:
- Соблюдение здорового образа жизни;
- Регулярные гигиенические процедуры;
- Проведение вакцинирования от рака шейки матки;
- Обязательно нужно делать цервикального скрининга, который позволяет выявить рак шейки матки;
- Для того чтобы быстро привести в норму органы репродуктивной системы стоит использовать специальные свечи, которые должен прописать врач.
Обязательно нужно внимательно следить за здоровьем органов репродуктивной системы. Лучше два раза в год ходить на прием к гинекологу, это позволит своевременно определить наличие опасных болезней на начальном этапе.
В самом начале недуг можно устранить лекарственными препаратами, правильным питанием и профилактикой, при этом это не окажет негативного воздействия на здоровье.
Стоит помнить, что лучевая терапия может спровоцировать много осложнений, которые останутся на всю жизнь.
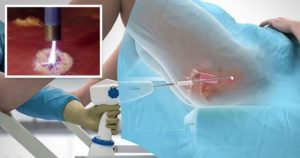
: лучевая терапия при гинекологическом раке
Лучевой вульвовагинит
- Определение
- Причины
- Симптомы
- Диагностика
- Профилактика
Лучевой вульвовагинит — следствие механической травмы или длительного давления аппликатором, в котором находится источник излучения; атрофии эпителия вследствие лучевой кастрации; сочетания обоих факторов.
Причины
Прямое воздействие на слизистую радиоактивного излучения вызывает тяжелые повреждения, особенно если аппликатор и укладка не обеспечивают оптимального расстояния от источника излучения до стенки влагалища.
Облучение в дозах, необходимых для разрушения раковой опухоли шейки матки, одновременно разрушает яичники и приводит к лучевой кастрации. У больных в постменопаузе слизистая влагалища часто атрофирована еще до лечения. Угроза угасания функции яичников важна для более молодых женщин. Однако поражение слизистой влагалища в постменопаузе обычно более тяжелое.
Симптомы
Приблизительно через неделю после начала облучения появляются выделения из влагалища, состоящие из транссудата и случившегося эпителия, что приводит к изменению биохимических свойств и микрофлоры влагалищного секрета.
Появление выделений — прямое следствие облучения, механической травмы слизистой и давления на нее аппликаторов и марлевых тампонов.
Реакция на них обостряется вследствие обеднения эпителия гликогеном, сдвига рН в щелочную сторону, развития поверхностной бактериальной инфекции.
Возникает очаговая, а затем — распространенная атрофия эпителия с эрозиями и телеангиэктазиями, сопровождающаяся жалобами на зуд и жжение. Вследствие сморщивания и укорочения влагалища, сужения входа в него, раздражения слизистой появляется диспареуния.
Объективное обследование. Немедленно после облучения возникают эрозии и гиперемия слизистой, сохраняющиеся несколько месяцев. Затем слизистая бледнеет или обесцвечивается, появляются субэпителиальные телеангиэктазии.
Влагалищную часть шейки матки и слизистую верхней части влагалища покрывает так называемая «белая лучевая мембрана». Иногда свод влагалища укорачивается, а позднее — облитерируется вследствие сращения передней и задней стенок верхней трети влагалища в участках наиболее интенсивного облучения.
В результате стягивающего фиброза подслизистой объем влагалища дополнительно уменьшается.
Диагностика
Диагноз основывается на данных объективного и цитологического исследования.
В отдаленные сроки после облучения наблюдают преимущественно увеличение клеток и ядер, многоядерные клетки, сморщивание ядер, вакуолизацию цитоплазмы. Через несколько месяцев после облучения преобладают базальные и парабазальные клетки.
Клетки в основном располагаются скоплениями. Внутри скопления границы между ними неразличимы. Часто клетки имеют веретенообразную форму. Ядра их тоже веретенообразные.
Даже при лечении эстрогенами эпителиальный покров слизистой до прежнего состояния не восстанавливается.
За 3-6 мес. после облучения эпителий на участках его наибольшей интенсивности утрачивается полностью. Восстанавливается он первоначально в виде тонкого слоя.
Относительно полноценным эпителиальный покров становится только через 2 года, когда созревание клеток достигает промежуточного уровня, а их структура становится близка к нормальной.
Однако и через 2 года многослойный плоский эпителий полностью восстанавливается не всегда. Воспалительные изменения в строме постепенно стихают, параллельно восстановлению эпителия.
Профилактика
Полностью состояние слизистой не нормализуется никогда. Эстрогены ускоряют нормализацию созревания эпителия. В постменопаузе их всасывание при местном применении, независимо от облучения в анамнезе, приблизительно одинаковое.
После облучения во влагалище возрастает количество патогенных бактерий. Возможно ли возвращение влагалища к прежнему состоянию при сочетанном применении эстрогенов и антибактериальных препаратов, единого мнения у специалистов нет.
Утрата складчатости слизистой, приобретение влагалищем трубчатой формы, очаговая бледность слизистой, телеангиэктазии, сращения без лечения прогрессируют и приводят к облитерации влагалища.
Избежать его помогают возобновление половой жизни или применение расширителей.
При ежедневном введении во влагалище покрытого эстрогеновым кремом обтуратора значительного сужения влагалища и сращения его стенок не происходит.
Онлайн консультация врача
Ирина:08.04.2015
Добрый вечер,я купила ОВУ-тест,но пошел 2-й месяц, а эффект папоротника я не наблюдаю.Была на УЗИ, там все в порядке,овуляция была, анализы в норме и у мужа тоже. Что мне делать, мы очень хотим маленького, но вот уже 4 месяца ничего не выходит.Посоветуйте что делать. Спасибо. с ув. Ирина.
Выделения при раке шейки матки: какие бывают, длительность
Рак шейки матки – распространённый вид заболевания среди женщин преимущественно среднего возраста. В преклонные и молодые годы онкология данной локализации встречается редко.
Статистика устанавливает прямую связь между частой сменой половых партнёров и болезнью репродуктивных органов. Наблюдаются выделения при раке шейки матки, по которым его можно определить, потому что на ранних стадиях симптом отсутствует.
Специфические выделения должны стать тревожным сигналом и поводом записаться на приём к гинекологу.
Характерные симптомы
Об опухоли шейки матки женщина часто узнает случайно на приёме врача по другим жалобам. Ранняя стадия отличается отсутствием симптомов, и в этом коварство данного заболевания. По этой причине важно соблюдать регулярность визитов к гинекологу.
При патологических изменениях в репродуктивных органах женщина замечает следующие тревожные признаки:
- Влагалищные выделения приобретают специфический цвет и запах.
- Наблюдаются сгустки крови, не связанные с менструальным циклом.
- Обильные мазки, имеющие кровянистый характер, происходят после полового акта, подъема тяжёлого груза или других физических нагрузок.
- Нарушенный цикл менструального цикла, отсутствие регулярности.
- Кровянистые выделения после наступления климакса. Указанное явление – сигнал образования злокачественной опухоли.
- Внезапные обильные кровотечения, не связанные с менструальным циклом.
- Боль в животе, нижний участок пронизывают острые болевые ощущения.
- Выделение слизистой консистенции, имеющее специфический запах и часть крови.
- Белые желеобразные или пенистые, водянистые слизи, которые выглядят как кисель, возникают в начальной стадии развития онкологии у женщин. Это связано с развивающимся некрозом и воспалившимися лимфатическими узлами в области детородных органов.
Заметив необычные, специфические выделения, женщине следует обратиться в онкологический центр. Нерегулярность или нарушенный сбой менструального цикла также свидетельствует о нарушении процессов организма. Слишком обильные и болезненные месячные – один из симптомов развития опухоли, имеющей злокачественный характер.
Сопутствующие симптомы
Кроме влагалищных выделений, рак шейки матки сопровождается и другими симптомами. Ниже перечислены основные признаки онкологии:
- Болевые ощущения в нижней части живота и пояснице. Половой акт усиливает боль.
- Обильные кровотечения сопровождаются острой болью в области таза, тошнотой, расстройством пищеварительного тракта, головокружением и слабостью мышц. Также заметно повышение температуры тела и бледность кожного покрова.
- Сниженная работоспособность, слабость мышц, быстрая утомляемость.
- Отсутствие аппетита и заметная потеря веса.
- При распространении метастазов в организме наблюдается отёчность конечностей и внутренних органов. Это объясняется нарушенным кровообращением и циркуляции жидкости в тканях.
- Образование свищей в промежности, влагалище и мочевом пузыре. Свищи также могут появляться во внутренних органах, создавая препятствия жизненным процессам в организме.
- Появление зуда во влагалище и гнойные образования. Возможно появление венерических болезней.
- Задержка мочи, отёчность мочевого пузыря.
- Нарушенная работа почек, развитие почечной недостаточности.
Перечисленные симптомы указывают на вероятность развития онкологии шейки матки. Если данные признаки сопровождаются специфическими выделениями из влагалища, то следует немедленно обратиться к врачу и пройти качественное обследование. Промедление и игнорирование симптомов может быть опасно для жизни. Чем раньше выявлено заболевание, тем легче оно поддаётся лечению.
Методы диагностики
После посещения гинеколога, при наличии тревожных симптомов женщине назначают ряд процедур для выявления злокачественного новообразования.
Прежде пациентка должна подробно рассказать доктору о симптоматике и характере болей, а также о специфике выделений, место поражения.
Доктор должен быть информирован о длительности специфических явлений, стабильности менструального цикла и регулярности половых контактов.
Дальнейшее обследование проводится в следующей последовательности:
- Шейка матки окрашивается специальным маркером, проявляющимся только на участках с патологией, которой свойственно развиваться. Процедуру выскабливания шейки матки выполняют для предотвращения дисплазии.
- Проводится биопсия шейки матки, которая выполняется путём взятия пробы со стенок, для дальнейшего лабораторного, клинического исследования. Таким образом, выявляются раковые клетки и злокачественные новообразования.
- Специальные мазки позволяют изучить глубину и степень поражения тканей с помощью подробного изучения.
- Анализ крови, компьютерная томография и МРТ позволяют увидеть целостную картину заболевания, чтобы установить верный диагноз.
Лечащий врач назначает метод обследования, основываясь на характере симптомов, структуре и обильности влагалищных выделений, а также на состоянии здоровья пациентки.
Когда обращаться к врачу
На начальной стадии онкологии женщина ощущает непривычный дискомфорт, которому свойственно занимать и беспокоить. Влагалищные выделения имеют специфический цвет и консистенцию. Слабость и бессилие организма объяснятся внутренними процессами, разрушением внутренних органов.
Заметив первые признаки болезни или специфические проявления, нельзя игнорировать их или заниматься самолечением! Промедление может быть опасным для жизни. Важно незамедлительно записаться на приём к гинекологу. Чем раньше будет выявлена болезнь, тем выше шансы на излечение. Своевременная диагностика поможет назначить результативный метод терапии.
Причины развития болезни
К развитию злокачественной опухоли в женских органах приводят следующие действия:
- Ранее начало половой жизни.
- Беспорядочная смена партнёров, венерические болезни.
- Вредные привычки: курение и чрезмерное употребление алкоголя.
- Использование гормональных контрацептивов.
- Воспалительные процессы, затрагивающие детородный орган, имеющие хроническую форму.
- Недостаточное соблюдение чистоты и личной гигиены одного из партнёров.
- Сниженная сопротивляемость иммунитета.
- Наличие доброкачественных новообразований, которые без должного наблюдения могут перерасти в злокачественную опухоль.
- Генетическая предрасположенность, если в родовой линии есть больные онкологией данной локализации.
- Последствие абортов или травм.
- Избыточный вес, ожирение, нарушенная работа щитовидной железы.
Перечисленные действия становятся причиной развития онкологии, злокачественного образования в шейке матки.
Как остановить выделения
Кровянистые мазки и выделения – следствие открывающегося кровотечения. Способствовать ему могут физические нагрузки, поднятие тяжёлых предметов, половые акты, а также запоры.
Кровотечения возникают по причине плохой свертываемости крови, из-за недостатка тромбоцитов и разрушения сосудистых стенок. Часто кровотечение на запущенных стадиях рака останавливают путём оперативного вмешательства, удаления опухоли.
При открывшемся кровотечении возникает риск для жизни пациентки, поэтому его необходимо остановить. В случае обильной кровопотери наступает летальный исход.
Если кровотечения сводятся к кровянистым выделениям, применяются такие методы:
- Влагалищные тампоны, пропитанные гемостатиками.
- Терапия кровезамещения.
- Использование вагинальных свечей.
При кровотечении следует немедленно вызвать скорую помощь. Промедление опасно для жизни. Также заметив специфические выделения из влагалища, нужно обратиться к гинекологу, чтобы исключить патологию или назначить необходимую терапию. Белые, желеобразные и пенистые вещества из влагалища – тревожный признак, часто свидетельствующий о некрозе и вскрытии лимфатических узлов.
Длительность выделений зависит от стадии развития онкологии и прогрессирования заболеваний. На 4 степени развития рака шейки матки открываются обильные кровотечения, которые останавливают только радикальными методами вмешательства.
Также влагалищные выделения появляются при рецидиве после лечения и проведённой терапии, после лучевой терапии.
Уменьшить обилие выделений помогут местные средства в виде тампонов, пропитанных лекарственными средствами ежедневных гигиенических прокладок.
Профилактика заболевания
Чтобы предотвратить развитие рака шейки матки, важно регулярно наблюдаться в гинекологическом центре. Раннее выявление заболевания способствует успешному лечению.
Также постоянный половой партнёр и безопасный секс позволят избежать венерических и онкологических заболеваний. Если есть доброкачественные опухоли, важно регулярно наблюдать их, чтобы предотвратить превращение в злокачественные образования.
Соблюдение профилактических рекомендаций поможет сохранить женское здоровье.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди:
Рецидив рака матки: как распознать, предотвратить?
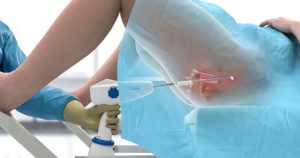
В процессе лечения рака шейки матки может возникнуть необходимость в проведении биопсии. В этом случае небольшой кусочек берут для исследования под микроскопом с большой мощностью. По результатам биопсии устанавливается правильный диагноз и подбирается оптимальный метод лечения. Поставленный после биопсии диагноз становится окончательным, точность уже не оспаривается.
Когда биопсия проводится в амбулаторном режиме, женщина получает больничный лист на 2 дня, а если данная процедура выполняется на стационаре, лист может быть продлён до 10 дней.
Если проводится полостная операция, пациентке необходимо пролежать на стационаре примерно 2 недели. Скобы со шва снимаются спустя 7 дней после операции, а скорость заживления ранок зависит только от организма женщины.
При глобальном удалении всех лимфоузлов и связок в малом тазу происходят серьёзные изменения, из-за чего период восстановления становится длиннее.
Послеоперационная терапия помогает восстановить водно-электролитный баланс и предотвратить появление воспалений.
В целом срок больничного листа после операции по удалению матки может составлять 25-45 дней.
Выбор методики
Лечение назначает врач-радиолог. В направлении для техника-радиолога, который будет непосредственно проводить процедуру, записываются следующие данные:
- область облучения; доза на фракцию; количество доз в день, неделю; энергия пучка; общая доза; описание облучаемого поля.
Даются указания о необходимости контроля анализов, общего состояния.
Облучение проводится в двух условных точках:
- А – основной очаг, первичная опухоль; В – воздействие на параметральную клетчатку, лимфоузлы таза.
Хороший эффект дает использование фигурных полей. Для этого выполняют рентгенологический снимок, где врач отмечает области, которые не должны подвергаться облучению. По их очертаниям из пенопласта вырезается заготовка, которую потом выполняют из сплава свинца, висмута и кадмия.
Основу лечения составляет внутриполостное облучение, которое выполняют 2-3 раза в неделю на протяжении месяца.
Группа риска
Чаще всего рак шейки матки возникает у женщин в пожилом возрасте, у тех, кто ведёт беспорядочную половую жизнь или начал сексуальные отношения слишком рано. Также в группу риска попадают женщины, которые перенесли много абортов, и те, кто страдает венерическими и воспалительными болезнями.
Кроме того, по статистике рак шейки матки чаще всего поражает женщин афроамериканского и латиноамериканского происхождения.
При многих онкологических патологиях точная причина их возникновения неизвестна. Это относится и к раку матки. Патологию считают «болезнью цивилизации», возникающей под действием неблагоприятных внешних условий, особенностей питания и образа жизни.
Факторы, предрасполагающие к раку матки:
- поздние первые месячные;
- менопауза только после 55 лет;
- длительная ановуляция;
- эндокринное бесплодие;
- поликистоз яичников и гормонально-активная опухоль этих органов (рак Бреннера);
- ожирение;
- сахарный диабет;
- длительный прием эстрогенных гормонов без сочетания с гестагенами;
- лечение антиэстрогенными препаратами (Тамоксифен);
- отсутствие половой жизни или беременности;
- случаи болезни у близких родственниц.
Рак эндометрия матки возникает на фоне комплекса нарушений гормонального баланса, обмена жиров и углеводов.
Основные патогенетические виды заболевания:
- гормонально-зависимый (у 70% пациенток);
- автономный.
При первом варианте нарушения овуляции в сочетании с ожирением или диабетом приводят к повышенной выработке эстрогенов. Действуя на внутренний маточный слой – эндометрий, эстрогены вызывают усиленное размножение его клеток и их гиперплазию – увеличение в размерах и изменение свойств. Постепенно гиперплазия приобретает злокачественный характер, перерастая в предрак и рак матки.
Гормонально-зависимый рак матки часто сочетается с опухолью кишечника, молочной железы или яичника, а также со склерокистозом яичников (синдром Штейна-Левенталя). Такая опухоль растет медленно. Она чувствительна к прогестагенам и имеет относительно благоприятное течение.
Признаки, увеличивающие риск гормонально-зависимого рака:
- бесплодие, поздняя менопауза, ановуляторные кровотечения;
- фолликулярные кисты яичников и гиперпластические процессы в них (текоматоз);
- ожирение;
- неправильное лечение эстрогенами, аденома надпочечников или цирроз печени, вызывающие гормональные сдвиги.
Автономный вариант чаще развивается у женщин в постменопаузе на фоне атрофии яичников и эндометрия. Гормональная зависимость отсутствует. Опухоль характеризуется злокачественным течением, быстро распространяется вглубь тканей и по лимфатическим сосудам.
Основные этапы формирования злокачественной опухоли матки:
- отсутствие овуляции и повышение уровня эстрогенов под действием провоцирующих факторов;
- развитие фоновых процессов – полипов и гиперплазии эндометрия;
- предраковые нарушения – атипия с гиперплазией эпителиальных клеток;
- преинвазивный рак, не проникающий за пределы слизистой оболочки;
- минимальное проникновение в миометрий;
- выраженная форма.
Главными причинами повторного развития злокачественного новообразования в матке считаются ситуации, когда после лечения в организме остаются целые участки опухоли или даже ее единичные клетки.
Это может произойти при оперативном удалении части органа, а не всей матки в целом, при наличии метастазов в соседних тканях, даже при попадании опухолевых клеток с хирургического инструментария на ближайшие здоровые участки во время операции.
Другими причинами появления рецидива могут стать различные негативные воздействия на организм. К ним можно отнести тяжелые физические нагрузки, подъем тяжестей, травмы области живота и таза, чрезмерное употребление алкоголя, курение, прием наркотических веществ.
Немаловажно влияние половых инфекций, появление сбоев в работе эндокринной системы, наличие сопутствующей хронической патологии, то есть все ситуации, которые снижают иммунитет и ослабляют организм женщины.
Как проводится
Внутреннее облучение проводится после дистанционного не ранее, чем через 2 недели. Аппликатор вводят под общей или спинальной анестезией. Перед введением проводят обследование для уточнения эффекта от дистанционного облучения.
Позже Вставляют в аппликатор источник 131Cs. Мочевой пузырь катетеризируют, в него вводят 7 мл рентгенконтрастного вещества. Наносят метки на анальное отверстие. По возможности в задний проход вставляют дозиметр.
Выполняют снимки таза в прямых и боковых проекциях. Рассчитывают дозу для точек А и В, мочевого пузыря, прямой кишки. По показаниям назначают антибиотики, антикоагулянты, кортикостероиды.
Куда делают прививку от рака шейки матки?
Периодические или постоянные выделения из влагалища не всегда являются признаком злокачественной опухоли, например, они бывают при инфекции или дисбактериозе влагалища. Нетипичный характер выделений должен насторожить пациентку. Лучшим выходом будет детальное обследование у врача.
Сначала врач проводит гинекологический осмотр влагалища, шейки, придатков матки, берет отделяемое из цервикального канала для цитологического исследования. Обнаружить развитый рак шейки можно уже на этом этапе.
Для уточнения диагноза назначается кольпоскопия – исследование детородных органов с помощью осветительного прибора. Метод помогает определить участки, из которых следует взять материал для последующей биопсии.
Лечение рака шейки матки проводят как в России, так и за рубежом. Пользуются популярностью клиники Германии, Израиля, Турции.
Перед тем, как выбрать клинику, нужно помнить, что все этапы лечения должны пройти в одном учреждении. Такой подход является оптимальным, т. к. план терапии, динамика и последствия контролируются одной группой специалистов, которые будут досконально знать всю историю болезни.
Исход зависит от стадии, на которой проводится лечение. При начальных формах 1 стадии выживаемость в течение 5 лет до 97%. 2 стадия до 75%, 3 – до 62%. На 4 стадии противопоказано радикальное хирургическое лечение. После паллиативной лучевой терапии прогнозируется до 12% выживших в пятилетний срок.
Какие могут быть выделения из влагалища после лучевой терапии
Лучевой вульвовагинит развивается из-за механической травмы или длительного воздействия аппликатора с источником излучения. Эпителий атрофируется, что доставляет женщинам дискомфорт в повседневной и сексуальной жизни. Возможна также лучевая кастрация.
Прогноз и профилактика
Восстановить слизистую влагалища после лучевой терапии возможно лишь отчасти. Данный процесс сначала протекает без врачебного вмешательства. От 3 до 6 месяцев после облучения эпителий утрачивается полностью. Сначала восстанавливается тонкий слой.
Для относительного нарастания слизистой требуется не менее 2 лет. Клетки достигают промежуточного уровня созревания, а их строение приближается к нормальному. Но и через указанный период можно не восстановить многослойный плоский эпителий полностью.
Чтобы попробовать быстрее восстановить слизистую оболочку влагалища после лучевой терапии, можно использовать эстрогены. Они влияют на процесс созревания клеток. Но после радиоактивного лечения требуется применение антибиотиков. Возможен ли положительный результат при их сочетании с гормонами? Специалисты расходятся во мнениях на этот счет.
Из-за терапии слизистая теряет складчатость, влагалище становится трубчатым по форме. Если не предпринимать лечебных мер, то облитерация прогрессирует. Избежать ее поможет регулярная половая жизнь или использование расширителей. При их правильном ежедневном использовании сильное сужение стенок и их сращение не грозят.
В нашей клинике проводятся УЗИ по гинекологии, другие виды обследования и лечения. Уточняйте подробности по телефонам.
Лучевую терапию (ЛТ) обычно применяют для лечения рака шейки матки (РШМ) и злокачественных новообразований влагалища (иногда — диссеминированиого рака вульвы), а также в качестве адъювантной терапии у больных с высоким риском рака эндометрия (РЭ).
Индивидуальный подход к лучевой терапии (ЛТ) может быть применен практически при любых злокачественных новообразованиях женских половых органов, чтобы достичь временного облегчения. Осложнения после адекватной лучевой терапии (ЛТ) у больных раком шейки матки (РШМ) и раком влагалища обычно минимальны.
Однако, к сожалению, существует неправильное представление о частоте осложнений после лучевой терапии (ЛТ) как у медицинского персонала, так и у населения в целом. Можно предположить несколько источников происхождения такого мнения.
Во-первых, многие исследователи не понимают, что нежелательные побочные эффекты есть следствие неправильной техники терапии, и не должны экстраполировать их на адекватное использование методик лучевой терапии (ЛТ).
Во-вторых, осложнения лучевой терапии (ЛТ), как правило, отмечаются у неоперабельных больных с обширным опухолевым процессом.
Результаты лучевой терапии (ЛТ) в этих случаях не могут быть экстраполированы на применение оптимальных методик при местно-распространенных новообразованиях. Наконец, часто игнорируется тот факт, что большинство осложнений, приписываемых облучению, на самом деле есть результат неконтролируемого опухолевого процесса (например, прямокишечно-влагалищные и пузырно-влагалищные свищи).
Поскольку тонкая кишка, мочевой пузырь и прямая кишка примыкают к женским половым органам, большинство побочных эффектов и осложнений после лучевой терапии (ЛТ) связано с этими прилегающими органами.
Осложнения, вызванные ЛТ, зависят от дозы, размера облучаемого поля и типа использованного оборудования. При неизменной дозе чем больше поле, тем больше риск осложнений.
Как правило, при увеличении размера поля дозу снижают.
И наоборот, если поле уменьшается, можно использовать более высокую дозу. Применение брахитерапии также увеличивает риск местных осложнений. Наконец, по-видимому, использование комбинированной XT и ЛТ несколько увеличивает риск некоторых осложнений (например, нейтропении), но не приводит к серьезным отдаленным последствиям.
Осложнения, индуцированные лучевой терапией (ЛТ), можно разделить на острые и отсроченные.
Осложнения лучевой терапии (ЛТ) вызываются ионизирующим и лучевым повреждением клеток, которые имеют митотическую активность, например желудочно-кишечный эпителий.
Разрушение клеток слизистой оболочки приводит к ее истончению и обнажению, что сопровождается нарушением всасывания и потерей жидкости и электролитов (вследствие диареи).
Стволовые клетки слизистой оболочки ЖКТ, как правило, полностью восстанавливаются, и острые симптомы исчезают. Поздние осложнения могут быть вызваны различными механизмами тканевого нарушения, основанного на повреждении эндотелия. Облучение приводит к эндартерииту и постепенной закупорке мелких сосудов, последующая тканевая гипоксия — к фиброзу пораженных тканей.
Эти изменения прогрессируют и могут усугубляться в дальнейшем другими факторами поражения сосудов, такими как диабет, артериальная гипертензия и возрастные изменения сосудов. В тяжелых случаях можно обнаружить изъязвление, стриктуры, перфорацию и образование свищей.
Зависимость терапевтического эффекта от дозы облучения. А — нижняя безопасная доза; Б — увеличение дозы: растет поражение здоровых тканей;
В — наивысшая вероятность успешного лечения, но и высокая вероятность поражения здоровых тканей, многочисленные побочные эффекты, некоторые из которых могут проявиться в отдаленном будущем
Добрый день!
У нас вот какая ситуация: в июле моей маме (57 лет) поставили диагноз РШМ 2 ст (сопутствующие: сахарный диабет, гипертония, удаление зоба (2002) , провели курс лучевой терапии в областном онкоцентре (в августе), которую она перенесла неплохо.
Но после выписки начались проблемы: температура каждый день до 38-39, обильные, отвратительно пахнущие, бесцветные выделения, слабость, упал гемоглобин, и появилась очень сильная одышка. В поселковой больнице ничего сказать не могут. При выписке лечащий врач о таких симптомах не предупреждала.
Могут ли быть такими последствия лучевой терапии? Температура такая уже больше месяца, хотя мама лежала в стационаре в местной же больнице (около 2-х недель в сентябре), и, по её словам, получала антибиотики.
К сожалению, я живу в другом городе, карту больным на руки не выдают — не могу посмотреть ни результаты анализов, ни диагноза. Помогите, пожалуйста!
Описанные симптомы — не норма после лучевой терапии. Зловонные выделения скорее всего указывают на выделение мёртвой опухоли, температура может указывать на то же. Одышка — симптом многих заболеваний, пневмонии, тромбоэмболии, сердечной недостаточности.
Короче говоря, без очного визита к врачу и комплексного обследования не обойтись.
Спасибо большое за ответ! На других сайтах его так и не дождалась. В областной онкоцентр удалось съездить — теперь по месту жительства мама обследуется. В легких чисто. Подозрение на пиелонефрит. Также посмотрим сегодня на УЗИ органы малого таза и печень.
Судя по описаниям, действительно, похоже, что поздновато и слишком запущено для операции. К сожалению, при стадии 2 и выше при изначальной опухоли операции обычно не показаны не при первичной опухоли, ни при рецидивах.
Я бы посоветовал гиспологически подтвердить, что мяч в тазу — опухоль (сделать биопсию), а потом говорить о химии.
Матка после лучевой терапии может принимать весьма устрашающие формы на УЗИ, но это не всегда означает рецидив заболевания. Без осмотра и просмотра картинок УЗИ сложно сказать, что происходит. У своих больных я всегда в таких случаях делаю биопсию, чтобы подтвердить наличие рака в очаге.
Диагноз расшифровывается как 2В стадия (клинически определённая)