Общий артериальный ствол: что это, признаки, принципы лечения
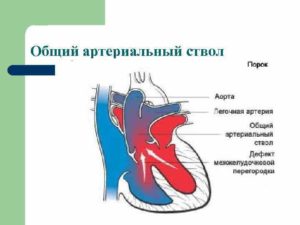
Общий артериальный ствол (ОАС) относится к сложным врожденным порокам развития сердца и сосудов, при котором от сердца отходит только единственный, не разделившийся на легочную артерию и аорту, общий кровеносный сосуд, разносящий кровь по малому и по большому кругу кровообращения, и приводящий к глубоким гемодинамическим нарушениям. Этот аномальный для уже родившегося ребенка сосуд во время внутриутробного развития и называют общим артериальным стволом.
Такой сложный порок сердца и сосудов встречается у 2-3% пациентов с врожденными пороками, и он всегда сочетается с такой аномалией как дефект межжелудочковой перегородки.
Нередко ОАС сочетается с другими пороками развития сосудов и сердца: открытый атриовентрикулярный канал, аномальный дренаж легочных вен, коарктация аорты, один желудочек, атрезия митрального клапана и пр.
Кроме этого, такой аномалии могут сопутствовать и внекардиальные пороки формирования скелета, мочеполовой или пищеварительной системы.
Клинические проявления ОАС выражаются в двух синдромах: сердечная недостаточность застойного характера и артериальная гипоксемия.
При этом пороке развития сердца симптомы глубоких нарушений гемодинамики начинают проявляться сразу после рождения, и если сужение устья легочной артерии отсутствует, то состояние новорожденного оценивается как критическое уже с первых минут его жизни.
Около 75% детей с ОАС погибают до достижения первого года жизни, и у 65% из них смерть наступает до 6 месяцев. Летальный исход при общем артериальном стволе вызывается переполненностью легочных сосудов кровью и тяжелой сердечной недостаточностью.
Лечение при ОАС может быть только хирургическим и должно проводиться в первые же месяцы жизни ребенка. Нередко больных, которым исполнилось 2-3 года, оперировать уже поздно и они, как правило, могут дожить только до 10-15 лет. При отсутствии своевременно выполненного кардиохирургического вмешательства менее 10% больных доживают до 20-30 лет.
В этой статье мы ознакомим вас с предположительными причинами, разновидностями, симптомами, механизмами нарушения гемодинамики, способами выявления и лечения общего артериального ствола. Эта информация поможет вам понять суть заболевания, и вы сможете задать своему лечащему врачу возникшие вопросы.
Причины
Вредные привычки будущей матери существенно повышают риск развития пороков сердца у плода
Как и все врожденные пороки сердца, возникновение ОАС способны провоцировать негативные факторы, влияющие на организм беременной и плода. Особенно опасно их воздействие на 3-9 неделе вынашивания плода, так как именно в этот период происходит эбрионогенез сердца будущего ребенка.
К таким неблагоприятным факторам относят:
- генетические нарушения;
- инфекционные агенты (вирусы Коксаки В, герпеса, краснухи, гриппа, энтеровирус и др.);
- вредные привычки будущей матери (курение, прием наркотиков и алкоголя);
- неблагоприятная экология (электромагнитное излучение, радиация, токсические выбросы и пр.);
- профессиональные вредности;
- прием некоторых лекарственных препаратов;
- заболевания беременной (особенно сахарный диабет, аутоиммунные реакции).
Разновидности
В зависимости от места расположения ОАС относительно желудочков сердца выделяется три варианта:
- в основном над правым желудочком – почти у 42% больных;
- в равной мере и над правым, и над левым желудочком – почти у 42% больных;
- в основном над левым желудочком – примерно у 16% больных.
В зависимости от места отхождения легочных артерий кардиологи выделяют четыре основных типа ОАС:
- I – от единого артериального ствола ответвляется ствол легочной артерии и разделяется на левую и правую легочную артерию;
- II – обе легочные артерии ответвляются от поверхности задней стенки единого артериального ствола;
- III – обе легочные артерии ответвляются от поверхности боковых стенок единого артериального ствола;
- IV – легочных артерий нет, а доставка крови в легкие осуществляется ответвляющимися от аорты бронхиальными артериями.
IV тип ОАС сейчас рассматривается кардиологами как одна из тяжелых форм тетрады Фалло.
Нарушения гемодинамики
ОАС формируется у плода на 5-6 неделе беременности. Под воздействием неблагоприятных факторов на этом сроке не происходит разделение единого ствола на основные сосуды – легочную артерию и аорту. Между ними не появляется нормальная перегородка, и они продолжают сообщаться друг с другом.
Общий ствол доставляет кровь в оба желудочка сердца, и этот процесс приводит к смешиванию венозной крови с артериальной. При этом давление остается одинаковым в артериальном стволе, сердечных камерах и легочных артериях.
При ОАС всегда присутствует дефект в перегородке между желудочками. Кроме этого, при задержке развития других перегородок сердечных камер сердце может иметь только 2 или 3 отдела. Клапан, находящийся в артериальном стволе, может иметь 1, 2, 3 или 4 створки.
Равное давление в сердечных камерах, легочной артерии и аорте вызывает перенаполнение сосудов в легких и быстрое нарастание сердечной недостаточности, которая в определенный момент провоцирует наступление смерти. У выживших детей такие глубокие гемодинамические нарушения вызывают развитие выраженной легочной гипертензии.
При присутствии сужения легочной артерии перегрузка легочных сосудов не происходит, но создается градиент давления в варианте «аорта – ствол легочной артерии». Такое изменение гемодинамики приводит к развитию право- и левожелудочковой недостаточности.
В зависимости от формы ОАС гемодинамические нарушения могут происходить в трех вариантах:
- нормальный или несколько усиленный кровоток в легких с нерезко выраженным сбросом крови – проявляется возникновением цианоза при нагрузках и не сопровождается сердечной недостаточностью;
- снижение легочного кровотока из-за стеноза устья легочной артерии – проявляется постоянным цианозом из-за нарушения обогащения крови кислородом;
- усиленный легочный кровоток и повышение давления в легочных сосудах – выражается в легочной гипертензии и недостаточности сердечной деятельности, которые не корректируются проводимой терапией.
Симптомы
Клинические симптомы этого врожденного порока сердца и сосудов выражаются в артериальной гипоксемии, проявляющейся цианозом, и сердечной недостаточности. Выраженность этих явлений зависит от типа ОАС.
При таком врожденном пороке сердца могут присутствовать следующие симптомы:
- возникающая в покое одышка;
- чрезмерная потливость;
- снижение выносливости;
- цианоз (от минимального до значительного);
- учащенный пульс;
- увеличение печени и селезенки;
- отставание в физическом развитии;
- «сердечный горб» (присутствует не всегда);
- деформация пальцев рук в виде «барабанных палочек» и ногтей по типу «часовых стекол».
При I типе ОАС синюшность выражена в легкой форме, а при II-III типах она проявляется в большей мере, но признаки сердечной недостаточности выявляются не всегда.
При осмотре пациента врач может обнаружить следующие симптомы ОАС:
- увеличение пульсового давления;
- усиление сердечного толчка;
- одиночный и громкий II тон и щелчок изгнания;
- голосистолический шум по левому краю грудины с интенсивностью 2-4/6;
- убывающий диастолический шум в III межреберье слева от грудины (при клапанной недостаточности артериального ствола);
- выслушиваемый на верхушке шум на митральном клапане в середине диастолы (не всегда).
Диагностика
Подозрение на данную патологию возникнет еще в период беременности, а точнее, на позднем ее сроке при прохождении женщиной УЗИ
Подозрение на присутствие ОАС у плода может возникать при проведении УЗИ на 24-25 неделе беременности.
Нередко женщинам при обнаружении такой патологии у будущего ребенка рекомендуется прервать беременность, так как даже своевременно выполненные операции по коррекции ОАС не всегда успешны.
Кроме этой аномалии развития, примерно у половины плодов выявляются экстракардиальные пороки (аномалии костного скелета, пищеварительной или мочеполовой системы, синдром Ди Джорджи).
Заподозрить наличие ОАС у новорожденного помогает выявление вышеописанных симптомов и данные физикального осмотра ребенка. Для уточнения диагноза назначаются следующие методы обследования:
- рентгенография грудной клетки – определяется шаровидная форма сердца, расширенные тени ветвей легочной артерии и магистральных сосудов, гипертрофия и увеличение объема желудочков;
- ЭКГ – выявляется отклонение ЭОС вправо и перегрузка желудочков сердца;
- фонокардиография – определяются отклонения в тонах и шумы в сердце (громкий II тон, систолический, а иногда и диастолический, шум);
- Эхо-КГ – выявляется соединение легочных артерий с ОАС;
- катетеризация сердца – при таком врожденном пороке катетер легко проникает в ОАС, в желудочках, аорте и легочной артерии определяется одинаковое давление, а при сужении легочной артерии присутствует градиент давления;
- ангиокардиография – рентгенография с контрастом выявляет специфические аномалии развития сосудов, увеличение объемов желудочков и правого предсердия, нечеткость и необычность структуры корней легких и усиление или объединение рисунка легких;
- аортография – это рентгенологическое исследование с контрастированием определяет уровень отхождения легочной артерии и оценивает состояние клапанных створок.
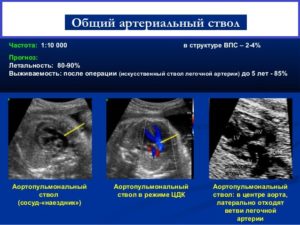
Наиболее информативной процедурой в обследовании новорожденных является ангиокардиография, позволяющая оценить тип ОАС. Данные всех исследований дают врачу возможность составить правильный план лечения и определить объем необходимой хирургической коррекции.
Лечение
ОАС может устраняться только хирургическим путем. Консервативное лечение при таком пороке развития сердца неэффективно и назначается для поддержания состояния больного до проведения кардиохирургического вмешательства.
Консервативная терапия
Цель такого лечения направлена на следующие аспекты:
- снижение физической активности;
- обеспечение температурного комфорта;
- снижение объема циркулирующей крови;
- устранение симптомов сердечной недостаточности.
Больному могут назначаться такие лекарственные препараты:
- диуретики;
- Дигоксин;
- ингибиторы АПФ.
Хирургическое лечение
Новорожденным, находящимся в критическом состоянии, при невозможности проведения радикальной коррекции порока могут выполняться временно облегчающие кардиохирургические операции по методу Мюллера-Альберта.
Эта паллиативная методика заключается в наложении на легочную артерию манжеты, которая позволяет уменьшать просвет сосуда и объем сбрасываемой смешанной крови в общий кровоток.
Такое вмешательство является временной мерой.
При возможности ребенку проводят радикальную кардиохирургическую коррекцию ОАС. Такие вмешательства выполняются при искусственном кровообращении (т. е. на остановленном сердце) и состоят из трех этапов:
- устранение сообщения между легочной артерией и аортой;
- ликвидация дефекта перегородки между сердечными желудочками;
- имплантация кондуита между правым желудочком и легочной артерией.
Для воссоздания сообщения между желудочком и легочными артериями могут применяться:
- легочный графт из синтетических материалов;
- аутоклапаны;
- бычий яремный клапан или свиной ксенокондуит;
- крио консервированный клапан, содержащий аортальный или легочный аллографт.
У больных с недостаточностью клапана ОАС радикальная операция дополняется его пластикой или протезированием.
Успешность радикальных вмешательств при ОАС во многом зависит от их своевременности, выраженности легочной гипертензии и наличия сопутствующих аномалий развития сосудов и сердца.
Более благоприятный исход наблюдается среди детей, которые были прооперированы на 2-6 неделе жизни. В крупных кардиохирургических центрах успешность подобных вмешательств достигает 90%.
Летальность во время или после операции по данным статистики стран СНГ достигает 10-30%.
Такие радикальные кардиохирургические вмешательства проводятся в раннем возрасте, и по мере роста ребенку будет требоваться выполнение повторных (как минимум двух) реконструктивных операций, заключающихся в реимплантации кондуита или замене клапана. Предполагается, что стремительное развитие биотехнологий позволит увеличить интервалы между вмешательствами.
После хирургической коррекции порока больной должен постоянно находиться под наблюдением кардиохирургов. В этот период обязательно должны оцениваться следующие показатели:
Между операциями больному назначается прием лекарственных препаратов.
Общий артериальный ствол является опасным и сложным врожденным пороком развития сердца и сосудов, который сопровождается сердечной недостаточностью и артериальной гипоксемией.
При отсутствии своевременного кардиохирургического лечения он может приводить к смерти уже на первом году жизни ребенка, и более половины детей погибают в первые 6 месяцев.
Операции по коррекции дефектов сосудов и межжелудочковой перегородки должны выполняться в первые же месяцы жизни ребенка.
Познавательное видео об общем артериальном стволе (англ. яз.):
Врожденный порок общий артериальный ствол: шансы ребенка, методы спасения
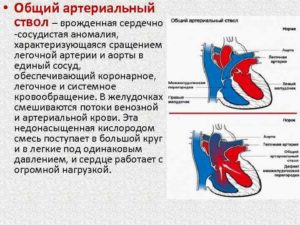
При сращении двух основных сосудов, выходящих из сердца (аорты и артерии легких) в единую магистраль, которая обеспечивает поступление крови во все ткани организма, образуется общий артериальный ствол. Это врожденная патология младенца. Требуется коррекция порока путем оперативного вмешательства.
Причины развития ВПС общий артериальный ствол у плода
Образование крупных сосудов происходит на 3 — 5 декаде беременности. Из-за действия в это время повреждающих факторов или наличия генетических дефектов общий ствол не делится на аорту и легочную артерию.
Между ними остается крупное сообщение. Такой сосуд идет сразу от двух желудочков, кровь в нем состоит из венозной и артериальной, она питает сердце, головной мозг и все внутренние органы.
Во всех камерах сердца и основных сосудах регистрируется одинаковое давление.
Сердце новорожденного может при этом иметь три или даже две камеры, так как развитие сердечной перегородки также тормозится. Одним из типичных признаков при четырехкамерном сердце является большая площадь дефекта межжелудочковой стенки. Клапан этого сосуда имеет от одной до четырех створок, часто диагностируется сужение или недостаточность его функции.
Причинами, провоцирующими аномалию развития, бывают:
- заболевания матери – грипп, герпес, краснуха, корь, ветряная оспа, цитомегалия, сифилис, ревматизм, туберкулез, сахарный диабет;
- действие внешней среды – загрязненная вода, воздух, профессиональные вредности у матери или отца;
- у одного из родителей или у обоих – алкоголизм, курение, наркомания, возраст до 16 или более 45;
- прием беременной гормонов, сульфаниламидов, противосудорожных и психотропных средств, цитостатиков, противоопухолевых антибиотиков;
- случаи пороков развития в семье;
- токсикоз, угроза аборта.
Рекомендуем прочитать статью о врожденных пороках сердца. Из нее вы узнаете о причинах появления, механизме развития и классификации врожденных пороков сердца, а также о диагностике и лечении ВПС.
А здесь подробнее о транспозиции магистральных сосудов.
Симптомы у новорожденного
Если пульмональная артерия имеет широкий просвет, то ребенок с первых минут после родов находится в крайне тяжелом состоянии из-за того, что в легкие поступает поток крови под большим давлением.
Это приводит к критическому нарушению кровообращения и смерти новорожденного. Если все же младенец выживает, то у него отмечается тяжелая форма легочной гипертензии.
Клиническими признаками общего артериального ствола могут быть:
- вялость;
- низкая двигательная активность;
- быстрая утомляемость при кормлении;
- слабая прибавка веса;
- одышка и цианоз даже в покое с усилением при небольшой нагрузке;
- потливость;
- частое сердцебиение;
- увеличенное сердце и печень;
- сердечный горб, пальцы в виде барабанных палочек, ногтевые пластинки, как стекло часов.
Тем не менее при сужении пульмональной артерии симптоматика менее тяжелая, так как это предохраняет малый круг от чрезмерного переполнения, дает возможность таким детям дожить до 16 или даже 40 лет (случается крайне редко). Проявления патологии в такой ситуации обусловлены развитием недостаточности кровообращения по смешанному типу (право – и левожелудочковая).
В детском и школьном возрасте ребенок часто болеет, на фоне простудных заболеваний или рецидивирующих пневмоний состояние резко ухудшается.
Типы патологии
В зависимости от вариантов ответвления артерий легких бывает четыре типа этой врожденной аномалии развития:
- отходит общий сосуд, а затем он разделяется на 2 ветви;
- две ветви идут от задней стенки;
- правый и левый сосуды отходят от соответствующих боковых сторон;
- нет артерий легких, а кровь поступает через бронхиальные ветви аорты (разновидность болезни Фалло).
Общий магистральный ствол находится над обеими желудочками или преимущественно над одним. Анатомическая форма этого сосуда и степень сужения артерии легких приводит к появлению трех типов нарушения кровообращения:
- увеличение притока крови в легкие, прогрессирующая гипертензия малого круга и сердечная декомпенсация, устойчивые к терапии;
- легочной кровоток немного превышает норму, отмечается одышка и синюшность кожи при нагрузке, недостаточность кровообращения отсутствует или не выше 1 степени;
- слабое поступление крови в легкие из-за суженной артерии, интенсивный и стабильный цианоз, дыхательная недостаточность, кислородное голодание организма.
Проявления на УЗИ и другие методы диагностики
При достаточной квалификации врача обнаружение общего ствола происходит еще на этапе антенатальной (дородовой) диагностики. На 25 — 27 неделе беременности можно увидеть крупный проток по центру или смещенный к одному из желудочков.
При этом нередко выявляют и сопутствующие аномалии развития аорты, сращение клапанов, гипоплазию или отсутствие желудочков сердца. Чаще всего в такой ситуации женщине рекомендуют прервать вынашивание искусственным путем.
Если диагностика проводится у новорожденного, то учитывают такие признаки:
- при прослушивании сердца – шум чаще в систолу, усиленный 2 тон;
- ЭКГ – перегрузка всех отделов сердца и отклонение оси в правую сторону;
- рентгенологическое исследование – конфигурация сердца напоминает шар, желудочки увеличены, тени магистральных сосудов и ветвей пульмональной артерии расширены;
- УЗИ сердца – главный метод выявления порока, визуализируется дефект перегородки желудочков и отходящий от него магистральный ствол;
- катетеризация – катетер легко проходит из правого желудочка в общий ствол и аорту, одинаковое давление в отделах сердца, при сужении артерии легких – перепад давления, степень насыщения крови кислородом ниже нормы (при высокой гипертензии в легких уменьшается до крайне низких значений);
- аортография – помогает определить уровень ответвления пульмональных артерий и клапанное сужение или недостаточность.
Лечение общего артериального ствола
Медикаментозная терапия неэффективна. Новорожденного помещают в кювез, где поддерживают температуру тела, корректируют показатели кровообращения и состава крови. При критическом состоянии младенца первый этап операции состоит в сужении просвета артерии легких. Через несколько месяцев проводится радикальная коррекция:
- отделение пульмональных ветвей от общего сосуда;
- установка протеза с клапаном в правый отдел сердца;
- пластика отверстия в перегородке между желудочками.
Успех лечения определяется тяжестью гипертензии в легочных сосудах и наличием других аномалий строения сердца. Без операции до подросткового возраста доживает примерно 15% детей. После оперативного вмешательства десятилетняя выживаемость достигает 70%, может понадобиться замена протеза.
Смотрите на видео об оперативном лечении общего артериального ствола:
Профилактика
Предупредить развитие порока сердца возможно при планировании беременности, прохождения будущими родителями медицинского генетика при случаях врожденных аномалий в семье. На протяжении вынашивания нужно исключить самостоятельное применение любых медикаментов, употребление алкоголя, курение, контакт с токсическими соединениями на производстве.
Больные с этим врожденным пороком сердца должны всю жизнь быть под наблюдением кардиолога, породить профилактические курсы терапии. Им рекомендуется принимать антибиотики даже при небольших хирургических процедурах для предотвращения инфекционных осложнений. При компенсации сердечной недостаточности важно, чтобы в режим дня входили:
- отдых днем от 1 до 2 часов;
- ночной сон не менее 8 часов;
- прогулка на свежем воздухе;
- дыхательная гимнастика;
- занятия лечебной физкультурой;
- работа с посильной интенсивностью.
Необходимо предупредить пациента, что одинаково вредны и полная неподвижность, и резкие, быстрые движения, особенно опасно с большой скоростью подниматься по лестнице или на природную возвышенность.
По мере возможности следует избегать контактов с инфицированными больными в период эпидемий, а также путешествий с резкими сменами климата. Диетическое питание предусматривает:
- обязательный расчет калорийности в зависимости от степени двигательной активности (например, при полупостельном режиме – не выше 30 Ккал на 1 кг веса);
- дробное питание – 5 раз в день маленькими порциями;
- приготовление легкоусвояемых блюд;
- достаточное содержание нежирного белка и витаминов;
- при наличии отеков нужно снизить количество соли и воды, периодически назначают разгрузочные дни на молоке, рисе, картофеле.
Рекомендуем прочитать статью о пороках Фалло. Из нее вы узнаете о причинах развития и механизме нарушения кровообращения при пороках Фалло, а также о классификации, симптомах, диагностике и лечении порока Фалло.
А здесь подробнее об открытом артериальном протоке.
Общий артериальный (аортолегочной) ствол – это врожденная аномалия развития, при которой от сердца идет один крупный сосуд. В нем собирается кровь от двух желудочков и далее поступает в легочные сосуды и артериальную сеть большого круга кровообращения.
Всегда присутствует и отверстие перегородки в межжелудочковой части. Новорожденные чаще всего находятся в тяжелом состоянии из-за переполнения кровью легочной системы. Нарастающая сердечная декомпенсация приводит к гибели ребенка без ранней операции.
Общий артериальный ствол у плода и новорожденного: что делать при ВПС
Кардиолог высшей категории Светлана Владиславова
43706
Дата обновления: Март 2020
К числу врожденных пороков относится общий артериальный ствол (ОАС). Без диагностики и лечения больных ожидает летальный исход.
Патология приводит к серьезному нарушению работы внутренних органов и систем, так как оказывает непосредственное влияние на малый и большой круг кровообращения.
Пациенты с таким диагнозом постоянно должны находиться под контролем врача, так как от этого зависит вероятность развития осложнений и критического ухудшения состояния больного.
Общие сведения
ОАС относится к группе сердечных пороков. При нарушении от органа отходит только один кровеносный сосуд, который не разделяется на аорту и легочную артерию. Его основная функция заключается в разнесении крови по большому и малому кругу кровообращения. У ребенка, который проходит период внутриутробного развития, данное отклонение принято называть общим артериальным стволом.
Заболевание встречается лишь у 2-3% пациентов, у которых наблюдаются врожденные сердечные пороки. Оно протекает наряду с дефектом межжелудочковой перегородки.
При таком диагнозе предлагается исключительно радикальная терапия. Это единственная возможность спасти пациента от летального исхода. Для достижения благоприятного результата требуется проведение хирургического вмешательства в первые месяцы жизни новорожденного.
Причины патологии
Работа будущей матери на вредном производстве, воздействие на ее организм сильнодействующих токсинов многократно повышают риск развития патологий сердца у ребенка
Общий артериальный ствол развивается у плода по причине влияния на него отрицательных факторов. Заболевание формируется уже на втором месяце беременности.
Ребенок попадает в группу риска, если у его матери были диагностированы врожденные пороки. Чаще всего к развитию патологии у плода и младенцев приводят следующие отрицательные факторы:
- Сердечные пороки.
- Сахарный диабет, из-за которого женщина рискует родить больного ребенка.
- Вирусные инфекции, которые длительное время поражают женский организм во время вынашивания малыша.
- Заболевания аутоиммунного характера.
Не исключается вероятность развития ОАС у плода, если на протяжении беременности на организм будущей матери имели влияния отрицательные факторы, среди которых:
- Курение активное или пассивное.
- Радиоактивное облучение.
- Употребление сильнодействующих медикаментов и наркотиков.
- Продолжительное взаимодействие с химикатами.
Данные факторы способны спровоцировать множество осложнений, из-за которых с рождения у ребенка будут проблемы со здоровьем, требующие немедленного решения.
Классификация
ОАС делится на несколько типов. Всего выделяют три вида патологии:
- У 42% нарушение наблюдается над правым желудочком.
- Практически у 42% патология встречается как над правым, так и над левым желудочком.
- У 16% она располагается над левым желудочком.
Существует еще одна классификация заболевания. Она разделяет патологию на разные типы по месту отхождения артерий легких:
- Наблюдается ответвление ствола легочной артерии от единого артериального ствола. Также присутствует ее разделение на левую и правую.
- Две легочные артерии ответвляются от задней стенки единого артериального ствола.
- Артерии легких ответвляются от боковых стенок единого ствола.
- Легочные артерии в данном случае отсутствуют. Кровь в легкие поступает при помощи артерий бронхиального типа, которые ответвляются от аорты.
- ОАС воспринимается в качестве осложненной формы тетрады Фалло.
Каждый тип патологии требует детальной диагностики и адекватного лечения.
Особенности гемодинамики
Патология лечится только хирургическим путем
Формирование общего артериального ствола происходит на 5-6 неделе беременности. Из-за воздействия неблагоприятных факторов разделение единого ствола не случается. Между легочной артерией и аортой не образуется перегородка, поэтому сообщение между ними сохраняется.
Общий ствол имеет свойство доставлять кровь сразу в два желудочка сердца. В результате этого наблюдается смешивание артериальной и венозной крови.
При течении общего артериального ствола диагностируется дефект межжелудочковой перегородки. Из-за задержки развития данных структур в сердце формируется только 2-3 отдела.
По причине одинакового давления в легочной артерии, аорте и сердечных камерах происходит переполнение сосудов. Это провоцирует развитие сердечной недостаточности, которая может привести к летальному исходу. Если ребенок выживает, то у него обнаруживаются тяжелые гемодинамические расстройства, из-за которых формируется легочная гипертензия.
Гемодинамические нарушения делятся на несколько видов:
- Кровоток в легких остается нормальным или усиленным. При этом происходит нерезкий сброс крови. Патология приводит к цианозу во время физических нагрузок. Сердечная недостаточность отсутствует.
- Наблюдается снижение кровотока в легких по причине стеноза устья артерии этого органа. Нарушение характеризуется цианозом, вызванным недостаточным обогащением крови кислородом.
- Легочный кровоток усилен, а давление в сосудах повышенное. Патология приобретает вид гипертензии легочной формы и сердечной недостаточности, которые не устраняются терапией.
Понять, к какому виду относится заболевание пациента, позволяет инструментальная диагностика. Ее проведение является обязательным при подозрении на ОАС.
Прогноз
Если у ребенка диагностируется ОАС в антенатальном периоде, то врач будет настаивать на прерывании беременности. Женщина должна понимать, что при таком диагнозе без помощи грамотного кардиохирурга выживаемость детей не превышает даже 10%. В лучшем случае им удается дожить до 20-30 лет, после чего неминуем летальный исход.
Прогноз после оперативного вмешательства при общем артериальном стволе напрямую зависит от того, в каком состоянии находится анастомоз между правым желудочком и легочной артерией. Также учитывается работоспособность стволового клапана. При необходимости врач может рекомендовать замену клапана или проведение реимплантации кондуита.
Все больные, у которых диагностировали ОАС, нуждаются в постоянном наблюдении специалистов. Им требуется регулярно посещать кардиолога и кардиохирурга для ведения контроля над патологией. От этого зависит то, стоит ли пациенту рассчитывать на долговременный благоприятный прогноз или нет.
При общем артериальном стволе требуется заниматься профилактикой эндокардита, который имеет инфекционный характер. Она особенно важно перед проведением стоматологических и хирургических процедур. Все потому, что подобные манипуляции способны вызвать бактериемию, чего больным с ОАС запрещается допускать.
Дефект межжелудочковой перегородки. ДМЖП у плода: причины, диагностика и последствия
Дефект межжелудочковой перегородки (ДМЖП) — это отверстие, располагающееся в стенке, что служит для разделения полостей правого и левого желудочков.
Клиника ДМЖП
Симптоматика дефекта межжелудочковой перегородки часто проявляется в первые дни либо месяцы после рождения малыша.
К наиболее частым проявлениям порока относят:
- одышку;
- цианоз кожи (особенно кончики пальцев и губы);
- снижение аппетита;
- учащенное сердцебиение;
- быструю утомляемость;
- отеки в области живота, стоп и ног.
ДМЖП при рождении может протекать бессимптомно, если дефект достаточно мал, и проявиться лишь в более поздние сроки (шесть и более лет). Симптоматика напрямую зависит от величины порока (отверстия), однако насторожить доктора должны шумы, выслушиваемые при аускультации.
Любые врожденные пороки сердца появляются из-за нарушений в развитии органа на ранних этапах эмбриогенеза. Важная роль при этом принадлежит внешним экологическим и генетическим факторам.
При ДМЖП у плода определяется отверстие между левым и правым желудочками. Мышечный слой левого желудочка более развит, чем в правом, а потому кровь, обогащенная кислородом, из полости левого желудочка проникает в правый и смешивается с обедненной кислородом кровью.
В результате к органам и тканям поступает меньше кислорода, что в итоге приводит к хроническому кислородному голоданию организма (гипоксии).
В свою очередь наличие дополнительного объема крови в правом желудочке влечет за собой его дилатацию (расширению), миокардиальную гипертрофию и, как следствие, возникновение сердечной правожелудочковой недостаточности и легочной гипертензии.
Факторы риска
Точные причины возникновения ДМЖП у плода неизвестны, однако немаловажным фактором является отягощенная наследственность (то есть наличие подобного дефекта у ближайших родственников).
Кроме того, огромную роль играют и факторы, что присутствуют во время беременности:
- Краснуха. Представляет собой вирусное заболевание. Если при настоящей беременности (особенно в первом триместре) женщина перенесла краснуху, то риск появления различных аномалий внутренних органов (в том числе и ДМЖП) у плода очень высок.
- Алкоголь и некоторые лекарственные средства. Прием подобных препаратов и алкоголя (в особенности в первые недели беременности) существенно повышает риск развития различных аномалий у плода.
- Неадекватное лечение сахарного диабета. Неоткорректированный уровень глюкозы у беременной приводит к гипергликемии плода, что в итоге может привести к возникновению разнообразных врожденных аномалий.
Осложнения ДМЖП
При небольших размерах дефекта клинические проявления могут не возникать вообще либо отверстия могут самопроизвольно закрываться сразу после рождения.
При более крупных дефектах могут возникать следующие серьезные осложнения:
- Эйзенменгера синдром. Характеризуется развитием необратимых изменений в легких в результате легочной гипертензии. Подобное осложнение может развиваться как у маленьких, так и у более взрослых детей. При подобном состоянии часть крови перемещается из правого в левый желудочек через отверстие в перегородке, ведь вследствие гипертрофии миокарда правого желудочка он оказывается «сильнее» левого. Потому к органам и тканям попадает кровь, обедненная кислородом, и, как следствие, развивается хроническая гипоксия, проявляющаяся синюшным оттенком (цианозом) ногтевых фаланг, губ и кожных покровов в целом.
- Сердечная недостаточность.
- Эндокардит.
- Инсульт. Может развиваться при крупных дефектах перегородки, вследствие турбулентного потока крови. Возможно образование тромбов, что впоследствии могут закупоривать сосуды мозга.
- Другие патологии сердца. Возможно возникновение аритмий и патологий клапанов.
Дмжп у плода: что делать?
Чаще всего подобные пороки сердца обнаруживают на втором плановом УЗИ. Однако паниковать не стоит.
- Необходимо вести обыкновенный образ жизни и не нервничать.
- Лечащий врач должен тщательно наблюдать беременную.
- Если порок обнаружен во время второго планового УЗИ, врач порекомендует дождаться третьего обследования (в 30-34 недели).
- Если же дефект обнаруживается на третьем УЗИ, назначают еще одно обследование перед родами.
- Мелкие (например, ДМЖП 1 мм у плода) отверстия могут закрываться самопроизвольно до либо после рождения.
- Может потребоваться консультация неонатолога и проведение ЭКХО плода.
Профилактика дефекта межжелудочковой перегородки
Специфических профилактических мер ДМЖП у плода нет, однако для того, чтобы предотвратить ВПС, необходимо:
- Обратиться в женскую консультацию до двенадцати недель беременности.
- Регулярно посещать ЖК: один раз в месяц первые три месяца, один раз в три недели во втором триместре, а затем один раз в десять дней в третьем.
- Соблюдать режим и придерживаться правильного питания.
- Ограничить влияние вредных факторов.
- Исключить курение и алкоголь.
- Принимать лекарства сугубо по назначению врача.
- Поставить прививку от краснухи минимум за шесть месяцев до планируемого наступления беременности.
- При отягощенной наследственности тщательно наблюдать за плодом для как можно более раннего обнаружения ВПС.





