Воспаление поджелудочной железы: симптомы и лечение у женщин разного возраста
Панкреатит или воспаление поджелудочной железы заболевание, протекающее у женщин в легкой и тяжелой форме. Поражение важного органа эндокринной системы отрицательно сказывается на процессе пищеварения и выработке инсулина. Пациенты с хроническим панкреатитом вынуждены всю жизнь соблюдать диету, чтобы избежать рецидивов и острой боли во время приступов.
Если не обращать внимания на первые симптомы воспаления, то в поджелудочной железе развивается активный патологический процесс. Важно провести комплексное лечение, чтобы избежать гнойных осложнений, воспаления тканей брюшины, перитонита. Список разрешенных и запрещенных видов пищи поможет полноценно и достаточно разнообразно питаться при хронической форме панкреатита.
Общие сведения
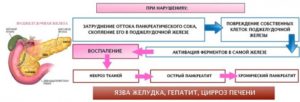
Воспаление в клетках поджелудочной железы протекает в острой форме либо периоды ремиссии сочетаются с рецидивами. При тяжелом нарушении функций важного органа железа вырабатывает меньший объем ферментов, что приводит к появлению негативных признаков.
При недостатке гормонов поджелудочной (глюкагона, инсулина) происходят скачки уровня сахара в крови. Застойные явления провоцируют отрицательное влияние на стенки железы, развивается воспаление. Сложности с перевариванием пищи приводят к плохому самочувствию, вздутию живота, диарее, болевому синдрому, тошноте, периодической рвоте, потере веса.
При отсутствии нарушений ферменты не оказывают отрицательного влияния на слизистую. Если не происходит своевременный отток пищеварительных соков, то едкие вещества разъедают ткани железы, начинается процесс разрушения клеток.
Нелеченый панкреатит (код по МКБ 10 К86) вызывает осложнения: воспаление желчного пузыря (холецистит), абсцесс и флегмону поджелудочной железы.
Возможны опасные состояния: внутрибрюшинное кровотечение, некротизация тканей важного органа, перитонит.
При неправильном лечении панкреатит переходит в хроническую форму, повышается риск развития сахарного диабета на фоне нарушения выработки инсулина.
Причины возникновения
В большинстве случаев воспалительный процесс в поджелудочной железе развивается на фоне патологий желчного пузыря. Чаще всего панкреатит сочетается с желчнокаменной болезнью.
Еще одна причина поражения важного органа злоупотребление спиртными напитками. Риск воспаления, токсического отравления повышается при употреблении дешевого, некачественного алкоголя.
Что такое гиперпролактинемия и как лечить заболевание? Прочтите полезную информацию.
Как пить Дюфастон? Инструкция по применению гормонального препарата описана на этой странице.
Есть и другие факторы, провоцирующие развитие панкреатита:
- гормональные сбои,
- неправильное питание: избыток углеводов и жиров, частое употребление маринадов, солений, копченостей, жареных видов пищи, сдобы,
- патологические процессы в 12-перстной кишке,
- ранения и травмы в области живота,
- вирусные гепатиты, эпидемический паротит,
- генетическая предрасположенность,
- длительный стаж курильщика,
- в крови повышен уровень триглицеридов,
- длительный прием эстрогенов, сульфаниламидов, антибиотиков, мочегонных препаратов,
- наличие в организме глистных инвазий,
- проблем с метаболизмом,
- опухолевые поражения, сужение протока в поджелудочной железе,
- перенесены операции на поджелудочной железе,
- хронические сосудистые заболевания.
Обратите внимание! У трети пациентов врачи не могут выявить точную причину воспалительного процесса.
Симптоматика
Основной признак воспаления тканей поджелудочной железы болевой синдром. При острой форме проявления настолько мучительные, что некоторые пациенты не могут передвигаться на фоне болезненных колик, возможна потеря сознания при болевом шоке.
Визит к гастроэнтерологу необходим при появлении негативных признаков:
- дискомфорт различной интенсивности в верхней части живота или зоне левого подреберья,
- усиленная потливость,
- тошнота,
- вздутие живота,
- рвота,
- тяжесть в желудке после еды,
- учащенное сердцебиение,
- болевой синдром нередко распространяется на поясничную область или приобретает опоясывающий характер,
- кожные покровы и белки глаз изменяют оттенок: желтеют,
- появляется боль в средней части спины (этот признак также беспокоит на фоне других патологий: аппендицит, непроходимость кишечника, язвенные поражения пищеварительного тракта).
Виды
Панкреатит протекает в легкой, умеренной и тяжелой форме. При обострении признаки ярко выражены, появляется сильная боль.
В большинстве случаев развивается легкая форма острого панкреатита, но на фоне влияния комплекса негативных факторов возможна некротизация тканей или тяжелое повреждение органа.
Если поджелудочная железа не функционирует, то при отсутствии срочных мер возможен летальный исход.
Острое воспаление
Признаки острого воспаления поджелудочной железы у женщин:
- боль в области живота (верхняя часть) или в зоне под ребрами с левой стороны,
- выступает холодный пот,
- развивается тошнота, возможна неукротимая рвота,
- нарушается стул, развивается диарея.
Приступ острого панкреатита может привести к летальному исходу, если срочно не доставить пациента в стационар для прохождения интенсивной терапии. Важно снизить уровень альфа-амилазы, который нередко повышается в 10 раз и более, восстановить силы, нормализовать процесс переработки пищи.
Хроническая форма
Течение патологии зависит от многих факторов: рациона, наличия других хронических патологий и пагубных привычек, степени повреждения клеток проблемного органа. Нередко развиваются осложнения, беспокоит болевой синдром умеренной интенсивности. При нарушении диеты повышается нагрузка на ослабленный орган, дискомфорт усиливается.
Характерный признак диарея. В каловых массах содержатся непереваренные кусочки пищи, стул принимает кашицеобразную форму, запах становится резким, после туалета тяжело смыть остатки. Снижается аппетит, пациент худеет, часто беспокоит рвота и вздутие живота.
На заметку! Переход панкреатита в хроническую форму следствие неадекватной или несвоевременной терапии острого процесса. Нередко пациент сам провоцирует тяжелое поражение поджелудочной железы, если не выполняет назначения врача, отказывается от соблюдения диеты.
Диагностика
При подозрении на панкреатит нужно посетить нескольких специалистов: эндокринолога, гастроэнтеролога, терапевта. При тяжелом состоянии, приступе острого панкреатита понадобится помощь бригады неотложной помощи.
Вначале врач проводит осмотр, выясняет жалобы, проводит пальпацию болезненной зоны. Важно выяснить, присутствует ли желтый оттенок у склер глаз. Пациент должен указать, сколько приступов было, как долго держится негативная симптоматика при остром состоянии.
Анализ крови для уточнения показателей:
- липазы,
- амилазы,
- печеночных ферментов,
- билирубина,
- показателей крови.
Клинические исследования:
- УЗИ всех органов в брюшной полости.
- Эндоскопию для исследования стенок желудка, выявления камней в желчных протоках.
- КТ с контрастом или МРТ.
- Ретроградная и магнитно-резонансная холангиопанкреатография.
- Пункция из воспаленного участка пораженной железы.
Общие правила и методы лечения
Как снять воспаление поджелудочной железы? В зависимости от формы патологии, схема терапии отличается.
При остром процессе нужно купировать болевой синдром, снять воспаление, предупредить накопление гнойных масс и развитие перитонита.
Во время приступа нужно отказаться от приема пищи, дать пациенту легкий анальгетик, чтобы врачи скорой помощи могли понять истинную картину негативной симптоматики. Чем скорее больного доставят в стационар, тем ниже риск перитонита.
При хронической форме панкреатита нужен комплексный прием препаратов:
- Инсулин. При некротизации тканей, нарушении либо полном прекращении выработки важного фермента показаны ежедневные инъекции инсулина.
- Ферментные препараты. Чем активнее протекает воспалительный процесс, тем реже железа продуцирует вещества для полноценного переваривания пищи. Застойные явления вызывают тяжесть в желудке, накопление камней в желчном пузыре. Для активизации пищеварения нужны ферменты. Эффективные препараты: Мезим, Панкреатин, Энзистал.
- Анальгетики для купирования боли. При умеренном дискомфорте назначают Ибупрофен, Парацетамол. Для устранения острых, стреляющих болей нужны более мощные препараты, которые гастроэнтеролог подбирает в индивидуальном порядке с учетом противопоказаний.
Диета и особенности питания
При воспалительном процессе, снижении выработки инсулина нужно корректировать рацион. Употребление запрещенных видов пищи провоцирует осложнения, нарушение диеты пр воспалении поджелудочной железы приводит к ухудшению процесса пищеварения и острым болям.
Нельзя употреблять:
- копчености,
- жареную рыбу и мясо,
- сдобу,
- острые блюда,
- соленья,
- газированные напитки,
- жареные пирожки,
- специи,
- наваристые супы и бульоны, солянки, борщ со свининой,
- шоколад и конфеты,
- алкоголь,
- сладости с искусственными с красителями и консервантами,
- грибы,
- фаст-фуд,
- плавленные и глазированные сырки,
- халву,
- субпродукты в большом количестве,
- острые, соленые сыры,
- животные жиры (сливочное масло в небольшом количестве),
- жирные молочные продукты,
- майонезы, кетчупы, готовые и домашние соусы.
Чем и как лечить воспаление яичников у женщин? Посмотрите подборку эффективных вариантов терапии.
Инструкция по применению таблеток Левотироксин Натрия для восстановления работы щитовидной железы описана на этой странице.
Перейдите по адресу https://fr-dc.ru/zabolevaniya/diagnostika/uzi-shhitovidnoj-zhelezy.html и узнайте о том, как проводится УЗИ щитовидной железы и что показывают результаты диагностического исследования.
Что можно есть при воспалении поджелудочной железы:
- легкие супы на овощном бульоне,
- нежирную рыбу,
- кефир, молоко с низким процентом жирности,
- несладкий компот,
- зеленый чай,
- каши на воде и нежирном молоке,
- вареные овощи,
- пюре из фруктов и некислых ягод,
- кисели,
- крем-суп с морепродуктами.
Правила питания:
- есть через три-четыре часа,
- порции маленькие,
- блюда употреблять в протертом виде, избегать крупных кусков,
- отказаться от избыточного потребления сахара,
- готовить на пару, отваривать рыбу, нежирное мясо, овощи,
- не пересаливать блюда,
- не голодать (кроме периода обострения),
- не экспериментировать с модными диетами,
- вместо рубленых котлет делать паровые тефтели из фарша, приготовленного на основе мяса, птицы и рыбы, можно с добавлением овощей,
- ограничить жидкость до 1,5 литров,
- не переедать, особенно, на ночь,
- последний прием пищи за полтора-два часа до сна.
При обострении нужно строго соблюдать ограничения, чтобы максимально снизить нагрузку на воспаленную поджелудочную железу. Рецидивы это не только мучительная боль, но и риск тяжелого поражения тканей, дальнейшее ухудшение продуцирования важных ферментов, в том числе, инсулина.
Для профилактики панкреатита у женщин нужно реже употреблять алкоголь и пищу, тяжелую для желудка.
Чем меньше в меню жареного, копченого, острого, тугоплавких жиров, тем ниже риск раздражения слизистой поджелудочной железы.
Важно беречь важный орган на протяжении жизни: некротизация тканей может привести к отмиранию органа, что чревато тяжелыми последствиями, вплоть до летального исхода.
Больше полезной информации о первых признаках и симптомах воспаления поджелудочной железы можно узнать после просмотра следующего ролика:
Оцените свои шансы против коронавируса. Пройдите наш тест
Внимание!
Администрация сайта советует вам не заниматься самолечением, и в любых спорных ситуациях обращаться к врачу.
Воспаление поджелудочной железы: симптомы и лечение. Диета при воспалении поджелудочной железы
В последнее время жалобы пациентов на воспаление поджелудочной железы, симптомы и лечение которой обусловлено острым панкреатитом или прочими деструктивными формами осложнений важнейшего органа пищеварительной системы неуклонно растёт.
Несмотря на применение современных методов интенсивной терапии, летальность при деструктивном остром панкреатите остаётся достаточно высокой – на уровне 15-40%, а при тяжелом течение воспалительных заболеваний поджелудочной железы с выявлением ферментативного перитонита, смертность пациентов достигает 75-95%.
Какие же признаки, симптомы воспаления поджелудочной железы у мужчин и женщин должны вызывать беспокойство, как правильно лечить воспалительную реакцию системного органа пищеварения?
Воспаленная поджелудочная железа
Что такое поджелудочная железа – функции, строение
Поджелудочная железа у человека, представляет собой крупнейший внешнесекреторный и внутрисекреторный орган пищеварения. Внутрисекреторная функция органа заключается в реализации пищеварительных ферментов – панкреатического сока.
Производя биологически активные органические соединения, поджелудочная железа обеспечивает организму регулировку жирового, белкового и углеводного обмена веществ. Ещё одним важнейшим функциональным предназначением этого органа является активная выработка инсулина, помогающего снижать уровень концентрации глюкозы в крови.
Гормональный сбой при воспалении поджелудочной железы может привести к нарушению секреции инсулина, что повлечет за собой развитие сахарного диабета.
Строение поджелудочной железы
Анатомическое строение представляет собой удлиненное дольчатое образование серовато-розоватого цвета, расположенного в брюшной полости верхнего отдела на задней стенке живота позади желудка с тесным примыканием органа к двенадцатиперстной кишке. У взрослого человека длина поджелудочной железы достигает 14-25 см, с массой – около 70-80 г.
Макроскопическое строение – это голова, тело и хвост. Голова поджелудочной железы примыкает к двенадцатиперстной кишке через малый дуоденальный сосочек.
Именно через голову системного органа пищеварения проходит воротная вена, собирающая кровь в печень из всех непарных органов брюшной полости – желудка, селезенки и кишечника.
Тело поджелудочной железы имеет трёхгранную конфигурацию – переднюю, заднюю и нижнюю. Хвост поджелудочной конусовидной или грушевидной формы простирается до селезенки. Кровоснабжение железы осуществляется через панкреатодуоденальные артерии, ответвляющиеся от верхней брыжеечной и печеночной артерии.
Характерно, что у новорожденных поджелудочная железа имеет размеры длины от 3 до 5 см, с массой органа – 2,5-3 г. Формирование железы характерной для взрослых, происходит к возрасту ребенка 5-7 лет.
Возможные причины воспаления
Воспаление паренхимы поджелудочной железы, возможно, по нескольким причинам. Среди наиболее вероятных считается алкоголизм – это 70% случаев острого и хронического панкреатита и желчнокаменная болезнь, составляющая 20% вследствие закупорки желчных протоков конкрементами. Оставшиеся 10% случаев воспаления припадают на развитие так называемых пусковых причинно-следственных факторов:
- бактериального или вирусного поражения;
- результата пищевого отравления;
- травмы, задевающей поджелудочную железу;
- сбой в работе панкреатодуоденальной артерии;
- грибковое поражение.
Кроме того, нередки случаи воспаления поджелудочной железы после прямого неудачного оперативного вмешательства в брюшную полость или при помощи эндоскопической манипуляции.
Также воспалительная реакция может возникнуть в результате гормонального сбоя, приводящего к нарушению выработки инсулина.
Воспаление поджелудочной железы также может быть связано с клинической патологией острого или хронического течения.
Обострение хронического панкреатита
Панкреатит
Наиболее распространённым видом заболевания органа пищеварительной системы является острый и хронический панкреатит. Болезнь характеризуется ферментной недостаточностью выработки панкреатического сока в двенадцатиперстную кишку.
Ферменты активируются в самом теле железы и начинают её разрушать, то есть происходит самопереваривание питательных элементов. Выделяемые при этом токсины сбрасываются в кровоток, что может повлечь за собой повреждение прочих жизненно важных анатомических органов – почек, печени, сердца, легких и головного мозга.
Замедлить воспалительные симптомы при остром панкреатите можно при помощи холода приложенного на болевую область. Однако лечение воспаления поджелудочной железы при остром панкреатите требует стационара. Хронический панкреатит является запущенным состоянием перенесенной острой формы.
Градация между рецидивирующей острой формой и хроническим панкреатитом весьма условна.
Диагностика и лечение при воспалении поджелудочной железы
Камни в поджелудочной железе
Воспалительные болевые симптомы могут вызывать камни в поджелудочной железе, которые образуются при хроническом панкреатите. Скопление ферментов и токсинов образует некий фосфорно-кальциевый осадок, который при сгущении кальцинируется и обеспечивает отложение конкрементов. Панкреатические камни можно выявить лишь при помощи инструментальной диагностики:
- компьютерной и/или магнитно-резонансной томографии;
- панкреатохолангиографии;
- эндоскопического и ультразвукового обследования.
На сегодняшний день не существует действенного терапевтического и/или медикаментозного выведения камней из поджелудочной железы. Лишь оперативное вмешательство в специализированных клиниках способно избавить человека от этой проблемы.
Резекция поджелудочной железы
Рак поджелудочной железы
Хроническое нарушение железистого эпителия и поджелудочных протоков, способствует образованию различных опухолей, в том числе и, злокачественного характера. Опухоль в 50% случаев затрагивает головку железы, на развитие рака поджелудочной железы в теле и хвосте приходится 10% и 5%, соответственно. Метастазирование рака поджелудочной железы имеет четыре степени:
- Поражение панкреатодуоденальных лимфатических узлов железы.
- Вовлечение в раковый процесс ретропилорических и гепатодуоденальных узлов.
- Распространение раковой опухоли на верхнебрыжеечную и чревную зону.
- Поражение забрюшинных лимфатических узлов.
Метастазирование затрагивает отдаленные анатомические органы жизнедеятельности – это почки, лёгкие, печень, кости и суставы скелетного каркаса. Лишь лучевая и хирургическая диагностика рака поджелудочной железы с достоверностью определит тягостное проявление онкологического заболевания.
Распространенные симптомы
Воспаление поджелудочной железы не возможно не заметить. Как правило, симптомы обострения имеют ярко выраженный комплекс клинических проявлений:
- Опоясывающая боль в верхних участках брюшной полости иррадиирующая в лопатку.
- Тошнота и рвотный рефлекс – это ещё один явный признак воспаления поджелудочной железы.
- Нарушение сердечных ритмов, перерастающих в тахикардию.
- Повышенная потливость, лихорадка и повышение температуры тела до субфебрильных пределов также является признаком воспалительной реакции.Опоясывающая боль в поджелудочной железе
- Глазные белки человека и кожный покров приобретают желтоватый оттенок, развивается так называемая механическая желтуха.
- Прочие диспепсические и абдоминальные расстройства.
Также пациенты жалуются на головокружение и общую слабость организма, отсутствие аппетита, потерю веса, скачки артериального давления.
Выраженность болевого синдрома можно регулировать определенным положением организма. Лёжа на боку с согнутыми ногами симптомы воспаления поджелудочной железы резко затихают, и человек чувствует некоторое облегчение.
Самостоятельно выявить воспалительные симптомы поджелудочной железы вполне возможно, однако, лечение следует доверить квалифицированным специалистам, которые диагностическими методами определят истинную причину плохого самочувствия.
Как снять воспаление поджелудочной железы?
Повторяющиеся приступы и боли в поджелудочной железе, сопровождающиеся болевым синдромом в верхней либо средней части брюшной полости, тошнотой, рвотой и общей слабостью организма можно уменьшить при помощи медикаментозной терапии, коррекции питания и народного лечения в домашних условиях.
Не следует начинать лечение острого приступа самостоятельно. Перед началом каких-либо терапевтических методов воздействия на системный орган пищеварения, следует обратиться к врачу.
Облегчить болезненное состояние помогут фармакологические лекарственные средства, содержащие ферменты поджелудочной железы. Подобные средства лечения также обладают легким обезболивающим эффектом.
Выработке ферментов помогут Мезим®, Фестал® и Панкреатин®, которые содержат ампилазу, липазу и протеазу – соединения, необходимые для качественной работы поджелудочной.
Расширить поджелудочные протоки и снизить спазм поможет Но-шпа®.
Питание при воспалении поджелудочной железы
В домашних условиях лечение воспалительного приступа следует начинать с корректировки питания. В первый же день воспаления, следует полностью отказаться от приёма пищи на 2-3 дня. Рацион ограничивается лишь питьём минеральной щелочной воды без газов до 2,5 литров в день.
Если у пациента нет проблем с работой мочеполовой системы и почек, то специалисты традиционно советуют Ессентуки™, Нарзан™ и Боржоми™. После строгой диеты, как правило, воспалительные симптомы утихают, и следующий этап, это правильное вхождение в диетический режим.
Следует постепенно вводить в рацион низкокалорийные продукты, с исключением солёной, копченой, маринованной и жареной пищи, которые могут спровоцировать повторный приступ.
Лёгкая диета рекомендована на протяжении 1-1,5 месяцев, после чего, следует пройти повторное диагностическое обследование.
Особенности диеты при заболеваниях поджелудочной железы:
- низкокалорийность продуктов;
- дробное питание – 5-6 раз в день;
- исключение из рациона продуктов с грубой клетчаткой;
- щелочное питьё.
Консультирующий гастроэнтеролог или врач-диетолог порекомендует диетический стол № 5. В кратчайшие сроки после окончания приступа и стихания боли в поджелудочной железе, больному необходимо переходить на полноценное употребление белков.
Рекомендуемое меню после снятия воспалительного процесса:
- отварные овощи;
- не крепкий чай, или отвар шиповника;
- белый присушенный хлеб;
- протертые каши, исключение – кукурузная и пшеничная крупа;
- фруктовый кисель;
- творожный пудинг из некислого творога;
- паровой омлет и так далее.Запрещенные продукты при воспалении поджелудочной железы
Под запретом:
- шоколад и мороженое;
- консервированная продукция;
- специи и пряности;
- кондитерские изделия;
- копченые и сырокопченые колбасы;
- сырые овощи и фрукты;
- грибы;
- жирная рыба и мясо.
Особенное внимание следует уделить диетическим рекомендациям при воспалении поджелудочной железы у детей.
Народное лечение
Лечение травами, или фитотерапия при воспалении поджелудочной не отрицается традиционной медициной. В комплексе с медикаментозной терапией и диетой, травяное лечение даёт положительный эффект.
Исключением является аллергическая чувствительность пациента к действующим природным компонентам, беременность женщин третьего триместра и маленькие дети до 5-6 лет. Именно эта категория, считается наиболее уязвимой с точки зрения защитных иммунных свойств организма.
Наиболее популярные и эффективные средства народной медицины при воспалении и приступе поджелудочной железы.
Рецепт № 1. Настой Глебова. Столовая ложка травяного сбора заваривается в термосе 200 мл кипятка. Настаивается лечебный продукт 6-8 часов, процеживается, и принимается 3 раза в день перед едой по 50 мл в течение недели. Ингредиенты: репешок обыкновенный, луговой клевер, корень одуванчика, цвет календулы, шалфей, корень лопуха.
Воспаление поджелудочной железы – лечение травами
Рецепт № 2. Настой Поля Брегга. Шалфей, горькая полынь, корень лопуха, календула, девясил, полевой хвощ и череда берутся в равной пропорции.
Две столовых ложки травяного сбора заливаются 300 мл холодной воды и доводятся до кипения. Лекарственный состав должен томиться в течение получаса. После процеживания настой готов к применению.
Рекомендуется за полчаса до приёма пищи употребить 50 мл целебного напитка. Курс лечения 7-10 дней.
Рецепт № 3. Поджелудочный сбор. Лечебные ингредиенты: корень одуванчика, анис, чистотел и кукурузные рыльца. По 10 г сухого сырья перемешивается и заливается 500 мл кипятка.
После настаивания (2-3 часа) и процеживания, следует принимать поджелудочный сбор по одной столовой ложке 3 раза в день перед едой в течение десяти дней.
Острый приступ панкреатита также можно остановить при помощи противовоспалительных даров природы – картофельного и свекольного сока, прополиса и овса.
Помимо приведенных выше рецептов существует масса альтернативных методов лечения, которые можно проводить в домашних условиях под контролем лечащего врача.
Панкреатит: симптомы воспаления поджелудочной железы и меры лечения
Как правило, мы чаще всего беспокоимся о здоровье сердца и сосудов, реже — печени или почек, почти не вспоминая о поджелудочной железе. Между тем этот орган жизненно важен для нормальной работы организма.
Именно там происходит синтез инсулина — гормона, регулирующего практически все биохимические процессы внутри клетки. И именно поджелудочная железа производит пищеварительные ферменты, обеспечивающие нормальное протекание процессов переваривания пищи и всасывания питательных веществ.
Ведь, вопреки обыденным представлениям, основной этап пищеварения происходит не в желудке, а в тонком кишечнике, куда и поступает панкреатический сок.
Панкреатит: что это за болезнь и каковы ее проявления?
Воспаление поджелудочной железы называется панкреатитом.
Его проявления довольно характерны: очень сильная, резкая боль в верхней части живота, которая отдает в спину или опоясывает туловище и не снимается обычными анальгетиками.
Другая характерная жалоба — обильная многократная рвота, которую также невозможно остановить в домашних условиях обычными противорвотными средствами. Кроме того, врач при обследовании отмечает напряжение мышц верхней части живота.
Эти признаки — классическая триада симптомов — характерны как для острого панкреатита, так и для обострения хронического панкреатита.
Но при хроническом процессе, то есть при воспалении, которое протекает многие месяцы и годы, кроме боли появляются и признаки экзокринной недостаточности поджелудочной железы (нехватки пищеварительных ферментов), среди них:
- вздутие, урчание, боли в животе;
- внезапные выраженные позывы к дефекации;
- обильный зловонный жирный кал, плавающий на поверхности воды;
- потеря веса, у детей — отставание в росте и развитии.
Эти проявления возникают из-за того, что не до конца переваренные продукты не поступают в кровь для обеспечения организма питательными веществами, а остаются в просвете кишечника и раздражают его.
Воспаление поджелудочной железы: причины
Каким бы ни было воспаление поджелудочной железы — острым или хроническим, с точки зрения медицинской статистики, главной его причиной является избыток алкоголя. Чрезмерное его употребление вызывает до 55% острых[1] и до 80% хронических панкреатитов[2].
Другие возможные причины острого панкреатита:
- Заболевания желчевыводящих путей (35%). При повышенном давлении в желчных протоках их содержимое начинает забрасываться в расположенные рядом (и имеющие одно выходное отверстие) протоки поджелудочной железы. Желчь повреждает ткани, которые в норме не должны с ней контактировать, что и вызывает воспаление.
- Травма поджелудочной железы (4%). Она может быть как бытовой (побои, ДТП и прочее), так и вызванной действиями врачей во время операции или диагностических исследований.
- Иные причины (6%): вирусы (гепатита, паротита, цитомегаловируса), опухоли и другие заболевания соседних органов, прием некоторых лекарств (гормоны, некоторые антибиотики, мочегонные и цитостатики), аллергические реакции (анафилактический шок), аутоиммунные процессы.
Причины хронического панкреатита не слишком отличаются от причин острого. На первом месте здесь также стоит алкоголь, на втором — заболевания желчевыводящих путей. Далее, по убыванию частоты следуют:
- лекарственные панкреатиты;
- идиопатические панкреатиты (состояния, когда выявить причину воспаления не удается);
- панкреатиты аутоиммунного характера;
- воспаления, вызванные нарушением обмена веществ (при муковисцидозе, нарушении работы паращитовидных желез, нарушении обмена гемоглобина, дислипидемии);
- интоксикации, в том числе и собственными продуктами обмена при почечной недостаточности (уремии);
- алиментарные панкреатиты (вызываются дефицитом белков и избытком жиров в питании);
- инфекции;
- системные коллагенозы (красная волчанка);
- недостаточное кровоснабжение (атеросклероз);
- травмы;
- сужение протока, как врожденное, так и приобретенное (сдавление опухолью);
- курение.
Отдельно стоит такая причина хронического панкреатита, как наследственная мутация гена, кодирующая синтез пищеварительного фермента трипсина. Эти панкреатиты обычно начинаются в довольно молодом возрасте и без явных причин.
Опасные последствия панкреатита
Самое опасное осложнение острого панкреатита — панкреонекроз. Это состояние, когда пищеварительные ферменты, вместо того чтобы выводиться через протоки в полость кишечника, из разрушенных воспалением клеток попадают непосредственно в ткани поджелудочной железы, фактически переваривая сам орган. Это одна из главных причин летальных исходов при остром панкреатите.
Но даже если этой опасности удается избежать, болезнь не проходит без последствий.
Любое воспаление — неважно, острое или хроническое, — нарушает нормальную работу органа. Если речь идет о работе поджелудочной железы, то прежде всего снижается ее экзокринная функция.
Это значит, что вырабатывается слишком мало ферментов для нормального пищеварения, ухудшается усвоение питательных веществ, от чего страдает весь организм. Наблюдается потеря в весе.
Появляются признаки нехватки витаминов (в первую очередь жирорастворимых А, D, К), которые могут проявляться в виде хрупкости костей, сухости кожи и волос, кровоточивости. Недостаток железа приводит к анемии.
Снижение концентрации жиров в организме нарушает нормальный синтез половых гормонов (жиры — единственный источник, из которого они производятся). Нарушается либидо, меняется характер оволосения. Дефицит белка приводит к атрофии мышц и к отекам.
Кроме ферментов, поджелудочная железа синтезирует и бикарбонаты — вещества, ощелачивающие поступающее из желудка кислое содержимое. Когда их количество уменьшается, для пищевого комка не образуется щелочная среда, и он повреждает слизистую оболочку двенадцатиперстной кишки. Из-за этого появляются язвы.
Если воспалительный процесс длится долго и погибает большая часть клеток поджелудочной железы, вырабатывающих инсулин, развивается сахарный диабет. Подобное происходит при хроническом панкреатите примерно в 10% случаев[3].
Поскольку воспаленная ткань всегда отекает, она может сдавить выводной проток желчного пузыря, который проходит в толще головки поджелудочной железы. Если отек столь силен, что нарушается нормальный отток желчи, то может начаться желтуха (до 3% случаев).
Кроме того, доказано[4], что есть прямая связь между хроническим воспалением поджелудочной железы и ее злокачественным перерождением.
Диагностика воспаления поджелудочной железы
При диагностике острого воспаления поджелудочной железы врач обращает внимание на характерные жалобы пациента.
Во время исследования крови обнаруживаются воспалительные изменения (повышение СОЭ и лейкоцитов), а также наблюдается более чем в три раза увеличенная активность ферментов (амилазы или липазы крови).
Определить изменения в самом органе помогает ультразвуковое исследование, но более достоверны магнитно-резонансная томография или компьютерная томография (если эти два вида исследований доступны). При сомнениях (и при наличии соответствующего оборудования) врач может назначить лапароскопию.
Для диагностики хронического панкреатита обычно проводят:
- Анализы крови. С их помощью определяются признаки воспаления, увеличенная активность амилазы, диспротеинемия, характеризующаяся измененным соотношением белков в плазме крови, или гипопротеинемия, свидетельствующая об общем снижении содержания белка в крови.
- Анализ кала общий . При специальном окрашивании под микроскопом видны непереваренные жиры, а если ситуация уже запущенная — непереваренные мышечные волокна.
- Анализ кала на активность ферментов , чаще всего это определение активности панкреатической эластазы-1 в кале. При хроническом панкреатите она снижена.
- Дуоденальное зондирование с анализом содержимого (выполняют при наличии возможности). Процесс происходит следующим образом: пациент глотает специальный зонд, который доходит до двенадцатиперстной кишки; затем ему вводят лекарство, стимулирующее выработку секрета поджелудочной железы; полученные пробы исследуют на активность ферментов трипсина, липазы и содержание бикарбонатов — щелочного субстрата, необходимого для нормальной работы пищеварительных ферментов.
- Ультразвуковое исследование поджелудочной железы (по назначению также компьютерная томография или магнитно-резонансная томография) — позволяет оценить непосредственно структуру и строение органа.
Кроме того, косвенным признаком развития панкреатита можно считать уменьшение выраженности нарушенного пищеварения после нескольких дней приема панкреатических ферментов.
Меры лечения при панкреатите
Панкреатит — патология, опасная для жизни, поэтому лечение должен назначать только врач.
Если речь идет об остром панкреатите, пациента обязательно госпитализируют в хирургический стационар. Первые три дня необходимо соблюдать голод: вплоть до того, что все содержимое желудка удаляется зондом.
К животу прикладывают пузырь со льдом и назначают постельный режим.
Эта классическая формула называется «холод, голод и покой», и с нее начинают лечение как при остром панкреатите, так и при обострениях хронического панкреатита.
Конечно, в первом случае такими мерами не ограничиваются. Чтобы уменьшить боль и восстановить нормальный отток панкреатического сока, назначают спазмолитики.
Поскольку боль может быть очень сильной, иногда обращаются к наркотическим анальгетикам.
Для снижения активности поджелудочной железы назначают антагонисты соматотропина, например октреотид или ланреотид, при сопутствующих кровотечениях — соматостатин или терлипрессин.
В зависимости от состояния пациента прибегают к симптоматическому лечению, позволяющему скорректировать те или иные изменения в его организме. Могут назначать:
- препараты, нормализующие артериальное давление;
- средства, поддерживающие нормальную работу сердца;
- антибиотики при гнойном воспалении и прочее.
Чтобы вывести из крови токсические продукты воспаления, используют инфузионную терапию (так называемые капельницы). Если развивается панкреонекроз, пациента оперируют, удаляя омертвевшие участки поджелудочной железы.
При обострении хронического панкреатита, как уже упоминалось, в первые три дня также рекомендуется режим «холод, голод и покой». По истечении этого срока, если состояние позволяет, можно начинать есть. Поначалу — хорошо разваренные каши, кисели, протертые супы. Постепенно разрешается переходить на твердую пищу.
В рационе при диете должно содержаться много белка, лучше молочного или соевого. Рекомендуется ограничить употребление продуктов с тугоплавкими животными жирами (со свиным, бараньим), но растительные и молочные жиры не запрещены. Более того, нежелательно выбирать обезжиренные молочные продукты.
Не только допускаются, но даже рекомендуются (при условии употребления ферментов и нормальной переносимости подобной пищи) жирные десерты, арахисовое масло и прочие продукты такого рода. Категорически запрещается алкоголь.
Нельзя есть натощак кислое, жареное, копченое, соленое или начинать трапезу с жирных бульонов, богатых экстрактивными веществами.
Между тем необходима не только диета, но и прием лекарств. Чтобы снять боль, рекомендуют принимать анальгетики и спазмолитики. Обезболивающим действием обладают и ферменты поджелудочной железы — они обеспечивают покой пораженному органу[5] во время приема пищи.
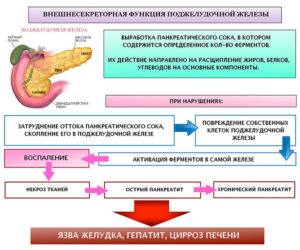
Ферментные препараты на постоянной основе назначают при внешнесекреторной недостаточности поджелудочной железы. Они восстанавливают нормальное пищеварение, позволяя усваиваться всем необходимым питательным веществам.
А чтобы поддержать их эффект и восстановить нормальную среду в двенадцатиперстной кишке, назначают Н2-блокаторы, или ингибиторы протонной помпы, которые снижают кислотность желудочного сока.
Воспаление поджелудочной железы: симптомы и лечение. Диета при воспалении поджелудочной железы |
В последнее время жалобы пациентов на воспаление поджелудочной железы, симптомы и лечение которой обусловлено острым панкреатитом или прочими деструктивными формами осложнений важнейшего органа пищеварительной системы неуклонно растёт.
Несмотря на применение современных методов интенсивной терапии, летальность при деструктивном остром панкреатите остаётся достаточно высокой – на уровне 15-40%, а при тяжелом течение воспалительных заболеваний поджелудочной железы с выявлением ферментативного перитонита, смертность пациентов достигает 75-95%.
Какие же признаки, симптомы воспаления поджелудочной железы у мужчин и женщин должны вызывать беспокойство, как правильно лечить воспалительную реакцию системного органа пищеварения?
Воспаленная поджелудочная железа
Как снять приступ боли у ребенка
В домашних условиях снимать приступ острого панкреатита у ребенка врачи настоятельно не рекомендуют. С любыми симптомами заболевания нужно малыша везти в стационар.
Но в жизни существуют разные ситуации, например, недоступна медицинская помощь.
В таких ситуациях острую боль в поджелудочной железе стоит попытаться снять самостоятельно, а потом обязательно отправить ребенка в ближайшее медицинское учреждение. Для этого потребуется:
- Строгое голодание.
- Полный покой тела.
- Каждые 30 минут давать ребенку ¼ стаканы воды.
- Нельзя давать такие лекарственные препараты, как креон или панзинорм, а также любые другие, содержащие ферменты, чтобы не усугубить ситуацию.
- Лучше по возможности сделать инъекцию папаверина (2 мл) или заменить его но-шпой.
- Пузырь со льдом приложить со стороны спины на область поджелудочной железы.
- Ребенка усадить, наклонив вперед туловище.
Симптомы заболеваний поджелудочной железы
Симптомы заболевания поджелудочной железы при разных недугах относительно схожи между собой. Прежде всего, при нарушениях функций поджелудочной железы у человека проявляются боли и диспептические расстройства. Болевые ощущения проявляются в животе, в подложечной области.
Также боль может отдавать в левое подреберье, в спину или левую лопатку, принимать опоясывающий характер. Иногда боль имеет постоянный характер, в других случаях она проявляется приступами.
После того, как человек передает, употребляет много жирной, острой или жареной еды, алкогольные напитки, боль значительно усиливается.
Болевые ощущения уменьшаются после применения холода, в то же время тепло только усиливает боль. Также ослабить боль можно, приняв определенную позу: для этого нужно сесть и согнуться вперед, можно также лечь на бок и притянуть к груди колени.
В процессе прощупывания живота боли могут проявиться в левом подреберье. В качестве диспептических признаков при заболеваниях поджелудочной железы чаще всего проявляется рвота и тошнота. Также возможен понос.
Если функции поджелудочной железы нарушены, у человека может заметно снизиться аппетит, соответственно, происходит снижение веса. Более подробные данные о заболеваниях дают результаты УЗИ, компьютерной томографии, ряда рентгеновских исследований.
К какому врачу обратиться?
При появлении болей в эпигастрии, диспепсических расстройствах необходимо посетить гастроэнтеролога. Дополнительно может потребоваться консультация хирурга, эндокринолога, онколога.
В случае острого приступа вызывают скорую помощь.
Врачи рекомендуют!
Монастырский желудочный чай — при гастрите, язве, изжоги и для общего укрепления здоровья!
Узнать подробнее>>>
Острый панкреатит
Внезапно проявляющееся у человека воспаление поджелудочной железы называют острымпанкреатитом. Основными причинами такого недуга чаще всего является злоупотребление алкогольными напитками, болезни двенадцатиперстной кишки и желчного пузыря.
В связи с указанными причинами нарушается процесс оттока секрета в протоки поджелудочной железы. Следовательно, в протоках повышается давление. Ферменты поджелудочной железы, которые отличаются высокой активностью, всасываются в ткань поджелудочной железы. Таким образом, происходит своеобразный процесс «самопереваривания» клеток.
Очень быстро развивается сильное воспаление поджелудочной железы.
При остром панкреатите часто проявляются диффузные изменения поджелудочной железы.
В тканях происходят кровоизлияния, отеки вплоть до возникновения некроза поджелудочной железы.
Заболевание практически всегда начинается остро, его главным отличающим признаком является боль в обоих подреберьях, под ложечкой, иногда боль бывает опоясывающей.
Проявления боли очень сильные, и снять такие приступы сложно. Кроме того, приступы сопровождает частая рвота и постоянная тошнота. Общее состояние организма также очень плохое: артериальное давление понижено, пульс учащен. В данном случае в обязательном порядке необходима неотложная помощь. Как правило, пациента госпитализируют.
Хронический панкреатит
Иногда острая форма заболевания переходит в хронический панкреатит.
При хронической форме воспаления поджелудочной железы отмечается длительное течение недуга. Начальные этапы болезни могут выражаться отеками и кровоизлияниями. Далее, при развитии болезни, ткань железы становится меньшей в объеме, и ее замещает соединительная ткань.
Причинами развития хронического панкреатита является злоупотребление алкоголем, наличие желчнокаменной болезни, язвенная болезнь и другие недуги двенадцатиперстной кишки.
У больных атеросклерозом ввиду нарушений кровообращения в поджелудочной железе также может развиваться хронический панкреатит.
Расположение поджелудочной железы в организме
В начале болезни у человека периоды обострения возникают время от времени, их основной симптом – сильная боль, как при остром панкреатите. Лекарственные препараты снимают боль не всегда.
В процессе развития заболевания уменьшается объем ткани железы, и проявляются признаки, которые обусловливает снижение количества ферментов поджелудочной железы. Пища плохо переваривается, у больного постоянно урчит в животе, аппетит снижается, возможны как поносы, так и запоры.
Возможно также уменьшение выработки гормонов поджелудочной железы, вследствие чего может значительно повыситься уровень сахара в крови.
Диагностировать хронический панкреатит достаточно сложно, ведь большинство признаков болезни напоминают симптомы целого ряда заболеваний ЖКТ. Самые точные данные о заболевании поджелудочной железы можно получить в процессе исследования путем УЗИ, компьютерной томографии и рентгена протоков поджелудочной железы.
При лечении хронического панкреатита важно проявить достаточное терпение, придерживаться диеты и выполнять все рекомендации специалистов.
Лечение воспаления поджелудочной железы
При лечении поджелудочной железы необходимо параллельно провести соответствующую терапию тех болезней, которые могут стать причиной хронического воспаления поджелудочной железы. Очень важно полностью отказаться от употребления алкоголя. Если в желчном пузыре больного есть камни, их следует удалить.
При обострении болезни либо при острой форме недуга врач, как правило, назначает препараты, которые уменьшают выделение желудочного сока, а также средства ферментного типа, которые не содержат компонентов желчи. Рекомендуется вообще не принимать пищу в первые несколько дней лечения поджелудочной железы. При этом разрешено употребление негазированных щелочных минеральных вод, некрепкого чая.





