Узи сердца плода в утробе
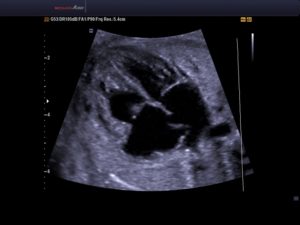
УЗИ сердца плода при беременности является важной процедурой, позволяющей на раннем сроке выявить возможные дефекты главного органа. Формирование сердечной мышцы в процессе внутриутробного развития начинается к 5 неделе.
Наличие камер и появление ритма сокращений можно обнаружить на 9 семидневке. Проведение ультразвукового исследования (эхокардиографии сердца у плода) позволяет контролировать процесс развития с целью его необходимой коррекции.
Показания и назначение
Многих будущих мам интересует, зачем назначают УЗИ сердца плода при беременности. Основная цель процедуры заключается в выявлении заболеваний миокарда и сосудов на раннем этапе внутриутробного развития. Благодаря этому становится возможным оказание своевременной помощи ребенку при рождении, подготовка необходимых лекарственных медикаментов и оборудования.
Выделяют две группы показаний для проведения ЭХО КГ: со стороны женщины и будущего ребенка. В первом случае исследование будет назначаться при:
- наличии врожденных сердечных пороков у одного из родителей;
- наличии дефектов развития у предыдущего ребенка;
- развитии у будущей мамы сахарного диабета, фенилкетонурии или заболеваний щитовидной железы;
- приеме противоэпилептических средств, антидепрессантов, НПВС на начальном этапе беременности;
- чрезмерном употреблении спиртосодержащих напитков, наличии зависимости от курения;
- развитии аутоиммунных заболеваний будущей мамы;
- появлении во время вынашивания ребенка таких заболеваний, как краснуха, токсоплазмоз, цитомегаловирусная инфекция;
- экстракорпоральном оплодотворении.
Среди показаний со стороны плода для получения эхокардиограммы выделяют:
- изменение сердечного ритма;
- уменьшение или увеличение толщины воротниковой зоны;
- выявленные наследственные патологии, имеющие хромосомный характер (например, синдром Дауна, Шерешевского-Тернера);
- патологии кровообращения в венозном протоке;
- наличие синдрома фето-фетальной трансфузии при развитии близнецов;
- наличие единственной артерии пуповины.
Суть диагностической процедуры
Ультразвуковое исследование является одним из немногих диагностических методов, которое сопровождается отсутствием дискомфорта при его проведении. Во время манипуляции на животе будущей матери врач устанавливает специальный датчик. Он фиксирует колебания.
Последние, сталкиваясь с органами матери и плода, отражаются на аппарат. С помощью анализирующего устройства колебания обрабатываются. Врач осуществляет расшифровку, делая заключение о развитии ребенка. Качественный анализ состояния возможен при наличии специальных программ на аппарате, цветного картирования кровотока и доплера.
Существует другой вариант эхо процедуры миокарда плода – трансвагинальный. Обследование проводят через влагалище, в которое вводят датчик. Манипуляция безболезненна и не доставляет женщине дискомфорта.
Разновидностью УЗИ-диагностики является допплерография. Суть процедуры сводится к ультразвуковому методу исследования кровотока в сосудах. Эффект Доплера позволяет:
- Получить специалисту большое количество информации, нужной для оценки течения беременности и развития плода в утробе.
- Выявить уже развивающееся заболевание и показать ранние признаки других дефективных явлений при нарушении кровообращения, поражении сосудов.
На каком сроке делают?
Процедуру можно проводить на разных этапах ожидания малыша. В зависимости от периода, она имеет определенную специфику:
Первый триместр. Выявляется частота сокращений миокарда. Величина позволяет определить состояние плода, его самочувствие. В норме показатель сердцебиения равен 140-160 ударам в минуту. При отклонении от данного числа существует вероятность наличия гипоксии и других аномалий развития.
Второй триместр. Структура сердца плода напоминает миокард взрослого человека уже на 14 неделе. Однако оптимальным сроком обследования считается 26-28 неделя беременности. В это время можно увидеть клапаны, перегородки, другие составляющие структуры миокарда.
Третий триместр. Обследование сделать можно, но в некоторых случаях результаты бывают ложными, поэтому доверяют им с небольшим процентом вероятности. Это ответ на вопрос, почему УЗИ необходимо делать вовремя.
Польза и вред
Ультразвуковая диагностика сопровождает будущую маму на протяжении всего срока вынашивания ребенка. Ее проводят для изучения состояния внутренних органов, для исследования развития плода. Вполне очевидно, что женщин беспокоит безопасность процедуры и вероятность негативного воздействия не только на взрослый организм, но и на эмбрион.
УЗИ относится к числу немногих диагностических методов, которые разрешены во время беременности. Это обусловлено тем, что производимые датчиком колебания безболезненны и не представляют угрозы для здоровья женщины и плода. При процедуре отсутствует повреждение тканей и провокация развития пороков эмбриона.
Подготовка к процедуре
УЗИ во время беременности проводится несколько раз. Будущей маме могут быть назначены обследования почек, яичников, других внутренних органов. Для проведения эхокардиографии не требуется специальной подготовки. Необходимо прийти в поликлинику в определенное время, захватив с собой пеленку (или полотенце).
Проведение исследования сердца плода имеет большое значение для оценки состояния будущего ребенка. Раннее выявление патологических процессов позволяет врачам и женщине быть готовыми к коррекционным мероприятиям.
От пороков эмбриона не застрахована ни одна будущая мама. Поэтому особая роль отводится правильному поведению во время ожидания малыша: исключение вредных привычек, своевременное лечение возникающих заболеваний.
Эхокардиография плода
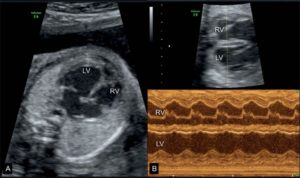
Эхокардиография плода (фетальная эхокардиография) – специальная ультразвуковая методика, позволяющая в процессе беременности исследовать морфологические и функциональные особенности сердца плода. Позволяет еще до рождения, неинвазивно выявлять врожденную патологию сердца. Обычно выполняется на 18-24 неделе гестации.
ЭхоКГ плода дает возможность оценить состояние полостей сердца, межпредсердных перегородок сердечных клапанов, магистральных сосудов. Применяется для пренатальной (дородовой) диагностики врожденных пороков сердца и нарушений сердечного ритма у плода, что дает возможность оптимально спланировать дальнейшую тактику их лечения.
Проведение дуплексного сканирования повышает стоимость фетальной ЭхоКГ.
Эхокардиография плода (фетальная эхокардиография) – специальная ультразвуковая методика, позволяющая в процессе беременности исследовать морфологические и функциональные особенности сердца плода. Позволяет еще до рождения, неинвазивно выявлять врожденную патологию сердца. Обычно выполняется на 18-24 неделе гестации.
ЭхоКГ плода дает возможность оценить состояние полостей сердца, межпредсердных перегородок сердечных клапанов, магистральных сосудов. Применяется для пренатальной (дородовой) диагностики врожденных пороков сердца и нарушений сердечного ритма у плода, что дает возможность оптимально спланировать дальнейшую тактику их лечения.
Проведение дуплексного сканирования повышает стоимость фетальной ЭхоКГ.
ЭХоКГ назначается при высоком риске развития сердечной патологии у плода. На такой риск может указывать наличие ВПС у родителей или ближайших родственников, случаи рождения в семье детей с врожденной патологией сердца, выявление хромосомных аномалий у плода (например, синдрома Дауна, синдрома Патау).
Факторами, которые могут повышать вероятность формирования дефектов сердца у плода, служат внутриутробные инфекции (краснуха, токсоплазмоз, цитомегалия и др.
); прием в процессе беременности антибиотиков, противоэпилептических средств; наличие у матери эндокринных и системных заболеваний (сахарного диабета, СКВ, ревматоидного артрита); употребление наркотиков и алкоголя; возраст беременной старше 38 лет.
Дополнительная фетальная эхокардиография показана в тех случаях, когда при скрининговом УЗИ была выявлена задержка внутриутробного развития плода, мало- или многоводие, водянка плода, нарушения сердечного ритма (тахикардия, брадикардия, аритмии), кардиомегалия или аномалии строения сердца, множественные пороки развития внутренних органов.
С помощью эхокардиографии в пренатальном периоде могут быть идентифицированы такие ВПС, как
Их дородовая диагностика позволяет специалистам (акушеру-гинекологу, неонатологу, кардиохирургу) грамотно спланировать тактику ведения беременности, выбрать лучший способ родоразрешения, провести необходимую предоперационную подготовку новорожденного и кардиохирургическую операцию в оптимальные сроки. Достоверность ЭхоКГ в обнаружении врожденных аномалий строения и функционирования сердца составляет 90%. Тем не менее, сразу после рождения с целью подтверждения диагноза в обязательном порядке проводится УЗИ сердца ребенку.
Виды исследования
При выполнении ЭхоКГ используются различные режимы сканирования, позволяющие детально визуализировать сердце плода:
- двухмерная эхокардиография – используется для оценки анатомии основных структур сердца (камер, клапанов, главных артерий и вен). Изображение выводится в виде двухмерного среза.
- М-эхокардиография – позволяет наблюдать интракардиальные структуры (стенки камер сердца, створки клапанов) в режиме движения, оценивать систолическую функцию желудочков.
- Допплерэхокардиография – используется для изучения гемодинамики в сосудах и камерах сердца, а также оценки сердечного ритма. Проводится в режиме ЦДК и импульсной допплерографии.
Методика проведения
Наиболее достоверные результаты можно получить на 18-24 неделе беременности. При исследовании используется трансабдоминальный доступ, однако в случае необходимости на сроке гестации менее 18 недель ЭхоКГ может быть выполнена трансвагинальным способом.
Процедура длится около 30-40 минут и по методике проведения напоминает обычное УЗИ.
Во время процедуры эхокардиографии плода беременная должна быть спокойна и расслаблена; возможно, по рекомендации врача за несколько дней до планируемого исследования ей придется прекратить прием определенных лекарственных препаратов.
Стандартное эхографическое исследование включает оценку четырехкамерного среза сердца (положения сердца в грудной полости, строения желудочков и предсердий, сформированности межжелудочковой и межпредсердной перегородок, движений створок митрального и трикуспидального клапанов), главных артерий (взаиморасположение и диаметр аорты и легочного ствола), характеристик сердечной деятельности (ЧСС, ритмичности предсердно-желудочковых сокращений). С протоколом эхокардиографии плода в обязательном порядке должен быть ознакомлен акушер-гинеколог, наблюдающий беременность, который прокомментирует женщине результаты диагностики, объяснит все имеющиеся риски.
Качество ультразвуковой визуализации зависит от уровня квалификации и опыта специалиста, типа используемого оборудования, срока гестации, положения плода, мало- или многоводия, толщины подкожно-жирового слоя на передней брюшной стенке беременной.
Преимущества
Эхокардиография плода позволяет производить детальное изучение анатомии и функционирования сердца плода с помощью высокочастотных ультразвуковых волн.
Оценка сердечной деятельности плода может проводиться посредством аускультации, фонокардиографии, кардиотокографии.
Эхокардиография не относится к числу обязательных УЗИ при беременности и назначается только в тех случаях, когда другие исследования дают основания заподозрить наличие у ребенка ВПС или тяжелых нарушений ритма.
При выявлении у плода сердечных дефектов, несовместимых с жизнью, беременность рекомендуется прервать. В случаях, когда врожденные пороки сердца подлежат хирургической коррекции, операция может быть выполнена вскоре после рождения. Эхокардиография плода, как методика пренатальной диагностики, незаменима для выработки стратегии ведения беременности, родов и раннего неонатального периода.
Узи диагностика сердца плода при беременности

Сердце плода формируется довольно рано. Закладка сердца происходит из мышечной и нервной тканей. К четвертой неделе от начала беременности уже существует возможность определить сердцебиение у плода при помощи ультразвука. Окончательное формирование всех структур сердца происходит ко второму месяцу.
Показания к проведению данного вида исследования
Показания для УЗИ сердца плода при течении беременности и исследования тканей, полостей и сосудов главной мышцы эмбриона подразделяют на две группы. В первую группу включают показания, связанные со здоровьем матери:
- Наличие пороков со стороны сердца и сосудов у родителей либо кого-то из родственников;
- Беременности с пороками развития сердца либо сосудов у плода;
- Соматические болезни будущей матери: сахарный диабет, фенилкетонурия, болезни иммунной системы, патологические изменения щитовидной железы, гипертония и пр.;
- Приём лекарств перед зачатием и на ранних этапах беременности. Особенно опасны в этом отношении препараты против эпилепсии, ингибиторы АПФ, некоторые антибиотики, антидепрессанты, нестероидные противовоспалительные препараты и пр.;
- Вирусные и инфекционные заболевания у беременной
- Злоупотребление беременной женщиной спиртным и наркотиками;
- Развитие беременности, связанной с методом эсктракорпарального оплодотворения.
Ко второй группе относятся показания, связанные со здоровьем ребенка в утробе матери.
- Нарушения правильного сердечного ритма, связанные с вероятным врожденным пороком сердца и патологией крупных сосудов;
- Превышение параметров воротникового пространства;
- Сердцебиение у плода 100 и менее ударов (брадикардия) и 180 и более ударов (тахикардия);
- Состояния и анатомические дефекты, приводящие к сердечной патологии: монозиготные близнецы, нехватка железа, сосудистые мальформации, наличие одной артерии пуповины, трехстворчатая клапанная недостаточность, патологический венозный кровоток;
- Наследственные болезни, связанные со структурными хромосомными аномалиями (Синдром Дауна, Эдварда, Шерешевского-Тернера и пр.);
- Генетические болезни, сопровождающиеся развитием миокардиопатий.
Как делают такую диагностику?
Визуальное изучение структур сердечнососудистой системы эмбриона, используя ультразвук – эхокардиография. УЗИ сердца плода можно делать как через переднюю брюшную стенку (трансабдоминально), так и через половые пути женщины (трансвагинально).
На малом сроке предпочтение отдают трансвагинальному способу, так как сердцебиение плода различимо только после четвертой недели. На шестой неделе сокращение сердца плода удаётся различить и при трансабдоминальном способе. При первом скрининге могут использовать два способа с целью лучшей визуализации сердца.
При использовании трансабдоминального способа желательно не мочится перед исследованием, чтобы лучше визуализировалась полость матки, которую приподнимает наполненный мочевой пузырь. При трансвагинальном способе, перед процедурой мочевой пузырь нужно опорожнить.
УЗИ принято делать в положении лежа на спине. На живот наносят гель и водят датчиком по поверхности живота, при этом на мониторе будут виден эмбрион и интересующие доктора структуры.
При втором способе во влагалище вводят соответствующий датчик, на который одет специальный презерватив. Датчик погружают на необходимую глубину и производят необходимые расчеты и измерения.
Остатки геля необходимо удалить салфеткой.
Вредно ли делать данный вид исследования?
Процедура выполнения ультразвукового исследования сердца плода абсолютно безопасна и безвредна как для ребенка, так и для матери без учета того на каком сроке она проводится.
В основе исследования лежит использование звуковых волн в диапазоне 20 кГц, которые, отражаясь от внутренних органов с разной плотностью, улавливаются и преобразуются процессором ультразвукового аппарата в черно-белую картинку на экране монитора.
Расшифровка показателей результата обследования
При проведении ультразвукового исследования сердца доктор исследует и оценивает следующие показатели:
Ритм сердца плода
После окончательного формирования сердечных структур на втором месяце беременности, сердцебиение должно быть ровным и без перебоев;
Скорость сердцебиения у плода
Сердцебиение не должно быть чрезвычайно частым (более 180), либо наоборот редким (менее 60);
Звук сердцебиения и его чистоту
Нечеткие звуки либо посторонние шумы могут свидетельствовать о пороках развития сердечной мышцы. При получении таких результатов, следующим этапом будет дообследование – ЭКГ, КТГ.
Ультразвуковую диагностику сердца плода принято делать один раз в каждом триместре. Это необходимо из-за постоянного роста плода и изменения частоты сердцебиения на каждом месяце беременности. В норме сердцебиения малыша значительно превышает сердцебиение взрослого человека в несколько раз.
Заключение
Благодаря сонографии сердца в арсенале врача можно безвредно и безболезненно получить достоверную информацию о сердце малыша на всех его этапах развития. А при обнаружении каких-либо патологических изменений, существует возможность вовремя определиться с дальнейшей тактикой ведения беременности и родов.
Узи сердца плода при беременности: норма и патология
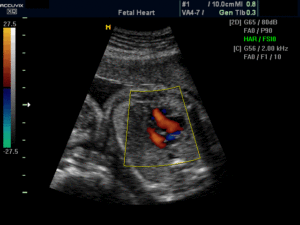
Сердце у плода формируется уже к 5 неделе, на 9 неделе развития в нем уже различимы 4 камеры и определяется ритм сокращений. Углубленное изучение сердца и его ритма впервые проводится во время первого скринингового УЗИ.
Сердце – это жизненно важный орган. Его патология может сказываться уже во внутриутробном периоде, но после рождения все пороки проявятся в полной мере.
На каком сроке делают УЗИ сердца плода? Планово УЗИ сердца у плода проводят во время скрининговых исследований. При наличии показаний, о которых будет сказано ниже, процедуру проводят дополнительно.
Во время первого скрининга в 11-12 недель еще не все структуры сердца различимы. В это время врачу достаточно сведений о том, что оно четырехкамерное и сокращается в нормальном ритме. Вместе с тем, на 11 неделе беременности на УЗИ уже определяются такие пороки сердца плода как:
- дефекты левого предсердия или желудочка;
- атрезия трикуспидального клапана;
- гипоплазия клапана или левого ствола легочной артерии;
Большая часть выявляемых ранних пороков неоперабельны и не совместимы с жизнью. В этом случае женщине предлагают прервать беременность.
Во втором триместре УЗИ наиболее информативно с 18 по 28 недели, как раз когда проводится второй скрининг, но оптимально в 24. К этому времени можно максимально полно рассмотреть структуры, заметить нарушение ритма. Сердце на мониторе крупного размера и занимает третью часть грудной клетки.
В более позднем сроке УЗИ сердца становится малоинформативно. Большой размер органа не всегда позволяет рассмотреть его полностью.
Почему так важно знать о состоянии сердца малыша еще до его рождения? Наличие порока сердца у плода определяет тактику родоразрешения. В большинстве случаев, чтобы избежать осложнений, проводят кесарево сечение. Бригада врачей заранее готовят аппаратуру, которая поможет ребенку в первое время после появления на свет.
Показания к дополнительной диагностике сердца плода
Дополнительное исследование проводят при наличии показаний со стороны матери или ребенка. В первом случае они следующие:
- врожденные пороки сердца у одного из родителей;
- предыдущий ребенок был рожден с аномалиями;
- беременная больна диабетом, фенилкетонурией или имеет патологию щитовидной железы;
- будущая мама принимала в начале беременности противоэпилептические препараты, антидепрессанты, НПВС;
- злоупотребление алкоголем, курение;
- аутоиммунные болезни матери;
- выявленная во время беременности краснуха, токсоплазма, цитомегаловирусная инфекция;
- беременность с помощью ЭКО.
Показания со стороны ребенка:
- нарушения ритма сердца;
- изменение толщины воротниковой зоны;
- установленные наследственные хромосомные заболевания – синдром Дауна, Эдварда, Патау, Шерешевского-Тернера;
- аномалии кровотока в венозном протоке;
- синдром фето-фетальной трансфузии у близнецов;
- единственная артерия пуповины.
Как делают УЗИ сердца плода: подробно о манипуляции
УЗИ органов плода — это безопасная процедура, которая не влечет никаких осложнений.
Специальной подготовки манипуляция не требует, но лучше прийти на процедуру заранее и отдышаться, чтобы нормализовать сердечный ритм.
Ультразвуковое исследование плода проводится как обычное УЗИ: женщину укладывают на спину, наносят на живот специальный гель на водной основе и оценивают состояние органов специальным датчиком.
Исследование выполняют на различных режимах работы аппарата:
- М-режим — отражает одновременно ритм сокращений предсердий и желудочков, проведение импульса;
- импульсно-волновая допплерография — оценивает одновременно кровоток в артерии и вене;
- цветное доплеровское сканирование — показывает ток крови по предсердиям и желудочкам, сосудам.
Получение изображения сразу 4 камер сердца называют четырехкамерным срезом. Он очень информативен, но недостаточен при некоторых пороках:
- тетрада Фалло;
- транспозиция магистральных артерий;
- аномалии дуги аорты;
- общий артериальный проток.
Для их выявления используют особые направления датчика.
Что показывает УЗИ сердца плода: расшифровка данных
Для УЗИ сердца плода характерны свои нормы. Определяют следующие показатели:
- расположение органа;
- состояние камер;
- расположение оси сердца;
- размеры желудочков и предсердий;
- есть ли дефекты в межжелудочковой перегородке;
- изменения в тканях сердца – энрокард, перикард, миокард.
Также имеет значение частота сердечных сокращений и их ритмичность. В норме ЧСС плода после 11 недель составляет 140-160 ударов в минуту.
Эхо-диагностика определяет различные типы пороков.
Частая находка – рабдомиома сердца плода. УЗИ может установить место ее локализации, распространенность и размер.
Рабдомиома — это единичная или множественная доброкачественная опухоль, которая развивается внутриутробно и после родов. Локализуется новообразование в межпредсердной перегородке. Причиной рабдомиомы считают нарушение эмбриогенеза тканей.
Опухоль небольших размеров никак себя не проявляет. Повышенное внимание проявляют к ней после рождения ребенка.
Иногда выявляется гиперэхогенное включение в сердце плода на УЗИ. Это не порок — просто на изображении появляются более четкие очаги. Они могут быть обусловлены, например, повышенным содержанием кальция. В большинстве случаев это явление проходит самостоятельно и не требует специального назначения.
Как мы уже сказали, гиперэхогенное включение может быть и у абсолютно здорового ребенка. Тем не менее, гиперэхогенный фокус иногда является признаком хромосомной аномалии – синдрома Дауна. Вот почему обязательно нужна полная диагностика.
Обычно к 33-34 неделям такое явление проходит самостоятельно, если не сочетается с другими патологическими изменениями. Иногда оно остается, но в дальнейшем не влияет на сократимость сердца, ведение беременности и родов.
УЗИ является высокоинформативным методом диагностики, который выявляет патологии в 60-80% случаев.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Узи сердца плода при беременности: на каком сроке делают и зачем назначают?
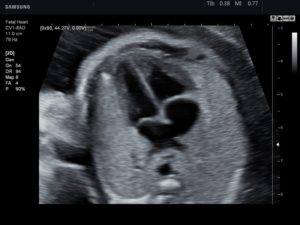
На протяжении беременности женщина многократно проходит обследование, что позволяет специалистам следить за ее здоровьем и состоянием развивающегося в утробе малыша.
Высокоинформативными способами диагностики являются УЗИ и эхокардиография.
Зачем проводят процедуры и насколько это безопасно для плода? Что такие диагностические методы позволяют выяснить и существуют ли ограничения по срокам их проведения?
Когда назначают УЗИ сердца плода и эхо-КГ?
УЗИ сердца плода и эхо-КГ не относятся к списку обязательных исследований при беременности, но специалист может назначить их по ряду показаний:
- прием беременной лекарств, способных спровоцировать пороки плода;
- экстракорпоральное оплодотворение ЭКО;
- употребление женщиной алкоголя и курение;
- наличие у пациентки ребенка с пороком сердца;
- инфицирование матери краснухой, цитомегаловирусом, токсоплазмозом, герпесом во время вынашивания плода;
- выкидыши в анамнезе;
- эндокринные и системные болезни (диабет, васкулит и т. д.);
- многоплодие;
- наличие у родителей и близких родственников заболеваний, связанных с функционированием сердечно-сосудистой системы;
- беременность с осложнениями (например, задержка в росте плода);
- риск хромосомных аномалий у будущего ребенка;
- маловодие или многоводие;
- возраст матери больше 30 лет.
На сроке 10–12 недель женщина проходит первое УЗИ, которое может выявить аномалии развития плода. Если на основе полученных данных невозможно поставить диагноз, врач назначает дополнительное исследование, которое называется «эхокардиография». Однако его нужно будет сделать несколько позже – на 18–24 неделях.
Характеристика методов обследования и их отличия
Многие люди не понимают разницы между УЗИ и эхо-КГ. Каждая методика имеет нюансы: специалист выбирает тот или иной способ исследования в зависимости от показаний.
УЗИ – это неинвазивное исследование с помощью ультразвука, которое позволяет получить данные о размерах сердечной мышцы плода, его сократительной функции, оценить состояние крупных сосудов, стенок органа и внутрисердечного кровотока. Эхокардиография также основана на ультразвуковом исследовании сердца, однако параллельно специалист может высчитать частоту сердцебиения плода.
Получается, что при эхокардиографии беременная женщина одновременно проходит и УЗИ, и электрокардиографию. Данный способ диагностики основан на способности клеточных структур организма отражать ультразвуковые волны и обладает высокой информативностью. Исследование позволяет:
- увидеть полную картину работы сердечной мышцы плода;
- понять, насколько правильно сформированы ткани органа;
- прослушать сердцебиение, определить наличие посторонних шумов;
- оценить ритм сердца и его реакцию на резкие звуки или голос мамы.
Безопасно ли это для плода и матери?
УЗИ сердца – это один из немногих методов диагностики, которые разрешены при беременности. Эта процедура полностью безопасна для матери и ребенка, на каком бы строке она ни проводилась.
В основе методики – использование звуковых волн диапазона 20 кГц. Они отражаются от тканей органов, улавливаются датчиком и преобразуются в изображение на мониторе.
Колебания, производимые датчиком, безболезненны, не провоцируют повреждения тканей или развития пороков плода.
Нужно ли готовиться к УЗИ и эхо-КГ?
Перед выполнением ЭХО КГ плода подготовка не нужна, но специалисты рекомендуют придерживаться нескольких рекомендаций:
- за сутки прекратить прием успокоительных средств и медикаментов, влияющих на работу сердца;
- не делать исследование натощак – последний прием пищи должен быть за 2 часа до посещения специалиста;
- приходить в одежде, которая позволит легко оголить живот;
- явиться на процедуру заранее и немного отдохнуть, чтобы восстановить дыхание и сердечный ритм.
Расшифровка результатов
УЗИ и эхо-КГ помогают диагностировать большинство патологий сердечной мышцы у ребенка.
Такая диагностика позволяет спрогнозировать дальнейшее течение беременности при наличии отклонений и успех их коррекции с помощью хирургического вмешательства.
Основным критерием нормального развития ребенка является частота сердцебиения. Она не должна отклоняться от среднестатистических норм на определенном сроке беременности:
| Неделя беременности | ЧСС (ударов в минуту) |
| 5 | 85 |
| 6 | 120 |
| 7 | 130–150 |
| 8–11 | 150–180 |
| 12–40 | 145–170 |
Если значения меньше указанных нормативов, это говорит о брадикардии, если больше – о тахикардии. Также в процессе исследования специалист обращает внимание на другие параметры, которые могут указывать на проблемы с работой сердечной мышцы:
- нарушение ритма биения сердца может свидетельствовать о гипоксии или пороках развития плода;
- по наличию посторонних шумов можно судить о патологиях сердца или кислородном голодании малыша;
- глухой звук ударов сердца говорит о гипоксии.
Если у ребенка при проведении обследования выявили серьезную патологию, необходимо пройти процедуру повторно через 7–14 дней, чтобы исключить врачебную ошибку.
При обнаружении аномалий развития сердечной мышцы малыша лечение или операция могут быть назначены после родов, а иногда врачи занимают выжидательную позицию – некоторые патологии у детей проходят с возрастом.
Иногда специалисты обнаруживают серьезные пороки развития, не совместимые с жизнью, вследствие чего женщине предлагают прервать беременность.
Ограничения и противопоказания
Эхо-КГ, выполненное раньше 5 недели гестации, малоинформативно, поскольку сердце ребенка еще слишком маленькое. Исследование в 3-м триместре тоже не даст нужной информации из-за большого живота женщины – датчик будет располагаться далеко, картинка получится нечеткой.
Несмотря на преимущества диагностики и ее безопасность, специалисты уверены, что одного досконального исследования вполне достаточно. Каждая диагностическая процедура должна быть обоснована, поэтому повторно обследование проводится только при наличии показаний.
Узи сердца плода
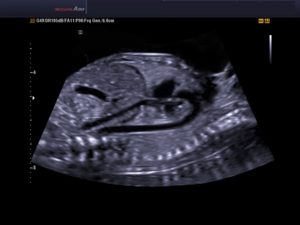
В перинатальный период женщине проводится три обязательных скрининга. Это необходимо для оценки состояния здоровья будущей мамы и малыша.
Ультразвуковое исследование дает возможность контролировать развитие ребенка, и своевременно обнаружить возможные патологии. Одним из обязательных параметров скрининга является частота сердечных сокращений (ЧСС) младенца.
При необходимости более глубокой оценки сердечной деятельности, отдельно выполняется ЭхоКГ или Узи сердца плода при беременности.
Цель обследования и режимы диагностики
Ультразвук сердца ребенка – это инновационный метод диагностики, основная цель которого заключается в получении самых объективных данных о состоянии сердечно-сосудистой системы. Результаты исследования позволяют спрогнозировать дальнейшее течение беременности:
- при установлении патологий, несовместимых с жизнедеятельностью, своевременно сделать аборт;
- в случае выявления операбельных заболеваний, провести внутриутробную операцию (к моменту появления на свет сердце ребенка будет функционировать в правильном режиме);
- при нарушениях работы сердца, подготовить женщину к операции кесарева сечения (естественные роды могу стать непосильной нагрузкой для малыша).
В последнем случае, будущей маме назначают дополнительный контроль УЗИ, и обязательная КТГ (кардиотокография) в третьем триместре.
Кардиотокография выполняется в третьем триместре, начиная с 32-х недель
Ультразвуковую диагностику сердца плода проводят в одном из трех режимов:
- Одномерный. Черно-белое изображение с четким графиком сердечной деятельности плода.
- Двухмерный. Кроме функциональности, отображает структуру органа и его сформированность.
- УЗИ с Допплером. Оценивается работоспособность сердечка, его анатомические характеристики, и состояние кровеносных сосудов.
Выбор режима определяет врач-гинеколог, ведущий беременность.
Показания к процедуре
ЭхоКГ плода выполняется при наличии определенных факторов риска. Это могут быть показания со стороны матери или со стороны ребенка. К первым относятся:
- генетическая предрасположенность (наследственность) к заболеваниям сердечно-сосудистой системы;
- неблагополучный анамнез (самопроизвольное прерывание беременности, наличие старших детей с сердечными патологиями);
- хронические болезни органов эндокринной системы;
- перенесенные в начале перинатального периода инфекции;
- возраст женщины 35+;
- прием лекарственных препаратов в период зачатия и на ранних сроках беременности (антибиотики, нестероиды, антидепрессанты и др.);
- беременность после ЭКО (экстракорпорального оплодотворения);
- пагубные привычки (злоупотребление спиртным, наркотиками).
Причинами назначения со стороны будущего малыша являются: отклонения от нормы показателей ТВП (размер воротникового пространства по толщине), несоответствие ЧСС нормативам, предположительные геномные аномалии: синдром лишней хромосомы (даунизм) анормальный хромосомный набор (синдром Эдвардса), наследственные синдромы Тернера и Патау, тяжелое осложнение многоэмбриональной беременности (фето-фетальный трансфузионный синдром). Пройти дополнительное исследование можно и по собственной инициативе, чтобы успокоить излишнее волнение будущей мамы.
Сроки проведения обследования
На каком сроке выполнить УЗИ, доктор решает в индивидуальном порядке. Некоторым пациенткам эта процедура назначается неоднократно, по мере формирования и развития сердца ребенка.
Первое сердцебиение аппарат улавливает на 4–5 неделе. По данному признаку определяется и число эмбрионов в матке (многоплодная беременность), в этом случае будет слышно биение двух и более сердечек.
ЧСС впервые определяется приблизительно на седьмой неделе.
Сердечные камеры (предсердия, желудочки) ультразвук покажет не раньше, чем на 14 неделе. Более мелкие сосудистые структуры визуализируются в середине второго триместра (начиная с 18 недели).
Выбор, во сколько недель, пройти обследование зависит от необходимой врачу информации.
Оптимальным периодом, с какой недели, по какую нужно проконтролировать сердечную активность малыша, считается 12–22.
УЗ-диагностика наружным и внутренним способом
Подготовка и проведение
Специальная подготовка перед ЭхоКГ не предусмотрена. За сутки до исследования пациентке рекомендовано пить успокаивающие травяные сборы или иное лекарство, способные влиять на работу сердечно-сосудистой системы.
Противопоказаний к поведению УЗ-диагностики нет. Процедура является абсолютно безвредной для матери и плода. Ультразвуковые волны не являются чужеродными для человеческого организма.
Отражаясь от внутренних органов обратным эхо-сигналом, они преобразуются аппаратом УЗИ, и на монитор выводится изображение.
В зависимости от срока беременности и индивидуальных особенностей ее протекания, делать УЗИ сердца можно двумя способами. Трансабдоминально (наружно через переднюю стенку брюшины).
В первой половине беременности процедура проводится при наполненном мочевом пузыре. После 20-й недели вполне хватает амниотических вод, поэтому пить воду перед обследованием не нужно.
Трансвагинально (посредствам введения УЗ-датчика во влагалище). В этом случае мочевой пузырь должен быть пустой.
Второй вариант покажет более детальную картину, поэтому является предпочтительным. Бояться такого вида диагностики не следует. Для будущего малыша это опасности не представляет.
Диагностика трансабдоминальным способом производится в горизонтальном положении пациентки на спине.
В случае трансвагинального исследования, женщина находится в положении, как при обычном гинекологическом осмотре, только на кушетке, а не в кресле.
Параметры оценки и нормы
Расшифровка УЗИ сердца
Во время исследования доктор определяет следующие показатели и их соответствие принятым нормативам:
- анатомическое расположение сердца (правильное/неправильное);
- размер органа (должен быть равен 1/3 поперечного сечения);
- угол оси сердца по отношению к срединной линии груди (в идеале – 45 градусов);
- камеры сердца (относительно равные по размеру);
- чистота звучания сердцебиения плода (без выраженных акустических явлений в виде скрипа, свиста и т. д.).
- межжелудочковые и предсердные перегородки (без деформаций);
- ткани органа (без патологических изменений);
- ритмичность сердечной работы (четкая, без перебоев).
ЧСС определяется по таблице, согласно перинатальному сроку.
В скобках представлены допустимые отклонения частоты сокращений сердца плода
Распространенные патологии
К наиболее часто диагностируемым отклонениям и патологиям, которые показывает УЗИ сердца будущего малыша, относятся:
- Учащенное биение сердечка (тахикардия). Выделяют два основных вида данного отклонения: реципрокная тахикардия наджелудочкового типа и эктопическая тахикардия. В первом случае лишние сокращения появляются в предсердиях, во втором – они могут возникать в различных отделах органа.
- Снижение частоты ударов сердечной мышцы (брадикардия). Определяется также два вида: базальная и децелерантная. Первый вид не представляет опасности, сбой второго вида свидетельствует о кислородном голодании малыша.
- Доброкачественная опухоль, из поперечно-полосатой мышечной ткани (рабдомиома). Выявляется в левом или правом желудочке либо на межжелудочковой перегородке. Является опасной патологией, поскольку опухоль может перекрыть кровоток и вызвать смерть ребенка.
- Функциональные шумы, то есть между ударами и во время сокращения миокарда прослушивается посторонний звук. Такое явление не всегда является патологией и нуждается в специальном лечении. С другой стороны, присутствие акустических явлений может быть признаком порока сердца. Поэтому при сердечном шуме, чаще всего, дополнительно назначается КТГ.
- Не аномальное, но особенное строение сердца (гиперэхогенный фокус или ГЭФ). Как моносимптом неопасно, но в сочетании с другими отклонениями требует регулярного контроля.
- Врожденный порок ЕЖС (единственный желудочек сердца);
- Сужение отверстия аорты в области клапана, из-за чего затрудняется отток крови из левого желудочка (аортальный стеноз).
- Врожденная патология формирования стенок, отделяющих камеры сердца друг от друга или их отсутствие (атриовентрикулярный канал, иначе дефект эндокардиальной подушки).
Стабильное сердцебиение с частотой 140–160 уд./мин наблюдается с 14-й недели
Тактика лечения диагностированных заболеваний определяется доктором. Женщина может быть направлена на консультацию к другим медицинским специалистам. Узи сердца плода – одно из важнейших обследований в перинатальный период.
Своевременная и грамотно выполненная диагностика помогает избежать осложнений у малыша в будущем, а возможно и спасти ему жизнь. Где сделать процедуру в женской консультации по месту жительства или платном диагностическом центре, женщина может решить сама.
Игнорировать обследование нельзя.





