Очаги демиелинизации на мрт — Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Симптомы рассеянного склероза, особенно на начальном этапе, не отличаются специфичностью, часто указывают на другие заболевания. Самостоятельно догадаться о начале патологии достаточно сложно.
Внимательное отношение к своему здоровью помогает фиксировать любые нарушения функций.
Специалисты советуют, при наличии повторяющихся тревожных сигналов, характерных для разных заболеваний (двоение в глазах, дрожание в конечностях, частое мочеиспускание и другое), обратиться к квалифицированной медицинской помощи.
Определение патологии
Рассеянный склероз – это развивающееся аутоиммунное заболевание ЦНС (центральной нервной системы), при котором миелиновая оболочка, покрывающая и защищающая нервные волокна,воспринимается чужеродной тканью и подвергается атаке специально выработанных антител.
Регрессия заболевания возможна на стадии поражения миелиновой оболочки, которая поддаётся восстановлению. На этом этапе симптомы могут появляться и исчезать самостоятельно. Именно данное обстоятельство вводит в заблуждение больного, который считает, что заболевание прошло. Однако это наиболее благоприятный момент для проведения специфического лечения.
Деструкция нервных волокон уже необратима. Лечебная терапия способна лишь замедлить и приостановить процесс разрушения, но восстановление волокон невозможно. Очаги разрушений миелина и нервных волокон возникают произвольно или рассеянно. Разрушенные структуры оставляют рубцы (склероз), соединяющие соседние ткани.
Диагностирование патологии затруднено по причине отсутствия ярких симптомов и выраженных клинических признаков, особенно в начале процесса.Однако именно лечение на ранних сроках рассеянного склероза даёт положительный результат.
Первичные признаки заболевания
По первым звоночкам из-за рассеянного склероза навряд ли удаётся заподозрить о существовании в своём организме необратимого прогрессирующего заболевания.
Специалисты первичные симптомы заболевания подразделяют на несколько видов:
- Нарушение зрительных функций: резкая потеря остроты, чёткости (может быть на один глаз). Нарушается определение цвета,появляются пелена и чёрные точки перед глазами. Уменьшается объём воспринимаемого пространства (сужение, затемнение отдельных полей).
- Мозжечковые расстройства. Больной жалуется на периодические головокружения, неустойчивость, неожиданные нарушения равновесия. Почерк становится неровный, корявый. Чудится дрожание окружающих предметов.
- Нарушается восприятие (чувствительность) отдельных частей тела. Кажется, что ползают мурашки, ощущаются покалывание, онемение. Появляется необоснованные болевые ощущения в разных местах, потеря чувствительности на прикосновение, изменение температуры.
- Расстройства тазовых органов. Наблюдаются частые позывы к мочеиспусканию, процесс осуществляется с задержками и трудностями, требуется определённое усилие для его проведения и полного опорожнения мочевого пузыря. У мужчин данное расстройство сопровождается понижением потенции.
- Двигательные нарушения. Проявляется многообразно: неловкость движений, пониженный или повышенный тонус мышц. Наблюдается расстройство брюшных рефлексов, общая гиперрефлексия. Наиболее распространена гиперрефлексия нижних конечностей (стопы Бабинского), ночные судороги конечностей.
- Эмоциональные и умственные расстройства. Перепады настроения, раздражительность, отсутствие настроения или эйфория без повода.Чувствуется постоянная усталость, даже после отдыха.
Согласно статистическим данным, за медицинской помощью обращаются приблизительно через пять лет с момента возникновения прогрессирующего аутоиммунного заболевания. Очень важно в нужный момент попасть к опытному специалисту, который увидит взаимосвязь незначительных симптомов.
Признаки раннего рассеянного склероза и некоторых специфических заболеваний подобны, что объясняет целесообразность проведения МРТ головного и спинного мозга с целью правильной дифференциации заболеваний.
Эффективная диагностика
МРТ (магнитно-резонансная томография)признана лучшей компьютерной диагностикой по определению очагов поражения в ЦНС. Исследование такого заболевания, как рассеянный склероз МРТ проводит на основе систематизации томографических признаков, что позволяет безошибочно установить признаки рассеянного склероза в первоначальной стадии.
Исследование проводится в магнитном поле, которое определённым образом перенаправляет атомы водорода в тканях.
Интенсивность электромагнитных импульсов, фиксируемых специальными датчиками, определяется плотностью протонов (Т1 и Т2) в клетках, времени их релаксации, периодичностью сигнала и его отражения.
Датчики передают записанный материал на компьютер, который обрабатывает их и выдаёт на экране в виде объёмного, высокой степени разрешения, изображения текущих процессов.
При исследовании томограф, для увеличения насыщенности изображения, перенастраивают на режимы Т1 или Т2. В случае отсутствия патологии белое вещество мозга при Т1 показывается в белом цвете, при Т2 – в серо-чёрном. Очагам или участкам демиелинизации при Т1 соответствует пониженная насыщенность, при Т2 – повышенная.
Безопасность исследования предполагает возможность повторного проведения МРТ через короткий период времени.Диагностика назначается не только для постановки точного диагноза, но и для оценки качества лечебной терапии.
Что выявляет магнитно-резонансная томография
МРТ – наиболее рациональная методика исследования головного и спинного мозга, которая доказала множественность очагов патологии, рассеянных по всей ЦНС. Компьютерная диагностика в магнитном поле признана наиболее информационной, надёжной и достоверной.
Магниторезонансное обследование позволяет отличить:
- Аутоиммунные очаги и участки воспалительной природы, включая системную красную волчанку, рассеянный энцефаломиелит, синдром Шегрена, гранулематоз Вегенера и другие.
- Инфекции спинного или головного мозга, среди которых боррелиоз, поствакциональный энцефаломиелит, болезнь лайма.
- Невоспалительные заболевания при дистрофическом поражении мозговой ткани под действием различных факторов (сосудистая энцефалопатия).
- Дегенеративные патологии.
- Диффузные поражения.
- Сосудистые заболевания мозга.
МРТ позволяет чётко разглядеть причину компрессии, которая наряду с рассеянным склерозом наблюдается при других патологиях позвоночника:
- аномалии межпозвоночных дисков;
- образования различного качества;
- посттравматическая энцефалопатия;
- остеохондроз, сколиоз,
Беспорядочное возникновение патологии в любой части нервной системы,обширная симптоматическая картина затрудняют диагностику.
В связи со сроком давностисуществования рассеянного склероза в организме,МРТ выделяет следующие картины заболевания:
- В начальном периоде, диагностируется единичный крупный очаг (выглядит, как круглая бляшка) с размытыми очертаниями, диаметром около 2 см. Наличие нескольких бляшек (0,5 – 0,8 см), сгруппированных в одном месте, увеличивает вероятность их объединения.
- Рассеянный склероз в состоянии ослабления и продолжающийся около года, характеризует многочисленность мелких бляшек и одного крупного очага.
- Пятилетняяпатология при ремиссии,отличается большим количеством средних очагов и единичным крупным. Вовремя обострения происходит резкий скачок их размеров.
- Первично-прогрессирующий процесс отличается скоплением очагов и участков в области желудочков головного мозга.
- Для вторично-прогрессирующего процесса характерно хроническое образованиеперивентикулярных очагов.
Достоверность диагноза рассеянного склероза определяется объёмами диагностики. Частичные или изолированные исследования не являются критериемдля адекватной оценки развития патологии.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Процедура МРТ, использование контраста и противопоказания
Перед обследованием врач уточняет наличие противопоказаний. МРТ признана безопасным способом.Однако магнитное поле влияет на развитие плода, поэтому беременным женщинам томографию не делают.Существуют ограничения для маленьких детей, больных клаустрофобией и пациентов, чья масса превышает 120 – 130 кг.
В случае использования при диагностике контрастного препарата, необходимо убедиться в отсутствии аллергии на его компоненты.
Никаких особых подготовок перед диагностикой не требуется. Непосредственно перед процедурой удаляют все предметы и одежду, содержащие металлические элементы, включая съёмные зубные протезы и слуховые аппараты.
Продолжительность обследования зависит от масштабов исследования, иногда процедура длится около часа.Во время исследования пациент, при необходимости, может разговаривать сврачом.
Качество результата зависит от главного условия: пациент должен лежать абсолютно неподвижно. Любое движение отражается на достоверности, точности и чёткости снимков.
С целью определения рассеянных мелких бляшек и динамики активных процессов в головном и спинном мозге, проводят исследование с контрастирующим препаратом на основе гадолиния. МРТ с усилением позволяет видеть развивающиеся и затухающие процессы.
Процедура с контрастом требует больше времени. Первоначально, для сравнения делают несколько снимков без контраста. Красящий препарат вводят в кровь через катетер во время исследования определёнными дозами.
Диагностика с контрастом не проводится лицам, страдающим:
- злокачественными заболеваниями крови;
- аномалиями в работе мочевыделительной системы.
По окончании процедуры врач оценивает качество полученных изображений в 3D проекциях.
Результаты
При расшифровке снимков обращают внимание на места затемнения с наибольшей концентрацией больных волокон, которые позволяют отследить режимы томографа. Классификация рассеянного склероза проводится по структуре, формам и размерам очагов, степени яркости, концентрации в них красящих веществ.
Хронический процесс характеризуется образованием очагов крупных размеров с неотчётливыми контурами. Продолжительность определяется по роду окрашивания: однородное соответствует началу, неравномерное – рецидивирующее течение. Могут присутствовать склеротические образования в виде сегмента.
Наиболее часто поражённые участки локализуются в местах наибольшей концентрации миелина: в белом веществе мозга, мозолистом теле и тканях, прилегающих к желудочкам головного мозга, в самих желудочках.
На постановку диагноза влияет существование образований в области таламуса, воспаление вен, инфекционные процессы периферической нервной системы.
Результаты выдаются пакетом документов:
- Главный документ – письменное заключение с подробным описанием физиологических и патологических процессов в центральной нервной системе.
- Фото нескольких изображений по требованию врача.
- Цифровой носитель с видеозаписью исследования.
МРТ является первой помощью при диагностике такого сложного заболевания, как рассеянный склероз на ранних стадиях.
Демиелинизирующий процесс головного мозга: что это такое, признаки, лечение

Демиелинизирующее заболевание – патологический процесс, затрагивающий нейроны головного, спинного мозга, связанный с разрушением миелиновой оболочки. Миелин волокон ЦНС состоит из олигодендроцитов (клетки глии), образует электроизолирующую оболочку нервных волокон, покрывает аксоны (отростки) нейронов.
Структурный состав миелина – липиды (70%) и белковые соединения (30%). Скорость передачи нервных импульсов по волокнам с защитной оболочкой примерно в 10 раз выше, чем по волокнам без нее. Демиелинизирующее заболевание сопровождается ухудшением проводимости импульсов нервной системы по волокнам с разрушенной оболочкой.
Что такое демиелинизация
Демиелинизирующий процесс, протекающий в головном мозге – это такие нарушения, которые приводят к патологическому изменению структуры нервной ткани, что часто провоцирует появление неврологической симптоматики, является причиной инвалидности и летального исхода. Оболочка белого цвета представляет собой многослойную клеточную мембрану. Биотоки не способны преодолевать миелиновую оболочку.
Электрические импульсы передаются в области многочисленных перехватов Ранвье, где отсутствует миелин. Перехваты располагаются через равномерные промежутки длиной приблизительно 1 мкм. В периферической системе защитная оболочка образуется из леммоцитов (Шванновских клеток). Демиелинизация нервных волокон – поражение нервной ткани, которое приводит к большому числу заболеваний ЦНС.
Очаги демиелинизации – это такие структурные образования в головном или спинном мозге, в которых отсутствует миелин, что приводит к нарушению передачи нервных импульсов и расстройству работы нервной системы в целом. Диаметр очагов существенно варьируется, может равняться несколько миллиметров или достигать нескольких сантиметров.
Виды демиелинизирующих заболеваний
Классификация демиелинизирующих заболеваний предполагает разделение на миелинопатию и миелинокластию.
В первом случае разрушение миелина происходит из-за нарушения образования вещества, изменения его биохимического строения вследствие генетических мутаций.
Это чаще врожденная патология (бывает также приобретенная форма), признаки которой наблюдаются в раннем детстве. Наследственные миелинопатии называют лейкодистрофиями. Приобретенные миелинопатии в зависимости от причин возникновения разделяют на виды:
- Токсико-дисметаболические. Связаны с интоксикациями и нарушением обменных процессов в организме.
- Гипоксически-ишемические. Развиваются на фоне нарушения кровотока и кислородного голодания тканей мозгового вещества.
- Инфекционно-воспалительные. Спровоцированы возбудителями инфекции (патогенные или условно-патогенные микроорганизмы).
- Воспалительные. Неинфекционной этиологии (протекают без участия инфекционного агента).
- Травматические. Возникают вследствие механических повреждений мозговых структур.
При миелинокластии синтез миелина протекает нормально, клетки оболочки разрушаются под воздействием внешних и внутренних патогенных факторов. Разделение условно, потому что миелинопатия нередко прогрессирует под влиянием негативных внешних факторов, в то время как миелинокластия обычно возникает у пациентов с предрасположенностью к повреждениям миелина.
Демиелинизирующие заболевания делятся по локализации очагов на виды, которые поражают ЦНС или периферическую нервную систему (ПНС). Болезни, которые развиваются в структурах ЦНС, включают рассеянный склероз, лейкоэнцефалопатии, лейкодистрофии, склерозы Бало (концентрический) и Шильдера (диффузный).
Повреждение оболочек волокон в составе ПНС провоцирует развитие заболеваний: амиотрофия Шарко-Мари-Тута, синдром Гийена-Барре. Примеры приобретенных миелинопатий: синдромы Сусака и CLIPPERS. Часто встречающаяся воспалительная миелинопатия неинфекционной этиологии – рассеянный склероз.
К этой группе относят достаточно редкие разновидности склероза: рассеянный энцефаломиелит, псевдотуморозную демиелинизацию, геморрагический лейкоэнцефалит, склерозы Бало и Шильдера.
К инфекционно-воспалительным формам относят ВИЧ-энцефалит, склерозирующий панэнцефалит, цитомегаловирусный энцефалит.
Пример токсико-метаболической формы – демиелинизирующий синдром осмотического типа, пример гипоксически-ишемической формы – синдром Сусака.
Основные симптомы
Демиелинизация – это такая патология, которая всегда проявляется неврологическим дефицитом, что позволяет заподозрить начавшийся процесс разрушения миелина, если неврологическая симптоматика появилась без очевидных причин. Демиелинизирующий процесс всегда протекает с участием иммунной системы, приводит к атрофии тканей мозга – головного и спинного, расширению желудочков.
Симптомы демиелинизации зависят от вида заболевания, причин возникновения и локализации очага в головном, спинном мозге или в структурах ПНС.
При незначительном поражении мозгового вещества (до 20%), симптоматика может отсутствовать, что связано с полной компенсацией функций. Задачи, возложенные на поврежденные нервные волокна, выполняют здоровые ткани.
Неврологические симптомы обычно появляются в случаях, когда объем поврежденной нервной ткани превышает 50%. Общие признаки:
- Атаксия (расстройство согласованности при работе группы мышц).
- Парезы, параличи.
- Мышечная гипотония (слабость в мышцах).
- Псевдобульбарный синдром (дизартрия – нарушение произношения из-за расстройства иннервации элементов речевого аппарата, дисфагия – затруднения при глотании, дисфония – изменение высоты, тембра, силы голоса).
- Зрительная дисфункция (нистагм – непроизвольные колебания глазных яблок, ухудшение остроты зрения, выпадение полей обзора, размытость, нечеткость картинки, искажение цвета).
- Изменение кожной чувствительности, парестезия (онемение, покалывание, зуд, жжение).
- Тонические спазмы, преимущественно в области конечностей.
- Дисфункция мочевого пузыря, кишечника.
Нейропсихологические нарушения связаны с ухудшением памяти и мыслительной деятельности, изменением личности и поведения.
У пациентов часто развиваются неврозы, слабоумие органического генеза, астенический синдром, депрессия, реже эйфория.
Больные подвержены резкой смене настроения, у них отсутствует критический анализ собственного поведения, что на фоне слабоумия приводит к многочисленным проблемам в быту.
Причины возникновения
Демиелинизирующие болезни, поражающие центральную и периферическую нервные системы, чаще развиваются на фоне генетической предрасположенности. У пациентов часто встречается сочетание определенных генов, которое провоцирует сбои в работе иммунной системы. Другие причины:
- Аутоиммунные и генетические патологии.
- Прием антипсихотических препаратов (нейролептиков).
- Хронические и острые интоксикации.
- Ионизирующее облучение, солнечная радиация.
- Перенесенные вирусные и бактериальные инфекции.
- Особенности питания.
Считается, что наиболее подвержены развитию патологии представители европеоидной расы, проживающие в северных географических широтах.
Провоцирующими факторами являются травмы в области головы и позвоночника, частые стрессовые ситуации, вредные привычки.
Риск заболеть повышается в связи с вакцинацией против оспы, гриппа, кори, коклюша, дифтерии, гепатита типа B и других инфекционных болезней.
Распространенные заболевания
Рассеянный склероз – демиелинизирующее, аутоиммунное заболевание с хроническим течением, поражающее главные элементы нервной системы (головной и спинной мозг).
В ходе прогрессирования патологии происходит замещение нормальных мозговых структур соединительной тканью. Очаги появляются диффузно. Средний возраст пациентов составляет 15-40 лет.
Распространенность – 30-70 случаев на 100 тысяч населения.
Геморрагический лейкоэнцефалит, протекающий в острой форме, развивается вследствие повреждения мелких элементов сосудистой системы.
Часто определяется как постинфекционное осложнение с выраженной аутоиммунной реакцией.
Характеризуется быстрым прогрессированием воспалительного процесса и многочисленными очаговыми поражениями мозговой ткани, сопровождается отеком мозга, появлением очагов кровоизлияния, некрозом.
Предшественником патологии обычно являются заболевания верхних дыхательных путей инфекционной этиологии. Спровоцировать болезнь также могут вирусы гриппа и Эпштейна-Барр или сепсис. Обычно приводит к летальному исходу. Смерть наступает из-за отека мозга в течение 3-4 дней с момента появления первых симптомов.
Для некротизирующей энцефалопатии, протекающей в острой форме, свойственно многоочаговое, симметричное поражение структур головного мозга демиелинизирующего характера. Сопровождается отеком тканей, некрозом и возникновением очагов геморрагии. В отличие от геморрагического лейкоэнцефалита, не обнаруживаются клетки, указывающие на воспалительный процесс – нейтрофилы.
Часто развивается на фоне вирусной инфекции, проявляется эпилептическими припадками и помрачением сознания.
В цереброспинальной жидкости отсутствует плеоцитоз (аномально повышенная концентрация лимфоцитов), увеличена концентрация белковых соединений.
В сыворотке крови выявляется повышенная концентрация аминотрансферазы. Развивается спорадически (единично) или вследствие наследственной генной мутации.
Псевдотуморозная демиелинизация проявляется общемозговой и очаговой церебральной симптоматикой. В 70% случаев сопровождается отеком мозгового вещества с повышением значений внутричерепного давления. Очаги демиелинизации обнаруживаются в белом веществе в ходе исследования МРТ головного мозга с использованием контрастного вещества.
Склероз Бало (концентрический) проявляется болями в области головы, патологическим изменением поведения, когнитивными расстройствами, эпилептическими приступами, гемисиндромами (неврологические нарушения в одной половине тела). Течение патологии клинически напоминает развитие внутримозговой опухоли. Очаги поражения ткани чаще наблюдаются в белом веществе.
В цереброспинальной жидкости обнаруживается лимфоцитарный плеоцитоз, повышенная концентрация белковых соединений. Нередко наблюдается присутствие олигоклональных антител в меньшем количестве, чем при обычном рассеянном склерозе. МРТ-исследование показывает типичные для рассеянного склероза признаки поражения мозговой ткани.
На снимках отчетливо видны множественные кольцевидные очаги демиелинизации в белом веществе, чаще в лобных долях головного мозга, окруженные характерными участками ремиелинизации (восстановления нормального миелина). В большинстве случаев наступает летальный исход в течение нескольких недель или месяцев острого течения патологии. При ранней диагностике прогноз более благоприятный.
Диагностика
При отсутствии характерной симптоматики на ранних стадиях течения, очаги поражения белого вещества часто становятся случайной находкой во время проведения диагностического обследования по другому поводу. В ходе личного осмотра у невролога по шкале FSS (состояние функциональных систем) определяется степень нарушения проводящих функций мозга.
Основной метод инструментальной диагностики – нейровизуализация. Очаги демиелинизации, расположенные в головном мозге, преимущественно выявляются при помощи исследования МРТ, на снимках отчетливо видны участки пораженной ткани диаметром не меньше 3 мм. Очаги демиелинизации в структурах ПНС обнаруживаются в ходе электромиографии. Ангиография показывает степень повреждения сосудов.
Методы лечения
Болезнь неизлечима. Усилия врачей направлены на устранение симптоматики и улучшение качества жизни пациента. Лечение демиелинизирующих заболеваний, поразивших головной мозг, назначают в зависимости от вида и характера течения. Обычно показаны фармацевтические средства, нейтрализующие проявления неврологических синдромов. Симптоматическая терапия включает препараты:
- Обезболивающие.
- Седативные, успокоительные.
- Нейропротекторные, ноотропные.
Чтобы лечить быстро прогрессирующие формы рассеянного склероза, применяют пульс-терапию кортикостероидами. Внутривенное введение больших доз препарата нередко не дает желаемого результата.
В случае положительной реакции после курса внутривенного введения, кортикостероиды назначают перорально для предотвращения рецидивов.
Кортикостероиды могут комбинироваться с другими иммуносупрессивными (подавляющими иммунитет) лекарствами и цитостатиками.
В 40% случаев резистентные к кортикостероидной терапии пациенты положительно реагируют на плазмаферез (забор, очищение и повторное введение крови в кровоток). Описаны случаи эффективного лечения склероза Бало иммуноглобулинами человека. Терапия народными средствами малоэффективна. Параллельно с медикаментозным лечением больным показана диета, физиопроцедуры, массаж, лечебная гимнастика.
Прогноз
Прогноз выживаемости зависит от вида патологии, характера течения и объема повреждения мозгового вещества. Возможно частичное или полное восстановление функций мозга.
Демиелинизирующие заболевания, поражающие структуры ЦНС и ПНС, связаны с разрушением оболочки, окружающей нервные волокна. На начальных стадиях заболевания могут протекать бессимптомно. Прогноз при ранней диагностике более благоприятный. Болезнь не поддается полному излечению, часто приводит к инвалидности и смерти больного.
Очаговое поражение головного мозга что это такое?
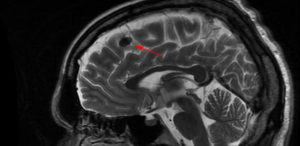
Разрушение структур ЦНС бывает очаговым и диссеминированным, то есть имеющим множественные зоны повреждения. Определить, как идет процесс, позволяет МРТ (магнитно-резонансная томография). С помощью нее врач-диагност визуально (по снимкам) оценивает состояние нервной ткани.
Очаговое поражение головного мозга – что это такое и как оно проявляет себя? В первую очередь – это симптом патологии, из-за которой на одном из участков органа происходит нарушение работоспособности соответствующих структур, о чем сигнализирует появление неврологических отклонений.
Типы
Снимки МРТ позволяют выявить все патологии, которые затрагивают ткани головного мозга. Зоны поражения определяю по изменению окраски, эхогенности отдельных участков коры или других структур органа. С помощью полученных данных специалисты измеряют площадь разрушенного участка, а также прогнозируют процесс развития патологии.
Очаговое поражение головного мозга может быть следствием:
- Демиелинизации;
- Наличия новообразований;
- Отека тканей;
- Нарушения кровообращения;
- Глиоза (замещение функциональных клеток глиальной тканью).
Проявления патологии зависят от места расположения очага поражения. Поэтому МРТ-диагностика считается самым информативным методом выявления заболеваний ЦНС.
По характеру расположения очаги поражения головного мозга бывают:
- Юкстакортикальные;
- Перивентрикулярные;
- Лакунарные.
Юкстакортикальные очаги поражения нервной ткани характерны для рассеянного склероза. В этом случае они располагаются максимально близко к коре головного мозга.
При описании МРТ-картины специалисты рекомендуют употреблять именно это определение, так как термин «подкорковые» не может передать полностью характер распространения патологии – он описывает любые изменения в белом веществе вплоть до желудочков.
Перивентрикулярное расположение очагов разрушения диагностируется при гипоксически-ишемическом поражении вещества мозга. В этом случае они располагаются вблизи желудочков.
Лакунарные очаги поражения являются следствием повреждения глубинных артерий. Они располагаются в толще белого вещества вдоль кровеносных сосудов. Обычно их диаметр варьируется в пределах 1–20 мм.
Демиелинезация
Характеризуется наличием областей разрушения миелиновой оболочки нервных волокон. Из-за этого на участке головного мозга нарушается передача нервных импульсов между нейронами, что негативно сказывается на работоспособности ЦНС.
Разрушение тканей по этому типу наблюдаются при рассеянном склерозе, мультифокальной лейкоэнцефалопатии, болезни Марбурга, остром диссимулирующем энцефаломиелите, болезни Девика.
При этих заболеваниях Мрт-картина идентична: на снимках хорошо визуализируются единичные или множественные белые пятна, которые располагаются в одном или нескольких отделах мозга. Размер областей зависит от степени заболевания, что подтверждается наличием и силой неврологических отклонений.
Пространства Вирхова-Робина
На данный момент единого представления о периваскулярных пространствах нет. Некоторые ученые считают, что они окружают только артерии, а другие – все крупные кровеносные сосуды, пронизывающие головной мозг. Одни описывают их, как пространство, которое располагается между стенкой сосуда и нервной тканью, другие – как естественное продолжение подпаутинной и мягкой мозговой оболочки.
Первикулярные пространства выполняют сразу несколько функций:
- Участвуют в циркуляции ликвора;
- В них происходит обмен веществ между ликвором и тканями мозга;
- Являются частью гематоэнцефалического барьера;
- Содержат иммунокомпетентные клетки, то есть с помощью них происходит иммунорегуляция в тканях органа.
Периваскулярные пространства занимают небольшой объем, поэтому у здорового человека на МРТ-снимке их не видно.
При опасных состояниях, например, перед инсультом, у заболевшего повышается ВЧД за счет увеличения объема спинномозговой жидкости. Это ведет к расширению полости между сосудами мозга и нервной тканью. Вместе с этим процессом повышается эхогенность участка, что на Мрт-снимке проявляется в виде возникновения белого пятна.
Очаги болезни Альцгеймера
Заболевание характеризуется потерей нейронов и снижением числа синаптических связей между ними. Это ведет к уменьшению толщины серого вещества и выраженной атрофии пораженных участков.
На МРТ-снимках появляются темные пятна, которые свидетельствуют о некрозе клеток головного мозга. Точный диагноз ставится по итогу нескольких обследований, то есть в динамике.
Отек мозгового вещества
Характеризуется накоплением жидкости в клетках головного и межклеточном пространстве. За счет этого увеличивается объема органа и повышается внутричерепное давление.
В зоне поражения на МРТ-снимке присутствует светлое пятно, которое по мере усугубления процесса увеличивается и постепенно охватывает весь орган.
Очаги глиоза
Появляются в результате замещения функциональных структур головного мозга на соединительную ткань. Являются следствием дегенеративных процессов в ЦНС – недостатка кислорода, энцефалопатии, рассеянного склероза, энцефалита.
Причины
О том, какие очаги в головном мозге на МРТ при каких заболеваниях выявлены может рассказать только врач. И поэтому, необходимо проведение диагностики и получения данных после исследования.
Очаги поражения нервной ткани в головном мозге присутствуют на МРТ-снимках при следующих заболеваниях:
- Атеросклероз;
- Ангиопатия;
- Гипертония;
- Рассеянный склероз;
- Васкулит;
- Болезнь Бенье;
- Нейросифилис, клещевой боррелиоз;
- Прогрессирующая мультифокальная лейконцефалопатия;
- Рассеянный энцефаломиелит.
Их наличие может быть следствием отравления угарным газом, ЧМТ, ее осложнений, контузии.
У маленьких детей хромосомный сбой, гипоксия, неправильный образ жизни беременной также могут спровоцировать появление множественных очагов поражения головного мозга.
Симптомы
Патологии ЦНС, которые характеризуются наличием очагов поражения, проявляют комплекс схожих симптомов:
- Цефалгия, или головная боль. Отмечается в большинстве случаев, носит постоянный характер и усиливается по мере усугубления заболевания.
- Быстрая утомляемость, заторможенность, ухудшение концентрации внимания, снижение памяти, интеллекта.
- Отсутствие эмоций, апатия. Заболевшего перестают радовать прежние источники удовольствия, постепенно теряется интерес к жизни.
- Нарушаются процессы «сон-бодрствование».
- При наличии очагов возбуждения отмечаются эпилептические припадки.
В зависимости от места расположения патологического участка у пациента могут наблюдаться:
- Отсутствие самоконтроля и самокритики (при разрушении лобной части больших полушарий);
- Нарушение социальных норм (очаги располагаются в толще органа);
- Появляется раздражительность, злость, поведение выходит за рамки нормального: больной ведет себя вызывающе, странно, импульсивно.
По мере усугубления заболевания проявления поражения структур ЦНС усиливаются.
Лечение
Терапия при очаговом поражении головного мозга направлена на устранение причины возникновения изменений и восстановление функций органа.
Например, если патологию вызвало заболевание, характеризующееся повышением артериального давления, то пациенту предписывается прием препаратов, снижающих АД. Это могут быть мочегонные, блокаторы кальциевых каналов, или бета-адреноблокаторы.
Восстановление мозговой активности и устранение патологических явлений осуществляется с помощью препаратов, повышающих метаболизм в нервных тканях: ноотропов. Также применяются средства улучшающие кровоснабжение, реологические свойства крови, понижающие потребность к кислороду.
Симптоматическое лечение направлено на снижение проявлений патологии: прием противосудорожных, противоэпилептических препаратов, антидепрессанты, при чувстве тревоги – транквилизаторов.
Очаги Диемилизации На Мрт

Год назад у сестры начались такие симптомы, как большая слабость, даже из рук посуда падает, головокружение, тошнота, двоение в глазах. Долго не могли ничего выявить и лечили чем попало. В итоге направили на МРТ головного мозга.
В заключении написали, что есть очаги поражения. И назначили еще одно МРТ с контрастом.
Вот заключение: мр-картина очагового поражения белого вещества больших полушарий — данные изменения, более вероятно соответствуют демилиенизирующему процессу.
очаги демиелизации на мрт
Добрый день, уважаемый невролог! В году летом столкнулась с весьма ужасной ситуацией. Дело в том, что попала в «дурное общество» иначе говоря компанию друзей, под чьим убеждением и влиянием попробовала 2 раза «легкий наркотик» амфетамин.
В первый раз в состоянии отходящем немели руки, стало страшно. В следующий раз употребления и смешания с алкоголем тело стало как ватное, расслабленное, слабость появилась будто в языке. ПОСМОТРИТЕ ВИДЕО ПО ТЕМЕ: Научная сессия кафедры нервных и нейрохирургических болезней.
Доклад 5
Здравствуйте, мы Вас не знаем, авторизируйтесь или зарегистрируйтесь. Спрашивает: Ласковая. Здравствуйте, пожалуйста прокомментируйте данное заключение. Врач в клинике посмеялась и сказала ничего страшного. А я переживаю.
Мне 24 года, с самого детства очень сильно беспокоят головные боли, стоит диагноз ВСД.
Чем дальше от экватора, тем выше частота заболеваемости. Иногда провоцирующим фактором называют сильный и продолжительный стресс, долгий стаж курения, и даже вакцинации от вирусных гепатитов.
Статистические данные показывают, что за последние годы увеличилось распространение заболеваний, связанных с разрушением миелина в тканях организма человека. Это происходит повсеместно, и если ранее в каком-то районе такие случаи были скорее исключением, то сейчас, демиелинизация мозга считается самым обычным заболеванием.
Растет процент заболеваемости и в возрастных группах: все более молодые представители человечества попадают в группу риска. До сих пор не найдены достаточно эффективные способы выявления и лечения дегенеративных процессов в слоях миелина на начальных стадиях демиелинизации головного мозга.
Но наука продолжает искать решение этой проблемы.
Очаги демиелинизации всегда ли это рассеянный склероз
Демиелинизирующее заболевание головного мозга представляет собой патологию нервной системы, выражающуюся в различных отклонениях. Данная болезнь отличается постоянным прогрессированием, что делает ее крайне опасной.
При этом недуге происходит поражение миелина, специальной оболочки нервных волокон. Проявляться такая патология может очень ярко, симптоматика ее зависит от конкретной области поражения.
Демиелинизирующие заболевания вызывают атрофические изменения в оболочке волокон, разрушают связь нейронов, что расстраивает проводниковые функции головного мозга.
Демиелинизация часто диагностируется при таких заболеваниях, как энцефалит, рассеянный склероз, полирадикулоневрит, болезнь Александера и др. Данный патологический процесс способен поражать нервную систему по-разному, так что симптоматика может наблюдаться различная.
ПОСМОТРИТЕ ВИДЕО ПО ТЕМЕ: ДЕМИЕЛИНИЗАЦИЯ головного мозга ведет к ПАРАЛИЧУ и СМЕРТИ без лечения врача. Расшифровка МРТ.
Очаги демиелинизации в спинном мозге
Периваскулярными пространствами называют жидкость, скапливающуюся вдоль кровеносных сосудов, питающих головной мозг. Другое их название — криблюры. Они есть у каждого человека, но обычно они маленькие и не визуализируются на снимках исследуемого органа. Поскольку они заполнены ликвором —спинно-мозговой жидкостью.
В них содержится большое количество атомов водорода. И в этой области сигнал отклика будет высокой интенсивности, что видно на снимках как пятно белого цвета. Расширенные периваскулярные пространства выявляются у многих пациентов. Чаще всего они неопасны. Точно определить, опасны ли криблюры в частных случаях, сможет невролог.
Демиелинизация — это патологический процесс, поражающий миелиновую оболочку нервных волокон.
Очаги на мрт головного мозга
Статистические данные показывают, что за последние годы увеличилось распространение заболеваний, связанных с разрушением миелина в тканях организма человека.
Это происходит повсеместно, и если ранее в каком-то районе такие случаи были скорее исключением, то сейчас, демиелинизация мозга считается самым обычным заболеванием.
Растет процент заболеваемости и в возрастных группах: все более молодые представители человечества попадают в группу риска. До сих пор не найдены достаточно эффективные способы выявления и лечения дегенеративных процессов в слоях миелина на начальных стадиях демиелинизации головного мозга.
Но наука продолжает искать решение этой проблемы. За последний век человечество существенно продвинулось в данной сфере. На данный момент известны основные представления о том, как происходят разрушительные процессы, выявлены причины, имеется ряд предписаний и рекомендаций по лечению — правда, пока что только для конкретных заболеваний.
Психолог, Супервизор, Психоаналитик Тренинговый Аналитик. Специалист с сайта b
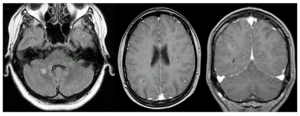
МРТ ГМ. Единичный очаг демиелинизации. Ассиметрия ПА
Демиелинизирующий процесс — это патологическое состояние, при котором происходит разрушение миелина белого вещества нервной системы, центральной либо периферической.
Миелин при этом замещается фиброзной тканью, что приводит к нарушению передачи импульсов по проводящим путям мозга. Данное заболевание относится к аутоиммунным и в последние годы наблюдается тенденция к увеличению его частоты.
Также увеличивается количество случаев выявления этого недуга у детей и лиц старше 45 лет, все больше заболеваний отмечается в географических регионах, которые были для них не типичны.
Исследования, которые проводятся ведущими учеными в области иммунологии, нейрогенетики, молекулярной биологии и биохимии, сделали более понятным процесс развития этого заболевания, что дает возможность проводить разработку новых технологий для его лечения.
ВИДЕО ПО ТЕМЕ: Поражения головного мозга на МРТ
Головной мозг нельзя изучить инвазивным методом. Диагностика нейрогенных заболеваний проводится осторожно и только безопасными способами, одним из которых считается магнито-резонансная томография МРТ.
До изобретения магнитного томографа выявление патологий головного мозга было затруднительным — единственным аппаратом, который делал снимки, был рентген. Этот метод не подходил для такого рода диагностики, изображения были неинформативными и давали примерное представление о скрытой патологии.
МРТ помогает изучить мозговую паренхиму и состояние сосудов, этот метод безопасен, томограф делает множество снимков с различных ракурсов. особенность и преимущество МРТ — безопасность, во время процедур на организм воздействует магнитное поле, которое не вредит здоровью.
Перед исследованием потребуется снять металлические украшения, в процессе работы томографа нельзя шевелиться — поэтому голова фиксируется специальными приспособлениями.