Инсульт мозжечка: опасности нарушения кровообращения в мозгу — Извилина
А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа
Инсульт мозжечка встречается реже других форм цереброваскулярной патологии, но представляет существенную проблему ввиду недостаточной изученности и сложностей диагностики. Близость расположения ствола мозга и жизненно важных нервных центров делают эту локализацию инсультов очень опасной и требующей быстрой квалифицированной помощи.
Острые нарушения кровообращения в мозжечке составляют инфаркты (некроз) либо кровоизлияния, которые имеют схожие механизмы развития с другими формами внутримозговых инсультов, поэтому факторы риска и основные причины будут совпадать. Патология встречается у людей среднего и пожилого возраста, чаще обнаруживается среди мужчин.
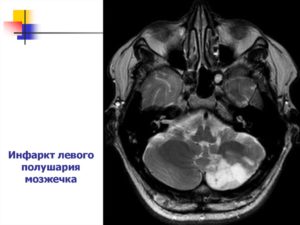
На долю инфаркта мозжечка приходится около 1,5% всех внутримозговых некрозов, в то время как кровоизлияния составляют десятую часть всех гематом. Среди инсультов именно мозжечковой локализации примерно ¾ приходится на инфаркты. Смертность высока и в иных случаях превышает 30%.
Причины инсульта мозжечка и его разновидности
Мозжечок, как один из отделов головного мозга, нуждается в хорошем кровотоке, который обеспечивают позвоночные артерии и их ветви. Функции этого участка нервной системы сводятся к координации движений, обеспечению мелкой моторики, равновесия, способности к письму и правильной ориентации в пространстве.
В мозжечке возможны:
- Инфаркт (некроз);
- Кровоизлияние (образование гематомы).
Нарушение кровотока по сосудам мозжечка влечет либо их закупорка, что случается значительно чаще, либо разрыв, тогда результатом станет гематома. Особенностями последней считают не пропитывание кровью нервной ткани, а нарастание объема свертков, раздвигающих паренхиму мозжечка.
Однако, не стоит думать, что такое развитие событий менее опасно, нежели гематомы мозга, разрушающие целый участок. Нужно помнить, что даже при сохранности части нейронов, увеличение объема ткани в задней черепной ямке способно привести к смерти из-за сдавления ствола мозга.
Часто именно этот механизм и становится решающим в прогнозе и исходе заболевания.
Ишемический инсульт мозжечка, или инфаркт, возникает по причине тромбоза или эмболии сосудов, питающих орган. Эмболия наиболее распространена у больных, страдающих сердечной патологией.
Так, высок риск закупорки тромбоэмболом мозжечковых артерий при фибрилляции предсердий, недавно перенесенных или острых инфарктах миокарда.
Внутрисердечные тромбы с током артериальной крови попадают в сосуды мозга и вызывают их закупорку.
Тромбоз артерий мозжечка чаще всего связан с атеросклерозом, когда происходит разрастание жировых отложений с высокой вероятностью разрыва бляшки. При артериальной гипертензии во время криза возможны так называемые фибриноидные некрозы стенок артерий, которые тоже чреваты тромбозами.
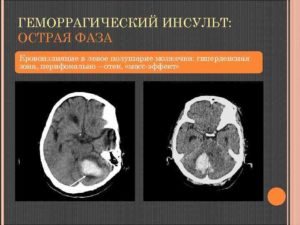
Кровоизлияние в мозжечок, хоть и встречается реже инфаркта, но приносит больше проблем ввиду смещения тканей и сдавления окружающих структур излишком крови. Обычно гематомы происходят по вине артериальной гипертонии, когда на фоне высоких цифр давления сосуд «лопается», и кровь устремляется в паренхиму мозжечка.
Среди других причин возможны артериовенозные мальформации, аневризмы, формирующиеся еще в период внутриутробного развития и долгое время остающиеся незамеченными, так как протекают бессимптомно. Отмечаются случаи мозжечкового инсульта у более молодых пациентов, связанные с расслоением участка позвоночной артерии.
Выделены и основные факторы риска мозжечковых инсультов:
- Сахарный диабет;
- Артериальная гипертензия;
- Нарушения липидного спектра;
- Пожилой возраст и мужской пол;
- Гиподинамия, ожирение, обменные нарушения;
- Врожденная патология сосудистых стенок;
- Васкулиты;
- Патология гемостаза;
- Заболевания сердца с высоким риском тромбообразования (инфаркт, эндокардит, протезированный клапан).
Как проявляется инсульт мозжечка
Проявления инсульта мозжечка зависят о его масштаба, поэтому в клинике выделяют:
- Обширный инсульт;
- Изолированный в зоне конкретной артерии.
Изолированный инсульт мозжечка
Изолированный инсульт участка гемисферы мозжечка, когда затронуто кровоснабжение из задней нижней мозжечковой артерии, проявляется комплексом вестибулярных расстройств, самым частым их которых является головокружение. Кроме того, больные испытывают боли в затылочной области, жалуются на тошноту и нарушение походки, страдает речь.
Инфаркты в зоне передней нижней мозжечковой артерии тоже сопровождаются расстройствами координации и походки, мелкой моторики, речи, но среди симптомов появляются нарушения слуха. При поражении правого полушария мозжечка слух нарушается справа, при левосторонней локализации – слева.
Если поражена верхняя мозжечковая артерия, то среди симптомов будут преобладать расстройства координации, пациенту сложно удерживать равновесие и выполнять точные целенаправленные движения, изменяется походка, беспокоит головокружение и тошнота, возникают сложности в произношении звуков и слов.
При крупных размерах очага повреждения нервной ткани яркая симптоматика расстройств координации и моторики сразу же наталкивает врача на мысль об инсульте мозжечка, но случается, что больного беспокоит лишь головокружение, и тогда в диагнозе фигурирует лабиринтит или другие заболевания вестибулярного аппарата внутреннего уха, а значит, правильное лечение не будет начато вовремя. При совсем небольших очажках некроза клиники может не быть вовсе, так как функции органа быстро восстанавливаются, но примерно четверти случаев обширных инфарктов предшествуют транзиторные изменения или «малые» инсульты.
Обширный инсульт мозжечка
Обширный инсульт с поражением правого или левого полушария считается чрезвычайно серьезной патологией с высоким риском летального исхода.
Он наблюдается в зоне кровоснабжения верхней мозжечковой артерии или задней нижней при закрытии просвета позвоночной артерии.
Поскольку мозжечок снабжен хорошей сетью коллатералей, и все три основные его артерии связаны между собой, то изолированно мозжечковая симптоматика практически никогда не возникает, и к ней добавляются стволовые и общемозговые симптомы.
Обширный инсульт мозжечка сопровождается острым началом с общемозговой симптоматикой (головная боль, тошнота, рвота), расстройствами координации и моторики, речи, равновесия, в ряде случаев возникают нарушения дыхания и сердечной деятельности, глотания вследствие поражения ствола мозга.
При повреждении трети и более объема полушарий мозжечка течение инсульта может стать злокачественным, что обусловлено сильным отеком зоны некроза.
Увеличенный объем ткани в задней черепной ямке приводит к сдавливанию путей циркуляции ликвора, наступает острая гидроцефалия, а затем – сдавление ствола мозга и гибель больного.
Вероятность смерти достигает 80% при консервативной терапии, поэтому такая форма инсульта требует экстренной нейрохирургической операции, но и в этом случае треть пациентов погибает.
Нередко случается, что после кратковременного улучшения состояние пациента вновь становится тяжелым, нарастает очаговая и общемозговая симптоматика, повышается температура тела, возможна кома, что связано с увеличением очага некроза ткани мозжечка и вовлечением структур ствола мозга. Прогноз при этом неблагоприятный даже при условии хирургической помощи.
Лечение и последствия инсульта мозжечка
Лечение инсульта мозжечка предполагает проведение общих мероприятий и целенаправленной терапии в отношении ишемического или геморрагического типа повреждения.
Общие мероприятия включают:
- Поддержание дыхания и при необходимости – искусственная вентиляция легких;
- Гипотензивная терапия с помощью бета-блокаторов (лабеталол, пропранолол), ингибиторов АПФ (каптоприл, эналаприл) показана гипертоникам, рекомендуемая цифра АД – 180/100 мм рт. ст., так как снижение давления может вызвать дефицит кровотока в головном мозге;
- Гипотоникам нужна инфузионная терапия (раствор натрия хлорида, альбумина и др.), возможно введение вазопрессорных препаратов – допамин, мезатон, норадреналин;
- При лихорадке показан парацетамол, диклофенак, магнезия;
- Для борьбы с отеком мозга необходимы диуретики – маннитол, фуросемид, глицерол;
- Противосудорожная терапия включает реланиум, оксибутират натрия, при неэффективности которых анестезиолог вынужден ввести пациента в наркоз при помощи закиси азота, иногда требуется введение миорелаксантов при сильном и продолжительном судорожном синдроме;
- Психомоторное возбуждение требует назначения реланиума, фентанила, дроперидола (особенно, если пациента необходимо транспортировать).
Одновременно с медикаментозной терапией налаживается питание, которое в случае тяжелых инсультов целесообразнее проводить через зонд, позволяющий не только обеспечить больного необходимыми питательными веществами, но и избежать попадания пищи в дыхательные пути. При риске инфекционных осложнений показаны антибиотики. Персонал клиники следит за состояние кожи и предупреждает появление пролежней.
Специфическая терапия ишемических инсультов направлена на восстановление кровотока с помощью антикоагулянтов, тромболитиков и посредством хирургического удаления тромбов из артерии.
Для тромболизиса применяют урокиназу, альтеплазу, среди антиагрегантов наиболее популярна ацетилсалициловая кислота (тромбоАСС, кардиомагнил), используемые антикоагулянты – фраксипарин, гепарин, сулодексид.
При кровоизлияниях перечисленные выше препараты вводить нельзя, так как они только усилят кровотечение, а специфическая терапия подразумевает поддержание приемлемых цифр артериального давления и назначение нейропротекторной терапии.
Сложно представить себе лечение инсульта без нейропротекторного и сосудистого компонентов. Пациентам назначаются ноотропил, кавинтон, циннаризин, эуфиллин, церебролизин, глицин, эмоксипин и многие другие препараты, показаны витамины группы В.
Вопросы хирургического лечения и его эффективности продолжают обсуждаться. Несомненной является необходимость декомпрессии при угрозе дислокационного синдрома со сдавлением ствола мозга.
При обширных некрозах проводят трепанацию и удаление некротических масс из задней черепной ямки, при гематомах – извлекают сгустки крови как при открытых операциях, так и посредством эндоскопической техники, возможно также дренирование желудочков при скоплении в них крови.
Для удаления тромбов из сосудов проводят внутриартериальные вмешательства, а для обеспечения кровотока в дальнейшем – стентирование.
Восстановление после инсульта мозжечка должно быть начато как можно раньше, то есть тогда, когда состояние пациента стабилизируется, угрозы отека мозга и повторных некрозов уже не будет.
Оно включает медикаментозное лечение, физиотерапевтические процедуры, массаж, выполнение специальных упражнений.
Во многих случаях больные нуждаются в помощи психолога или психотерапевта, важна поддержка семьи и близких.
Восстановительный период требует усердия, терпения и усилий, ведь он может растянуться на месяцы и годы, но некоторым пациентам удается вернуть утраченные способности даже спустя несколько лет. Для тренировки мелкой моторики могут быть полезны упражнения по завязыванию шнурка, нитки в узел, вращения небольших шариков пальцами, вязание крючком или спицами.
Венозная ангиома правой гемисферы мозжечка головного мозга: что такое, симптомы, причины возникновения, лечение
Ангиома головного мозга — доброкачественное новообразование, состоящее из сплетения мелких кровеносных сосудов или лимфатических пространств. Чаще всего ее появлению предшествуют различные черепно-мозговые травмы или патологии в развитии сосудов кровеносной системы этого органа.
В организме человека ангиома может проявлять как единичный, так и множественный характер, быть различных размеров и форм, а также располагаться на поверхности кожи или непосредственно внутри любого органа.
Стоит заметить, что наибольшую опасность для жизни человека представляют ангиомы, расположенные в головном мозге, так как их наличие повышает риск формирования тромбов и дает предпосылки появления мозгового кровотечения вследствие разрыва стенки пораженного сосуда.
Что такое
Одной из патологий сосудистой системы головного мозга является венозная ангиома правой гемисферы мозжечка. Анатомически она представляет собой небольшой клубок, состоящий из большого количества мелких венозных сосудов — венул.
Ввиду того, что это новообразование находится «координационном центре» ЦНС, то его негативное влияние способно в большей мере негативно сказаться на двигательных способностях человека, а также регуляции жизненно-важных процессов вегетативной системой.
Как известно, головной мозг человека потребляет большое количество кислорода и питательных веществ, поступающих к нему посредством разветвленной сети артерий.
Достигая определенной точки, они разветвляются на более мелкие структуры – артериолы, которые также делятся на мелкие капилляры.
В них кровоток замедляется, кровь отдает питательные вещества и насыщается углекислым газом и продуктами распада, образующимися в результате межклеточного обмена веществ.
Через сеть капилляров темная венозная кровь далее поступает в венулы и вены, которые направляют ее к сердцу и легким. Таким образом происходит газовый обмен между организмом человека и окружающей средой.
Подобная организация этого процесса позволяет максимально эффективно доставлять питательные вещества к структурам мозга, но если происходит сбой, и по какой-то причине кровоток нарушается, то на стыке капилляров и венул может сформироваться патология венозной стенки или, другими словами — сосудистая ангиома.
Из-за нее артериальная кровь напрямую начинает поступать в вену, минуя сеть капилляров, что провоцирует недостаточное кровоснабжение участка головного мозга питательными веществами.
Кроме этого, внутри пораженного сосуда возникает повышенное давление, что, в свою очередь, провоцирует еще большее расширение его стенок. Это может привести к увеличению новообразования и усиления его влияния на окружающие ткани.
Чаще всего венозная ангиома мозжечка является врожденной патологией — сбоем в формировании кровеносной системы на 5-13 неделе внутриутробного развития человека. В таком случае источником ее развития становятся избыточные сосудистые зачатки, которые под давлением крови в эмбриональный период или сразу после рождения начинают расти и увеличиваться в размере.
Во взрослом состоянии формированию патологии способствуют тяжелые черепно-мозговые травмы, ушибы мозга и другие повреждения мозгового веществ и питающих его структур, из-за которых может развиться временная непроходимость вен.
Несмотря на то что венозная ангиома является доброкачественным новообразованием, при отсутствии лечения, разрастаясь, она способна сдавливать близлежащие нервные центры мозжечка и самого головного мозга, что негативно скажется на самочувствии пациента.
Причины
Специалисты выделяют 2 вида венозных ангиом: врожденные и приобретенные.
Первый тип встречается намного чаще второго — его диагностируют в 95% всех клинических случаев.
При этом основной причиной формирования врожденных ангиом мозжечка считаются генетические отклонения, вследствие которых нарушается нормальное формирование кровеносной системы плода, а также инфекционные заболевания матери, ее недостаточное питание, тяжелое течение беременности и недостаток микроэлементов в этот период.
Некоторые специалисты также склоняются к мнению, что спровоцировать появление аномалии может плохая экологическая обстановка и негативное влияние окружающей среды на организм женщины в долгосрочной перспективе.
Приобретенные венозные ангиомы мозжечка встречаются крайне редко. Обычно их диагностируют после того, как пациента начинают беспокоить сопутствующие признаки нарушения мозгового кровоснабжения и отклонения в двигательной функции организма. По этой причине определение истинной причины формирования венозной ангиомы затрудняется.
Однако основными факторами ее развития считаются травмы затылочной и противоположной части головы, а также различные инфекционные заболевания в детском возрасте.
Также доказано, что развитию патологии больше подвержены дети первого года жизни, чем взрослые, по причине недостаточного функционирования кровеносной системы, а также достаточно низкого иммунитета к различным воспалительным заболеваниям.
Симптомы
Ввиду того что мозжечок в головном мозге является регулятором двигательной функции организма, а также с его помощью контролируется вегетативная система человека, то недостаточное кровоснабжение его правой части и сдавливание ее нервных центров, способны привести отклонениям в поведении и физическом состоянии человека:
- интенсивные приступообразные боли в области затылка головы;
- появление шаткой походки;
- проблемы с речью, а именно с выговором слов, появляется ритмичность фраз;
- потеря плавности движений — они становятся резкими, но при этом неуверенными;
- нарушения скорости, амплитуды, силы, своевременности начала и окончания задуманного движения со стороны поврежденной гемисферы;
- появление и отсутствие тонуса разных групп скелетных мышц тела;
- возникновение судорог;
- нистагм правого глазного яблока;
- появление проблем с кровеносной и сердечно-сосудистой системой.
При этом появление тех или иных симптомов будет зависеть от величины новообразования и степени нарушения кровообращения в очаге поражения мозжечка.
Так, если венозная ангиома правой гемисферы небольшая, то какой-либо патологический симптоматики может и не наблюдаться, но при этом вместе с увеличением новообразования будут появляться те или иные признаки поражения мозжечка, сила которых также будет зависеть от интенсивности роста патологии.
Для заболевшего крайне важно, чтобы ангиома была обнаружена на ранней стадии развития, так как, усугубляясь, она способна спровоцировать мозговое кровотечение и даже некроз близлежащих тканей, вследствие сдавливания части мозжечка и недостаточного его кровоснабжения.
Диагностика
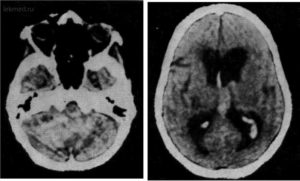
В настоящий момент оснащение лечебных заведений позволяет без труда и в кратчайшие сроки диагностировать венозную ангиому еще на ранней стадии развития и начиная с малых размеров.
Наиболее достоверными считаются результаты исследования, сделанные при помощи ангиографии — рентгеновского метода исследования проходимость сосудов головного мозга с применением контрастного вещества.
На полученном таким образом снимке будет четко видно место локализации опухоли, размер, что позволит переделить характер новообразования и его влияние на окружающие ткани.
Также к не инвазивным методам исследования структур мозгового вещества и его кровеносных сосудов относится КТ и МРТ головного мозга с введением контрастного вещества.
Эти методы позволяет получить достаточное количество послойных снимков головы в нескольких проекциях, что позволяет выявлять малейшие признаки патологии.
Если есть необходимость, и лечащий врач подозревает у пациента разрыв ангиомы, то в таком случае пациенту может быть назначена пункция спинномозговой жидкости для определения характера мозгового кровотечения.
Лечение
Тактика лечения зависит от месторасположения венозного новообразования, его величины и того какое влияние на организм оно оказывает.
Если ангиома единичная, небольшая и не мешает нормальной жизнедеятельности человека, то в таком случае больному предписывается прохождение обследования структур мозга выбранным способом несколько раз в год, с целью исключения рецидива роста новообразования.
Если же новообразование имеет агрессивный характер: быстро увеличивается, давит на нервные центры или есть угроза его разрыва, то в таком случае целесообразно применить хирургическое удаление новообразования. Его проводят несколькими способами:
- открытое хирургическое вмешательство;
- радиохирургия;
- склеротерапия.
Последний метод избавления от венозной ангиомы правой части мозжечка направлен на удаление пораженной части сосуда из общего кровотока. Это достигается благодаря аккуратному введению через специальный катетер в полость новообразования специального вещества-склерозанта, которое вытесняет кровь из полости ангиомы и запаивает ее.
Исключенная таким образом ангиома со временем уменьшается и заменяется соединительной тканью, что снижает ее влияние на близлежащие структуры.
Может ли перерасти в рак
Ввиду того что венозная ангиома мозжечка является доброкачественным новообразованием, риск перехода ее в агрессивное состояние сводится к нулю. Однако не все так просто: ее рост может спровоцировать развитие различных осложнений и даже привести к смерти заболевшего.
Возможные осложнения
Вследствие роста венозной ангиомы правой гемисферы мозжечка может произойти разрыв стенки поврежденного сосуда, что спровоцирует открытие внутричерепного кровоизлияния со всеми вытекающими последствиями: параличом на правую сторону, нарушению мимики со стороны повреждения и другие нарушения двигательной функции организма.
Поэтому если у пациента была обнаружена подобная сосудистая патология, то ему следует как можно внимательнее относиться к своему здоровью. А именно требуется исключить стресс из жизни, не допускать повышения артериального давления, уменьшить физическую нагрузку на организм и не совершать резких поворотов и наклонов головой.
Прогноз
Вероятный прогноз заболевания зависит от большого количества факторов:
- возраст пациента, так как чем старше заболевший, тем медленнее будет проходить восстановительный период;
- наличие других сосудистых патологий;
- предрасположенность к повышению артериального давления;
- профессиональная деятельность;
- расположение и величина венозной ангиомы: чем она больше, тем сложнее будет проходить лечение пациента.
Успешность проведенного лечения зависит от своевременности диагностирования сосудистой патологии и успешности проведенной хирургической операции. При этом восстановительный период может занять несколько месяцев, но первые улучшения будут заметны практически после проведенного вмешательства: исчезнут или уменьшаться головные боли, начнут восстанавливаться функции мозжечка.
Профилактика
Ввиду того что венозная ангиома мозжечка в большинстве случаев является врожденной сосудистой патологией головного мозга, то специальных предупреждающих ее появление мер не существует.
Если новообразование все же было диагностирование, то пациенту рекомендуется выполнять некоторые правила и мероприятия направленные на снижение риска увеличения образования:
- регуляция артериального давления;
- прекращение злоупотребления спиртосодержащих напитков, отказя от курения;
- если в зоне риска находится женщина, то в таком случае подбор некоторых лекарственных средств, в том числе оральных контрацептивов, должен быть согласован с лечащим врачом-гинекологом;
- избежание стрессовых ситуаций и большого физического напряжения;
- обеспечение заболевшего полноценным отдыхом.
Чтобы избежать и минимизировать негативные последствия мозгового кровотечения, всем людям, находящимся в зоне риска, необходимо знать первые признаки развития такого острого состояния, так как от скорости диагностирования и времени начатого лечения зависит успешность проведенной терапии.
- внезапная непрекращающаяся головная боль;
- онемение конечностей;
- помутнение рассудка;
- потеря сознания;
- высокое артериальное давление;
- рвота.
Если перечисленные симптомы присутствуют, то пациенту требуется немедленная квалифицированная медицинская помощь. При этом его перемещение в медицинское учреждение должны осуществить специалисты скорой помощи, так как неаккуратная транспортировка в медицинское учреждение при отсутствии необходимого оборудования может привести к непоправимым последствиям.
Венозная ангиома мозжечка левой гемисферы

Ангиомой головного мозга называют доброкачественное новообразование, которое начинается из-за гиперплазии клеточных стенок кровеносных или лимфатических протоков. По размерам они могут достигать как нескольких миллиметров, так и нескольких сантиметров.
Опухоли классифицируют согласно видам сосудов, которые приводят к их образованию. Так венозная ангиома возникает в местах синусов и скоплений вен. Наиболее опасной формой является кавернозная ангиома, которая способствует образованию полостей в структурах мозга.
При увеличении размеров новообразования соответственно увеличивается и давление на структуры органа, что приводит к повреждениям, разрывам стенок и последующим кровоизлияниям в мозг. Это может быть чревато геморрагическим инсультом.
Поэтому быстрое распознавание и лечение является обязательным для дальнейшей жизни.
Классификация заболевания
Виды новообразований классифицируют по нескольким параметрам. Одним из способов упорядочения является морфологический. Так ангиомы разделяют на:
- Капиллярные, которые образуются из сетей сосудов микроциркуляторного русла.
- Венозные формируются из клубка венул, которые формируют общий отводящий проток.
- Кавернозные включают клубок небольших патологических сосудов любого типа. Включает множество полостей, которые заполняются кровью и ликвором. Между собой каверны разделяются тканевыми мембранами или трабекулами.
Вторым признаком является расположение опухоли в полости черепа. В зависимости от топографии существенно меняются клинические проявления заболевания. Классификация по месту образования:
- Лобная доля. Изменения в основном касаются проблем с поведением, депрессий, нарушений эмоционального фона.
- Область темени. При этом возникают проблемы желудочно-кишечным трактом, могут появиться проблемы с ощущениями.
- Если болезнь затрагивает мозжечок, нарушается работа сердечно-сосудистой системы, возможны проблемы с работой легких и дыханием. Обязательно нарушается координация движений.
- Правое полушарие. Патология затрагивает когнитивную и речевые функции человека. Возникает проблема с затягиванием слов.
- Левая гемисфера. Наблюдается гипоксия тканей с последующим параличом.
После появления новообразования идут процессы быстрого роста опухоли. Что приводит к повышению внутричерепного давления и приводит к инсульту и летальному исходу.
Это заболевание представляет собой сосудистую опухоль, формирующуюся из новообразованных клеток сосудов, либо лимфатических узлов. Причем такой вид патологии называют лимфангиомой. Ангиомы венозного типа являются самыми частыми образованиями, связанными с изменением структур кровеносных сосудов.
До 60% цереброваскулярных мальформаций статистически являются венозными ангиомами. По характеру течения часто являются бессимптомными. Риск разрыва толстой стенки сосуда достаточно низок, поэтому риск осложнений низкий. Затрагивает белое вещество полушарий и мозжечка. А также систему оттока ликвора.
Обнаруживаются при компьютерной или магнитно-резонансной томографии.
Согласно топографии венозная ангиома может быть:
- В правой лобной доле. Что существенно влияет на работоспособность человека.
- В левой лобной доле. Влияет на снабжение органов тканью.
- Сосудистой мальформацией правой теменной доли. Это приводит к проблемам с органами пищеварения.
- В мозжечке.
- В полушариях мозга.
Любой из типов представляет собой серьезную опасность для дальнейшей работоспособности и жизни человека. Если больной подвергается нагрузкам в физическом или психоэмоциональном плане возможен разрыв стенок. Последствия зависят от скорости оказания первой помощи.
Кавернозная ангиома — наиболее опасная среди всех видов заболевания. Она представляет собой скопление сосудов в патологическом состоянии. Располагаться может в любом месте центральной нервной системы, в том числе в спинном мозге.
Другие названия патологии: кавернома, церебральная кавернозная мальформация или гемангиома пещеристого типа. В зависимости от длительности развития изменяют размеры. Кавернозная ангиома головного мозга достигает нескольких сантиметров в диаметре.
Как и все кровеносные сосуды внутренняя часть полости покрыта эндотелием.
Симптоматика заболевания полностью зависит от расположения в мозге. Так кавернозная ангиома левой височной доли нарушается память, ухудшается зрение и возможны проблемы с глазодвигательной функцией. Поражения других отделов приводят к эпилептическим припадкам, кровоизлияниям и мигреням.
Это морфологическое изменение сосудов головного мозга, кроме вен и артерий может затрагивать и микроциркуляторное русло. При этом мельчайшие венулы и артериолы начинают увеличиваться в размерах. Трудно находятся при обследованиях и практически не доставляют неудобств больному. Трансформаций в злокачественные опухоли не наблюдется.
Причины болезни
Венозная ангиома по данным статистики возникает во время натального периода развития. То есть в утробе матери. Только 1 пациент из 20 заболевает после рождения. Точной этиологии заболевания на данный момент не существует. Однако были определены факторы, которые способствуют заболеванию:
- Нарушения или морфологические изменения в натальном периоде развития сердечно-сосудистой системы плода из-за проблем со здоровьем матери, к которым относят: инфекционные заболевания, неправильный образ жизни и другие. Также, болезнь появляется из-за недостатка витаминов.
- Механические повреждения головы, особенно при прохождении по родовым путям.
- Заболевания инфекционной природы, которые приводят к осложнениям в возрасте до 6 лет.
- Появления патологических процессов или состояний части висцеральных органов, особенно печени, половых желез, органов желудочно-кишечного тракта. При циррозе часто наблюдаются такие проблемы.
Если заболевание было получено при внутриутробном развитии, то формирование наблюдается в первые 3 месяца развития.
Кавернозная ангиома является наследственно обусловленным заболеванием, которое передается в аутосомах при условии доминирования. Вероятность заболевания достигает 50%.
Новообразование может развиваться в единичном числе, с последующим развитием в течении жизни. Кроме врожденных кавернозных патологий существуют и спорадические, которые возникают по внешним факторам.
В группу риска попадают всё люди с нарушениями в работе сердечно-сосудистой системы, а также часто подвергающиеся высокому уровню нагрузок.
Симптомы недуга в зависимости от локализации
Как и все заболевания центральной нервной системы, топография патологического образования напрямую влияет на степень повреждений и клинические проявления. Поскольку головной мозг является наиболее энергозависимым органом, уровень васкуляризации достаточно высок. Поэтому выделяют несколько основных топографических областей, в которых может развиваться ангиома.
Инсульт мозжечка (мозжечковый инсульт): причины, симптомы, восстановление, прогноз
© А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа, специально для СосудИнфо.ру (об авторах)
Инсульт мозжечка встречается реже других форм цереброваскулярной патологии, но представляет существенную проблему ввиду недостаточной изученности и сложностей диагностики. Близость расположения ствола мозга и жизненно важных нервных центров делают эту локализацию инсультов очень опасной и требующей быстрой квалифицированной помощи.
Острые нарушения кровообращения в мозжечке составляют инфаркты (некроз) либо кровоизлияния, которые имеют схожие механизмы развития с другими формами внутримозговых инсультов, поэтому факторы риска и основные причины будут совпадать. Патология встречается у людей среднего и пожилого возраста, чаще обнаруживается среди мужчин.
На долю инфаркта мозжечка приходится около 1,5% всех внутримозговых некрозов, в то время как кровоизлияния составляют десятую часть всех гематом. Среди инсультов именно мозжечковой локализации примерно ¾ приходится на инфаркты. Смертность высока и в иных случаях превышает 30%.