Расширение межполушарной щели: норма и отклонения
Многие родители при рождении ребенка сталкиваются с таким понятием, как расширение межполушарной щели. В некоторых случаях подобное явление несет в себе показатели в пределах нормы, в других же необходимо медицинское вмешательство.
Чтобы попытаться разобраться, что же такое межполушарная щель и ее расширение, предлагаем ознакомиться с информацией ниже.
Межполушарная щель: что это такое?
Прежде чем углубляться в познания о таком явлении, необходимо сразу же выделить, что расширение межполушарной щели в пределах нормы не является какой-либо патологией, а считается лишь некоторой анатомической особенностью ребенка.
Итак, что же такое расширение межполушарной щели? Это состояние, при котором происходит увеличение, располагающееся между двух полушарий головного мозга ребенка, по-другому это еще называется дилатация. Такое явление можно встретить, как в роддоме, так и на 5 или 6 месяцев рождения.
Незначительная дилатация фрагментов левого бокового желудочка (двойные белые стрелки)
В медицинской практике дилатация может быть физиологичной и не требовать повышенного внимания, а также с отклонениями от нормальных показателей, т. е. свидетельствовать о скоплении жидкости между полушариями головного мозга.
Для того чтобы понять, что же такое норма, а где отклонение, существует специальные показатели, на которые опираются врачи при наблюдении ребенка. Но при этом всегда нужно помнить о том, что ситуации бывают разные, смотреть нужно всегда лишь на патологические клинические проявления, которые могут угрожать здоровью малыша, а также на результаты данных проведенной дополнительной диагностики.
Норма показателей межполушарной щели
| Возраст | Расширение межполушарной щели в пределах нормы (мм) |
| Новорожденный | 3-4 |
| 1 месяц | 3-4 |
| 3 месяца | 3-4 |
| 6 месяцев | 3-4 |
Именно на такие показали опираются врачи при диагностике.
Способ обследования
Для того чтобы определить, есть ли расширение межполушарной щели, проводится диагностика под названием нейросонография. Это новейший метод исследования, который проводится детям до 1 года рождения.
На этой диагностике хорошо видна эхографическая визуализация головного мозга, а само исследование делается при помощи УЗД-датчиков через естественные отверстия, а именно задний или передний родничок, височную область.
Нейросонография. Сканирование через большой родничок
Нейросонография может проводиться сразу в роддоме при осложненных родах. Показанием к исследованию считаются такие причины:
- асфиксия или гипоксия малыша;
- тяжелое родоразрешение с применением специальных лекарственных средств;
- экстренное или плановое кесарево сечение;
- резус-конфликт у матери и ребенка;
- недоношенная беременность;
- выпячивание или западение родничка;
- осложненная беременность (вирусные или инфекционные заболевания, хромосомные патологии и т. д.);
- родовая травма ребенка при рождении или занесении инфекции;
- по шкале Апгар ребенку было поставлено менее 7 баллов в родовом зале.
Помимо этого, нейсонография также делается в возрасте 1 месяца в рамках проведения скринингового обследования. Также подобное медицинское исследование проводится в возрасте 3 месяцев и 6.
Не нужно бояться этого исследования. Оно абсолютно безопасно для малыша и занимает всего около 10 минут времени. Диагностика осуществляется лишь квалифицированным специалистом, который сможет расшифровать полученные данные и в случае необходимости дать заключение о проведении дополнительных анализов.
При осуществлении процедуры малыш не испытывает каких-либо болезненных ощущений и не нуждается в дальнейшем восстановительном периоде. Поэтому родителям не нужно лишний раз беспокоиться по поводу назначенной диагностики.
Какая симптоматика может присутствовать?
Каждый ребенок индивидуален, и поэтому его развитие может происходить не так как у других детей.
Многие мамочки обращают внимание даже на незначительные симптомы и начинают паниковать. Однако стоит отметить ряд симптомов, которые могут присутствовать у детей в грудничковом возрасте:
- Ребенок гиперактивный и постоянно возбужденный.
- После каждого приема пищи мама замечает, что малыш срыгивает.
- В состоянии покоя или плача наблюдается дрожание подбородка.
- На коже присутствует мраморный рисунок, т. е. на белых кожных покровах отчетливо виднеются синенькие или красненькие полоски.
- Малыш таращит глаза либо же, наоборот, их закатывает.
- Ребенок очень чувствительный на перемены погоды.
- Кисты или стопы влажные даже при условии, что грудничка одели по погоде.
- Родничок выбухает, пульсирует, быстро или медленно зарастает.
- Тремор (дрожание рук).
- Малыш начинает сильно реагировать на изменяющиеся внешние условия или раздражители (сильный звук, яркий свет и т. д.).
- У ребенка нарушается сон, он часто просыпается с беспокойством ночью.
- Вы замечаете, что ребенок начал ходить на цыпочках и т. д.
В таком случае, безусловно, необходимо обратиться к детскому наблюдающему вас неврологу, который назначит пройти соответствующую диагностику. Но при этом, если показатели будут в пределах нормы или немного отклоняться в сторону патологии, необходимо просто наблюдать за малышом.
Делать это должен квалифицированный специалист. Запомните, ребенок имеет свойство расти и развиваться, а вместе с этим совершенствуется и головной мозг малыша.
В некоторых случаях лучше заменить врача на другого или пройти нескольких специалистов, чем слушать указания одного доктора, назначающего сильнодействующие препараты на основании лишь одного анализа или одного из вышеперечисленных симптомов.
Не нужно вовсе отказываться от медицинских услуг, нужно лишь найти толкового доктора, который сможет адекватно оценить состояние ребенка, а также дать свои рекомендации.
Что можно ожидать
Согласно медицинской статистике около 80% детей первого года жизни подвержены несуществующим неврологическим диагнозам, которые так сильно пугают родителей.
Если разбираться об этом по порядку, то можно выявить некоторую закономерность между устоявшимися принципами правильного развития и элементарного незнания некоторых особенностей детского организма.
В итоге, некомпетентность врачей, отсутствие должной диагностики и недооценка или переоценка имеющихся психоневрологических симптомов у малыша, становится причиной постановки самых страшных диагнозов.
К примеру, многие врачи при исследовании нейросонографии ставят диагноз патологическое расширение межполушарной щели, и как следствие внушают о внутричерепной гипертензии или по-другому повышенное внутричерепное давление (ВЧД) и других последствиях, хотя расширение межполушарной щели и внутричерепная гипертензия никак не связаны между собой.
На самом деле ВЧД – это тяжелая патология, которая требует повышенного внимания, и ставить диагноз на основании дилатации бессмысленно.
На внимание родителей, если вашему ребенку начнут ставить различные осложнения по результатам данных нейросонографии, обязательно требуйте дополнительной диагностики.
Если вам ставится межполушарная щель и ее расширение более нормы, вполне возможно, что при обследовании ребенок мог крутить головой либо же были некоторые неточности в исследовании.
В таком случае лучше лишний раз перестраховаться и пройти еще раз диагностику.
Лечение и дальнейшие действия
Прежде чем начинать лечение, необходимо убедиться в размерах межполушарной щели. Если присутствуют показания к проведению нейросонографии, врач проводит диагностику, смотрит присутствует ли межполушарная щель и измеряет ее размеры.
Если результаты данных, оцениваются, как норма, то такая легкая степень считается безопасной для малыша, и лечение в данном случае не требуется.
В других ситуациях, при скоплении жидкости между двумя полушариями мозга, может назначаться медикаментозная терапия:
- витамин Д при его недостатке в организме малыша;
- препараты, выводящие лишнюю жидкость;
- аспаркам, который препятствует выведению магния и калия из организма малыша;
- другие лекарственные средства.
В некоторых случаях врачи могут назначать массаж или электрофорез для исправления отклонения.
Итак, какой же можно подвести итог?
Если вам на нейросонографии ставят расширение межполушарной щели в пределах нормы или ее отклонение, здоровье вашего ребенка напрямую зависит от ваших дальнейших действий. Лучше всего в такой ситуации обратиться к другому специалисту, а если это будет необходимо, то и к третьему.
Нужно искать действительно высококвалифицированного доктора, который разбирается в детских неврологических симптомах и сможет дать адекватную характеристику того, что же нужно делать в такой ситуации.
При этом искать нужно не по рекламному ролику, где в красках описывается ученая степень и т. п.
, а именно по рекомендациям таких же родителей, которые адекватно оценивают степень образованности врача и как именно он смог им помочь.
Также лучше всего сделать повторную диагностику, т. к. не исключен вариант, что первое исследование было ошибочным. Третьей рекомендацией является того, что не нужно пичкать малыша сильнодействующими препаратами без особой необходимости. Если малыш хорошо себя чувствует, он здоров, хорошо питается и спит, то расширение межполушарной щели требует лишь наблюдения со стороны врача.
Не нужно лишний раз переживать и нервничать по этому поводу, самое главное в этой ситуации – это планово проходить все осмотры и реагировать лишь на конкретные симптомы. Берегите своих детей, ведь никто кроме вас о них не побеспокоится.
Нейросонография: нормы, расшифровка, таблица НСГ головного мозга в 1-3 месяца
Нейросонография (НСГ) – термин, применяемый к исследованию головного мозга ребенка раннего возраста: новорожденного и младенца до момента закрытия родничка посредством УЗИ.
Как процедура, нейросонография (УЗИ) — один из наиболее безопасных методов исследования, однако проводить его стоит строго по назначению врача, т.к. ультразвуковые волны могут оказывать тепловое воздействие на ткани организма.
На данный момент никаких негативных последствий у детей от процедуры нейросонографии не выявлено. Само обследование не занимает много времени и длится до 10 минут, при этом оно совершенно безболезненно. Своевременно проведенная нейросонография способна сохранить здоровье, а порой, и саму жизнь ребенку.
Показания к нейросонографии
Причины, требующие ультразвукового сканирования в роддоме, разнообразны. Основными из них являются:
- гипоксия плода;
- асфиксия новорожденных;
- тяжелые роды (ускоренные/затяжные, с применением средств родовспоможения);
- внутриутробная инфекция плода;
- родовые травмы новорожденных;
- инфекционные болезни матери в период вынашивания;
- резус-конфликт;
- кесарево сечение;
- обследование недоношенных новорожденных;
- обнаружение на УЗИ патологии плода во время беременности;
- менее 7 баллов по шкале Апгар в родзале;
- западание/выпячивание родничка у новорожденных детей;
- подозрение на хромосомные патологии (согласно скрининг-исследованию во время беременности).
Рождение ребенка методом кесарева сечения, несмотря на его распространенность, достаточно травматично для младенца. Поэтому малышей с таким анамнезом обязывают проходить НСГ для ранней диагностики возможной патологии
Показания к ультразвуковому исследованию в месячный срок:
- подозрение на ВЧД;
- врожденный синдром Аперта;
- при эпилептиформной активности (НСГ является дополнительным методом диагностики головы);
- признаки косоглазия и диагноза ДЦП;
- обхват головы не соответствует норме (симптомы гидроцефалии/водянки мозга);
- синдром гиперактивности;
- травмы в области головы ребенка;
- отставание в развитии психомоторики младенца;
- сепсис;
- ишемия головного мозга;
- инфекционные заболевания (менингит, энцефалит и т.п.);
- рахитичная форма тела и головы;
- нарушения ЦНС вследствие перенесенной вирусной инфекции;
- подозрение на новообразования (киста, опухоль);
- генетические аномалии развития;
- контроль за состоянием недоношенных малышей и др.
Помимо основных причин, представляющих собой серьезные патологические состояния, НСГ назначается в случае, когда повышенная температура у ребенка держится больше месяца и не имеет очевидных причин
Подготовка и способ проведения исследования
Предварительной подготовки нейросонография не требует. Младенец не должен быть голоден, испытывать жажды. Если грудничок заснул, будить его не нужно, это даже приветствуется: легче обеспечить неподвижность головы. Результаты нейросонографии выдаются через 1-2 минуты после завершения УЗИ.
С собой можно взять молочко для грудничка, пеленку, чтобы уложить новорожденного ребенка на кушетку. Перед процедурой НСГ не нужно накладывать кремы или мази на области родничка, даже если к этому есть показания. Это ухудшает контакт датчика с кожей, а также негативно влияет на визуализацию изучаемого органа.
Процедура ничем не отличается от проведения любого УЗИ. Новорожденного или грудничка укладывают на кушетку, место соприкосновения кожи с датчиком смазывают специальной гелевой субстанцией, после чего врач проводит нейросонорграфию.
Нормальные результаты НСГ и расшифровка
Расшифровка результатов диагностики заключается в описания определенных структур, их симметрии и эхогенности тканей. В норме у ребенка любого возраста структуры головного мозга должны быть симметричны, однородны, соответствующей эхогенности. В расшифровке нейросонографии врач описывает:
- симметрию мозговых структур – симметричны/асимметричны;
- визуализацию борозд и извилин (должны четко визуализироваться);
- состояние, форму и расположение мозжечковых структур (намета);
- состояние мозгового серпа (тонкая гиперэхогенная полоска);
- наличие/отсутствие жидкости в межполушарной щели (жидкость должна отсутствовать);
- однородность/неоднородность и симметрию/асимметрию желудочков;
- состояние мозжечкового намета (палатки);
- отсутствие/наличие образований (киста, опухоль, аномалия развития, изменение структуры мозгового вещества, гематома, жидкость и прочее);
- состояние сосудистых пучков (в норме они гиперэхогенны).
Таблица с нормативами показателей нейросонографии от 0 до 3-х месяцев:
| Боковые желудочки мозга | Передние рога – 2-4 мм. Затылочные рога – 10-15 мм.Тело – до 4 мм. | Передние рога – до 4 мм. Затылочные рога – до 15 мм.Тело – 2-4 мм. |
| III желудочек | 3-5 мм. | До 5 мм. |
| IV желудочек | До 4 мм. | До 4 мм. |
| Межполушарная щель | 3-4 мм. | 3-4 мм. |
| Большая цистерна | До 10 мм. | До 6 мм. |
| Субарахноидальное пространство | До 3 мм. | До 3 мм. |
Структуры не должны содержать включений (киста, опухоль, жидкость), ишемических очагов, гематом, аномалий развития и т.п. В расшифровке также присутствуют размеры описанных структур мозга. В возрасте 3-х месяцев врач уделяет больше внимания описанию тех показателей, которые в норме должны измениться.
Патологии, выявляемые с помощью нейросонографии
По результатам нейросонографии специалист может выявить возможные нарушения развития малыша, а также патологические процессы: новообразования, гематомы, кисты:
- Киста сосудистого сплетения (не требуют вмешательства, бессимптомна), обычно их бывает несколько. Это маленькие пузырьковые образования, в которых находится жидкость — ликвор. Саморассасываются.
- Кисты субэпендимальные. Образования, содержимым которых является жидкость. Возникают вследствие кровоизлияния, могут быть до- и послеродовыми. Такие кисты требуют наблюдения и, возможно, лечения, поскольку могут увеличиваться в размерах (вследствие неустранения вызвавших их причин, которыми могут быть кровоизлияние или ишемия).
- Киста арахноидальная (паутинной оболочки). Требуют лечения, наблюдения невропатолога и контроля. Располагаться могут в любом месте паутинной оболочки, могут расти, представляют собой полости, содержащие жидкость. Саморассасывания не происходит.
- Гидроцефалия/водянка мозга – поражение, в результате которого наблюдается расширение желудочков головного мозга, вследствие чего в них скапливается жидкость. Такое состояние требует лечения, наблюдения, контроля НСГ за течением заболевания.
- Ишемические поражения также требуют обязательной терапии и контрольных исследований в динамике с помощью НСГ.
- Гематомы мозговой ткани, кровоизлияния в пространство желудочков. Диагностируются у недоношенных детей. У доношенных – это тревожный симптом, требуют обязательного лечения, контроля и наблюдения.
- Гипертензионный синдром – это, фактически, повышение внутричерепного давления. Является очень тревожным признаком существенного смещения положения какого-либо полушария, как у недоношенных, так и у рожденных в срок малышей. Это происходит под воздействием чужеродных образований — кисты, опухоли, гематомы. Однако, в большинстве случаев, данный синдром связан с избыточным количеством накопленной жидкости (ликвора) в пространстве головного мозга.
При обнаружении при УЗИ какой-либо патологии стоит обратиться в специальные центры. Это поможет получить квалифицированную консультацию, поставить корректный диагноз и назначить корректную схему лечения ребенка.
Межполушарная щель: методы определения размера и цели процедуры

Специалисты под межполушарной щелью подразумевают промежуток между полушариями человеческого мозга. У новорожденных детей при своевременном развитии не возникает проблем с самочувствием и адаптацией к окружающему миру. Своевременная диагностика отклонений и грамотное лечение имеют огромное значение для малышей.
Маленьким пациентам на УЗИ часто проверяют размер межполушарной щели
Что такое межполушарная щель
В процессе изучения головного мозга ребенка с помощью УЗИ, томограммы, нейросографии специалисты могут обнаружить патологические изменения, также оцениваются параметры межполушарной щели. Промежуток не должен быть более 3 мм – это нормальная анатомическая характеристика ребенка.
У новорожденных детей промежуток между полушариями мозга способен превышать стандартные значения по следующим причинам:
- Накопление между полушариями жидкости.
- Болезнь женщины во время вынашивания ребенка.
- Родовспоможение путем кесарева сечения.
Как оценивается ее размер
Необходимо подчеркнуть, что расстояние между полушариями человеческого мозга, не превышающее нормативные значения, не относятся к патологии – это анатомическая характеристика конкретного ребенка.
Межполушарная щель может иметь разный размер
Для выявления отклонений по габаритам межполушарной щели выполняют нейросонографию. В процессе диагностики применяют УЗД-датчики, исследование осуществляется через височную область, передний или задний родничок. Современное диагностическое исследование показано детям, не достигшим годовалого возраста. Во время обследования четко отслеживается эхографическая визуализация мозга.
Как проводится процедура
Как только малыш достигает 1 месяца отроду в рамках скрининговой диагностики проводится эта процедура. Повторные обследования осуществляются в 3 и 6-месячаном возрасте.
Такой диагностической процедуры бояться не стоит. Для ребенка оно не представляет никакой опасности, по времени оно не занимает более 10 минут. Диагностическое обследование выполняет врач высшей квалификации, способный интерпретировать полученную информацию. В заключении при необходимости прописывается перечень дополнительных исследований.
Во время диагностики ребенок не подвергается неприятным или болезненным процедурам, в восстановлении после процедуры нет необходимости. Поэтому у родителей не должно возникать какого-либо беспокойства по поводу диагностического обследования.
Что указывает на отклонения
Если у ребенка появились следующие симптомы, незамедлительно обращайтесь к врачу:
- Беспокойный и кратковременный сон.
Говорить о проблемах может сильный плач и беспокойный сон
- Повышенное возбуждение.
- Резкие звуки провоцируют громкий плач или крик.
- При колебаниях атмосферного давления возникает беспокойство.
Увеличение межполушарного пространства – это один из возможных признаков серьезных отклонений. Во время диагностического обследования устанавливается связь между этим показателем и другими клиническими нервными проявлениями.
Какая тактика при отклонениях
Перед началом лечебных мероприятий, следует определить межполушарный промежуток. Если врач назначает нейросонографию, во время обследования должны быть установлены параметры межполушарной щели.
Лечение не назначается, если выявлены изолированное увеличение или незначительное расширение щели. Это состояние не представляет опасности для здоровья новорожденного. В иных ситуациях лечение назначается в обязательном порядке.
Из этого видео вы узнаете все о проведении УЗИ мозга у маленьких детей:
Если между полушариями мозга обнаруживается скопление жидкости, рекомендовано комплексное лечение следующими препаратами:
- При дефиците витамина D – витамин D
- Для восполнения Mg и K в организме – Аспаркам.
- Средство, предназначенное для вывода накопившейся жидкости.
Обратите внимание на тот факт, что увеличенная межполушарная щель не свидетельствует о наличие у новорожденного внутричерепной гипертензии.
Когда в процессе диагностики обнаруживается увеличенная межполушарная щель, а ребенок развивается в соответствии со своим возрастом, при этом проблемы со здоровьем отсутствуют, не следует паниковать и нервничать по этому поводу. В данной ситуации требуются своевременные плановые обследования у специалистов.
Помогла статья? Оцените её
Загрузка…
Класснуть
Запинить
Межполушарная щель: понятие, назначение, правила проведения диагностики, результаты, размеры расширения и возможные последствия
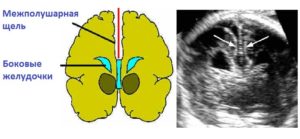
Организм новорожденного ребенка еще не совершенен. Он продолжает формироваться, и от того, насколько хорошо он адаптируется в новом мире, будет зависеть дальнейшее здоровье малыша.
Поэтому для родителей важно выявить существующие патологии на ранней стадии, чтобы вовремя попытаться их устранить.
Одним из недугов, относящихся к периоду младенчества, относится расширенная межполушарная щель.
Увеличение щели между полушариями и субарахноидального пространства у ребенка грудного возраста: причины
Межполушарная щель и субарахноидальное пространство могут расшириться по ряду существенных причин:
- Перенесенные беременной женщиной болезни, которые могут сказаться на развитии малыша.
- Проведение кесарева сечения.
- Наличие скопившейся жидкости между мозговыми полушариями.
Если были обнаружены патологические изменения, то врачи выбирают тактику наблюдения.
О щели между полушариями
Щель между полушариями должна присутствовать, но ее размеры не могут превышать 3 мм. Если она немного увеличена, то можно говорить об анатомических особенностях развития ребенка.
На заболевание указывает состояние, когда межполушарная щель расширена и заполнена жидкостью. Нередко при этом у младенца диагностируют такие заболевания, как рахит, гидроцефалия или внутричерепное давление.
Но на основе нейросонографии диагноз врачи не ставят, важна и клиническая картина. Данное состояние еще называют дилатацией.
Иногда аномалия выявляется сразу в роддоме, случается и так, что родители обнаруживают подозрительные симптомы уже к 5-6 месяцу жизни ребенка.
На осмотре новорожденного доктор задаст родителям вопросы такого плана:
- Каков сон малыша, сколько часов в день, какие интервалы бодрствования и т. д.
- Частота срыгивания.
- Спокоен ли ребенок, не наблюдается ли у него истерик, которые продолжаются более 5 минут.
- Вопросы относительно рефлексов малыша, как он реагирует на изменение температуры, на световые вспышки, громкие звуки.
- Осмотр врачом ребенка на присутствие рахита, на болезнь могут указывать увеличенный родничок, широкий лоб и гладкий затылок со стертыми волосиками.
Нейросонография позволяет выявить нарушения в работе мозга, но результаты этого исследования необходимо правильно расшифровать.
Врач также измеряет окружность головы, что дает возможность заподозрить гидроцефалию, окрас кожного покрова, наличие мраморного рисунка, проверяет родничок, глазки на отсутствие косоглазия или синдрома Грефе (при нем у ребенка так закатываются глаза, что виден белок).
В каких случаях необходима срочная консультация врача
К невропатологу нужно будет обратиться в скором времени, если у малыша присутствуют такие симптомы:
- плохой сон;
- если ребенок часто бывает сильно возбужденным;
- его пугают резкие звуки, что приводит к плачу или крику;
- сильная рвота фонтаном;
- появилось косоглазие или различные размеры зрачков;
- окружность головы увеличена больше нормы;
- выпячивание и медленное зарастание родничка;
- глаза навыкате или закатываются таким образом, что бывает виден только белок;
- судорожное состояние, либо регулярные подергивания в области подбородка, рук или ног;
- нередко идет кровь из носа;
- кожный мраморный рисунок;
- с изменением атмосферного давления ребенок становится беспокойным.
Увеличенная межполушарная щель у детей в этом случае требует определенного лечения.
Можно ли не лечить?
Если щель между полушариями мозга расширена незначительно, то это не требует лечения. Со временем все само собой придет в норму. Также терапия не понадобится, если расширенная межполушарная щель у ребенка — это единственный признак патологии, и малыша больше не беспокоят никакие симптомы. Многие врачи не считают это состояние болезнью, называя его анатомической особенностью.
Когда лечить?
Но зачастую расширение межполушарной щели сопровождается сопутствующими заболеваниями, в этом случае прописываются медикаменты для устранения этой патологии.
Так, при наличии рахита и проживании ребенка в зоне с малым количеством солнечного света будут назначены препараты с содержанием витамина Д.
Если выявлено внутричерепное давление, то назначают слабые мочегонные средства, что способствует быстрому оттоку жидкости из области полушарий. Понадобятся также препараты по типу «Аспаркама» или «Диакарба», в которых содержится калий, чтобы предотвратить гипокалиемию и гипомагниемию. Показателем здоровья малыша будет его хорошее самочувствие.
Если же присутствуют неврологические расстройства, то понадобится прием сосудистых медикаментов для улучшения мозгового кровообращения («Актовегин», «Цераксон») и успокоительные лекарства на ночь («Баю-Бай», «Формула сна», «Дормикинд»).
Межполушарная щель у грудничка: норма показателей, методы диагностики
Как уже было сказано, размеры щели не должны превышать 3 мм. Это норма межполушарной щели. Показатели от 3 до 4 мм сохраняются у ребенка до 6 месяцев.
Диагностировать заболевание у малышей до года затруднительно, так как многие методики для такого возраста не применяются. Самым информативным способом является нейросонография. Данная процедура появилась не так давно, лишь в 90-х годах прошлого столетия.
Нейросонография напоминает ультразвуковое исследование, благодаря существующим родничкам можно тщательнее изучить внутричерепное пространство. Датчики нужно сначала смазать специальным гелем, после чего приложить к мягким местам на голове грудничка.
Благодаря передаваемому ультразвуку, можно определить наличие или отсутствие патологии, а также выяснить, имеется ли межполушарная щель мозга.
Преимуществом этого исследования является его доступность, оно не требует предварительной подготовки, а главное, метод довольно-таки информативный.
Подготовка и способ проведения нейросонографии
Особой подготовки этот метод не требует. Во время проведения процедуры младенец должен быть сытым и не испытывать жажды. Если ребенок в это время уснул, то это даже приветствуется, так как необходимо, чтобы голова была неподвижна.
После того, как УЗИ головы младенца будет проведено, результат будет готов уже через 2 минуты.
Отправляясь на нейросонографию, не забудьте прихватить пеленку, чтобы подстелить ее под ребенка, а также бутылочку на случай затянувшейся процедуры. Перед походом на НСГ не смазывайте место родничка никакими кремами или мазями, даже если на это имеются показания. В противном случае датчик будет плохо контактировать с кожей, и ухудшится визуализация внутреннего изображения мозга.
Сама процедура в целом напоминает обычное УЗИ. Сначала малыша нужно уложить на кушетку, после этого датчик смазать гелем и начать сеанс нейросонографии.
Что такое субарахноидальное пространство
Субарахноидальное пространство – это полостное образование между оболочками головного и спинного мозга. Оно содержит два вида жидкости – ликвор и спинномозговую жидкость. Если говорить про ликвор, то в норме его содержится до 140 мл. Он истекает от четвертого желудочка головного мозга через специальные отверстия.
Расширение субарахноидальной области происходит одновременно с ростом головы. В некоторых случаях происходит выпячивание родничков, а срок их затягивания задерживается. При локальном расширении межполушарной щели у ребенка можно говорить о нарушении циркуляции ликвора. Но не стоит сильно переживать.
Бывает так, что ребенка увеличенное субарахноидальное пространство наряду с расширенной межполушарной щелью.
Порой такие отклонения не могут свидетельствовать о серьезном заболевании, просто мозг новорожденного активно развивается.
При сомнениях относительно поставленного диагноза нужно обратиться в другую клинику и провести повторное УЗИ, которое опровергнет или подтвердит наличие патологий.
Если даже диагноз расширенной межполушарной щели подтвердился, то чаще всего за ребенком показано наблюдение и регулярное обследование головного мозга.
Методы лечения и последствия
Лечение назначается в случае скопления жидкости в субарахноидальной полости.
Основу лечебных мероприятий составляют следующие действия:
- Назначение веществ, которые способствуют скорому выводу лишней жидкости из организма. Это необходимо, если в образовавшемся пространстве скапливается жидкость.
- Препараты с содержанием калия и магния. Чаще всего врачи назначают лекарство под названием «Аспаркам», он хорошо сочетается с диуретиками.
- Витамины группы В.
- При нехватке витамина Д в организме малыша, следует восполнить его при помощи лекарственных средств.
При явном увеличении субарахноидальной полости назначаются лечебные действия, которые прежде всего направлены на устранение основного заболевания.
Если врач утверждает, что такое состояние всегда сопровождается черепной гипертензией, то это не так. Для выявления этого заболевания понадобится дополнительное обследование. Порой ситуацию могут исправить массаж или электрофорез.
Если патология будет прогрессировать, это может привести к тяжелым последствиям. Велика вероятность задержки развития. Поэтому так важно как можно скорее начать лечение, если оно необходимо.
Заключение
Как утверждает доктор Комаровский, межполушарная щель, если она увеличена, не представляет большой опасности для ребенка. Только врач может определить, необходимо ли лечение новорожденному малышу.
Но даже в этом случае стоит пройти обследование повторно, так как нередко даже нейросонография может неверно определить расстояние между двумя долями мозга.
Например, если ребенок постоянно вертел головой при обследовании.
Грамотный специалист не будет назначать серьезные препараты младенцу, если у него нет сопутствующих симптомов. В этом случае ребенка постоянно наблюдают, регулярно обследуют и проводят осмотр у невропатолога.
Расширение межполушарной щели у грудничка
С приходом в нашу жизнь научного прогресса появляются все новые и новые методы исследования человеческого тела. Одним из таких исследований в младенчестве является нейросонография — изучение структур головного мозга с помощью ультразвука через незаросшие роднички.
Однако, глядя в лист описания результатов УЗИ, невольно пугаешься, видя массу незнакомых слов и стоящих рядом непонятных цифр.
Что они означают? Ответ может дать грамотный специалист при расшифровке результатов, а также врач невролог. Одним из показателей, который может насторожить, является расширение межполушарной щели у грудничка.
Насколько опасно это состояние и нужно ли его как-то лечить — давайте разберемся.
Причины увеличения щели
Итак, расширенная щель у грудничка, превышающая так называемую норму, может проявляться как наследственная особенность, передавшаяся от родителей или ближайших родственников.
Также она может возникать вследствие:
- гипоксии плода во время беременности;
- скопления жидкости между мозговыми полушариями;
- родовых травм, например, при кесаревом сечении или при ведении родов с применением акушерских пособий.
Нужно ли лечить
Зачастую расширения щели в легкой степени не нуждаются ни в каком лечении.
Советуем почитать:Киста у младенца в голове
Не проводится терапия и в случае, когда увеличение межполушарной щели у грудничка является единственным беспокоящим фактором.
При выявлении симптомов, сопутствующих клинической картине какого-либо заболевания, могут быть назначены различные группы лекарств.
Например, при признаках рахита и проживании новорожденного в климатической зоне, где мало света, назначается дополнительный прием витамина Д.
При симптомах развития внутричерепного давления назначают специальные легкие мочегонные препараты, способствующие оттоку жидкости из мозговых структур. Параллельно принимают Аспаркам или Диакарб (препараты калия), чтобы предотвратить развитие гипокалиемии и гипомагниемии.
Хорошее самочувствие ребенка — один из важнейших показателей его здоровья
Кроме того, невролог может посчитать необходимым прием сосудистых
препаратов, улучшающих мозговое кровообращение, и успокаивающего средства на ночь. Но это только, если есть тревожные признаки, свидетельствующие о неврологических расстройствах.
Стоит отметить, что сам по себе «плохой сон» у младенца лечится в первую очередь не лекарствами, а нормализацией режима дня.
Очень важно, чтобы ежедневно совершались прогулки на свежем воздухе, а в комнате, где спит ребенок, было прохладно и свежо.
Необходимо проанализировать, насколько спокойна атмосфера в доме: нет ли частых ссор, привычки громко слушать музыку или смотреть фильмы ужасов — все это может негативно влиять на психику младенца.
Итак, если в заключении УЗИ головного мозга отмечено, что межполушарная щель у ребенка увеличена, это всего лишь констатация факта, что она шире обычного. Диагноз конкретного заболевания ставится не только на основании нейросонографии, но и на основании конкретных жалоб, реальных изменений в поведении.
Причины и последствия возникновения дилатации боковых желудочков головного мозга у новорожденных

Дилатация боковых желудочков головного мозга у новорожденных – гипертрофия особых полостей, предназначенных для заполнения спинномозговой жидкостью, временным хранилищем которой они являются.
Ликвор (СМЖ) — специальная жидкая среда, в которую погружена центральная нервная система, выполняющая функции транспортировки необходимых веществ и удаления продуктов обмена и предохраняющая спинной и головной мозг от механических повреждений.
Специальных полостей (желудочков) у человека 4: парные боковые, третий и четвертый. Боковые, размещенные по обе стороны срединной линии головы ниже мозолистого тела, строго симметричны и состоят из тела, переднего, заднего и нижнего рогов.
Это две структуры, основной функцией которых является аккумуляция спинномозговой жидкости и ее транспортировка при помощи специальных структурных приспособлений.
Дилатация боковых желудочков головного мозга у новорожденных может быть вариантом нормы или следствием патологического нарушения оттока ликвора.
Патология или норма
Нормальный размер боковой полости обычно определяется в зависимости от линейных параметров черепа.
Существующая усредненная норма размеров тела и подразделов боковых желудочков новорожденного может рассматриваться только как относительный показатель и корректироваться в зависимости от индивидуальных параметров ребенка (рождение в срок или недоношенность, рост и вес малыша, наследственные параметры в строении и размерах, черепа). Существуют различные методики измерения параметров мозговых желудочков и способы визуализации их формы. Гиперразвитые (расширенные) желудочки головного мозга у грудничка – не всегда свидетельство наличия патологии. У недоношенных детей это довольно частое явление. Расширение полости не означает патологию развития и представляет собой симптом какого-либо заболевания, который может устраняться при соответствующем лечении.
Увеличение желудочков головного мозга у новорожденных, родившихся недоношенными, — это следствие недоразвития определенных параметров, потому что для этого не хватило времени. И при должном уходе через определенный срок такое явление выравнивается, если он не было вызвано наследственными аномалиями в строении определенных функционалий головного мозга.
Расширение боковых желудочков, не спровоцированное серьезными пороками или внешними патологическими причинами, обычно практически не влияет на общее развитие ребенка.
Расширение желудочков головного мозга у новорожденных, вызванное внутриутробными аномалиями или заболеваниями, нарушающими отток ликвора из полостей, обусловливает перманентный мониторинг и серьезную терапию.
Увеличение желудочков головного мозга у плода может быть выявлено еще во время внутриутробного исследования с помощью УЗИ, но при этом всегда возникают определенные сомнения, и УЗИ проводится повторно для подтверждения диагноза.
Но увеличенные желудочки головного мозга во внутриутробном развитии могут быть промежуточной стадией формирования черепа или обусловлены его необычным строением.
Относительной нормой считается и увеличение желудочков головного мозга у детей, переболевших рахитом, потому что оно проходит после излечения рахита.
Причины возникновения и вызываемые патологии
Причины увеличения желудочков головного мозга условно делятся на внутренние и внешние. Первые проявляются вследствие аномалий развития как результат наличествующих в организме патологических процессов, спровоцированных внешними негативными факторами. Анатомически желудочки головного мозга у ребенка могут подвергаться увеличению из-за следующих пороков:
- стеноза межжелудочковых отверстий или их атрезии;
- патологий строения сильвиевого водопровода (водопровода мозга);
- аномалии верхнего шейного отдела или оснований черепа;
- перенесенного воспаления мозговых оболочек.
Патологические причины расширения желудочков головного мозга у ребенка могут быть обусловлены как наследственными факторами, передаваемыми на хромосомном уровне, так и негативным протеканием беременности.
Современная медицина считает, что асимметрия боковых желудочков головного мозга, спровоцированная патологическим протеканием беременности, может быть следствием внутриутробной инфекции и септического осложнения, экстрагенитальных патологий матери и даже излишнего временного периода между отхождением вод и процессом родов.
Боковые желудочки головного мозга могут стать первопричиной появления серьезных заболеваний, если они расширены вследствие патологических поводов.
Патологии желудочков мозга могут появиться и вследствие приобретенных объемных образований: опухолей, кист, гемангиом и гематом. К приобретенным причинам проявления у новорождённых асимметрии относится и гидроцефалия. Она может возникнуть при 3 аномалиях, связанных с циркулированием ликвора:
- нарушении оттока, привычному ходу которого мешает препятствие;
- переизбытком воспроизводства спинномозговой жидкости;
- сбоем в равновесии между абсорбцией СМЖ и ее образованием.
Гидроцефалия головного мозга у новорожденного, возникшая после затруднения оттока ликвора, приводит к зрительному увеличению объема черепа, что происходит потому, что плотные связи у грудных детей образовались не между всеми сегментами костной структуры.
Внутриутробное возникновение гидроцефалии связывают с перенесенными инфекциями, генетикой и врожденными патологиями развития центральной нервной системы, у младенцев – с пороками развития спинного или головного мозга, опухолями, родовыми или перенесенными травмами.
Дилатация полостей головного мозга у новорожденных чаще всего связана с аномальной циркуляцией цереброспинальной жидкости, вызванной патологическими причинами.
Вентрикуломегалия, по мнению некоторых исследователей, – это самостоятельная патология, характерная наличием у младенца увеличенных боковых желудочков.
Однако и эта точка зрения связывает возникновение патологии с объективными пороками развития или с внешними негативными факторами, вследствие которых желудочковые полости расширены.
Вентрикуломегалия сама по себе не представляет большой опасности, но при определенных состояниях может стать поводом возникновения серьезных патологий.
Диагностика и исследования
Асимметрия желудочков головного мозга при первоначальной диагностике определяется измерением размеров боковых желудочков с помощью существующих специальных методик. Измеряются их глубина и величина полости прозрачной перегородки.
Полость располагается в третьем желудочке. Это дает возможность выявления нарушений, в силу действия которых расширяются полости.
К таким расстройствам относятся анатомические аномалии, нарушения ЦНС, избыточное воспроизводство ликвора или опухоли, последствия травматических повреждений.
Гидроцефалия, возникающая как следствие длительной компрессии ликвора на несформированные соединения костных структур, сначала не заметна, но может увеличиться и проявиться, если состояние боковых желудочков, не соответствующее норме, сразу не выявлено. Диагностика начинается с осмотра у невролога.
Собирается общий анамнез, измеряется голова малыша, проверяются сухожильные и мышечные рефлексы, тонус мышц. Нейросонография проводится через родничок. Это УЗИ, исследующее каждую полость головного мозга, возможно, пока родничок открыт. Но основной диагноз можно выставить только после проведения МРТ.
Магнитно-резонансная томография дает представление не только о размерах мозгового желудочка, но и о наличии или отсутствии посторонних образований; состоянии вен, артерий, сосудов, каналов.
КТ в отношении информативности уступает МРТ, но увеличивает общий объем информации и позволяет получить дополнительные сведения.
Иногда при таких исследованиях обнаруживается псевдокиста как возможный повод асимметрии или плохая проходимость ликвора.
Это заболевание в современных условиях легко поддается медикаментозному лечению, если диагностировано на ранней стадии, пока не начало расширяться.
Лечение дилатации боковых желудочков головного мозга осуществляется 2-мя путями — консервативным и оперативным — и определяется как причинами возникновения подобного явления, так и взглядом на возможные последствия. Чаще всего к оперативному лечению прибегают при анатомических патологиях или опухолях. При этом неважно, есть ли поражение обоих желудочков или не в норме только левый или правый.
Внимание, проявляемое неврологами к состоянию боковых желудочков мозга, особенно когда они имеют дело с детьми, связано с важной ролью, которую играет в организме спинномозговая жидкость. Желудочки — ее резервуары, выполняющие защитные и трофические функции.