Какой можно наркоз при синусовой брадикардии — анализы, вылечить, лечение, продукты

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
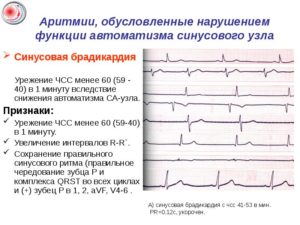
Синусовая брадикардия представляет собой состояние, при котором частота сердечных сокращений у взрослого человека не поднимается выше отметки 60 ударов в минуту, но не происходит нарушения их ритмичности. У детей от 1 года до 7 лет этот показатель составляет 70 ударов, а у новорожденных младенцев равен 100 ударам в минуту.
- Как возникает заболевание
- Факторы появления патологии
- Классификация заболевания
- Симптомы патологии
- Диагностические меры
- Первая помощь
- Как проводится лечение
Нельзя рассматривать синусовую брадикардию как самостоятельное заболевание. Это только симптом патологии сердечно-сосудистой системы. Перед назначением лечения следует выяснить причину возникновения.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Важно! Уменьшение частоты сердечных сокращений ниже нормы может наблюдаться у спящих людей или у спортсменов, миокард которых натренирован регулярными нагрузками.
Как возникает заболевание
Чтобы понять, что такое синусовая брадикардия, стоит знать механизм сердечных сокращений и причины, вызывающие их замедление.
В стенке правого предсердия имеется скопление нервных клеток, именуемое синусовым узлом. Именно в нем образуются спонтанные импульсы, заставляющие сокращаться миокард. Если они сильные и ритмичные, то частота ударов сердца в минуту составляет от 60 до 90.
Появление синусовой брадикардии обусловливается снижением количества импульсов.
В связи с этим замедляется скорость кровообращения, ко всем органам (в том числе к головному мозгу) начинает поступать меньше кислорода.
Развивается гипоксия (кислородное голодание), сопровождающаяся слабостью и общим недомоганием. Достаточно часто снижение сердечного ритма обусловлено повышением тонуса блуждающего нерва.
Симптомы:
- гипотония;
- появление холодного пота;
- усиление слюноотделения;
- ладони могут становиться холодными и влажными.
Дальнейшее прогрессирование синусовой брадикардии и снижение сердечных сокращений до показателей от 40 до 50 ударов в минуту приводит к серьезному нарушению кровообращения в головном мозге. У человека резко снижается работоспособность, сложно передвигаться и выполнять привычные действия.
Факторы появления патологии
Причины, провоцирующие брадикардию, медики разделяют на две большие группы — связанные с заболеваниями сердца и не связанные.
К внутрисердечным факторам относятся:
- инфаркт;
- повышение АД;
- мерцательная аритмия;
- миокардит;
- различные пороки сердца;
- ишемическая болезнь;
- дегенеративные изменения, происходящие в синусовом узле;
- атеросклероз коронарных сосудов.
Среди внесердечных причин синусовой брадикардии следует выделить следующие:
- инсульт, язва желудка, новообразования, воспаление органов ЦНС, вызывающих повышение тонуса блуждающего нерва;
- отравление фармакологическими средствами и другими нейротоксинами;
- чрезмерное потребление алкоголя;
- отравление при почечной или печеночной недостаточности;
- повышение внутричерепного давления в результате новообразования, отека, при менингите;
- инсульт;
- генетическая предрасположенность;
- голодание;
- вирусный гепатит;
- нарушение синтеза гормонов;
- некоторые инфекции;
- эндокринологические заболевания;
- излишний прием мочегонных препаратов, антагонистов кальция и других лекарственных средств.
Классификация заболевания
В зависимости от причин возникновения и проявления клинических симптомов различают несколько разновидностей брадикардии этого типа:
- Абсолютная форма имеет ярко выраженную симптоматику и не зависит от внешних факторов, которые со временем могут изменяться.
- Относительная форма зависит от внешних факторов и обязательно имеет причину возникновения в виде осложнений после болезни или травмы.
- Умеренная синусовая брадикардия чаще всего регистрируется у пациентов, страдающих нарушениями дыхательной функции.
- Экстракардиальная форма заболевания характерна для людей, страдающих от тяжелых патологий внутренних органов, которые не имеют отношения к сердечно-сосудистой системе.
- Токсическая и лекарственная форма наблюдается при отравлениях различными ядами или в результате чрезмерного потребления фармакологических препаратов.
- Физиологическая форма носит временный характер, наблюдается в период глубокого сна или при сильном переохлаждении.
- Отдельно называют идиопатическую брадикардию, причины возникновения которой до сих пор не установлены.
Симптомы патологии
Коварство брадикардии этого типа заключается в отсутствии симптомов, характерных именно для данной патологии. Достаточно долгое время болезнь может выражаться в виде:
- сонливости, вялости;
- частых головных болей;
- усталости.
Ее симптомы могут проявляться на фоне таких основных болезней, как стенокардия, неврозы, инфаркт и некоторые другие. Но и в этом случае брадикардия обнаруживается чаще всего случайно при осмотре у врача.
Поводом обращения к кардиологу чаще всего становятся симптомы, появляющиеся при сильном снижении частоты ударов сердца. К ним относятся:
- боль в груди;
- головокружение;
- потеря сознания;
- проблемы с концентрацией внимания;
- снижение памяти;
- болезненные ощущения в области живота;
- появление холодного пота на лбу и ладонях.
Физиологическая синусовая брадикардия на ЭКГ обнаруживается случайно во время прохождения планового осмотра, так как не имеет никаких признаков.
Диагностические меры
Предварительный диагноз синусовой брадикардии ставится на основании подсчета количества сердечных сокращений в минуту. Подтверждается результатами ЭКГ или холтеровского мониторирования, после чего специалист может назначить проведение дополнительных исследований, которые помогут установить окончательный диагноз и разработать необходимое лечение. К ним относятся:
- проба Ашнера, характеризующаяся снижением ЧСС после оказания давления на глазные яблоки;
- ортостатическая проба, при которой измеряется разница показателей сердечных сокращений у пациента в горизонтальном и вертикальном положении;
- нагрузочная велоэргометрия, позволяющая оценить учащение ЧСС при определенной нагрузке;
- УЗИ, на котором выявляются изменения размеров сердца, наличие дегенеративных изменений в миокарде;
- ЧПЭФИ, при котором пациенту через носовое отверстие в пищевод вводится электрод-зонд, позволяющий наиболее полно оценить состояние сердечно-сосудистой системы.
Последний метод применяют чаще всего для принятия решения о целесообразности проведения оперативного вмешательства.
Первая помощь
Так как приступы выраженной брадикардии нередко сопровождаются спонтанной потерей сознания, необходимо знать схему действий, которая поможет спасти человеку жизнь.
Первое правило оказания помощи — прекратить панику. Став свидетелем обморока, необходимо сразу позвонить и вызвать «Скорую помощь». По телефону следует кратко описать состояние пациента, указав наличие возможных травм, полученных при падении, или других угрожающих признаков (синюшность слизистых оболочек, судороги, непроизвольное мочеиспускание и т. д.).
Во время ожидания специалистов надо:
- уложить пациента на спину, расстегнув одежду, мешающую свободному притоку воздуха;
- определить наличие пульса и дыхательных движений;
- при их отсутствии провести непрямой массаж сердца и искусственное дыхание;
- при наличии признаков жизни сбрызнуть лицо прохладной водой или поднести к носу тампон, пропитанный нашатырным спиртом.
Если имеется возможность, то о случившемся следует сообщить близким людям пациента, указав, в какую больницу человек был госпитализирован.
Как проводится лечение
При отсутствии симптоматики лечение заболевания сводится к изменению рациона (сокращение употребления острой, жареной, сладкой и жирной пищи), витаминотерапии, пересмотру тяжести и количества физических нагрузок.
Наличие выраженных симптомов брадикардии требует медикаментозного лечения, а в тяжелых случаях — хирургического вмешательства, при котором пациенту вживляется электрокардиостимулятор.
Самолечение при данной патологии строго противопоказано, поэтому назначение лекарств, их дозировка и продолжительность курса терапии устанавливается только лечащим врачом.
Брадикардия и общий наркоз
Операция — большой стресс для организма и грозит многими осложнениями. В послеоперационный период часто развиваются болезни сердечно-сосудистой систем, в частности, брадикардия, и наркоз играет в этом решающую роль. В случае, когда без операции можно обойтись, врачи сопоставляют возможную пользу и сопутствующие риски.
Диагностика перед операцией у больных с патологиями сердца
Для оперативного вмешательства существуют относительные и абсолютные показатели. При относительных улучшения состояния здоровья можно добиться медикаментозным лечением или заболевание не угрожает жизни.
При абсолютных без вмешательства хирурга пациенту грозит летальный исход. Также относительными и абсолютными бывают противопоказания к операции.
Врач должен собрать всю необходимую информацию о состоянии больного, оценить соотношение риска и предполагаемой пользы и принять решение.
Для пациентов с заболеваниями сердечно-сосудистой системы обязателен контроль за артериальным давлением и пульсом.
Если операция плановая и не относится к разряду ургентных, важно заранее подготовиться: отказаться от курения и алкоголя, пройти курс лечения при наличии хронических заболеваний, нормализовать вес.
Чтобы застраховаться от возможных негативных последствий наркоза, перед хирургическим вмешательством нужно проконсультироваться с терапевтом и пройти ряд исследований:
- анализ на группу крови и резус-фактор;
- общий и биохимический анализ крови;
- общий анализ мочи;
- коагулограмма;
- ЭКГ.
Брадикардия может быть легкой, умеренной или выраженной. При легкой брадикардии сердце бьется с частотой 50—60 уд./мин., при умеренной — 40—50, а при выраженной — меньше 40 уд./мин. Обычно легкая и умеренная степень не представляют опасности при введении наркоза, но если пульс упал ниже 40 ударов, понадобятся дополнительные препараты. Чаще всего назначают «Атропин».
Медикаментозная подготовка к наркозу
Учитывая сердечно-сосудистые заболевания пациента, во время наркоза вводят лекарства стабилизирующие сердечный ритм.
Для подготовки к операции проводится так называемая премедикация. Это прием препаратов, назначенных врачом, для подготовки к наркозу.
Могут назначаться антигистаминные, снотворные, обезболивающие препараты. Лекарства от брадикардии, которые пациент принимал до хирургического вмешательства, обычно не отменяют, поскольку это может вызвать скачки давления, дополнительную нагрузку на сосуды и ухудшить общую картину болезни.
В частности, антиангинальные препараты принимают вплоть до операции. Вместо гликозидов, которые заранее отменяют, врач будет вводить через вену препараты для поддержки сократительной способности миокарда. Вместо антикоагулянтов непрямого действия, назначают прямые.
Если медикаменты не позволяют выровнять ритм, устанавливают временный водитель ритма.
Особенности выбора препарата для наркоза при брадикардии
Анестезиолог заранее проводит беседу с больным и на основании многих факторов определяет, какие препараты нужны для премедикации, какая анестезия будет проводиться.
Когда общий наркоз угрожает жизни, предпочтение отдается местному. Общий наркоз позволяет проводить длительные тяжелые операции, но организм не всегда может справиться с действием применяемых медикаментов.
В таблице указаны разновидности анестезии и используемые препараты.
| Вид анестезии | Разновидность | Область применения | Лекарственные препараты |
| Местная | Аппликационная |
|
|
| Инфильтрационная |
|
| |
| Проводниковая |
|
| |
| Спинальная |
|
| |
| Эпидуральная |
| ||
| Общая | Мононаркоз |
| |
| Смешанный наркоз |
| ||
| Комбинированный наркоз |
Брадикардия во время и после операции
Во время операции брадикардию может вызывать гипоксия из-за длительной интубации или неправильной вентиляции легких. Она может быть следствием неправильно подобранных средств наркоза или передозировки наркотика. Чтобы исправить ситуацию, снижают дозу наркотического средства и применяют медикаменты хининового ряда. Также нужно устранить гипоксию.
Согласно статистическим данным, около 18% пациентов, перенесших хирургическое вмешательство, страдают от сопутствующих осложнений, одним из них является брадикардия. При этом может понадобиться установка кардиостимулятора.
Опасность осложнений со стороны сердечно-сосудистой системы заключается в том, что они, как правило, проявляются не сразу. Для минимизации рисков важно следовать советам врачей при подготовке к операции и в послеоперационный период.
Важно соблюдать режим питания, включающий много фруктов, овощей и сухофруктов. Также назначают гепатопротекторы.
Наркоз при аритмии сердца: как проводится анестезия?
Оперативное вмешательство в систему жизнедеятельности организма всегда влечет за собой серьезные последствия. Процедура введения наркоза не отличается болезненностью, однако сопровождается рисками при аритмии сердца. Перед операцией врачи обязательно собирают информацию о диагнозе больного, чтобы тщательно продумать процедуру анестезии.
Воздействие наркоза на сердечно-сосудистую систему
Согласно статистике, имеющие патологии сердечно-сосудистой системы люди в большинстве своем переносят наркоз положительно. Основополагающую роль играет выбор анестезиолога, который сможет правильно справиться со своей работой.
Влияние наркоза на сердце и сосуды уже давно рассмотрено учеными: анестезия по-разному переносится людьми с индивидуальными физиологическими особенностями. Например, некоторые пациенты чувствуют себя удовлетворительно после операции и пробуждения, а другие отходят от наркоза на протяжении полугода.
Любые сердечные проблемы подвергают человека опасности при введении анестезии, но особое внимание уделяется такому явлению, как аритмия.
В зависимости от разновидности аритмии, перед операцией врач проводит все необходимые обследования и индивидуально подбирает препарат для наркоза в зависимости от вида аритмии и степени тяжести имеющейся патологии.
После оперативного вмешательства компоненты вещества выводятся из организма на протяжении 24 часов. Именно тогда они перестают оказывать воздействие на миокард. Риск осложнений наиболее вероятен не от самой анестезии, а от трудностей во время хирургического вмешательства.
Риски применения анестезии при сердечно-сосудистых заболеваниях
Любые средства для наркоза оказывают влияние на работу сердца и сердечно-сосудистой системы в целом. В зависимости от типа сердечного нарушения, врачи присваивают каждой группе риска индексный балл. Суммируя эти баллы, доктора делают вывод, какой препарат для наркоза назначить и какой тип анестезии выбрать.
В группу риска при использовании наркоза входят такие патологии сердечно-сосудистой системы:
Кроме указанных групп риска, отдельно стоит выделить пациентов с сопутствующими хроническими заболеваниями, а также пожилых людей. Например, при тахикардии допускается общий наркоз, однако перед операцией врач обязан собрать все данные и отрегулировать сердечный ритм пациента. Тахикардия также нередко возникает как осложнение после наркоза.
При брадикардии наркоз противопоказан только в том случае, если частота сокращений сердца составляет менее 40 ударов в минуту. В данном случае существует огромный риск остановки сердца и летального исхода. Врач назначает лекарственную терапию, а после успешного лечения проводится операция под анестезией.
Низкое давление также не является противопоказанием, хоть входит в группу риска. Показатели отлично регулируются во время операции с помощью инфузионной терапии и контролируются врачом на протяжении всей процедуры. Высокое давление при срочных операциях поддается контролю, а при плановых вмешательствах назначается терапия с целью понизить показатели.
Если больной менее полугода назад перенес инфаркт, решение о наркозе будет отрицательным, но при срочных вмешательствах такой вид обезболивания допускается. Такая же ситуация обстоит в случае с инсультом.
Правила применения анестезии при аритмии сердца
При диагностированной аритмии риск введения наркоза перед операцией повышается вдвое. Если оперативное вмешательство является срочным и не терпит отлагательств, врач обязан провести все необходимые мероприятия: подготовить пациента, собрать данные о его диагнозе, оценить риск осложнений.
После этого производят введение наркоза с применением определенных препаратов. По окончании операции пациент проходит реабилитационный период.
Подготовительный этап
Перед тем, как провести оперативное вмешательство, у больного с аритмией берут все необходимые анализы и осуществляют ряд исследований:
- Электрокардиограмма сердца. Выявление патологических изменений на ЭКГ напрямую влияет на выбор препарата. Мерцательная аритмия – один из важнейших показателей к этому исследованию, оказывающему влияние на окончательное решение анестезиолога.
- Анализ на группу крови и резус-фактор. Данные необходимы в случае непредвиденных обстоятельств для донорства.
- Общий и химический анализ крови. В ходе исследования определяется уровень белка, билирубина, холестерина и других показателей.
- Коагулограмма. Анализ свертываемости крови поможет избежать осложнений при кровопотере.
- Рентген грудной клетки. Исследование позволяет исключить туберкулез и развитие патологий легких.
Анализы крови должны быть сделаны не ранее чем за 1-2 недели до операции. Электрокардиограмму и рентген необходимо сделать за 1 месяц до операции – тогда будет возможность провести требуемую лекарственную терапию.
Подготовка пациента с аритмией к операции также включает полный отказ от курения и алкоголя, прохождение курса лечения хронических болезней и нормализацию веса.
Кроме того, проводится премедикация – медикаментозная подготовка к вмешательству.
Особенности введения наркоза при аритмии
Перед введением препарата врач должен провести беседу с пациентом, чтобы выяснить, нет ли у него противопоказаний к тому или иному анестезиологическому препарату. В ходе этой беседы, а также на основе собранных данных анестезиолог окончательно определяется с выбором препарата и типом наркоза.
Введение происходит так:
- наркоз вводится в организм пациента с помощью катетера, иногда вместо него используют ингаляционную маску;
- на протяжении всей операции анестезия поступает в кровь, обеспечивая больному крепкий сон;
- при аритмии пациенту перед операцией вводят специальные лекарства, позволяющие нормализовать работу сердца и стабилизировать давление;
- врачи тщательно следят за всеми показателями работы сердца во время оперативного вмешательства.
При соблюдении всех условий работы анестезиологом и хирургами состояние пациента будет находиться под постоянным наблюдением, что минимизирует риски осложнений.
В зависимости от типа анестезии, будут применяться разные препараты:
- Общая анестезия. При проведении кратковременных операций у больных с аритмией используют мононаркоз, который подразумевает введение одного препарата. Зачастую врачи применяют «Кетамин». Также для больных аритмией используют 1% раствор «Гексенала» и натрия тиопентал. Для профилактики брадикардии дополнительно вводят атропин.
- Местная анестезия. Во время несложных хирургических вмешательств (например, в стоматологии) используют аппликационную анестезию с введением препаратов «Лидокаин», «Камистад». В челюстно-лицевой хирургии применяется «Новокаин», а при введении проводникового местного наркоза нередко используют «Тримекаин». При родах, а также операциях на ногах или позвоночнике применяется эпидуральная и спинальная анестезия. В этом случае используют препараты «Мепивакаин» и «Ропивакаин».
При длительных хирургических вмешательствах используют смешанный и комбинированный наркоз с применением барбитуратов, транквилизаторов, нейролептиков, холинолитических средств.
Чтобы предотвратить последствия наркоза, при появлении неприятных симптомов после операции (головокружения, чувства тяжести в сердце) стоит срочно обратиться к врачу. Повлиять на работу сердца может лишь интранаркозное осложнение: нарушение ритма дыхания и кровоснабжения в процессе операции.
Во время реабилитационного периода стоит придерживаться следующих правил:
- нормализация режима сна;
- достаточное количество отдыха;
- прогулки на свежем воздухе;
- здоровое питание.
Анестезия при аритмии не противопоказана, однако требует особого внимания со стороны анестезиолога в подборе препарата с учетом вида и степени тяжести патологии. Соблюдая рекомендации врачей, можно существенно предотвратить осложнения после использования наркоза с аритмией в анамнезе.
Лечение синусовой брадикардии
Редкий пульс часто наблюдается у клинически здоровых людей, но в некоторых случаях это состояние представляет угрозу человеческой жизни. Для предупреждения осложнений нужно проводить своевременное лечение синусовой брадикардии и подобным формам нарушения ритма.
Во время сна, в спокойном состоянии, у людей физически натренированных часто наблюдается брадикардия — урежение сердечного ритма, когда пульс снижается ниже возрастной нормы (у взрослых это ниже 60 ударов за минуту).
Подобное состояние считается физиологическим, поскольку оно не вызывает нарушений со стороны работы сердечно-сосудистой системы.
Если же на фоне урежения сердцебиения появляется дискомфорт в области груди, ощущается головокружение или наблюдаются полуобморочные состояния, тогда говорят о патологической брадикардии.
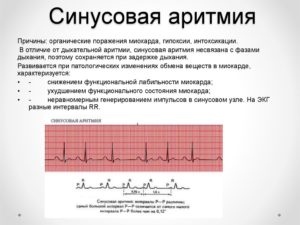
Синусовая брадикардия является результатом снижения автоматизма синусового узла либо развития сердечных блокад на фоне экстракардиальных или интракардиальных заболеваний.
Опасность патологической брадиаритмии заключается в том, что сердце перестает должным образом кровоснабжать органы и ткани. Особенно к нарушению ритма чувствителен головной мозг, поэтому при наблюдении признаков аритмии следует вовремя начать принимать лекарства и препараты для лечения синусовой брадикардии. Тогда максимально быстро наступит выздоровление.
Факты о сердце. Брадикардия
Общие рекомендации
Среди всех аритмия синусовая брадикардия, пожалуй, лучше всего корректируется общими рекомендациями. При отсутствии расстройства гемодинамики бывает достаточно выполнять ниже перечисленные советы, чтобы наладить сердечную деятельность.
- Режим дня должен быть с дозированной физической нагрузкой и полноценным отдыхом.
- Стрессы должны быть сведены к минимуму, для чего полезно заниматься во время возбуждения аутотренингом.
- Коррекция питания позволит насытить организм необходимыми питательными веществами.
Из рациона следует убрать легкие углеводы и больше употреблять витаминизированные продукты.
- Курение очень вредно для сердца и всего организма в целом, поэтому от этой привычки важно отказаться.
- Для лучшего контроля состояния следует вести дневник артериального давления и ЧСС.
- Сердцу полезны ежедневные прогулки, поэтому их обязательно нужно включить в ежедневный распорядок.
Первая помощь при синусовой брадикардии
Во время резкого снижения частоты сердечных сокращений человек очень близко находится к обморочному состоянию, именно поэтому в такой ситуации стоит действовать быстро и правильно. Важно выполнить следующие действия:
- Больного укладывают на ровную поверхность, после чего под ноги кладут валик или подушку.
- Вызывается бригада скорой помощи.
- Лицо можно обтереть мокрым полотенцем, а если человек находится без сознания, нужно похлопать его по щекам, чтобы привести в чувство. Нашатырный спирт стоит использовать с особой осторожностью, поскольку ситуация может только ухудшиться (есть риск возникновения бронхоспазма или остановки дыхания).
- При возможности человека нужно укрыть одеялом или теплыми грелками, особенно если не получается его привести в чувство при бессознательном состоянии.
- В случае наличия ранее назначенных врачом препаратов нужно дать их выпить больному.
- Измеряется пульс у больного, для чего на запястье прощупывается лучевая артерия. При слабом пульсе ЧСС можно посчитать на сонной артерии.
- Врачам из бригады скорой помощи подробно описываются все выполненные действия.
Медикаментозное лечение синусовой брадикардии
Выраженная клиника является прямым показанием к проведению медикаментозного лечения синусовой брадикардии. При обмороке человека на фоне сниженного сердцебиения (в районе 50-30 ударов в минуту у взрослого) используются следующие препараты:
- Атропин — вводится внутривенно с периодичностью через три часа.
- Алупент — разводится в изотоническом растворе и вводится внутривенно капельно.
- Изопротеренол — внутривенное введение капельно.
- Изадрин — используется с глюкозным раствором.
- Эфедрин гидрохлорид — применяется в случае непереносимости атропина или изадрина.
Введение атропина не целесообразно при ранее проведенной пересадке сердца. Более того, может развиться парадоксальный блок атриовентрикулярного узла.
Госпитализация больного на брадикардию проводится в случае первичного острого развития патологии. В больнице определяется причина, вызвавшая нарушение ритма, после чего подбирается тактика лечения.
- Если брадиаритмия связана со старением организма, тогда проводится электрокардиостимуляция.
- В случае неэффективности ранее назначаемых препаратов рассматривается вопрос об имплантации кардиостимулятора.
- В обязательном порядке проводится консультация кардиолога, особенно при наличии в анамнезе обморочных состояний, которые повышают риск остановки сердца.
Важно оценить риск развития асистолии, то есть остановки сердца. Для этого больному с отсутствием нарушений гемодинамики должно быть выдано хотя бы одно из следующих заключений:
- В недавнем времени уже наблюдалась асистолия.
- Определяется полная поперечная блокада с расширенным желудочковым комплексом.
- Имеется блокада АВ узла второй степени Мобитц II с расширенным желудочковым комплексом.
- Желудочковая деятельность прекращалась на 3 секунды и более.
Если у больного желудочковый комплекс не расширен, даже при полной блокаде зачастую отказываются от кардиостимуляции, поскольку такие больные положительно реагируют на введение атропина.
При наличии риска развития асистолии больного отправляют в отдел реанимации либо вызывают специалиста для выполнения стимуляции сердца.
Хирургическое лечение синусовой брадикардии
У некоторых больных наблюдается злокачественное течение синусовой брадикардии, которое в любой момент угрожает остановкой сердца. В таких случаях рассматривается вариант имплантации кардиостимулятора.
Прямые показания к хирургическому лечению синусовой брадикардии:
- Синдром слабости синусового узла.
- Аритмическое нарушение ритма сердца.
- Блокада атриовентрикулярного узла.
Установка ЭКС (электрокардиостимулятора)
Оперативное вмешательство представляет собой малоинвазивную хирургическую процедуру, которая зачастую проводится без общего наркоза, а под местной анестезией. Имплантируют прибор чаще всего слева, хотя в некоторых случаях выбирают правую сторону (при наличии рубцов на коже или личном предпочтении пациента).
Кардиостимулятор устанавливается под большую грудную мышцу и к нему подводят электроды, находящиеся с другой стороны в камерах сердца. Далее проверяются параметры работы устройства, после чего оно фиксируется к окружающим тканям. Больные после имплантации могут начинать передвигаться на следующий день.
Выписка при отсутствии осложнений также проводится очень быстро.
Лечение синусовой брадикардии народными средствами
К медикаментозной терапии синусовой брадикардии полезно подключать народные методы лечения. Например, при невыраженной клинике часто используют:
- Препараты красавки — комбинированные лекарства беллатаминал, ленбирен, солутан, таблетированные формы бекарбон, бесалол, бепасал, беллалгин, также используется лист растения для приготовления экстрактов, настоек.
- Экстракт элеутерококка, женьшеня — дозировка должна подбираться врачом согласно индивидуальным особенностям пациента.
Дополнительно с целью противорецидивного лечения используются следующие народные рецепты:
- Редька с медом — берется овощ и для закладки меда срезается верхушка, вырезается сердцевина. Медом заполняется вся полость, закрывается сверху верхушкой и оставляется в таком состоянии на ночь. На утро ⅓ образовавшегося сока принимают натощак, остальные две части в обед и вечером.
- Грецкие орехи — являются уникальным лекарством от многих сердечно-сосудистых заболеваний. Для лечения синусовой брадикардии народными средствами берут пол килограмма чистых ядер, добавляют к ним стакан сахара (лучше — меда) и столько же масла из кунжута. Далее разрезаются четыре лимона на четыре части и заливаются литром кипятка. Все смешивается и принимается за полчаса до еды по столовой ложке трижды в день.
- Сосновые побеги — из молоденьких верхушек сосновых веток готовят спиртовую настойку. Для этого берут 70 побегов, которые заливают 300 мл спирта и настаивают 10 дней под действием солнечных лучей. На один раз принимают 20 капель.
Брадикардия и лечение
Лечение синусовой брадикардии у детей
В детском возрасте также устанавливается диагноз синусовой тахикардии, но в отличие от взрослых ЧСС детей в районе 70-80 ударов в минуту уже считается брадиармитией. В других аспектах (протекание болезни, клинические проявления, лечение) брадикардия у детей мало чем отличается от таковой, развивающаяся у взрослых.
При определении у ребенка синусовой брадикардии назначаются препараты со следующей целью:
- улучшить углеводный обмен;
- поддержать нормальный баланс электролитов;
- активизировать насыщение головного мозга кислородом.
Для этого используются витаминные и минеральные комплексы, создаются благоприятные условия для отдыха и учебы ребенка, проводятся физиотерапевтические процедуры, которые показаны при его состоянии.
Важно определить причину, по которой возникает брадикардия, и если она существенно не влияет на состояние детского организма, тогда брадикардия не будет представлять угрозы здоровью ребенка и специфическое лечение не требуется.
Рацион питания при сердечно-сосудистых заболеваниях имеется важное значение.
С помощью включения не слишком дорогостоящих продуктов в виде овощей, фруктов, нежирных сортов рыбы, морской капусты можно значительно улучшить самочувствие больного.
Особенно важен положительный настрой, поскольку лекарства лучше воспринимаются именно на волне позитива. Тем более, кардиологи часто отмечают, что у ребенка не усложненная брадикардия проходит с возрастом.
Брадикардия. Что это? Что делать? Советы родителям.
Лечение брадикардии у плода
Современная медицина позволяет оценить состояние малыша во время внутриутробного развития. Одним из важных показателей этой оценки является частота сердечных сокращений. В норме у плода она составляет 120-150 ударов в минуту.
В некоторых, не опасных состояниях, ЧСС может снижаться до 110 уд/мин, но при определении 80-90 уд/мин врачи проводят безотлагательное лечение плода, поскольку малышу грозит нарушение развитие на ранних сроках беременности или повреждение центральной нервной системы на поздних.
В тяжелых случаях происходит внутриутробная гибель ребенка.
Лечение брадикардии у плода проводится посредством приема матерью нужных лекарств. Система общего кровообращения доставляет лекарственные вещества к ребенку. Дополнительно улучшается маточно-плацентарное кровообращение.
Во время выбора лекарств учитываются следующие моменты:
- какой тип брадикардии развился у плода;
- насколько выражено нарушение сердечной деятельности;
- на каком сроке беременности находится женщина
Женщин с внутриутробной гипоксией плода обязательно госпитализируют и назначают лекарства внутривенно капельно. Это может быть кокарбоксилаза, глюконат кальция, гидрокарбонат натрия, глюкоза с аскорбиновой кислотой. Также полезно проведение оксигенотерапии посредством кислородных масок.
В некоторых случаях во время родов определяется брадикардия у плода. Для предотвращения осложнений сразу после рождения малышу вводится атропин.
Лечение синусовой брадикардии при беременности
Легкие степени аритмии не нуждаются в специфическом лечении. Беременной женщине достаточно придерживаться общих рекомендаций и выполнять советы врача, чтобы улучшить свое состояние. Если наблюдается нарушение дыхания, головокружение, беспокойство и дело доходит до обморока, тогда принимаются нужные меры по предотвращению прогрессирования брадикардии.
Важно знать, что все антиаритмические препараты проходят гемато-плацентарный барьер, при этом к препаратам с наименьшей фетотоксичностью относится лидокаин, этацизин, ацебутолол, соталол.
По жизненным показаниям, когда другие препараты не помогают, может назначаться атенолол, фенитоин, амиодарон, хотя по результатам исследований они расцениваются как опасные для плода.
Тактика назначения антиаритмических препаратов при беременности:
- лекарство должно подбираться с наименьшим вредом для матери и ребенка;
- дозы должны назначаться минимальные из эффективных;
- лучше не принимать сразу несколько аритмиков;
- длительная терапия должна сопровождаться пересмотром показаний и регулярной коррекцией доз.
В некоторых случаях может проводится срочная имплантация электрокардиостимулятора. Подобное случается при определении ЧСС менее 40 ударов в минуту, наличии в анамнезе полуобморочных и обморочных состояний, а также возникновении выраженной клиники приступа Морганьи-Эдемс-Стокса.
Если у женщины определяется врожденная атриовентрикулярная блокада третьей степени с бессимптомным течением, тогда беременность не противопоказана.
Жить Здорово! Слабость синусового узла
Существующие сегодня способы лечения синусовой брадикардии позволяют довольно быстро избавиться от мучительных приступов “замирания сердца”. При этом большая часть проявлений этой формы аритмии не требует специфического лечения.
Поэтому даже беременным женщинам с некоторыми врожденными нарушениями проводимости вполне по силам насладиться прелестями материнства. Единственное, стоит безотлагательно обращаться к врачу при определении ЧСС у взрослых от 40 ударов и ниже, а у детей от 70 ударов и ниже.
Также экстренной помощи требуют полуобморочные и обморочные состояния, указывающие на острое нарушение сердечной деятельности.
Анестезия при аритмиях: причины заболевания, классификвация, предотвращение последствий
Болезни, связанные с сердечной работой, вызывают у больного повышенное чувство беспокойства за собственное состояние. Сердце главный элемент человеческого организма, от которого во многом зависит работоспособность остальных органов и систем человеческого тела. Среди заболеваний сердца часто диагностируется такое явление, как аритмия.
Развитие недуга происходит ввиду того, что сердечная мышца получает органическое повреждение, провоцируя нарушение стабильности работы органа. Сбои случаются в частоте, ритмичности и силе ударов сердца.
У больных наблюдается неправильная работа миокард, а именно его неравномерное сжимание, а также иные проявления, связанные с нарушениями в сердечном ритме.
В таком состоянии пациента проведение хирургического вмешательства с применением анестезии сопряжено с некоторыми рисками.
Факторы, влияющие на развитие аритмии
На нормальное функционирование сердца и сосудов влияют разные факторы. Стать «спусковым крючком» для начала заболевания могут как патологии иных органов организма и систем его жизнеобеспечения, так и воздействия извне, в том числе и несоблюдение правильного образа жизни.
К основным причинам относят:
- Аритмия сердца может развиться под влиянием экстракардиальных факторов. К этой группе относят повышенные эмоциональные и физические нагрузки, действие различных лекарственных средств, влияющих на работу сердца, а, кроме того, наличие у пациента вредных привычек. Помимо этого, недуг может быть спровоцирован укусами насекомых, травмами, предрасположенностью на генном уровне, обезвоживанием, поражениями ЦНС.
- Выделяют несколько кардиальных причин, к которым относятся гипертензия, ишемическое заболевание сердца, сердечная недостаточность. Помимо этого, повлиять могут и возрастные изменения, а также может дать такой отрицательный результат анестезия при проведении операций и диагностик на сердце. В группе риска находятся люди с пороками сердца, инфекционным и неинфекционным миокардитом.
- В случаях когда аритмия сердца развивается без выявления причин ее спровоцировавших, говорят о проявлении идиопатических факторов.
При проявлении любого из признаков нарушения в работе сердечно-сосудистой системы необходимо сразу же обращаться за помощью к медицинскому специалисту, способному определить источник недуга и назначить соответственные мероприятия по его устранению. Нельзя пропускать подобные тревожные звоночки от собственного организма.
Классификация аритмий
Если рассматривать клиническое проявление нарушений сердечной деятельности при аритмиях, то можно выявить их постоянный и переходящий характер. Существует острая и хроническая форма болезни. По симптоматике и протеканию заболевания в медицине принято выделять несколько основных классификаций. Друг от друга они отличаются не только признаками проявления, но и ходом протекания заболевания.
Ввиду этого врачи не только ставят диагноз аритмия, но и выявляют ее конкретную разновидность, напрямую воздействующую на назначение способа лечения. Выделяют следующие основные виды аритмий:
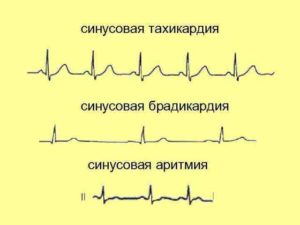
- При повышении частоты сокращений сердца до 90 ударов в минуту пациенту диагностируют синусовую тахикардию.
- При работе органа без видимых патологий, но при этом сердцебиение находится в диапазоне от 140 до 240 ударов в минуту, говорят о пароксизмальной тахикардии. Ее отличает внезапность начала и завершения приступов.
- При снижении частоты сокращений миокарда больному ставят диагноз синусовая брадикардия. В этом случае показатели могут падать до отметки ниже 55 ударов в минуту.
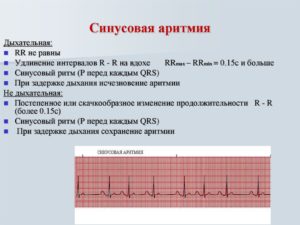
- При синусовой аритмии наблюдается нарушение чередования сердечных ударов. Этот вид болезни проявляется у детей и подростков. Такой диагноз не требует дополнительного медицинского вмешательства и назначения специального курса лечения, состояние пациента при этом не нарушается, а для оперативного восстановления обычного ритма достаточно на несколько секунд перестать дышать.
- Еще одной категорией классификации является мерцательная аритмия. При этой форме недуга у пациента выявляется «грудной трепет», когда частота ударов первоначально достигает 150 в минуту, а затем показатель поднимается примерно до 300 ударов. Наблюдается неполное сокращение предсердий, желудочки же проделывают эту операцию неравномерно.
- К аритмии также можно отнести и сердечные блокады. При этом состоянии импульсы перестают поступать во все отделы миокарда. Наблюдается исчезновение пульса, сильно снижается его частота, пациент может упасть в обморок. Помимо этого, блокада может стать первопричиной судорог.
Важно помнить, что аритмия, при кажущейся легкости симптоматики, является заболеванием, последствия которого могут привести к летальному исходу. Развитие полной поперечной блокады часто провоцирует сердечную недостаточность, что чревато внезапной смертью.
Действие наркоза и анестезии на работу сердца
Диагностированная аритмия становится опаснее в случае, когда пациенту назначается хирургическое вмешательство. Наркоз при нарушениях в работе миокарда, тем более общий, является крайне нежелательным мероприятием.
Если диагностированы патологии сердца и без операции обойтись невозможно, то риск проявления осложнений увеличивается в несколько раз. Его уровень определяют посредством специальных индексов, направленных на оценку вероятности проявления осложнений. К индексам относятся:
- Наличие раннего или позднего постинфарктного периода.
- Диагностированная ишемия или стенокардия.
- Проблемы, связанные с нарушениями сердечного ритма.
- Артериальное давление как повышенное, так и пониженное также оказывает негативное влияние.
- Диагностированный порок сердца, вне зависимости от того, был он прооперирован или нет.
- Возрастные изменения и заболевания иных отделов организма.
Врач по каждому из пунктов присваивает состоянию больного баллы, соответствующие тяжести и выраженности фактора. От полученной суммы зависят возможности проявления осложнений как во время самого хирургического вмешательства, так и после него.
Наркоз при невысоких показателях риска назначается в соответствии с тем, насколько сложной должна быть операция. Осложнения у пациентов-сердечников в большинстве случаев проявляются не чаще, чем у людей без таких проблем.
Аритмия и общий наркоз вполне совместимы, но если есть возможность его избежать, медики предпочитают прибегать к местной анестезии.
Если диагностирована синусная разновидность заболевания, то на операционный стол пациент попадет только после проведения полного диагностического обследования и вердикта анестезиолога. В каждом случае вид наркоза подбирается строго индивидуально.
Иногда введение наркоза может вызвать у пациента с сердечными проблемами остановку дыхания прямо во время проведения операции. В таком случае проводятся оперативные реанимационные мероприятия.
Если удается восстановить синусовый ритм, но самостоятельное дыхание не восстанавливается, то пациента интубируют и переводят на аппарат искусственного дыхания. При положительном исходе больной со временем начинает дышать самостоятельно, в случае рецидивов возможно наступление летального исхода.
Еще одним серьезным осложнением является легочный отек, проявляющийся на фоне болезней сердца. На ранних стадиях его можно определить по появлению кашля и влажных хрипов. Впоследствии возможно ухудшение, приводящее к одышке, цианозу, выходу вспененной розовой мокроты.
С самых первых признаков отека легких необходимо оперативно провести медикаментозную терапию, чтобы не допустить ухудшения состояния пациента.
Устранение последствий применения наркоза
Когда для анестезии применяют качественные медикаментозные препараты, то полное их выведение из организма не превышает временного периода в одни сутки и воздействие на миокард больше не оказывается.
Возможные осложнения, проявляющиеся из-за проведения операбельного лечения, могут негативно сказаться на сердечной деятельности.
Диагностика подобных последствий проводится во время пребывания пациента в стенах стационара, поэтому вся необходимая помощь оказывается оперативно.
Существует вероятность развития астенического синдрома после проведения хирургического вмешательства с применением общего наркоза. Пациент начнет ощущать боли в районе сердца, слабость, у него будет появляться головокружение и повышенная утомляемость.
Восстановительный процесс происходит посредством нормализации дневного режима больного и его питания. Рекомендуется употреблять в пищу бананы, сухофрукты, различные виды орехов.
Помимо этого, предотвращение интоксикации организма в ходе применения любого вида анестезии можно провести при помощи специальной группы медикаментозных препаратов, носящей название гепатопротекторы. Они направлены на стимулирование функций печени, что приводит к быстрому выводу остатков наркоза, облегчая постоперационный реабилитационный период.
Загрузка…
Наркоз при брадикардии
Снижение сердечных сокращений может быть следствием патологий, напрямую не связанных с сердечно-сосудистой системой.
Вопрос о том, как будут совмещаться брадикардия и наркоз часто встает перед хирургом, дающим направление на операцию.
Если есть абсолютные показатели (невмешательство приведет к смерти пациента) врач должен быстро собрать информацию о состоянии больного, оценить фактор риска и принять решение.
Брадикардия может быть симптомом другого заболевания.
Можно ли делать наркоз?
Лечение заболевания начинается с медикаментозных средств и рецептов народной медицины. Если эти методы недейственны, назначается операция. Она бывает плановая и ургентная, когда от срочности проведения зависит жизнь человека. Особое отношение у врачей к людям, имеющим проблемы с сердцем. Каждая операция тяжело переносится организмом, чревата последствиями.
В случае с больными, имеющими брадикардию, необходимо правильно оценить риски назначения и не назначения хирургического вмешательства. Существует специальный показатель — фактор риска, состоящий из нескольких пунктов. Каждому присваивается оценочный балл, учитывающий тяжесть состояния пациента и историю болезни. По суммарному результату принимается решение.
Местный наркоз
Лечение у стоматолога для таких больных безопасно.
У больных брадикардией местная анестезия вызывает проблемы с такой же вероятностью, как и у людей с нормальным ритмом сердца. Осложнения возникают в случае индивидуальной непереносимости лекарства или неправильно подобранной дозы. Визита к стоматологу можно не бояться.
Для проведения операций на сосудах, сердце, органах дыхания и полосных хирургических вмешательствах в брюшную полость используют только общий наркоз. Если оперируют нижние конечности, органы малого таза и промежности, выбор осуществляют с учетом тяжести операции и состояния сердца больного.
По возможности отдают предпочтение местной анестезии.
Общий наркоз
Если планируется длительная операция, и расчетный фактор риска оказался на невысоком или среднем уровне, анестезия не опасна, делают предоперационную подготовку пациента.
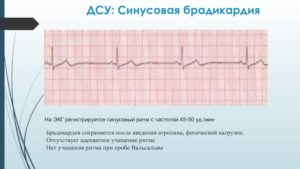
Назначают тестовые проверки сердца с физической нагрузкой. При синусовой брадикардии необходимо проведение холтеровского суточного мониторирования (замер кардиограммы в течение 24, 48 ч.
, до 7 дней, портативным прибором).
Для подготовки к наркозу назначаются специальные препараты, принимаемые пациентом лекарства, могут меняться за несколько дней до операции. Если ритм не удается выровнять, устанавливают временный кардиостимулятор. При высоком факторе риска хирургическое вмешательство проводят, если существует угроза жизни. В таком случае анестезиолог присутствует в операционном зале все время.
Как выбрать препарат для наркоза?
Атропин добавляют к анестетику, если у пациента сердцебиение очень медленное.
Перед операцией анестезиолог беседует с пациентом, выясняет факторы, изучает результаты предоперационных исследований, и только после этого останавливает свой выбор на лекарстве для анестезии. Легкая форма — 50—60 уд./мин.
и умеренная — 40—50 уд./мин. не являются опасными для наркоза. Если пульс менее 40 ударов в минуту, используют комбинированную анестезию с добавлением атропина.
Брадикардия после хирургии
Организм каждого человека реагирует на хирургическое вмешательство. В послеоперационный период возможно развитие болезней сердечно-сосудистой системы, в том числе брадикардия.
Причиной, в первую очередь, является наркоз. Статистика называет цифру 18%. Современные препараты для полной анестезии и местного обезболивания выводятся из организма в течение 24 часов и после этого не влияют на сердце.
Причиной снижения пульса могут быть:
- неверно подобранные медикаменты для наркоза;
- передозировка лекарства.
Для исправления ситуации дозу снижают и вводят препараты хинина. Иногда нарушения прогрессируют не сразу и пациенту, не имевшему ранее проблем с нарушением ритма сердцебиения, нужно быть готовым к таким последствиям, а о непривычных симптомах сообщать лечащему врачу. Важно соблюдать предписания доктора в отношении питания и образа жизни в послеоперационный период.
Заключение
После перенесенной операции головокружение, бледность кожи, повышенная утомляемость и слабость необязательно свидетельствуют о брадикардии, они могут быть причиной кровопотери.
Обратить внимание необходимо на покалывание в груди, одышку. Перед обращением к врачу замерить пульс самостоятельно.
Восстановить нормальное самочувствие помогут нормальный сон, неспешные прогулки на воздухе, частое и дробное питание, включение в рацион бананов, кураги и орехов.





