Краниосиностоз (краниостеноз)
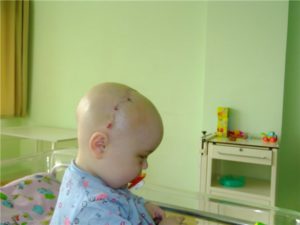
Обычно краниосиностоз проявляется с рождения, однако, не всегда, особенно при умеренном течении. Самое главное проявление данной патологии — необычная форма головы, которая может быть от рождения или начать изменяться в первые месяцы жизни ребенка, что может быть единственным признаком краниосиностоза.
Кроме косметического дефекта, краниосиностоз может привести к повышению внутричерепного давления и оказывает неблагоприятное влияние на развитие ребенка. Кроме самой видимой деформации головы и лица, у при краниосиностозах могут отмечаться проблемы в отношении дыхательных путей, особенно при синдромной форме краниосиностоза.
Ввиду недоразвития верхней челюсти у таких больных имеются затруднения в носовом дыхании. По ночам у них могут быть периоды «апноэ» — задержки дыхания. Это оказывает влияние не только на их развитие, но и на поведение и речь. При повышенном внутричерепном давлении у детей наблюдается хроническая головная боль, развиваются умственные нарушения, ухудшение зрения.
По мере развития ребенка видимая деформация черепа негативно сказывается на его социальной адаптации и самооценке.
Кроме этого могут быть такие симптомы, как:
- рвота;
- ребенок не играет;
- раздражительность;
- воспаление глаз;
- косоглазие;
- нарушение слуха.
Различают несколько форм краниостеноза в зависимости от того, какой шов черепа зарос:
- скафоцефалия: голова уменьшена в переднезаднем направлении, т.е. сужена и удлинена. Развивается при заращении сагиттального шва (разделяющего череп на правую и левую половину);
- брахицефалия: голова расширена в поперечном диаметре, высота черепа уменьшена. Развивается при заращении венечных швов (отделяют лобную кость от теменных и височных, идет в поперечном направлении);
- тригоноцефалия: лоб клиновидно выпячивается вперед. Развивается при заращении метопического шва (являющегося продолжением сагиттального шва, идет от большого родничка вниз);
- пансиностоз (микроцефалия): череп равномерно уменьшен в размерах. Развивается при преждевременном заращении всех швов.
Лечение заболевания
Лечение краниосиностоза заключается в том, что проводят хирургическое вмешательство в специализированной клинике. На сегодня методики настолько отработаны, что у пациентов почти никогда не наблюдается осложнений. Чем раньше диагностировали краниосиностоз у ребенка, тем больше шансов на успешный исход операции, лучше косметический результат (вид лица и черепа).
Головной мозг активнее всего растет, пока ребенку еще нет 2-х лет. К моменту 2-летия ребенка его мозг уже имеет 90% объема взрослого. Потому предотвратить краниостеноз можно только при помощи раннего оперативного вмешательства.
Врачи считают, что рассматриваемое заболевание можно эффективно лечить в возрасте 6-9 месяцев. Поскольку в таком возрасте легко манипулировать костями черепа грудничка, облегчено окончательное ремоделирование формы черепа быстро растущим мозгом.
В возрасте 6-9 месяцев у ребенка полнее и быстрее заживают остаточные костные дефекты.
Если заболевание диагностировано поздно, и ребенку проводят операцию, когда ему уже есть 3 года, то почти нет шансов, что улучшатся функции глаз и головного мозга. Операция в таких случаях позволит только улучшить внешний вид ребенка, не более. Современное лечение позволяет не только увеличить черепной объем, но исправить его форму на более-менее правильную.
Лечение наиболее эффективно при сотрудничестве челюстно-лицевого хирурга и нейрохирурга.
Оперативное лечение:
- ремоделирование костей свода черепа. Для этого кости деформированных участков снимают и переставляют в правильное анатомическое положение, вследствие чего увеличивается полость черепа;
- рассечение сросшихся швов в раннем детстве (когда еще не развилась стойкая деформация черепа);
- реконструктивная операция при развившейся деформации черепа (устранение дефектов черепа, исправление его формы).
На сегодняшний день разработаны новые, менее травматичные методики с применением эндоскопической техники, позволяющей свести к минимуму кровопотерю, уменьшить выраженность отека, болевые ощущения и сократить время нахождения пациента в больнице. Однако такой подход возможен только у детей, не достигших полугодовалого возраста. Если ребенок старше, лечение будет более интенсивным. Косметические проблемы нередко требуют привлечения стоматолога.
Диагностика заболевания
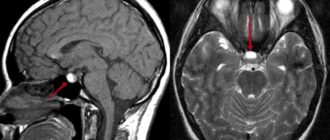
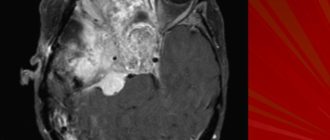
В большинстве случаев для диагностики этого вида черепной патологии достаточно визуального осмотра ребенка врачом. Однако если по каким-либо причинам деформация не выявляется визуально, прибегают к рентгенографическим исследованиям, компьютерной и магнитно-резонансной томографии.
- Анализ жалоб и анамнеза заболевания: как давно начали появляться признаки деформации черепа; были ли случаи подобного заболевания у кого-то в семье.
- Анализ акушерско-гинекологического анамнеза матери ребенка: как протекала беременность этим ребенком; были ли осложнения при беременности (повышение артериального (кровяного) давления, рвота и т.п.); были ли инфекционные заболевания при беременности; был ли факт употребления алкоголя во время данной беременности; особенности родов (например, травмы у ребенка при прохождении родовых путей).
- Неврологический осмотр: поиск признаков неврологической патологии (косоглазие, ограничение движения глаз в какую-либо сторону, нистагм (маятникообразные колебания глазных яблок)). Кроме того, у новорожденного необходимо пропальпировать (прощупать) роднички черепа, т.к. в случае заращения швов они уплотняются.
- Краниометрия: измерение размеров черепа с помощью измерительной ленты.
- Осмотр глазного дна: возможно обнаружение признаков повышенного внутричерепного давления (швы срослись, поэтому объем черепа не увеличивается, в то время как объем мозга растет. Из-за этого растет и внутричерепное давление).
- Ультразвуковая венография магистральных вен головы и шеи: позволяет выявить признаки нарушения оттока венозной крови из полости черепа, что косвенно говорит о повышении внутричерепного давления.
- Ультразвуковое исследование сердца: позволяет выявить аномалии развития сердца (иногда встречается как сочетанная с краниостенозом аномалия).
- Ультразвуковое исследование плода: позволяет заподозрить наличие краниостеноза у ребенка внутриутробно (по изменению формы головы).
Использование современной диагностической аппаратуры особенно целесообразно для ранней диагностики краниостеноза. Возможности адекватной постановки диагноза препятствуют некоторые характерные для постнатального периода развития ребенка состояния, схожие с краниосиностозом, но не являющиеся патологическими.
Так называемые плагиоцефалии (позиционные смещения) легко поддаются коррекции, если обеспечить ребенку во время сна определенное положение головы; значительно реже — при использовании специального черепного бандажа.
Сам краниосиностоз, вне зависимости от его клинической картины, требует хирургического вмешательства.
Цены
Рассчитать стоимость лечения (4 голоса, в среднем: 5 из 5)
Что такое краниостеноз

Краниостеноз – это заболевание головного мозга, развивающееся вследствие краниосиностоза, то есть преждевременного заращения швов между костями черепа или из-за врожденного их отсутствия.
При этом нарушается здоровое соответствие между ростом головного мозга и костей черепа. Результатом такого нарушения становится деформация черепа и серьезное повышение внутричерепного давления. Частота заболевания у детей 1:1000 – 1:1900.
Лечение краниостеноза требует вмешательства хирургов.
Причины и механизм развития
Данных о влиянии наследственности на развитие краниостеноза как отдельного заболевания недостаточно, связь с генетикой выявляется только в 10–20% случаев. В то же время краниостеноз может быть одним из проявлений наследственных синдромов (Крузона, Пфайфера, Аперта и еще более 180) с доминантным или аутосомно-рецессивным типом наследования.
Приобретенный краниостеноз развивается вследствие травм и хирургических операций. Врожденный может стать результатом пороков развития плода и поражающих плод инфекций. К последним можно отнести герпес, токсоплазмоз, краснуху и другие.
Статистически установлена связь с повышением уровня тиреоидного гормона и тем более тиротоксикоза. Тем же способом определено повышение риска развития заболевания на 60% при курении матери.
В основе развития краниостеноза лежат нарушения кровоснабжения и обменных процессов. Подробно изучить механизм развития этой патологии пока не удалось.
Различают простые и сложные формы: при одних выявляется единичное заращение швов, при вторых – сочетанное. Иногда происходит преждевременное сращение сразу всех черепных швов.
Основная классификация отражает локализацию патологического процесса и включает 4 пункта, именованных по названиям черепных швов:
- Сагиттальный краниостеноз, иначе – скафоцефалия или долихоцефалия. Это самый частый вид, составляющий до 50% от всех несиндромальных случаев. Череп сужен и удлинен в переднезаднем направлении.
- Венечный (коронарный) краниостеноз, иначе – брахицефалия. Второй по встречаемости, 20–25% случаев. Череп широкий, укороченный.
- Метопический краниостеноз, иначе – тригоноцефалия. До 15% случаев. Расширяется лобная кость, и череп принимает килевидную треугольную форму.
- Ламбдовидный краниостеноз, или турицефалия. Самый редкий вариант, составляющий менее 5%.
Также выделяют разные сочетанные виды, вплоть до развития у новорожденных пансиностоза – преждевременного заращения всех швов черепа единовременно. Результатом станет микрокрания, то есть округлой формы череп маленьких размеров.
Симптомы
Симптоматика в основном включает последствия нарастающего внутричерепного давления. Это головная боль в сопровождении тошноты и рвоты, судорожные припадки, иногда сопровождающиеся потерей сознания, экзофтальм и косоглазие с последующим снижением зрения. Здесь же нарушения сна, ухудшение памяти и задержка умственного развития.
Диагностика
В редких случаях диагностическое значение имеет наследственный анамнез, который более значим в случаях с синдромальным краниостенозом. В акушерско-гинекологическом анамнезе матери устанавливается наличие осложнений или инфекционных заболеваний во время беременности, выясняется, имело ли место курение и употребление алкоголя.
Осмотр черепа позволяет установить наличие краниостеноза почти при всех его формах сразу на момент рождения.
Только оксицефалия составляет исключение как самая поздняя форма. Осмотр обязательно включает пальпацию области швов и родничков черепа.
Дистония у грудничка
При установлении диагноза детей направляют к следующим специалистам:
- невропатолог определяет, есть ли у ребенка неврологические симптомы или задержка в развитии;
- офтальмолог проводит осмотр глазного дна с целью выявления признаков повышенного внутричерепного давления;
- педиатр выявляет соматическую патологию;
- генетик дифференцирует несиндромальный краниостеноз от синдромального.
Краниометрия позволяет не только определить наличие болезни, но и определить ее форму.
Рентгенография черепа и КТ – основные методы инструментальной диагностики. Рентгенологические признаки позволяют достоверно определить наличие преждевременного сращения швов. Наилучшим, но не обязательным методом является компьютерная томография с трехмерной визуализацией изображения костей черепа.
Для выявления аномалий развития органов других систем применяется ультразвуковая диагностика и ЭКГ. Дополнительно применяется ультразвуковая функциональная венография магистральных сосудов головы и шеи: определяются и оцениваются признаки внутричерепной гипертензии и нарушений оттока крови из полости черепа.
Лечение
Основной метод лечения краниостеноза – хирургическая операция. Чем раньше она будет проведена, тем больше шансов на успех. Наиболее оптимальный период для хирургического вмешательства лежит в интервале 3–9 месяцев. В этом возрасте легко манипулировать пока еще тонкими и мягкими костями черепа и можно рассчитывать на быстрое и полное заживление костных дефектов.
Проведение операции после 5 лет значительно снижает шансы на последующее улучшение нарушенной функции головного мозга. При этом будет устранена деформация черепа.
Операция не проводится в следующих случаях:
- стабилизированная форма, сопровождающаяся умственной недостаточностью и слепотой без клинических признаков повышенного внутричерепного давления;
- сочетание краниостеноза и тяжелых форм уродств развития организма;
- наличие гипохромной анемии.
Суть операции заключается в реконструкции костей черепа
В последнее время в хирургии черепа широко применяются резорбируемые материалы. Они формируют прочный каркас, удерживающий созданную хирургом форму черепа от 6 месяцев до года: этого времени достаточно для организации собственной костной ткани. По прошествии этого времени материал подвергается резорбции.
На продолжительность операции влияет вариант краниостеноза, возраст пациента и наличие сопутствующих заболеваний и аномалий. В лучшем случае хирургическое вмешательство будет длиться немногим более 3 часов.
Уже в первые сутки после операции ребенок переводится в общее отделение, где он находится вместе с родителями. При отсутствии осложнений выписка происходит на восьмые сутки, сразу после снятия швов.
Даже при успешном лечении возможно развитие таких последствий краниостеноза, как развитие стойкой деформации черепа, постоянные головные боли, периодические судорожные припадки и развитие косоглазия.
После выписки ребенок продолжает наблюдаться у оперирующего хирурга на протяжении нескольких лет. Первое обследование проводится через 3–6 месяцев после операции.
В последние годы популярным методом лечения стала эндоскопическая краниопластика. Через небольшой разрез (всего 3–4,5 см) удаляется преждевременно сросшийся шов, а затем вставляются резорбируемые пластины через другой разрез. Данный вид операции менее травматичен. Реабилитация проходит быстрее.
Профилактика
Во время беременности категорически запрещены курение, употребление алкоголя и гиперфосфатная диета. Эти условия потенцируют раннее закрытие родничков и сращение швов напрямую.
Краниосиностоз

Краниосиностоз – это заболевание, основным симптомом которого является деформация мозгового отдела черепа, возникающая вследствие преждевременного зарастания костных швов.
Клиника включает в себя деформации черепа, симптомы внутричерепной гипертензии, патологию зрительного нерва, отставание в психическом развитии. Редко заболевание сопровождается аномалиями костей лицевого черепа.
Диагностика заключается в оценке степени зарастания черепных швов и определении костных дефектов путем физикального обследования, рентгенографии, КТ и МРТ. Основное лечение – ранняя хирургическая коррекция формы костей черепа.
Краниосиностоз – это патологическое состояние в педиатрии, возникающее на фоне раннего зарастания черепных швов, характеризующееся деформацией черепной коробки и нарушением развития тканей головного мозга.
В среднем распространенность разных форм заболевания в станах СНГ составляет 0,03-3,5% от всех новорожденных. Мужской пол более склонен к развитию данной патологии. Наиболее распространенный вариант – моносиностоз.
Чаще всего наблюдается преждевременное зарастание сагиттального шва (скафоцефалия) – 50-65% от всех краниосиностозов. Самой редкой и прогностически неблагоприятной является синдромальная форма, при которой имеется высокий риск летального исхода на первом году жизни ребенка.
При своевременной диагностике и адекватном лечении в первые 6-9 месяцев жизни дальнейшее развитие пациента проходит без отклонений.
Краниосиностоз
Точная этиология краниосиностоза не установлена. Согласно выдвинутым теориям, данное заболевание может развиваться в результате внутриутробного нарушения гормонального фона ребенка, перинатальных травм и сдавливания костей черепа в полости матки.
Также данная патология возникает при наследственных патологиях – синдроме Апера, синдроме Крузона и синдроме Пфайффера.
Доподлинно известна одна из ведущих причин развития краниосиностоза – аномалия гена, отвечающего за образование рецепторов фактора роста фибробластов (FGFR типы I, II и III).
Патогенетически краниосиностоз обусловлен преждевременным синостозированием одного или сразу нескольких черепных швов: коронарного, сагиттального, лямбдовидного или метопического. На фоне этого, согласно закону Вирхова, возникает компенсаторный рост костной ткани в перпендикулярном направлении, из-за чего формируется деформация черепа.
Полисиностоз (а зачастую – и моносиностоз) часто сопровождается внутричерепной гипертензией, которая может проявляться неврологическими нарушениями вследствие сдавливания коры головного мозга, венозным застоем глазного дна, отеком диска зрительного нерва, а при длительном течении – полной атрофией зрительного нерва и потерей зрения.
Классификация краниосиностоза
Краниосиностоз, согласно этиологическим факторам, разделяют на две группы:
- Синдромальный. В данном случае патология сочетается с другими врожденными пороками. Сюда относятся сцепленные с Х-хромосомой, моногенные, хромосомные и другие краниосиностозы. Например – комбинация синостоза с дисплазией костей лицевого черепа, синдром Смита-Лемли-Опица или рото-пальце-лицевой синдром.
- Несиндромальный. Это изолированная форма, которая возникает самостоятельно и не имеет сопутствующих заболеваний.
В зависимости от количества заросших черепных швов выделяют:
- Моносиностоз. Характеризуется поражением только 1 шва. В случае с коронарным и лямбдовидным швом зарастание может быть одно- или двухсторонним. Наиболее распространенная форма.
- Полисиностоз. В патологический процесс втягиваются 2-3 шва.
- Пансиностоз. При этой форме наблюдается сращивание всех костных швов черепа ребенка. Встречается крайне редко.
Клинически краниосиностоз проявляется с момента рождения ребенка. Для всех форм характерны плагиоцефалия и раннее закрытие большого родничка (в норме это происходит в 12-18 месяцев).
Только при полисиностозе или сопутствующей гидроцефалии он может оставаться открытым до 3-х летнего возраста.
Также при краниосиностозах зачастую наблюдается повышение внутричерепного давления, которое может проявляться неврологическими нарушениями: беспокойством, интенсивным плачем, тошнотой и рвотой, нарушением сна, снижением аппетита, позитивным симптомом Грефе, судорогами.
Каждая из форм заболевания имеет характерные клинические особенности. Краниосиностоз стреловидного шва (скафоцефалия или ладьевидный череп) характеризуется увеличением переднезаднего размера головы ребенка при недостаточности ее ширины.
Визуально определяется вытягивание черепа, «вдавливание» височных областей, «нависание» лба и затылочной части, сужение лица и приобретение им овальной формы. Пальпаторно над местом прохождения стреловидного шва выявляется костный гребень.
В раннем возрасте возможна задержка психического развития.
Зарастание лямбдовидного шва чаще всего носит односторонний характер и проявляется уплощением затылочной области. Является трудно диагностируемой формой, поскольку плагиоцефалия практически незаметна под волосами, а неврологические нарушения минимальны. При взрослении пациента динамика заболевания практически отсутствует.
Коронарный или венечный краниосиностоз может быть как одно-, так и двухсторонним. Зарастание только одной половины шва сопровождается типичной деформацией черепа ребенка – уплощением лобной кости и верхней части глазницы с пораженной стороны. При этом противоположная половина компенсаторно «нависает».
Со временем развиваются искривление носа в противоположную сторону, уплощение скулы, нарушение прикуса и косоглазие. Двухсторонний коронарный краниосиностоз проявляется широким, плоским и высоким лбом с уплощенными глазничными краями лобной кости, редко – башенной деформацией черепа (акроцефалией).
Неврологические нарушения неспецифичны и аналогичны другим формам.
Нетопический краниосиностоз или тригоноцефалия характеризуется развитием треугольного лба с костным килем, проходящим от глабеллы до большого родничка.
Также наблюдается гипотелоризм – смещение глазниц кзади с уменьшением межглазничного промежутка. Со временем происходит некоторое сглаживание костного гребня и нормализация формы лба.
В половине случаев возникают нарушения зрения и отставание в психическом развитии.
Синдромальный краниосиностоз является самой редкой и тяжелой формой. Помимо плагиоцефалии отмечается дисплазия костей лицевой части черепа, из-за чего возникают дыхательная недостаточность, нарушение приема пищи и патология зрения. Характеризуется синостозом венечного шва и, как результатом – брахицефалической формой головы ребенка.
Также возникают гипоплазии костей верхней челюсти, выпячивание глазных яблок из орбит, гипертелоризм. Часто наблюдается значительное расширение родничка и расхождение стреловидного шва.
Без лечения у детей развивается выраженное отставание в психическом развитии, зачастую они погибают на протяжении первых 12 месяцев жизни от ОРВИ, осложнившихся пневмонией.
Диагностика краниосиностоза базируется на физикальном осмотре и инструментальных методах исследования. Анамнез нередко малоинформативен, но его данные позволяют педиатру проследить динамику клинической симптоматики, если таковая имеет место.
Важным моментом становится визуальный осмотр ребенка, который дает возможность обнаружить характерные деформации черепа, аномалии костей и т. д.
Лабораторные анализы специфических изменений не выявляют и могут использоваться с целью определения генетической патологии или диагностики осложнений.
Обязательными являются инструментальные методы, позволяющие визуализировать костные деформации и оценить степень поражения тканей головного мозга. Сюда относятся нейросонография, рентгенография, компьютерная и магнитно-резонансная томография.
Нейросонография используется с целью оценить состояние тканей головного мозга и размеры желудочков, выявить внутричерепную гипертензию.
На рентгенограмме удается определить нарушения структуры костей, окостенение черепных швов, а при повышенном внутричерепном давлении – усиление пальцевых вдавлений. КТ и МРТ применяются для получения более информативных результатов.
При подозрении на поражение зрительной системы проводится офтальмоскопия, позволяющая обнаружить поражение диска зрительного нерва. Рекомендованы консультации нейрохирурга и офтальмолога.
Дифференциальная диагностика краниосиностоза осуществляется с позиционной плагиоцефалией, родовой травмой новорожденных (кефалогематомой, подапоневротическим кровоизлиянием, переломом костей черепа), кистами головного мозга, рахитом и микроцефалией.
Основное лечение краниосиностоза – хирургическая коррекция костной деформации черепа. Оптимальное время для проведения оперативного вмешательства – первые 6-9 месяцев жизни ребенка.
Данные сроки обусловлены тем, что в этом периоде наблюдается наиболее интенсивное развитие тканей головного мозга, которому может препятствовать деформация черепной коробки. Кроме того, кости черепа в этом возрасте быстро восстанавливают свою структуру без развития осложнений.
Объем и техника операции зависят от формы краниосиностоза и сопутствующих патологий. В 2-3-х летнем возрасте коррекция проводится исключительно с целью ликвидировать косметический дефект.
Помимо хирургического лечения осуществляется изменение рациона ребенка в соответствии с возрастными требованиями. При развитии интеркуррентных заболеваний показана медикаментозная терапия.
Прогноз и профилактика краниосиностоза
Прогноз для детей с краниосиностозом напрямую зависит от формы заболевания, своевременности диагностики и эффективности оперативного вмешательства. При качественном проведении лечебных мероприятий исход заболевания, как правило, благоприятный. Прогностически неблагоприятной принято считать синдромальную форму краниосиностоза.
Специфической профилактики для данной патологии не существует. Неспецифические меры подразумевают медико-генетическую консультацию семьи и планирование беременности, охрану здоровья женщины при вынашивании ребенка, рациональное питание, отказ от вредных привычек и исключение всех потенциальных этиологических факторов развития краниосиностоза.
Краниостеноз: 4 причины развития, сопутствующая клиника и 4 метода диагностики
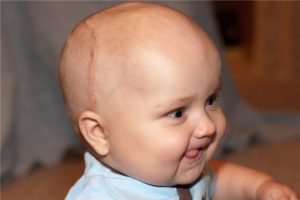
Краниостеноз диагностируют у одного ребёнка из 2 тысяч новорождённых, часто от патологии страдают младенцы мужского пола.
Согласно некоторым данным, краниосиностоз может развиваться вследствие гормонального дисбаланса у ребёнка внутри материнской утробы, сдавления черепных костей в маточной полости и повреждения головы во время родов.
Также он появляется при наследственных заболеваниях (например, синдромы Апера, Пфайффера, Крузона). Одной из основных причин считается патология гена, который отвечает за формирование рецепторов фактора роста фибробластов.
Виды краниосиностоза
По этиологии краниостеноз принято делить на 2 категории.
- Синдромальный. Болезнь будет сочетаться с иными врождёнными патологиями (например, синдром Смита-Лемли-Опица, неправильное развитие черепных костей).
- Несиндромальный — тип, возникающий изолированно и не имеющий сопряжённых заболеваний.
По числу сросшихся черепных швов делят на 3 группы.
- Моносиностоз — повреждение одного шва. Наиболее распространённая разновидность, может быть односторонней или двусторонней.
- Полисиностоз — преждевременно сращиваются два-три шва.
- Пансиностоз — сращиваются все швы головы ребёнка. Данная форма диагностируется не часто.
Виды краниостеноза:
- оксицефалия — голова малыша удлиняется и становится острой в верхушке, напоминает башенку или пирамидку; формируется вследствие зарастания ранее возрастных показателей швов между висками, темечком и затылком, из-за компенсационного роста костных структур головы;
- скафоцефалия — наблюдается в случае преждевременного зарастания сагиттального шовчика и головка напоминает ладью;
- плагиоцефалия — скошенная голова справа, слева или на затылке («сплюснутая голова»), развивается внутри материнской утробы (деформационная) или вследствие одной позиции ребёнка, когда косточки ещё мягковатые (позиционная);
- батроцефалия — наблюдается при преждевременном зарастании лямбдовидного шва, деформация черепа выражается выступанием темечка или затылка;
- платицефалия — преждевременное зарастание венечного шва; голова плоская, сплюснутая, вследствие чего ребёнок медленно развивается и замедляется рост головного мозга;
- лептоцефалия — узкая голова;
- тригоноцефалия — преждевременное заращение лобного шва, из-за торчащих долей черепной коробки рядом с теменной частью (перед ушами) головка напоминает треугольник;
- черепно-лицевой дизостоз — раннее закрытие многих швов черепа, которое постоянно проявляется сходными признаками (кругловатая черепная коробка, имеются большие вдавливания костей, малое выпячивание родничка, основа черепной коробки короткая и посаженная довольно глубоко; видны вытаращенные глаза, нарушенное зрения из-за атрофических процессов в зрительных нервных структурах);
- акроцефалосиндактилия — черепная коробка в форме башенки с выступающим лбом и уплощённой затылочной частью, часто сопутствуют лунообразное лицо, вытаращенные глаза, вогнутая переносица, изменения ушных раковин, гипертелоризм (чрезмерное удаление глаз и ушей друг от друга). Сочетается с деформацией кистей;
- микроцефалия (пансиностоз) — слишком раннее зарастание швов черепа (либо их отсутствие), небольшой объём черепной коробки.
Формы заболевания:
- компенсированная — признаки заболевания включают только изменённость формы черепной коробки;
- декомпенсированная — наблюдается высокое давление внутри черепа, иногда возникает ишемическая болезнь ГМ или венозная энцефалопатия. В случае выраженных декомпенсированных процессов возникает приступообразная мигрень, тошнота и рвотное состояние, а также атрофические процессы в зрительных нервах в результате изменений на глазном дне, которые вызваны венозным застоем.
Симптомы краниосиностоза
Заболевание можно увидеть уже с первых дней жизни ребёнка. Для всех разновидностей патологии характерны плагиоцефалия (асимметрия черепа) и преждевременное заращение большого родничка. Однако при полисиностозе или связанной с ним гидроцефалии до трёхлетнего возраста он остаётся открытым.
При данном заболевании часто диагностируют повышенное внутричерепное давление, проявляющееся неврологическими нарушениями: сильным рёвом, тревожностью, рвотными позывами, пониженным аппетитом, трудностями с засыпанием и даже судорожными явлениями.
Всякая разновидность аномалии отличается собственными признаками. Краниостеноз стреловидного шва (голова, напоминающая ладью) отличается увеличением переднего и заднего размеров головы при уменьшении её ширины.
Внешне заметен вытянутый череп, «нависание» лобной доли и затылка, «вдавление» висков, зауженное лицо. В месте локализации стреловидного шва пальпаторно определяется костный гребень. Не исключена ЗПР ребёнка в раннем детстве.
Преждевременное заращение лямбдовидного шва (батроцефалия) проявляется уплощённым затылком и зачастую проявляется с одной стороны. Данная форма определяется не сразу, так как изменённость черепной коробки почти невидима под волосяным покровом, а неврологические симптомы минимальны. Кроме того, болезнь по мере взросление ребёнка не прогрессирует.
Платицефалия (или венечный краниосиностоз) наблюдается с одной или двух сторон. Заращение лишь одной половины шва характеризуется плоской вершиной глазницы и лба на поражённой стороне. Другая сторона при этом с целью компенсации «нависает».
Со временем формируется искривление носовой структуры в противоположную сторону, косоглазие, уплощение скуловой кости и нарушение прикуса. Двусторонняя форма проявляется уплощённым, завышенным и расширенным лбом с плоскими глазницами лобной кости, редко — акроцефалией (башенной деформацией черепа).
Неврологические симптомы неспецифичны.
Тригоноцефалия отличается образованием лба-треугольника с костяным килем. Также отмечается гипотелоризм — снижение межглазного интервала со смещением глазниц назад. Позже лобная часть нормализуется, а костный гребешок сглаживается. И всё же 50 % детей отстают в психическом развитии, у них диагностируют проблемы со зрением.
Синдромальный краниосиностоз считается самой нечастой и тяжёлой разновидностью аномалии.
Кроме плагиоцефалии, наблюдается неправильное формирование лица, поэтому нарушается приём пищи, диагностируется трудности с дыханием и патология зрения.
Также наблюдается гипоплазия верхней челюсти, гипертелоризм, выпячивание глазных яблок из орбит. Нередко выявляется расхождение стреловидного шва и существенное расширение родничка.
Без лечения у ребёнка развивается заметное отставание в психическом развитии, чаще всего они погибают в течение первого года жизни от острых респираторных заболеваний, осложнившихся пневмонией.
Диагностика краниостеноза
Важным моментом в диагностике данного заболевания является визуальный осмотр ребёнка, который позволяет выявить явные нарушения черепной коробки, аномальное строение костных структур и т.д. Как правило, лабораторные анализы могут обнаружить специфических изменений и применяются лишь с целью обнаружения негативных последствий или определения патологической наследственности.
Обязательно проведение инструментальных методов обследования, которые позволяют установить уровень поражения тканей мозга и визуализировать костные деформации.
К ним относятся рентгенография, ультразвуковое исследование головного мозга (или нейросонография), компьютерная и магнитно-резонансная томография (КТ и МРТ).
При подозрении на патологию зрительной системы рекомендованы консультации нейрохирурга и офтальмолога, который проводит офтальмоскопию, позволяющую выявить поражение диска зрительного нерва.
Основным методом лечение краниосиностоза является хирургическая коррекция деформации костей черепа. Лучший период для вмешательства — первые 6 — 9 месяцев жизни ребёнка.
Эти сроки обусловлены тем, что именно сейчас ткани ГМ развиваются наиболее интенсивно, а деформированные кости мешают этому процессу.
Также в раннем возрасте череп восстанавливается ускоренными темпами без развития каких-либо осложнений.
Техника и объём оперативного вмешательства зависят от формы краниостеноза и наличия сопутствующих патологий. В возрасте двух-трёх лет коррекция осуществляется исключительно с целью ликвидации косметического дефекта. Кроме хирургического лечения изменяется рацион ребёнка в соответствии с возрастными особенностями. Приём препаратов показан при обнаружении сопутствующих заболеваний.
Прогноз патологии напрямую зависит от его формы, своевременности диагностики, а также эффективности операции. Неспецифические меры профилактики включают в себя планирование беременности и медико-генетическую консультацию семьи, охрану здоровья беременной женщины, отказ от вредных привычек, рациональное питание и исключение всех потенциальных факторов развития краниосиностоза.
Оценка статьи
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
(10 5,00 из 5)
Загрузка…
Если Вам понравилась статья, поделитесь ею с друзьями!
Вам будет интересно
Краниостеноз: преждевременное закрытие швов черепа у ребенка
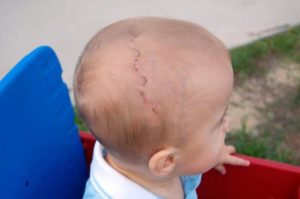
Череп каждого человека имеет свои индивидуальные особенности – форму и величину. Однако существуют специфические деформации, которые не могут быть рассмотрены как физиологические.
К ним можно отнести преждевременное закрытие швов черепа у ребенка – краниосиностоз (craniosynostosis). Подобные симптомы встречаются с частотой один случай на 1000 новорожденных. Неврологические последствия краниосиностоза объединяют в понятия краниостеноз.
В международной классификации болезней (мкб 10) код заболевания шифруется в разделе врожденных аномалий.
Краниостеноз представляет собой повреждение церебральных структур, формирующееся в результате нехватки места в полости черепа для головного мозга в период его интенсивного роста. В связи с этим возникают неспецифические симптомы поражения нервной системы.
Чаще всего наблюдаются явления внутричерепной гипертензии и нарушения ликвородинамики. Без своевременной операции болезнь прогрессирует и способна давать более тяжелые последствия.
Лечение заболевания напрямую зависит от сроков выявления и степени выраженности патологии.
Достаточно часто преждевременное закрытие швов сопровождается другими врожденными пороками у ребенка. В этом случае речь идет о синдромальном краниостенозе. Если преждевременное заращение швов не сопровождается никакой другой патологией, краниостеноз считается изолированным.
Этиология и патогенез
Причины преждевременного закрытия швов до сих пор полностью не раскрыты. Наиболее частыми факторами развития краниостеноза называют:
- Внутриотробную патологию;
- Гормональный дисбаланс;
- Генетические нарушения;
- Механическое воздействие на голову.
Однако в большинстве случаев краниостеноза выявить первопричину его возникновения не удается.
Краниосиностоз приводит к формированию недостаточного пространства полости черепа, что в свою очередь механически сдавливает активно растущий головной мозг.
Такие краниоцеребральные диспропорции у ребенка первого года жизни рассматриваются как причины нарушения циркуляции крови. С одной стороны, нарушается венозный отток. Как следствие, возникает неконтролируемое повышение внутричерепного давления.
С другой стороны, симптомы нарастающей гипоксии формируют множественные очаги ишемии в веществе мозга.
Классификация: скафоцефалия, тригоноцефалия
В зависимости от количества преждевременно заращенных швов краниостеноз может быть следствием:
- Моносиностоза (закрытие одного шва черепа);
- Полисиностоза (закрытия нескольких швов);
- Пансиностоза (закрытие всех швов черепа).
Преждевременное синостозирование даже одного шва может влиять на развитие соседних костей ребенка и менять конфигурацию всего черепа.
Формы краниостеноза предопределены закрывшимся швом. Среди них:
- Скафоцефалия. При этом форма черепа уменьшена в переднезаднем направлении. Патологию обуславливает сагиттальный краниосиностоз (преждевременное заращение сагиттального шва);
- Брахицефалия. Черепная коробка уменьшена по высоте и расширена в поперечном размере. Развивается при закрытии венечного шва;
- Тригоноцефалия. Лоб клиновидно выпячен вперед. Такую деформацию формирует метопический краниосиностоз. (зарастает лобный шов);
- Микроцефалия. Является следствием пансиностоза. Отмечается равномерное уменьшение размеров черепа.
Симптомы заболевания
К сожалению, чаще всего краниосиностоз выявляется в возрасте старше года. После рождения признаки заболевания могут отсутствовать на протяжении достаточно длительного времени.
Однако иногда заподозрить патологию, особенно синдромальные формы, можно уже у новорожденного малыша.
Раннее выявление симптомов патологического состояния позволит своевременно и адекватно подобрать необходимое лечение.
Наиболее патогноманичным синдромом считается раннее закрытие большого родничка. Он зарастает в течение первого года жизни ребенка, однако полностью закрывается только после 13-18 месяцев. Укорочение этих сроков должно насторожить в плане развития краниосиностоза.
На начальных этапах формирования болезни размеры родничка не являются индикатором развития заболевания.
Другие характерные признаки краниостеноза – это усиление сосудистого рисунка на внутренней поверхности черепа (так называемых пальцевых вдавлений) при рентгенографии. Он формируется в результате декомпенсации внутричерепной гипертензии.
Скафоцефалия представляет собой вариант краниосиностоза, при котором уменьшен сагиттальный размер черепа. Происходит вытягивание черепа в передне-заднем размере и голова ребенка приобретает удлиненную форму.
Брахицефалия обусловлена заращением коронарного шва. При этом происходит специфическая деформация головы с увеличением поперечного и уменьшением продольного размеров.
Тригоноцефалия – вид краниосиностоза, при котором зарастает метопический шов. При этом голова имеет треугольную или каплевидную форму. Тригоноцефалия считается относительно редкой патологией. Ее частота не превышает 10% от всех разновидностей синостозов.
Микроцефалия – тяжелый порок развития, дающий неизбежную инвалидность. При этом отмечается значительное, но равномерное уменьшение размеров черепа и головного мозга. Микроцефалия сопровождается выраженной умственной отсталостью.
Если заболевание компенсировано, клинически проявления сводятся лишь к изменениям формы черепа. Неврологические проявления болезни формируются, когда операции проведено не было, а компенсаторные возможности организма исчерпаны.
К неврологическому дефициту при краниостенозе относят:
- Общемозговые проявления (головная боль, головокружения, тошноту, рвоту);
- Диссомнии (нарушения сна);
- Судорожные пароксизмы (генерализованные и локальные);
- Изменение сознания
- Беспокойство, немотивированный плач, раздражительность;
- Глазодвигательные нарушения (стробизм, экзофтальм);
- Очаговые симптомы (парезы, гипестезии);
- Задержка психо-моторного и речевого развития.
Подобные симптомы могут носить стойкий характер у взрослых, своевременно не подвергшихся операции по иссечению преждевременно закрывшегося шва.
Синдромальный краниостеноз сопровождается другими аномалиями развития. Такие пороки могут сочетаться в различных вариациях. Основные виды коморбидной патологии представлены:
- сращением пальцев кистей и стопы;
- черепно-мозговыми и спинно-мозговыми грыжами;
- аномалиями лицевого черепа (заячьей губой, волчьей пастью);
- открытым ботталовым протоком;
- нарушениями в развитии внутренних органов.