Симптомы наличия вируса Эпштейна-Барр. Риски при беременности

Заболевания, ассоциированные с вирусом Эпштейна-Барр, в настоящее время активно изучаются. Полиморфизм клинических проявлений данного возбудителя крайне высок и привлекает к себе внимание клиницистов различных специальностей. Вирус Эпштейна-Барр – возбудитель хронической персистирующей инфекции из группы герпес-вирусных представителей (вирус герпеса 4-го типа).
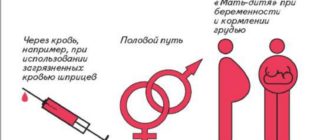
Источником заражения ВЭБ является больной человек или вирусоноситель. Передача вируса может происходить воздушно-капельным, половым и контактно-бытовым путем через слюну, мокроту, влагалищные и уретральные выделения, кровь. По имеющимся данным около 90% населения инфицированы ВЭБ.
Особенности инфекции
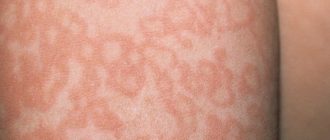
Заболевания, вызванные ВЭБ, как правило, встречаются у детей и молодых людей. Однако могут наблюдаться в любом возрасте. Особенно опасно заражение женщин во время беременности. Клинические проявления инфекции крайне разнообразны и отличаются пестрой симптоматикой, что значительно затрудняет диагностику.
Как правило, проявления ВЭБ развиваются на фоне снижения иммунитета, что свойственно всем герпес-вирусным инфекциям. Первичные формы заболевания и его рецидивы всегда связаны с врожденным или приобретенным иммунодефицитом. У людей с выраженным иммунодефицитом наблюдаются генерализованные формы инфекции с поражением центральной нервной системы, печени, легких и почек.
Нередко тяжелые формы инфекции ВЭБ могут ассоциироваться с ВИЧ-инфекцией. В настоящее время установлено, что ВЭБ также ассоциирован с целым рядом онкологических, преимущественно лимфопролиферативных и аутоиммунных заболеваний (классические ревматические болезни, васкулиты, неспецифический язвенный колит и др.).
Кроме того, ВЭБ вызывает манифестные и стертые формы заболевания, протекающие по типу острого и хронического мононуклеоза.
Течение ВЭБ-инфекции у беременных
У женщин с нормальным иммунитетом после заражения ВЭБ возможны два варианта развития заболевания.
Инфекция может протекать бессимптомно, либо проявляться в виде незначительных признаков, напоминающих грипп или другое острое респираторное вирусное заболевание (ОРВИ).
Однако в случае заражения на фоне уже имеющегося иммунодефицита у пациентки может развиться картина инфекционного мононуклеоза.
В случае развития острого инфекционного процесса во время беременности возможны несколько вариантов исхода заболевания:– выздоровление (ДНК вируса можно выявить только при специальном исследовании в единичных В-лимфоцитах или эпителиальных клетках);
– бессимптомное вирусоносительство или латентная инфекция (вирус определяется в слюне или лимфоцитах лабораторно);
В дальнейшем может наблюдаться хронизация инфекционного процесса с развитием более серьезных заболеваний.– развитие хронического рецидивирующего процесса:а) хроническая активная ВЭБ-инфекция по типу хронического инфекционного мононуклеоза;б) генерализованная форма хронической активной ВЭБ-инфекции с поражением ЦНС, миокарда, почек и др.
;в) стертые или атипичные формы ВЭБ-инфекции: длительный субфебрилитет неясного генеза, рецидивирующие бактериальные, грибковые, часто микст-инфекции респираторного и желудочно-кишечного тракта, фурункулез;г) развитие онкологических заболеваний (лимфома Беркитта, назофарингеальная карцинома и др.
);д) развитие аутоиммунных заболеваний;
е) ВЭБ-ассоциированный синдрома хронической усталости.
Исход острой инфекцией, вызванной ВЭБ, зависит от наличия и степени выраженности иммунного дефицита, а также от наличия ряда внешних факторов (стрессы, сопутствующие инфекции, операционные вмешательства, гиперинсоляция, переохлаждения и др.), способных нарушать иммунную систему.
Риски при беременности
Особенную опасность вирус представляет не только для организма женщины, но и для самой беременности.
Вирус Эпштейна-Барр может предрасполагать к преждевременному прерыванию беременности, гипотрофии плода, а у родившихся детей вызывать поражения нервной системы (28%), органов зрения (7%), рецидивирующий хрониосепсис (13%), гепатопатию и синдром дыхательных расстройств.
При инфицировании вирусом во время беременности или активации латентной инфекции высока вероятность внутриутробного инфицирования плода, что в дальнейшей жизни ребенка может быть причиной синдрома хронической усталости, длительного субфебрилитета, лимфаденопатии, увеличения печени и селезенки.
Симптомы ВЭБ – инфекции при беременности
Проявления, вызванные ВЭБ, во многом зависят от остроты течения заболевания. Также имеет значение первичность инфекционного процесса или возникновения клинической симптоматики хронической инфекции. В случае развития острого инфекционного процесса при заражении ВЭБ у женщин наблюдается картина инфекционного мононуклеоза.
Развитие данного заболевания приводит к появлению следующих клинических признаков: повышение температуры, увеличение различных групп лимфоузлов, поражение миндалин и гиперемия зева. Достаточно часто наблюдается отечность лица и шеи, а также увеличение печени и селезенки.
Достаточно часто хроническая ВЭБ инфекция у беременных протекает стерто или может напоминать другие хронические заболевания. При стертых формах инфекции пациентку может беспокоить волнообразно возникающие: субфебрильная температура, боли в мышцах и лимфоузлах, слабость, нарушение сна.
В случае течения инфекционного процесса под маской другого заболевания наиболее важными признаками являются: длительность симптоматики и устойчивость к терапии.
А.А. Халдин
Член-корр. РАЕН, профессор, д.м.н., президент НП «Герпес-Форум».
Вирус Эпштейна Барра во время беременности

Вирус Эпштейн-Барр (ВЭБ) и заболевания, связанные с ним, находятся на стадии активного изучения. Относится этот возбудитель к категории герпесвирусных персистирующих инфекций IV хронического типа.
Беременная может заразиться от инфицированного человека активной или спящей формой вируса. Есть 2 пути инфицирования: капельно-воздушный, контактный (через слюну, кровь, мокроты, секрецию из влагалища и уретры).
Согласно статистике, более 90% населения имеют ВЭБ в спящем или активном виде, поэтому риск заражения беременной очень высок.
Беременность и ВЭБ
При планировании беременности важно пройти обследования на наличие/отсутствие ВЭБ у будущей матери и отца.
Если женщина раньше не встречалась с ВЭБ, в организме не будут присутствовать антитела к нему. Поэтому при заражении потребуются кардинальные меры. Лечение будет осуществляться тяжелыми и опасными для развития плода медпрепаратами. Если антитела присутствуют, то организм лучше борется с инфекцией с минимальными рисками для матери и ребенка.
Для подбора адекватного лечения нужно определить, в каком состоянии находится вирус: в активном или латентном, т. е. спящем. опасность ВЭД — размытость и скрытость симптоматики. Помочь выявить вирус может специфический иммуноферментный анализ. Риски заражения при беременности:
- преждевременное родоразрешение;
- нарушение пропорции массы плода и его роста;
- внутриутробное заражение ребенка.
Особенности проявления, симптомы
Частота инфицирования у детей и молодых людей выше, чем в остальных группах населения. При заражении беременной клиническая картина будет отличаться от стандартной симптоматики инфекции.
Проявления ВЭБ развиваются на фоне пониженной работоспособности иммунной системы. Первичная инфекция и рецидивы патологии возникают на фоне иммунодефицита (врожденного или приобретенного).
Если у беременной, зараженной вирусом, иммунитет работает хорошо, возможны два сценария протекания болезни:
- бессимптомный;
- с симптоматикой, схожей с гриппом, ОРВИ.
Если у беременной имеется выраженный иммунодефицит, болезнь развивается в генерализованной форме и сопровождается симптоматикой поражения ЦНС, печени, почек, легких. Осложнениями являются:
- ВИЧ;
- лимфопролиферативная онкология;
- аутоиммунные патологии (ревматизм, васкулит, язвенный колит).
Чаще всего ВЭБ протекает по типу острого или хронического мононуклеоза. При остром инфицировании во время беременности возможны такие варианты исхода:
- выздоровление с выявлением ДНК вируса специфичным тестом в лимфоцитах и клетках эпителия;
- бессимптомное ношение вируса с выявлением вируса лабораторными тестами в слюне, лимфоцитах;
- ВЭБ в латентной стадии с развитием хронической рецидивирующей формы, которая может быть активной (клиника мононуклеоза) или генерализованной (симптомы дисфункции ЦНС, сердца, почек).
Один из симптомов острой инфекции – подъем температуры.
Острая инфекция имеет симптомы мононуклеоза:
- подъем температуры;
- увеличение и болезненность лимфоузлов;
- повреждение миндалин;
- покраснение, отек зева;
- сильная отечность лица и шеи;
- гипетрофия печени, селезенки.
Симптоматика хронической инфекции при беременности – стертая, часто схожая с гриппом, ОРВИ. Общие проявления:
- субфебрилитет (температура 37,1—38°С);
- мышечные боли;
- набухание и болезненность лимфоузлов;
- общая ослабленность;
- бессонница.
Дифференцировать ВЭБ от других инфекций можно по длительности проявлений и стойкости к традиционной терапии.
Риски заражения ВЭД
Опасность вируса – высока для беременной женщины, плода и процесса протекания беременности. Заражение ВЭБ может привести:
- к выкидышам, раннему родоразрешению;
- гипотрофии (замедлению физического развития) плода.
Опасности для детей, родившихся у матери с ВЭД в латентной форме:
- расстройство НС;
- дыхательная дисфункция;
- падение остроты зрения;
- тяжелые болезни печени.
У внутриутробно зараженного ребенка в течение жизни развивается:
- синдром хронической усталости;
- частые и длительные скачки температуры;
- гипетрофия печени, селезенки, лимфоузлов.
Диагностика и лечение беременной
Необходимо сдать анализы для точной диагностики заболевания.
При обнаружении заражения герпетической инфекцией на ранних стадиях правильное лечение приводит к быстрому выздоровлению.
Но бессимптомность течения начальной формы не позволяет своевременно выявить болезнь, и принять меры.
В большинстве случаев инфицирование ВЭБ диагностируется случайно при получении результатов анализов крови, в которых обнаруживается:
- повышенное количество тромбоцитов, лейкоцитов, лимфомоноцитов;
- скачок С-реактивного протеина, что вызывает нарушение обменных процессов в клетках между белками и углеводами.
Дополнительные анализы:
- ПЦР. Позволяет выявить ДНК вируса в пробах слюны и крови.
- Серологическое исследование. Позволяет определить титр антител к вирусу.
- Иммуноферментный и культурный анализ. Помогает распознать тип вирусной частицы.
На сегодняшний день не существует общей схемы лечения вируса Эпштейна-Барра. Терапия подбирается индивидуально в зависимости от формы и течения заболевания:
- При устойчивом иммунитете у беременной болезнь пройдет самостоятельно.
- При осложненном течении назначаются противовирусные средства.
- При проявлении общих симптомов инфекции проводится симптоматическое лечение:
- при высоких температурах — жаропонижающими;
- при сильных болях — обезболивающими;
- при ангине — полосканием горла.
- При присоединении бактериальной инфекции назначаются антибиотики.
- При латентной форме вируса или на стадии ремиссии лечение не проводится.
- При вирусе в активной стадии развития подбирается оптимальное лечение с наименьшими рисками для плода и матери.
Общий список медпрепаратов для лечения от ВЭБ:
- лекарства, содержащие интерферон-альфа;
- аномальные нуклеотиды, например, «Фамцикловир», «Ганцикловир»;
- цитостатики;
- иммуноглобулины (внутривенно при тяжелой форме);
- гормоны-кортикостероиды.
Профилактика
Для исключения заражения других людей из окружения беременной с ВЭБ, больную изолируют в стационаре. В больнице осуществляется тщательный контроль развития инфекции. Для исключения повторного заражения следует регулярно сдавать общие, иммунологический, биохимический и клинический анализы крови всем членам семьи беременной с ВЭБ.
С целью недопущения заражения герпетической инфекцией следует придерживаться следующих рекомендаций:
- Использовать средства защиты при половых контактах.
- Не пользоваться чужими полотенцами, посудой, постельным бельем, одеждой.
- Постоянно укреплять иммунитет.
- Принимать витамины.
- Обогатить рацион свежими фруктами и овощами.
- Обеспечить обильное, теплое питье.
- В течение всей беременности регулярно посещать инфекциониста и следовать его рекомендациям.
- Своевременно лечить соматические патологии, которые снижают иммунитет.
- Избегать стрессов.
- Больше гулять, закаливаться.
Опасен ли вирус Эпштейна-Барр при беременности?
Вирус Эпштейна-Барр при беременности является причиной высоких перинатальных потерь, врожденных заболеваний и преждевременных родов. Герпесвирус 4 типа у беременной проявляется в форме реактивации латентной инфекции или в редких случаях женщина встречается с патогеном первый раз.
Последствия будут определяться сроками обострения или заражения, состоянием иммунитета матери. Невозможность или ограниченность проведения противовирусного лечения Эпштейна-Барр у беременной объясняет актуальность инфекции и отслеживания иммунитета к вирусу при планировании беременности.
Общая характеристика вируса
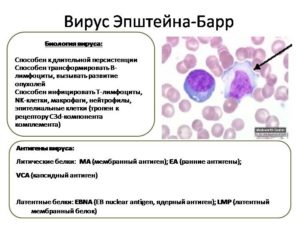
Вирус Эпштейна-Барр представляет гамма-герпесвирусы, обладающие общим свойством: способностью избирательно поражать лимфатические иммунокомпетентные клетки. Вирус относится к 4 типу.
Особенностью ВЭБ считается онкогенная активность, что может привести к развитию лимфатических опухолей, однако, регистрируются они у лиц с иммунодефицитом.
Как и все представители семейства герпесвирусов, Эпштейна-Барр при первичном заражении инициирует развитие типичной клинической картины мононуклеоза с различной степенью выраженности, переходя в латентное состояние.
При снижении иммунитета вирус может активизироваться и привести к формированию опухолей. Помимо опухолевой трансформации клеток иммунитета, ВЭБ инициирует аутоиммунные процессы в организме (ревматизм, васкулиты), снижение иммунитета.
Первичное заражение наступает чаще всего в детстве и проявляется инфекционным мононуклеозом. Но у некоторых детей и подростков ВЭБ при первом проникновении в организм не приводит к манифестации, а проходит бессимптомно или атипично.
К возрасту 30 лет практически все люди имеют антитела к этому вирусу. Патоген реплицируется в В-лимфоцитах и в латентном состоянии.
Источниками инфекции являются больные классическим мононуклеозом, бессимптомные носители. Выделяется вирус со слюной, а также передается через кровь, грудное молоко, цервикальную слизь, сперму.
После проникновения в организм человека вирус встраивается в ядра В-лимфоцитов, которые усиленно делятся и формируют пул атипичных мононуклеаров, важных, с точки зрения диагностики инфекции.
Помимо поражения лимфоцитарного ряда, диагностику проводят, основываясь на уровне антител. Современные методы диагностики методом ИФА позволяют оценить количество иммуноглобулинов к разным вирусным антигенам: раннему (ЕА), ядерному (EBNA), капсидному (VCA).
Признаки ВЭБ у беременной
Первичное заражение или рецидив герпеса при беременности обеспечивают не только внутриутробное инфицирование плода, но и оказывают выраженное влияние на нервно-психическое состояние женщины. Влияние герпеса на беременность проявляется также и в развитии депрессии при вынашивании и после родов.
Важно!
Чаще всего вирус Эпштейна-Барр у беременных активируется в 1 и 2 триместрах.
При первичном заражении инкубация длится несколько недель. Вирус размножается в лимфоцитах миндалин полости рта и постепенно обеспечивает клинику инфекционного мононуклеоза:
- подъем температуры тела до высоких цифр;
- усталость, слабость, головные боли;
- боль в горле;
- покраснение миндалин, появление белого налета;
- трудности носового дыхания;
- увеличение шейных лимфоузлов боковой и задней локализации;
- тошнота;
- увеличение печени;
- сыпь на теле при приеме антибиотиков из группы бета-лактамов.
На фоне сниженного во время беременности иммунитета вирус Эпштейна-Барр может привести к энцефалиту, пневмонии, а также спровоцировать присоединение бактериальной флоры и сепсис у беременной.
Реактивация процесса не приводит к такой яркой симптоматике, но в структуре ВЭБ-инфекции лидирует именно активизация патогена, а не первичное инфицирование беременной.
Отмечается упадок сил, головные боли, субфебрильная температура, увеличение лимфоузлов, боли в мышцах.
При прохождении ультразвукового исследования врач может обнаружить признаки поражения плода.
Осложнения при беременности в разных триместрах
Известно, что беременность является периодом снижения иммунной активности. Так как вирус Эпштейна-Барр непосредственно связан с иммунодефицитом, вынашивание ребенка является благоприятным временем для его активизации. А первичное заражение может привести к различным последствиям.
Важно!
Вирус Эпштейна-Барр при беременности опасен развитием внутриутробного инфицирования плода.
В структуре внутриутробных инфекции ВЭБ занимает высокие позиции. Вирус герпеса способен поражать как плод, так и новорожденного ребенка, приводя к различным осложнениям – ранним и поздним.
ВЭБ-герпес при беременности в 1 триместре может привести к:
- выкидышу;
- замершей беременности.
Замершая беременность и выкидыш на раннем сроке при активизации ВЭБ-инфекции в большей степени обусловлены эмбриотоксическим влиянием антител.
Зачастую причину самопроизвольного аборта на раннем сроке не определяют. Далее, при последующих беременностях также наблюдается остановка развития эмбриона и выкидыш, что должно навести врача на мысли об аутоиммунном процессе.
Вирус герпеса у беременных приводит не только к снижению иммунитета, но к иной направленности его действия. В результате эмбрион поражается цитотоксическими клетками.
Гистологическое исследование абортуса при выкидыше на раннем сроке позволяет заподозрить вирусную инфекцию, как причину прерывания беременности. Этот факт учитывают при планировании последующей беременности для успешного ее исхода.
Четвертый тип герпеса при беременности 2 триместра может привести к следующим последствиям:
- отставание в развитии плода с последующей остановкой;
- преждевременные роды на фоне внутриутробной инфекции;
- поражение нервной системы плода;
- инфекция органа зрения;
- поражение печени.
В подавляющем большинстве случаев ВЭБ-герпес у беременных во втором триместре приводит к патологии нервной системы. Рожденные дети в последующем отстают в нервно-психическом развитии, также регистрируется развитие ДЦП.
Герпес при беременности 3 триместра и перед родами провоцирует следующие процессы:
- рецидивирующий хрониосепсис;
- врожденная пневмония, синдром дыхательных расстройств;
- синдром хронической усталости в будущем;
- длительный субфебрилитет;
- лимфаденопатия;
- увеличение печени и селезенки.
Если герпес на ранних сроках беременности практически в 100% случаев приводит к потере плода, то на поздних сроках, особенно перед родами, заражение ведет к внутриорганным поражениям и последующий иммунодефицит не является исключением.
Диагностика
Известны методы прогнозирования поражения плода вирусом Эпштейна-Барр. По показаниям женщине выполняют амниоцентез, начиная с 16 недели беременности. Выполняют забор околоплодной жидкости на анализ и определяют:
- оптическую плотность околоплодных вод;
- уровень IgG к ВЭБ;
- наличие ДНК вируса.
У беременной на исследование берут кровь, слюну, спинномозговую жидкость.
При острой первичной инфекции в слюне методом ПЦР можно обнаружить ДНК вируса. При активизации латентной инфекции данные анализ не имеет смысла, информативнее станет анализ ИФА на антитела.
Маркерами первичной инфекции у беременной, а также реактивации ВЭБ являются IgM к VCA.
Антитела острого процесса появляются через 4-6 недель от момента инфицирования или реактивации. Отличием первичного заражения вирусом Эпштейна-Барр при беременности от рецидива является наличие IgG к VCA.
Эти иммуноглобулины являются показателем ранее перенесенной инфекции. При обострении их уровень начинает стремительно возрастать, таким образом, положительными становятся иммуноглобулины М и G.
Лечение
Использование во время беременности препаратов ацикловира может привести к негативным последствиям, поэтому назначение их ограничено и актуально при угрожающем жизни состоянии.
Чем лечить герпес при беременности? ВЭБ при беременности лечат патогенетически и симптоматически, что означает использование препаратов из групп:
- иммуномодуляторов (препараты интерферона, его индукторы);
- витаминов группы В, антиоксидантов;
- гормональных средств при тяжелом течении;
- ангиопротекторов (диосмины).
Единого мнения по ведению беременных с ВЭБ не существует. Ряд специалистов считают целесообразным введение иммуноглобулина против вируса Эпштейна-Барр.
Активизацию Эпштейна-Барр при беременности легче предотвратить, чем лечить последствия инфекции.
Герпес при планировании беременности занимает особое место в прегравидарной подготовке. Не только вирус Эпштейна-Барр, но и 1,2 тип, а также вирус Варицелла-Зостер, ЦМВ должны подвергаться диагностике при планировании зачатия.
За три месяца до желаемого зачатия женщине следует сдать анализы крови на вирусы герпеса и мазки из половых путей на ВПГ 1,2, ЦМВ и ВЭБ.
Положительный анализ на IgG к VCA является показателем наличия иммунитета – заболевание было перенесено ранее и не представляет опасности для беременной. Если численные значения велики, врач назначит повторный анализ через 2-4 недели.
В норме значения не должны быть высокими – это означает, что иммунитет держит вирус под контролем. Отрицательный результат говорит об отсутствии антител. В таком случае при инфицировании во время беременности плод не будет защищен.
Соскоб из уретры на ВПГ 1,2, ЦМВ и ВЭБ необходимо сдать и половому партнеру. При положительных результатах в мазках назначаются курсы превентивного лечения. Также учитывается число рецидивов лабиального и генитального герпеса.
При подозрении на снижение активности иммунитета назначаются не только иммуномодуляторы и витамины, но и курсы Ацикловира, Валацикловира.
Практически во всех случаях вирусные инфекции в отличие от бактериальных приводят к поражению плода при активизации латентной формы.
Поэтому прегравидарная диагностика играет значительную роль в рождении здорового потомства.
Куликовская Наталья Александровна, врач-инфекционист.
Полезное видое
Вирус эпштейна барра и беременность: опасность, диагностика и лечение

Вирус эпштейна барр при беременности вызывает серьезную патологию у плода, а также приводит к невынашиванию. По этой причине при планировании ребенка все женщины проходят необходимое обследование, в то же время при активном инфекционном процессе необходимо пролечиться до зачатия ребенка. Вирус Эпштейна Барра и беременность могут быть несовместимы при активной фазе инфекции.
Чем страшен вирус для беременных
Заболевания, вызываемые вирусом Эпштейн Барра, не до конца изучены. Это довольно заразная и очень распространенная инфекция, которая передается воздушно-капельным путем. Люди заражаются при тесных контактах, поцелуях, вдыхая вирус с частичками слюны при кашле и чихании больного человека. При этом инфекционный агент, попав единожды в организм, остается там навсегда.
Часто развивается инфекционный мононуклеоз, который проявляется повышением температуры тела, множественным увеличением лимфоузлов, болью в горле, общим недомоганием. Типичная сыпь называется экзантемой и проявляется пятнами, розеолами, мелкими пузырьками.
Наибольшую опасность вирус эпштейна барра представляет для плода.
По этой причине просто необходима полная диагностика организма еще на этапе планирования беременности. Если будет выявлен вирус в активной фазе, потребуется пройти лечение.
Если у женщины нет иммунитета, и она заразится при вынашивании ребенка, то последствия могут быть весьма серьезными:
- выкидыш;
- замирание беременности;
- хрониосепсис;
- рождение ребенка с низкой массой;
- нарушения в нервной системе новорожденного;
- синдром дыхательных расстройств;
- болезни печени у малыша.
При заражении ребенка в утробе матери после рождения может развиться синдром хронической усталости, заболевания печени, поражения селезенки, а также лимфоузлов.
Наибольшая опасность при беременности возникает, если будущая мать ранее никогда не контактировала с вирусом. Соответственно, у нее полностью отсутствуют специфические антитела.
После заражения развивается острая клиническая картина, а мать и будущие малыш оказываются бессильными перед инфекцией, что несет серьезный риск поражения плода.
Лабораторная диагностика
Если у беременной ранее никогда не выявлялись иммуноглобулины против вируса Эпштейна-Барра, то в течение всех 40 недель гестации нужно каждый месяц проводить анализ крови для выявления возможного заражения и своевременного назначения терапии.
В случае положительного результата при очередном обследовании это указывает на заражение – необходимо срочно назначать лечение. Своевременная терапия позволит сделать вирус неактивным и неопасным для ребенка.
При положительном анализе на антитела к вирусу до наступления беременности такой результат является хорошим. Это означает, что женщина ранее уже перенесла инфекцию, а в организме выработались антитела.
Антитела сохраняются на всю жизнь и обеспечивают иммунитет, защищая мать и будущего ребенка в случае повторного заражения. Считается, что в этом случае опасности для плода нет, так как с инфекцией будут бороться уже имеющиеся в организме антитела, не нанося вреда ребенку.
Тем не менее женщине назначаются повторные анализы, чтобы установить концентрацию антител для определения активности вируса. Если обнаруживается нарастание титра, это может свидетельствовать о его активизации. В этом случае незамедлительно назначается лечение, которое переводит вирус в неактивное состояние.
Подтверждение ранее перенесенной инфекции дают выявленные в крови иммуноглобулины класса G или EBNA. Они указывают на неактивность инфекционного процесса – ремиссию.
Если во время беременности или перед ней обнаружились IgE, это указывает на обострение с повторной активацией вируса.
Первичная диагностика производится методом иммуноферментного анализа. Активность вируса определяют с помощью полимеразной цепной реакции (ПЦР).
Обнаружение антител gM-VCA указывает на недавнее заражение. В этом случае необходимо провести исследование методом ПЦР и определить активность вируса. Если он окажется в неактивной фазе, то, несмотря на наличие антител, опасности нет.
Лечение во время беременности
Прием любых препаратов во время беременности всегда несет определенный риск для матери и плода, поэтому назначать препараты беременным женщинам необходимо осторожно и по прямым показаниям.
Именно в связи с этим определяют не просто наличие антител и факт заражения вирусом Эпштейна-Барра, а его активность, по которой делают вывод о необходимости назначения терапии.
Лечение у беременных зависит от активности вируса на момент обследования. Если диагностировано его неактивное состояние, то назначать лечение на этом этапе не нужно.
Когда выявлена активизация вируса, опасность его для плода превышает риск, связанный с приемом препаратов, поэтому в обязательном порядке назначается активное лечение.
Подбор терапии проводится индивидуально с минимальным риском для ребенка.
В терапии инфекции, вызываемой вирусом Эпштейна-Барра, используются такие препараты:
- альфа-интерфероны;
- аномальные нуклеотиды;
- цитостатики;
- иммуноглобулины;
- противовирусные препараты;
- кортикостероиды.
После комплексного обследования терапия обычно начинается с приема алфа-интерферона. После наблюдения врача в схему лечения добавляют специальные противовирусные препараты, содержащие аномальные нуклеотиды: Фамцикловир, Ганцикловир.
Использование других лекарств определяется тяжестью заболевания. При сложных формах инфекции с лечебной целью также назначаются внутривенные или внутримышечные инъекции иммуноглобулинов, стероидных гормонов.
Эффективность лечения контролируется исследованием крови на содержание антител, а общий курс терапии не превышает 3 недель. Важным принципом является обследование всех членов семьи и лечение их при выявлении активного вируса.
Заключение
Выявление и лечение вируса Эпштейна-Барра у беременных является важным условием, так как инфекция вызывает серьезную патологию плода. При планировании беременности необходимо обследоваться, а при выявлении активного вируса пройти лечение до зачатия ребенка.
Вирус Эпштейн-Барр и беременность

Относительно недавно появился загадочный вирус Эпштейна-Барр изучением, которого занимаются медики. Это разновидность герпетической инфекции основным носителем является человек.
Риск заражения беременной женщины крайне высок, ведь иммунная сопротивляемость снижается и патогенные микроорганизмы начинают прогрессировать.
В этом случае женщина должна строго выполнять рекомендации доктора, чтобы избежать инфицирования плода.
Причины и симптомы
Заражение в большинстве случаев диагностируется в детском возрасте или у молодых людей. При первичном заражении полноценные болезнетворные микроорганизмы накапливаются на слизистой оболочке языка, миндалин, гланд далее попадает в кровь и разносится по всему организму.
Они оседают на шейке матки, селезенке и печени, поражающие бета-лимфоциты — клетки, отвечающие за стойкость иммунной системы. Организм не может дать отпор и герпетическая инфекция, стремительно прогрессирует переходя в активную форму.
Далее в зрелом возрасте будучи, беременной снова происходит гормональная перестройка, снижается иммунитет, риск ремиссии возрастает в несколько раз.
Течение болезни зависит от индивидуальных особенностей организма. У беременной вирус Эпштейна-Барра может протекать бессимптомно. Выявляется патоген только по результатам анализа на антитела. Но возможно и проявление характерных признаков. Для острого течения болезни характерно:
- повышение температуры выше 39-ти градусов;
- уплотнение лимфатических узлов по всему телу;
- отечность лица, шеи и слизистой оболочки полости рта;
- вялость, быстрая утомляемость;
- мышечная боль;
- увеличение размера печени и селезенки.
При отсутствии лечения болезнь начинает поражать органы, что может привести к разрыву селезенки.
Особенности течения болезни
Вирус активизируется на фоне снижение защитных функций организма.
При беременности вирус может проявлять себя абсолютно непредсказуемо.
Особенностью является то, что симптомы легко спутать с обычной простудой либо гриппом, а при отсутствии соответствующей терапии герпетический вирус быстро прогрессирует.
Активация вируса уже говорит об иммунодефиците, вирионы поражают головной мозг, печень, почки, действуют на центральную нервную систему. По статистике, вирус ВЭБ является индикатором ВИЧ-инфекции, онкологии и болезней суставов.
В чем опасность вирус эпштейна-барра для беременных и ребенка?
Герпетический вирус ВЭБ опасен для матери и малыша. Причем даже если он протекает в скрытой форме последствия могут быть непредсказуемыми. Обострение на ранних сроках приводит к открытию кровотечению, выкидышу также наблюдается отставание внутриутробного развития (размер органов, туловища плода). После родоразрешения на протяжении жизни у ребенка развиваются:
- нарушениям работы нервной системы;
- ухудшение зрительного аппарата;
- болезни печени и почек;
- нарушение функционирования дыхательных путей.
Вирус проникает в плаценту.
При внутриутробном заражении:
- умственное и физическое отставание в развитии;
- увеличенная печень и селезенка;
- повышенная температура тела;
- уязвимость перед другими герпетическими вирусами и инфекциями.
Лечение при беременности
Существует выработанная схема лечения самого вируса и его симптомов. Препараты и дозировку подбирает исключительно врач, опираясь на состояние пациента, безопасность медсредств для плода, течение болезни. Терапия включает в себя:
- Противовирусные средства, например, «Ацикловр», «Зовиракс».
- При надобности проводится симптоматическое лечение:
- сосудосуживающие «Аквамарис», «Пиносол», «Нафтизин»;
- жаропонижающие «Парацетамол»;
- растворы для полоскания горла «Хлорфиллипт».
- Если в организме выявили сопутствующие проблемы, назначают антибиотики.
- Если организм истощен, назначают иммуноглобулин внутримышечно.
- Лекарства, направленные на повышение иммунной системы, комплексные витамины.
Правильное питание – неотъемлемая часть лечения.
Во время лечения не стоит пренебрегать рекомендациями общего действия.
Беременная должна соблюдать постельный режим, употреблять большое количество жидкости (компоты, морсы), если нет отечностей, в ином случае прием жидкости перед сном следует сократить.
Помещение постоянно должно проветриваться, так как пешие прогулки на время откладываются. Сбалансированное питание восполнит силы, заменив бесполезные продукты на фрукты и овощи, злаковые и молочные.
Методы профилактики
Если в прошлом заболевание уже было перенесено, он продолжает «спать» в организме, поэтому нельзя допускать снижение иммунитета, особенно в период беременности.
Чтобы предупредить заражение вирусом ВЭБ, следует тщательно следить за здоровьем. Половые контакты в период беременности должны быть защищенными. Не стоит игнорировать назначения доктора на сдачу необходимых анализов и проходить обследования вовремя.
Если закаливание было приемлемо до зачатия ребенка, то в период вынашивания можно продолжить водные процедуры. Активная ходьба и сбалансированное питание — залог крепкого здоровья. На время беременности следует оградиться от стрессов и затяжных депрессий.
Чтобы избежать рецидива нужно периодически сдавать анализ крови всем членам семьи, контактирующим с беременной.
Вирус Эпштейна-Барр при беременности: симптомы, диагностика, опасность и лечение
Герпесвирус относится к хроническим персистирующим инфекциям. После заражения возбудитель остается в латентном состоянии в организме и начинает активно размножаться при благоприятных для этого условиях.
Вирус Эпштейна-Барр при беременности также способен выйти из спящего состояния и принести некоторые неприятности женщине и ее ребенку.
Рецидив инфекции представляет не такую опасность, как первичное заражение, которое приводит к серьезным осложнениям.
Характерные особенности возбудителя
Принято считать, что вирус Эпштейна-Барр (ВЭБ) чаще всего вызывает болезни у молодых людей. Инфицирование им населения планеты доходит до 80%. После проникновения в организм может произойти развертывание классической клинической картины мононуклеоза. Но в некоторых случаях болезнь приобретает стертое течение или переходит в хронический мононуклеоз.
Острая форма или рецидив инфекции развиваются на фоне подавленного иммунитета, что характерно для периода беременности. Если иммунодефицит выражен, то течение заболевания приобретает генерализованный характер с поражением печени, почек, легких, нервной системы. Такое состояние часто ассоциируется с ВИЧ.
Доказано, что инфицирование ВЭБ связано с развитием онкологических и аутоиммунных заболеваний, а также синдромом хронической усталости.
Беременность и течение болезни
Не все беременные знают о том, была ли у них встреча с возбудителем инфекционного мононуклеоза. При нормальном иммунитете симптомы болезни напоминают ОРВИ или отсутствуют.
Во время беременности происходит естественное снижение иммунитета под действием увеличенного уровня гормона прогестерона. Поэтому в некоторых случаях возможен переход возбудителя из латентной фазы в активную.
Заражение вирусом может иметь два варианта исхода:
- развитие острого заболевания;
- носительство без выраженных симптомов или латентная инфекция.
В некоторых случаях диагностируется выздоровление после ВЭБ, но это не так. Здоровым считается тот, у кого ДНК вируса можно выявить лишь специальным методом в единичных В-лимфоцитах или клетках эпителия.
Если будущая мама не встречалась с ВЭБ до беременности, то у нее нет специфических антител, которые помогли бы справиться с обострением и защитили ребенка. Первичное инфицирование представляет большую опасность.
Если же в крови можно определить специфические антитела, то мать и ее будущий ребенок надежно защищены.
Мононуклеоз при беременности сопровождается разнообразными симптомами, которые могут быть не выражены, по ним не всегда можно судить о заболевании.
Но если причина недомогания установлена, то женщине рекомендуется госпитализация в инфекционный стационар. Активная инфекция может отразиться на течении беременности и состоянии ребенка.
Поэтому иммуноферментный анализ является необходимостью при наличии симптомов или подозрении на мононуклеоз у беременной.
Инфицирование может произойти несколькими путями: через слюну, мокроту, влагалищный секрет или слизь из уретры больного или вирусоносителя.
Возможные осложнения
Наибольшую опасность представляет первичное инфицирование во время беременности. Для матери со сниженным иммунитетом риски развития осложнений не выше, чем для простых людей. Какими последствиями болезнь опасна для плода:
- При инфицировании в первом триместре возможен срыв беременности.
- Более позднее заражение приводит к отставанию плода в весе и развитии от остальных детей.
Прерывание беременности обусловлено действием не самого вируса, а иммунных процессов, которые развиваются в ответ на его внедрение. При этом активируются особые классы клеток-лимфоцитов:
- натуральные киллеры;
- Т-хелперы 1 класса;
- цитотоксические лимфоциты.
Баланс между разными классами клеток нарушается, провоспалительная реакция преобладает над противовоспалительной. Некоторые вещества, выделяемые клетками, в норме приводят к развитию ворсин плаценты и врастанию их в стенку матки. Подавление иммунитета или активация веществ, противоположных по способу действия, нарушает процессы формирования плаценты, что способствует развитию выкидыша.
Если рождается ребенок, внутриутробно инфицированный вирусом Эпштейна–Барр, то наблюдаются следующие проблемы со здоровьем:
- патологии нервной системы — в 28% случаев;
- поражение глаз;
- увеличение печени;
- синдром дыхательных расстройств;
- хронический сепсис с частыми рецидивами.
Активация вируса во время беременности также может привести к патологии печени и селезенки, лимфаденопатии, развитию длительного субфебрилитета у ребенка после рождения.
Признаки инфекции у беременной
После первичного заражения течение болезни может принять стертую картину или проявиться симптомами ОРВИ. Классический инфекционный мононуклеоз развивается после выраженного снижения иммунитета.
Первые признаки появляются в срок от 15 дней до 2 месяцев после первого контакта с больным человеком.
Основные признаки:
- Начинается заболевание с острых симптомов: озноб переходит в стойкий подъем температуры до 40 градусов.
- Беспокоят выраженные головные боли, чувство слабости и усталости.
- Фарингит и ларингит, боль при глотании. Возможно повышенное потоотделение, затруднение носового дыхания.
- При пальпации внутренних лимфоузлов ощущается боль.
- На раннем сроке можно определить размеры и границы печени. В позднем периоде это сделать невозможно из-за увеличенной матки, которая смещает внутренние органы кверху.
- Не составляет труда самостоятельно обнаружить увеличение подчелюстных, шейных, затылочных лимфоузлов. При этом они болезненные, плотные, не спаяны с окружающими тканями.
- Иногда на коже при инфекционном мононуклеозе появляются характерные высыпания, которые после выздоровления оставляют пигментные пятна.
Опасность мононуклеоза заключается в увеличении селезенки. Разрыв органа у больных происходит внезапно после небольшой физической нагрузки или резкого движения.
Кровотечение при этом массивное, требует экстренного хирургического вмешательства.
В некоторых медицинских изданиях описано влияние вируса на психологическое состояние матери после родов, ему приписывается роль в развитии депрессивных состояний в послеродовом периоде.
Допустимое лечение
Для вируса Эпштейна-Барр у беременных характерно развитие рецидива, а не первичное инфицирование. В этом случае нужно начинать лечить патологию с симптоматических препаратов.
- Для устранения лихорадочного состояния на ранних сроках можно использовать нестероидные противовоспалительные препараты — Парацетамол, Ибупрофен, Диклофенак. За 3—4 недели до родов применять их не рекомендуется, так как они увеличивают вероятность преждевременных родов.
- Для поддержания функции печени применяют гепатопротекторы: Карсил, ЛИВ-52, Эссенциале. Они уменьшают негативное влияние вируса на клетки органа, позволяют ему функционировать в обычном режиме, восстанавливают при повреждениях. С этой же целью назначают растительный препарат Хофитол, экстракт артишока.
- Назначаются поливитаминные комплексы, которые играют роль антиоксидантов и защищают клеточные мембраны от повреждений.
- Воспалительные и аутоиммунные реакции активируют синтез веществ, которые усиливают свертываемость крови и вероятность образования тромбов. Поэтому считается оправданным назначение препаратов, выступающих в роли ангиопротекторов. У беременных применяется Флебодиа 600, который не оказывает влияния на плод, но способен улучшить реологические свойства крови и состояние микрососудов.
Этиологическая противовирусная терапия в период беременности считается неоправданной из-за высоких рисков влияния на плод. Не беременным для лечения применяют специфический иммуноглобулин.
Возможности профилактики
Вирус способен передаться ребенку и вызвать серьезные патологии. Поэтому следует заранее побеспокоиться о профилактике.
Специфическая профилактика в виде вакцины еще находится в стадии разработки. Ее собираются использовать в странах Африки, где очень распространен вирус Эпштейна-Барр, который становится причиной онкологии.
Для беременных подходят методы неспецифической профилактики. Элементарные правила гигиены, мытье рук по приходу домой с улицы позволят избежать многих инфекций.
Также в этот период нужно избегать толпы и скопления людей в помещениях, чтобы не увеличивать вероятность заражения.
На праздниках и в компаниях нужно пить только из своей посуды, не пользоваться чужими приборами для еды.
Не стоит забывать про поддержание иммунитета за счет правильного питания, достаточного пребывания на свежем воздухе, нормального режима сна и отдыха в течение дня, что особенно важно для беременных.