Электроэнцефалография при эпилепсии у детей | Малыш здоров!
ЭЭГ или электроэнцефалографическое исследование – это методика определения и регистрации биоэлектрической активности нейронов мозга, а также ее патологических изменений, которые связаны с формированием в головном мозге очагов эпилептической активности.
На сегодняшний день ЭЭГ– единственный метод объективного определения состояния нервных клеток коры головного мозга.
На ЭЭГ эпилептиформные разряды регистрируются в виде острых пиков и волн, отличающихся более высокой амплитудой, а также типичные графоэлементы и паттерны, характерные для определенных форм эпилепсии.
Что такое ЭЭГ
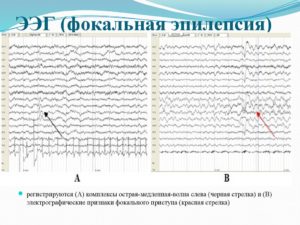
При очаговых формах заболевания – эти изменения определяются в определенных участках мозга:
- при роландической эпилепсии высокоамплитудные комплексы в виде острых пиков и волн («роландический комплекс»), образуются в центрально-височных отведениях, локализованных на стороне, противоположной проявлению судорог лица, языка, губ;
- при ночной (лобной) эпилепсии – очаг локализован в лобных долях.
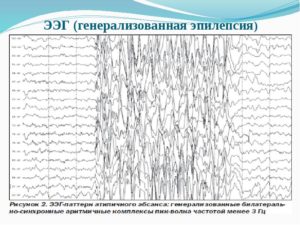
Генерализованные или «большие» приступы на ЭЭГ регистрируются в виде групп множественных комплексов пик и волн во всех областях мозга.
Но необходимо отметить, что ЭЭГ является только дополнительным методом обследования, с помощью которого врач – эпилептолог или невролог после скрупулезного сбора жалоб, осмотра и обследования пациента сможет определить вероятность наличия эпилепсии пациента, а при подтверждении диагноза – определить ее форму.
Для уточнения диагноза специалистами проводятся повторные исследования с функциональными пробами, нагрузками, назначается длительная запись ЭЭГ в течение нескольких часов или даже суток, которая фиксируется на видео (ЭЭГ – видеомониторинг).
Виды
На сегодняшний день выделяют следующие виды ЭЭГ:
- «рутинная» электроэнцефалография – обычное обследование, при котором проводится регистрация и запись биопотенциалов головного мозга для диагностики эпилепсии;
- ЭЭГ с функциональными пробами или стандартными процедурами активации:
- с гипервентиляцией (проведение обследования на фоне частого форсированного дыхания);
- с фотостимуляцией (раздражение ритмически мигающими светодиодами);
- с использованием других типов стимуляции (триггеров) – чтение, музыка (при рефлекторных приступах музыкогенной эпилепсии, эпилепсии чтения);
- ЭЭГ с использованием дополнительных электродов;
- ЭЭГ с лишением (депривацией) сна – пациента полностью лишают ночного сна или будят раньше обычного на 2-3 часа;
- ЭЭГ ночного сна (регистрация ЭЭГ во время ночного сна);
- длительная ЭЭГ, в том числе и во время дневного сна;
- ЭЭГ – видеомониторинг.
Роль электроэнцефалографии в диагностике эпилепсии
Правильная интерпретация различных изменений биоэлектрической активности головного мозга – это высокий профессионализм специалиста. Достаточно часто эпилептиформные изменения на ЭЭГ возникают при движениях глаз, пульсации сосудов, изменении дыхания или появлении глотательных движений и по другим причинам.
Диагностическая чувствительность электроэнцелографического исследования, по данным специалистов, составляет до 50%, а у 10% пациентов с различными сложными формами эпилепсии эпилептиформные разряды могут не регистрироваться.
Поэтому нормальная ЭГГ при наличии клинических проявлений (судорожных приступов, абсансов и других симптомов) не является основанием исключения эпилепсии.
Также особое значение имеет:
- возраст пациента – у детей и подростков ЭЭГ имеет возрастные особенности, а у 2-4% здоровых детей могут регистрироваться специфические изменения на ЭЭГ);
- состояние здоровья и наличие фоновых заболеваний (10-30% эпилептиформных изменений возникает при наличии атриовенозных мальформаций, травм головы, опухолей головного мозга и при наличии другой церебральной патологии).
Но в тоже время данные электроэнцефалографического обследования вносят большой вклад в многоступенчатую схему постановки диагноза эпилепсии.
Поэтому описание ЭЭГ с наличием специфических изменений на ЭЭГ не является ни подтверждением, ни отсутствием эпилепсии – заключение о состоянии здоровья может дать только специалист – невролог или эпилептолог.
Особенности ЭЭГ при эпилепсии разных типов
Приступы эпилепсии в любом возрасте обусловлены аномальной активацией процессов возбуждения в нейронах коры головного мозга с постепенным формированием эпилептических очагов в разных участках мозга.
При этом в нервных клетках самопроизвольно или под действием определенных раздражителей возникают разные по частоте разряды, которые постепенно усиливаются и накапливаются в определенных зонах.
После их активации возникает клиническая картина эпилептического припадка в виде генерализованных приступов судорог или «малых» форм (абсансов, снохождений, сноговорений, миоклонических подергиваний и других признаков).
Для различных форм эпилепсии характерны определенные (специфические) нарушения на ЭЭГ.
Идиопатические генерализованные эпилепсии (ИГЭ)
При идиопатической (истинной) генерализованной эпилепсии на ЭЭГ отмечается нормальная фоновая ритмика с наличием генерализованных спайк – разрядов или полиспайк-волн частотой от 3 до 5 Гц и фотосенситивностью.
При детской абсансной эпилепсии регистрируются:
- электрографическим показателем типичных абсансов являются спайк-волны, частотой 3 Гц билатерально-синхронные, длительностью от 5 до 10 секунд с последующим замедлением;
- при этой форме эпилепсии фотосенситивность проявляется менее чем у 10% пациентов и является неблагоприятным фактором для прогноза и течения заболевания.
Для юношеской миоклонической эпилепсии характерно:
- регистрация полиспайк – или спайк-волн в виде коротких вспышек;
- фотосенситивность встречается в 50% случаев;
- отмечается провоцирование приступов различными триггерами (музыка, чтение, резкое изменение вида деятельности).
Детская доброкачественная эпилепсия проявляется ЭЭГ:
- фокальными разрядами в виде острых волн, локализованных в височной области и центральных отделах коры головного мозга и височных отделах, характерно усиление эпилептической активности во сне;
- реже отмечаются генерализованные разряды спайк-волн, мультифокальные разряды, генерализованные спайк-волны в других отделах мозга;
- «роландический» комплекс.
При синдроме Ландау-Клеффнера (эпилепсия с нарушениями речи (приобретенной афазией)) на ЭЭГ регистрируются в виде непрерывных спайк-волновых разрядов в фазе медленного сна, которые могут занимать более 85% записи ЭЭГ.
Для прогрессирующей миоклонус эпилепсии характерно:
- фотосенситивность,
- наличие генерализованных разрядов спайк-волн;
- нарушения фоновой ритмики, носящие прогрессирующий характер.
Как подготовить ребенка к процедуре
Главным условием проведения ЭЭГ является спокойное стояние пациента, поэтому малышу необходимо объяснить необходимость проведения процедуры и убедить его в безвредности, а главное безболезненности проведения обследования.
Для маленьких детей процедуру можно превратить в игру, потренироваться накануне – надевание шлема, нахождение в неподвижном состоянии с закрытыми глазами и спокойным дыханием (как космонавт, подводник или танкист).
Голову перед процедурой нужно вымыть, а ребенок при проведении обследования не должен чувствовать дискомфорта (голода, жажды).
Нужно ли проводить ЭЭГ на хорошем аппарате?
Аппараты для проведения энцефалографического обследования не имеют принципиальных различий. Они могут отличаться количеством каналов регистрации и условиями технического обслуживания (это важно для специалистов). Наиболее важным моментом считается опыт специалиста, проводящего обследование и правильная интерпретация данных ЭЭГ.
Зачем проводят ЭЭГ во сне и с депривацией сна?
Запись ЭЭГ во время сна позволяет определить эпилептическую активность головного мозга в ночное время – много форм детской эпилепсии проявляются только во сне, а выявить повышенную активность нейронов в дневное время у пациента невозможно, даже под влиянием функциональных проб и стимулов.
Лишение сна (депривация) является выраженным провоцирующим фактором, поэтому эту методику применяют для выявления скрытых и сложных форм эпилепсии. Это обследование должно проводиться только по назначению и под наблюдением опытного специалиста.
Результаты ЭЭГ на 100% могут подтвердить или опровергнуть наличие эпилепсии?
На первое место при диагностике эпилепсии даже в настоящее время специалист должен ставить работу с пациентом или родителями (при эпилепсии у детей), определяя жалобы и анамнез развития и течения заболевания, а ЭЭГ помогает установить:
- характер приступов (генерализованные, фокальные, симптоматические или идиопатические);
- локализацию эпилептиформного очага;
- наличие признаков фотосенситивности при идиопатической генерализованной эпилепсии;
- присутствие ЭЭГ признаков, определяющих определенный эпилептический синдром;
- контроль эффективности назначенного лечения и/или возможность его прекращения;
- прогнозирование риска возобновления приступов при длительной ремиссии на фоне приема препаратов и их отмены.
Но на 100% подтвердить или опровергнуть диагноз эпилепсия ЭЭГ не может.
Зачем проводят ЭЭГ с фотостимуляцией?
Фотостимуляция или светодиодные мелькания при некоторых формах эпилепсии является фактором, провоцирующим развитие приступа, а определение наличия у пациента фотосенситивной эпилептической активности позволяет специалисту определиться с тактикой лечения, прогнозом и течением заболевания.
ЭЭГ и эпилептический статус
Этот метод исследования биоэлектрической активности нейронов играет основную роль при определении тактики терапии при развитии различных форм эпилептического статуса (судорожного и бессудорожного приступа) по динамике изменения общих характеристик ЭЭГ:
- по изменению ритма повышенной активности нейронов (нарастание – убывание);
- по оценке интенсивности эпилептиформных разрядов.
При генерализованном судорожном статусе ЭЭГ чаще всего проводится в условиях общей анестезии и определяет:
- подтверждение диагноза судорожного статуса или исключения псевдостатуса;
- причины нарушенного психического состояния у пациента (судорожный приступ на фоне эпилепсии, лекарственная кома, другие формы энцефалопатии);
- мониторинг контроля лечения и эффективности терапии;
- дает прогностическую информацию по течению заболевания.
Электрографическая диагностика при развитии бессудорожного эпилептического статуса (при статусе простых парциальных приступов, статусе генерализованных абсансов или комплексных парциальных приступов) определяют локализацию очага, характер статуса, тактику лечения и прогноз заболевания.
врач-педиатр Сазонова Ольга Ивановна
Сохранить
Ээг при эпилепсии: правила проведения
Электроэнцефалография позволяет изменять биоэлектрическую активность нервных клеток головного мозга и фиксировать болезненные преобразования, обусловленных появлением в голове очагов эпилептической активности. Сегодня ЭЭГ – единственный результативный способ точного определения состояния нейронов. Ниже приводится информация о том, что показывает ЭЭГ при эпилепсии.
Точными признаками заболевания считаются разряды и паттерны приступа. Для расстройства свойственны высокоамплитудные вспышки с различной активностью. Сами по себе они не являются доказательством развития эпилепсии и определяются в контексте клинической картины.
Кроме диагностирования эпилепсии, ЭЭГ отображает значимую роль в выявлении формы болезни. Это обуславливает прогноз развития расстройства и выбор подходящих лекарств. ЭЭГ дает возможность определить нужное количество препаратов по оценке снижения эпилептической активности и предусмотреть побочные действия по возникновению дополнительной патологической активности.
Для определения эпилептоформной активности на ЭЭГ применяют световую ритмическую стимуляцию, гипервентиляцию и другие способы воздействия, с учетом информации о факторах, провоцирующих припадки. Продолжительная регистрация во время сна позволяет определить эпилептоформные импульсы и паттерны, относящиеся к приступам. Диагноз определяется по характерной биоэлектрической активности нейронов.
Долгосрочная регистрация
Эпилептическая активность на ЭЭГ фиксируется не постоянно. При отдельных формах припадков она выявляется во время сна, нередко провоцируется отдельными жизненными ситуациями или образом жизни пациента. Результативность диагностики заболевания зависит от возможности регистрировать данные ЭЭГ в период естественной жизнедеятельности пациента в его повседневных делах.
В этих целях создаются специализированные портативные системы продолжительной записи ЭЭГ в условиях, подобных повседневной жизни. Регистрирующее устройство делается из эластичной шапочки с вживленными в нее электродами, через которые передаются данные ЭЭГ. Данные фиксирует небольшое устройство, которое всегда можно носить с собой.
При этом человек может выполнять простые повседневные действия. Когда заканчивается запись, данные переносятся в компьютерную систему, просматриваются, анализируются, хранятся, потом распечатываются в качестве обычной ЭЭГ. Для большей информативности припадок фиксируется не только на электроэнцефалограмме, но и создается видеозапись, на которой фиксируется судорожная активность пациента.
Предхирургическое обследование
роль в исследовании во время или перед выполнением хирургического вмешательства предоставляется иктальной, либо интериктальной электроэнцефалограмме.
Роль обследования обусловлена тем, какое хирургическое вмешательство нужно использовать в определенной ситуации. С помощью такого обследования выполняется подтверждение и присутствие эпиприступов у людей.
Подобное обследование предоставляет возможность определить вероятные эпилептогенные фокусы.
Электроэнцефалограмма позволяет анализировать работу коры головного мозга и подтвердить эпилептогенность предполагаемых болезненных субстатов в ситуации, когда у человека определяется рефракторная эпилепсия. Этот способ позволяет дать характеристику припадкам и выявить их согласованность с разными клиническими исследованиями, наподобие обследований у нейропсихолога.
Для подтверждения диагноза по отношению к пациентам могут проводиться инвазивные нейрофизиологические процедуры.
Выполнение такой электроэнцефалограммы требует применения грубинных электродов, вживление которых выполняется только под стереотаксическим наблюдением на оборудовании для МРТ.
Для идентификации поверхностных корковых очагов нужно пользоваться субдуральными электродами, для использования которых понадобятся специальные отверстия.
Электроэнцефалография считается уникальной методикой обследования, с помощью которой диагностируется эпилепсия, выявляются особенности ее развития. ЭЭГ – это безболезненный способ обследования пациентов, не причиняющий им никакого вреда. Во время проведения человек размещается в комфортном кресле.
Ему предстоит закрыть глаза и постараться расслабить тело.
Человеку на голову одевают шлем, через который к нему присоединяются небольшие электроды. Их нужно соединять с проводкой и электроэнцефалографом. Это техническое приспособление позволяет усиливать биопотенциалы, направляющиеся на сенсоры.
Особенности исследования
Перед процедурой пациента нужно подготовить, волосы моются, чтобы на них не было. Это обеспечит наилучшее взаимодействие кожного покрова и электродов, но применение фиксирующих укладку веществ не разрешается.
По ходу диагностики у человека не должно возникать ощущение голода. Принимать пищу нужно за 2 часа до начала процедуры.
Перед фиксацией датчиков устраняются все металлические приспособления с тела, украшения, гаджеты и т.п.
Перед диагностикой нельзя употреблять спиртное и другие продукты, воздействующие на нервную систему. Предпочтительно перед применением отменить употребление транквилизаторов, снотворных и противосудорожных средств.
Подобное решение удастся использовать после согласования с терапевтом, поскольку отказ от препаратов не всегда считается возможным.
В медицинской книжке пациента создается соответствующая отметка, чтобы при определении электроэнцефалограммы врач мог определить воздействие таких лекарств на положительный результат.
Перед началом фиксации электродов нужно взять замеры в нескольких позициях:
- Охват черепа.
- Расстояние от переносицы до бугорка затылочной кости.
- От одного ушного прохода, до следующего, сквозь темя по продольным и поперечным линиям.
После этого выявляется место фиксации электродов. Перед фиксацией датчиков кожный покров на голове обезжиривается при помощи спирта, потом этот участок обрабатывается гелем, усиливающим электропроводность, при этом используются шлемы и эластичные шапочки.
Пациенты усаживаются в кресло или располагаются на кушетке. Ему приходится закрывать глаза и прекратить любые телодвижения в течение обследования. Когда возникает ОРЗ, кашель, закладывает нос, обследование приходится откладывать.
Эпилепсия по ЭЭГ выявляется разными способами. Даже у взрослых пациентов часто отмечается аномальная биоэлектрическая активность нейронов из-за генетической предрасположенности. У некоторых летчиков, которым свойственная быстрая реакция, на ЭЭГ отображаются разряды эпилептоформного характера.
У пациентов, страдающих психотерапией, нервными расстройствами или у агрессивных людей могут выявляться эпилептические феномены даже в ситуациях, когда клинических симптомов заболевания не выявляют. Зачастую у пациентов подобные изменения с возрастом устраняются сами собой без использования лекарств. У 14-15% детей в результате выявляется эпилепсия.
При серьезных судорожных припадках активность выявляется в разных областях. Не всегда получается выявить симптомы заболевания у пациентов, злоупотребляющих спиртным, у которых сформировалась зависимость.
Дифференциальная диагностика припадка
Чтобы точно определить наличие заболевания, нужно изучить симптоматику. К признакам эпилепсии относятся: проходящие проблемы с сознанием, значительные изменения в эмоциональной и психической отрасли, судорожный синдром, приступообразные расстройства функционирования внутренних органов.
В соответствии с классификацией, утвержденной в 1989 году, можно найти только 3 главных разновидности припадков. К ним относятся:
- Симптоматические – возникающие из-за повреждения мозга или другой сложной болезни.
- Идиопатические – синдромы, провоцируемые наследственной предрасположенностью.
- Криптогенные – не определенные в ходе диагностики.
Различают много других припадков, которые нужно уметь отличать. Это нейрогенные, соматогенные и психогенные.
Приступы могут быть малыми и большими. Первый проявляется ярко и делится на несколько этапов. За первые несколько дней у пациента возникает тревожность, повышается агрессия или моральная подавленность.
Во время припадка человек падает на землю, у него начинаются судороги, может кричать, изо рта идет пена.
Все продолжается примерно 5-7 минут, после этого постепенно все ухудшается. Второй характеризуется отсутствием продолжительной потери сознания. Человек стоит на месте, резко застывает, потом запрокидывает кверху голову. Подобное состояние ускоренно проходит, потом пациент продолжает повседневную деятельность.
Как формулируется заключение?
На каком основании проявляется эпилепсия? Детально диагностировать такую болезнь непросто. Нужно проводить детальное обследование с использованием оборудования для МРТ или ЭЭГ, собирать и изучать анамнез, смотреть на телодвижения пациента во время приступа.
К распространенным способам проявления эпилепсии, предшествующим припадку, относят: ком в горле, слабость, кружится голова, рвотные позывы, язык начинает неметь, в ушах шумит.
Пациент на протяжении нескольких секунд падает на землю, сознание теряется, он прекращает дышать. После этого местами парализуются мышечные ткани или возникают судороги. Нужно определить, насколько часто возникают такие состояния, проявляется ли наследственный фактор, выяснить локализацию поражения мозга.
Провоцирующие пробы
Простая запись ЭЭГ проводится в состоянии неактивного бодрствования. Для выявления нарушений используются провоцирующие пробы. Нужно открывать и закрывать глаза.
Это позволяет определить уровень взаимодействия с пациентов в виде исключения выявляются нарушения сознания. Такая проба дает возможность определить изменение активности альфа ритмов и иных разновидностей активности при попадании света на зрительные рецепторы.
Альфа ритмы прекращают продуцироваться, когда человек куда-то смотрит.
Гипервентиляция выполняется при диагностировании состояния у детей старше трехлетнего возраста максимум 3 минуты и до 5 минут у взрослых. Выполнение такой пробы применяется для определения генерализованной пик-волновой активности и временной визуализации припадка. не так часто выявляется локализованная эпилептоформная активность.
Ритмическая фотостимуляция. Проба применяется для определения аномальной биоэлектрической активности при фотосенситивной разновидности эпилепсий. Осветительный прибор монтируется на расстроянии 30 см перед закрытыми глазами больного.
При этом применяется расширенный спектр частот, начальная скорость – 1 вспышка в секунду. Этот показатель постепенно повышается до 50. Самая результативная в определении эпилептиформной активности – это обычная ритмическая фотостимуляция с частотой 16 Гц.
Фотопароксизмальная реакция, проявляющаяся при такой пробе, считается проявлением эпилептоформной активности. При этом на ЭЭГ фиксируются разряды генерализованной ускоренной полипик-волновой активности. Часто появляются миоклонические пароксизмы в качестве сокращения мышечных тканей на лице, в плечевом поясе и верхних конечностях. Все это проводится синхронно с работой лампочки.
Фотостимуляция звуковыми колебаниями определенной частоты. Зачастую показатель составляет 20 Гц – 16 кГц. Такая проба используется ограниченно и дает результат при попытке спровоцировать припадок или аудиогенную эпилепсию.
Что делать, если у ребенка на ЭЭГ эпиактивность?
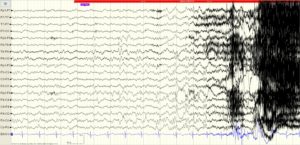
Такая тяжелая патология, как эпилепсия, традиционно сложна для диагностики. Самым характерным ее симптомом является эпилептический припадок, который не всегда удается наблюдать в клинических условиях, но в том случае, если эпиактивность на ЭЭГ у ребенка удается зафиксировать при обследовании, диагноз можно считать подтвержденным.
Крайнее проявление заболевания, или эпилептический приступ – непродолжительное неспровоцированное стереотипное расстройство в поведении, сознании, эмоциональной деятельности, чувственных или двигательных функциях. Нередко встречается похожий, эпилептиформный припадок, который не считается основанием для постановки диагноза эпилепсии. В таких случаях точный диагноз ставится, если на ЭЭГ эпиактивность проявила себя.
В диагностике и дифференциальной диагностике эпилепсии важное значение имеет видео-ЭЭГ мониторинг
Как подтверждается диагноз эпилепсия?
Единственными надежными признаками заболевания считаются эпилептиформная активность на ЭЭГ и паттерны эпиприпадка.
Как правило, в это же время фиксируются высокоамплитудные вспышки мозговых волн, но они не могут точно указать на патологию.
ЭЭГ обязательно назначается для подтверждения диагноза, поскольку эпилептические разряды можно зафиксировать и вне припадка. Кроме того, исследование позволяет точно определить форму заболевания, что помогает назначить адекватное лечение.
Эпиактивность на ЭЭГ у ребенка без приступов может быть определена различными способами.
Чаще всего для стимуляции эпиактивности используется световая ритмическая провокация, но может применяться гипервентиляция или другие дополнительные методики.
Иногда случаи эпиактивности могут быть обнаружены только во время продолжительной регистрации ЭЭГ, чаще проводимой во время ночного сна с депривацией. Лишь у небольшой части пациентов не удается подтвердить диагноз таким исследованием.
Что можно увидеть на ЭЭГ при эпилепсии разных форм?
Каждый вид этой патологии характеризуется собственной клинической симптоматикой. Кроме того, эпилепсия на ЭЭГ выглядит по-разному.
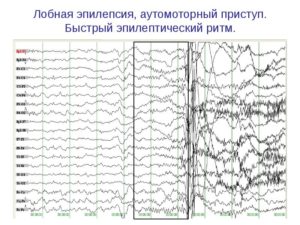
Доброкачественная роландическая эпилепсия:
- При приступе (обострении) отмечается фокальный эпилептический разряд в средне височных и центральных отведениях. Он выглядит как высокоамплитудные спайки, кроме которых наблюдается комбинация острых и медленных волн. Отмечается выход за границу первоначальной локации.
- В момент отсутствия приступа часто фиксируются фокальные спайки, комбинирующиеся волны, которые возникают одновременно в нескольких отведениях. Нередко эпилептическая активность на ЭЭГ никак не проявляется в дневное время, пока человек не спит. В этом случае она обязательно появляется, как только человек засыпает.
Роландическая эпилепсия является наиболее частой формой эпилепсии детского возраста
Эпилепсия формы Панайотопулоса:
- Во время обострения регистрируется эпи-разряд – высокоамплитудные спайки, сочетающиеся с медленными и острыми волнами, которые редко остаются в пределах начальной локализации.
- В покое чаще всего можно увидеть мультифокальные низко- или высокоамплитудные комплексы. Характерно, что комплексы возникают серийно – в момент закрывания глаз, а в момент открывания они блокируются. Приступ может быть спровоцирован фотостимуляцией.
Генерализованные идиопатические эпилепсии
Паттерны ЭЭГ чаще можно наблюдать у ребенка и при юношеской эпилепсии с абсансами:
- При обострении аппаратура может показывать обширный разряд в виде ритмической сверх активности 10 Гц с неуклонно нарастающим характером, а также острые волны и высокоамплитудных дельта- и тета-волн. Они нестабильные и асимметричные.
- Вне обострения картина на ЭЭГ может оставаться стандартной, изредка присутствует нехарактерная активность.
Типичные абсансы представляют собой короткие генерализованные эпилептические приступы с внезапным началом и завершением
Ранняя младенческая эпилептическая энцефалопатия:
- Обострение вызывает повышение числа и амплитуд спайка в сочетании с острыми волнами.
- Вне обострения наблюдается обширная активность, где вспышку сменяет ее исчезновение. Возможна гипсаритмия.
Синдром Леннокса-Гасто:
- Обострение характеризуется возникновением многочисленных спайков и острыми волнами, возможна фиксация комбинации «спайк-медленная волна». Развивается десинхронизация.
- Вне обострения — гиперсинхронная активность, сопровождающаяся острыми волнами, комплексы «спайк-медленная волна», фокальные расстройства.
Синдром Леннокса-Гасто – тяжелая форма эпилепсии, которая начинается в детском возрасте
Паттерны эпиприпадка могут фиксироваться и у фенотипически здоровых пациентов. В этом случае диагноз эпилепсия не ставится, но считается, что у таких людей существует генетическая предрасположенность к данной патологии. Как правило, рекомендуется периодическое прохождение специального обследования.
На чем основана эпилептиформная активность?
При эпилепсии наблюдается периодический «взрыв» потенциала действия клетки в результате пароксизмального сдвига ее мембраны. После этого наступает достаточно продолжительный период гиперполяризации. Этот механизм актуален для любой формы патологии, вне зависимости от того какая именно эпилептиформная активность распознается чувствительной аппаратурой.
Чтобы сгенерировать эпилептиформную активность нужно задействовать огромное число нейронов. В этот процесс всегда вовлекаются два вида нервных клеток. Первые – «эпилептические» нейроны, генерирующие автономные вспышки. Вторые – их окружающие нервные клетки, как правило находятся под афферентным контролем, но изредка вступают в активный процесс.
Как побороть эпилепсию?
Если обнаружена эпилептиформная активность на ЭЭГ у ребенка нужно принимать незамедлительные меры.
Лечение эпилепсии – длительный и сложный процесс, и чем раньше оно начинается, тем больше шансов у ребенка прожить долгую, счастливую жизнь.
При этом процесс лечения строго индивидуален и общих стандартов здесь нет. Значение имеет возраст пациента, течение заболевания, общее состояние ребенка, данные ЭЭГ.
При правильно подобранной терапии приступы не возникают
Лечение редко занимает менее 3-5 лет, а в ряде случаев продолжается пожизненно.
Основой терапии являются лекарственные средства, а при некоторых ее видах помогают различные нейрохирургические операции.
Здесь имеет значение заключение ЭЭГ при эпилепсии – именно на его основании врач принимает решение о характере терапии, подбирает конкретные препараты и их дозировку.
Ни в коем случае нельзя самостоятельно менять режим приема препаратов и их дозировку. Даже в случае видимого улучшения решение о продолжении терапии принимает только врач, руководствуясь результатами лабораторных и аппаратных методов исследования.
Список препаратов, которые может назначить врач огромен, и среди основных групп можно назвать:
- специальные противоэпилептические средства;
- нейролептики;
- противовоспалительные средства;
- кортикостероидные средства;
- антибиотики;
- дегидратирующие препараты;
- противосудорожные средства.
Лечение позволяет полностью контролировать припадки
Конкретную комбинацию может подобрать только доктор. Терапевтическая схема строится на основе характера течения заболевания, и делится на три этапа:
- Подбор наиболее эффективного препарата и его дозировки. Начало лечения всегда осуществляется одним средством, при его минимально возможной дозировке. В дальнейшем специалист оценивает эффективность лечения, наличия симптомов прогрессирования патологии или их постепенного снижения. Начинается подбор сочетания препаратов нескольких групп.
- Достигнутая на первом этапе ремиссия, как правило, углубляется приемом ранее выбранных препаратов на систематической основе. Этот этап может продолжаться до 5 лет с обязательным проведением ЭЭГ.
- При хороших показателях пациента и отсутствия ухудшения состояния начинается постепенное снижение дозы всех основных препаратов. Такое снижение может продолжаться до 2 лет, периодически назначается электроэнцефалограмма. При появлении на ЭЭГ отрицательной динамики снижение прекращается. В ряде случаев назначается контроль содержания препаратов в плазме – таким образом можно предупредить развитие лекарственной интоксикации.
При каких условиях пациенту ставится диагноз «эпилепсия»?
Эпилепсией называют периодически повторяющиеся приступы, вызванные слишком сильными разрядами нейронов мозга. Но определить наличие у человека именно эпилепсии совсем непросто.
Единичные эпилептические припадки могут быть вызваны разными причинами: травмы мозга, опухоли, иные неврологические заболевания. Диагностика приступов включает в себя несколько разных способов, которые дополняют общую картину.
Методы выявления у взрослых
Как диагностировать эпилепсию? Такой диагноз врачи имеют право рассматривать уже после двух припадков. А чаще всего заболеванию подвержены подростки или пожилые люди (60+).
Чтобы точно поставить диагноз «эпилепсия», одного неврологического осмотра недостаточно. Пациенту назначается комплексное обследование, включающее в себя несколько видов обязательных процедур: МРТ, ЭЭГ, тестирование и анализы.
Эпилептическая активность на ЭЭГ
Как выявить эпилепсию на ЭЭГ?
Это один из самых информативных методов обследования при данном заболевании.
Суть его заключается в том, что на голове пациента крепятся специальные электроды, которые фиксируют активность нейронов мозга.
Различают две разновидности ЭЭГ: обычная и видео-мониторинг. При проведении обычной процедуры, больного укладывают горизонтально, в полутемной комнате, с закрытыми глазами.
Длительность ее составляет не более 20 мин. Но однократная энцефалограмма может быть не результативной.
Длительность видео-мониторинга может составлять от 3 до 10 дней, и проводится она только в стационаре. Наиболее точные результаты она может дать не позднее, чем через сутки после очередного приступа.
-мониторинг проводят:
Чтобы выявить патологические изменения, больного просят быстро открывать и закрывать глаза, учащать или замедлять дыхание, резко включают и выключают свет. Все эти факторы провоцируют электрическую активность мозга, позволяя заметить возможные нарушения.
Эпилептиформная активность — это эпилепсия или нет?
Эпилептическая активность на электроэнцефалограмме может регистрироваться как в момент припадка, так и в спокойном состоянии.
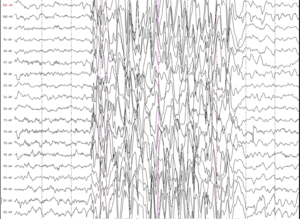
Выражается она в виде одиночных вспышек, острых пиков или волн на графике. Высокоамплитудные колебания мозговой активности (150 мКВ и выше) являются признаками эпилепсии.
ЭЭГ при эпилепсии:
Что покажет МРТ головного мозга
Показывает ли МРТ эпилепсию? Что такое МРТ 3 тесла по программе эпилепсия?
Эта процедура появилась позже, чем ЭЭГ, но уже завоевала популярность в диагностике эпилептической патологии. Проводят ее на аппаратах разной мощности: 1,5 тесла и 3 тесла.
Первый из них, считается менее мощным и рекомендуется для обследования детей и подростков, но не всегда дает точные результаты.
Второй – это самый сильный томограф, позволяющий выявить не только неврологические отклонения, но и увидеть метастазы при онкологии.
Также такой аппарат позволит определить причины, вызвавшие патологию, увидеть локализацию очагов поражения мозга.
Исследование проводится очень просто и практически не имеет противопоказаний. Перед ее проведением пациент должен снять с себя все металлические украшения, переодеться в специальную одежду.
Врач беседует с больным, а потом провожает в отдельное помещение, где находится прибор. Пациента укладывают на выдвижную кушетку и закрепляют ремнями.
Доктор отправляется в смежную комнату, а кушетка задвигается внутрь прибора. Сканирование мозга длится около 40 мин, после чего, полученные снимки распечатывают и анализируют.
Для получения более качественного снимка, может использоваться контраст (специальный препарат).
Он абсолютно безопасен для организма, но способен спровоцировать появление металлического привкуса во рту и похолодание конечностей.
Только более мощный аппарат выявляет самые сложные патологии, которые не «видит» томограф в 1,5 тесла.
Анализы
Кроме аппаратных методов диагностики, применяют и лабораторные анализы. Для получения более полной картины, человек должен сдать биохимический и общий анализы крови, тест на глюкозу.
Это позволит определить наличие генетических отклонений в организме, исключить инфекционные болезни, отравление, сахарный диабет или анемия. Любое из них может проявиться в виде приступа, напоминающего эпилептический.
Тесты
Для полноты картины врач часто проводит нейропсихологическое тестирование, включающее оценку внимания, восприятия, речи, памяти, реакции, эмоционального состояния.
Мнение специалиста формируется на основе опроса пациента, наблюдения его моторики, праксиса.
Тестирование состоит из множества упражнений, предлагаемых больному: на запоминание, узнавание, сортировку предметов и т. д.
Как еще можно определить
Как распознать эпилепсию другими способами? Дополнительно, невролог имеет право назначить еще несколько способов исследования.
К ним относятся:
- КТ (компьютерную томографию);
- неврологическое визуальное обследование (проверка рефлексов);
- ПЭТ (позитронно-эмиссионное исследование);
- сбор анамнеза;
- реоэнцефалография (реакция сосудов мозга на электрический ток);
- ЭХО-энцефалограмма;
- ангиография.
Все эти исследования применяются в качестве дополнительных (необязательных) мер. Основную информацию специалист получит при МРТ, ЭЭГ–видео и тестирования.
Формулировка заключения
На основании чего формируется диагноз эпилепсия? Точно диагностировать это опасное заболевание очень сложно. Потребуется тщательное обследование с помощью МРТ и ЭЭГ, сбор и анализ анамнеза, наблюдение за пациентом во время припадка.
Как выглядит эпилепсия? К частым проявлениям эпилепсии, предшествующим приступу относят:
- «комок» в горле;
- слабость и головокружение;
- рвота;
- онемение языка;
- шум в ушах.
Больной в течение нескольких секунд падает, кричит, теряет сознание, перестает дышать.
Потом наступает частичный паралич мышц, сопровождаемый судорожным синдромом.
Важно выяснить частоту подобных состояний, возможную наследственность, определить пораженный участок мозга.
Нередко врачи ставят диагноз эпилепсия ошибочно и назначают лечение, которое приносит больше вреда, чем пользы.
Итоги:
- От эпилепсии одинаково часто страдают и дети, и взрослые.
- Для диагностики необходимо пройти полный курс обследования, включающий МРТ, ЭЭГ, опрос, тестирование и лабораторные анализы.
- Наиболее информативным способом исследования считается видео ЭЭГ–мониторинг и МРТ.
- МРТ на аппарате, мощностью 3 тесла, более точно определяет не только эпилептические очаги, но и онкологические заболевания, метастазы.
- Не последнюю роль в определении патологии имеет выявление наследственности, наблюдение за протеканием приступа.
- Поставить диагноз эпилепсия очень сложно. Потребуется тщательное обследование.
Эпилептиформная активность на ЭЭГ: изменения, характерные для эпилепсии
Электроэнцефалография позволяет изменять биоэлектрическую активность нервных клеток головного мозга и фиксировать болезненные преобразования, обусловленных появлением в голове очагов эпилептической активности. Сегодня ЭЭГ – единственный результативный способ точного определения состояния нейронов. Ниже приводится информация о том, что показывает ЭЭГ при эпилепсии.
Точными признаками заболевания считаются разряды и паттерны приступа. Для расстройства свойственны высокоамплитудные вспышки с различной активностью. Сами по себе они не являются доказательством развития эпилепсии и определяются в контексте клинической картины.
Кроме диагностирования эпилепсии, ЭЭГ отображает значимую роль в выявлении формы болезни. Это обуславливает прогноз развития расстройства и выбор подходящих лекарств. ЭЭГ дает возможность определить нужное количество препаратов по оценке снижения эпилептической активности и предусмотреть побочные действия по возникновению дополнительной патологической активности.
Для определения эпилептоформной активности на ЭЭГ применяют световую ритмическую стимуляцию, гипервентиляцию и другие способы воздействия, с учетом информации о факторах, провоцирующих припадки. Продолжительная регистрация во время сна позволяет определить эпилептоформные импульсы и паттерны, относящиеся к приступам. Диагноз определяется по характерной биоэлектрической активности нейронов.
Понятие «эпилептическая активность»
Данный термин применяется в двух случаях:
- Регистрация эпилептиформных феноменов на ЭЭГ во время приступа (паттерн психомоторного припадка или продолжающийся полиспайк). Активность может и не содержать паттернов припадка эпилепсии.
- В случае четкого графика активности. Может быть записан вне приступа.
Связь с эпилептическими припадками могут иметь наследственные ЭЭГ-паттерны. Некоторые специфические комбинации имеют разные эпилептические синдромы.
Наличие на ЭЭГ эпилептиформной активности и паттернов эпилептического припадка, высокоамплитудные вспышки активности (более 150 мкВ) – важные признаки наличия эпилепсии.
ЭЭГ-паттерны
Причины возникновения болезни
Спровоцировать неврологическое расстройство могут множество факторов. Основными причинами, которые могут привести к эпилептическим припадкам, являются:
- генетическая предрасположенность, обусловленная наследственной патологией;
- вирусные и нейроинфекции, поражающие мозг (менингиты, миелит, энцефалит, арахноидит и пр.);
- поражение мозга вследствие токсического отравления;
- нарушение кровообращения, внутреннее кровоизлияние (инсульт);
- черепно-мозговая травма, сотрясение, механическое повреждение;
- родовая травма, сложные роды;
- метаболические нарушения ярко выраженного характера;
- опухолевые образования, онкология;
- состояние лихорадки.
С помощью МРТ и ЭЭГ можно поставить диагноз эпилепсия, выявив множественные признаки болезни. Однако, нужно учитывать, что эти же проявления могут свидетельствовать о наличие других патологических процессов.
Ээг паттерны в клинической эпилептологии
Наиболее изученные паттерны:
- фокальные доброкачественные острые волны (ФОВ);
- фотопароксизмальная реакция (ФПР);
- генерализованные спайк-волны (во время гипервентиляции и в покое).
ФОВ чаще регистрируется в детском возрасте, в периоде между 4 и 10 годами, а ФПР у детей до 15-16 лет.
При ФОВ наблюдаются следующие негативные отклонения:
- отставание в умственном развитии;
- фебрильные судороги;
- развитие роландической эпилепсии;
- парциальная эпилепсия;
- расстройства психики;
- нарушения речи;
- различные функциональные расстройства.
Развивается примерно у 9%.
При наличии ФПР выявляются:
- фотогенная эпилепсия;
- симптоматическая парциальная эпилепсия;
- идиопатическая парциальная эпилепсия;
- фебрильные судороги.
ФПР наблюдается также при мигренях, головокружениях, синкопе, анорексии.
Генерализованные спайк-волны
Частота ГСВ наблюдается у детей до 16 лет. У здоровых детей встречаются тоже очень часто, примерно в 3% случаев в возрасте до 8 лет.
Ассоциируются с первично генерализованными идиопатическими эпилептическими состояниями, например: синдром Говерса-Гопкинса или Герпина-Янца, пикнолепсия Кальпа.