Распространенный врожденный порок сердца — дефект межпредсердной перегородки
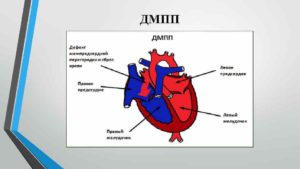
Врожденный дефект межпредсердной перегородки (ДМПП) возникает при образовании отверстия между предсердиями. Проявления болезни разнообразны – от отсутствия симптомов до недостаточности кровообращения и мерцательной аритмии. Для выздоровления необходимо хирургическое закрытие дефекта.
Классификация ДМПП
Во время эмбрионального развития межпредсердная перегородка формируется неравномерно, в несколько этапов. Особенности дефекта зависят от срока появления порока. Поэтому выделяют такие виды ДМПП:
- Первичный развивается при неполном слиянии перегородки с эндокардиальными валиками – утолщениями внутренней оболочки сердца. Дефект расположен непосредственно над атриовентрикулярными клапанами, которые могут быть деформированными и работать неполноценно. В большинстве случаев страдает митральный клапан, развивается его врожденная недостаточность.
- Вторичный развивается при неполном сращении клапана овального окна и тканей межпредсердной перегородки вскоре после рождения. При этом может отмечаться рассасывание мышечной и соединительной ткани с формированием множественных дефектов. Овальное окно не закрывается.
- Иногда при ненормальном сращении зародышевого венозного расширения — синуса и стенки сердца появляется отверстие в верхнем отделе перегородки. Нередко патология сочетается с неправильным расположением легочных вен.
- Незаращение другого венозного образования — коронарного синуса характеризуется право-левым сбросом крови и кислородным голоданием организма уже на ранней стадии болезни.
ДМПП составляет десятую часть врожденных сердечных пороков, выявляемых у детей. Среди взрослых с врожденными пороками его доля достигает 40%.
У 75% пациентов диагностируется вторичный дефект, до 20% занимает первичное незаращение перегородки. Соотношение по полу составляет 2:1, чаще болеют мальчики.
Рекомендуем прочитать статью о врожденных пороках сердца. Из нее вы узнаете о причинах развития пороков миокарда, их классификации, признаках наличия патологии и методах диагностики.
А здесь подробнее об открытом овальном окне.
Причины развития
ДМПП – врожденное заболевание. В его основе лежит генетическая мутация. Причины формирования первичного дефекта:
- Синдром Холта-Орама, сопровождающийся деформацией верхних конечностей в результате недоразвития лучевых костей предплечья. Он может передаваться по аутосомно-доминантному типу (если болен один из родителей, почти всегда рождается больной ребенок). В 40% случаев эта мутация у плода возникает первично, то есть не передается от родителей.
- Синдром Эллиса Ван Кревельда передается аутосомно-рецессивным путем. Вероятность рождения больного ребенка при болезни одного из родителей составляет около 50%. Заболевание характеризуется укорочением конечностей, ребер, увеличением количества пальцев, нарушением строения ногтей и зубов и формированием крупного ДМПП, вплоть до образования общего для обоих желудочков предсердия.
- Мутация гена, вызывающего прогрессирующую атриовентрикулярную блокаду и передающегося аутосомно-доминантно.
- Мутации других генов, отвечающих за формирование сердечной мышцы.
При повреждении ДНК клетки сердца развиваются неправильно, поэтому имевшееся в эмбриональном периоде отверстие в тонкой перегородке между ЛП и ПП не закрывается.
Особенности гемодинамики
У здорового человека артериальная кровь поступает из легких в левое предсердие (ЛП), затем попадает в левый желудочек (ЛЖ) и аорту.
Если между предсердиями есть сообщение, то часть крови просачивается из ЛП в правое предсердие (ПП), откуда снова попадает в сосуды легких. Иногда имеется и сброс справа налево, например во время вдоха.
Венозная кровь из ПП попадает в ЛП и выбрасывается в общий кровоток, смешиваясь с артериальной.
Избыточное количество крови в правых отделах сердца затрудняет их работу. Постепенно стенки правого желудочка (ПЖ) слабеют.
Кровь, нагнетаемая в легочную артерию в увеличенном объеме, приводит к повышению давления в этом сосуде и в более мелких его ветвях.
Так развивается легочная гипертензия (ЛГ) – необратимое состояние, вызывающее нарушение газообмена между кровью и воздухом в легких.
ЛГ начинает развиваться у детей от 2 до 15 лет. Когда она становится очень выраженной, давление в правых и левых полостях сердца становится одинаковым.
Направление потока крови через дефект меняется: вместо лево-правого сброса появляется право-левый. Венозная, бедная кислородом кровь идет в общий кровоток.
Развивается синдром Эйзенменгера с необратимыми изменениями сердца и сосудов, тяжелым кислородным голоданием тканей.
Симптомы дефекта
Педиатр предполагает заболевание у ребенка, выслушав диастолический шум в сердце или увидев изменения на ЭКГ. Возможные симптомы ДМПП:
- утомляемость при кормлении, а позднее при беге;
- учащенное дыхание, нехватка воздуха при плаче, нагрузке;
- рецидивирующие простудные болезни.
В младенчестве заболевание может не проявляться. Его симптомы развиваются с возрастом одновременно с нарастанием легочной гипертензии. К 40 годам у 90% нелеченных больных есть одышка, слабость, учащенный пульс, аритмия и сердечная недостаточность.
Первичный дефект часто сопровождается недостаточностью двустворчатого клапана, которая приводит к одышке.
Частое осложнение – мерцательная аритмия – может спровоцировать головокружение, обмороки или быть причиной ишемического инсульта.
Мерцательная аритмия при дефекте межпредсердной перегородки
Может ли произойти самостоятельное закрытие
С возрастом у ребенка небольшой вторичный ДМПП может закрыться самопроизвольно. У взрослых этого не происходит. Если нарушение диагностировано у ребенка, и оно не приводит к выраженным нарушениям кровообращения, рекомендуется наблюдение и регулярная ЭхоКГ.
Чем опасно изменение межпредсердной перегородки
Если пациенту показана операция, но она не выполняется, в дальнейшем у него возникают такие осложнения:
- легочная гипертензия;
- тотальная недостаточность кровообращения;
- мерцательная аритмия и другие нарушения ритма;
- тромбоэмболические осложнения, прежде всего ишемический инсульт;
- инфекционный эндокардит.
Методы диагностики
Благодаря широкому применению ЭхоКГ диагностика порока улучшилась, следовательно, возросли и показатели заболеваемости. Если порок не распознан в детстве, он часто не проявляется вплоть до 40 лет. Однако позднее лечение менее эффективно, частота осложнений ДМПП в таком случае возрастает.
При осмотре врач обнаруживает сердечный шум. В более легких случаях порок не сопровождается синюшностью кожи. В дальнейшем при тяжелой ЛГ возникает диффузный цианоз.
Основа диагностики – инструментальные методы:
- На рентгенограмме грудной клетки видны увеличенные ПП и ПЖ, усиленный сосудистый рисунок, при митральной недостаточности – увеличение ЛП.
- Трансторакальная эхокардиография и допплеровское исследование: обнаруживается дефект в стенке между предсердиями, виден его размер, направление, скорость и объем патологического кровотока, сопутствующие сердечные аномалии. Это главный метод диагностики. Его эффективность зависит от опыта врача функциональной или УЗИ-диагностики, который проводит исследование.
- Чреспищеводная эхокардиография может быть полезна для выявления дефектов венозного синуса, а также при затрудненном осмотре во время обычной ЭхоКГ.
- Контрастная эхокардиография используется для дополнительной диагностики.
- МРТ полезна для уточнения размеров сердечных камер, их функций, показателей кровообращения. Однако она не выявляет мелкие дефекты.
Характерные находки на ЭКГ:
- вторичный ДМПП: электрическая ось сердца (ЭОС) отклоняется вправо, имеется блокада правой ножки пучка Гиса (БПНПГ);
- первичный: ЭОС чаще отклонена влево в сочетании с БПНПГ;
- дефект венозного синуса: ЭОС отклонена влево, в отведении III виден отрицательный зубец Р;
- легочная гипертензия: признаки БПНПГ исчезают, в отведении V1 определяется высокий зубец R и глубокий отрицательный Т;
- для наследственных случаев ДМПП или митральной недостаточности характерна атриовентрикулярная блокада I степени.
Дефект межпредсердной перегородки на ЭКГ
При противоречивых показателях и подозрении на тяжелую легочную гипертензию требуется катетеризация сердца. Во время этой инвазивной процедуры возможна коррекция вторичного ДМПП.
Катетеризация необходима для измерения давления в сердечных полостях. Она помогает определить направление патологического кровотока.
Катетер может быть непосредственно проведен сквозь дефект, что подтверждает диагноз.
Операция как единственный вариант лечения
ДМПП лечат кардиохирурги. Медикаменты назначаются дополнительно при осложнениях заболевания.
Показания и противопоказания
Решение о необходимости операции при ДМПП принимается индивидуально и зависит от размера поражения, тяжести ЛГ, объема сбрасываемой через отверстие в перегородке крови. Если пациент чувствует себя хорошо, это еще не значит, что операция не нужна.
Хирургическое вмешательство не проводят в легких случаях, при малом размере отверстия. С другой стороны, оно уже неэффективно при тяжелой ЛГ. Операцию временно откладывают, если дефект обнаружен у беременной.
Смертность при операции на открытом сердце достигает 3%. Поэтому врачи тщательно взвешивают все «за» и «против» такого лечения. Применение катетерных малоинвазивных вмешательств значительно расширило возможности исправления порока.
Результаты операции лучше, если она проведена максимум до 25-летнего возраста. Давление в легочной артерии при этом не должно превышать 40 мм рт. ст. Но даже у пожилых людей операция может быть очень эффективной.
Эндоваскулярный способ
Эндоваскулярный способ операции при дефекте межпредсердной перегородки
Такие операции начали проводить в 1995 году. Во время вмешательства через периферическую вену в ПП проводится катетер с окклюдером, расположенным на его конце.
Он раскрывается как зонтик и закрывает дефект. Осложнения при таком способе возникают редко, а прогноз для больного лучше. Однако такая операция проводится только при вторичном ДМПП.
Операция с использованием искусственного кровообращения
Стандартная операция при ДМПП – вскрытие сердечной камеры и ушивание отверстия. При большом повреждении его закрывают синтетическим материалом или аутотрансплантатом – «заплаткой», взятой из перикарда. Во время операции используется аппарат искусственного кровообращения.
По показаниям одновременно проводится пластика митрального клапана, коррекция расположения сосудов, ушивание коронарного синуса.
Такие операции требуют высочайшей квалификации кардиохирургов и проводятся в специализированных крупных медицинских центрах. Сейчас появились разработки эндоскопических вмешательств по закрытию дефекта, которые лучше переносятся больными и не сопровождаются разрезом грудной стенки.
Смотрите на видео о дефекте межпредсердной перегородке и проведении операции:
Реабилитация после
Как только пациент приходит в сознание после наркоза, удаляют эндотрахеальную трубку. Дренажи из грудной полости убирают на следующий день. Уже в это время пациент может есть и самостоятельно передвигаться. Через несколько дней его выписывают. При эндоваскулярной процедуре выписка может быть проведена даже через 1 — 2 дня после операции.
В течение полугода пациент должен принимать аспирин, нередко в сочетании с Клопидогрелом, чтобы предотвратить образование тромбов.
Полное заживление послеоперационной раны на грудине и восстановление трудоспособности происходит в течение 2 месяцев. В это время назначается как минимум одна контрольная ЭхоКГ, которую затем повторяют через год.
Возможные осложнения после эндоваскулярной операции:
- смещение окклюдера;
- атриовентрикулярная блокада и фибрилляция предсердий, которые обычно проходят самопроизвольно со временем;
- тромбоэмболические осложнения, например, инсульт;
- перфорация сердечной стенки;
- разрушение окклюдера (редкое, но самое опасное осложнение);
- экссудативный перикардит.
Вероятность каждого из таких осложнений, кроме разрушения окклюдера, составляет около 1%. Врачи успешно справляются с ними.
Прогноз для детей и взрослых
Обычно пациенты с ДМПП даже без операции доживают до среднего возраста. Однако к 40 — 50 годам смертность среди них достигает 50%, а затем каждый год увеличивается еще на 6%. В этом возрасте возникает тяжелая легочная гипертензия — причина неблагоприятного исхода.
Лучший срок для операции – от 2 до 4 лет, если дефект сопровождается значимыми нарушениями кровообращения. У младенцев хирургическое вмешательство проводится при недостаточности кровообращения. Вовремя проведенное лечение полностью избавляет маленького пациента от заболевания. Он продолжает жить как совершенно здоровый человек.
Чем позднее выполнена операция, тем больше риск осложнений болезни. Поэтому даже при диагностике порока у взрослого хирургическое вмешательство проводится как можно раньше, чтобы уменьшить их вероятность и облегчить состояние пациента.
Рекомендуем прочитать статью о дефекте межжелудочковой перегородки. Из нее вы узнаете о патологии и симптомах ее наличия, опасности в детском и взрослом возрасте, проведении диагностики и лечения.
А здесь подробнее о митральном пороке сердца.
ДМПП – распространенный врожденный сердечный порок. Симптомы и необходимость операции зависят от размера и локализации дефекта. Хирургическое вмешательство обычно выполняют в возрасте ребенка 2 — 4 года. Используется как методика на открытом сердце, так и эндоваскулярная процедура. После удачной операции прогноз для здоровья благоприятный.
Эндоваскулярное закрытие дефекта межпредсердной перегородки

Сердце – это сложный орган, состоящий из нескольких отделов. В норме левые и правые отделы должны быть надежно разделены.
В ходе развития и роста организма может появиться такой дефект как врожденный порок сердца или дефект междпредсердной перегородки (ДМПП) – так в медицине называют неполное закрытие перегородки между отделами.
Если появляется отверстие между двумя предсердиями, это сказывается на работе сердца и общем состоянии организма. Правильная циркуляция достигается разницей давлений, поддерживать которую помогает перегородка.
В ее отсутствии кровь циркулирует из левого предсердия в правое, затем идет дальше по соответствующему кругу кровообращения. Перегрузка сердечной мышцы может привести к серьезным проблемам со здоровьем, поэтому дефект стараются устранить сразу после выявления.
Эндоваскулярное закрытие дефекта межпредсердной перегородки (без стоимости устройства для закрытия) — 90 000 — 140 000 руб.
В стоимость входит:
манипуляция, обезболивание, пребывание в стационаре, медикаменты и питание (стоимость окклюдера оплачивается отдельно).
60-120 минут
(продолжительность операции)
На первый взгляд может показаться, что закрытие дефекта межпредсердной перегородки – это не срочная процедура. На самом деле отделы правой стороны сердца несут повышенную нагрузку, со временем они увеличиваются в размерах. Результат – сердечная недостаточность и аритмия, одышка, постоянная усталость, отеки и дискомфорт в области груди. Они могут привести к развитию хронических заболеваний.
От избыточной нагрузки страдает и легочная артерия, с которой начинается малый круг кровообращения. Это приводит к бронхо-легочным болезням.
В особо сложных случаях может развиться склероз сосудов легких – необратимое изменение, которое уже не поддается лечению и является противопоказанием для закрытия дефекта.
Поэтому важно вовремя начинать диагностику и лечение, не дожидаясь осложнений со стороны сердца и дыхательной системы.
У здоровых людей также существует отверстие в перегородке, которое называется овальным окном – и представляет собой небольшую щель между предсердиями. Она формируется еще в период эмбрионального развития и у некоторых остается во взрослой жизни.
Если не наблюдается неприятных симптомов, то окно, сохранившееся во взрослом возрасте, не требует лечения и не считается заболеванием. Но в редких случаях оно может вызывать сосудистые патологии – в таком случае предусмотрено хирургическое лечение.
Эндоваскулярное лечение порока сердца – это наиболее современная операция, которая позволяет закрыть дефект перегородки. Если нет осложнений, то рекомендуется проводить операцию в возрасте до 7 лет. Если дефект выявлен позже, то рекомендуется лечение вне зависимости от возраста. При нарастании симптоматики операцию можно проводить даже совсем маленьким детям.
Показания
- наличие дефекта межпредсердной перегородки;
- симптомы перегрузки сердца,
- увеличение отделов сердца.
Противопоказания
- высокая вероятность тромбоэмболии;
- нарушение свертываемости крови;
- индивидуальные реакции непереносимости антикоагулянтов;
- сочетание ДМПП с другими пороками сердца, требующими более сложного вмешательства;
- наличие отверстий в перегородке больше одного;
- диаметр отверстия слишком большой для заплатки-окклюдера;
- острое инфекционное или воспалительное.
Преимущества эндоваскулярной методики
Эндоваскулярный способ закрытия дефекта выгодно отличается от операции по ушиванию ДМПП. Последняя требует искусственного поддержания кровообращения во время операции, имеет больше противопоказаний и значительный период реабилитации. Несмотря на то, что хирургическое лечение прочно вошло в практику и применялось долгое время, сейчас оно уступает место эндоваскулярному методу.
Главное преимущество в том, что эндоваскулярная операция – это малоинвазивная хирургия. После нее не остается шрамов, процедура не требует разрезов или открытого доступа. У эндоваскулярного метода чрезвычайно низкий процент послеоперационных осложнений. Пациентам не требуется длительная госпитализация и реабилитация.
На данный момент эндоваскулярная операция – это общепризнанный мировой стандарт, отвечающий всем требованиями безопасности и эффективности.
Принцип работы окклюдера
Впервые операция с помощью окклюдера была произведена в конце 80-х годов прошлого века – это был эксперимент на животных.
Окклюдер – это специальное устройство, которое устанавливают через сосудистый доступ, а после установки оно выполняет функцию заплатки.
Со временем техника выполнения таких операций совершенствовалась, и сейчас успешно применяется для лечения тысяч пациентов. Уже в 21 веке появилось множество модификаций и разновидностей окклюдеров для разных случаев.
Принцип работы устройства следующий: конструкция, раскрывающаяся подобно зонтику, заводится в нужное место через сосуд. После установки заплатки никаких других манипуляций не требуется. Окклюдер производят из сплавов металлов, давно применяемых в медицине – из никеля и титана, покрытых сверху специальным биосовместимым волокном.
Материалы протестированы множество раз, они не вызывают аллергии. Устройство сконструировано таким образом, что центровка в отверстии перегородки происходит самостоятельно – задача врача довести окклюдер по сосудам до нужного места.
Модель устройства подбирается в зависимости от конкретного дефекта – существуют разные модификации для лечения разных пороков сердца.
Доставка к сердцу производится с помощью катетера, который заводят в крупный сосуд – артерию или вену бедра. Размер окклюдера не больше 2,5 мм в диаметре, поэтому он спокойно проходит по сосудистому руслу. Устройство раскрывается только после установки в соответствующее положение рядом с дефектом перегородки.
Операция выполняется квалифицированными врачами, прошедшими специальное обучение. Процедура проводится в операционной. Пациент во время операции лежит. Врач может контролировать все свои действия с помощью специального оборудования, передающего изображение на мониторы. В ходе операции проводится мониторинг жизненных показателей.
Читать полностью
Врачи, выполняющие эндоваскулярное закрытие дефекта межпредсердной перегородки
Каким способом производится обезболивание при операции?
Анестезия может быть как местной, так и общей. Выбор зависит от решения врачей, которые будут проводить эту операцию. Если пациент хорошо переносит общий наркоз, то вполне возможен этот вариант, чтобы исключить волнение и неприятные ощущения.
Как осуществляется контроль за выполнением эндоваскулярного вмешательства?
Достаточно часто требуется уточнение строения дефекта, тогда на этом этапе выполняют ангиографию – рентгеноконтрастное исследование сосудов. Окклюдер подбирают индивидуально, его помещают в катетер и доводят до сердца.
Затем, под контролем с помощью видеоизображений, производится установка и раскрытие окклюдера.
Если требуется дополнительный контроль над работой сердца, то используют эхокардиограф с датчиком, помещаемым в пищевод.
Чреспищеводная Эхокардиография позволяет наблюдать за состоянием сердечной мышцы в режиме реального времени.
Как проводится реабилитация после манипуляции?
Общий срок проведения операции – не более 1,5-2 часов. Обычно процедура занимает около часа. Госпитализация производится на срок от суток до недели – зависит от индивидуального состояния пациента.
После операции назначают прием антикоагулянтов – препаратов, препятствующих образованию тромба, а также антибиотиков, которые позволяют избежать бактериальной инфекции сердца.
Если в послеоперационном периоде не возникает осложнений, то требуется контрольное обследование через 3-4 недели.
Иногда возникают такие симптомы, как боли и одышка. При появлении осложнений необходимо обратиться к лечащему врачу – при правильно проведенной операции побочные эффекты не развиваются.
Дмжп 5 мм нужна ли операция

Человеческое сердце имеет сложное четырехкамерное строение, которое начинает формироваться с первых дней после зачатия.
Но бывают случаи, когда этот процесс нарушается, из-за чего в строении органа возникают крупные и мелкие дефекты, которые влияют на работу всего организма. Один из них носит название дефект межжелудочковой перегородки, или сокращенно ДМЖП.
Описание
Дефект межжелудочковой перегородки – это врожденный (иногда приобретенный) порок сердца (ВПС), который характеризуется наличием патогенного отверстия между полостями левого и правого желудочка. По этой причине кровь из одного желудочка (обычно из левого) поступает в другой, нарушая тем самым функцию сердца и всей системы кровообращения.
Распространенность его составляет примерно 3-6 случаев на 1000 доношенных новорожденных, не считая детей, которые появляются на свет с мелкими дефектами перегородки, которые самостоятельно купируются в течение первых лет жизни.
Причины и факторы риска
Обычно дефект межжелудочковой перегородки у плода развивается на ранних этапах беременности, примерно с 3-й по 10-ю неделю. Основной причиной этого считается совокупность внешних и внутренних негативных факторов, включая:
- генетическую предрасположенность;
- вирусные инфекции, перенесенные в период вынашивания ребенка (краснуха, корь, грипп);
- злоупотребление алкоголем и курение;
- прием антибиотиков, оказывающих тератогенное действие (психотропные препараты, антибиотики и т.д.);
- воздействие токсинов, тяжелых металлов и радиации;
- сильные стрессы.
Классификация
Дефект межжелудочковой перегородки у новорожденных и детей постарше может диагностироваться как самостоятельная проблема (изолированный порок), так и как составная часть других сердечно-сосудистых заболеваний, например, пентады Кантрелла (кликните сюда, чтобы почитать о ней).
Размер дефекта оценивается исходя из его величины по отношению к диаметру аортального отверстия:
- дефект размером до 1 см классифицируется как малый (болезнь Толочинова-Роже);
- крупными считаются дефекты от 1 см или те, которые по своим размерам превышают половину устья аорты.
Наконец, по локализации отверстия в перегородке ДМЖП делится на три типа:
- Мышечный дефект межжелудочковой перегородки у новорожденного. Отверстие располагается в мышечной части, в отдалении от проводящей системы сердца и клапанов, и при небольших размерах может закрываться самостоятельно.
- Мембранозный. Дефект локализируется в верхнем сегменте перегородки ниже аортального клапана. Обычно он имеет небольшой диаметр и купируется самостоятельно по мере роста ребенка.
- Надгребневый. Считается самым сложным видом порока, так как отверстие в этом случае находится на границе выводящих сосудов левого и правого желудочка, и самопроизвольно закрывается очень редко.
Опасность и осложнения
При небольшом размере отверстия и нормальном состоянии ребенка ДМЖП не представляет особой опасности для здоровья ребенка, и требует только регулярного наблюдения у специалиста.
Большие дефекты – совсем другое дело. Они являются причиной сердечной недостаточности, которая может развиться сразу же после появления младенца на свет.
Кроме того, ДМЖП может стать причиной следующих серьезных осложнений:
- синдром Эйзенменгера как последствие легочной гипертензии;
- формирование острой сердечной недостаточности;
- эндокардит, или инфекционное воспаление внутрисердечной оболочки;
- инсульты и образование тромбов;
- нарушение работы клапанного аппарата, которое ведет к формированию клапанных пороков сердца.
Симптомы
Большие дефекты межжелудочковой перегородки проявляются уже в первые дни жизни, и характеризуются следующими симптомами:
- посинение кожных покровов (преимущественно конечностей и лица), усиливающееся во время плача;
- нарушения аппетита и проблемы при кормлении;
- замедленный темп развития, нарушение прибавок веса и роста;
- постоянная сонливость и быстрая утомляемость;
- отеки, локализующиеся в области конечностей и живота;
- нарушения сердечного ритма и одышка.
Малые дефекты часто не имеют ярко выраженных проявлений и определяются при прослушивании (в груди пациента слышен грубый систолический шум) или других исследованиях. В некоторых случаях у детей наблюдается так называемый сердечный горб, то есть выпячивание груди в области сердца.
Если заболевание не было диагностировано в младенческом возрасте, то с развитием сердечной недостаточности у ребенка в 3-4 года появляются жалобы на сильное сердцебиение и боли в груди, развивается склонность к носовым кровотечениям и потерям сознания.
Когда обращаться к врачу
ДМЖП, как и любой другой порок сердца (даже если он компенсирован и не причиняет неудобств пациенту) обязательно требует постоянного наблюдения кардиолога, так как ситуация в любой момент может ухудшиться.
Чтобы не пропустить тревожные симптомы и время, когда ситуацию можно исправить с наименьшими потерями, родителям очень важно наблюдать за поведением ребенка с первых же дней.
Если он слишком много и долго спит, часто капризничает без причины и плохо набирает вес, это является серьезным поводом для консультации с педиатром и детским кардиологом.
Диагностика
К основным методам диагностики ДМЖП относятся:
- Электрокардиограмма. В ходе исследования определяется степень перегрузки желудочков, а также наличие и выраженность легочной гипертензии. Кроме того, у больных старшего возраста могут определяться признаки аритмии и нарушения проводимости сердца.
- Фонокардиография. С помощью ФКГ можно зафиксировать высокочастотный систолический шум в 3-4-м межреберье слева от грудины.
- Эхокардиография. ЭхоКГ позволяет выявить отверстие в межжелудочковой перегородке или заподозрить его наличие, исходя из нарушений кровообращения в сосудах.
- Ультразвуковое исследование. УЗИ оценивает работу миокарда, его структуру, состояние и проходимость, а также два очень важных показателя – давление в легочное артерии и величину сброса крови.
- Рентгенография. На рентгене органов грудной клетки можно увидеть усиление легочного рисунка и пульсации корней легких, значительное увеличение сердца в размерах.
- Зондирование правых полостей сердца. Исследование дает возможность выявить повышенное давление в легочной артерии и желудочке, а также повышенную оксигенацию венозной крови.
- Пульсоксиметрия. Метод определяет степень насыщенности крови кислородом – низкие показатели являются признаком серьезных проблем с сердечно-сосудистой системой.
- Катетеризация сердечной мышцы. С ее помощью врач оценивает состояние структур сердца и определяет давление в его камерах.
Лечение
Маленькие дефекты перегородки, которые не дают ярко выраженных симптомов, обычно не требуют какого-либо специального лечения, так как самостоятельно затягиваются к 1-4 годам жизни или позже.
В сложных случаях, когда отверстие не зарастает в течение долгого времени, наличие дефекта сказывается на самочувствии ребенка или он слишком велик, ставится вопрос о хирургическом вмешательстве.
При подготовке к операции применяется консервативное лечение, помогающее регулировать сердечный ритм, нормализовать давление и поддержать работу миокарда.
Хирургическая коррекция ДМЖП может быть паллиативной или радикальной: паллиативные операции проводят грудным детям с выраженной гипотрофией и множественными осложнениями в целях подготовки к радикальному вмешательству. В этом случае врач создает искусственный стеноз легочной артерии, который значительно облегчает состояние пациента.
К радикальным операциям, которые применяются для лечения ДМЖП, относятся:
- ушивание патогенных отверстий П-образными швами;
- пластика дефектов с помощью заплат из синтетической или биологической ткани, выполняющаяся под контролем УЗИ;
- операции на открытом сердце эффективны при комбинированных пороках (например, тетраде Фалло) или крупных отверстиях, которые невозможно закрыть с помощью одной заплаты.
В этом видео рассказано об одном из наиболее эффективных операций против ДМЖП:
Прогнозы и профилактика
Небольшие дефекты межжелудочковой перегородки (1-2 мм) обычно имеют благоприятный прогноз – дети с таким заболеванием не страдают от неприятных симптомов и не отстают в развитии от своих сверстников.
При более значительных дефектах, сопровождающихся сердечной недостаточностью, прогноз значительно ухудшается, так как без соответствующего лечения они могут привести к серьезным осложнениям и даже летальному исходу.
Профилактических мер для предупреждения ДМЖП следует придерживаться еще на этапе планирования беременности и вынашивания ребенка: они заключаются в ведении здорового образа жизни, своевременном посещении женской консультации, отказе от вредных привычек и самолечения.
Несмотря на серьезные осложнения и не всегда благоприятные прогнозы, диагноз «дефект межжелудочковой перегородки» нельзя считать приговором маленькому пациенту. Современные методики лечения и достижения кардиохирургии позволяют значительно улучшить качество жизни ребенка и продлить ее настолько, насколько это возможно.
Описание и лечение дефекта межпредсердной перегородки
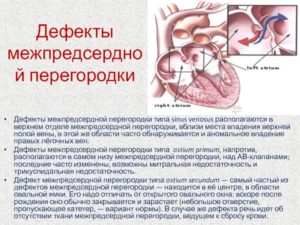
Дефект межпредсердной перегородки (ДМПП) – это опасное заболевание, характеризующееся врожденным пороком сердца.
Этот диагноз означает, что у пациента в сердечной перегородке есть отверстие, а именно между предсердиями, через которое могут свободно проникать потоки крови.
Если оно будет маленького размера, то спустя некоторое время дефект может пройти самостоятельно, поскольку отверстие зарастет. ДМПП большого размера не сможет зарасти самостоятельно, поэтому без вмешательства врачей в данном случае будет не обойтись.
Что такое ДМПП?
Поскольку левая сердечная мышца «сильнее» правой, сердце сквозь образовавшееся отверстие попадает в правое предсердие из левого. Данная кровь содержит большое количество кислорода, поскольку она идет прямо из легких. Потом она смешивается с кровью, в которой практически нет кислорода, а затем опять попадает прямо в легкие.
Если размеры отверстия большие, то наблюдается перегрузка кровью правого отдела сердца, а также легких. Если не выполнять никакого лечения, правая часть сердца сильно увеличится в размерах, а миокард начнет гипертрофироваться и со временем совсем ослабеет. Иногда это ведет к застою кровяного потока, что вызывает легочную гипертензию.
Важно: если отверстие находится сверху перегородки – это имеет название вторичный дефект, встречающийся намного чаще первичного, располагающегося внизу перегородки.
Границей, отделяющей верхний и нижний отдел друг от друга, является предсердно-желудочковое отверстие.
Как первичный, так и вторичный дефект перегородки, могут отличаться разными размерами и варьироваться от мельчайшего отверстия и до полного ее отсутствия.
Симптомы ДМПП
Данный вид врожденного порока сердца у новорожденного ребенка почти не дает никаких внешних признаков. Дефект межпредсердной перегородки в основном наблюдается у взрослых женщин и дает знать о себе уже в зрелом возрасте.
Основные симптомы ДМПП:
- сильное сердцебиение;
- сильные отеки ног и живота;
- кожный покров синюшного оттенка;
- постоянное чувство усталости, которое заметно усиливается после физических нагрузок;
- шумы в сердце;
- инсульт;
- регулярные инфекционные воспаления легких;
- острые нарушения мозгового кровообращения;
- диспноэ или нехватка воздуха, особенно часто возникающая при физической нагрузке.
Данные симптомы болезни показывают то, что у больного присутствует сердечная недостаточность и иные осложнения, которые вызывает дефект межпредсердной перегородки.
Из-за чего возникает ДМПП – причины появления болезни?
До сих пор учеными не выяснены точные причины, вызывающие появление порока сердца. Дефект межпредсердной перегородки у детей, взрослых и пожилых людей часто зависит от нарушения внутриутробного развития — в таком случае заболевание считается врожденным.
Однако ученые выдвигают предположения, способные объяснить формирование ВПС, включая дефект межпредсердной перегородки. Свое негативное влияние в данном случае могут оказывать наследственность и неблагоприятная экология.
Если в семье у кого-нибудь из родителей наблюдается врожденный или наследственный порок сердца, нужно обязательно пройти генетическое обследование, чтобы выяснить риск развития данного заболевания у будущего малыша.
Можно выделить несколько факторов, способных оказывать влияние на развитие ДМПП во время вынашивания малыша:
- Краснуха. Если будущая мать на ранней стадии беременности, когда у плода формируются все основные органы, перенесла такое вирусное заболевание, как краснуха, у малыша сильно увеличивается риск возникновения различных аномалий, включая дефект межпредсердной перегородки.
- Прием некоторых лекарственных средств, а также употребление алкогольных напитков во время вынашивания малыша, особенно на раннем этапе, повышают возможность аномального развития плода, одним из которых станет порок сердца.
- Также на развитие ВПС негативное влияние могут оказывать ионизирующее излучение, контакт беременной женщины с нитратами и фенолами.
Также существует такое понятие, как незаращение овального окна, через которое обеспечивался кровоток плода в материнской утробе. Чаще всего после появления малыша на свет отверстие самостоятельно затягивается. Если же заращения не наблюдается, можно сказать о том, что у ребенка развивается дефект межпредсердной перегородки.
Какие осложнения могут вызывать ДМПП?
Если небольшие размеры ДМПП у взрослых могут практически не давать симптомов, то порок сердца больших размеров вызывает следующие осложнения:
- Легочная гипертензия. Если не выполнять лечение, кровяной поток переполнит отделы сердца, что ведет к застою крови. Это вызывает появление легочной гипертензии, то есть увеличение давления в малом круге.
- Синдром Эйзенменгера. Иногда развитие легочной гипертензии может закончиться серьезными изменениями в полости легких, что часто происходит после длительной болезни у малого количества больных ДМПП.
- Повышенный риск возникновения инсульта.
- Недостаточность правой сердечной части.
- Учащение сердечного ритма, что вызывает порок.
- Снижение срока жизни.
Как сочетаются беременность и ДМПП?
Если у женщины дефект межпредсердной перегородки небольшого размера, то чаще всего он не оказывает негативного влияния на течение беременности.
В противном случае, а также, если у будущей матери присутствуют осложнения ДМПП, существует повышенный риск для здоровья самой женщины.
Если же данный порок сердца вызвал такое осложнение, как синдром Эйзенменгера, то женщине лучше совсем отказаться от планирования беременности, ведь это состояние способно привести к летальному исходу.
Также нужно помнить то, что если у одного или обоих взрослых наблюдается врожденный порок сердца, то риск развития данного заболевания у их ребенка значительно возрастает.
Для предотвращения того, что у малыша может развиться дефект межпредсердной перегородки, будущая мама заранее, еще на этапе планирования беременности, должна отказаться от приема некоторых лекарственных средств, которые способны вызвать данный порок сердца.
Диагностика заболевания
При проведении аускультации во время медицинского обследования взрослых, врач может выявить шумы в сердце, которые потребуют дополнительного исследования. К таким способам обследования, которые позволят уточнить диагноз, относятся:
- Рентген грудной клетки. С помощью данного метода диагностики удается определить увеличение размеров сердца, а также присутствие в легких дополнительной жидкости, что подтверждает наличие у пациента сердечной недостаточности.
- УЗИ (Зхокардиография)
- Этот способ исследования полностью безопасен и позволяет правильно оценить состояние и работу сердечной мышцы, а также сердечную проводимость и возможный порок органа.
- Катетеризация. Данный метод диагностики заключается в введении в бедренную артерию контрастного вещества при помощи тонкого катетера. После этого пациенту проводится серия снимков, благодаря которой удается правильно определить давление в камерах сердца, а также оценить его состояние.
- Пульсоксиметрия. С помощью данного метода удается определить наличие кислорода в крови. Чтобы провести данное исследование, больному на кончик пальца прикрепляется датчик, который определяет концентрацию кислорода. Его малое количество говорит о некоторых заболеваниях сердца.
- МРТ. Благодаря методу магнитно-резонансной томографии удается получить полное представление о строении исследуемых тканей и органов, в разрезе по слоям. Одним из преимуществ данной методики является то, что больного не потребуется подвергать облучению. Но это довольно дорогостоящая методика, которая назначается в тех случаях, когда при помощи УЗИ сердца не удается поставить правильный диагноз.
Лечение ДМПП
Если осложнение дефекта перегородки (порок сердца) не несет угрозу жизни и здоровью пациента, то нет нужды проводить немедленное оперативное вмешательство. Его срочность объясняется только присутствием у пациента других врожденных болезней сердца, а также его общим самочувствием.
Если ДМПП было диагностировано в раннем детстве, то врачи просто наблюдают за состоянием больного, поскольку отверстие может зарасти самостоятельно. Также бывают случаи, когда этот дефект не пропадает, однако отверстие имеет настолько малые размеры, что оно не доставляет никакого дискомфорта больному, и он ведет обычную жизнь.
В таком случае хирургическое вмешательство также не обязательно.
Однако чаще всего при дефекте перегородки требуется вмешательство врачей и хирургическая операция. Большинство врачей рекомендуют делать это в детстве, что позволит больному избежать осложнений здоровья в будущем. Суть хирургической операции заключается в том, что на отверстие накладывается «заплата», которая пресекает попадание крови из одного отдела сердца в другой.
Операционное лечение ДМПП может выполняться методом катетеризации. Катетеризация – это метод лечения, заключающийся во введении через бедренную артерию специального медицинского зонда, конец которого доходит до отверстия в перегородке.
Для контролирования хода операции применяется рентгеновское оборудование. При помощи данного зонда на отверстии устанавливается специальная сеточка, которая перекрывает дефект.
Спустя некоторое время на заплатке образуется мышечная ткань, закрывающая ДМПП.
Катетеризация имеет ряд своих преимуществ, к которым можно отнести незначительное количество осложнений и недолгое восстановление организма. Также катетеризация считается менее травматичной.
К осложнениям этого метода лечения относится:
- боль, характеризующая порок;
- травмирование сосудов;
- сильное кровотечение;
- инфицирование в месте введения катетера;
- аллергия на вводимое медицинское вещество.
В отличие от катетеризации, иной метод операции (открытое хирургическое вмешательство) делается под наркозом. При проведении операции выполняется небольшой надрез на грудной клетке, больной подключается к «искусственному сердцу», а затем на отверстие устанавливается «заплата». Недостатком методики является долгое восстановление организма и большой риск возникновения осложнений.
Если сравнивать результативность обоих методов хирургического вмешательства, то катетеризация отличается лучшими показателями. Однако это можно объяснить тем, что открытые операции чаще всего назначаются только в самых сложных и запущенных ситуациях.
Также для лечения ДМПП применяется и лекарственная терапия, однако с ее помощью не удается выполнить ее заращение, зато получается смягчить симптомы болезни, а также снизить риск развития послеоперационных осложнений.
После того как больному был поставлен диагноз порок сердца, ему требуется постоянное наблюдение у специалистов. То же самое относится и к хирургическому вмешательству. Кроме контроля за общим состоянием пациента, у него выполняются исследования сердца.
Немаловажное значение имеет профилактика инфекционных заболеваний, так как после хирургического лечения у больного сильно ослаблен иммунитет.
Если дефект перегородки не лечить, то от этого порока умирает каждый четвертый пациент, тогда как после операции не доживают до 45 лет менее 1% таких людей. Стоит знать, что пациенты, которые перенесли операцию на сердце, живут после нее полноценной жизнью.
Загрузка…





