Понос после антибиотиков у ребенка и у взрослого, причины, лечение
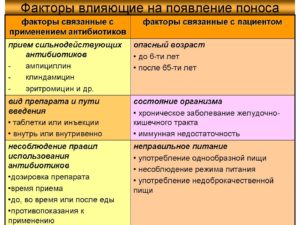
Понос после антибиотиков — довольно частое явление. Антибактериальные препараты оказывают серьезное воздействие на организм. Нередко первые признаки побочных эффектов появляются уже во время лечения.
Особенно опасен длительный прием антибиотиков, которые способны уничтожать не только патогенные микроорганизмы, но и полезную флору, поддерживающую нормальную регуляцию кишечника.
Нередко возникает понос, тошнота и другие последствия.
При этом встает вопрос, как лечить диарею после антибиотиков правильно, чтобы как можно скорее избавиться от недуга.
Существует комплексный подход к проблеме. Однако прежде всего нужно завершить курс лечения.
Довольно часто осложнениям после диареи подвержены те, кто принимает одновременно несколько антибиотиков.
Это необходимо при лечении сложных инфекций, которые не поддаются монотерапии.
Как вылечить понос после антибиотиков
В первую очередь следует урегулировать питание при лечении антибактериальной группой медикаментов.
Чтобы жидкий стул не докучал во время и после терапии, рекомендуется употреблять кисломолочные продукты, которые благоприятно сказываются на количественном и качественном составе полезной микрофлоры.
Если диарея после приема антибактериальных медикаментов застала врасплох, лечение следует продолжить препаратами, улучшающими микрофлору. Для этого используют 2 группы средств:
Пробиотики
Эта группа представляет собой препараты на основе живых лактокультур.
Они активно насыщают полезную микрофлору организма и восполняют ее недостаток. К ним относят Хилак Форте, Линекс и Бифиформ.
Пребиотики
Эта категория препаратов представляет собой специальные частицы, которые не подвержены перевариванию в ЖКТ, но способствуют росту микрофлоры.
К таким средствам относят Бактистатин и Эубикор. В некоторых случаях назначают одновременный прием обоих препаратов, особенно при длительной диарее.
Сорбенты
Для закрепления жидкого стула нередко применяют препараты, оказывающее соответствующее действие, например, Смекту.
Противомикробные средства для терапии использовать бесполезно, они могут лишь усугубить ситуацию.
Симптоматику, сопровождающуюся поносом, желательно устранять комплексно.
Диета
Необходимо откорректировать свой рацион и снизить потребление быстроусвояемых углеводов, увеличить суточное количество клетчатки, которая содержится в цельнозерновом хлебе.
При постоянной диарее желательно воздержаться от овощей, фруктов и орехов.
Можно пить крепкий чай с сухариками, которые обладают закрепляющим действием.
Из фруктов разрешены банан и хурма, способствующие устранению жидкого стула.
Лечение поноса после антибиотиков народными средствами
Хорошим эффектом при лечении диареи после применения антибиотиков обладают народные методы.
Самые действенные и безопасные рецепты следующие:
- Отвар гранатовых корок. Потребуется 10 г сырья. Для этого необходимо тщательно помыть и очистить 1 гранат. Сырье следует поместить в кастрюлю и залить 250 мл кипятка. Варить 10 минут, затем остудить и процедить. Принимать отвар лучше всего несколько раз в день.
- Отвар черники. 10 сушеных ягод залить 1 стаканом кипятка и варить 15 минут. Затем отвар остудить, отделить от ягод и выпить за 30 минут до еды.
- Настойка из перегородок грецких орехов. 200 г перегородок залить водкой (понадобится 0,5 л) и убрать в темное место на 3 дня. Затем жидкость профильтровать и можно использовать для лечения.
- Рисовый отвар. Одно из самых популярных средств при различных видах поноса. Для приготовления отвара потребуется 3 ст. л. риса и 0,5 л кипятка. Варить отвар необходимо до готовности крупы. Затем принимать его несколько раз в день, заедая 2 ложками риса.
- Настой из листьев черемухи и брусники. Потребуется 2 ст. л. сырья, которое необходимо залить 500 мл горячей воды и, укутав, оставить на несколько часов. Затем тщательно процедить жидкость и принимать 2-3 раза в день.
- Настой из сухого зверобоя. Потребуется 1 ст. л. сырья, которое залить 300 мл кипятка и убрать в темное место. Спустя 30 мин. можно принимать, предварительно профильтровав напиток.
- Отличным средством от поноса являются корни шиповника. Необходимо взять 1 ст. л. сырья и залить кипятком в количестве не менее 300 мл, варить 20 минут и остудить. Дать настояться в течение 60 мин., процедить и принимать несколько раз в день.
Дополнительные рецепты для лечения поноса после антибиотиков
Хорошим закрепляющим действием обладает кора дуба, настоянная на водке.
Потребуется 1 ч. л. сырья, которое следует поместить в емкость из темного стекла.
Затем залить 400 мл водки и убрать на 7 дней в прохладное и темное место, но не холодильник. Далее можно начинать лечение.
Шалфей также способствует предотвращению поноса. Для этого следует приготовить настой. Потребуется 1 ч. л. сырья и 350 мл кипятка. Оба ингредиента перемешать и оставить для настаивания примерно на 60 мин.
Лучше всего использовать термос. Затем жидкость процедить и принимать несколько раз в день до еды.
Если понос после антибиотиков не удается вылечить несколько недель, то следует обратиться к врачу.
Длительный понос может привести к сильнейшему обезвоживанию, что очень опасно.
Поэтому во время лечения важно соблюдать правило — пить как можно больше жидкости.
Лучше всего, если это будет чистая вода. Соки во время терапии противопоказаны, они могут только усугубить ситуацию.
Хорошим эффектом обладает отвар шиповника, который можно принимать до 400 мл в день.
Почему возникает диарея после приема антибиотиков и как её лечить?

В Российской Федерации вступила в действие государственная программа, направленная на предупреждение распространения антимикробной резистентности.
Пунктами стратегии предусмотрен запрет на продажу антибиотиков без рецепта врача, ограничение рекламы антибактериальных лекарств, ужесточение требований к назначению препаратов данной группы медиками.
К 2030 году купить антибиотик по собственной инициативе станет невозможно, а доктор пропишет медикамент исключительно на веских основаниях. Есть повод надеяться, что успешное проведение кампании значительно снизит частоту такого явления, как понос после антибиотиков.
Что такое микрофлора кишечника, и зачем она нужна?
Микроорганизмы появились на Земле за миллионы лет до людей. Их адаптивные способности уникальны и безграничны: микробов находят и в жерле вулканов, и в вечной мерзлоте. Бактерии, приспособившиеся к жизни внутри другого организма и помогающие ему в процессах жизнедеятельности, называются «симбионтами».
Симбиотическая микрофлора кишечника формируется на протяжении жизни и является индивидуальной характеристикой. У каждого человека свои колонии полезных бактерий, с которыми он мирно сосуществует долгие годы.
Они помогают пищеварению, синтезируют некоторые витамины группы B, не пускают в свой «дом» чужих болезнетворных микробов.
Почему приём антибиотиков вызывает понос?
После курса антибиотикотерапии вымирают все микробы, в том числе и симбионты. Свято место пусто не бывает – свободные территории кишечника активно колонизируются патогенной микрофлорой. Особенно опасны анаэробные бактерии рода Клостридий.
Они не спешат помогать в переваривании сложных углеводов – клетчатки, крахмала, а действуют подобно оккупантам на чужой территории: разрушают слизистый защитный покров кишечника, отравляют своими токсинами толстую кишку. Токсины с током крови разносятся по организму. Местный процесс становится общим, повышается температура тела, появляются тошнота и слабость.
Не переработанные углеводы скапливаются в кишечнике. Это привлекает внимание «мародёров» — дрожжевых грибков, которые утилизируют углеводы с выделением спирта и других вредных веществ.
Наиболее злостные клостридии вызывают псевдомембранозный колит. Заболевание известно с 50-х годов прошлого века, распространение совпало с расцветом эры массового применения антимикробных медикаментов.
Чаще всего подобная патология на фоне приёма антибиотиков встречается у взрослых пациентов старше 50-ти лет, длительное время находящихся в стационарах. При клостридийном колите некрозу подвергается стенка кишечника.
На месте поражения формируются глубокие язвы, гнойные инфильтраты. Функция органа нарушена полностью, соответственно, пищевой ком быстро «пролетает» толстый отдел и «обогащается» на своем пути кровью, гноем, слизью. Расстройство стула носит постоянный характер.
Симптомы крайней формы клостридийного поражения кишечника: слизистая, зловонная диарея, тошнота, рвота, обезвоживание.
Диарея после антибиотиков развивается приблизительно в 35% случаев. По наблюдениям врачей, из них четверть приходится на Амоксициллин, пятая часть – на Цефиксим. Только 5% поносов при приёме антибиотиков провоцируют Кларитромицин, Азитромицин, Эритромицин, Тетрациклин, Цефалоспорины, Фторхинолоны.
Понос от антибиотиков может возникнуть не сразу, а в течение от 2-х дней до 2-х месяцев. Более чем в половине случаев понос у взрослых проходит самостоятельно по окончанию приёма лекарств. Метод введения лекарственного препарата – перорально, внутримышечно, внутривенно – на степень и тяжесть последствий не влияет.
Развитие дисбактериоза кишечника вызывают и другие условно патогенные микробы, находящиеся в количестве 2-3% от общего числа бактерий здорового кишечника. К ним относятся клебсиеллы, стафилококки, сальмонеллы, кандиды. Они провоцируют жидкий стул лёгкой формы, от которого быстро избавляются после отмены антибиотиков и незначительной коррекции питания.
Стратегия лечения расстройства стула после приёма антибиотиков зависит от тяжести симптомов. Если причиной поноса стал псевдомембранозный колит, то предпринимают следующие шаги:
- отмена вызвавших диарею антимикробных средств;
- назначение других антибиотиков для борьбы с клостридиями – Ванкомицина, Метронидазола, Рифаксимина в течение от 7 до 14 дней;
- устранение обезвоживания, интоксикации;
- терапия пробиотиками на протяжении месяца;
- снижение потребления углеводов, чтобы не кормить патогенов.
Вызванный клостридиями колит — тяжёлое, опасное заболевание. Лечение его проходит под строгим контролем медиков, все лекарства принимают только по назначению врача.
Лечить диарею после антибиотиков, не имеющую столь напряжённых последствий, начинают такими мерами:
- отмена виновников диареи;
- восстановление водно-электролитического баланса;
- удаление токсинов из желудка и кишечника сорбентами (активированный уголь, Смекта, Энтеросгель);
- восстановление микробиоценоза кишечника;
- специальная диета.
Для нормализации микробного сообщества применяют три группы препаратов:
- Эубиотики – грибки рода сахаромицетов, споры бацилл, сенная палочка. После попадания в кишечник стремительно размножаются, быстро заполняют собой свободное пространство и выживают патогенных микробов. Продукты жизнедеятельности эубиотиков повышают кислотность окружающей среды, что помогает избавиться от вредных бактерий. Препараты этой группы: Бактисубтил, Аципол, Споробактерин, Энтерол, Эубикор. Для грамотного выбора эубиотиков лучше обратиться к врачу. Неконтролируемый приём средств провоцирует мочекаменную болезнь и холецистит.
- Пробиотики – лакто- и бифидобактерии разных штаммов, высушенные и заключённые в кислотоустойчивую капсулу. Принимаются перорально, проходят через желудок благодаря защитной оболочке. В кишечнике капсула растворяется, бактерии во влажной среде оживают и начинают размножаться, вытесняя патогенов. Попытки подселять пробиотические микроорганизмы непосредственно в прямую кишку успехом не увенчались. Приживаемость обнаружилась всего у 7% пациентов. Обычное проглатывание капсулы (таблетки, порошка) показало наличие полезных бактерий в кишечнике у 66% людей, участвующих в исследовании. Торговые наименования препаратов: Бифидумбактерин, Линекс, Бифиформ, Пробифор, Флорин Форте.
Содержат пробиотики многие продукты питания – кисломолочные изделия, квашеная капуста.
Однако не все врачи разделяют оптимизм по поводу положительного влияния бактериальных средств. Они считают их лечебный эффект недоказанным, а сами препараты – обычными «пустышками», которые в лучшем случае не навредят. Во время приёма пробиотиков возможны побочные реакции: вздутие живота, головная боль, аллергии.
Пробиотические лекарства не принимают с антибиотиками совместно, так как полезные бактерии уничтожаются антимикробным препаратом. Курс восстановления кишечной микрофлоры начинают через 2 дня после антибиотикотерапии.
- Пребиотики – пища для микробов. Состоят из растительных полисахаридов – клетчатки, крахмала, инсулина. Содержатся в свежих овощах и фруктах, злаках, бобовых, зелени типа ревеня, салата, лука, сельдерея. Продаются специально выделенные пребиотики аптечными сетями, присутствуют на полках супермаркетов, широко рекламируются в интернете. Какие способы коррекции диеты в сторону увеличения растительных волокон в рационе выбрать, решать пациенту на приёме у доктора.
Быстро и мягко остановить диарею помогут проверенные народные методы. Закрепляющими свойствами обладают растения с высоким содержанием дубильных веществ – отвар коры дуба, календула, зверобой, шалфей, ромашка, корни лопуха.
Помимо закрепления, настои и отвары лекарственных трав уменьшают воспаление, борются с инфекцией, стимулируют иммунитет, способствуют заживлению слизистой. Столовую ложку сухого сырья заливают литром кипятка и настаивают час. Процеживают и принимают по половине стакана 3 раза в день за полчаса до еды.
Длительность фитотерапии — 2 недели. Затем делают перерыв на 10 дней и меняют лекарственное растение.
Предупредить негативные последствия приема антибиотиков может соблюдение следующих правил:
- Принимать лекарства, назначенные врачом после серии тестов на чувствительность патогенной микрофлоры к антибиотикам. Самостоятельная постановка диагноза, основанная на личных ощущениях, опыте знакомых, информации из интернета часто оказывается ошибочной. Люди начинают пить антибиотики, имея вирусную природу недомогания, при которой они бесполезны.
- Употреблять овощи, фрукты, каши из гречки, овса, гороха, хлеб с отрубями.
- Взять за правило выпивать стакан кисломолочного напитка за 2 часа до сна.
- Укреплять иммунитет умеренным закаливанием, адекватной возрасту физкультурой, рациональным режимом труда и отдыха.
- Регулярно проходить медосмотры для раннего выявления заболеваний органов ЖКТ и других систем организма.
Бактерии, микроскопические грибки являются древнейшими жителями планеты. Приспособившиеся к жизни внутри человека симбионты охраняют свои владения от проникновения «чужих».
Антибиотики проделывают значительные бреши в рядах защитников и открывают ворота для незваных гостей.
Вылечить понос, возникший на фоне терапии антибиотиками, можно, используя пробиотики, богатую клетчаткой диету, укрепляя иммунитет.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу Рекомендуем: Как и чем можно кормить и поить ребенка при поносе?
Как лечить диарею после антибиотиков у взрослых: первая помощь и дальнейшая терапия
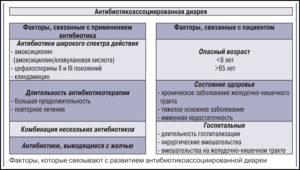
Антибиотик-ассоциированная диарея – это понос, который начинается после курсового лечения антибиотиками. ВОЗ определила такие критерии: водянистый неоформленный стул 3 и более раз в день в течение 2-х и более дней подряд, причем понос связан с антибиотиками.
Временной критерий – 8 недель, то есть если понос возник в течение 2-х месяцев после употребления антибиотиков, он считается связанным с ними. Средняя частота этого синдрома – у взрослых от 5 до 35%, у детей до 40%.
Синдром увеличивает длительность госпитализации, частоту осложнений, внутрибольничных инфекций, ухудшает течение основного заболевания у пожилых пациентов.
Нужно ли останавливать антибиотик-ассоциированную диарею?
Прежде всего, нужно понять, что антибиотик-ассоциированная диарея имеет 4 одновременно действующих механизма:
- Осмотический или гиперосмолярный – уменьшается количество анаэробных бактерий, что снижает расщепление углеводов. Нерасщепленные углеводы притягивают воду в просвет кишечника.
- Гипермоторный – обусловлен фармакологическими свойствами антибиотиков. Лекарства стимулируют так называемые мотилиновые рецепторы, за счет чего пища быстрее эвакуируется из желудка и «пролетает» кишечник.
- Секреторный – лекарства увеличивают накопление желчных кислот, а это усиливает выделение воды и хлора в полость толстого кишечника. К тому же нарушается обратное всасывание натрия и воды, что резко увеличивает количество кишечного содержимого.
- Нарушение состава микрофлоры – количественное и качественное. Защитная функция слизистой снижается, а условно патогенные бактерии начинают бурный рост. Активно развиваются клостридии, кандиды, стафилококки, сальмонеллы и другие.
Эти механизмы присутствуют всегда, но самостоятельно определить, какой из них преобладает, невозможно. В любом случае происходит потеря жидкости, солей и электролитов, а также развивается интоксикация продуктами жизнедеятельности бактерий.
Остановить понос самостоятельно и быстро, скорее всего, не получится. Но в первые же сутки желательно восстановить водно-электролитный баланс и уменьшить интоксикацию.
Первая помощь
Без опасения до посещения врача можно использовать две группы препаратов:
- регидранты для приема внутрь;
- энтеросорбенты.
Регидранты
Это порошок или сухая смесь солей и электролитов, которые нужно растворить в воде и выпить в несколько приемов. В фармакопее зарегистрированы 2 препарата: Регидрон® и Тригидросоль®, все остальные – Гастролит, Маратоник, Орсоль, Хумана Электролит и подобные – отнесены к БАДам.
Употребление этих лекарств прекращает обезвоживание, предупреждает нарушение сердечного ритма и массу других неприятностей.
Если аптека недоступна, то самый простой регидратирующий раствор можно приготовить самостоятельно по рекомендации ВОЗ: на 1 литр воды 1 неполная чайная ложка (3 г) соли и 1 неполная столовая ложка (18 г) сахара.
Энтеросорбенты
Препараты, которые связывают, удерживают и выводят токсичные вещества и газы из просвета кишечника. Разнообразие сорбентов велико, самый известный и применяемый дольше других – активированный уголь. Можно использовать и другие, если они есть под рукой: Лактофильтрум, Полисорб, Полифепан, Фильтрум-Сти, Энтеросгель, Энтерумин и подобные.
Рекомендуем почитать:
Что такое диарейный синдром и как он проявляется?
Любой кишечный сорбент не только удаляет токсические продукты обмена веществ, но и создает неблагоприятные условия для жизнедеятельности патогенных бактерий, что само по себе значительно улучшает состояние.
Однако для выздоровления нужно заняться восстановлением популяции нормальной кишечной микрофлоры.
Методы восстановления кишечной микрофлоры
Заниматься этим нужно по рекомендации лечащего врача, одновременно сдав анализ кала на дисбиоз. Начинать курс нужно только после окончания приема антибиотиков, иначе это бесполезно. Когда придет ответ анализа, препараты для восстановления микрофлоры можно скорректировать.
В аптечной сети продаются 3 группы лекарств для этого: про-, пре- и синбиотики. Назначение и действие препаратов разное.
Синбиотики
Основная статья: Синбиотики
Препараты содержат как про-, так и пребиотики, что обеспечивает максимально быстрое заселение кишечника нормальной микрофлорой.
- Бифилиз – лиофилизат для приготовления суспензии, состоящий из бифидобактерий и лизоцима или антибактериального вещества;
- БАД Нормобакт (Польша) – порошок в саше, состоящий из лактобактерий, мальтодекстрина, олигосахарилов и диоксида кремния;
- БАД Витабс БИО с бифидобактериями;
- БАД Бактистатин – желатиновые капсулы: культуральная жидкость бактерий, гидролизат соевой муки и цеолит.
Основные принципы
- Дробность – поступление пищи должно быть частым, а объем небольшим. Оптимально – около 200 мл (стакан) каждые 3 часа.
- Достаточная калорийность – для здорового человека колеблется в пределах 2000 калорий в день. В период выздоровления желательно избегать физических и эмоциональных перегрузок.
- Балластные вещества или клетчатка – не перевариваются и не имею энергетической ценности, но обеспечивают продвижение пищевого комка. Клетчатку начинают употреблять после того, как остановится понос. Лучший «балласт» – сушеный чернослив и курага, а также грубые овощи (свекла, брокколи).
- Вязкие блюда – пюре и каши, блюда с танином – чай, какао, черника, черемуха.
- Отказ от алкоголя, газировки, фаст-фуда, снеков, консервов и маринадов, кондитерских изделий.
Продукты
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Когда не обязательно принимать меры по восстановлению микрофлоры?
Если после антибиотиков поноса нет, то и беспокоиться не стоит. Это значит, что все количество антибактериального средства израсходовано на уничтожение болезнетворных бактерий, и состав микрофлоры не изменен. Однако нужно придерживаться временных рамок, обозначенных ВОЗ – диареи после антибиотиков не должно быть в течение двух месяцев.
Обезвоживание
Обезвоживание устраняется достаточно просто, но нужно пить не простую воду, а регидратирующие растворы, которые ее удерживают в кровяном русле.
Псевдомембранозный колит
Псевдомембранозный колит – опасное заболевание, когда в толстой кишке поселяются клостридии, образующие споры или Clostridium difficile. Эти бактерии развиваются только тогда, когда из толстой кишки вытеснены нормальные обитатели, и это произошло давно. На слизистой образуются грубые бляшки, участки некроза (отмирания), язвы и перфорации.
При тяжелом течении к желудочно-кишечным расстройствам присоединяются сердечно-сосудистые и электролитные расстройства. Спасти жизнь удается только в половине случаев при помощи хирургической операции, заключающейся в удалении пораженного участка.
Псевдомембранозный колит развивается у пожилых и ослабленных пациентов, что значительно ухудшает прогноз.
Что делать при поносе после антибиотиков

Диарея после антибиотиков затрудняет лечение основного заболевания. Расстройство стула может свидетельствовать как о повышенной активности патогенных бактерий, так и побочном действии лекарства. Но иногда альтернативы антибиотикам нет. Как быть с такой диареей?
Причины развития диареи после антибиотиков
Если вы заметили после антибиотиков понос, расстройство может быть по трем причинам:
- стимуляция активности желудочно-кишечного тракта из-за побочного действия антибиотикотерапии;
- нарушение кишечной микрофлоры;
- присоединение бактериальной инфекции.
Побочное действие диареи после антибиотиков
Некоторые антибиотики стимулируют действие на мышцы желудка и кишечника. Возникает диарея. После прекращения приёма антибиотиков и выведения их остатков из организма работа ЖКТ нормализуется самостоятельно.
Послабляющий эффект в качестве побочного действия характерен для таких антибиотиков:
- Эритромицин;
- Аугментин;
- Стрептомицин;
- Гентамицин;
- Амикацин;
- Тетрациклин;
- Доксициклин и их аналогов.
Чтобы распознать этот тип диареи, необходимо проверить симптомы:
- частота опорожнения кишечника – умеренная (3–4 раза в сутки);
- отсутствие примесей в каловых массах;
- начало поноса совпадает с первым днём приёма лекарства;
- болевой синдром, повышение температуры тела и другие симптомы отсутствуют.
Диарею, возникшую в качестве побочного эффекта после курса антибиотиков, называют антибиотик-ассоциированной. Она характерна для медикаментов, предназначенных для перорального приёма – таблеток, капель и суспензий. Уколы приводят к развитию диареи очень редко.
Дисбактериоз после антибиотиков
Это дисбактериоз, диагностируют по таким признакам:
- понос начинается на 2–3 позже по сравнению со стартом терапии;
- частота позывов на дефекацию – 3–4 раза в день (хотя возможны исключения);
- боли в животе, повышения температуры тела или сильной слабости нет.
Если дисбактериоз вызвал антибиотик, при поносе у взрослых нет надобности предпринимать какие-либо действия. Работа пищеварительного тракта восстановится через несколько недель. Детскому организму (или взрослому, но ослабленному) может понадобиться дополнительная помощь для ускорения выздоровления.
Кишечная инфекция
Антибактериальные препараты губительно действуют на «полезную» микрофлору кишечника. Из-за этого снижается его защитная функция, а патогенные микроорганизмы получают благоприятные условия для размножения и роста. Дисбаланс может привести к повышенной активности клостридий Clostridium difficile, что спровоцирует сильное воспаление толстого кишечника – псевдомембранозный колит.
Эта кишечная инфекция опасна, и в 2–3% случаев становится причиной летального исхода. На вероятность её появления влияют такие факторы:
- возраст пациента (после 65 лет риски существенно выше);
- длительность курса антибиотикотерапии;
- совмещение приёма нескольких антибиотиков;
- совмещение с приёмом слабительных, противомикробных, противораковых и других лекарственных средств;
- пребывание в стационаре;
- питание посредством зонда;
- клизмы;
- хронические патологии внутренних органов;
- ВИЧ/СПИД;
- ослабленное состояние пациента;
- третий триместр беременности или период сразу после рождения ребёнка.
Псевдомембранозный колит проявляется такими симптомами:
- частым поносом – от 3 до 20 раз в сутки;
- изменением цвета каловых масс (зелёный оттенок, иногда со слизью, крови и белесых хлопьев гноя);
- жидкой, даже водянистой консистенцией кала;
- повышением температуры тела (регистрируется в 50% случаев);
- тошнотой;
- рвотой;
- нарастающей слабостью.
Выраженность болевого синдрома не может считаться характерным симптомом. Одни пациенты чувствуют слабые боли в животе, другие утверждают, что болит очень сильно.
Лечение поноса после антибиотиков
Важный вопрос, который беспокоит пациентов в этой ситуации: если после антибиотиков понос, что делать с лечением – отменять или нет? Это способен принять только врач. Он определит причину развития и опасность диареи. Если вред от прекращения антибиотикотерапии будет выше, приём будет продолжен.
Иногда возможна замена антибиотиков на альтернативные средства. Могут быть назначены антибиотики, действующие против возбудителей основного заболевания и Clostridium difficile одновременно. С этой целью обычно применяют Ванкомицин и Метронидазол.
Если началась диарея после антибиотиков, как лечить её, должен решить тоже врач.
Без рецепта используются только антибиотики двух групп:
- энтеросорбенты (активированный уголь, Смекта, Полисорб) – для выведения токсичных веществ из организма;
- пробиотики и пребиотики (Линекс, Бифидумбактерин, Риофлора Баланс Нео) – для восстановления кишечной микрофлоры.
Несмотря на относительную безвредность этих средств, их приём нужно также согласовывать с лечащим врачом. Энтеросорбенты могут снижать эффективность основной терапии из-за способности впитывать химические вещества. Промежуток между приёмом медикаментов должен составлять не менее часа.
Если неприятный симптом вызван псевдомембранозным язвенным колитом, лечение проводится строго под наблюдением врача. Основу терапии составляют, как это ни парадоксально, антибиотики. Кроме них, применяются противопротозойные препараты, снижающие патогенные бактерии.
Лечение диетой
Для нормализации стула в первые дни после начала диареи рекомендуются вязкие жидки каши – манная и гречневая (из дроблёной крупы). Полезны супы на рисовом отваре и паровые омлеты. В диетическое меню также вводят фруктовые и ягодные кисели – они обладают вяжущим эффектом.
Разрешены варёные яйца, печёные яблоки. Из свежих фруктов допустимы бананы. Остальные растительные продукты содержат грубые пищевые волокна, которые будут раздражать и без того воспалённую слизистую оболочку кишечника. Молоко и молочные продукты, хлеб и другую выпечку лучше исключить – они создают в ЖКТ среду, благоприятную для развития патогенной микрофлоры.
Постепенно в диету при диареи вводят мясо и рыбу, приготовленные на пару. Через неделю можно употреблять все рассыпчатые каши, кроме перловки и пшена, овощные супы. Кисломолочные продукты, особенно обогащённые лактобактериями, разрешены с первого дня.
Для ускорения выздоровления нужно соблюдать питьевой режим. Количество чистой негазированной воды, выпиваемой в течение дня, увеличивают до 3 л. Нужны компоты, разбавленные фруктовые соки, отвары лекарственных трав.
Лечение ребёнка
Основные принципы лечения диареи у ребёнка – те же, что и у взрослых пациентов. Но риск обезвоживания у годовалых младенцев и грудничков выше.
Если ребенок на естественном вскармливании, его нужно как можно чаще прикладывать к материнской груди.
Грудное молоко выполняет сразу несколько функций: восстанавливает запасы влаги в организме, обеспечивает его питательными веществами и укрепляет иммунитет.
При острой диарее у ребёнка врач может назначить СтопДиар (от 7 лет), Клацид и Аципол. Самостоятельно лечить понос таблетками, сиропами или народными методами запрещено.
Когда необходимо обратиться к врачу?
Консультация у врача обязательна. Он определит причину недомогания и корректировку назначенного лечения. Если же диарея вызвана самовольным применением антибиотиков, их приём необходимо прекратить и обратиться в клинику.
Вызов врача должен быть срочным, если:
- пациент находится в группе риска развития псевдомембранозного колита – заболела беременная женщина или пожилой человек, лечение проходило в условиях стационара, было длительным и тяжёлым;
- диарея стала усиливаться;
- в кале появилась слизь, кровь, белые хлопья;
- содержимое кишечника имеет зелёный или чёрный оттенок;
- возникла сильная слабость и боли в животе;
- поднялась температура тела;
- пациент болел псевдомембранозным колитом ранее.
Самостоятельно лечить диарею, вызванную применением антибиотиков, не рекомендуется. Если остановить диарею, которая является клиническим проявлением кишечной инфекции, это приведёт к сильной интоксикации организма. При дальнейшем обследовании врачу будет сложнее поставить диагноз.
Возможные осложнения диареи после антибиотиков
опасность, которую представляет диарея – обезвоживание организма. Поэтому для восстановления электролитного баланса нужно принимать водно-солевые растворы – Регидрон, Хумана Электролит и их аналоги. В течение дня положено пить как можно больше жидкости, но разделить весь суточный объем на небольшие порции, чтобы не перегружать почки.
Псевдомембранозный колит без должного лечения приводит к перфорации кишечника, почечной недостаточности и развитию суперинфекции. В тяжёлых случаях он заканчивается сепсисом и летальным исходом.
Как избежать диареи после антибиотикотерапии
Для профилактики диареи во время курса антибиотикотерапии обычно рекомендуются пробиотики и пребиотики. Эти препараты изучены недостаточно. Кишечная микрофлора, нарушенная приёмом антибиотиков, восстанавливается самостоятельно. Нет достоверной информации о надёжности такого «способа транспортировки» полезных бактерий и его пользе.
Если все же принято решение о приёме пробиотиков после диареи, нужно использовать средства, содержащие бактерии Lactobacillus casei и Lactobacillus acidophilus и дрожжеподобные грибки. Но данных о том, что они снижают риск развития псевдомембранозного колита, пока нет.
Диарея после антибиотиков: как лечить | Про-Гастро

Согласно определению Всемирной Организации Здравоохранения, антибиотик-ассоциированной диареей называется более двух эпизодов жидких (неоформленных или водянистых) опорожнений за последние 48 часов и более, возникших на фоне приема антибактериальных лекарственных препаратов. Обратите внимание, что такого рода диарея может возникнуть не только во время приема антибиотиков, но и на протяжении двух месяцев после завершения курса лечения ими.
Частота возникновения диареи на фоне приема определенной группы антибиотиков
В механизме возникновения и развития диареи на фоне приема антибиотиков всегда задействованы два звена: нарушение нормального биоценоза (микрофлоры) кишечника и действие самого препарата (его фармакологические особенности, токсическое действие и возможный аллергический компонент).
- Линкомицин/клиндамицин – до 30% случаев.
- Амоксиклав – у каждого четвертого (25%).
- Цефиксим – 15-18%.
- Ампициллин – 5-10% случаев.
- Макролиды и другие цефалоспорины – до 5%.
- Фторхинолоны – 1-2% случаев.
Варианты диареи после приема антибиотиков
Клинически выделяют две основные формы антибиотик-ассоциированной диареи:
- идиопатическую;
- диарею, вызванную бактерией Clostridium difficiale.
Такое разграничение является ключевым как в понимании механизмов развития диареи, так и методов лечения каждой из них.
В случае идиопатической диареи возбудителя выявить не удается (поэтому она так и называется). В диагнозе данная форма диареи будет звучать как «Неинфекционный гастроэнтерит» или «Колит неуточненный».
Механизмов ее развития несколько:
- Гиперкинетическая/гипермоторная диарея – увеличение перистальтики кишечника (его двигательной активности и эвакуаторной функции) под действием антибиотиков (например, клавулановой кислоты, эритромицина и беталактамных антибиотиков).
- Гиперосмолярная диарея – развивается вследствие неполного всасывания антибиотиков и продуктов их распада (цефиксим и прочие), а также из-за нарушения расщепления углеводов, возникающего по причине снижения содержания анаэробных бактерий в кишечнике под действием таких антибиотиков, как эритромицин, ампициллин, метронидазол и другие.
- Секреторная диарея – наиболее часто встречаемый вид диареи, когда из-за нарушения микрофлоры кишечника усиленно распадаются желчные кислоты, а их поступление в толстую кишку стимулирует выделение воды и хлоридов (ампициллин, клиндамицин и прочие).
Как правило, все эти механизмы тесно переплетены или вытекают один из другого, поэтому на практике редко разграничиваются.
Клиническая картина
Кроме послабления стула другой (специфической) симптоматики при идиопатической диарее, вызванной непосредственным действием антибиотиков, не наблюдается. В редких случаях может иметь место незначительное повышение температуры тела (до субфебрильных цифр). Патологических примесей в кале и органических поражений кишечника нет.
Как правило, идиопатическая диарея не вызывает осложнений, в отличие от диареи, вызванной штаммом Cl. difficiale. При этом виде диареи наблюдается более выраженная симптоматика: от схваткообразных болей в животе различной интенсивности до клиники «острого живота».
Из-за большого количества испражнений (до 25 раз в сутки) достаточно быстро на первый план выходит симптоматика общей интоксикации (слабость, вялость, головная боль, отсутствие аппетита, потливость и так далее).
К тому же, практически всегда встречаются патологические примеси в кале (слизь, кровь, гной).
Патогномоничным (характерным именно для этой патологии) признаком является определение «псевдомембран» (специфических бляшек) в просвете кишечника при его эндоскопическом исследовании. Именно поэтому в клиническом диагнозе при данном виде диареи вы увидите название «Псевдомембранозный колит».
Когда обращаться к врачу
Безотлагательно обратитесь к доктору, если на фоне диареи возник хотя бы один из нижеперечисленных симптомов:
- примеси крови в кале или гноя;
- боль в животе или болезненная его пальпация;
- высокая (часто не сбиваемая) температура тела;
- сильная водянистая диарея;
- более пяти испражнений в день.
Принципы лечения
Прежде всего, следует прекратить прием антибиотика, вызвавшего диарею. Если необходимо проведение дальнейшей антибактериальной терапии, то принимайте препарат с меньшим риском развития диареи, уменьшите дозировку уже используемого или измените путь его введения.
При возникновении симптомов, характерных для диареи, вызванной Cl. Difficiale, не занимайтесь самолечением, а обязательно обратитесь к врачу – только он сможет определить причину развития диареи и назначить адекватное лечение.
В этом случае кроме стандартной терапии сорбентами, дезинтоксикационной терапии и коррекции биоценоза кишечника, потребуется назначение этиотропной (воздействующей на причинный фактор – бактерию) терапии метронидазолом и/или ванкомицином.
Для восстановления микрофлоры кишечника, а также для профилактики ее дисбаланса, применяют пробиотики (препараты микроорганизмов, которые в норме находятся в кишечнике).
Типы пробиотиков:
- одноштаммовые (в составе которых только 1 штамм микроорганизмов);
- мультиштаммовые (содержащие несколько штаммов, которые относятся к одному виду микроорганизмов);
- мультивидовые (включающие несколько штаммов разных видов микроорганизмов).
Диетические рекомендации
Главной задачей диетотерапии является максимальная разгрузка органов пищеварения (особенно кишечника) и предотвращение риска развития бродильных процессов. Следует уменьшить количество употребляемых углеводов в этот период и калорийность рациона.
Достаточно важно придерживаться не только правильного состава блюд, но и кратности употребления пищи: порции должны быть не большими, но регулярными (каждые 3-4 часа). При остром возникновении диареи приветствуется полный отказ от еды (в первый день) и обильное питье.
Пища, рекомендуемая к употреблению:
- пюрированные супы на воде;
- рисовая каша без масла;
- запеченные яблоки;
- яйца, сваренные вкрутую;
- крекер без добавок/галетное печенье.
При нормализации состояния не спешите сразу расширять рацион и возвращаться к привычному для вас питанию. Употребляйте новые продукты не ранее, чем через 5-7 дней, и только по одному в два дня. Предпочтение следует отдавать пище, приготовленной на пару, не жирной и не острой.
Профилактика
Для того чтобы предупредить появление диареи во время приема антибиотиков, следует придерживаться следующих рекомендаций:
- Назначение данной группы препаратов должно быть оправдано и желательно осуществлено лечащим врачом.
- Одновременно с приемом антибиотиков (с первого дня) необходимо принимать пробиотики.
Ряд специалистов придерживаются мнения, что одновременный с антибиотиком прием пробиотика никак не повлияет на ситуацию с микрофлорой и не предотвратит диарею, поскольку антибактериальный препарат «не различает» полезные и вредные бактерии, а уничтожает все подряд.
Эти доктора рекомендуют прием пробиотика после того, как курс антибиотика завершился.
Следовательно, в данном вопросе следует полагаться на мнение вашего лечащего врача, который владеет полной информацией о вашем заболевании и может оценить вероятность развития диареи именно у вас.
Заключение
К сожалению, на фоне приема антибиотиков достаточно часто возникает диарея. Это состояние может быть не только неприятным, но и опасным для жизни. Поэтому следует придерживаться вышеуказанных рекомендаций, чтобы предотвратить ее развитие!
Доклад президента НИИ антимикробной терапии на тему «Антибиотик-ассоциированная диарея»:





