Причины и лечение синдрома торакалгии
Торакалгия – довольно распространенное заболевание. С ее проявлениями может столкнуться любой человек, а у каждого четвертого патология переходит в хроническую форму.
Проявляет себя недуг болевым синдромом в области грудной клетки. Боль может быть односторонней, опоясывающей, заявлять о себе с большой интенсивностью или же слабыми периодически повторяющимися приступами. Обычно торакалгия хорошо поддается лечению. Исключения составляют случаи, когда острая боль связана с сердечно-сосудистыми или легочными проблемами.
Причины патологии
Любое лечение становится успешным после устранения основной причины, вызвавшей болезненное состояние. К основным факторам, вызывающим торакалгический синдром, относят:
- изменения подвижности позвоночника и реберно-позвонковых суставов на фоне остеохондроза;
- мышечно-тонический синдром;
- заболевания легких;
- кардиологические болезни (стенокардия, сердечная недостаточность, инфаркт миокарда, повреждения крупных кровеносных сосудов);
- травмы;
- поздний срок беременности;
- онкологические заболевания позвоночника или органов грудной клетки;
- опоясывающий лишай;
- патологии внутренних органов и ЖКТ.
При появлении острой боли необходима срочная госпитализация. Для того чтобы не потерять время и сохранить жизнь, важно представлять, как проявляют себя различные патологии, приводящие к возникновению боли в груди.
Ишемическая болезнь сердца
Такие формы ИБС, как инфаркт миокарда или стенокардия, всегда сопровождаются сильной болью. Во время приступа стенокардии сердечная мышца плохо снабжается кровью, чрезмерно напряжена, поэтому даже при небольшой физической нагрузке возникают болезненные ощущения за грудиной.
Больному необходимо принять нитроглицерин и оставаться в состоянии покоя. При инфаркте миокарда кровеносный сосуд полностью закупоривается и может разорваться. Острая боль распространяется на всю левую сторону грудной клетки, отдает в руку, ощущается между лопатками. Нитроглицерин в таком случае не помогает.
Пострадавший должен находиться в покое до приезда скорой помощи.
Тромбоэмболия легочной артерии
Еще одной причиной торакалгии может стать тромбоэмболия. Интенсивный болевой синдром в этом случае вызывается закупоркой легочной артерии тромбом, что мешает насыщению кислородом крови. Боли отличаются постоянным характером, не купируются анальгетиками.
Расслоение аорты
Сильные боли в груди, возникшие из-за расслоения аорты, сопровождаются интенсивным внутренним кровотечением, ослаблением пульса и понижением артериального давления. Больному необходима срочная медицинская помощь, иначе приступ может привести к летальному исходу.
Перфорация пищеварительного тракта
Особого внимания требует и болезненное состояние, вызванное патологиями желудочно-кишечного тракта. Гастриты, колиты, энтериты, заболевания поджелудочной железы и печени тоже провоцируют боль в грудной клетке. Однако их генез настолько специфичен, что не составляет труда при постановке диагноза.
Более опасны язвы желудка и различных отделов кишечника. При прободении попавшие в брюшную полость пища и воздух вызывают воспалительные процессы в мышцах, раздражают нервные корешки. Такое состояние требует срочного хирургического лечения. Правильная диагностика позволяет предупредить перитонит.
Острый перикардит
Болезненность верхней части грудной клетки может возникнуть из-за воспаления сердечной оболочки (перикардита). Кроме боли, недуг сопровождается покашливанием, учащенным сердцебиением, одышкой.
Спонтанный пневмоторакс
Воздух, попавший в полость плевры в результате ее перфорации, давит на легочную ткань и на межреберные нервные корешки, вызывая резь в груди. Кроме этого, следует отметить нарушения в дыхании (невозможность сделать глубокий вдох и чувство нехватки воздуха).
Травмы
При воспалении или растяжении мышц спины может наблюдаться торакалгия с миотоническим синдромом. Обычно это тупая боль, усиливающаяся при повороте туловища. Мышечный тонус становится слабым, положение тела скованное, осанка вялая.
Если же в результате травмы или непомерной физической нагрузки нарушается целостность мышечных волокон, возникает настолько сильная боль, что движение становится невозможным.
Перелом ребер, разрушение позвоночных дисков, ушибы и переломы грудного отдела позвоночника требуют, кроме устранения боли, длительного лечения.
Опоясывающий лишай
Сильные боли по направлению межреберных нервных окончаний и специфическая сыпь в виде пузырьков с жидкостью в промежутках между ребрами – проявления инфекционного недуга, известного как опоясывающий лишай. Болевой синдром исчезнет только после излечения основной патологии.
Дорсопатии
Болезненное состояние в грудном отделе может возникнуть из-за дегенеративно-дистрофических изменений позвоночника (дорсопатии).
Остеохондроз, межпозвонковые грыжи, дисплазия грудного отдела, сколиоз, кифоз, разрушение позвонков и дисков приводят к ущемлению, сдавливанию или раздражению нервных окончаний. Такие боли непродолжительны, быстро проходят при смене положения тела.
Если же прослеживается длительная симптоматика, причину следует искать среди кардиологических или миотонических патологий.
Характерные симптомы торакалгии неврологического типа
На практике чаще всего синдром торакалгии связывают с межреберной невралгией.
При таком заболевании межреберный нерв ущемляется или сдавливается мышцами, связками. Это происходит при воспалительных процессах в окружающих его тканях, при травмах, деформации позвоночника и уменьшении расстояния между позвонками.
Подозрение на торакалгию этого вида возникает при наличии определенных симптомов. Одни из них встречаются и при патологиях иной природы, другие – очень специфичны. Основными проявлениями болезни являются такие признаки:
- боль или жжение в местах соединения ребер с позвоночником и в межреберных промежутках (усиливаются при движении, чихании, кашле, а иногда даже при глубоком вдохе);
- прострелы, отдающие в руку, шею, плечо или голову;
- мышечный тонус увеличен, болезненные участки напряжены, прощупываются по ходу воспаленного нерва;
- при повороте туловища или головы слышно характерное похрустывание или потрескивание;
- затрудненное глотание, ощущение комка в горле;
- онемение, покалывание или боль в одной стороне грудной клетки, что иногда позволяет спутать проявление торакалгии с сердечным приступом;
- усиление болезненности участка при переохлаждении или после длительного пребывания без движения.
Диагностика и лечение патологии вертеброгенного характера
При подозрении на торакалгический синдром необходимо исключить заболевания, имеющие похожие симптомы. Поэтому пациента направляют на консультацию к пульмонологу, кардиологу и гастроэнтерологу. Если по их профилю никаких отклонений не обнаружено, то больной проходит полное обследование, включающее:
- клинический и биохимический анализ крови;
- рентгеновское исследование состояния костной системы грудной клетки;
- МРТ (магнитно-резонансную томографию);
- электронейромиографию (для определения сохранения функциональности периферической нервной системы).
При необходимости назначается изучение костной ткани (денситометрия) или диагностика с применением радиоактивных изотопов (сцинтиграфия).
Обычно торакалгию лечат амбулаторно под наблюдением врача. Исключения составляют случаи, когда недуг вызван серьезными травмами или заболеваниями внутренних органов. Тогда пациенту окажут квалифицированную помощь в специализированных профильных медицинских учреждениях.
Успешность лечения вертеброгенной торакалгии полностью зависит от своевременного выявления и устранения причин, вызвавших болезненную реакцию. Первым шагом должно стать избавление от мучительной боли. Для этого в неврологии применяют хорошо проверенные эффективные медикаментозные средства:
- уменьшающие боль и противовоспалительные («Диклофенак», «Целебрекс», «Ибупрофен» и другие);
- миорелаксанты («Мидокалм», «Баклосан»);
- нейропротекторы (минеральные комплексы с содержанием витаминов группы В и Е).
Эти же препараты используют для лечения люмбалгии (болевого синдрома в поясничном отделе позвоночника).
Обратите внимание! Принимать обезболивающие и противовоспалительные препараты при синдроме торакалгии можно только по назначению и под контролем врача. Поскольку сильнодействующие лекарственные средства имеют очень много противопоказаний и запрещены при склонности к кишечным кровотечениям, язвенной болезни, онкологическим заболеваниям внутренних органов.
Хирургическое вмешательство при лечении торакалгии с мышечно-тоническим синдромом или вертебральной используют крайне редко.
После устранения боли для улучшения кровоснабжения пораженного недугом участка и полного восстановления необходимо применять сочетание таких эффективных методов исцеления:
- физиотерапия;
- массаж плечевого пояса и верхней части спины;
- лечебная физкультура с включением упражнений на растяжение позвоночника (выполняются осторожно, чтобы не спровоцировать приступ боли);
- нетрадиционные методы (иглоукалывание, апитерапия, грязелечение, водолечение, магнитотерапия, мануальная терапия);
- народные средства (компрессы, мази, растирания и обертывания, улучшающие кровообращение).
И конечно же, при отсутствии проблем с сердечно-сосудистой системой при вертебральной торакалгии показана хорошая русская баня с веником.
(2 5,00 из 5)
Загрузка…
Торакалгия: причины, виды, симптомы и методы лечения этой болезни
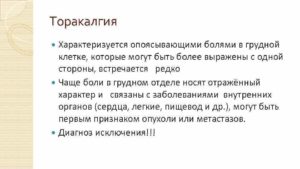
Боль в груди – довольно распространенное явление, которое занимает второе место по обращениям за неотложной помощью. Она может возникать по разным причинам. Такой синдром получил название торакалгия.
Что это за болезнь?
Определение торакалгии звучит как, заболевание периферических нервов, сопровождающееся сильными болями. Довольно часто это заболевание называют также межреберной невралгией, так как при нем происходит раздражение или сдавливание межреберных нервов окружающими их тканями.
статьи:
Причины и факторы риска
Виды и симптомы
Синдромы болезни
Диагностирование и лечение
В узком понятии торакалгией можно назвать любые боли позвоночного столба, а в более широком – все боли, которые наблюдаются в грудном отделе.
Далеко не всегда боль в грудине связана с повреждением позвоночного столба. Довольно часто она может возникать из-за стенокардии, инфаркта миокарда и других заболеваний сердечно-сосудистой системы.
Причины развития
Боль в груди может возникать из-за множества причин. К ним относят:
- остеохондроз;
- межпозвонковая грыжа или протрузия;
- болезнь Шейермана-Мау;
- сколиоз;
- кифосколиоз;
- травмы позвоночника, включая переломы, трещины и сдвиги позвонков;
- мышечные спазмы;
- чрезмерные нагрузки на позвоночник;
- инфекционные заболевания;
- переломы ребер;
- опухоли в грудном отделе;
- заболевания нервной системы;
- частые стрессы;
- спондилоартроз;
- сутулость;
- воспалительные процессы в нервных ганглиях;
- остеопороз;
- поражение вирусом герпеса;
- аллергия;
- пониженный иммунитет и др.
Если обобщить, то торакалгия возникает при любых процессах в организме, в результате которых происходит сдавливание нервов, и они перестают выполнять свои функции.
Факторы риска:
- болезни позвоночника;
- нарушения развития позвоночника;
- лишний вес;
- слабая двигательная активность;
- продолжительное выполнение одинаковых монотонных движений;
- подъем и перенос тяжестей;
- вредные привычки;
- переохлаждения.
Виды торакалгии
В зависимости от характера возникновения выделяют несколько видов торакалгии:
- компрессионная – возникает из-за сдавливания нерва из-за грыжи, мышечного спазма и т.д.;
- воспалительная – вследствие воспалительного процесса происходит отек нерва, что приводит к появлению болевого синдрома;
- посттравматическая – возникает после перенесенной травмы;
- психогенная – связанная с большой психической нагрузкой и частыми стрессами.
Симптомы
Торакалгия довольно узнаваемое состояние. Для нее характерны:
- боль, имеющая пронизывающий характер, может быть постоянной либо приступообразной. Боль может быть локализована с одной стороны, а может быть опоясывающей и охватывать всю грудную клетку;
- боль, сопровождающаяся онемением, жжением, покалыванием по ходу нерва;
- боль, усиливающаяся во время движения, при кашле или глубоких вдохах;
- ощущение кола между лопатками;
- нарушение чувствительности кожи над пораженным нервом;
- ощущение мурашек в пораженной области;
- локализацию боли можно определить при прощупывании, чаще всего она располагается по ходу нерва;
- возможна имитация болей сердца, почек или других внутренних органах.
Для хронической формы болезни характерны эти же симптомы. Только выраженность боли менее сильная и вполне терпима для пациента. Обычно обостряется болезнь на 1-3 месяца, а потом утихает на неизвестный период.
Если причиной заболевания стали дистрофически-дегенеративные болезни позвоночника, то к общим симптомам добавляются нарушение осанки, хруст во время движения, деформация грудной клетки. При опоясывающем лишае к болям добавляется мелкая сыпь с прозрачным содержимым, располагающаяся по ходу межреберных промежутков.
Симптомы, требующие незамедлительной медицинской помощи
В некоторых ситуациях оттягивать с визитом к врачу при боли в груди никак нельзя. Если боли в грудине сопровождаются следующими симптомами, то необходимо как можно скорее обращаться за медицинской помощью:
- одышка;
- слабость или потеря чувствительности рук;
- нарушения контроля за актами дефекации и мочеиспускания;
- синюшность или сильная бледность кожи;
- учащение пульса;
- гипотония либо гипертония;
- неврологические нарушения;
- наличие онкологических заболеваний;
- перенесенная травма грудной клетки.
Синдромы торакалгии
Торакалгия имеет несколько характерных синдромов:
- Болевой или корешковый проявляется сильно выраженными болевыми ощущениями.
- Висцеральный синдром проявляется если повреждены нервы, которые отвечают за иннервацию внутренних органов. При этом заболевание может напоминать плеврит, язву желудка, инфаркт миокарда, стенокардию и другие заболевания внутренних органов. Это объясняется функциональными нарушениями внутренних органов, при их нормальном органическом состоянии. Поэтому такой вид торакалгии требует проведения дополнительных исследований, которые позволят исключить наличие заболеваний этих органов.
- Корешковый синдром, сопровождающийся вегетативными состояниями. Этот синдром часто проявляется перепадами кровяного давления, ощущением комка в горле, повышенной тревожностью, нехваткой воздуха.
Вертеброгенная торакалгия
Вертеброгенная торакалгия – это наиболее распространенная разновидность торакалгии, причиной появления которой являются проблемы с позвоночником. Чаще всего именно этот тип болезни сопровождается выраженным повышением тонуса мышц.
Клинические варианты вертеброгенного синдрома
В зависимости от особенностей симптоматики различают 4 клинические проявления вертеброгенной торакалгии:
- Торакалгия нижней области шейного отдела позвоночника характеризируется болью в верхней части грудины с распространением в шею, лопатки, левое плечо и всю руку. Болевые ощущения значительно усиливаются во время движений головой.
- Если заболевание сопровождается продолжительными болями ноющего характера между лопатками и загрудинной области, то речь идет о торакалгии верхнего грудного отдела позвоночника.
- При кратковременных или длительных болях ноюще-колющего характера, которые охватывают межлопаточную или околососковую зону, распространяясь чуть ниже подмышечной ямки, говорят о лопаточно-реберном варианте торакалгии.
- Торакалгия передней грудной стенки сопровождается сильными болями, которые ограничены передней окологрудинной и подмышечной линиями. Усиление болевого синдрома наблюдается при любых движениях.
Читать также…. Боль в предплечье
Торакалгия и люмбалгия
Если торакалгия – это боль в области грудного отдела позвоночника, то люмбалгия – это боль в области поясницы. Симптомы люмбалгии сходи с симптомами торакалгии с разницей лишь в своей локализации. При серьезных поражениях позвоночного столба возможно развитие обоих синдромов одновременно.
Диагностирование болезни
Так как боль в грудине может быть вызвана не только проблемами с позвоночником, то для диагностирования причины ее появления придется посетить несколько специалистов и пройти ряд исследований. Естественно отправной точкой является терапевт. Он, после осмотра и опроса, направляет к более узким специалистам.
При подозрении на заболевания сердечно-сосудистой системы необходимо посетить кардиолога. Если есть причины заподозрить заболевания легких или иных органов дыхательной системы, то нужно отправляться к пульмонологу. Если же причиной боли является позвоночник, то может понадобиться помощь вертебролога, травматолога, ортопеда, мануального терапевта.
Помимо опроса и осмотра назначаются исследования:
- ЭКГ;
- рентген;
- электронейромиография;
- лабораторные исследования крови и мочи;
- денсистометрия;
- компьютерная томография;
- магнитно-резонансная томография.
Лечение
При возникновении боли в груди обязательно нужно обращаться к врачу. Нельзя самостоятельно пытаться избавиться от боли приемом обезболивающих средств.
В основе выбора подходящего лечения болезни лежит определение ее причины. Ведь, не устранив причину, боли будут возвращаться вновь и вновь.
Неверная тактика лечения может привести к ухудшению состояния и переходу болезни в хроническую форму.
Так как развитие торакалгии чаще всего связано с проблемами позвоночника, то на быстрое выздоровление надеяться не стоит. Необходимо комплексное лечение, которое предусматривает не только прием лекарств, но и физиопроцедуры, массажи, лечебную гимнастику, а иногда и операции.
Медикаментозное
Выбор медицинских препаратов при торакалгии зависит всецело от ее причин. Обычно назначается одновременный прием нескольких лекарств, так как монотерапия менее эффективна.
НПВС
Средства этой группы применяются для устранения боли и уменьшения воспалительного процесса. Однако назначать их, до выяснения причины боли в груди крайне не рекомендуется. Ведь таким образом можно смазать клиническую картину болезни и затруднить точную постановку диагноза.
В зависимости от тяжести заболевания могут назначаться препараты для приема внутрь либо в виде инъекций.
Представители: Ибупрофен, Найз, Диклофенак, Кетанов, Нимесулид, Кеторал, Нурофен, Пироксикам, Целекоксиб, Мовалис и др.
Блокады
В случаях острой торакалгии показано проведение местной блокады с использованием анестетика и кортикостероида. Это позволяет быстро устранить болевой синдром и мышечный спазм. Наиболее часто используется комбинация Новокаина с Дексаметазоном или Гидрокортизоном.
Миорелаксанты
Назначение миорелаксантов показано если торакалгия сопровождается выраженным мышечным спазмом. При этом следует учитывать, что средства этой группы расслабляют абсолютно все скелетные мышцы.
Препараты: Мидокалм, Баклосан, Сирдалут.
Нейропротекторы
Эти препараты назначаются с целью улучшения обменных процессов и регенерации пораженных нервных волокон.
Препараты: Тиоктиновая кислота, Нейромультивит, Пентовит, Бенфолипен, витамины группы В.
Местные средства
Для уменьшения боли в пораженном участке могут быть использованы различные мази для местного применения на основе НПВС. Это: Диклофенак ель, Вольтарен эмульгель, Дип Рилиф, Кетонал, Бутадион, Диклак, Долгит, Долобене, Индометацин, Фастум гель, Никофлекс, Найз, Нурофен гель, Тмаумель. При этом строго запрещено использовать местные средства с согревающими свойствами.
Помимо этих препаратов назначаются и другие средства, направленные на лечение причины торакалгии. Это могут быть противовирусные средства, антибиотики, хондропротекторы, средства для улучшения циркуляции крови и другие.
Физиотерапия
Физиотерапевтические методы лечения являются важной составляющей терапии торакалгии. Их действие направлено на улучшение микроциркуляции крови, уменьшение воспалительного процесса и боли, а также нормализации трофики пораженных нервных волокон.
Благодаря совокупности этих действий обеспечивается более быстрое восстановление пациентов с болями в груди. Применяются фонофорез, электрофорез, УВЧ, лазеротерапия, криотерапия.
Последнее время все большей популярности набирают рефлекторные методики: мокса-терапия, иглоукалывание, хивамат, фармакопунктура.
Массаж
Массаж назначают в обязательном порядке, но только после снятия острого периода болезни. Эта процедура способствует снятию мышечного спазма, укреплению мышц спины, улучшению кровообращения и трофики тканей, уменьшению болевых ощущений. Если во время проведения массажа возникают сильные боли, то его проведение прекращают на некоторое время.
Лечебная физкультура
Лечебная физкультура также показана в восстановительный период после устранения острого болевого синдрома. Выполнение упражнений помогает укрепить мышечный корсет, нормализовать амплитуду движений, улучшить кровоснабжение тканей. Комплекс ЛФК должен подбираться для каждого пациента в индивидуальном порядке с учетом особенностей и характера торакалгии.
Мануальная терапия
Вертебральная торакалгия может поддаваться лечению при помощи мануальных методик. При этом важно обращаться к сертифицированным мануальщикам, так как любое неверное движение может привести к еще большему ущемлению нервных волокон. О время сеансов мануальной терапии пациент не должен ощущать боли.
Хирургическое лечение
Заболевание довольно редко требует проведения операции. Однако если она вызвана серьезными заболеваниями позвоночника, которые не поддаются лечению консервативными методами, то возможно проведение хирургического вмешательства.
Торакалгия причины, способы диагностики и лечения

Торакалгия — боль в грудной клетке, вызванная сдавлением или воспалением нервов. Патологическое состояние может быть обусловлено рядом причин.
Торакалгию вызывают как потенциально опасные для жизни состояния, например, приступ стенокардии, расслоение аорты или тромбоэмболия легочной артерии, так и травмы и другие проблемы в опорно-двигательном аппарате, например, межпозвоночные грыжи, воспалительные болезни позвоночника или остеохондроз.
Торакалгия — не самостоятельное заболевание или патология, это симптом другой болезни или травмы. Ее характер зависит от провоцирующего фактора. Боль в груди может быть тупой или острой, сопровождаться покалыванием, прострелами, усиливаться при наклонах туловища, поворотах в сторону.
Если болезненные ощущения в области груди возникают периодически, важно обратиться к терапевту и пройти обследование.
Если боль появилась после травмы, прогрессирует, сопровождается признаками сердечно-сосудистой или дыхательной недостаточности и нарушением подвижности туловища — следует посетить врача незамедлительно, а лучше вызвать скорую помощь.
Потенциально опасные для жизни заболевания и состояния:
- инфаркт миокарда или приступ стенокардии, когда боль обусловлена нарушением кровообращения в коронарных артериях;
- расслоение аорты, чреватое массивным внутренним кровотечением;
- тромбоэмболия легочной артерии с попаданием тромба в одну из артерий, снабжающих кровью лёгкие;
- спонтанный пневмоторакс, при котором воздух попадает в пространство между легочной тканью и грудной стенкой;
- перфорация внутренних органов с попаданием воздуха в брюшную полость через отверстие или разрыв в стенке.
Другие заболевания сердца и внутренних органов:
- острый перикардит — воспаление оболочки сердца;
- пороки сердца, например, пролапс митрального клапана;
- пневмония, при которой болезненные ощущения обусловлены раздражением плевры;
- заболевания пищевода, когда боль похожа на приступ стенокардии;
- остеохондрит с воспалением хрящевой ткани в месте крепления ребер к грудине;
- опоясывающий лишай, который сопровождается герпетическим поражением нервных волокон.
Заболевания опорно-двигательного аппарата:
- грудной остеохондроз, при котором изменения в межпозвонковых дисках провоцируют компрессию нервов;
- межпозвонковые грыжи в грудном отделе, которые могут сдавить нервы или сосуды;
- воспалительные болезни позвоночника, например, анкилозирующий спондилоартрит;
- повреждения суставов, в том числе локализующиеся в межпозвонковых дисках, фасеточных суставах, местах крепления ребер к позвонкам;
- перенесённые травмы мышц груди и спины;
- переломы позвонков и травмы ребер — трещины, переломы.
Типы торакалгии
Основной критерий разделения торакалгии на виды — характер течения боли. Если болезненные ощущения сильные и возникают резко, диагностируют острую торакалгию. При незначительной, но продолжительной болезненности говорят о хронической форме. Также существуют другие критерии классификации:
По локализации боли
Врачи выделяют правостороннюю и левостороннюю боль в грудной клетке, болезненность шейном отделе — с распространением в надключичную или подключичную ямку, нижнюю челюсть, шею и руку. Часто боль охватывает верхний грудной отдел, лопаточно-реберную область, переднюю грудную стенку.
По происхождению
Болевые ощущения разделяют на костно-мышечные, связанные с заболеваниями и поражениями опорно-двигательного аппарата, психогенную, обусловленную психическими расстройствами, торакалгию у беременных на фоне изменений в строении тела. В отдельную большую группу входит вертеброгенная торакалгия, которая может быть компрессионного, воспалительного или травматического характера.
Проявления торакалгии
Для торакалгии характерны следующие признаки:
- боль локализуется в груди, между лопатками, под ребрами;
- отдает в плечо, руку;
- усиливается при поворотах или сгибании туловища, наклонах;
- затрудняет дыхание, делает вдохи и выдохи болезненными.
Следует незамедлительно вызвать скорую или самому ехать к врачу, если торакалгия сопровождается слабостью в руках, самопроизвольным мочеиспусканием или дефекацией.
Клиническая картина торакалгии неспецифична, болевые ощущения в грудном отделе позвоночника могут провоцировать десятки заболеваний и состояний. Поэтому для точной постановки диагноза важно провести комплексную всестороннюю диагностику.
Врач проводит детальный опрос пациента, записывает жалобы, изучает историю болезни.
После этого специалист рекомендует сдать общий и биохимический анализы крови, мочи, пройти компьютерную и магнитно-резонансную томографию, рентгенографию и другие аппаратные обследования.
В клинике ЦМРТ первичную диагностику проводит терапевт, который может привлечь кардиолога, невролога, ортопеда, онколога или других специалистов. Врачи рекомендуют пациенту пройти следующие обследования:
Лечение торакалгии проводят по двум направлениям: устраняют или облегчают боль и борются с ее причиной. Пациенту назначают нестероидные противовоспалительные препараты, нейропротекторы, миорелаксанты и другие лекарства.
Рекомендуют пройти курс магнитотерапии, лекарственного электрофореза, иглорефлексотерапии и других физиотерапевтических процедур.
При необходимости назначают массаж, лечебную гимнастику, ношение ортопедических корсетов, а в тяжёлых случаях — хирургическое вмешательство.
Чтобы вылечить заболевание-первопричину и избавить пациента от болезненных ощущений, в клинике ЦМРТ индивидуально подбирают курс лечения со следующими процедурами:
Последствия
Сама по себе боль в груди снижает качество жизни пациента, не дает активно двигаться и заниматься привычными делами. Сильные болевые ощущения чреваты болевым шоком, но опаснее основное заболевание:
- инфаркт миокарда, тромбоэмболизация легочной артерии и расслоение аорты чреваты летальным исходом;
- грудной остеохондроз может привести к появлению межпозвоночных грыж;
- межпозвоночные грыжи при разрастании иногда сдавливают нервные корешки и провоцируют хронический болевой синдром и нарушения чувствительности.
Профилактика торакалгии
- Проходите плановые осмотры у врача и лечите выявленные заболевания сердца, опорно-двигательного аппарата и желудочно-кишечного тракта;
- откажитесь от злоупотребления алкоголем и курения;
- питайтесь полноценно и разнообразно, принимайте витаминные добавки;
- избегайте перегрузок спины и грудного отдела, не допускайте травм, а если травмировались, сразу обращайтесь к врачу.
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Панина Валентина Викторовна
Актриса, заслуженная артистка РСФСР
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Открыть скан отзыва
Array( [ID] => 107 [~ID] => 107 [CODE] => [~CODE] => [XML_ID] => 107 [~XML_ID] => 107 [NAME] => Панина Валентина Викторовна [~NAME] => Панина Валентина Викторовна [TAGS] => [~TAGS] => [SORT] => 100 [~SORT] => 100 [PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
[~PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Что такое торакалгия: симптомы, причины, диагноз и лечение болезни

Чувство боли, сдавленности и дискомфорта в грудном отделе может говорить о незначительных проблемах, а может быть и признаком чего-то более серьезного. Такая боль может быть спровоцирована заболеваниями сердца, проблемами с органами пищеварения или может вызываться патологическими процессами в позвоночнике. У сильной грудной боли есть термин — торакалгия.
Что такое торакалгия?
Торакалгия — это сильная боль в грудине, которая возникает в ответ на сдавливание или раздражение межреберных нервов окружающими их тканями. В большинстве случаев она связана с проблемами позвоночника, но может также указывать на ишемическую болезнь сердца и другие соматические заболевания.
Согласно проведенным исследованиям, по частоте обращений в скорую помощь торакалгия лидирует после жалоб на острую боль в брюшине. Такие боли случаются не только у зрелых людей, но их можно наблюдать и среди детей (виной тому быстрый рост), и у беременных женщин (ношение ребенка отражается на позвоночнике).
Здесь вы можете подробнее прочитать о причинах боли в грудной клетке посередине и ее лечение.
Причины заболевания
Торакалгию могут провоцировать множество причин. Часто у пациента могут наблюдаться патологии, которые предшествуют развитию грудной боли:
- Кифоз, лордоз – различные деформации позвоночника.
- Остеохондроз – заболевание, которое поражает межпозвоночные диски и хрящи.
- Серьезные нарушения позвоночника – грыжи и протрузии.
- Серьезные и незначительные травмы.
- Опоясывающий лишай.
- Чрезмерная физическая активность
- Ношение тяжестей.
- Стресс, аллергия, сниженный иммунитет.
- Соматические заболевания внутренних органов и кровеносных сосудов.
- Остеопороз – повышенная ломкость костей.
- Сидячий образ жизни.
- Миозиты (воспаление мышц).
- Синдром Титце (воспаление хрящевой ткани).
- Ношение обуви на высоком каблуке.
- Неправильное и несбалансированное питание.
Симптомы заболевания
Когда происходит какое-то нарушение в позвоночнике и сдавливается один из нервов – это провоцирует корешковую боль.
Как правило, такая боль носит иррадирующий характер и сводится к таким симптомам:
- В области грудины чувствуются продолжительные боли или они приходят в виде приступа.
- Между ребрами присутствует чувство жжения.
- Боли могут локализоваться в одной части тела или опоясывать.
- Болезненные участки хорошо определяются при пальпации.
- Там, где проходит пораженный нерв может наблюдаться онемение кожи.
- Резкие движения, чихание, кашель, глубокие вдохи усиливают боль.
- При движении прослушивается хруст позвонков.
- Долгое пребывание в одном положении тела усиливает болевые ощущения.
О том о каких болезнях говорит жжение в грудине посередине читайте здесь.
Клинические виды заболевания
Вертеброгенную торакалгию делят на клинические виды:
- Торакалгию, вызванная проблемами в нижне-шейном отделе позвоночника. Прежде всего боль ощущается в верхней области грудины, но также может отдавать в плечевой пояс. Физические нагрузки и смена положения тела усиливает боль.
- Торакалгия, вызванная нарушениями в верхне-грудном отделе позвоночника. Боль ощущается за грудиной. Ее можно охарактеризовать как разлитую и продолжительную. Явно ощущается в межлопаточной области. Дыхание затруднено. Движения особо не сказываются на интенсивности боли.
- Торакалгия, вызванная нарушениями в лопаточной области. В этом случае боль может различного характера: колющая, режущая, тупая, острая, длительная или кратковременная. Основная область локализации – между лопатками, также боль может иррадировать по ходу межреберных нервов. Боль становится сильнее во время глубокого вдоха и выдоха.
- Торакалгия, вызванная сдавливанием передней стенки грудины. Боль продолжительная, ноющая, изнуряющая. Смена положения тела усиливает болевые ощущения.
О межрёберной невралгии слева, симптомах и лечении читайте здесь.
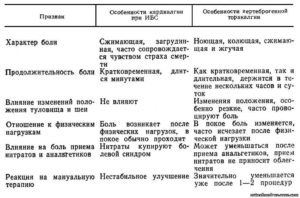
Отличия болей при ИБС (ишемической болезни сердца) и вертеброгенной торакалгии
Ишемическая болезнь сердца — это болезнь, которая объединяет стенокардию, инфаркт миокарда и атеросклеротический кардиосклероз.
Вертеброгенная торакалгия — это болезненные ощущения и чувство жжения по ходу межреберных нервов. Но, порой, симптомы этих двух заболеваний можно спутать, поэтому пациентам нужно предельно точно описывать характер своих болей.
Для торакалгии вертеброгенного характера свойственно:
- Боль может быть — колющая, ноющая, жгучая и сжимающая боль.
- Продолжительность боли — от нескольких часов до нескольких суток.
- При изменении положения шеи и туловища боль усиливается.
- При усилении физических нагрузок боль усиливается, в спокойном состоянии боль может изменяться, но не проходит.
- Прием нитратов не приносит облегчение, а анальгетики обезболивают.
Для торакалгии при ИБС свойственно:
- Для этого состояния характерна загрудинная, сжимающая боль. Больной испытывает приступ панической атаки.
- Продолжительность болевого приступа кратковременная (до 5 минут).
- Боли носят постоянный характер и не усиливаются при изменении положения тела или вдохе и выдохе.
- При физической нагрузке боль усиливается, но в покое проходит.
- Болевой приступ купируется приемом нитроглицерина.
Диагностика вертеброгенной торакалгии
Боли в грудине могут быть вызваны различными причинами, поэтому диагноз вертеброгенная торакалгия можно с большей уверенностью поставить только тогда, когда были исключены сердечная и легочная патологии. Для начала у пациента соберут анамнез, проведут физикальное обследование.
В обязательном порядке должны быть проведены консультации кардио-невролога и пульмонолога. Если эти специалисты не выявили патологий, то основной упор делается на выявление отклонений со стороны опорно-двигательного аппарата и костно-мышечной системы.
Такое обследование должно включать:
- Для выявления патологии в мягких тканях необходимо сделать МРТ.
- Чтобы исключить переломы ребер, позвонков, сужения между позвонками необходима рентгенография.
- Для выяснения того, в каком состоянии находятся кости и внутренние органы делают КТ.
- Денситометрия – помогает в исследовании структуры костной ткани.
- Порой не обойтись без исследований при помощи радиоизотопов.
- Электронейромиографию – покажет изменения на уровне нервов и мышц.
Такая дифференциальная диагностика позволит поставить убедительный диагноз и подобрать эффективное лечение.
Медикаменты
При болях в области грудной клетки, вызванных воспалением и ущемлением нервов назначают:
- Снимающие воспаление и обезболивающие – нестероидные противовоспалительные средства (диклоберл, кеторолак, найз).
- Снимающие острую боль – новокаиновые блокады со стероидами (дексаметазон, гидрокортизон).
- Устраняющие мышечно-тонический синдром – миорелаксанты (мидостад, сирдалуд).
- Местнодействующие мази на основе нестероидных противовоспалительных средств (диклак, фаст-релиф).
- Улучшающие питание пораженных нервов и мышц – сосудистые препараты (пентоксифиллин, трентал).
- Витамины группы В.
Физиотерапия и мануальная терапия
Все физиотерапевтические процедуры призваны улучшить микроцируляцию тканей, их регенерацию и уменьшить размеры воспаления.
Используют такие методики:
- Криотерапия – лечение холодом.
- Хивамат – это уникальный аппарат, который позволяет производить «глубокий» массаж организма.
- Лазеротерапия – это лечение излучения лазера в безопасном для человека диапазоне.
- Электрофорез – метод лечения, основаны на введении лекарств с помощью постоянного электрического тока.
Мануальная терапия – это один из самых эффективных методов терапии многих проблем организма, включая торакалги. Как правило, ее назначают следом за физиотерапией. К тому же такой метод практически не имеет побочных эффектов. Но стоит не забывать, что она поможет только в случае обращения к настоящему специалисту!
Запущенная форма вертеброгенной торакалгии может развивается по такому сценарию:
- Разрушительный процесс затрагивает пульпозное ядро межпозвоночных дисков, что приводит к потере их эластичности.
- На следующем этапе происходит протрузия межпозвоночного диска.
- И самая тяжелая стадия – это межпозвоночная грыжа.
Если затягивать с лечением или проводить его неполноценно, то заболевание обязательно перейдет в хроническую форму, а там и до инвалидности недалеко. Когда заболевание становится хроническим, интенсивность болевых ощущений уменьшаться и ее можно просто терпеть. Но это неправильный подход, поскольку в этом случае болезнь медленно продолжает разрушать организм!
Профилактика заболевания
Наилучшая профилактика заболевания – это ЛФК (лечебно-физкультурный комплекс).
Ну и, конечно же, бережное отношение к своему позвоночнику:
- Не поднимать тяжести;
- Избегать сквозняков;
- Отдыхать на удобной мебели, матраце;
- Правильно питаться.
Хорошо себя зарекомендовали следующие упражнения:
- Исходное положение – сидя. Нужно сгибательные и разгибательные движения в области грудного отдела.
- В положении стоя выполнять наклоны головы в стороны.
- В лежачем положении (на спине или на животе) выполнять сгибательные и разгибательные движения в области грудного отдела.
- В положении стоя выполнять глубокий прогиб в грудном отделе, имитируя нырок.
- Спиной стать к стене и выполнять скольжения вверх и вниз.
- Выполнять наклоны в стороны в положении стоя.
Такие упражнения помогут держать околопозвоночные мышцы в тонусе, а сам позвоночник будет «разрабатываться».
Торакалгии – это мультидисциплинарная проблема.
Для диагностирования и адекватного лечения требуются усилия различных специалистов: неврологов, терапевтов, кардиологов, ортопедов-травматологов и врачей лечебной физкультуры.
Но при своевременной постановке диагноза и правильно подобранном лечении она имеет хороший прогноз, хотя и требует сознательных усилий со стороны пациента!