О дисплазии тазобедренных суставов у новорожденного: признаки и способы лечения
Дисплазия у новорожденных означает недоразвитое формирование тканей и органов. Патология имеет врожденный характер, проявляется при нарушенном развитии опорно-двигательной системы внутри утробы и постнатальный период.
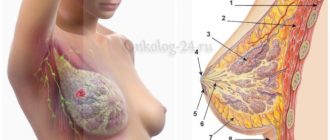
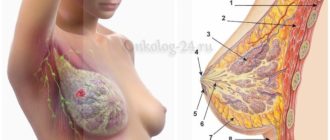
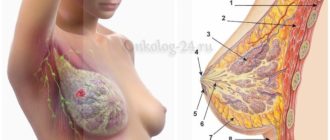
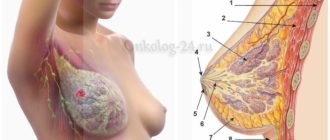
ДТБС у грудничков
Что такое дисплазия тазобедренных суставов у грудничка (ДТБС)
Мышцы и связки младенцев, окружающие тазобедренные суставы, развиты слабо. Головка бедра держится, благодаря связкам и хрящевому ободку, окружающему вертлужную впадину. Дисплазия тазобедренных суставов у грудничка сопровождается анатомическими нарушениями: неправильным развитием вертлужной впадины и хрящевого ободка, слабостью связок.
Признаки
Характерные симптомы ДТБС у грудничков врач определяет при первичном осмотре.
Симптом «щелчка»
Проявляется в течение первых 7 дней жизни и сохраняется 3 месяца. Выявляется следующим образом: малыша укладывают на спинку, ноги сгибают под прямым углом. Специалист большими пальцами охватывает внутреннюю часть сустава, остальные – оставляет на поверхности бедра.
Медленно раздвигает колени по сторонам. Если слышится щелчок, тазобедренная головка возвращается на место. Доктор соединяет бедра малыша. Характерный щелчок сообщает о покидании головки бедра вертлужной впадины.
Щелчки указывают на соскальзывание пояснично-крестцовой мышцы с головки бедра, вывих не попадает в вертлужную впадину.
Уменьшение длины одной ноги
Ребенку, размещенному на спине, сгибают колени, затем ставят его на стопы. Разница в высоте суставов указывает на врожденный вывих бедра.
Асимметричное формирование кожных складок
Расположение, количество детских складок врач может проверить путем выпрямления ног спереди и сзади.
Ограниченное отведение бедра
Симптом развивается в первый месяц жизни. Колени здоровых детей комфортно размещаются на столе до 4-хмесячного возраста. Крик или плач свидетельствует о напряжении мышц ребенка, младенец зажимает ножки, не позволяя развести бедра.
Важно! Косвенные признаки нарушения опорно-двигательного аппарата (кривошея, плоскостопие, многопалость) также сопровождают дисплазию.
Возможные последствия
Запущенная дисплазия тазобедренных суставов у новорожденного грозит нарушением функций нижних конечностей, походки, болевыми ощущениями в области таза и высоким риском инвалидности. Ранняя диагностика и правильная терапия предупредят осложнения.
Важно! Чем раньше установлен диагноз, тем благоприятнее будут прогнозы.
Неправильное формирование тазобедренного сустава
Виды
Разновидности дисплазии тазобедренных суставов у грудничка:
- Ацетабулярная дисплазия. Проблема возникает на фоне нарушения развития вертлужных впадин. Они становятся более плоскими, уменьшенными в размерах. Хрящевой ободок недостаточно развит.
- Дисплазия бедренных костей. В норме шейка бедра сочетается с основной частью под определенным углом. Изменение угла (уменьшенное – coxa vara или увеличенное – coxa valga) выступает механизмом нарушения развития бедренной кости.
- Ротационная дисплазия. Спровоцирована нарушенной конфигурацией анатомических образований в горизонтальном положении. В норме оси движущихся суставов нижней конечности не совпадают. Если несоответствие осей превышает границы нормальных показателей, положение головки тазобедренной кости относительно вертлужной впадины нарушается.
Важно серьезно подойти к плановому наблюдению у ортопеда – сроки диагностики связаны с важными этапами детского развития. Предварительный диагноз детям ставят в роддоме.
Необходимо на протяжении 3-х недель обратиться к детскому ортопеду, провести осмотр и составить схему терапии. Предупредить патологию помогут диагностические обследования в возрасте 1, 3, 6 и 12 месяцев.
Если дисплазию удалось определить в 3 месяца жизни младенца, после курса лечения работоспособность суставов полностью восстановится к полугодовалому возрасту.
Чем младше грудничок, тем легче пройдет терапия нарушений. У детей до 3-х месяцев суставы восстанавливаются самостоятельно при содержании детских ног в требуемом положении. Чем позже проводится лечение, тем серьезнее ортопедические приспособления применяются, в 6 месяцев используется шина Мирзоевой или стремена Павлика.
Причины и факторы развития дисплазии
Дисплазия у младенцев возникает на фоне генетических патологий, родовых и послеродовых травм, при вирусной атаке, гормональных факторах, приобретенных под механическим воздействием. Врожденный вывих бедра вызывают внутриутробные нарушения развития плода, образованные под воздействием эндогенных и экзогенных факторов: наследственности, половой принадлежности, влияния гормона релаксина.
Клиническая картина дисплазии
Формирование тазобедренных суставов зависит от механических факторов, ограничивающих перемещение плода и препятствующих нормальному размещению в матке. Причинами заболеваний опорно-двигательной системы выступают многоплодная беременность, аномалии развития матки, деформация тазобедренных суставов, маловодие и многоводие. Отдельно выделяют тератогенный вывих бедра.
Симптомы
При вывихе бедренные кости утрачивают основные функции, пораженная нога укорачивается. Проблема сопровождается ограниченной подвижностью бедер.
Асимметричность кожных складок
Асимметрия кожных складок наиболее информативна у грудничков старше 2-3 месяцев. Выемки на детских ножках при врожденной патологии бедра занимают различные уровни, обладают отличными глубиной и формой. Особого внимания заслуживает расположение ягодичных, подколенных и паховых складок. Со стороны вывиха количество более глубоких ямок увеличено.
Важно! Часто асимметрия кожных складок на бедре младенцев диагностического значения не несет, симптоматика встречается и у здоровых новорожденных.
Амплитуда коленей
В большинстве случаев родители самостоятельно замечают дисплазию у новорожденных о том что это патология, сообщает разница в амплитуде разведения ног, высоте колен при сгибании.
Несколько позже (к 3-4 месяцам) подвывих или вывих проявляется невозможностью полностью отвести бедра при согнутых коленях, отведению мешает внезапное сокращение мышц, даже при отсутствии вывиха на этапе осмотра.
Для заболевания характерно проявление слабых щелчков при соскальзывании головки бедренной кости с поверхности сустава при сгибании, вправлении ног. Данные симптомы требуют регулярной проверки.
Степени тяжести патологии
В большинстве случаев у детей, особенно рожденных раньше срока, выявляют дисплазию обоих бедренных костей, но патологическое изменение определяется лишь в одной.
Предвывих
1 степень дисплазии отмечается при недостаточном развитии тазобедренных суставов, головка бедренной кости остается в пределах вертлужной впадины.
Виды ДТБС
Подвывих
2 степень заболевания сопровождается небольшим смещением головки кости за пределы впадины при определенных движениях.
Вывих
3 степень патологии является последствием недоразвитого сустава. Головка сустава полностью смещается относительно вертлужной впадины. Проблема появляется у девочек и вызвана генетическим нарушением соединительных тканей.
Диагностика патологии
При развитии патологии требуется помощь ортопеда. Врач назначает УЗИ, рентген или дополнительную инструментальную диагностику. Клиническое обследование позволяет определить симптомы, характерные для дисплазии тазобедренного сустава:
- вывих под натянутыми приводящими мышцами;
- симптом «щелчка»;
- синдром вялого клапана;
- симптом Pelteson (при сгибании в тазобедренном суставе ягодичная мышца со стороны вывиха втягивается между седалищным бугром и большим вертелом);
- симптом Дюпюитрена (при давлении на пятку определяется движение ноги по оси, смещение вверх);
- симптом недостаточности ягодичных мышц;
- асимметрия кожных складок;
- укороченная конечность на больной стороне.
Диагноз следует подтвердить данными сонографии или рентгена (у детей возрастом до 5 месяцев и старше, соответственно).
Способы лечения
План лечения дисплазии врач создает индивидуально, учитывая степень патологии, возраст ребенка, дополнительные особенности.
Для большинства случаев показаны консервативные методы лечения (широкое пеленание, ортопедические приспособления, физиотерапия, лечебная гимнастика), но при отсутствии эффективности или сложности заболевания требуется оперативное вмешательство. После операции малышу назначают длительное лечение и реабилитацию.
Ортопедическая терапия
При обнаружении дисплазии в первый месяц жизни детям рекомендовано широкое пеленание, фиксирующее ноги в разведенном состоянии.
Малышам возрастом 1-9 месяцев подойдут стремена из гибких ремней, способствующие правильной фиксации бедренных костей. Реже применяются шины-распорки и подушка Фрейка, подобная пластиковым «ползункам».
Срок применения ортопедических приспособлений составляет 1-6 месяцев и более.
Методы лечения ДТБС
Физиотерапевтический метод
Физиотерапевтические варианты терапии разнообразны, чаще врачи рекомендуют делать:
- Электрофорез кальция, фосфора, продлевающий действие лекарственных препаратов, вводимых под воздействием гальванического тока. Сокращает сроки формирования диспластических суставов.
- УВЧ, вызывающую противовоспалительное, вазоактивное и трофическое действие. УВЧполя вырабатывают эндогенное тепло в зоне действия, усиливая лимфоотток, повышая проницаемость участков сосудистого русла. Повышенная пролификация соединительных тканей ускоряет дозревание бедренной кости.
- Локальное воздействие импульсным магнитным полем низкой частотности.
- Теплолечение нагретым парафином.
- Лечение ультрафиолетовым облучением.
- Биорезонансную вибростимуляцию, восстанавливающую биоритмологическую активность органов и тканей.
Выбирая лечебную программу, ортопед учитывает тяжесть заболевания.
Хирургический способ
Врожденный вывих бедра лечат множеством хирургических способов, составляющих основные группы:
- открытая вправка сустава;
- оперативное лечение проксимального отдела (корригирующее, деторсионно-варизирующее);
- операция тазового органа по Хиари;
- паллиативная терапия (Шанца, Кенига).
Детям до 1,5 лет проводят закрытую или открытую вправку головки бедра во впадину. При смещении бедра с прерывистостью по линии Шентона более 1,5 см требуется предварительное перемещение тазобедренной головки до места впадины дистракционным путем (чаще используется методика «over head»).
У детей старше 1,5 лет вправка требует хирургической коррекции проксимальной части бедра и вертлужной впадины. В зависимости от уровня смещения головки бедра встает вопрос об одноэтапном или двухэтапном лечении.
При разрыве линии Шентона 1-2 см операция проводится в одно действие – вправка без предварительного опущения проксимального отдела бедра, сочетающаяся с укорачивающей остеотомией тазобедренных костей по Солтеру.
При значении более 2.5 см рекомендована двухэтапная терапия. Первым делом врач проводит укорачивающую корригирующую остеотомию бедра, накладывает выбранную систему дистракции. После низведения головки – вправляющую коррекцию крыши впадины.
Оперативное лечение ДТБС
Профилактические меры
Для профилактики дисплазии нежелательно туго пеленать детей – мера препятствует нормальному движению ног, общему физическому развитию. Для переноски детей нежелательно использование сумки-кенгуру – ноги малыша свисают вниз, оказывая повышенную нагрузку на суставы. Оптимальным решением для современной мамочки станут слинги.
Если обнаружены признаки дисплазии, в первые два месяца жизни ребенка врач рекомендует разводить ему ноги в разные стороны подушкой Фрейка, проводить специальную гимнастику с упором на круговые упражнения для бедер, массаж.
По описанию статистики, ДТБС у новорожденных страдают многие дети что это такое знают 5-20% малышей, дети женского пола болеют в 5-6 раз чаще. Проблема широко распространена, но при своевременном выявлении и правильном лечении успешно корректируется, отсутствие терапии сопровождается тяжелыми осложнениями, влияет на качество дальнейшей жизни.
Дисплазия тазобедренных суставов у новорожденных детей: причины, признаки и лечение

Заболевание сопровождается нарушением двигательной функции конечности, может диагностироваться уже в первые месяцы жизни. Если болезнь обнаружена вовремя, то эффективно консервативное лечение. В запущенных случаях требуется операция.
Степени
Дисплазия тазобедренных суставов распространена у младенцев, встречается у 5-10% малышей. От своевременно поставленного диагноза зависят возможные последствия в будущем. Суставы новорожденных еще до конца не сформированы, поэтому болезнь хорошо поддается лечению.
Данное заболевание является тяжелым пороком развития, при котором поражаются все составляющие элементы суставного сочленения. Всего выделяют 3 степени дисплазии ног у детей:
- I стадия (предвывих). Это самая легкая степень. Если диагностируют заболевание на начальной стадии, то значит, что головка не смещена относительно вертлужной впадины. Прогнозы наиболее оптимистичные.
- II стадия (подвывих). Проявляется незначительным смещением.
- III стадия. При обнаружении вывиха бедра лечение наиболее продолжительное, поскольку он проявляется выходом головки из вертлужной впадины. Массажем и ЛФК здесь не обойдешься.
Также дисплазия ТБС может быть одно- или двухсторонней.
Причины
Врожденный вывих бедра у младенца возникает по таких причинам:
- наследственная предрасположенность;
- слишком крупный или маленький вес малыша при рождении;
- тазовое предлежание плода;
- первая или поздняя беременность;
- неправильное питание беременной, вредные привычки;
- гинекологические заболевания, которые препятствуют движению крохи по родовым путям;
- дефицит витаминов;
- инфекции в период беременности.
Важную роль в появлении дисплазии у малыша играет гормон релаксин, который отвечает за расслабление мышц и размягчение костей беременной. Но он воздействует не только на организм женщины, но и на плод. При высокой его концентрации кости бедра сильно размягчаются и в процессе родов может произойти подвывих или вывих.
Диагностика
При врожденной патологии врачи могут поставить диагноз уже в роддоме после осмотра ребенка. Поскольку тазобедренный сустав продолжает формироваться с 3-4 месяца по 8-й, то патология может диагностироваться в этот период. Именно поэтому так важен плановый осмотр ортопеда.
Основу диагностики составляет ультразвуковое обследование или рентген.
Как самостоятельно определить дисплазию тазобедренных суставов у новорожденных? Можно провести несколько простых тестов. Рекомендации такие:
- Проверить складки на бедрах, под попой и коленками, они должны быть на одном уровне. Положить малыша на животик, ножки выпрямить.
- Проверить гибкость. Положение лежа на спине, ноги согнуть в коленях и развести бедра в стороны. Огромной силы прикладывать нельзя. У малышей до года очень развита гибкость, если амплитуда будет разной или угол составляет менее 90˚, то это является патологией.
- Проверить высоту согнутых ножек. Они должны находиться на одном уровне. Для проверки малыша уложить на спину, ножки согнуть в коленках, стопы опираются на поверхность.
- Сравнить ножки по длине. В положении лежа на спине они должны быть одинаковой длины.
Если возникли хотя бы малейшие подозрения, стоит идти к ортопеду.
Лечение
Лечение назначается сразу после обследование. Важен каждый день, поскольку с ростом ребенка увеличивается вероятность негативных последствий дисплазии тазобедренных суставов у детей, увеличивается степень.
Терапия продолжительная, составляет от 1 месяца до года, прерывать ее нельзя. На время лечения родителям стоит проявить терпение, так как младенцы не одобряют лечебные манипуляции.
На ранней стадии достаточно гимнастики и массажа, важно широкое пеленание. Суть его в том, чтобы ножки оставались разведенными в стороны.
Для этого между ними кладется сложенная в виде прямоугольника пеленка (ширина 15-17 см), она должна доходить до колен. Ножки, согнутые в коленях, нужно развести в стороны, чтобы угол составлял 60-80˚.
Затем можно переходить к пеленанию. Кроха быстро привыкнет к положению отведения и не будет капризничать.
Массаж проводится специалистом, если не правильно надавить на бедро, можно усугубить вывих. Лечебная гимнастика подбирается для каждого малыша индивидуально, полезны занятия во время купания. Дисплазия у годовалого ребенка лечится при помощи активных, у грудного – пассивных упражнений. Одновременно назначается курс физиотерапевтических процедур, наиболее эффективен электрофорез.
Вывихи лечатся с использованием ортопедических приспособлений:
- стремена Павлика;
- аппарат Гневковского;
- шины-распорки;
- гипсовые фиксаторы;
- пластиковые корсеты, например, подушка Фрейка.
Они удерживают ножки в разведенном положении.
Лечение дисплазии тазобедренного сустава у детей после года чаще оперативное. С помощью хирургических манипуляций вправляется головка, затем производится гипсование конечности. В тяжелых случаях может потребоваться несколько операций.
Последствия
Негативных последствий легко избежать, если дисплазию ТБС у новорожденных лечить до 6 месяцев. Лечение будет наиболее эффективно и уже после года об этом недуге можно не вспоминать. Если же на первом году терапия не была проведена, тогда возникают тяжелые осложнения, которые ухудшают качество жизни малыша. Чем опасна болезнь?
Последствия дисплазии тазобедренного сустава у новорожденных:
- вывих бедра, который сопровождается выраженным болевым синдромом;
- хромота;
- воспалительные заболевания суставов;
- артроз;
- диспластический коксартроз.
Чем раньше начато лечение дисплазии тазобедренных суставов у детей, тем оно эффективнее. Если диагноз поставлен в возрасте после года, тогда на выздоровление могут уйти годы. Успешность терапии под вопросом, иногда возникают хронические заболевания суставов.
При развитии артроза болевой синдром мешает передвижению ребенка. Возникшие симптомы заставляют прибегать к эндопротезированию.
Профилактика
Профилактику врожденного вывиха стоит производить на этапе беременности. Необходимо правильно питаться, заранее вылечить инфекционные заболевания. При большом весе малыша стоит отдать предпочтение кесареву сечению.
Нужно отказаться от тугого пеленания. Вместо пеленок, лучше одевать ребенка в одежду, чтобы не сковывались его движения. Необходимо делать зарядку, массаж, а также посещать ортопеда.
Следует позаботиться о здоровье малыша еще на первом году жизни. Узнайте все о дисплазии, как она выглядит, не пропускайте плановые осмотры.
Оксана Белокур, врач,
специально для Ortopediya.pro
про дисплазию тазобедренного сустава у детей
Спиисок источников:
- Леванова И.В. Грибова И.В. Принципы лечения врожденного вывиха бедра у детей. //Матер. XXII научно-практической конференции по итогам работы медицинского совета комитета здравоохранения г. Москвы по экспертизе отдаленных результатов лечения травм и ортопедических заболеваний у детей, Москва, 1999 г.
- Малахов О.А., Грибова И.В., Кралина С.Э. Лечение врожденного вывиха бедра у детей младшего возраста функциональными методами. //Сборник научных трудов конференции молодых ученых Новое в решении актуальных проблем травматологии и ортопедии, Москва, 2000 г.
Дисплазия тазобедренных суставов
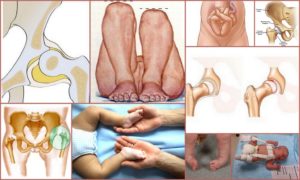
По статистике, с подобной проблемой сталкиваются родители троих из ста новорожденных малышей. Врачи под термином «дисплазия» подразумевают врожденное недоразвитие сустава, которое приводит к нарушению его работы и в самом тяжелом случае может стать причиной хронического вывиха бедра.
Подобное заболевание при отсутствии лечения ничем хорошим не заканчивается. Нарушение функции нижней конечности, походки, боли в тазобедренных суставах и высокий риск инвалидности — вот последствия запущенной дисплазии.
А потому всем родителям нужно знать первые симптомы этого недуга и понимать важность своевременных визитов к ортопеду. Ранняя диагностика и правильное лечение помогут избежать осложнений.
Помните, чем раньше будет поставлен диагноз, тем более благоприятным будет прогноз!
Причина
Единого мнения специалистов по поводу развития дисплазии тазобедренного сустава у детей до сих пор нет. По одной из версий, основная причина — порок развития суставных тканей на ранних сроках беременности (первые 2-3 месяца). К этому предрасполагают неблагоприятная экология, воздействие токсичных веществ и некоторые инфекционные заболевания.
По другой теории, на развитие суставов действует высокий уровень окситоцина — гормона, вызывающего начало родов.
Накапливающийся к III триместру, окситоцин повышает тонус бедренных мышц плода, в результате чего постепенно развивается подвывих тазобедренных суставов.
Возможно, именно в этом кроется причина большей распространенности дисплазии среди девочек (в 5 раз чаще, чем у мальчиков), которые более подвержены влиянию гормонального фона матери.
Еще повышают риск неправильное внутриутробное положение плода и затянувшиеся тяжелые роды (в ягодичном предлежании).
Склонность к дисплазии нередко передается по наследству, поэтому, если такие случаи уже были у кого-то из родственников, нужно заранее подумать о ранней диагностике.
Первые признаки
Заподозрить неладное родители могут и сами, еще до консультации ортопеда. Чаще всего это происходит при тяжелой форме заболевания, когда головка бедренной кости полностью выходит из суставной впадины.
В более легких случаях определить наличие дисплазии может только специалист, так как подвывих и предвывих тазобедренного сустава внешне практически никак себя не проявляют.
Однако есть основные признаки:
- ограничение подвижности (разведения) бедер, нередко малыш начинает плакать при попытке отвести ножку в сторону;
- асимметрия (несовпадение) паховых и ягодичных складок, которые становятся более выраженными на поврежденной стороне.
Но наличие только этих симптомов при дисплазии тазобедренного сустава у ребенка не является абсолютным признаком болезни и может быть следствием нарушения мышечного тонуса.
В случае вывиха тазобедренный сустав практически утрачивает свои функции, а пораженная ножка укорачивается. Возникает „симптом щелчка» — соскальзывание головки бедренной кости с поверхности сустава при сгибании ножек ребенка в коленных и тазобедренных суставах, а также ее вправление при их разведении.
Не успели…
Но если лечение и профилактика не проводились в первые 3 месяца жизни, то для полного выздоровления потребуется более серьезное и длительное лечение. Опасность нераспознанной дисплазии в том, что кости малыша в силу возрастных особенностей очень гибкие и подвержены различным деформациям.
Скелет малыша постоянно растет, но этот же фактор объясняет и большую его склонность к порокам развития. Большинство суставов (в том числе и тазобедренный) в первые месяцы жизни состоят преимущественно из хрящевой ткани, и любые нарушения в соединении костей приводят к образованию серьезных деформаций.
Чтобы остановить прогрессирование заболевания, необходимо вернуть в нормальное положение все части сустава. Для этого обычно используют различные виды отводящих шин (указаны выше), они удерживают ножки малыша в нужном положении.
Через некоторое время сустав постепенно „закрепляется» и начинает правильно развиваться.
В возрасте 2-3-х месяцев маленьким пациентам с подозрением на дисплазию рентген обычно не проводят, так как даже с неподтвержденным диагнозом принято назначать профилактический курс лечения: применение мягких разводящих шин, курс лечебной гимнастики (с отводяще-круговыми движениями) и массаж ягодичных мышц. Шинирование и массаж хорошо сочетаются с методами физиотерапии, ускоряя выздоровление.
Используя разводящие шины, помните, что их конструкция не должна препятствовать свободным движениям ножек малыша, иначе эффективность лечения снижается.
Снимать удерживающую конструкцию без разрешения врача нельзя, фиксированное положение суставов должно сохраняться постоянно. В случае легких форм заболевания разводящая шина надевается на малыша только на время сна.
Решение о прекращении лечения принимается врачом на основании результатов нескольких рентгенологических исследований и исчезновения симптомов.
Если после 2-4 недель лечения не происходит самопроизвольного вправления вывиха, но достигнуто полное расслабление бедренных мышц, назначается более жесткая фиксация в сочетании с постоянным вытяжением. Для этого накладывают гипсовую повязку, которая позволяет удержать тазобедренные суставы ребенка полностью разведенными и согнутыми под прямым углом.
К такому лечению прибегают в случае тяжелых форм или поздней диагностики дисплазии, когда более мягкие способы уже неэффективны. Поэтому еще раз хочется обратить внимание родителей на важность раннего обследования: при выявлении дисплазии в первые 3 месяца полное восстановление тазобедренных суставов у 95 % детей достигается в течение 3-6 месяцев лечения.
Многим такое длительное лечение кажется тяжелым и утомительным, нередко родители пытаются найти более эффективные методы и… совершают ошибку. Мягкое поэтапное лечение для грудного ребенка оказывается куда более эффективным и, безусловно, более щадящим, чем применение одномоментного закрытого вправления вывиха под наркозом, которое порой может повлечь за собой тяжелейшие осложнения.
Наблюдение
К концу первого года жизни все малыши снова проходят плановое обследование у ортопеда. Тогда условно выделяют несколько групп:
- дети с дисплазией, не получавшие никакого лечения;
- дети с тяжелыми, слабо корректируемыми формами дисплазии;
- малыши с остаточными явлениями дисплазии.
Каждому ребенку в случае необходимости назначается дальнейшее лечение — консервативное (массаж, гимнастика, физиотерапия) либо хирургическое вмешательство. Если подтверждается диагноз «невправимого вывиха», то необходима операция — открытое вправление сустава под наркозом.
Если же вывих удалось вправить консервативными методами, операция на суставе не проводится, но иногда требуется внесуставная операция, которая поможет закрепить (стабилизировать) сустав.
Чаще всего подобные вмешательства проводят у малышей старше 3-х лет, когда детский организм легче переносит наркоз.
Но хирургическое лечение самого сустава должно проводиться как можно раньше! Поэтому оптимальным считается формирование сустава к 12-13 месяцам, когда малыш начинает ходить.
Что такое дисплазия тазобедренных суставов: симптомы, лечение
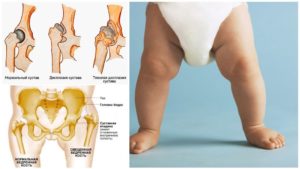
Медики еще в роддоме обследуют новорожденных на предмет постановки диагноза «дисплазия тазобедренных суставов». Это довольно распространенное заболевание врожденного типа, касающееся опорно-двигательного аппарата, способное существенно снизить качество жизни человека.
Оно может дать о себе знать как в первый год жизни, когда малыш только начинает учиться ходить, так и значительно позже, даже уже во взрослой жизни.
Достаточно высокая частота диагноза требует от родителей знания причин и признаков заболевания, градации степеней патологии по тяжести течения, каковы прогнозы на успешное излечение, какие последствия и опасности ожидают, если лечение начато несвоевременно или был проведен неполный комплекс лечебных мероприятий.
Что такое дисплазия тазобедренных суставов
В Международной классификации болезней она относится к рубрике деформации костно-мышечной системы (пороки развития), считается суставным недугом. Это современное название заболевания, которое ранее называлось по-простому – неполноценность сустава.
Согласно медицинской терминологии, дисплазия – понятие собирательное, представляет собой трансформацию тканей, клеток, органов или частей тела в аномальное состояние.
В данном случае, как следует из самого названия (сокращенно это ДТБС), речь идет о нарушении развития тазобедренного костного сочленения.
Дисплазия ног встречается довольно часто, из периферических суставов изменениям более всего подвержены коленный и тазобедренный суставы. Термин дисплазия обозначает врожденную патологию, т.е. это дисфункция развития.
Тазобедренная дисплазия – состояние, отмеченное аномальным формированием и созреванием элементов суставов таза.
Такими элементами могут быть суставная капсула, полость, эпифизы, связки, мениски, хрящевая пластинка, нервы, окружающие мягкие ткани.
Врожденная дисплазия возникает как результат задержки или неправильного формирования структур в предродовой период (в поздние стадии эмбрионального развития) и/или относящийся ко времени непосредственно после появления ребенка на свет. Дисплазия тазобедренных суставов у взрослого – явление достаточно редкое, в большинстве случаев является следствием не до конца вылеченной врожденной детской болезни.
Как проявляется тазобедренная дисплазия
Чтобы понять, что такое ДТС, необходимо изучить описание болезни, перечень симптомов, ее вариации и стадии. По сути, дисплазия не является болезнью, так называют патологические изменения в строении тазобедренного сустава, анатомия которого в норме гарантирует мобильность, обеспечивая движение во всех плоскостях.
Диспластический тип развития тазобедренных суставов – крайняя граница нормы. В ходе него происходит изменение анатомического, гистологического состояния сустава, нарушается функциональность конечности. У новорожденных с подобными отклонениями могут наблюдаться разные стадии развития патологического процесса и соответственно степень выраженности ограничения возможностей организма.
Тяжелой формой принято считать состояние, характеризующееся несоответствием размеров головки бедренного сочленения и вертлужной впадины – составной части массивной тазовой кости. При утрате контакта бедро смещается, когда головка полностью выходит за пределы чашеобразного углубления возникает вывих бедра.
В отсутствии адекватного лечения последствия серьезные: полость пустой вертлужной ямки со временем заполняется соединительной и рыхлой жировой тканью, в итоге вправить вывих становится затруднительно.
Различают одностороннюю и двухстороннюю дисплазию (патология справа и слева). Замечено, что чаще страдает левый сустав, это объясняется особенностью внутриутробного положения плода, при котором левая ножка ребенка сжата сильнее. Правосторонние процессы и двухсторонняя дисплазия регистрируются реже.
Виды и стадии дисплазии тазобедренных суставов у детей
Опасаясь пропустить тяжелую патологию опорно-двигательной системы, ортопеды у новорожденных выявляют наличие отклонений и степень повреждения. Сформулированный звучный диагноз «дисплазия тазобедренного сустава» не всегда означает вывих бедра, нередко под этим понимается более легкая форма.
Так как же разобраться, что это такое – дисплазия суставов у детей. Классическая медицина разработала критерии, позволяющие классифицировать болезнь, оценить тяжесть состояния пациента, последствия нарушений.
Дисплазия нижних конечностей представлена несколькими формами.
В зависимости от характера и глубины патологического изменения, выделяют следующие степени патологии:
- физиологическая незрелость (недоразвитие или отставание) – при осмотре конечности структурные дефекты не обнаруживаются, поверхности сопоставлены правильно. Это наиболее легкая форма, начальная.
Такое пограничное состояние собственно и есть дисплазия.
Дисплазия 1 степени специального лечения не требует, при выполнении несложных лечебно-профилактических мероприятий созревание сустава ускорится, он нормально разовьется;
- предвывих – смещения бедренной кости не наблюдается или есть, но незначительное, сохраняется нормальное прилегание концов сустава.
Это легкая степень тяжести, к потере двигательной активности или другим сильным нарушениям не приводит. Такая форма также выявляется на здоровой ноге у подростков и взрослых с односторонним вывихом;
- подвывих – неполный вывих, т.е. суставные поверхности частично соприкасаются, их соотношение нарушено.
Это среднетяжелая дисплазия (2 степени) – при ходьбе или других активных движениях головка бедра смещается со своего естественного местоположения, связки бедра растягиваются, утрачивая свойственную им напряженность и эластичность. Чтобы избежать деформации, сильных болей, развития артроза, неизбежной трансформации в вывих головки бедренной кости, потребуется активное безотлагательное лечение;
- истинный вывих (дисплазия) бедра – крайняя степень. Приводит к возникновению контрактуры, деформации сочленения и мягких тканей, хромоте, приступам боли, развитию диспластического коксартроза, инвалидизации.
По структурно-анатомическому уровню поражения различают:
- Дисплазия вертлужной впадины (ацетабулярная) – обнаруживается недоразвитие основных крупных элементов: уменьшение и уплощение суставной ямки, неполноценность костного края, укорочение хрящевой губы, окружающей впадину. Лимбус тазобедренного сустава деградирует, перестает поддерживать головку и препятствовать ее выдвижению. Гипоплазия вертлужных впадин говорит о полной деформации и перекосе крыши впадины, о неспособности обеспечивать опорную и двигательную функцию.
- Дисплазия бедренной кости (эпифизарная) – наблюдается неправильное развитие костяных эпифизов, их уплотнение. Затрагивается проксимальный бедренный отдел. В результате меняется шеечно-диафизарный угол, угол наклона впадины. Нарушение биомеханики сустава ведет к точечному окостенению хрящевых тканей, ТБС (иначе тугоподвижность тазобедренных суставов).
- Ротационная дисплазия – возникают анатомические дефекты, нарушается геометрия кости. Уменьшения угла антеторсии до физиологических показателей не происходит (в норме в процессе освоения прямохождения он должен уменьшиться), головка бедра отклоняется от срединной плоскости вперед. Внутренняя ротация бедер обуславливает характерную походку носками внутрь.
Причины возникновения дисплазии
Предрасполагающих факторов, создающих условия для развития патологии у детей, много, но точная причина остается неизвестной. Считается, что дисплазия тазобедренного сустава – болезнь полиэтиологическая.
От чего она бывает?
По мнению педиатров и ортопедов спровоцировать нарушение может:
- плохая экология;
- поздние роды (беременность после 35 лет), избыточный вес, перенесенные инфекции, тяжелый токсикоз, прием медикаментозных препаратов, гормональный сбой;
- тазовое предлежание, обвитие плода пуповиной, преждевременные роды;
- вес младенца при родах более 4 кг;
- традиция тугого пеленания ножек малыша;
- наследственная предрасположенность;
- гендерная составляющая – в 80% случаев диагностируется у девочек.
У взрослого человека помимо врожденной детской аномалии причиной ДТБС может послужить травма таза или бедренных костей, приобретенные пороки развития позвоночного столба или спинного мозга.
Признаки и диагностика
Существует несколько способов, как определить дисплазию. В основе заболевания лежат диспластические изменения, поэтому выявить симптоматику самостоятельно родителю вряд ли удастся.
Внешний осмотр малыша должен проводить опытный диагност, но есть ряд настораживающих симптомов, позволяющих заподозрить нарушение.
Обязательные условия: создание спокойной обстановки, ребенок умиротворен, сыт, ему тепло, мышцы тела максимально расслаблены.
На что следует обращать внимание:
- выраженная асимметрия кожных складочек на ножках и ягодицах (в норме они обычно на одном уровне);
- коленки разной высоты – укорочение бедра за счет заднего вывиха заметно в положении лежа на спине, когда ноги согнуты в коленях;
- невозможность отвести ножки в сторону с образованием прямого угла между ними (положение ребенка аналогично предыдущему). Как определить наличие проблемы: если образуемый угол менее 60 градусов, разная амплитуда у суставов, при разводе слышен хруст, малыш испытывает дискомфорт, то это повод обратиться к врачу;
- симптом Маркса-Ортолани (симптом соскальзывания или щелчка) – при медленном, без усилий, отведении бедер одновременно в обе стороны (при этом большие пальцы рук диагноста расположены на внутренней поверхности бедер ребенка, остальные пальцы – снаружи) появляется характерный звук, напоминающий щелчок, ощущается своеобразный толчок;
- подросший ребенок предпочитает ходить «на носочках», косолапит, выворачивает пальцы ног, у него утиная походка, он сильно сутулится или позвоночник отклоняется вбок.
В качестве аппаратных методов применяется рентгенодиагностика (после 3-х мес.), ультрасонография (безопасно для любого возраста) – это диагностический стандарт обследования. Дополнительными служат – КТ, МРТ. Эти процедуры проводятся, когда решается вопрос о целесообразности хирургического лечения.
Как вылечить дисплазию тазобедренных суставов
Врачебное заключение о сущности состояния маленького пациента необходимо, чтобы в дальнейшем наблюдать ребенка, провести тщательное обследование с целью уточнения и установления окончательного диагноза.
Такой подход позволяет вовремя назначить профилактические меры, максимально быстро начать ортопедическое лечение.
Оно базируется на применении специальных приспособлений, обеспечивающих длительное удерживание конечностей в положении разведения и сгибания.
Внимание: Применение жестких ортопедических устройств в младенческом возрасте недопустимо!
Также важно совершать активные движения в суставе в пределах физиологических возможностей.
Для достижения этих целей подойдут:
- штаны Беккера – напоминают детские трусики, у которых в районе ластовицы встроена гибкая жесткая прокладка, не позволяющая сводить ноги;
- обычные пеленки в количестве 3 шт.
: две прокладываются между ног, придавая им нужное положение, третья – фиксирующая;
- стремена Павлика – легкое, сшитое из мягкой ткани ортопедическое приспособление.
Включает грудной бандаж, вожжи, фиксирующиеся на плечах ремешки, отводящие ремешки с эластичной петлей, пришитой к краю (располагаются сзади), сгибающие ремешки (спереди), маленькие бандажи для голеностопа;
- подушка (перинка) Фрейка – мягкое изделие, внешне похоже на валик. Такой фиксатор размещается между ножек и крепится ремнями по типу подтяжек;
- детские рюкзаки, сумки-кенгуру, переноски, в которых свободу ног ничто не ограничивает.
Чтобы укрепить мышцы, стимулировать двигательные навыки, противодействовать застойным явлениям, повысить уровень здоровья, больному показаны ЛФК, массаж.
Противопоказания при дисплазии:
- малый вес ребенка;
- воспалительные процессы;
- лихорадка;
- болезни нервной системы;
- грыжи;
- дисфункция печени, почек, крови;
- внутриутробные аномалии развития сердца;
- гнойные заболевания мягких тканей, болезни кожи;
- диатез, острый гепатит.
Если консервативные методы не помогают, приходится прибегать к хирургическому лечению. В отношении детей до 5 лет практикуют еще бескровное (закрытое) вправление, позже только открытые способы. Предложено большое разнообразие оперативных вмешательств, но предпочтение при дисплазии отдается внесуставным операциям.
При лечении детей рекомендуется проводить операцию по Солтеру, в зрелом возрасте – остеотомию таза по Хиари. Взрослым для снятия болевого синдрома также назначаются обезболивающие противовоспалительные средства из группы нестероидных препаратов, для предупреждения осложнений – хондропротекторы в виде уколов.
Дополнительно посмотрите видео про данное заболевание: