Атеросклероз дуги аорты на рентгене
Аорта — это длинная непарная артерия, по которой питательные вещества и кислород доставляется ко всем органам тела кроме легких. Она состоит из восходящей и нисходящей части и дуги. Нисходящую часть подразделяют на грудной и брюшной отдел.
Рентгенография аорты позволяет выявить патологии ее строения и функционирования, удлинение и уплотнение участков, и другие аномалии.
Показания к обследованию аорты
Аортальную артерию исследуют путем получения серии рентгеновских снимков после введения в аорту контрастного вещества. В зависимости от заболевания делают рентген дуги аорты или снимки других ее частей.
Причинами для назначения аортографии (рентгена аорты) являются следующие заболевания:
- Аневризма артерии. Она заключается в локальном выпячивании стенки аорты. Это происходит в связи с ослаблением участка стенки сосуда или из-за выросшего давления протекающей по артерии крови. Аневризма может затронуть грудную или брюшную часть артерии. Она вызывается ослаблением стенки сосуда в связи с отложением на ней некоторых веществ, разрушением ткани стенки или воспалительным процессом. Также причиной аневризмы может быть травма или врожденный дефект артерии. Если больной не лечится, у него может начаться тромбофлебит, воспаление легких, различные патологии сердечной мышцы, сдавливание желчных путей и другие проблемы.
- Коарктация аорты. Это заболевание носит врожденный характер и выражается в сужении аорты в какой-либо ее части. Наиболее часто сужение наблюдается при переходе из дуги аорты к ее нисходящей части. Там имеется природное сужение артерии, которое может усугубляться. Сужение сосуда приводит к нарушению процесса кровообращения, а значит, к уменьшению поставок кислорода и питательных веществ к органам тела. Последствием коарктации является пневмония, нарушения в работе сердца и других органов.
- Обызвествление артерии. Оно выражается в отложении на стенках артерии холестериново-белковых и коллагеновых веществ. На внутренней стороне стенок сосуда может скапливаться кальций. В результате сужается внутренний просвет аорты, хотя ее наружные стенки не претерпевают изменений. Стенки становятся хрупкими, хотя их толщина уплотнена. Способными разрушиться от любого воздействия. Обызвествление происходит, как правило, у пожилых людей,принося угрозу их жизни.Этот процесс вызывается атеросклерозом, связанным с нарушениями в обмене веществ, заболеванием гипертонией и другими причинами. Если аорта уплотнена на рентгене, требуется серьезное лечение.
- Закупорка верхней дуги артерии.
- Врожденный порок сердца, возникающий из-за открытого артериального протока.
- Приобретенный порок сердца в виде недостаточности артериального клапана. Он выражается в наличии обратного тока крови из артерии в левый желудочек сердца.
- Подозрение на опухолевые патологии.
- Аномалии локализации частей аорты.
- Стремление уточнить расположение патологии в аорте перед хирургическим вмешательством.
Противопоказания к проведению аортографии
В случае необходимости рентгенографию аорты проводят, невзирая на присутствие относительных противопоказаний, к которым относятся:
- некоторые почечные и печеночные острые болезни;
- заболевание активным туберкулезом в открытой форме;
- возникновение острых инфекционных патологий;
- непереносимость пациентом йодсодержащих веществ.
При непереносимости йода специалист порекомендует анестезиологу сделать интубационный наркоз.
Как выглядит аневризма
Подготовка к аортографии
В день перед исследованием полезно поставить клизму с очистительным составом. На ночь пациенту предлагают выпить успокаивающий препарат. На аортографию следует прийти на голодный желудок. Процедуру проводят под местным наркозом. До его применения на участке тела, который будет использован для введения катетера, сбривают волосы.
Коарктация на снимке
Проведение рентгенографии аорты
Для введения контраста чаще всего пользуются бедренной артерией. Для этого проводят ее пунктирование – делают прокол предназначенной для этого иглой. В прокол вставляют металлическую трубочку маленького диаметра и вводят в нее катетер.
Через катетер в артерию поступает контраст. В качестве проводника для контрастирующего вещества могут быть выбраны другие части артерии — в плече или подмышкой. После введения контраста иглу осторожно вынимают из аорты, а затем из мягкой ткани.
Когда контраст заполнит артерию, делают несколько рентгеновских снимков под разными углами. После исследования катетер убирают, а ранку плотно прижимают и накладывают повязку. Дальнейшего наблюдения за пациентом не требуется. Его отпускают домой.
Стеноз аорты на снимке
Расшифровка снимков
На снимке определяют контуры аорты, диаметры ветвей артерии, фиксируют места, где аорта расширена или сужена. Значение имеет также скорость прохождения контраста по аорте, равномерность наполнения артерии контрастом, плотность наполнения. Рентген покажет уплотнение стенок аорты.
Удлинение аорты на рентгене указывает на потерю эластичности ее стенок за счет атеросклероза. Атеросклероз аорты на рентгене заметен при прохождении по ней контрастного вещества. Аневризма аорты на рентгене также видна отчетливо.
Интерпретацию результатов обследования может проводить только высококвалифицированный специалист.
Атеросклеротическое поражение сердца. Для рентгенодиагностики атеросклеротического поражения венечных сосудов (коронаросклероз) применяется их контрастная рентгенография с очень короткой выдержкой.
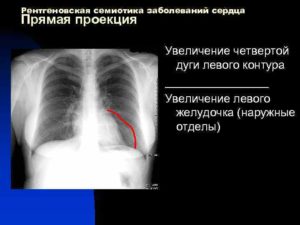
Наиболее часто встречаются такие рентгенологические симптомы атеросклеротического кардиосклероза, как увеличение размеров всего сердца, особенно левого желудочка (рис.
2), а также расширение других отделов сердца, понижение тонуса миокарда, закругление верхушки сердца, слабая пульсация в этой области, иногда появление в области верхушки так называемой адинамической зоны. Нередко наблюдается аритмия.
Для диагностики кардиосклероза и аневризмы сердца весьма эффективны рентгенокимография и особенно электрокимография, при помощи которой удается хорошо определять локализацию поражения и типичную для аневризмы парадоксальную пульсацию.
Рис. 2. Расширенная тень сердца и крупных сосудов при атеросклерозе. Внутри границ этой тени изображены очертания нормального сердца и нормального сосудистого пучка.
Для успешной рентгенодиагностики инфаркта миокарда особенно целесообразно комплексное применение электрокардиографии и рентгенокимографии; несомненную ценность рентгенокимография приобрела в распознавании двух последних периодов инфаркта — консолидации и рубцевания очага поражения, особенно в случаях образования аневризмы стенки того или иного отдела сердца, чаще левого желудочка (рис. 3).
Рис. 3. Выбухание контура аневризматически измененной стенки левого желудочка (отмечено стрелкой).
Рентгенодиагностика атеросклероза брюшной аорты производится на рентгенограмме в боковой проекции.
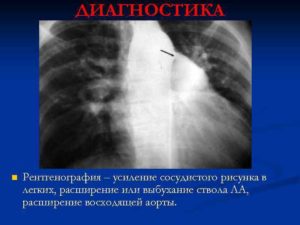
Атеросклеротическое поражение легочной артерии.
Рентгенологическая картина атеросклероза легочной артерии отличается следующими особенностями: тень корней легких расширена, грубоструктурна, легочный рисунок прослеживается до периферических отделов легочных полей.
Изредка наступают различной формы и величины аневризматические выпячивания склеротически измененной стенки ветвей легочной артерии, которые следует отличать от опухолей, инфильтратов, индуративных изменений легких и осумкованного плеврита.
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лучевая ангиология и лучевая сосудистая хирургия выросли в обширную дисциплину, развивающуюся на стыке медицинской радиологии и хирургии. Успехи этой дисциплины связаны с четырьмя факторами:
- лучевому исследованию доступны все артерии, все вены и венозные синусы, все лимфатические пути;
- для изучения сосудистой системы могут быть использованы все лучевые методы: рентгенологический, радионуклидный, магнитно-резонансный, ультразвуковой, а это создает возможность сопоставления их данных, при котором они взаимно дополняют друг друга;
- лучевые методы обеспечивают сопряженное исследование морфологии сосудов и кровотока в них;
- под контролем лучевых методов могут осуществляться различные лечебные манипуляции на сосудах (рентгено-эндоваскулярные вмешательства). Они представляют собой альтернативу хирургическим операциям при ряде патологических состояний сосудов.
Грудная аорта
На рентгенограммах достаточно хорошо выделяется тень восходящей аорты, ее дуги и начало нисходящей части.
В надклапанном отделе ее калибр доходит до 4 см, а затем постепенно уменьшается, составляя в нисходящей части в среднем 2,5 см. Длина восходящей части варьирует от 8 до 11 см, а длина дуги аорты — от 5 до 6 см.
Верхняя точка дуги на рентгенограмме находится на 2 — 3 см ниже яремной вырезки грудины. Тень аорты интенсивная, однородная, контуры ее ровные.
Ультразвуковое исследование дает возможность оценить толщину стенки аорты (в норме 0,2-0,3 см), скорость и характер движения крови в ней.
КТ позволяет видеть не только аорту, но и отходящие от ее дуги плечеголовной ствол, левую общую сонную артерию и левую подключичную артерию, а также правую общую сонную и подключичную артерии, обе брахиоцефальные вены, обе полые вены, внутренние яремные вены.
Возможности КТ в визуализации аорты значительно расширились с введением в медицинскую практику спиральных компьютерных томографов. На этих аппаратах стала доступной трехмерная реконструкция изображения аорты и ее крупных ветвей. Особенно примечательны возможности МРТ.
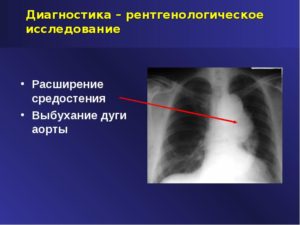
Атеросклеротическое поражение аорты в обычной клинической практике можно предположить уже на основании результатов обзорного рентгенологического исследования. На атеросклероз аорты указывают ее расширение и удлинение, хорошо видимые на рентгенограмме грудной полости.
Верхний полюс дуги аорты располагается на уровне яремной вырезки, а сама дута сильно изогнута влево. Удлиненная аорта образует изгибы, тоже отчетливо видимые на рентгенограммах. Изгибы нисходящей части аорты могут сдавливать и оттеснять пищевод, что определяется при его искусственном контрастировании.
В стенках аорты нередко определяются отложения извести.
Рентгенограмма является надежным средством обнаружения аневризмы восходящей аорты. Аневризма имеет вид образования округлой, овальной или неправильной формы, неотделимого от аорты. Важное значение в диагностике аневризмы аорты отводится сонографии.
С помощью КТ и МРТ можно уточнить ее взаимоотношение с окружающими органами, состояние стенки аневризмы, в том числе возможность расслаивающей аневризмы, установить тромбоз аневризматического мешка.
С еще большей детализацией определяются все эти признаки в условиях искусственного контрастирования аорты — аортографии.
Однако особенно необходима аортография для изучения плечеголовного ствола и брахиоцефальных ветвей аорты, чтобы диагностировать в общем нередкие в этой области сосудистые аномалии, а также окклюзионные поражения, т.е. сужения сосудов вследствие артериита или атеросклероза.
Брюшная аорта и артерии конечностей
На обычных рентгенограммах брюшная аорта и артерии конечностей не дают изображения.
Они могут быть заметны лишь при отложении извести в их стенках, поэтому основное значение в исследовании этой части сосудистой системы имеют сонография и допплеровское картирование.
Важные диагностические сведения получаются при КТ и МРТ. В некоторых случаях предпочтение отдают инвазивной методике — аортографии.
На сонограммах достигается непосредственное изображение брюшной аорты и крупных артерий. По ним можно судить о положении, форме и очертаниях аорты, толщине ее стенок, величине просвета, наличии в нем атероматозных бляшек и тромбов, отслоении интимы. Ясно вырисовываются местные сужения и расширения сосуда.
Важное значение отводится сонографии при обследовании больных с аневризмой брюшной аорты. С помощью этого метода легко удается определить диаметр аневризмы, который имеет решающее прогностическое значение. Так, аневризмы диаметром более 4 см являются показанием к хирургическому лечению, поскольку при таких размерах аневризмы увеличивается вероятность ее разрыва.
Аналогичные морфологические данные могут быть получены с помощью других неинвазивных методик — КТ и МРТ.
МРТ в последние годы заняла прочное место в обследовании больных с заболеваниями периферических сосудов.
Современные среднепольные и особенно высокопольные томографы позволяют получать неинвазивным методом изображение сосудистого русла всех участков тела, вплоть до сосудов среднего калибра, а применение контрастных веществ открыло дорогу перед МРТ для визуализации довольно мелких артерий — вплоть до 5-6-го калибра и объемной реконструкции сосудистого русла (МР-ангиография).
Что это такое уплотнение аорты
В теле человека есть один сосуд, который предназначен для принесения клеткам кислорода и питательных веществ по всему организму, кроме легких. Такой сосуд называется сердечная аорта и на всем своем протяжении она имеет равную толщину. Но бывают случаи, когда врачи сталкиваются с такой проблемой как уплотнение аорты сердца (УА).
Что это такое
Диагноз уплотнение аорты ставят при выявлении холестериновой бляшки или нароста на стенке сосуда, что можно увидеть с помощью рентгенографии, флюорографии, УЗИ.
Нормальный сосуд и с уплотненной стенкой
Врач должен немедленно начать обследование пациента на выявление основной причины появления дефекта. Если этого не сделать, в скором времени патология перерастет в более серьезные болезни, например, расслоение или разрыв аорты.
Считается, что сам по себе атеросклероз не относится к смертельным, но от последствий не лечения человек может легко погибнуть.
Уплотнение в аорте может произойти в любом месте на протяжении всего сосуда, в зависимости от его локализации выделяют:
- На корне аорты;
- На дуге;
- В восходящей части;
- В нисходящей.
Причины
Для образования уплотнения аорты на флюорографии есть немало причин, основными являются атеросклероз и гипертензия.
Атеросклероз — это медленный процесс отложения холестерина на стенке сосуда, приводит к образованию бляшки.
Для возникновения патологии есть множество причин:
- Нарушение обмена веществ;
- Сахарный диабет;
- Артериальная гипертензия;
- Курение;
- Недостаточная физическая активность;
- Стрессы на работе и дома;
- Неправильное питание;
- Генетика.
Патологию сложно определить на ранних этапах без прохождения каких-то специальных методов диагностирования, так как образование холестериновой бляшки происходит бессимптомно. Аорта достаточно крупная, а потому может выдержать небольшой нарост.
Когда последний становится на столько большой, что главный непарный сосуд начинает не справляться с большим количеством перекачиваемой крови, больной начинает чувствовать усталость, одышку после физической работы, сильное биение сердца.
При поражение верхней части возникает боль сзади грудной клетки.
https://www.youtube.com/watch?v=HJNVWN1OxjY
При прогрессировании заболевания, холестериновые отложения переходят на отходящие сосуды.
Так, при патологии сосудистой системы рук и головы пациент будет ощущать частую потерю расположения тела в пространстве, болевые ощущения в области шеи и головы, сковывание, тело становится холодным, скачки АД.
При отложениях в нижней части, могут отказать почки и возникнуть сложности в переваривании пищи. Похолодание нижних конечностей, сменяется походка, человек начинает хромать, возможно появление язв, которые не заживают.
Аневризма аорты
Гипертензия аорты. Постоянное высокое давление приводит к уплотнению стенок сосуда, нарушается их тонус, снижается эластичность, уплотняются.
Причины гипертензии аорты:
- Вредные привычки, алкоголь и курение приводит к износу всей сердечно-сосудистой системы;
- Нарушение режима питания. Лишние десять килограмм приводят к повышению давления на два, три миллиметра ртутного столба.
- Недостаток или переизбыток физической активности. Нарушение стенок сосуда увеличивается на пятьдесят процентом при сидячей работе. Слишком большая ежедневная нагрузка увеличивает АД.
- Большое употребление соли;
- Стрессы на работе и дома;
- Недостаток калия и витамина Д;
- Недостаток сна;
- Наследственная предрасположенность.
Выделяют несколько степеней развития:
- Повышение давления не распространяется на жизненно важные органы;
- Поражен один орган;
- Патология распространилась на несколько органов, может случится инсульт, инфаркт, нарушения почек, глаз.
К другим причинам, приводящим к уплотнению, могут стать инфекционные заболевания хронического характера, например, сепсис, риккетсиоз, туберкулез, бруцеллез и некоторые другие. Некоторые аутоиммунные заболевания, связанные с аортой и даже длительное медикаментозное лечение. При старении человека сердце расширяется в левую сторону, а сердечная аорта уплотняется.
Отдельно выделяют сифилисное уплотнение, так как оно развивается спустя двадцать лет после выявления основного заболевания.
Факторы для возникновения двух основных и часто встречаемых причин были описаны выше, выделяя основные, вызывающие уплотнение аорты на рентгене:
- Употребление алкоголя, табакокуренье, продукты питание, содержащие большое количество холестерина, плохая генетика, переедание. Под их воздействием сосуд непроизвольно начинает уплотняться и становится более чувствителен к повреждению. Позже может возникнуть утолщение клапанов из-за чего им будет сложно пропускать кровь.
Симптомы
Как уже говорилось выше, заболевание долгое время остается незамеченным, но спустя некоторый период все же возникают симптомы аортального уплотнения, это зависит от локализации патологии:
- При уплотнении сосуда, подходящего к сердечной мышце может развиться острое нарушение кровоснабжения.
- При патологии сосудов головы возникают нарушения центральной нервной системы;
- Брюшная полость. Болевые ощущения в области живота, худоба, нарушение переваривание пищи. Редко случается сильная и режущая боль, лихорадка, диспепсия.
- Нарушение тока крови к ногам приводит к хромоте, болевые ощущения и судороги из-за чего больной не может долго ходить.
Диагностика
Как уже говорилось выше, уплотнение аорты выявляется случайно. Специалист может поставить диагноз на основании жалоб больного, отклонения давления от нормы.
При подозрении на уплотнение аорты, пациента отправляют провести более точную диагностику с помощью таких методов:
- Рентгенография. УА на рентгене выглядит как удлиненная тень, изгиб по ходу сосуда и патологический разворот, расширение сосуда, тень более интенсивна.
- Самым результативным методом является контрастного рентгенологического исследования кровеносных сосудов.
- Случайно определяют наличие уплотнения кровеносного сосуда на флюорографии.
- УЗИ и допплеровский метод.
- МРТ делает возможным обнаружить патологию в аорте и определить степень нарушения кровотока.
Лечение
Лечение артериального уплотнения комплексное, направляется на ликвидирование первопричины, может быть, как медикаментозным, так и хирургическим.
При первом прописывают препараты, снижающие давление: диуретики, адрено-блокаторы, блокаторы кальциевых каналов, противовоспалительные средства, при сифилисе – пенициллин, висмут, мышьяк, ртуть.
Операцию проводят в тяжелых случаях, например, при воспалении брюшины. Используют такие способы:
- Установка стента в патологической зоне;
- Изъятие участка сосуда и замена его на протез;
- Замена клапана.
Протезирование аорты
Профилактика
В качестве профилактики уплотнения аорты специалиста рекомендуют большее пребывание больного на свежем воздухе, правильное, сбалансированное питание не реже четырех раз в день небольшими порциями, меньше алкоголя и табака, избегание стрессовых ситуаций, наблюдаться у своего лечащего врача в установленном режиме.
В качестве предупреждения от уплотнения главного непарного сосуда предлагаются народные средства:
- Настойка из чеснока. Зубчики измельчают и заливают водой горячей. Помешивая в течении всего дня в состав добавляют сок лимона и оставляют на неделю в темном месте. После прохождения этого срока раствор готов к употреблению. Прием по одной чайной ложке три раза в день после еды на протяжении трех месяцев.
- Кора рябины. Кору заливают водой и кипятят в течении двух часов, оставляют на некоторое время, чтобы остудилась, цедят. Прием составляет три раза в день по столовой ложке.
- Травяная смесь. В кипяток кладут клевер, ягоды шиповника, боярышника, хмеля, мяты, душицы, пустырника, донника. Состав настаивают два часа, затем нужно процедить. Прием 3 раза в сутки до еды, на протяжении одного месяца.
Несмотря на то, что есть большое количество методов медикаментозные, хирургические и даже народные для лечения данного заболевания, но всегда прежде чем начать следует проконсультироваться со специалистом.
Таким образом, уплотнение аорты является серьезным заболеванием, которое может привести к быстрой смерти через разрыв сосуда, если пренебречь лечением. Патология не проявляется симптоматически на ранних стадиях, поэтому выявляется в большинстве случаев случайным образом при плановых осмотрах.
Выбухание дуги аорты на рентгене. Диагностика аневризмы грудной аорты. Причины аневризмы грудного отдела аорты
Рентгенограмма сердца помогает определить его расположение в грудной клетке, конфигурацию и размеры, а также найти изменения в аорте, легочных сосудах.
Для точного выявления отклонений от нормы используют три проекции (иногда и четыре), а также заполнение пищевода барием для контрастирования границ.
Метод считается доступным и относительно безопасным при использовании его не более 2 раз в год.
Читайте в этой статье
Что показывает рентген сердца
При рентгенологическом исследовании органов грудной клетки можно определить тень сердца, она напоминает овал, косо расположенный в левой половине. При плотном телосложении она стремится к горизонтальной линии, а у худощавых людей занимает более вертикальную позицию. Ближе к голове расположены магистральные сосуды. Между ними и овалом создаются углубления, которые образуют талию.
Рентген сердца (контуры сердца и сосудов)
Мышечный слой сердца содержит плотную тень, она однородна по структуре, а очертания четкие и ровные, они имеют дугообразную форму. Каждая дуга – это отображение камеры сердца. Если ее часть становится прямой, то это является признаком патологии миокарда.
Помимо тени сердца, на рентгенограмме могут быть видны:
- участки кальцификации сосудов, клапанов;
- увеличение размеров или аномалии строения аорты, легочной артерии;
- проявления сердечной недостаточности в виде изменения легочного рисунка;
- расположение диафрагмы.
При наличии перикардита можно определить его в виде расширения околосердечной сумки.
В правой косой позиции больной становится правым плечом вперед под углом 45 градусов к экрану. Рентгеновская трубка всегда расположена позади пациента. Это положение помогает исследовать:
- пространство позади грудины;
- конус, образованный артериями;
- контуры всех частей сердца;
- легочные поля.
Для левой косой позиции пациента просят повернуться левым плечом по направлению к экрану под таким же углом, как и в правой косой. В ней возможно хорошо рассмотреть все части аорты и заднюю стенку левого желудочка, визуализируются и все остальные отделы, трахея.
С контрастированием пищевода
Пищевод расположен позади сердца. Если происходит увеличение какой-либо камеры, то он оттесняется по направлению к позвоночнику по дугам разного радиуса. Для диагностики изменений проводится измерение этой дуги.
Рентгенография сердца с контрастированием пищевода в косой проекции (А – норма, В – митральный порок с преобладанием стеноза, С – митральный порок с преобладанием недостаточности)
Если происходит смещение по дуге малого радиуса в правой косой позиции, то это признак сужения митрального отверстия. При преобладании недостаточности клапанов пищевод отклоняется по дуге с большим радиусом. Также этот метод помогает установить правое расположение дуги аорты, аномальное ответвление от нее сосудов, расширение легочного ствола.
Противопоказания к обследованию
Диагностика при помощи рентгеновских лучей противопоказана беременным женщинам. До широкого внедрения в кардиологическую практику УЗИ пациенткам предлагалось закрыть живот свинцовым фартуком.
В настоящее время такое обследование считается слишком большой угрозой для формирования органов у плода, поэтому его не назначают, заменяя альтернативными методами.
Противопоказано исследование таким пациентам:
- при наличии злокачественных опухолей;
- после лучевой терапии;
- в тяжелом состоянии;
- в возрасте до 14 лет (без крайней необходимости).
При лактации рентген сердца может быть проведен, так как это не оказывает влияния на состав грудного молока и не вредит здоровью ребенка.
Подготовка к проведению
Часто рентгеновское исследование проводится по экстренным показаниям именно потому, что к нему не требуется подготовка. Никаких ограничений режима, питания или физической активности не проводится. Непосредственно перед диагностикой нужно снять металлические предметы с тела и одежду до пояса. Длинные волосы необходимо убрать под заколку.
Как делают рентгенографию
Длительность процедуры составляет несколько минут. Пациент заходит в специальную камеру и становится лицом к экрану. Руки нужно согнуть в локтях и поднять вверх так, чтобы они не заслоняли грудную клетку.
Если нужно контрастирование, то предварительно больной выпивает бариевую взвесь.
Затем проводится быстрое фиксирование данных на снимках, а обследуемого просят поворачиваться под разными углами к экрану и задерживать дыхание по команде.
Рентгенография
При проведении исследования нет неприятных или болезненных ощущений. По окончанию полученные снимки обрабатывают, проявляют и высушивают, после чего врач-рентгенолог описывает выявленные изменения.
О чем расскажут результаты
По совокупности признаков изменений формы, расположения, размеров можно судить о наличии заболеваний или аномалий строения сердца.
Тень сердца
В норме сердце занимает передненижнюю часть левой половины грудной клетки. При движениях тела оно может сместиться на 1 — 2 см. На рентгеновском снимке можно обнаружить такие варианты сердечной тени:
- расположение справа;
- сдвиг из-за выпота в плевральную полость;
- смещение грыжей диафрагмы или опухолью;
- перемещение при сморщивании легкого.
Конфигурация сердца при пороках
В зависимости от поражения клапанного аппарата различают конфигурации сердца:
| Конфигурации сердца | Описание |
| Митральная | Дуги легочной артерии длинные, талия сглажена, правый угол между предсердием и сосудами смещен вверх, дуговой радиус левого желудочка увеличен. Бывает при врожденных и приобретенных аномалиях строения митрального клапана, сужении пульмонального ствола. |
| Аортальная | Выражена талия, большой левый желудочек, аорта шире нормы. Бывает при болезни Фалло, стенозе аорты, намокании створок аортального клапана, гипертонии. |
| Шаровидная или трапециевидная | Правопредсердная и левожелудочковая дуги увеличены, талия определяется, очертания сглажены. Бывает при дистрофии и воспалении миокарда, расширении камер при кардиомиопатии, нарушении строения перегородки, выпоте в околосердечную сумку. |
Увеличение органа
При расширении полостей сердца, крупных сосудов возникает увеличение размеров сердца. В зависимости от локализации таких патологических изменений можно заподозрить заболевания:
- Левое предсердие – отклоняется пищевод кзади в боковой, увеличивается ушко, есть добавочная дуга внизу по правой границе. Признак митральных пороков.
- Левый желудочек – закруглена верхушка, позже увеличивается дуга. Встречается при клапанной недостаточности в левой половине сердца, артериальной гипертонии, кардиомиопатии.
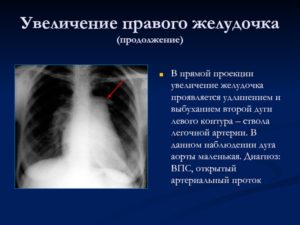
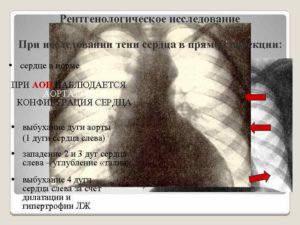
- Дуга аорты – расширена первая дуга по правому контуру. Бывает при гипертонии, открытом Боталловом протоке, аортальной недостаточности, аневризме.
- Правое предсердие – косвенные признаки увеличения дуги, расширения полой вены. Указывает на пороки трикуспидального клапана, легочную гипертензию.
- Правый желудочек – удлинен и расширен легочной ствол, верхушка круглая и направлена кверху (форма деревянного башмака), поперечник сердца увеличен, загрудинное пространство не определяется. Возникает при врожденных аномалиях перегородки, правых клапанов, легочном сердце.
Рентгенограмма сердца при увеличении левого предсердия. Митральная конфигурация сердца. Прямая проекция. Увеличены дуги левого предсердия (стрелка) и легочной артерии (короткая стрелка). Справа на фоне тени правого предсердия видна тень края левого предсердия.
Возможные осложнения после
Рентгеновское излучение относится к ионизирующему, оно в больших дозах повреждает ДНК, выбывает сбои в обмене веществ, иммунной защите организма, выработке гормонов, разрушает ткани и нарушает работу внутренних органов. Его опасность возрастает по мере увеличения дозы облучения. К диагностическим обследованиям, в том числе и рентгенографии сердца, это не имеет прямого отношения, если не превысить рекомендованную безопасную дозу.
За год можно без последствий для организма получить 1 мЗв (один милизиверт). За одну процедуру рентгенографии чаще всего облучение составляет 0,3 мЗв. Поэтому максимальное число раз прохождения рентгена за год составляет 3. Для того чтобы оставить возможность исследования по экстренным показаниям, врачи в плановом порядке не назначают рентген-диагностику больше 2 раз.
Рентгенография сердца проводится для определения его размеров, положения, конфигурации.
Такая диагностика показана при пороках сердца, подозрении на объемные процессы в грудной клетке, перикардит, гипертонию. К противопоказаниям относится беременность, детский возраст, наличие тяжелой патологии.
Для повышения информативности используется исследование в трех проекциях и дополнительное контрастирование пищевода.
Смотрите на видео о том, как работает Рентген:
Аневризма дуги аорты: симптомы, диагностика (в т.ч. рентгенограмма), лечение
Аневризма дуги аорты – локальное расширение аорты более 3 см в диаметре в месте отхождения левых общей сонной и подключичной артерии, а также плечеголовного ствола. Код по МКБ-10: I71.0, I71.9.
Частота встречаемости – 1—3,8% всех аневризм аорты. Средний возраст больных – 57-63 года, мужчины страдают в 3-6 раз чаще. Заболевание характеризуется сердечными и гемодинамическими нарушениями, симптомами сдавления верхнего средостения.
Причины и механизм развития
Причины:
- Синдром Такаясу;
- Декстрапозиция и атрезия аорты;
- Двойная дуга;
- Аортоартериит;
- Сифилис;
- Микотическая инфекция;
- Синдром Гзеля-Эрдгейма;
- Туберкулез;
- Атеросклероз;
- Гипертоническая болезнь;
- Генетические синдромы (Элерса, Тернера, Марфана);
- Дисплазия соединительной ткани;
- Ятрогения;
- Травма.
Под действием причинного фактора в аорте развиваются воспалительные явления, сопровождающиеся разрушением коллагенового каркаса, фиброзом и разволокнением мышечных волокон.
Дополнительное влияние гемодинамических факторов (высокая скорость и крутое направление кровотока) приводит к снижению сосудистого тонуса. Истонченная и растянутая стенка продавливается под действием пульсовой волны и образует локальное расширение — аневризму.
Факторы риска:
- Мужской пол;
- Курение;
- Возраст старше 50 лет;
- Отягощенная наследственность.
Распространенные типы
В данной локализации преобладают одиночные аневризмы мешотчатой формы. По размеру – малые (до 3 см) и средние (3-5 см). Расслаивающие аневризмы развиваются у 40% больных.
Осложнения: расслоение, разрыв, ишемический инсульт, тромбоз, тромбоэмболия в артерии головы и шеи, кровоизлияние в верхнее средостение, сдавление пищевода / нижней части трахеи и грудных нервов, внезапная смерть.
Частота развития осложнений составляет 7,8-12%, где на долю расслоения приходится 80%.
Симптомы аневризмы дуги аорты
Клиническая картина имитирует неврологическую патологию, заболевания органов грудной клетки. Это обусловлено сдавлением средостения и нарушением кровотока в артериях головы и шеи. Бессимптомное течение наблюдается редко.
Общие симптомы:
- Ощущение боли и пульсации за грудиной;
- Сухой кашель;
- Вегетативные нарушения (потливость, озноб);
- Огрубение или осиплость голоса;
- Одышка;
- Боли при глотании.
Неврологические признаки:
- Головные боли;
- Головокружение;
- Обмороки;
- Кратковременные нарушения речи, зрения, слуха;
- Снижение памяти;
- Синдром Горнера (опущение век, сужение зрачка, западение глазных яблок).
Боли могут быть жгучими, стягивающими, давящими или приступообразными. Они носят длительный характер и усиливаются при физической нагрузке и в положении лежа. Прием анальгетиков неэффективен.
Тактика лечения
Терапия начинается с момента постановки диагноза и основывается на клинике и характеристиках аневризмы.
Показания к консервативному лечению:
- Отсутствие жалоб;
- Диаметр образования до 5 см.
Используемые лекарственные препараты:
- Гипотензивные средства;
- Нитраты;
- Статины;
- Сосудистые и нейротропные препараты.
Наблюдение включает в себя консультации хирурга и кардиолога, УЗИ сосудов, ЭХО-КГ и лабораторный скрининг 2 раза в год.
Хирургическое лечение
Показания:
- Рост аневризмы более 4 мм за 6 месяцев;
- Неврологические симптомы;
- Признаки сдавления средостения;
- Начавшееся расслоение;
- Боль;
- Тромбообразование.
Абсолютным показанием к проведению вмешательства является осложненная аневризма.
Виды операций:
- Внутрисосудистая установка стента;
- Резекция дуги с протезированием;
- Расширенная реконструкция – установка стент-графта по Борсту.
Вмешательство выполняют в условиях искусственного кровообращения и гипотермии мозга.
Алгоритм проведения:
- Общее обезболивание.
- Срединная стернотомия (вскрытие грудной клетки).
- Удаление клетчатки средостения.
- Обнажение дуги аорты и перевязка ее ветвей.
- Иссечение расширенного участка, удаление тромботических масс.
- Установка протеза.
- Создание двустороннего анастомоза между протезом и аортой, протезом и ветвями дуги.
- Ушивание грудной полости.
Послеоперационный период и реабилитация
Послеоперационный период занимает до 1 месяца. В течение 1-2 суток пациент находится в палате интенсивной терапии. При стабильной гемодинамике его переводят в стационар на срок до 28 дней.
При полном клиническом улучшении и отсутствии осложнений пациент направляется на амбулаторное долечивание.
Реабилитационные мероприятия:
- Обогащенное белковое питание;
- Дезинтоксикационная терапия;
- Умеренная физическая нагрузка;
- Постельный режим до клинического улучшения.
Полная реабилитация занимает до полугода.
Возможные осложнения операции
Операционная летальность составляет 3-12%. Ранние осложнения наблюдаются в 15-20% случаев:
- Кровотечение;
- Ранение миокарда, пищевода, легких;
- Расхождение швов;
- Инфицирование.
Отдаленные результаты удовлетворительные. Осложнения возникают у 2-5% больных:
- Аритмия;
- Неврологический дефицит;
- Реакция на протез.
Прогнозы
Без лечения прогноз неблагоприятный. Трехлетняя выживаемость составляет 65%, пятилетняя – 35-46%. До 60% больных погибают от вторичных осложнений. Отягощающие факторы – гипертоническая болезнь, старческий возраст, вредные привычки, атеросклероз.
Прогноз после лечения благоприятный. Пациенты должны пожизненно наблюдаться у кардиолога и хирурга по месту жительства.
Аневризма дуги аорты относится к редким сосудистым заболеваниям. Наиболее часто патология осложняется расслоением. Специфическая профилактика не разработана.
Людям из группы риска рекомендовано лечение хронических заболеваний, отказ от вредных привычек, контроль давления.
При появлении симптомов следует обратиться за помощью. Выживаемость больных повышается при ранней диагностике и своевременном проведении операции.
Рентгеноанатомия и рентгенофизиология нормального сердца | Кардиолог — РО
ДМН, Заслуженный врач РФ, Зав. кафедрой внутренних болезней №1 РостГМУ, Член Международного общества по кардиологической реабилитации, Член Правления Всероссийского научного общества кардиологов.
[maxbutton id=»1″] [maxbutton id=»8″]
Профессор Багмет Александр Данилович
ДМН, Зав. кафедрой поликлинической терапии РостГМУ.
[maxbutton id=»1″] [maxbutton id=»5″]
Профессор Кастанаян Александр Александрович
ДМН, Зав. кафедрой внутренних болезней РостГМУ, Зав. ревматологическим отделением РостГМУ.
[maxbutton id=»1″] [maxbutton id=»6″]
Редактор страницы: Семенистый М.Н.
При рентгенологическом исследовании грудной клетки здорового человека сердечно-сосудистая тень занимает срединное положение, резко выделяясь на фоне прозрачных легочных полей. Относительно срединной линии сердце располагается асимметрично, большая часть его—две трети— находится влево от нее и одна треть — вправо от средней линии.
Различают три основных положения сердца в грудной клетке: косое, вертикальное и горизонтальное. Положение сердца в грудной клетке зависит от величины угла, образуемого продольным диаметром его (длинником сердца) и горизонтальной линией (поперечником грудной клетки). При косо расположенном сердце этот угол, по 15. А.
Фанарджяну (1951), равен 43—48°, при вертикальном— 49—50° и при горизонтальном — 35—42° На положение и конфигурацию сердечно-сосудистой тени в норме влияют особенности строения грудной клетки, высота стояния куполов диафрагмы, дыхательные фазы (вдох и выдох) и другие факторы (Л. Я. Шик, Б. М. Штерн, 1927; В. В. Зодиев, 1957).
Так, при астенической грудной клетке и низком стоянии куполов диафрагмы угол наклона продольной оси сердца к горизонтали увеличивается и сердце принимает вертикальное положение, а при широкой грудной клетке и высоком стоянии куполов диафрагмы этот угол уменьшается и положение сердца становится горизонтальным.
Помимо этого, в норме часто наблюдается косопоперечное расположение сердца, когда сочетаются свойства косого и горизонтального его положения.
О форме сердца в литературе существуют разноречивые мнения. Ю. И. Аркусский (1948) вначале предлагал различать три формы сердца: 1) нормальную, 2) митральную и 3) аортальную. В дальнейшем он выделил еще шаровидную форму. При этом автор делает оговорку, что все встречающиеся формы сердца «нельзя уложить в прокрустово ложе упомянутых трех форм».
Keith (1935) делит все формы сердца на четыре группы: 1) косое положение, 2) горизонтальное положение, 3) шаровидное сердце, 4) коническая форма. В этой номенклатуре путаются два основных понятия: «форма» и «положение», и эта классификация, так же как и классификация, предложенная Ю.
И Ар- кусским, не охватывает всего многообразия конфигураций сердца, наблюдаемых при различных его заболеваниях.
Мы считаем наиболее приемлемой для практической работы схему конфигураций сердца, предложенную В. В.Зодиевым (1957). Автор различает нормальную форму сердца (включая все три варианта положения: вертикальный, косой и горизонтальный), митральную, аортальную, треугольную и округлую.
Так как сердце рентгенологически представляет собой интенсивную однородную тень и на фоне ее невозможно различить отдельные его полости, то об их изменениях судят по тем отделам, которые являются краеобразующими.
На рентгенограммах сердца и сосудов боковые контуры образуются из отдельных выступов, отделенных друг от друга вдавлениями. В рентгенокардиологии эти выступы получили название дуг. В прямой проекции справа принято различать две дуги, а слева — четыре дуги (рис. 5, о). Нижняя дуга правого контура сердца образована правым предсердием.
В норме она хорошо выражена, слегка выпукла и заходит за правый край позвоночника не более чем на 2 см (Groedel, 1909; Л. Л. Гольст, К. В. Помельцов, 1938; Schwedel, 1959). Верхняя дуга справа представляет собой сосудистую тень, образованную восходящей аортой (в нижнем отделе) и верхней полой веной (в верхнем отделе). По данным Teschedorf (1955), В. В.
Зодиева (1957), в горизонтальном положении больного первая дуга справа полностью занята верхней полой веной. Правое предсердие образует с сосудистой тенью атриовазальный угол, который в норме расположен на высоте 7з расстояния от плеврального купола до диафрагмы. Внизу, между правым предсердием и диафрагмой, имеется острый кардиодиа- фрагмальный угол.
По левому контуру сердца различают четыре дуги. Первая из них (верхняя) образована дугой аорты (Goredel, 1909; Dei lien, 1923; В. Р1онаш, 1960; Zdansky, 1962; Ю. И. Аркусский, 1948). Вторая дуга слева образуется левой ветвью легочной артерии, а третья—ушком левого предсердия. Последнее, по данным А. В. Айзейштейна, Л. Л.
Гольста (1940), ся, и поэтому они предлагают дуги.
Рентгеноанатомия и рентгенофизиология нормального сердца
Рис. 5. Схема рентгеновского изоб- ражения сердца и больших сосу- дов в норме (по В. В. Зодиеву,
1957).
а — передне-задняя проекция; б — пер- вая косая проекция; в—вторая косая проекция, пп — правое предсердие; ва— восходящая аорта; впв — верхняя полая вена; да — дуга аорты; ла — легочная артерия; лп — левое предсердие; лж — левый желудочек; пж — правый желу- дочек; пк — пульмональный конус пра-
вого желудочка, на—нисходящая аорта.
не всегда дифференцирует- различать слева только три
Четвертая (нижняя) дуга левого контура сердца — самая большая по протяженности, она образована левым желудочком. Выше ее имеется углубление, носящее название «талии» сердца. Таким образом, в передней проекции в норме правый желудочек и левое предсердие, за исключением ушка его, не являются краеобразующими и поэтому недоступны рентгенологическому исследованию.
В правой косой проекции (первая косая позиция) сердечно-сосудистая тень отделяется от грудины светлым легочным полем, носящим название ретростернального пространства. Сзади сердечного силуэта имеется менее прозрачное поле — ретрокардиальное пространство.
Задний контур сердечной тени образован вверху верхней полой веной и восходящей аортой, внизу-—левым и правым предсердиями. По данным Ю. И. Аркусского (1948), Ф. А. Фанард- жяна (1958), при небольшом повороте сердца весь нижний отдел заднего контура занят правым предсердием.
По мере увеличения поворота сердца краеобразующим сзади становится левое предсердие; вначале оно появляется только в верхнем отделе ретрокардиального пространства, а при значительном повороте (более 50°) принимает участие в образовании и нижнего отдела заднего контура сердца.
Передний контур сердечного силуэта, начиная снизу вверх, образован левым желудочком, выходным трактом правого желудочка, легочной артерией и восходящей аортой. Дуга легочной артерии и conus pulmonalis в норме представляют прямую или слегка вогнутую линию.
Таким образом, первое косое положение позволяет исследовать оба предсердия и выходной тракт правого желудочка (рис. 5, б).
Чрезвычайно важной для исследования сердца и сосудов является вторая косая проекция (больной повернут левым плечом к экрану под углом 45—50°).
В этом положении задний контур сердца, обращенный к позвоночнику, образован в верхней части левым предсердием, а в нижней— левым желудочком, а передний контур сердца в верхнем отделе — правым предсердием и в нижнем — правым желудочком (рис. 5, в).
Это позволяет одновременно получить представление о степени увеличения правых и левых полостей сердца. Кроме того, во второй косой проекции видна на всем протяжении грудная аорта: восходящий отдел ее, дуга и нисходящая часть.
Светлое овальное пространство, ограниченное сверху и сзади дугой и нисходящей аортой, а спереди — тенью восходящей аорты и легочной артерии, образует аортальное окно. Над правым предсердием передний контур занят восходящей аортой, и между ними образуется кардиовазальный угол. Помимо анатомического изучения сердца и крупных сосудов, рентгенологический метод исследования позволяет непосред
ственно наблюдать во время рентгеноскопии за характером н ритмом сердечных сокращений. Наблюдение за пульсацией необходимо проводить не только в передней проекции, но и в косых положениях, особенно в левой косой проекции, так как, по данным многих авторов (Б. М. Кудиш, 1932; В. А. Фанарджян, 1947; В. В. Зодиев, 1957, и др.
), только при этих усло’виях можно составить правильное представление о сократительной функции отдельных полостей сердца и крупных сосудов.
Улавливание деталей пульсации при рентгеноскопии требует известного навыка и страдает субъективизмом: более точные данные о характере сердечных сокращений могут быть получены при специальных методах исследования (рентгенокимография, электрокимо- графия), о чем будет сказано в специальных разделах работы.
Важное значение функциональной деятельности сердца имеет исследование Р. М. Кудиша (1932, 1935) о путях притока и оттока сердца. Работа эта основана на патологоанатомических данных Kirch (1930), установившего динамику развития патологического процесса относительно желудочков сердца.
Kirch доказал, что гипертрофия и дилятация желудочков начинается с пути оттока и распространяется в дальнейшем на путь притока. Путь притока, по которому поступает кровь из предсердия, начинается от атриовентрикулярного отверстия и продолжается до верхушки сердца.
Путь оттока начинается от верхушки сердца и идет до артерии, выводящей кровь из желудочка.
Б. М. Кудиш разработал рентгенологические признаки увеличения желудочков, выделив при этом три основных типа: 1) увеличение только пути оттока желудочка; 2) увеличение путей оттока и притока с преобладанием изменений в первом; 3) увеличение путей оттока и притока с изменениями преимущественно путей притока.
При гипертрофии пути оттока левого желудочка длинник его увеличивается, верхушка сердца смещается вниз и влево. При распространении процесса на путях притока наступает закругление верхушки левого желудочка.
При вовлечении в процесс путей оттока правого желудочка в переднем положении характерно сглаживание талии сердца, а в правом косом положении — выбухание conus pulmona- lis.
Если в патологический процесс вовлекаются пути притока правого желудочка, то отмечается высокое расположение правого атриовазального угла и закругление нижней дуги правого контура сердца.
В первом косом положении отмечается выбухание conus pulmonalis, а во втором косом положении закругляется и выступает кпереди дуга правого желудочка.
Интересные данные об изменении конфигурации сердца при систолической и диастолической перегрузке желудочков приводит И. X. Рабкин (1967) (рис. 6).
Автор считает, что перегрузка сердца в результате увеличения притока крови к нему может наблюдаться при различных видах недостаточности клапанного аппарата сердца, и различает два типа перегрузки: изотоническую и изометрическую.
Изотоническая перегрузка возникает в результате переполнения желудочков кровью в фазе диастолы с последующим расширением их и усиленным сокращением в фазе систолы. Изометрическая гиперфункция сердца вызвана увеличенным сопротивлением оттоку крови из желудочков.
В:МС;16.04.16 г;
ОПТ: МС;16.04.16 г;





