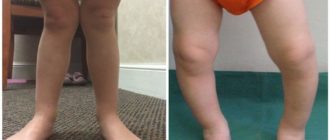
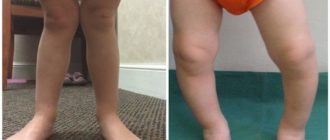
Эктродактилия: что это такое, классификация патологии и клиническая картина, внешние проявления и методики лечения
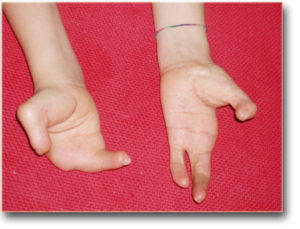
Эктродактилия конечностей — врождённый дефект конечности в виде недоразвития или отсутствия пальцев рук или ног.
Этот вид отклонения относится к редукционным дефектам формирования конечностей. Поскольку болезнь наследственного свойства, то она в первую очередь поражает детей и их родителей.
Может объединяться с дефектом костей пясти и плюсны; при срединном размещении порока появляется расщепление, делящее кисть или стопу на 2 части.
Классификация патологии
Разделение кисти может сопровождаться синдактилией, брахидактилией, клинодактилией.
Выделяют:
- монодактилию (1 палец);
- дидактилию (2 пальца);
- тридактилию (3 пальца);
- тетрадактилию (4 пальца).
Пороки кисти наблюдается достаточно часто. Изменение в основном наблюдается с обеих сторон.
Иногда оно достигает пясти и даже предплечья. В такой ситуации кисть как бы делится на две части, средняя кость запястья и средний палец не сформированы, кисть имеет форму клешни.
- Аномалии кисти составляют60% случаев всех отклонений верхних конечностей.
- Каждый год от 7% до 13% малышей появляются с наследственными дефектами кисти, от обычного изъяна (искривления пальцев) до абсолютного отсутствия руки.
- В основном, у людей с эктродактилией нарушен слух – глухота, как и деформация рук или ног, спровоцирована сбоем в работе седьмой хромосомы.
Причины патологии
Заболевание имеет конкретные причины:
- Эндогенные причины: нарушения матки, маловодие, обвитие пуповиной, травмы психики или общие нарушения в период вынашивания плода.
- Экзогенные: неправильное положение плода, легкая травма плода, местное механическое давление, повреждение эмбриона, воздействие облучения, отравляющее влияние на плод, плохое питание или инфекционные болезни будущей матери.
- Генетические факторы: наследственная склонность.
Первичная и вторичная эктродактилия
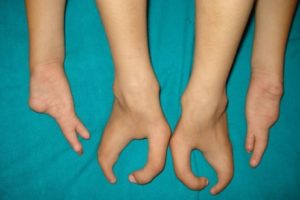
На фото первичная эктродактилия кистей
- Поражение конечности также разделяют на первичное и вторичное.
- При первичном отклонении в легких формах наблюдается недоформирование ногтевых отделов, при утяжелении нарушения наблюдаются изъяны ногтевых и средних участков пальцев, при тяжелых видах нет ногтевых, средних и почти полностью основных участков.
- Вторичное поражение проявляется такой же последовательностью недоформирования отдельных участков, но абсолютно другими видами дополнительных изменений и отсутствием четкого тератологического ряда.
Внешние проявления
Зачастую уменьшенное количество пальцев сопровождается недоформированием соответствующих костей кисти, а также может наблюдаться совместно с дефектом одной из костей предплечья или голени.
Как редкое отклонение имеет место клешневидная кисть, имеющая 2 пальца, либо кисть целиком раздвоенная, а пальцы находятся на двух ее сторонах.
Методики лечения
Врожденные поражения кисти можно нейтрализовать только оперативным путем, и эти операции требуют от специалистов огромного мастерства и опыта.
- Лечение эктродактилии в раннем детстве не осуществляется, в подростковом возрасте могут проводиться пластические операции для нормализации функции зависимо от вида дефекта.
- Осуществляют следующие восстановительные вмешательства на кистях:
- пересадка пальцев ступни на кисть из-за их недостатка;
- разделение сросшихся пальцев;
- вытяжение коротких пальцев;
- пересадка сухожилий;
- восстановление недоразвитых пальцев или кисти;
- исправление контрактур (состояние, когда конечность полностью не сгибается или не разгибается в суставах);
- пересадка кожи;
- протезирование;
- накладка шин на пораженные участки.
Лечение раздвоенной конечности состоит в закрытии дефекта мягких тканей для улучшения хватательной способности, а также с эстетической целью.
Во многих случаях при вовремя проведенной коррекции наблюдается хорошее восстановление работы конечностей, а в отдельных ситуациях даже получается достичь полной нейтрализации эстетического изъяна.
Что такое эктродактилия?
Эктродактилия – врождённая патология, которая может иметь разные проявления. Это может быть недоразвитие ноги или руки, что носит название гипоплазия, либо полное отсутствие пальцев на ногах или руках, что называется аплазия. Заболевание по частоте одинаково как у мальчиков, так и у девочек.
Эта врождённая генетическая патология относится к редукционным порокам развития, при которых происходит изменение органа до его более примитивного состояния. Однако здесь есть одна особенность.
Большинство заболеваний в этой группе по наследству не передаются, и только эктродактилия является наследственной болезнью, причём чаще всего она сочетается с другими формами изменения конечностей.
В случае с пальцами это может быть:
- Синдактилия – полное или неполное сращение.
- Брахидактилия – укорочение.
- Клинодактилия – искривление оси.
Поэтому, если ребёнок рождается с одним из этих дефектов, то обязательно следует искать и другие наследственные генетические патологии конечностей, которыми могут страдать его родственники, и это не обязательно должны быть родители, но и бабушки и дедушки, дяди и тёти.
Внешнее проявление
Внешние проявления этой болезни могут быть самыми разными. Это может быть недоразвитие только одного пальца или полное их отсутствие, а также других сегментов кисти или стопы. Типичная форма носит название клешнеобразная кисть, при этом отмечается отсутствие второго, третьего и четвёртого пальцев. Частота встречаемости — один случай на 90 тысяч новорожденных.
Атипичное расщепление характеризуется либо недоразвитием, либо полным отсутствием каких-либо компонентов кисти или стопы. Что касается расщелины, то она получается неглубокая, и на вид напоминает широкий межпальцевый промежуток. Частота встречаемости составляет один случай на 160 тысяч неврождённых.
Болезнь может быть как первичной, так и вторичной. Что такое первичная эктродактилия? В лёгких случаях это только недоразвитие ногтевой фаланги либо ногтевой и средней фаланг. По мере утяжеления порока может наблюдаться отсутствие пальца. Что касается вторичной эктродактилии, то здесь также наблюдаются патологии фаланг разного уровня, но ещё выделяют и некоторые сопутствующие деформации.
Почему так случается
Эктродактилия, как и любая другая болезнь, имеет свои причины. Это могут быть эндогенные нарушения, например, проблемы во время беременности, маловодие, обвитие пуповиной, психические травмы матери в период вынашивания плода.
Это могут быть экзогенные причины, к которым можно отнести:
- Неправильное положение плода в матке.
- Лёгкая травма во время внутриутробного развития.
- Местное механическое давление.
- Повреждение эмбриона.
- Воздействие облучения.
- Плохое питание матери.
- Инфекционные заболевания матери.
Но всё же основная причина – это генетический фактор и наследственность. Поэтому если в семье есть родственники с этим типом дефектов, то в период развития плода будущей матери необходимо обязательно сдать анализы на генетические патологии и мутации.
Дифференциальный диагноз
Эктродактилия, как правило, не представляет проблем с диагностикой, однако в некоторых случаях это заболевание следует дифференцировать с другими пороками развития конечностей, а точнее с синдромом Ханхарта, брахидактилией, амниотическими перетяжками, эктодермальной дисплазией, расщеплением кисти и большеберцовым синдромом кости.
Брахидактилия (короткопалость) — причины, симптомы и лечение аномалии развития рук и ног
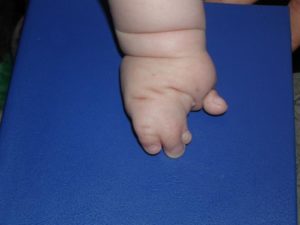
Брахидактилия представляет собой наследственный дефект, который характеризуется недоразвитостью либо укорочением пальцев рук или ног. Размер кистей и стоп при этом уменьшается, и может наблюдаться скованность в фаланговых суставах.
Врожденная аномалия дистальных отделов конечностей наследуется по доминантному признаку, то есть один из родителей должен быть носителем мутирующего гена. В зависимости от того, какие именно пальцы патологически изменены, различают несколько типов болезни. Брахидактилия большого пальца относится к типу D и носит название брахимегалодактилия.
Стоит отметить, что изолированная форма брахидактилии встречается нечасто, и в этом случае ее можно считать лишь косметическим дефектом. У большинства пациентов деформации пальцев обычно сочетаются с другими патологиями.
Брахидактилия часто сочетается с такими наследственными заболеваниями, как симфалангизм (отсутствие межфаланговых или пястно-фаланговых суставов) и разными формами синдактилии (полное или частичное сращивание пальцев).
Короткопалость встречается у 15 человек на 1 000 000.
Единственная причина брахидактилии – генетическая предрасположенность. Патология наследуется по аутосомно-доминантному типу.
Для возникновения короткопалости достаточно, чтобы один из родителей был носителем мутантного гена.
Брахидактилия может сопровождаться различными видами деформаций костей кистей и ступней. В зависимости от набора внешних признаков выделяют несколько клинических типов заболевания.
Брахидактилия пальцев ног
Брахидактилия А проявляется такими симптомами, как укорочение средних пальцев, дисплазия ногтей и недоразвитие фаланг. Выраженность отклонений в строении может сильно варьироваться, в связи с этим выделяют 5 вариантов короткопалости А:
- А1 – укорочение средних пальцев и предпоследних фаланг больших пальцев рук и ног, задержка роста;
- А 2 – значительное уменьшение фаланг средних пальцев, их ромбовидная форма;
- А 3 – изменение длины и очертаний средних фаланг пятых пальцев верхних конечностей;
- А 4 – недоразвитие костной ткани средних фаланг второго и пятого пальцев рук, косолапость;
- А 5 – отсутствие проксимальных фаланг пятого и второго пальцев, укорочение ногтевых фаланг на руках.
Брахидактилия Д – деформация больших пальцев
Брахидактилия В отличается деформацией ногтевых фаланг, а также сращиванием второго и третьего пальцев. Поражаются и руки, и ноги. Присутствуют признаки аномального строения позвоночника, зубов и черепа.
Короткопалость С – самый тяжелы тип патологии. Он характеризуется деформацией пястных костей и сращиванием фаланг между собой. Сочетается с низкорослостью и задержкой умственного развития (не всегда).
Брахидактилия большого пальца относится к типу Д. Этот вариант заболевания, затрагивающий руки и ноги, встречается чаще всего.
Короткопалость Е проявляется в виде недоразвития пястных костей и ключиц без изменения фаланг. Наблюдается очень редко.
Сочетание короткопалости и синдактилии
Помимо изолированных симптомов поражения конечностей, брахидактилия может дополняться признаками синдрома Дауна, Беймонда, Поланда и прочими генетическими заболеваниями.
Во многих случаях она комбинируется с различными костными и суставными деформациями рук и ног: тугоподвижностью суставов, расщеплением или сплющиванием пальцев, мышечной слабостью, гипоплазией или аплазией ногтей и так далее.
Симптомы + фото большого пальца
Если заболевание является самостоятельным, то есть изолированным, без других аномалий и мутаций генов, то единственный симптом – укороченные пальцы.
Брахидактилия не вызывает никаких нарушений в общем самочувствии человека, не приводит к возникновению болей. Характеризуется патология укорочением пальцев. В основном это косметический дефект, но иногда брахидактилия приводит к нарушению функций конечностей.
Иногда вместе с укорочением пальцев наблюдается их сращение, особенно часто такое бывает между 2 и 3 пальцами. Часто пальцы имеют расширенную или даже сплюснутую форму, иногда на концах они раздвоены.
Осложнением патологии может быть отсутствие ногтей, а также мышечная слабость или ухудшение подвижности суставов. Часто наблюдается искривление или отклонение костей стопы и кисти. При этом сильно нарушается функция конечностей.
Больному сложно передвигаться, захватывать предметы
Сопутствующие симптомы брахидактилии большого пальца
Однако в половине случаев заболевание отмечается на фоне других серьёзных аномалий генетической природы. Помимо деформаций пальцев кистей и стоп оно может дополняться:
- деформацией рёбер;
- специфической формой черепа и грудной клетки;
- укорочением шеи;
- недоразвитием фронтальных пазух;
- низкорослостью;
- затруднением двигательной и опорной функций;
- умственной отсталостью;
- расщеплением и сплющенной формой пальцев;
- отсутствием фаланг или пальцев целиком (адактилией);
- деформацией ногтей;
- развитием вторичного гипотиреоза;
- так называемой эктродактилией — недоразвитостью ногтевых фаланг, а иногда и полным их отсутствием; полидактилией и сращением на уровне фаланг – при отсутствии данных признаков дети не ограничены в движении стоп и кистей.
Что с большим пальцем Меган Фокс?
Большие пальцы Меган Фокс недостаточно длинные по сравнению с остальными. У Меган – брахидактилия типа А, характеризуемая укорочением фаланг пальцев и их искривлением, а также деформацией ногтей на руках.
Актриса имеет незначительные физические аномалии на обеих руках: укорочённый большой палец Меган Фокс отличается расширенной фалангой и ногтевой пластиной. С медицинской точки зрения, необходимо, чтобы он имел возможность касаться других пальцев.
И если это никак не влияет на функциональность, как в случае с актрисой, то видимый дефект может считаться просто косметическим недостатком. По словам Megan Fox, болезнь пальцев её совершенно не беспокоит, как и многотысячную армию её фанатов.
Описание и причины болезни
Брахидактилия – это дефект пальцев нижних или верхних конечностей, что представляет собой их недоразвитие или укорочение, и который передается по наследству от одного из родителей.
Брахидактилия большого пальца встречается чаще всего из всех существующих форм заболевания, она наблюдается в равной степени у женщин и мужчин.
Данный тип недоразвития больших пальцев наблюдается одинаково часто как на руках, так и на ногах.
Брахимегалодактилия – самый часто встречаемый вариант болезни, который не требует коррекции. Но из-за развития психологического дискомфорта пациенты прибегают к хирургическому исправлению порока.
Данная патология проявляется в виде деформации костей кисти и стопы. Недоразвитые фаланги внешне выглядят укороченными. Причины возникновения такого дефекта не очень разнообразны. Обычно это передача мутантного гена малышу от одного из его родителей. Она в одинаковых долях припадает как на представителей мужского, так и женского пола.
Процент таких патологий среди всех наследственных недугов достаточно высок — практически четвертая часть. Если другие аномалии у человека отсутствуют, он ничем не отличается от остальных людей, может жить нормальной жизнью. Но чаще всего болезнь возникает вместе с другими отклонениями:
- Синдром Дауна. Наблюдается укорочение шеи и черепа, аномалии челюсти, катаракта и косоглазость, проблемы с сердцем и дефекты грудной клетки.
- Синдром Поланда. Происходит деформация ребер и мышц груди, полное отсутствие молочных желез.
- Синдром Беймонда. Присутствие мозжечковой атаксии, частого непроизвольного движения глаз.
- Синдром Аарскога-Скотта. Отмечается неустойчивость суставов, задержка либо неполное развитие психики, грыжи в области паха, сращивание пальцев.
При наличии одного из таких заболеваний, кроме визуального дефекта, к недугу добавляются и более серьезные симптомы. С помощью ранней диагностики можно выявить отклонение у плода еще при беременности.
При брахидактилии симптомы зависят от формы недуга. Выделяют такие типы:
- А — короткие и искривленные средние фаланги пальцев рук, дисплазия ногтевых пластин;
- В — недоразвитые фаланги на концах кистей и ступней, сращивание пальцев, дефекты в формировании зубов, костной ткани черепа и позвоночника;
- С — укороченные, сросшиеся фаланги, малоразвитость пястных костей;
- D (брахидактилия большого пальца) — короткие пальцы на верхних и нижних конечностях.
- Е — недоразвитые ключицы и пястные кости.
Первый тип можно разделить еще на 5 подтипов:
- А1 (тип Фараби). Слишком короткие средние пальцы предпоследних фаланг больших пальцев рук и ног, замедление роста.
- А2 (тип Мора-Брита). Уменьшение фаланг среднего пальца.
- А3. Изменение длины и формы средних фаланг мизинцев на руках.
- А4 (тип Темтами). Недоразвитие костной ткани средних фаланг указательных пальцев и мизинцев рук, косолапость.
- А5. Отсутствие средних фаланг указательных, средних, безымянных пальцев и мизинцев, дисплазия ногтей.
Фото. Брахидактилия
Самой брахидактилии сопутствует укорочение пальцев обеих конечностей, а иногда и их сплющенная форма или расщепление.
В то же время часто можно видеть нарушение нормальных размеров либо полное отсутствие ногтевых пластин.
На фото представлен пример брахидактилии.
Брахидактилия: что это такое?
Брахидактилия (короткопалость) – это аномалия развития, для которой характерно укорочение пальцев на руках и/или ногах вследствие уменьшения размеров отдельных фаланг либо полного их отсутствия.
У ребенка возникает по ряду наследственных факторов, передающихся от родителей. Болезнь характеризуется короткими пальцами рук и ног, относительно небольшими размерами стоп и кистей, гипоплазией ногтей и патологиями суставов.
Лечение основывается на удлинении пальцев с помощью хирургического вмешательства, массажа, ЛФК и других методов.
Общие сведения
Брахидактилия (гипофалангия, микродактилия) – это короткопалость, врожденная аномалия конечностей, выражающаяся в наличии у ребенка коротких пальцев вследствие укорочения или отсутствия отдельных фаланг. Является доминантно-наследуемым признаком, т. е. для проявления аномалии у ребенка ген брахидактилии должен быть унаследован от одного из родителей.
Брахидактилия большого пальца — что это такое, причины развития — Орто гуру

Брахидактилия (короткопалость) – аномалия развития, для которой характерно укорочение пальцев на руках и/или ногах вследствие уменьшения размеров отдельных фаланг либо полного их отсутствия.
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
Брахидактилия часто сочетается с такими наследственными заболеваниями, как симфалангизм (отсутствие межфаланговых или пястно-фаланговых суставов) и разными формами синдактилии (полное или частичное сращивание пальцев). Короткопалость встречается у 15 человек на 1 000 000.
Единственная причина брахидактилии – генетическая предрасположенность. Патология наследуется по аутосомно-доминантному типу. Для возникновения короткопалости достаточно, чтобы один из родителей был носителем мутантного гена.
Брахидактилия может сопровождаться различными видами деформаций костей кистей и ступней. В зависимости от набора внешних признаков выделяют несколько клинических типов заболевания.
Брахидактилия пальцев ног
Брахидактилия А проявляется такими симптомами, как укорочение средних пальцев, дисплазия ногтей и недоразвитие фаланг. Выраженность отклонений в строении может сильно варьироваться, в связи с этим выделяют 5 вариантов короткопалости А:
- А1 – укорочение средних пальцев и предпоследних фаланг больших пальцев рук и ног, задержка роста;
- А 2 – значительное уменьшение фаланг средних пальцев, их ромбовидная форма;
- А 3 – изменение длины и очертаний средних фаланг пятых пальцев верхних конечностей;
- А 4 – недоразвитие костной ткани средних фаланг второго и пятого пальцев рук, косолапость;
- А 5 – отсутствие проксимальных фаланг пятого и второго пальцев, укорочение ногтевых фаланг на руках.
Брахидактилия Д – деформация больших пальцев
Брахидактилия В отличается деформацией ногтевых фаланг, а также сращиванием второго и третьего пальцев. Поражаются и руки, и ноги. Присутствуют признаки аномального строения позвоночника, зубов и черепа.
Короткопалость С – самый тяжелы тип патологии. Он характеризуется деформацией пястных костей и сращиванием фаланг между собой. Сочетается с низкорослостью и задержкой умственного развития (не всегда).
Брахидактилия большого пальца относится к типу Д. Этот вариант заболевания, затрагивающий руки и ноги, встречается чаще всего.
Короткопалость Е проявляется в виде недоразвития пястных костей и ключиц без изменения фаланг. Наблюдается очень редко.
Сочетание короткопалости и синдактилии
Помимо изолированных симптомов поражения конечностей, брахидактилия может дополняться признаками синдрома Дауна, Беймонда, Поланда и прочими генетическими заболеваниями.
Во многих случаях она комбинируется с различными костными и суставными деформациями рук и ног: тугоподвижностью суставов, расщеплением или сплющиванием пальцев, мышечной слабостью, гипоплазией или аплазией ногтей и так далее.
Диагностировать короткопалость у человека можно еще на этапе внутриутробного развития. Для этого на сроке 20-24 недели проводится 3D УЗИ. Кроме того, если у одного из родителей обнаружена подобная аномалия, пару направляют на консультацию к генетику.
В большинстве случаев брахидактилия у будущего ребенка не является поводом для прерывания беременности. Такая рекомендация может быть дана только в случае сочетания укорочения пальцев с более серьезными хромосомными патологиями.
Рентгеновский снимок здоровой и деформированной кистей
После рождения младенца для диагностики заболевания применяются рентгенологические методы, позволяющие четко увидеть строение кистей и стоп, а также ДНК-анализ, показывающий мутацию в генетической информации.
Лечение брахидактилии осуществляется в основном хирургическим путем, но только после достижения ребенком возраста 3 лет. Тактику терапии определяет хирург-ортопед или травматолог.
Показания к операции:
- нарушение функционирования стоп и кистей;
- значительный косметический дефект.
Если короткопалость не причиняет пациенту никаких неудобств, то вмешательство не проводят. В качестве хирургических методик применяются:
- поллизация – перенос одного из трехфаланговых пальцев на позицию первого;
- дистракция – растяжение недоразвитых участков костной ткани с помощью миниатюрного аппарата Илизарова;
- аутотрансплантация – пересадка пальца на кисть со стопы;
- разделение соединенных пальцев путем костной, кожной и сухожильно-мышечной пластики.
Лечение короткопалости с помощью мини-аппарата Илизарова
Брахидактилия, которая сопровождается маловыраженной деформацией костей, лечится с помощью консервативных методов. Основные из них – массаж и лечебная физкультура. Они способствуют увеличению двигательной активности стоп и кистей.
Однако в большинстве случаев физиотерапевтические процедуры применяются после операции, а также для профилактики артроза суставов.
Поскольку брахидактилия является генетически обусловленным заболеванием, предотвратить ее развитие невозможно. В качестве профилактической работы на этапе планирования беременности ведется консультирование пар, в семейном анамнезе которых были случаи короткопалости. Врач-генетик определяет вероятность рождения ребенка с аномальным строением костей конечностей.
Брахидактилия – наследственная патология, поэтому важной превентивной мерой ее возникновения считается исключение родственных браков.
Брахидактилия – причины, как наследуется, лечение
Наследственные заболевания являются самыми неприятными и опасными для человека, поскольку в основном они не поддаются лечению. Брахидактилия имеет именно наследственную причину своего возникновения. Как она наследуется и какой бывает, детально расскажет сайт slovmed.com.
Брахидактилией называется заболевание, которое простыми словами можно назвать «короткопалость», «макродактилия» или «гипофалангия». Это генетическое заболевание, которое передается от одного из родителей. Проявляется в отсутствии фаланг или аномальных коротких пальцах на конечностях. С одинаковой частотой возникает как у девочек, так и у мальчиков.
Симптомы брахидактилии носят лишь косметический характер. В принципе жизнь человека ничем не отличается от жизни других людей, у которых отсутствует данное заболевание. Однако брахидактилия накладывает свои ограничения, например, при выборе профессии либо при нахождении второй половинки.
Нередко брахидактилия является не единственной генетической болезнью человека. Она может возникать на фоне таких заболеваний:
- Умственная отсталость.
- Синдром Дауна.
- Брахицефалический череп.
- Необычная конфигурация укороченных пальцев.
- Укороченная шея.
- Нестабильность суставов.
- Отсутствие пальцев и фаланг.
- Воронкообразная грудная клетка.
- Диспластическое поражение ногтевых пластин.
- Деформация ребер.
- Затруднение опорно-двигательной функции.
Движения кистей и стоп не ограничиваются, если отсутствует полидактилия или сращение фаланг.
Диагностируют наличие болезни лишь путем анализа ДНК. Лечение предполагает использование хирургических методов лечения. Само заболевание может проявляться как укорочением фаланг, так и полным их отсутствием.
Почему развивается брахидактилия?
Брахидактилия встречается в 24% случаев. Причиной ее развития является дефектный ген, который передается от одного родителя ребенку. Если оба родителя являются носителями дефектного гена, тогда шансы на развитие болезни увеличивается.
На сегодняшний день существует методика триплексного трехмерного УЗИ, который делается в период беременности, чтобы еще на ранней стадии развития плода выявить аномалии. Здесь может быть предложено лишь прерывание беременности, если срок маленький.
Консультацию у генетика должны проходить люди:
- В семье у которых были родственники с брахидактилией.
- Которые являются носителями гена брахидактилии.
- У которых уже был рожден ребенок с брахидактилией.
- Которые просто желают провериться на генетически передаваемые болезни.
Следует понимать, что аномальный ген является доминантным. Достаточно всего лишь одного родителя с данным геном, чтобы появилось заболевание у ребенка. Поэтому следует предварительно думать о том, с кем заводить детей.
перейти наверх
Симптомы брахидактилии
В ситуации, когда брахидактилия является самостоятельной болезнью, тогда единственным ее симптомом будут укороченные пальцы, что является всего лишь косметическим дефектом, который можно устранить. Однако нередко заболевание является лишь синдромом другой генетической болезни, которая проявляется в своих специфических симптомах.
Достаточно часто брахидактилия сопровождает синдром Дауна. Здесь могут отмечаться такие признаки, как:
- Воронкообразная клетка груди.
- Брахицефалический череп.
- Эпикантус.
- Укорочение шеи.
При синдроме Поланда брахидактилия отмечается деформацией ребер и амастией. При болезни Аарского-Скотта ребенок страдает умственной отсталостью, фимозом, нестабильностью суставов, помимо короткопалости.
Отсутствие полидактилии и сращения фаланг не ограничивает ребенка в движениях. При серьезных патологиях болезни ограничивается движение межфаланговых суставов. Диспластические повреждения ногтевых пластин также проявляются при болезни, что создает неэстетический вид. Также отмечается необычная конфигурация пальцев в виде расщепления фаланг и уплощения.
перейти наверх
Типы брахидактилии
В зависимости от того, как проявляется болезнь, выделяют типы брахидактилии. Их существует большое количество, что указывает на разнообразие и степени тяжести болезни.
Тип «А» отмечается уменьшением длины среднего пальца, выраженными диспластическими изменениями ногтей пораженных пальцев, девиацией фаланг:
- А1 («Фараби») – задержка роста пальцев при измененном рудиментарном строении среднего пальца. Уменьшение длины фаланг больших пальцев кисты и стоп.
- А2 («Мора-Брита») – уменьшение длины среднего пальца на обоих кистях. Остальные фаланги не имеют отклонений на всех конечностях. Также отмечается ромбовидное радиальное отклонение и патологическое развитие костей.
- А3 – искривление или искажение фаланг пальца номер 5, что отмечается на обеих руках. Называется клинодактилией. Искажение развивается в направлении латеральном или медиальном.
- А4 («Темтами») – уменьшенные в размерах второй и пятый пальцы на обеих кистях с сопутствующей недоразвитостью среднего фаланга. При наличии патологии на стопах отмечается косолапость.
- А5 – отсутствие средних фаланг на втором и пятом пальцах обеих кистей. Они имеют короткий вид и отмечаются дисплазией ногтевых пластин.
Другими типами брахидактилии являются:
- Тип «В» отмечается частичным или полным сращением второго и среднего пальца. Отмечается аномалия кистей и стоп и патология в развитии ногтевых фаланг, зубов, черепа и позвоночника. Передается по мужской линии, когда сращение происходит еще в утробе матери.
- Тип «С» отмечается укорочением и сращением основных фаланг, недоразвитостью пястных костей. Сопровождается это умственной отсталостью и низким ростом у детей.
- Тип «D» отмечается патологическими изменениями на первых пальцах. Данное заболевание называют брахимегалодактилией («брахидактилия большого пальца»).
- Тип «Е» отмечается редкостью проявления в виде изолированной аномалии плюсневых и пястных костей. Сопровождается симметричным недоразвитием ключицы.
перейти наверх
Лечение брахидактилии
Поскольку брахидактилия является наследственным заболеванием, которое затрагивает строение костной ткани (в основном в районе фаланг), то единственным методом лечения является хирургическое вмешательство.
Медикаменты будут здесь абсолютно бесполезны. В качестве дополнительной терапии и профилактики могут быть физиотерапевтические процедуры.
Они полезны после операции, а также в качестве предотвращения вторичного заболевания.
В хирургии используются следующие направления по устранению брахидактилии:
- Поллицизация.
- Аутотрансплантация.
- Дистракция.
- Костная, сухожильно-мышечная и кожная пластики.
В основном лечение направлено на восстановление опорно-двигательной функции конечностям, а не с целью устранения косметического дефекта.
перейти наверх
Прогноз
На продолжительность жизни брахидактилия не влияет. Прогнозы улучшаются и за счет того, что создаются лишь некоторые ограничения, с которыми человек может справиться по жизни. Однако немного искажается внешний вид больного, что может приводить к некоторым трудностям.
В качестве профилактики может выступать консультация у генетика прежде, чем забеременеть. Народные методы в лечении брахидактилии являются бесполезными.
Болит стопа снизу возле пальцев: почему болят подушечки, чем лечить ступню
Если при ходьбе болят стопы и подушечки пальцев, то часто такой дискомфорт вызван проблемами костно-суставного аппарата. Чтобы избавиться от заболевания следует пройти полное обследование.
Болевой синдром в стопах достаточно неприятный симптом. Независимо от возраста человек не сможет проигнорировать его. Практически всегда, если имеет место хотя бы один из перечисленных факторов, боль при ходьбе не заставит себя долго ждать:
- повреждения костной ткани из-за травмы, деформаций (плоскостопие), дистрофических процессов (остеопороз);
- воспалительное изменение в связках и суставах (тендовагинит, бурсит);
- новообразования (неврома Мортона);
- сбои микроциркуляции (варикозное расширение вен, облитерирующий эндартериит);
- аутоиммунные болезни (ревматизм, ревматоидный артрит);
- нарушение метаболизма во всем организме (подагрический артрит, сахарный диабет).
Истинную причину болезни установит терапевт, хирург или травматолог.
Травматические повреждения
Стопа состоит из большого количества мелких косточек, которые достаточно тесно связаны между собой в практически неподвижные сочленения.
Это позволяет стопе быть прочным участком тела человека, но при этом он подвержен переломам, трещинам без смещения костных структур. Нередко возникают гематомы разных размеров, сдавливающие расположенные рядом мягкие ткани.
Травмы происходят после ударной физической нагрузки, особенно пагубно сказывается долгая езда на велосипеде, бег, прыжки с большой высоты. Вся нога и стопа в это время не теряют опорной своей функции. Пациент сохраняет возможность ходить, однако, каждый раз наступая на пораженную конечность, он ощутит боль в месте предполагаемого перелома или удара.
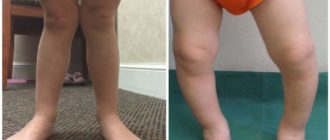
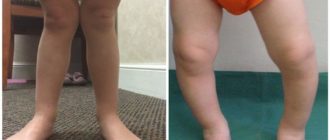
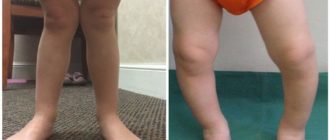
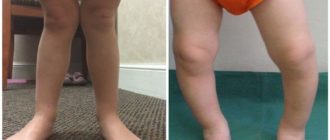
Врожденные аномалии нижних конечностей: Врожденные аномалии нижних конечностей
Врожденные аномалии нижних конечностей
Врожденные аномалии нижних конечностей – обширная и разнообразная группа пороков развития, включающая в себя патологию области тазобедренного сустава, бедра, коленного сустава, голени, голеностопного сустава и стопы.
Может наблюдаться полное отсутствие конечности или какого-то из ее отделов, недоразвитие целого сегмента или одной из костей, входящих в этот сегмент (например, только большеберцовой или только малоберцовой), недоразвитие мышц, сосудов и нервов, соединительнотканные перетяжки и т. д.
Возможно сочетание нескольких врожденных аномалий. Причиной возникновения пороков развития является воздействие неблагоприятных внешних и внутренних факторов в период беременности. В некоторых случаях наблюдается наследственная предрасположенность.
Диагноз выставляется на основании данных осмотра, результатов рентгенографии, КТ, МРТ и других исследований. Лечение обычно хирургическое. Прогноз зависит от тяжести патологии.
Врожденные аномалии нижних конечностей
Пороки развития нижних конечностей представляют собой обширную группу аномалий, возникших во внутриутробном периоде и значительно различающихся по тяжести. В практике ортопедии и травматологии встречаются относительно часто и составляют 55% от общего количества врожденных аномалий опорно-двигательного аппарата.
Грубые пороки диагностируются сразу после рождения. Мелкие аномалии в ряде случаев могут протекать бессимптомно или почти бессимптомно и становиться случайной находкой при обследовании по поводу других травм и заболеваний. Лечением врожденных аномалий нижних конечностей занимаются детские ортопеды и травматологи.
Причины пороков развития нижних конечностей
Аномалии развития могут возникать в результате мутаций, а также действия внешних и внутренних тератогенных факторов.
Наиболее распространенными внешними факторами, оказывающими негативное влияние на формирование конечностей, являются инфекционные болезни, нарушения питания, прием ряда медикаментов и радиационные воздействия.
К числу внутренних факторов, которые могут привести к нарушению формирования конечностей, относится пожилой возраст матери, патология матки, тяжелые соматические болезни, некоторые гинекологические заболевания и эндокринные нарушения.
Классификация врожденных аномалий нижних конечностей
1. Пороки, которые возникают вследствие недостаточности формирования каких-либо частей нижних конечностей
Амелия – конечность полностью отсутствует. Возможен апус (отсутствуют обе нижние конечности) и монопус (отсутствует одна нижняя конечность).
Фокомелия или тюленеобразная конечность. Отсутствуют средние и/или проксимальные части конечности вместе с соответствующими суставами. Может быть двухсторонней или односторонней. Иногда в процесс вовлекаются все конечности, как нижние, так и верхние.
Полная фокомелия – голень и бедро отсутствуют, сформированная стопа прикрепляется к туловищу. Дистальная фокомелия – голень отсутствует, стопа прикрепляется к бедру. Проксимальная фокомелия – бедро отсутствует, голень со стопой прикрепляются к туловищу.
Перомелия – разновидность фокомелии, при которой наблюдается отсутствие части конечности в сочетании с недоразвитием ее дистального отдела (стопы). Полная перомелия – нога отсутствует, в месте ее прикрепления располагается кожный выступ или рудиментарный палец. Неполная – бедро отсутствует или недоразвито, конечность также заканчивается кожным выступом или рудиментарным пальцем.
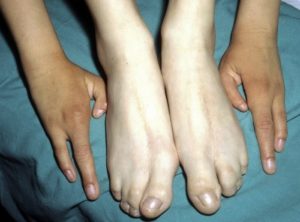
Кроме того, различают отсутствие (аплазию) малоберцовой или большеберцовой кости, отсутствие фаланг (афалангию), отсутствие пальцев (адактилию), наличие одного пальца на стопе (монодактилию), а также типичную и атипичную формы расщепления стопы из-за отсутствия или недоразвития ее средних отделов.
2. Пороки, которые возникают вследствие недостаточной дифференцировки каких-либо частей нижних конечностей
Сиреномелия – слияние нижних конечностей. Может наблюдаться слияние только мягких тканей либо слияние как мягких тканей, так и некоторых трубчатых костей. Нередко сочетается с отсутствием или недоразвитием костей таза и конечностей.
При сиреномелии возможно как отсутствие стоп, так и наличие одной или двух стоп (чаще рудиментарных). Обычно наблюдается одновременное недоразвитие прямой кишки, заднего прохода, мочевой системы, внутренних и наружных половых органов.
Кроме того, в группу пороков, обусловленных недостаточной дифференцировкой, включают синостозы (сращения костей), врожденный вывих бедра, врожденную косолапость, артрогрипоз и некоторые другие аномалии.
3. Пороки вследствие увеличения количества: увеличение количества нижних конечностей – полимелия, удвоение стопы – диплоподия.
4. Пороки вследствие недостаточного роста – гипоплазии различных костей нижних конечностей.
5. Пороки вследствие избыточного роста – гигантизм, возникающий при одностороннем увеличении развитой конечности.
6. Врожденные перетяжки – тканевые тяжи, возникающие в различных местах конечности и зачастую нарушающие ее функцию.
Недоразвитие бедренной кости
Составляет 1,2% от общего количества врожденных деформаций скелета. Часто сочетается с другими аномалиями, в том числе аплазией малоберцовой кости и отсутствием надколенника. Проявляются хромотой. Степень нарушения функции конечности зависит от величины укорочения и тяжести порока развития.
При поражении диафиза смежные суставы, как правило, не изменены, их функция сохранена в полном объеме. При поражении дистальных отделов бедра обычно возникают контрактуры. Конечность ротирована, укорочена. Таз перекошен и опущен в сторону дефекта. Ягодичная складка сглажена или отсутствует. Мышцы ягодицы и бедра атрофированы, стопа в положении эквинуса.
Рентгенография бедренной костисвидетельствует об укорочении и недоразвитии сегмента.
Лечение хирургическое, направленное на восстановление длины конечности. В раннем возрасте выполняют операции для стимуляции ростковых зон. Начиная с 4-5 лет, осуществляют остеотомию в сочетании с наложением дистракционного аппарата.
Если укорочение настолько велико, что восстановление длины конечности не представляется возможным, необходима ампутация стопы, иногда – в сочетании с артродезом коленного сустава (для создания длинной функциональной культи).
При незначительном укорочении возможно использование специальной обуви и различных ортопедических аппаратов.
Врожденный вывих бедра и дисплазия тазобедренного сустава
Врожденный вывих бедра наблюдается относительно редко, обычно обнаруживаются различные степени дисплазии. Патология, как правило, односторонняя. Девочки страдают в 7 раз чаще мальчиков. В 5% случаев выявляется прямая передача порока по наследству. Проявляется хромотой, ротацией и укорочением конечности.
При двухсторонней аномалии возникает утиная походка. Рентгенография тазобедренного суставасвидетельствует об уменьшении и уплощении головки и ее стоянии выше вертлужной впадины. Лечение в раннем возрасте консервативное с использованием различных аппаратов, специальных трусиков и подушечек.
При неустранимых вывихах по достижении 2-3 лет проводится операция.
Вальгусная и варусная деформация бедра
Развивается при нарушении оссификации шейки или внутриутробном повреждении хряща, одинаково часто наблюдается у девочек и мальчиков, в 30% выявляется с двух сторон. Вальгусная деформация, как правило, протекает бессимптомно.
Варусное искривление сопровождается хромотой, ограничением движений и быстрой утомляемостью конечности. Клинические проявления напоминают врожденный вывих бедра. При рентгенографии определяется задержка окостенения головки, укорочение и истончение бедренной кости. Шеечно-диафизарный угол уменьшен.
Лечение хирургическое, выполняется корригирующая остеотомия для увеличения шеечно-диафизарного угла.
Врожденный вывих надколенника
Встречается достаточно редко. Имеется наследственная предрасположенность. Может сочетаться с другими пороками, мальчики страдают вдвое чаще девочек. Врожденный вывих надколенника проявляется быстрой утомляемостью конечности, неустойчивой походкой и частыми падениями. Возможна контрактура.
Без лечения проблема с возрастом усугубляется, возникает деформирующий артроз, развивается вальгусное искривление конечности. Рентгенография коленного сустава свидетельствует о недоразвитии и смещении надколенника (чаще кнаружи) и недоразвитии наружного мыщелка.
Лечение хирургическое – собственную связку надколенника перемещают и фиксируют в срединном положении.
Отсутствие надколенника
Часто сочетается с другими аномалиями развития коленного сустава (недоразвитием суставных концов большеберцовой и бедренной кости), с вывихом бедра и голени, косолапостью и прочими пороками. Течение изолированной патологии обычно бессимптомное, при повышенных нагрузках возможна слабость и утомляемость конечности. При изолированной аномалии лечение не требуется.
Врожденный вывих голени
Выявляется редко, обычно носит двухсторонний характер. Сопровождается контрактурой и деформацией колена. Тип деформации зависит от вида смещения костей голени. Мышцы бедра и голени недоразвиты, часто имеют аномальные точки прикрепления.
Патология нередко сочетается с аномалиями развития голеностопного сустава, отсутствием или недоразвитием большеберцовой кости. Лечение в раннем возрасте консервативное (вытяжение с последующим вправлением).
В возрасте 2 года и старше проводятся операции – открытое вправление вывиха, при необходимости в сочетании с коррекцией сопутствующей скелетной патологии.
Вальгусные и варусные деформации коленного сустава
Наблюдаются редко, могут передаваться по наследству. Обычно сочетаются с деформацией шейки бедра и плоскостопием. Становятся причиной раннего тяжелого гонартроза.
В возрасте до 5-6 лет проводится коррекция с использованием консервативных методов, в последующем осуществляется оперативное вмешательство.
В зависимости от тяжести патологии проводят изолированную остеотомию в области надмыщелков бедренной кости либо сочетают остеотомию бедра с желобковой, клиновидной или поперечной остеотомией большеберцовой кости.
Аплазия или недоразвитие большеберцовой кости
Сопровождается укорочением и искривлением конечности. Стопа супинирована, находится в положении эквинуса или подвывиха. Опора нарушена.
Возможно сочетание с недоразвитием или отсутствием костей стопы, недоразвитием или вывихом надколенника, атрофией и нарушением развития мышц голени и бедра.
Детям до 3 лет проводится консервативная терапия для восстановления нормального положения стопы. В последующем выполняется удлинение голени с использованием дистракционных аппаратов.
Ложный сустав большеберцовой кости
Может быть истинным или возникшим в месте расположения врожденной кисты.
Выявляется патологическая подвижность, углообразное или дугообразное искривление в области ложного сустава, атрофия мышц, уплотнение и рубцовые изменения кожи, укорочение и утончение конечности.
Рентгенография костей голени свидетельствует об остеопорозе. Лечение хирургическое с использованием костных трансплантатов или аппарата Илизарова.
Врожденные аномалии нижних конечностей
Пороки развития нижних конечностей представляют собой обширную группу аномалий, возникших во внутриутробном периоде и значительно различающихся по тяжести. В практике ортопедии и травматологии встречаются относительно часто и составляют 55% от общего количества врожденных аномалий опорно-двигательного аппарата.
Грубые пороки диагностируются сразу после рождения. Мелкие аномалии в ряде случаев могут протекать бессимптомно или почти бессимптомно и становиться случайной находкой при обследовании по поводу других травм и заболеваний. Лечением врожденных аномалий нижних конечностей занимаются детские ортопеды и травматологи.
Врожденные аномалии нижних конечностей
Аномалии развития могут возникать в результате мутаций, а также действия внешних и внутренних тератогенных факторов.
Наиболее распространенными внешними факторами, оказывающими негативное влияние на формирование конечностей, являются инфекционные болезни, нарушения питания, прием ряда медикаментов и радиационные воздействия.
К числу внутренних факторов, которые могут привести к нарушению формирования конечностей, относится пожилой возраст матери, патология матки, тяжелые соматические болезни, некоторые гинекологические заболевания и эндокринные нарушения.
Пороки, которые возникают вследствие недостаточности формирования:
- Амелия – конечность полностью отсутствует. Возможен апус (отсутствуют обе нижние конечности) и монопус (отсутствует одна нижняя конечность).
- Фокомелия или тюленеобразная конечность. Отсутствуют средние и/или проксимальные части конечности вместе с соответствующими суставами. Может быть двухсторонней или односторонней. Иногда в процесс вовлекаются все конечности, как нижние, так и верхние. Полная фокомелия – голень и бедро отсутствуют, сформированная стопа прикрепляется к туловищу. Дистальная фокомелия – голень отсутствует, стопа прикрепляется к бедру. Проксимальная фокомелия – бедро отсутствует, голень со стопой прикрепляются к туловищу.
- Перомелия – разновидность фокомелии, при которой наблюдается отсутствие части конечности в сочетании с недоразвитием ее дистального отдела (стопы). Полная перомелия – нога отсутствует, в месте ее прикрепления располагается кожный выступ или рудиментарный палец. Неполная – бедро отсутствует или недоразвито, конечность также заканчивается кожным выступом или рудиментарным пальцем.
Кроме того, различают отсутствие (аплазию) малоберцовой или большеберцовой кости, отсутствие фаланг (афалангию), отсутствие пальцев (адактилию), наличие одного пальца на стопе (монодактилию), а также типичную и атипичную формы расщепления стопы из-за отсутствия или недоразвития ее средних отделов.
Пороки, которые возникают вследствие недостаточной дифференцировки:
Сиреномелия – слияние нижних конечностей. Может наблюдаться слияние только мягких тканей либо слияние как мягких тканей, так и некоторых трубчатых костей. Нередко сочетается с отсутствием или недоразвитием костей таза и конечностей.
При сиреномелии возможно как отсутствие стоп, так и наличие одной или двух стоп (чаще рудиментарных). Обычно наблюдается одновременное недоразвитие прямой кишки, заднего прохода, мочевой системы, внутренних и наружных половых органов.
Кроме того, в группу пороков, обусловленных недостаточной дифференцировкой, включают синостозы (сращения костей), врожденный вывих бедра, врожденную косолапость, артрогрипоз и некоторые другие аномалии.
Пороки вследствие увеличения количества: увеличение количества нижних конечностей – полимелия, удвоение стопы – диплоподия.
Пороки вследствие недостаточного роста – гипоплазии различных костей нижних конечностей.
Пороки вследствие избыточного роста – гигантизм, возникающий при одностороннем увеличении развитой конечности.
Врожденные перетяжки – тканевые тяжи, возникающие в различных местах конечности и зачастую нарушающие ее функцию.
Составляет 1,2% от общего количества врожденных деформаций скелета. Часто сочетается с другими аномалиями, в том числе аплазией малоберцовой кости и отсутствием надколенника. Проявляются хромотой. Степень нарушения функции конечности зависит от величины укорочения и тяжести порока развития.
При поражении диафиза смежные суставы, как правило, не изменены, их функция сохранена в полном объеме. При поражении дистальных отделов бедра обычно возникают контрактуры. Конечность ротирована, укорочена. Таз перекошен и опущен в сторону дефекта. Ягодичная складка сглажена или отсутствует. Мышцы ягодицы и бедра атрофированы, стопа в положении эквинуса.
Рентгенография бедренной кости свидетельствует об укорочении и недоразвитии сегмента.
Лечение хирургическое, направленное на восстановление длины конечности. В раннем возрасте выполняют операции для стимуляции ростковых зон. Начиная с 4-5 лет, осуществляют остеотомию в сочетании с наложением дистракционного аппарата.
Если укорочение настолько велико, что восстановление длины конечности не представляется возможным, необходима ампутация стопы, иногда – в сочетании с артродезом коленного сустава (для создания длинной функциональной культи).
При незначительном укорочении возможно использование специальной обуви и различных ортопедических аппаратов.