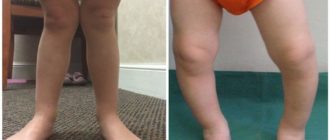
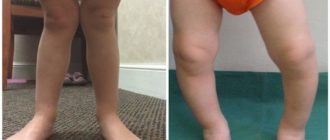
Болезнь Осгуда-Шляттера, чем опасна бугристость большеберцовой кости?
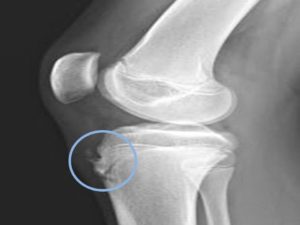
Заболеванием Осгуда-Шляттера называются патологические изменения в коленном суставе, которые сопровождаются деструкцией бугристости и ядра в большой берцовой кости.
Они спровоцированы постоянными микротравмами либо перегрузками данных структур (в частности при усиленном росте).
Такая болезнь обычно проходит в процессе взросления сама (по мере прекращения костного роста), но это не значит, что она не требует соответствующей терапии.
Что собой представляет
Болезнь Шляттера является асептическим повреждением ядра большой берцовой кости. Провоцирует его регулярное физическое напряжение в процессе интенсивного костного роста у подростка. Клинические проявления патологии – деструкция ткани кости и хряща. Без объективных факторов под надколенником формируется твердое на ощупь новообразование.
Формирование остеохондропатии бугристости большеберцовой кости обусловливается анатомическими особенностями человека.
Постоянная нагрузка (приседы, прыжки, выпады) заставляют в усиленном режиме работать четырехглавые мышцы бедер. Они растягивают сухожилие, связывающее надколенник и сам квадрицепс.
Области, в которых костные клетки интенсивно делятся, начинают отекать и воспаляться в микротрещинах, вследствие чего появляются боли.
Организм наращивает дополнительную ткань кости в целях восстановления целостности пораженного участка. Таким образом появляется болезненная шишка, являющаяся главным показателем рассматриваемого заболевания.
Причины
Главными факторами, которые провоцируют болезнь Осгуда-Шляттера, считаются:
- постоянный травматизм в структурах колена, формирующийся в период спортивных занятий;
- прямые повреждения в коленном суставе.
Регулярное напряжение в суставе существенно воздействует на сухожилия и ведет к сильному натяжению и разрывам. Вследствие этого колени болят и отекают, а в области бугристости большой берцовой кости нарушится кровоток.
Хронические воспаления неинфекционного происхождения в суставной сумке ведут к кровоизлияниям. Помимо того, у подростков все трубчатые кости имеют зоны роста в качестве непрочной ткани хряща.
Он быстро травмируется, изнашивается, а на бугристости большой берцовой кости отмечаются изменения некротического характера.
Иногда детский организм восполняет данный недостаток дополнительным ростом ткани, в этом участке образуется костное новообразование.
С высокой долей вероятности болезнь Осгуда-Шляттера способна проявиться:
- у подростков до 18-летнего возраста (в частности при интенсивных спортивных занятиях);
- у людей, которые профессионально занимаются спортом и перенесли какие-либо повреждения в коленном суставе.
Зачастую остеохондропатия бугристости в большеберцовой кости наблюдают у подростков, занимающихся спортом, сопряженным с постоянной перегрузкой, рывками, резким изменением направления движения и прыжками.
К факторам риска относят:
- Травматизм. Нередко патология проявляется после несильного повреждения.
- Возрастные показатели. Заболевание появляется в основном в подростковом возрасте с 11 до 14 лет. Болезнь Осгуда-Шляттера во взрослом возрасте проявляется остаточными явлениями — бугорками под коленом.
- Половая принадлежность. Болезнь чаще отмечается у мальчиков.
- Спорт. Патология в 5 раз чаще наблюдается у тех, кто активно занимается спортом.
Симптомы
Выраженность симптомов, если обнаружена травма Шляттера, у пациентов различна. Изначально у потерпевшего возникают жалобы на болевые ощущения в области колен.
В основном они проявляются после физического напряжения, однако также возникают и в спокойном состоянии.
Вероятность того, что дискомфорт вызван изменениями, которые характерны для заболевания Осгуда-Шляттера, повышается когда в анамнезе пациента были повреждения коленного сустава.
По прошествии времени боли начнут нарастать. В суставе образуется вызванная отечностью припухлость. Больному станет труднее осуществлять обычные движения и упражнения. Помимо того, во время болезни коленного сустава появляются такие признаки:
- напряжение в близлежащих мышцах (в частности бедра);
- постоянная отечность внизу либо вверху коленного сустава, которая появляется в утреннее время и после физической нагрузки;
- появляющийся в период перегрузки стреляющий острый дискомфорт внизу сустава колена.
Невзирая на наличие болезненных ощущений и отечности, которая характерна для воспаления в тканях, общее состояние не изменится. Кожный покров над суставом не покраснеет, температурные показатели будут в пределах нормы.
В процессе пальпации колена чувствуется сглаженность контуров большой берцовой кости. Сустав будет иметь плотноэластическую консистенцию, а сквозь отекшие ткани прощупывается твердое новообразование (шишка).
Болезнь Осгуда-Шляттера имеет хроническое протекание. В некоторых случаях она может протекать волнами либо сопровождаться обострениями. Продолжительность патологического процесса в основном не превышает 2 лет, а на момент окончания костного роста (приблизительно к 18 годам) симптоматика исчезнет.
Диагностика
Выявить Шляттера болезнь возможно, внимательно изучив жалобы пациента и его анамнез (присутствие прошлых повреждений коленного сустава, уровень физической активности). Чтобы уточнить диагноз, назначают такие методы диагностики:
- рентгенография (в 2 проекциях);
- УЗ-исследование;
- КТ и МРТ;
- денситометрия.
Отталкиваясь от рентгенографии, специалист способен установить сложность патологии и присвоить определяющую тяжесть болезни группу:
- Первая. Возрастная оссификация апофиза большой берцовой кости;
- Вторая. Замедленная возрастная оссификация апофиза большой берцовой кости;
- Третья. Наличие костного новообразования.
Проведение рентгенографии считается ключевой составляющей обследования, а другие методы будут вспомогательными (их назначают при надобности). Помимо того, больному рекомендовано провести определенные клинические анализы крови в целях исключения инфекционного происхождения болезни коленного сустава:
- общий;
- на С-реактивный белок;
- ПЦР-диагностика.
В целом обнаружить заболевание не составляет труда. Если присутствуют свойственные признаки и есть факторы риска, врач установит диагноз после осмотра подростка.
Лечение
Раньше бытовало мнение, что болезнь Осгуда-Шляттера в подростковом возрасте проходит сама и необходимость в терапии отсутствует. Но подобное отношение к рассматриваемому заболеванию чревато возникновением различных неблагоприятных последствий. Чтобы знать, как лечится болезнь, необходимо узнать рекомендации профильных специалистов.
После диагностики врач дате оценку степени тяжести патологии и составляет терапевтическую схему. Во многих ситуациях при заболевании Шляттера лечение ограничивается лишь консервативными методами. Когда же болезнь имеет осложнения, то проводится оперативное вмешательство.
Медикаментозная терапия
Болезнь Шляттера в суставе колена нуждается в применении пациентом различных антивоспалительных препаратов. Наиболее популярными медикаментозными средствами считаются:
- Анестетики. Характеризуются антивоспалительным и отвлекающим эффектами, помогают ослабить болезненный дискомфорт.
- НПВС. Нестероидные антивоспалительные препараты (Анальгин, Диклофенка, Ибупрофен) характеризуются высоким противовоспалительным действием.
- Миорелаксанты (Мидокалм).
- Препараты кальция и витамин Д. Помогают укрепить опорно-двигательную систему и обеспечивают организм полезными минералами.
Физиопроцедуры
Схема подобного лечения болезни варьируется от показаний рентгенографии для каждой группы пациентов:
- Первая. Проводят магнитотерапию и УВЧ.
- Вторая. Назначают магнитотерапию и электрофорез с медикаментозными растворами лидокаина, кальция хлорида и никотиновой кислоты.
- Третья. Проводят электрофорез с гиалуронидазой либо калием йодидом, в дальнейшем назначают магнитотерапию и электрофорез с кальцием хлоридом и никотиновой кислотой.
Подобные физиопроцедуры могут быть дополнены прочими манипуляциями:
- компрессы с парафином;
- аппликации с озокеритом и целебными грязями;
- ударно-волновая терапия.
ЛФК
Лечебные гимнастические упражнения в процессе рассматриваемой болезни коленного сустава осуществляют для конкретной цели: посредством гимнастических упражнений необходимо растянуть квадрицепс и повысить эластичность в сухожилии.
Благодаря этому удастся уменьшить интенсивность нагрузок на участок крепления сухожилия к кости и предотвратить возникновение нового разрыва и повреждения.
Помимо этого, пациенту рекомендовано осуществлять определенный тренинг, который помогает стабилизировать состояние сустава целиком.
Массаж
Основным назначением данной процедуры станет уменьшение болезненных ощущений, улучшение лимфо- и кровотока в поврежденном участке, ускорение реабилитационного периода.
До манипуляции оптимально принять душ либо провести специальные гимнастические упражнения. Это даст возможность разогреть мышечный скелет, приготовить сустав к активным действиям. Возможно обойтись без подготовки – умелые и плавные действия специалиста помогут приготовить обрабатываемый участок не хуже прочих методик.
С начальной стадии рассматриваемой болезни коленного сустава проделывается дренажный массаж, изначально поглаживаются, разминаются и растираются бедренные и икроножные мышцы, колено.
Затем массируется зона наибольшей концентрации болевых ощущений через поглаживания, а в дальнейшем — проводятся растирания основанием ладони, пальцами.
Когда болезненный дискомфорт стихнет, допустимо аккуратно разминать сустав пальцами, чередуя с поглаживаниями.
Крайне важно осуществлять контроль самочувствия пациента при процедуре во избежание боли. Массаж оптимально проводить в комплексе с физиотерапией. Длительность манипуляции составляет четверть часа.
Оперативное лечение
При сложных формах остеохондропатии в коленном суставе, которая сопровождается образованием в бугристости большой берцовой кости костного новообразования, консервативные способы бывают нерезультативными. Поводом для операции станут определенные факторы:
- отсутствие эффективности прочих консервативных методов;
- длительное и прогрессирующее протекание патологического процесса;
- деструкция костных элементов от подлежащего апофиза;
- возрастные показатели более 14 лет.
Решение об осуществлении операции во всех случаях принимает врач, отталкиваясь от его потенциальных неблагоприятных последствий. Когда процедура неизбежна, то специалист обязан разработать план манипуляции. Основные задачи: наименьший травматизм и наибольший эффект.
Для лечения сложных проявлений болезни Осгуда-Шляттера проводятся следующие разновидности хирургического вмешательства:
- стимуляция бугристости по методу Beck либо Pease;
- установка трансплантатов, чтобы стимулировать остеорепарацию;
- перемещение мест крепления некоторых элементов апофиза;
- расширенная декортикация.
Выбор типа операции осуществляется в индивидуальном порядке для всех больных и варьируется от возрастных показателей и клинических признаков патологии.
В постоперационном периоде пациенту назначают курс лекарственного лечения и физиотерапевтические процедуры, которые направлены на ускорение регенерации тканей кости. В течение 4 недель больной носит стягивающую повязку либо бандаж.
По прошествии 15 суток после процедуры отмечается снижение болезненных ощущений. Реабилитационный курс по окончании операции преимущественно продолжается 4 месяца, а возвращение к активным спортивным занятиям допустимо спустя 6 месяцев после манипуляции.
Осложнения
Болезнь Шляттера нечасто провоцирует формирование неблагоприятных последствий. В определенных ситуациях в колене остается небольшая припухлость либо болевые ощущения хронического характера. Обычно они появляются после физического напряжения и лечится при помощи НПВС и физиопроцедур.
По окончании проведенной терапии в голени иногда остается костное новообразование. В основном оно не оказывает влияния на функциональность конечности и не доставляет неудобств в быту либо в процессе тренировки.
В период сложного протекания остеохондропатии в коленном суставе новообразование способно вызвать деформирование надколенника.
У пациента формируется остеоартроз, а во время попыток встать на колено ощущается хронический дискомфорт. У части больных при таких изменениях дискомфорт формируется лишь в процессе смены климатических условий.
Болезнь у взрослого изредка напоминает о себе изменениями остаточного характера — бугорками под коленной чашечкой.
В более сложных ситуациях болезнь Шляттера ведет к значительной деструкции кости, которую нельзя остановить посредством консервативных способов. В подобном случае появляется необходимость осуществления оперативного вмешательства, нацеленное на устранение поврежденной деструкцией области колена. «Омертвевшие» участки в сложившейся ситуации заменяют трансплантатами.
Профилактические меры
Чтобы предотвратить болезнь Шляттера, нужно соблюдать определенные рекомендации:
- Уменьшить напряжение на колено.
- Вовремя осуществлять обследование и проводить соответствующую терапию повреждений.
- Обеспечить надлежащее питание ребенка и чередовать тренировки с отдыхом.
- При появлении первоначальных проявлений патологического процесса в колене требуется без промедлений обратиться к профильному специалисту.
Нужно помнить, что профилактические меры, своевременный визит к врачу, раннее выявление болезни и следование всем врачебным предписаниям станут залогом здоровья суставов и организма в целом.
Преимущественно, прогноз патологии положительный, однако у большинства костное новообразование под коленной чашечкой останется на всю жизнь.
Заболевание Осгуда-Шляттера считается полностью излечимым патологическим процессом, который зачастую формируется в подростковом возрасте. При возникновении первоначальной симптоматики рекомендовано обращаться к ортопеду.
Он даст оценку тяжести изменений в суставе колена, отталкиваясь от данных рентгенографии, и подберет соответствующую консервативную терапию.
Во многих случаях недуг пройдет сам по себе, а физиотерапия и лекарственное лечение устранят негативную симптоматику и вероятные осложнения.
Болезнь Шляттера (болезнь Осгуда-Шляттера, остеохондропатия бугристости большеберцовой кости)
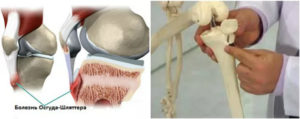
Болезнь Шляттера характеризуется постепенным малосимптомным началом. Пациенты, как правило, не связывают возникновение заболевания с травмой колена.
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
- отек и болезненность в области бугристости большеберцовой кости, чуть ниже коленной чашечки;
- боли в коленях, которые усиливаются после физической активности особенно при такой как бег, прыжки и подъем по лестнице — и уменьшаются в покое;
- напряженность окружающих мышц, особенно мышц бедра (четырехглавой мышцы).
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной.
Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях.
Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
При осмотре колена отмечается его отечность, сглаживающая контуры бугристости большеберцовой кости. Пальпация в области бугристости выявляет локальную болезненность и отечность, имеющую плотноэлатичную консистенцию. Сквозь припухлость пальпируется твердый выступ.
Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
Осложнения болезни Осгуда-Шлаттера встречаются редко. Они могут включать хроническую боль или локальную припухлость, которая хорошо поддается лечению холодными компрессами и приему противовоспалительных препапатов.
Нередко, даже после того, как симптомы исчезли, может остаться костная шишка на голени в области припухлости.
Эта шишка может сохраняться в той или иной степени на протяжении всей жизни ребенка, но это обычно не нарушает функцию колена.
При запущенном состоянии болезни в пораженной конечности может развиться мышечная гипотрофия, что приведет и будет проявляться через незначительные ограничения в движениях коленного сустава.
Хоть многие врачи и утверждают, что болезнь Шляттера может самостоятельно пройти по истечении определенного промежутка времени, однако практика показывает совершенно обратное (за редкими исключениями). Потому в случае, если ребенок жалуется на постоянную боль в коленном суставе или у него появилась небольшая припухлость колена — необходимо незамедлительно обратиться к врачу.
Лечение заболевания
Обычно болезнь Осгуда-Шлаттера излечивается самостоятельно, и симптомы исчезают после завершения роста костей. Если же симптоматика выраженная, то назначается лечение.
Консервативное лечение
Пациенты, имеющие болезнь Шляттера, обычно проходят амбулаторное консервативное лечение у хирурга, травматолога или ортопеда. В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженного коленного сустава. В тяжелых случаях возможно наложение фиксирующей повязки на сустав.
В основе медикаментозного лечения болезни Шляттера лежат противовоспалительные и обезболивающие препараты.
Широко применяют также физиотерапевтические методы: грязелечение, магнитотерапию, УВЧ, ударно-волновую терапию, парафинолечение, массаж нижней конечности. Для восстановления разрушенных участков большеберцовой кости проводят электрофорез с кальцием.
Занятия лечебной физкультурой включают комплекс упражнений, направленных на растягивание подколенных сухожилий и четырехглавой мышцы бедра. Их результатом является снижение натяжения связки надколенника, крепящейся к большеберцовой кости. Для стабилизации коленного сустава в лечебный комплекс включают также упражнения, усиливающие мышцы бедра.
После курса лечения болезни Шляттера необходимо ограничение нагрузок на коленный сустав. Пациенту следует избегать прыжков, бега, стояния на коленях, приседаний. Занятия травматичными видами спорта лучше сменить на более щадящие, например, плаванье в бассейне.
Хирургическое лечение
При выраженной деструкции костной ткани в области головки большеберцовой кости возможно хирургическое лечение болезни Шляттера. Операция заключается в удалении костных разрастаний, некротических очагов и подшивании костного трансплантата, фиксирующего бугристость большеберцовой кости, что позволяет достигнуть срастания отрывного перелома и полного восстановления функции коленного сустава.
После операции обязательно проводится курс физиотерапии и медикаментозного лечения. Заниматься спортом можно только через полгода после проведенной операции.
Диагностика заболевания
Диагностирование болезни Осгуда-Шляттера проводится врачом — специалистом (ортопедом). Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
- Подробное описание симптомов у ребенка.
- Связь симптомов с физическими нагрузками.
- Информация о наличии медицинских проблем в прошлом (особенно перенесенные травмы).
- Информация о медицинских проблемах в семье.
- Все лекарственные препараты и пищевые добавки, которые принимает ребенок.
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения. Кроме того, будет оценен объем движений в колене и бедре.
Чтобы поставить точный диагноз необходимо провести рентгенологическое исследование суставов пораженной конечности, при котором чаще всего выявляется некоторое увеличесние области бугристости большой берцовой кости и отделение от нее апофиза (отростка кости).
Рентгенологическое исследование так же позволяет определить стадию развития данного заболевания.
Для получения более полной информации врач может назначить и такие методы диагностики, как компьютерная термография, магнитно-резонансная томография и ультрасонография. Применяют также денситометрию, позволяющее получить данные о структуре костной ткани.
Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита).
Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования.
В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава. Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров. Возможно постепенное рассасывание смещенных ядер.
Но чаще происходит их слияние с основной частью ядра окостенения с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости.
Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
Цены
- 05 Сен 2018 В Израиле спасли попавшую под машину девочку В Израиле спасли двухлетнюю девочку, серьезно пострадавшую в ДТП. Малышка с тяжелыми повреждениями легких неделю была подключена к аппарату искусственно…
- 07 мая 2018 Пересадка выращенной в лаборатории кости Проведена уникальная операция по пересадке, выращенной в лаборатории кости. Врачи получили возможность проводить трансплантации без рисков отторжения, с…
- 13 Июл 2017 Израильскими учеными разработан абсолютно новый способ терапии остеопороза Команда ученых — медиков из Иерусалимского университета в Израиле сделала очередное открытие. В следствие тщательных исследований остеопороза, ими было …
- 13 Июл 2017 Denosumab (Деносумаб) при лечении рака костей В далеком 1818 году Купер и Траверс выявили трудно преодолимую болезнь, и отнесли ее к группе сарком — наиболее часто встречаемой в типологии рака костн…
- 13 Июл 2017До сих пор все процедуры по удлинению ног включали в себя использование аппаратов Илизарова, который фиксирует конечность снаружи. И только недавно в Из…
- 16 мая 2018 Уникальная операция избавила пациента от горба Подросток, страдающий от искривления позвоночника, был успешно прооперирован нейрохирургами клиники Ихилов. Благодаря сложнейшему хирургическому вмешате…
- 18 Окт 2017 Врачи отделили голову от позвоночника, спасая 9-летнюю девочку В течение 12 часов команда медиков больниц Бейлинсон и Шнайдер боролась за жизнь 9-летней Тары Аамар, выполняя операцию беспрецедентной сложности. В мир…
- 13 Июл 2017 Дистанционное регулирование имплантатов при лечении сколиоза В Израиле будут введены новые стандарты спинальной хирургии. Это станет возможным благодаря инновационным имплантатам для эндопротезирования, которые ре…
- 13 Июл 2017На базе детской израильской больницы Дана-Дуэк (Тель-Авив) создан новый реабилитационный центр, решающий разносторонние задачи в отрасли детской и подро…
- 13 Июл 2017 Миниатюрные кардиомониторы можно ставить и малышам Разные мониторы и датчики часто используются в медицине. До сих пор их установка была возможна для взрослых пациентов. Они помогали правильно определить…
Все новости медицины Израиля (4 голоса, в среднем: 5 из 5)
Болезнь Осгуда Шляттера
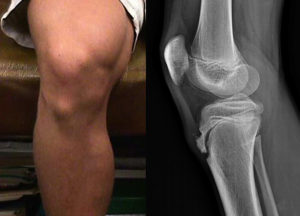
Болезнь Шляттера – это одна из самых часто встречаемых остеохондропатий. Заболевание также можно встретить под названием болезнь Осгуда-Шляттера, остеохондропатия или апофизит бугристости большеберцовой кости.
Патология характеризируется образованием шишки на передней поверхности голени непосредственно под коленом (место прикрепления связки надколенника к бугорку большеберцовой кости) и наличием боли, которая возникает при движениях.
Общей симптоматики недуг не имеет. Как правило, характеризируется доброкачественным течением и самостоятельным регрессом, но иногда могут наблюдаться последствия болезни в виде фрагментации бугра большеберцовой кости и отрыва сухожилия надколенника.
Причины и факторы риска
Остеохондропатии – это целая группа заболеваний опорно-двигательного аппарата, в основе которых находится асептический некроз губчатого вещества кости, протекающий хронически и вызывающий осложнения в виде микропереломов.
Остеохондропатии развиваются вследствие расстройств местного кровообращения, которые могут возникать из-за различных причин – обменных нарушений, травматических воздействий, врожденных особенностей.
Одним из самых распространенных видов такого нарушения является болезнь Шляттера коленного сустава.
Остеохондропатия бугристости большеберцовой кости впервые была описана Осгудом в 1903 г., а чуть позже Шляттером. Непосредственной причины развития апофизита на сегодняшний день не установлено, но известно о значимых факторах риска развития этого недуга.
Высокому риску болезни Шляттера подвержены подростки, которые профессионально занимаются спортом
Встречается патология вовсе не редко, поражает преимущественно мальчиков возрастом 13-15 лет, которые активно занимаются спортом. Девочки страдают немного реже, но в связи с активным вовлечением в спорт и представительниц женского пола, заболеваемость начинает выравниваться по гендерному критерию.
У девочек пик болезни Шляттера приходится на возраст 11-14 лет. Взрослые практически не болеют остеохондропатией Осгуда-Шляттера, у них могут только наблюдаться остаточные явления в виде шишки под коленным суставом. Более подробно о заболевании Шляттера у подростков можно узнать из этой статьи.
В большинстве случаев одновременно поражаются обе ноги, но течение болезни может иметь и односторонний характер.
Факторы риска развития болезни Шляттера:
- Возраст. В группе риска, как уже было сказано, пребывают дети и подростки от 11 до 15 лет.
- Пол. Намного чаще недуг фиксируют у мальчиков, нежели у девочек.
- Физическая активность. В группе риска находятся дети, которые ведут активный образ жизни, имеют крепкое телосложение и занимаются спортом. Особенно подвержены остеохондропатии подростки, которые занимаются футболом, волейболом, баскетболом, спортивной гимнастикой и танцами, фигурным катанием, балетом.
Дебютирует заболевание без видимых на то причин или, чаще всего, после перенесенной травмы (даже незначительной) или физической перегрузки.
В чем суть заболевания
В основе развития остеохондропатии данной локализации находится несоответствие интенсивности кровотока и быстроты роста костной ткани в области апофиза большеберцовой кости, которое возникает в возрасте 8-16 лет.
Дело в том, что апофиз имеет отдельные кровеносные сосуды, которые должны обеспечивать данный участок кислородом и всеми необходимыми веществами.
Это очень важная функция, так как именно за счет апофиза происходит рост кости в длину.
Во время интенсивного роста ребенка увеличение массы костной ткани происходит очень быстро, а кровеносные сосуды не могут вырастать такими быстрыми темпами.
В результате часть кости в области большеберцовой бугристости испытывает кислородное голодание и дефицит прочих необходимых для нормального развития веществ.
Кость становится очень хрупкой и уязвимой к различного рода негативным влияниям, например, к микротравмам.
Если в этот период организм испытывает физические перегрузки (занятия спортом), из-за постоянного микротравмирования в области сухожилия надколенника развивается асептический тип воспаления в толще большеберцовой бугристости, ее некроз и фрагментация с возможным отрывом связки и нарушения функции коленного сустава.
Заболевание имеет хроническое и длительное течение (до 2-х лет). Как правило, характеризируется доброкачественностью и самостоятельно разрешается без каких-либо последствий.
Условно выделяют 4 стадии течения патологического процесса:
- Ишемии и некроза костной ткани.
- Реваскуляризации (врастания новых кровеносных сосудов в поврежденную кость).
- Восстановления целостности большеберцовой бугристости.
- Стадия закрытия апофиза и прекращение болезни (как правило, полностью наступает к 21-23 годам).
Симптомы и степени
А еще советуем почитать:Лечение перелома надколенника
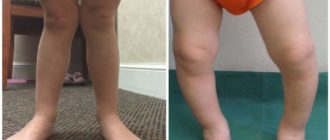
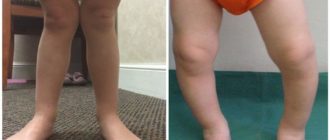
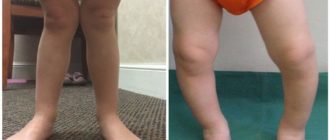
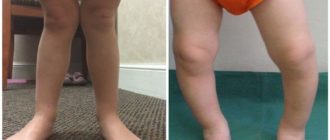
Основным признаком болезни Шляттера является специфическое новообразование в области большеберцовой бугристости в виде плотной и неподвижной шишки непосредственно под коленной чашечкой. Кожа над образованием не изменена, нет признаков воспаления (покраснения, гипертермии). В некоторых случаях может наблюдаться небольшой отек и болезненность при надавливании.
Второй признак – боль. Болевой синдром отличается различной интенсивностью, возникает, как правило, во время двигательной активности и после физических нагрузок. В покое боль проходит.
Функция коленного сустава не нарушена, если нет осложнений. Также выявляют напряжение четырехглавой мышцы бедра и болезненность в ней.
Выделяют 3 степени клинического течения болезни:
- первая – внешние признаки патологии минимальны или вовсе отсутствуют (еще нет шишки), но наблюдается боль;
- вторая – появляются характерные внешние признаки недуга в виде бугра под коленом, боль становится интенсивнее;
- третья – патологический процесс приобретает хронический характер, сопровождается постоянным чувством дискомфорта, болью и внешними признаками остеохондропатии.
На фото коленного сустава пациента с болезнью Осгуда-Шляттера хорошо заметна специфическая шишка – основной симптом патологии
Методы диагностики
В случае типичного течения патологии и наличия характерных внешних признаков остеохондропатии диагностика не составляет трудностей. Для этого специалист должен только провести осмотр пациента и выяснить характерных жалобы и факторы риска недуга.
Для подтверждения диагноза применяется рентгенография. На снимках выявляют увеличение большеберцовой бугристости в размерах, ее неоднородную структуру. В случае фрагментации на снимках заметно отхождение фрагмента кости с видимой зоной перелома. В тяжелых для диагностики случаях прибегают к магнитно-резонансной и компьютерной томографии.
Рентгеновский снимок пациента с болезнью Осгуда-Шляттера
Еще одним ценным диагностическим методом является УЗИ. При этом врач ультразвуковой диагностики может увидеть увеличение размера бугристости и ее неоднородную эхоструктуру, увеличенных размеров собственную связку надколенника.
Дифференциальную диагностику следует проводить с инфрапателлярным бурситом, хрящевой или костной опухолью, остеомиелитом, хандромаляцией надколенника. Последняя патология особенно часто маскируется под болезнь Осгуда-Шляттера у подростков-девочек, поэтому ниже приведены критерии, которые позволят отличить эти два состояния.
Как лечить болезнь Шляттера
Лечение болезни Шляттера необходимо далеко не всегда. Если патология не сопровождается нарушением качества жизни пациента, протекает бессимптомно, то терапия не назначается.
В случаях, когда недуг сопровождается хронической болью, или присутствуют осложнения, нужно комплексное лечение. Как правило, оно состоит из консервативных мероприятий.
Операция назначается только при неэффективности консервативного лечения или в случае фрагментации бугристости большеберцовой кости.
Консервативное лечение
Обязательным условием успешного лечения заболевания является щадящий режим. Во время терапии нужно полностью исключить все занятия спортом. Чтобы максимально обеспечить покой поврежденному участку, специалисты рекомендуют пользоваться специальными ортопедическими бандажами и фиксаторами, которые обеспечат защиту и поддержку больному колену.
Пателлярный бандаж – отличный помощник для пациентов с болезнью Шляттера
Медикаментозная терапия назначается только короткими курсами с целью купировать болевой синдром и улучшить обменные процессы, активировать кровообращение в пораженной части кости. Применяют анальгетики и нестероидные противовоспалительные средства, витамины группы В, Е, D, препараты кальция, антигипоксанты, дезагреганты.
В обязательном порядке назначается физиотерапия. Пациенты хорошо реагируют на такие процедуры, как УВЧ, магнитотерапия, лазеролечение, фонофорез, электрофорез, ударно-волновая терапия, грязевые и парафиновые аппликации.
В домашних условиях можно выполнять специальные упражнения ЛФК. Только обучить лечебной гимнастике и подобрать упражнения должен специалист. Отличный результат отмечен и после курсов лечебного, общеукрепляющего и спортивного массажа. Лечение народными средствами должно применяться только в комплексе и после консультации с лечащим врачом.
Уже после первого курса консервативной терапии состояние пациента значительно улучшается, полностью исчезает или существенно уменьшается боль, улучшается качество жизни.
Как правило, длительность лечебного курса составляет 3-6 месяцев, но иногда положительный результат можно наблюдать и спустя 9-12 месяцев.
Если за это время нет никаких улучшений или болезнь, наоборот, прогрессирует, прибегают к оперативному вмешательству.
Хирургическое лечение
Лечить болезнь Осгуда-Шляттера хирургическим путем нужно в таких случаях:
- заболевание длится более 2-х лет;
- неэффективность консервативного лечения на протяжении 9-12 месяцев;
- формирование осложнений – фрагментация бугристости или отрыва сухожилия надколенника;
- возраст пациента более 18 лет на момент установления диагноза.
Сама по себе операция технически считается несложной, но реабилитация бывает достаточно длительной. От полноты восстановительного лечения зависит успех оперативного вмешательства и дальнейшая функция сустава.
Болезнь Шляттера является достаточно распространенным недугом опорно-двигательного аппарата, который поражает в основном детей и подростков. Заболевание характеризируется доброкачественным течением и практически стопроцентным выздоровлением. Главное – вовремя выявить болезнь и начать лечение в случае необходимости.
Остеохондропатия бугристости большеберцовой кости: симптомы, варианты лечения
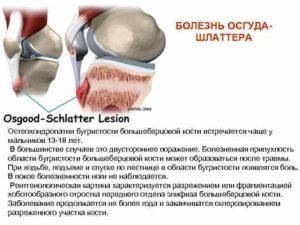
Кости являются важной частью опорно-двигательного аппарата и создают каркас всего тела. При повреждении костей и суставов человек не может нормально передвигаться и ухаживать за собой, а также он рискует стать инвалидом. Именно поэтому при первых признаках заболевания костей необходимо сразу обратиться к врачу.
Остеохондропатия бугристости большеберцовой кости является серьезной патологией, при которой проявляется неинфекционное воспаление и некроз костей. Бугристость, как правило, находится в верхней ее части, поэтому во время болезни человек испытывает боль в коленном суставе.
В этой статье подробнее поговорим о патологии, узнаем почему она появляется и как ее лечить.
Что это такое?
Остеохондропатия бугристости большеберцовой кости по-другому называется болезнь Осгуда-Шлаттера. Часто она встречается в раннем возрасте, в период интенсивного роста ребенка.
В этот момент увеличение массы костной ткани происходит достаточно быстро, а кровеносные сосуды не могут развиваться такими быстрыми темпами.
Поэтому часть кости испытывает дефицит необходимых для нормального развития веществ и кислородное голодание, а костная ткань становится очень хрупкой и легко травмируется.
При физических перегрузках в раннем возрасте и постоянном микротравмировании в области надколенного сухожилия развивается воспаление внутри большеберцовой бугристости и ее некроз. Возможен отрыв связки и нарушение функции коленного сустава. Чаще всего патология встречается у детей, занимающихся спортом, но также она может проявиться и из-за бытовых травм.
Замечено, что мальчики страдают от остеохондропатии бугристости большеберцовой кости чаще, чем девочки. Как правило, одновременно поражаются обе ноги, но не исключено и течение болезни в одностороннем характере.
Почему появляется заболевание?
Специалисты выделяют ряд причин, причастных к проявлению патологии:
- Гормональные сбои.
- Генетическая предрасположенность.
- Нарушение обмена веществ (плохо усваивается кальций и витамины).
- Отсутствие взаимодействий костной ткани с сосудами.
- Изменения тока крови.
- Частое возникновение микротравм.
- Позвоночник и конечности находятся в неестественном положении длительное время (бывает чаще всего у спортсменов).
Считается, что основными факторами, ведущими к возникновению заболевания являются постоянные физические нагрузки, при которых происходят микротравмы кости и травмы колена (переломы, вывихи).
К группам риска относят детей, занимающихся спортом с большой нагрузкой на ноги, в особенности мальчиков в возрасте от 11 до 15 лет. К видам спорта, которые увеличивают риск возникновения болезни Осгуда-Шлаттера относят: футбол, хоккей, волейбол, баскетбол, балет, фигурное катание, спортивную гимнастику.
Примерно 15-20% подростков, занимающихся активной физической деятельностью, страдают от данной патологии. У непрофессиональных спортсменов эта цифра гораздо ниже — всего 3-5%.
Диагностика остеохондропатии бугристости большеберцовой кости
При обычном течении и наличии характерных признаков заболевание легко диагностируется. Для этого врач должен только провести осмотр больного и выяснить факторы риска и характерных жалобы.
Для подтверждения диагноза используют рентгенографию. На снимках можно увидеть неоднородную структуру и увеличение большеберцовой бугристости в размерах. В случае фрагментации на снимках заметно отхождение фрагмента костной ткани с видимой зоной перелома.
Если рентгенография не помогла поставить диагноз, прибегают к компьютерной или магнитно-резонансной томографии. В некоторых случаях требуется УЗИ, а также общий и биохимический анализы крови. Последний применяется для исключения других видов заболеваний: зачастую бугристость путают с ревматоидным артритом.
Лечение остеохондропатии бугристости большеберцовой кости
Патология лечится при помощи комплексной терапии. В первую очередь больному обеспечивают неподвижность пораженного участка и запрещают создавать нагрузку на ногу. Рекомендуется использование фиксирующих повязок и ортезов. В случаях тяжелого течения заболевания накладывают гипс, чтобы полностью ограничить движение костной ткани.
Также в курс лечения входят физиотерапия и медикаментозные средства, а после снятия боли и воспаления может быть назначена лечебная физкультура или массажные процедуры. В запущенных случаях применяют хирургическое вмешательство.
При остеохондропатии бугристости большеберцовой кости (МКБ-10 — M92.5) используют нестероидные противовоспалительные препараты. Они устраняют боль и снимают воспаления. В качестве дополнительного лечения применяют УВЧ, электрофорез, магнитотерапию, компрессы с озокеритом и парафином.
Лечебная физкультура заключается в упражнениях для укрепления мышц голени и бедра. Это предупреждает разрушение и помогает снять нагрузку с коленного сустава. А лечебный массаж улучшает кровообращение пораженной области.
Операция
Лечение при помощи хирургического вмешательства применяется в следующих случаях:
- остеохондропатия бугристости большеберцовой кости правого или левого колена длится более двух лет;
- консервативное лечение длительное время (9-12 месяцев) не приносит необходимого эффекта;
- появление осложнений – отрыва сухожилия надколенника или фрагментации бугристости;
- в момент постановки диагноза возраст больного старше 18 лет.
Сама по себе операция технически считается несложной, но период восстановления бывает достаточно долгим. От эффективности реабилитационного лечения зависит дальнейшая функция сустава и успех от операции.
Не рекомендуется применение во время лечения остеохондропатии бугристости большеберцовой кости средств народной медицины. Такие лекарства не смогут глубоко проникнуть и достичь костной ткани.
В связи с этим народная терапия не принесет необходимого эффекта.
По желанию можно принимать лечебные ванны или использовать примочки с травами, а также согревающие компрессы, но только после консультации с врачом.
Прогноз
При вовремя начатой терапии прогноз лечения остеохондропатии благоприятный: кость быстро восстанавливается. В будущем возможны такие последствия, как появление внешне заметной шишки на колене, возникновение болезненных ощущений при смене погоды в области поражения. Дети, которые перенесли остеохондропатию бугристости, во взрослой жизни более подвержены суставным заболеваниям.
Если же не заниматься лечением, сустав начинает постепенно разрушаться, что неизбежно ведет к остеоартрозу. Патология сопровождается постоянными болями в колене, а заканчивается инвалидностью.
Профилактика
Чтобы избежать серьезных осложнений, необходимо соблюдать определенные профилактические меры:
- избегать слишком интенсивных тренировок;
- не допускать перенапряжения пораженной ноги;
- один раз в год проходить осмотр ортопеда, что поможет вовремя обнаружить патологию;
- для укрепления мышц ног необходимо каждый день делать лечебную гимнастику;
- при получении травмы колена в обязательном порядке обращаться к врачу;
- для того чтобы не нагружать колено еще сильнее, следует избегать лишнего веса, поэтому больной должен правильно питаться.
Заключение
Заболевание считается достаточно распространенным недугом опорно-двигательного аппарата, который встречается в основном у подростков и детей. Оно характеризуется практически стопроцентным выздоровлением и доброкачественным течением. Важно вовремя выявить патологию и начать терапию в случае ее необходимости.
Чтобы не столкнуться с болезнью Осгуда-Шляттера, родителям следует контролировать физические нагрузки своего ребенка, которые должны соответствовать его возрасту и физической подготовке.