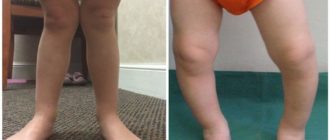
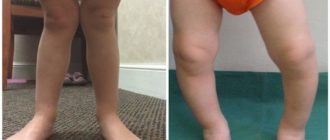
Вальгусная деформация тазобедренных суставов у детей: виды и способы лечения

Вальгусная деформация тазобедренных суставов встречается крайне редко и чаще всего это заболевание обнаруживают у детей при плановом обследовании у ортопеда, проведя дополнительно рентгенологическое исследование. У мальчиков и у девочек одинаково. У 1/3 больных этот врожденный дефект двусторонний.
Причины возникновения вальгуса бедра
Причиной возникновения считают частичное поражение боковой части эпифизарного хряща под головкой, а также повреждения апофиза большого вертела. Вальгусная деформация шейки бедренной кости (coxa valga) часто возникает в процессе роста ребенка вследствие нелеченой дисплазии тазобедренных суставов.
При рождении ребенка головка с шейкой бедренной кости находятся в физиологическом вальгусе и развернуты назад, постепенно во время роста ребенка, в результате физиологической торсии (разворота), соотношения меняются, и у взрослого человека шеечно-диафизарный угол в среднем составляет 127 °, а угол антеверсии — 8- 10 °. При вышеуказанных нарушениях в эпифизарных хрящах в процессе роста ребенка это физиологический процесс нарушается, что и обусловливает возникновение coxa valga.
Кроме этого, вальгусная деформация бывает «симптоматической»:
- при преобладании мышц-аддукторов (приводящих) бедра;
- при болезни Литтля;
- после полиомиелита;
- при прогрессирующей мышечной дистрофии;
- а также при опухолях и экзостозах, которые нарушают нормальный рост эпифизарного хряща.
Очень редко вальгусные деформации происходят после рахита, неправильного лечения перелома шейки бедренной кости и нелеченой дисплазии тазобедренного сустава.
Основным в диагностике coxa valga является рентгенологическое обследование, которое обязательно проводят при внутренней ротации (повороте) конечности, поскольку боковая ротация бедра на рентгенограмме всегда увеличивает угол вальгусного отклонения шейки.
Клиника
Клинически вальгусная деформация может себя не проявлять при двустороннем поражении, то есть нет никаких симптомов. В то время как одностороннее поражение может стать причиной функционального удлинения конечности, в результате чего нарушается походка, хромота на одну ногу.
Вальгус шейки бедра клинически трудно обнаружить, поскольку функция тазобедренного сустава сохранена.
Как правило, у людей с незначительной вальгусной деформацией проводят консервативное лечение.
Послерахитичиские деформации с ростом ребенка самокорректируются, что также наблюдается при правильном лечении детей по поводу дисплазии тазобедренных суставов, когда хорошо центрированная (зафиксирована) головка в вертлюжной впадине.
Читать также: Косточка на ноге: к какому врачу обратиться за помощью?
Также консервативно лечат детей при coxa valga, возникшей при поражении ростковых хрящей. Поскольку процесс имеет длительное течение, комплексное лечение проводят курсами.
Варусная деформация шейки бедренной кости (coxa vara)
coxa varaПод названием «coxa vara» понимают деформацию проксимального конца бедренной кости, когда шеечно-диафизарный угол уменьшен, иногда к прямому, с одновременным укорочением шейки.
Варусная деформации проксимального конца бедренной кости у детей и подростков составляет 5-9% от всех заболеваний тазобедренного сустава.
Варусные деформации шейки бедренной кости бывают врожденными и приобретенными.
Диагностика
Рентгенологически при рождении ребенка не видно хрящевых вертлюгов и головок бедренных костей. Только через 5-6 месяцев появляется вторичная оссификация ядер окостенения головок. В процессе роста ребенка эти ядра все больше оссификуются и шейка бедренной кости растет в длину. Этот процесс взаимосвязан с эпифизарной хрящом вертелов, которые также постепенно оссификуются.
Между пятым и восьмым годами жизни полностью формируется проксимальный конец бедренной кости. Шейково-диафизарный угол, который при рождении составляет 150°, становится меньше и равен 142°. Также ретроверсия шейки вследствие торсии во время роста переходит в антеверсии (расположение к переду). Эти физиологические изменения проходят медленно, до окончания роста человека.
Виды вальгусной деформации бедра
Врожденные расстройства оссификации шейки бедренной кости обусловлены неправильным расположением эпифизарного (суставного) хряща, в то время как в норме он расположен более горизонтально и перпендикулярно относительно оси шейки и направления ее нагрузки. Это вызывает варусную деформацию шейки и ее замедленный рост в длину.
Иногда врожденная варусная деформация шейки может сочетаться:
- с гипоплазией (недоразвитием) бедренной кости;
- с недостатком проксимального конца бедренной кости;
- с множественной эпифизарной дисплазией.
Третья группа может иметь приобретенную форму варусной деформации шейки:
- посттравматическую в раннем возрасте;
- вследствие перенесенного рахита;
- сочетаться с болезнью Пертеса;
- после врожденного вывиха бедренной кости или дисплазии тазобедренного сустава.
Читать также: Степени вальгусной деформации стоп
Есть еще группа больных с изолированной варусной деформацией шейки, у которых нет сочетания врожденных пороков, травм или нарушения метаболизма, которые бы объясняли недостаточность в шейке или нарушения в росте хряща.
У этих больных не видно укорочение конечности при рождении, поэтому диагноз ставят только тогда, когда увеличивается вес тела ребенка и уменьшается выносливость шейки. Это случается чаще тогда, когда ребенок начинает ходить.
Существует еще несколько классификаций варусной деформации шейки бедренной кости. Например, рентгенологически различают четыре вида деформаций:
- врожденную изолированную варусной деформации (coxa vara congenita);
- детскую деформацию (coxa vara infantilis);
- юношескую деформацию (coxa vara adolescentium);
- симптоматическую деформацию (coxa vara sumpomatica).
(coxa vara congenita) без каких-либо сочетаний с другими болезнями скелета сегодня признана всеми. Она случается чрезвычайно редко и ее обнаруживают сразу при рождении, так как видно укорочение бедра и высокое стояние большого вертела. Иногда в таких случаях можно заподозрить врожденный вывих бедра, поэтому дополнительными обследованиями уточняют диагноз.
При осмотре обнаруживают укорочение нижней конечности за счет бедра. Большой вертел пальпируется выше противоположного. Бедро опорное, поскольку головка бедренной кости находится в вертлюжной впадине.
Когда ребенок начинает ходить, появляется хромота. Затем можно выявить положительный симптом Тренделенбурга. В одно-двухлетнего ребенка рентгенологически выявляют типичные признаки врожденной варусной деформации шейки бедренной кости, которая согнута вниз до прямого угла и несколько короче.
Эпифизарный хрящ расположен почти вертикально, а головка бедренной кости иногда бывает увеличенной, развернутой и наклоненной вниз, но находится в вертельной впадине. Вертельная впадина бывает мелкой и плоской, когда шеечно-диафизарный угол меньше 110°. Когда этот угол исправляют до 140° и более, тогда впадина развивается нормально.
Большой вертел находится выше уровня шейки и несколько наклонен медиально, а его размер увеличивается в процессе прогрессирования деформации шейки.
Читать также: Hallux Valgus что это такое?
Инфантильная варусная деформация шейки бедренной кости (coxa vara infantilis) у детей возникает в трёх — пятилетнем возрасте. Родители обращаются к врачу в связи с тем, что ребенок начал хромать на ногу и перекашивается при ходьбе, хотя боли в ноге не испытывает. Из анамнеза преимущественно известно, что ребенок родился нормальным и нога до этого была здоровой.
Помните!
Своевременное обращение к врачу-ортопеду для установки диагноза и начала лечения значительно сокращают сроки восстановления. Лечение проводится консервативное, в очень редких случаях назначается проведение хирургической операции. Если не лечить, у человека со временем будет “утиная походка” с перекатыванием с одной стороны на другую, что влияет на снижение трудоспособности и усталость. Поэтому лечение надо начинать с детского возраста.
Деформация шейки бедра — Все о массаже..
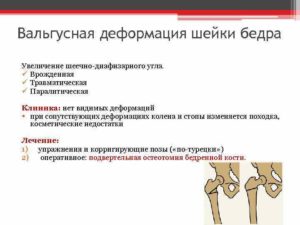
Деформация шейки бедра, а также возникновение деформаций бедра вообще, имеет в основе различные причины. Часть деформаций происходит от изменений в области тазобедренного сустава и шейки бедра. Деформации в области метафиза и диафиза бедра могут быть врожденными, рахитическими, воспалительными, могут быть связаны с травмой и различными опухолями.
Симптомы деформации шейки бедра
Деформация шейки бедра чаще развивается в раннем детском возрасте, нередко является следствием перенесенного рахита, может зависеть от врожденных и диспластических изменений в костной системе, реже связана с травмой.
Искривление шейки бедра характеризуется уменьшением угла между диафизом и шейкой бедра (до прямого или даже острого) и называется coxa vara. На основе анатомических изменений возникают функциональные расстройства, проявляющиеся раскачиванием корпуса при ходьбе, ограничением отведения бедра, хромотой в результате укорочения ноги.
Раскачивание корпуса при ходьбе в момент нагрузки на больную ногу зависит от функциональной недостаточности средней и малой ягодичных мышц в связи со смещением бедра вверх.
Для удержания таза в горизонтальном положении больной вынужден наклонить корпус в сторону больной ноги. Таким образом, формируется так называемая утиная походка.
Нередко отмечаются жалобы на нарастающую слабость нижней конечности, быструю утомляемость, болевые ощущения при ходьбе и стоянии.
Деформацией, имеющей связь с предыдущей, являются Х-образные ноги. Развитие этой деформации связано с неравномерной нагрузкой на мыщелки бедра и неравномерным их ростом: разрастание внутреннего мыщелка постепенно приводит к образованию вальгусного искривления коленного сустава. Клинически эта деформация проявляется тем, что бедро и голень образуют в коленном суставе угол, открытый наружу.
У ребенка, имеющего подобную деформацию, коленные суставы плотно соприкасаются, в то время как стопы находятся на большом расстоянии одна от другой. При стремлении сблизить стопы коленные суставы заходят один за другой.
Подобная деформация коленных суставов нередко сопровождается вальгусной установкой стоп (отклонением пяточных костей кнаружи).
Данная деформация может в связи с прогрессирующим развитием плоскостопия повести к болевым ощущениям.
В основе другой деформации голеней и коленных суставов О-образного искривления ног — наиболее часто лежит рахит.
Дугообразное искривление костей голени выпуклостью наружу развивается в процессе вертикальной нагрузки под влиянием тяги мышц при размягчении костей рахитическим процессом.
Искривление голени усиливается под влиянием тяги трехглавой мышцы голени, действующей по направлению хорды образующей дуги.
Порочное положение костей закрепляется в процессе их асимметричного роста. Заболевание проявляется утиной походкой, поясничным лордозом, положительным симптомом Тренделенбурга, ограничением отведения и ротации в тазобедренном суставе, однако в отличие от врожденного вывиха бедра головка его вальгусной деформации прощупывается в скарповском треугольнике.
Причины деформации шейки бедра
Причины вальгусной деформации шейки бедра разнообразные. Выделяют врожденную, детскую или дистрофическую, юношескую, травматическую и рахитическую деформации.
Кроме того вальгусное искривление шейки бедра наблюдается при системных заболеваниях: фиброзной остеодисплазии, патологической ломкости костей, дисхондроплазии.
Деформация может быть следствием оперативных вмешательств в области шейки бедра или каких-либо патологических состояний кости в этой области (последствия остеомиелита, туберкулеза, субкапитательной остеохондропатии).
Врожденная вальгусная деформация шейки бедра чаще бывает двусторонней, и тогда заболевание выявляется с началом ходьбы ребенка по характерной утиной походке, что нередко наводит на мысль о врожденном вывихе бедра.
К тому же при осмотре отмечается ограничение разведения ног и высокое стояние больших вертелов. Рентгенологическое исследование дает возможность диагностировать заболевание.
Нередко деформация шейки бедра сочетается с другими врожденными дефектами: укорочением конечности, нарушением формы других суставов.
Детская вирусная деформация шейки бедра чаще бывает односторонняя и связана с дистрофическими процессами в результате нарушения трофики и сопровождается перестройкой костной ткани по типу асептического некроза.
Заболевание начинается в возрасте 3-5 лет, под влиянием нагрузки деформация шейки бедра прогрессирует. Клинически заболевание проявляется хромотой, болями, особенно после длительной ходьбы, бега. Пораженная конечность может быть короче и тоньше, отведение бедра ограничено.
Большой вертел расположен выше линии Розера-Нелатона, отмечается положительный симптом Тренделенбурга.
Иными словами клинические проявления во многом тождественны врожденному вывиху бедра. Однако будут отсутствовать такие симптомы, свойственные вывиху, как смещаемость бедра по продольной оси (симптом Дюпюитрена), симптом неисчезающего пульса при давлении на бедренную артерию в скарповском треугольнике.
Диагностика деформации шейки бедра
Постановка диагноза в подавляющем большинстве случаев не вызывает каких-либо трудностей у травматолога или любого другого специалиста. Для того, чтобы уточнить положение окончания бедренной кости и исключить вероятные костные повреждения, необходимо провести исследование рентгенологического типа. При этом оно обязательно должно быть в двух проекциях.
В том же случае, если диагноз будет вызывать сомнения, проводится МРТ всего описываемого сустава.
Лечение деформации шейки бедра
Коррекция такой деформации эффективна вначале их формирования (на 1-2-м году жизни). Общее для большинства ортопедических деформаций принцип комплексной терапии имеет силу и для данной группы деформаций нижних конечностей. Применение лечебной физкультуры и массажа сочетается с ортопедическим лечением (назначением специальных шин, ношение специальных аппаратов).
Лечение оперативное
Проводится в двух направлениях: терапия причин деформации и хирургическое (самой деформации). На основе случаев обнаружения болезни отмечается, что вальгусная деформация шейки бедра появляется у больного с рождения. Есть редкие случаи, когда деформация возникает при травматической или паралитической этиологии.
Перед началом операции требуется распланировать предстоящую операцию. Узнать, какие методы и конструкции можно применить в данном случае. Таким образом, перед хирургом встают следующие вопросы:
- Одновременное или этапное устранение деформации шейки бедра.
- Корректировка длины конечности.
- Удаление старых процессов в том случае, если операции подобного типа проводились.
- Проектировка и установка эндопротеза.
Существует более 100 методов лечения вальгусной деформации шейки бедра:
- Экзостэкомия (удаление части головки кости);
- Восстановление связок;
- Замена на имплант;
В том случае, когда шейка бедра заменяется на имплант, перед операцией проводится местная или общая анестезия. После этого хирургом проводится небольшой разрез.
Далее хирург удаляет шейку бедра и устанавливает эндопротез, который в идеале повторяет ее форму. Протез облегчает движение, помогает исправить походку, улучшить качество жизни, избавиться от болевого синдрома.
Существует множество видов протезов, которые подбираются с учетом конкретного случая заболевания.
Профилактика деформации шейки бедра
В целях профилактики вывиха в области бедра рекомендуется внимательно следить за безопасностью в повседневной жизни и в процессе занятий спортом.
При этом возникает необходимость в:
- тренировке различных групп мышц, рациональном получении физических нагрузок;
- применении исключительно удобной одежды и обуви для предотвращения падений;
- использование на всем протяжении занятий спортом профессиональных средств протекции. Речь идет, как минимум, о наколенниках и набедренных фиксаторах;
- отказе от каких-либо поездок в гололед, обращении внимания на скользкие и мокрые поверхности.
Для того, чтобы полностью восстановить тазобедренный сустав после вывиха, потребуется, если нет каких-либо осложнений, от 2 до 3 месяцев.
Этот период может удлиняться исключительно в том случае, если имеются сопутствующие переломы.
Так, врач может настоять на том, чтобы осуществлялось не долгосрочное вытяжение скелетного типа с дальнейшими комплексами упражнений. Осуществляется это при помощи прибора беспрерывного не активного движения.
Самостоятельное перемещение с использованием костылей оказывается возможным исключительно при отсутствии любой боли. До того момента, когда исчезает хромота, рекомендуется прибегать и к дополнительным вспомогательным средствам для осуществления перемещений, допустим к трости.
После этого рекомендуется применять общеукрепляющие препараты, которые будут воздействовать на структуру костной ткани. Важно также осуществлять определенные упражнения, список которых должен быть составлен специалистом.
Регулярность их осуществления будет залогом выздоровления. Кроме того, необходимо максимально бережно относиться к поврежденной области бедра, потому что теперь именно она является одной из самых слабых точек организма.
Помня обо всех правилах профилактики и лечения, более чем возможно быстро и навсегда избавиться от любых последствий вывиха бедра с сохранением при этом оптимального ритма и тонуса жизни.
Вальгусная деформация бедра у ребенка: причины, симптомы и лечение
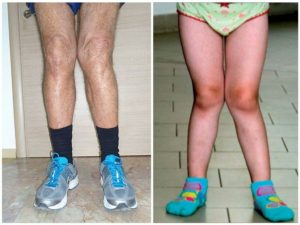
Деформация бедренных костей встречается намного реже, чем искривление прочих отделов нижних конечностей. Обычно вальгусная деформация бедра диагностируется уже в раннем детском возрасте, в основном бывает врожденной.
У взрослых заболевание тоже может иметь место, развиваясь с одной стороны и только по ряду серьезных причин. Вызывает отклонение бедер наружу, ноги как бы образуют крест, становятся похожими на букву Х.
Причины развития заболевания
Порой при рассматривании ножек ребенка родители отмечают разную их длину, асимметрию складок в области тазобедренного сустава (ТБС) и ягодиц. В таком случае нужно срочно обратиться к ортопеду, ведь предпосылкой для проблемы может стать вальгусная деформация шейки бедра или других его отделов.
Намного чаще причиной становится дисплазия ТБС или их недоразвитие, что намного проще корректируется. Но проведение полной диагностики для исключения вальгуса обязательно.
Деформация бедер у мальчиков и девочек встречается с равной частотой. У трети больных детей дефект двусторонний, у остальных — односторонний. Причиной болезни чаще всего становится нарушение внутриутробного развития плода.
Если на организм действуют тератогенные факторы, процесс становления опорно-двигательного аппарата меняется, возникают различные патологии.
Например, у таких детей бывает недоразвитым проксимальный конец бедренной кости или наблюдается общая гипоплазия.
Родильные дефекты появляются в родах, могут спровоцировать вальгусную деформацию. Применение щипцов или иных акушерских приспособлений способно вызвать грубое искривление ТБС. Нередко патология выявляется у детей с ДЦП.
Прочими, более редкими причинами деформации бедра у детей и взрослых могут стать:
- опухолевые заболевания;
- рахит в тяжелой форме;
- болезнь Пертеса;
- туберкулез костей;
- остеомиелит;
- дистрофия мышц на фоне паралича, долгого пребывания в гипсе;
- травма ноги;
- неправильное лечение перелома шейки бедра;
- наличие плоско-вальгусной деформации голени, стопы, колена.
Обычно при деформации по вальгусному типу имеет место частичное поражение боковой части хряща (эпифиза) под головкой бедра. Встречаются разные типы повреждений большого вертела бедра. В некоторых случаях при интенсивном росте у ребенка-подростка деформация возникает на фоне нелеченной дисплазии тазобедренного сустава.
Виды деформаций бедра
Патология подразделяется по времени появления на врожденную и приобретенную формы. Врожденная вальгусная деформация чаще всего сочетается и с иными типами нарушений, которые связаны со сбоями остеогенеза или с аномалиями расположения бедренной кости.
Приобретенные формы деформаций по вальгусному типу возникают по мере роста ребенка, подростка или во взрослом возрасте. При проведении диагностики следует отличать вальгусное искривление бедра от варусного. В последнем случае ноги ребенка напоминают букву О. Очень часто вальгусная деформация комбинируется с изменениями шеечно-диафизарного угла, с нарушением формы коленей и голеностопов.
По расположению вальгусная деформация бедренной кости бывает односторонней и двусторонней. По сложности протекающих процессов и тяжести симптоматики врачи подразделяют заболевание на три степени:
- Первая. Мышцы и связки не затронуты, головка бедра фиксируется в вертлужной впадине, присутствуют начальные отклонения шеечно-диафизарного угла.
- Вторая. Деформация значительная, что вызывает нарушение формы суставной капсулы, смещение костей.
- Третья. Искривление костей и суставных поверхностей ТБС тяжелое, разница в длине ног велика, часто присутствует серьезное недоразвитие таза.
Симптомы заболевания
Если у ребенка грудного возраста поражены оба сустава, выявить деформацию зоны ТБС без специальных методов исследования почти невозможно. Пока малыш не начал ходить, родители обычно не замечают проблем.
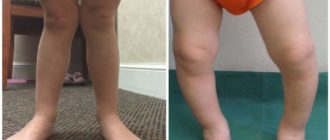
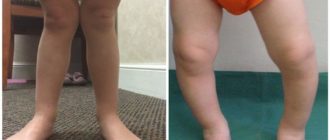
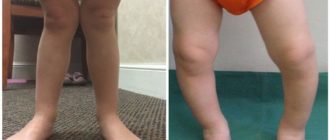
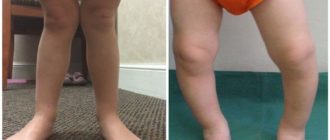
Только односторонняя деформация бывает заметной в первые месяцы жизни при внимательном рассмотрении ножек. Одна конечность у ребенка удлиняется, вторая укорачивается. Больная ножка как бы разворачивается медиально (наружу), что хорошо заметно во время сна.
Складки на ягодицах тоже разные, прослеживается их асимметрия.
При проведении простейших физикальных тестов дома можно обнаружить следующее:
- ноги трудно развести в стороны под прямым углом;
- при сопоставлении коленных чашечек вместе они не совпадают, зачастую такая же проблема есть в области лодыжек;
- при разведении ножек слышится щелчок в бедре с одной или двух сторон.
У детей, которые уже умеют ходить, нарушения более заметны. Быстрая ходьба, бег затруднены, ребенок хромает на одну ногу. Если причиной патологии стала дисплазия ТБС либо вальгус сочетается с ней, к симптомам присоединяются следующие:
- соскальзывание — характерно для врожденной формы деформации, проявляется громким щелчком при движении сустава, что означает выход головки из вертлужной впадины;
- сильное ограничение подвижности тазобедренного сустава в сочетании со слабостью мышц ног;
- утиная походка — характерна для запущенных стадий вальгусной деформации с одной стороны тела, обычно появляется если ребенок длительно не получает лечения;
- боль, отек, покраснение — возникают при регулярных нагрузках на ТБС, такие симптомы присущи детям старшего возраста.
Методы диагностики
Нормальное положение нижних конечностей у ребенка означает возможность провести ровную линию от стоп до бедра при сведенных ногах. Если колени сдвинуты, а лодыжки разведены больше нормы, имеется вальгусное искривление. Обычно оно касается стоп, голеней, реже охватывает колени и бедра, но последний вариант — самый опасный и грозит инвалидностью.
При выявлении любых отклонений следует обратиться к ортопеду. Если на плановом приеме в 1 месяц проблем не было обнаружено, доктор заметит их на втором обследовании — в годовалом возрасте.
Для уточнения формы и стадии заболевания назначается рентгенография или КТ. В норме шеечно-диафизарный угол составляет около 127 градусов, угол антеверсии бедра — 8 – 10 градусов. У детей с вальгусной деформацией указанные показатели меняются.
Эпифизарный хрящ меняет форму, головка бедра может быть увеличенной, впадина способна мельчать и уплощаться. В ряде случаев впадина развивается без изменений, но вертел находится выше шейки и медиально наклонен.
Все указанные нарушения хорошо видны на рентгеновском снимке.
В качестве мер диагностики назначаются такие исследования:
- УЗИ тазобедренного сустава — абсолютно безопасное обследование, обычно заменяет рентгенографию у детей до 3-месячного возраста (до этого срока рентген неэффективен из-за обилия хрящевой ткани, которая будет плохо видна);
- МРТ или КТ — чаще рекомендуются перед проведением операции, в сложных случаях вальгусной деформации ноги;
- артроскопия — инвазивный метод исследования, почти всегда сочетается с параллельным проведением хирургического лечения ТБС.
Способы лечения
Лечение вальгусной деформации ТБС чаще оперативное, но при нерезко выраженных отклонениях применяется консервативный подход. Более щадящие методы предпочтительнее, ведь ножки малыша растут и развиваются, а операция может нарушить ряд естественных процессов. Без лечения к возрасту 5 лет разница в длине ног может составить до 4 – 8 см.
Консервативное лечение сочетает ортопедические меры и применение медикаментов, ЛФК, физиопроцедур. Сразу после выявления проблемы начинают делать специальную гимнастику.
Цель ЛФК — устранение и предотвращение контрактур ТБС. Занятия включают осторожные пассивные движения ногами в зоне бедра и колена — сгибания, разгибания, разведения, вращения.
ЛФК поначалу делают до 10 раз в сутки по 15 – 20 упражнений за один подход.
Важно ежедневно по 2 – 3 раза проводить легкий массаж спины, ягодиц, задней стороны бедер. Процедура улучшит микроциркуляцию крови, предотвратит дистрофию мышц. Обязательно подбирается один из ортопедических методов лечения (или несколько, применяемых последовательно):
- Широкое пеленание. Простынку сворачивают в несколько раз, укладывают между ног, чтобы суставы принимали нужное положение.
- Аппарат Гневковского. Это специальные манжетки для пояса и бедер, обычно используются если вальгусная деформация сочетается с вывихом бедра.
- Подушка Фрейка. Распорки, заменяющие подушку между ножек, обычно назначаются, когда вальгус развился на фоне дисплазии тазобедренного сустава.
- Стремена Павлика. Показаны при дисплазии в сочетании с вальгусом, представляют собой мягкий бандаж с ремешками.
- Гипсование. Применяется в самых тяжелых случаях заболевания. Гипс накладывается для полной иммобилизации сустава, чаще это требуется после травм ноги.
Длительность ортопедического лечения может составлять 3 – 12 месяцев, что позволит вернуть ножкам физиологически правильное положение, а головка бедренной кости будет точно входить в вертлужную впадину. Каждые 1,5 – 2 месяца проводят повторную рентгенографию для контроля состояния ТБС.
Для нормализации шеечно-диафизарного угла могут назначаться следующие мероприятия:
- Диета. Используется в любом возрасте, включает потребление нужных организму ребенку продуктов, удовлетворение потребности в кальции, фосфоре, витамине Д, железе и т. д.
- Обезболивание. Применяется только по показаниям, обычно в более старшем возрасте ребенка и у взрослых. Назначаются нестероидные противовоспалительные средства коротким курсом.
- Нормализация кальциевого обмена и профилактика остеопороза. С этой целью в курс терапии включаются препараты витамина Д и кальция – Глюконат кальция, Кальций Д3 Никомед.
- Физиотерапия. Помогает восстановить нормальное кровообращение в суставе. Применяются теплолечение, магнитотерапия, электрофорез, озокерит, ванночки.
Хирургическое лечение показано в серьезных случаях, раньше годовалого возраста его выполняют редко. Обычно производится остеотомия, которая направлена на увеличение шеечно-диафизарного угла и восстановление формы тазобедренного сустава.
После операции обязательно носят ортопедическую обувь, делают массаж и ЛФК длительными курсами. В дальнейшем ребенку будут полезны плавание, занятия на специальных тренажерах, гимнастика, ходьба на лыжах, прогулки, лазание по канату и веревочной лестнице.
Профилактика заболевания
Предотвратить врожденные формы вальгуса бедра у детей сложно, поскольку их точные причины (нарушение эмбриогенеза, генные мутации) рассчитать невозможно. Беременной матери важно вести здоровый образ жизни, правильно питаться, принимать витамины и кальций (по назначению врача). Нужно исключать инфекционные заболевания, незамедлительно лечить гинекологические и гормональные отклонения.
При наличии склонности к развитию вальгуса можно предпринять ряд действий, которые послужат профилактикой патологии. Практикуется широкое пеленание новорожденных, выполнение специальной гимнастики, направленной на укрепление суставов. При раннем начале лечения прогноз благоприятный, но в тяжелых случаях ребенку может понадобиться протезирование сустава.
Вальгусная деформация бедер у ребенка
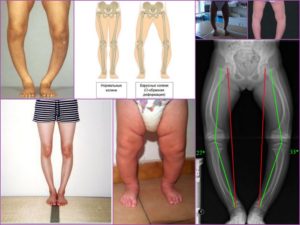
Преимущественно вальгусная деформация тазобедренных суставов у детей диагностируется во время планового медосмотра у ортопеда. Патологическое состояние встречается довольно редко.
Подвержены ему одинаково как мальчики, так и девочки. Спровоцировать недуг может ряд факторов, которые делят на врожденные и приобретенные.
Если не проводить своевременную терапию заболевания, появляются серьезные осложнения.
Почему развивается патологическое состояние?
Способствует появлению вальгусной деформации тазобедренных суставов у маленьких пациентов частичное поражение в боковой части эпифизарного хряща, расположенного над головкой кости. Часто развивается патология при жизни у детей из-за недолеченной дисплазии суставов. При родах у грудничка головка бедренной кости расположена в физиологическом вальгусе и повернута назад.
В процессе взросления соотношение изменяется. У взрослых людей шеечно-диафизарный угол преимущественно равен 120°. Угол антеверсии — приблизительно 10°. Если же наблюдаются нарушения, то у маленьких пациентов эти углы меняются, из-за чего развивается вальгусная деформация суставов бедра.
Кроме этого, влияют на развитие этого патологического состояния следующие факторы:
- детский церебральный паралич;
- перенесенный полиомиелит;
- дистрофия мышечной ткани;
- экзостоз;
- раковые заболевания.
Помимо этого, в исключительных ситуациях вальгусную деформацию провоцирует перелом шейки бедра со смещением и рахит.
Какие симптомы наблюдаются?
Если патология развивается с одной стороны, то у ребенка появляется хромота.
Преимущественно, когда у ребенка диагностируют двустороннее поражение суставов бедра, патология никак себя не проявляет.
Если же наблюдается одностороннее нарушение, то чаще всего конечность с этой стороны удлиняется, вследствие чего изменяется походка, маленький пациент начинает хромать на одну ногу.
Патологическое состояние трудно обнаружить, так как функция тазобедренного сустава сохраняется.
При помощи рентгенологического исследования удается обнаружить заболевание, когда ребенку исполняется год. При этом бедренная кость согнута и создает прямой угол.
Эпифизарный хрящ локализуется практически вертикально, а головка кости может быть увеличена, однако располагается она в вертикальной впадине. Если шеечно-диафизарный угол менее 110°, то впадина плоская и мелкая. Если же он достигает 130°, впадина развивается обычным образом.
Вертел располагается выше шейки и имеет медиальный наклон. В процессе же развития вальгусной деформации он увеличивается.
Диагностика вальгусной деформации бедер у детей
Когда у родителей появляются подозрения на то, что у ребенка развивается вальгусная деформация шейки бедра, важно незамедлительно обратиться в медицинское учреждение. В первую очередь ортопед проводит визуальный осмотр.
Затем маленького пациента отправляют на рентгенологическое исследование, во время которого обязательно делают внутренний поворот конечности.
Кроме этого, иногда требуется ультразвуковое исследование суставов и компьютерная или магнитно-резонансная томография.
Как проводится лечение?
Справиться с проблемой поможет ортопедическая обувь.
Консервативная терапия, которая предполагает вытяжение или создание неподвижности суставу бедра, является неэффективной при вальгусной деформации.
Прибегают к помощи единственного метода консервативного лечения, который заключается в ношении ортопедической обуви. С помощью ее удается не допустить появления деформации дистальных отделов ног.
Благодаря стельке, которую вкладывают в обувь, получается выровнять длину нижних конечностей и компенсировать укорочение пораженной ноги.
Хирургия в борьбе с патологическим состоянием
Поэтому пациентам, страдающим вальгусной деформацией тазобедренного сустава, прописывают оперативное вмешательство. Вид его напрямую связан с величиной деформации, тяжестью течения болезни и возрастной категорией больного.
Если угол искривления бедра составляет 50°, то операцию не назначают. Достаточно постоянного контроля над пациентом и проведения рентгенологического обследования раз в 6 месяцев.
К хирургическому вмешательству при таком искривлении прибегают в тех ситуациях, когда деформация активно прогрессирует.
Прямыми показаниями к проведению хирургии выступают:
- увеличение угла более 60° градусов;
- снижение силы средней ягодичной мышцы;
- сильное ухудшение ходьбы.
Противопоказанием же служит отсутствие нежелательных симптомов и прогрессирования, если угол искривления составляет 60 градусов.
Оперативным путем можно полностью устранить дефект.
Что же касается возраста пациента, то операцию редко проводят детям, которым еще не исполнилось 2-х лет. Обусловлено это тем, что в этот период деформация бедренных костей и суставов наблюдается не сильно ярко.
Однако хирургическое вмешательство в более раннем возрасте имеет существенный плюс, который заключается в возможности полностью ремоделировать пораженную костную ткань. Благодаря операции удается избавиться от вальгусного искривления бедра, уменьшить сдвиг сустава.
Помимо этого, после проведения операции выравнивается длина ног.
Профилактические мероприятия
Чтобы не допустить появления вальгусной деформации тазобедренного сустава у детей, родителям важно не заставлять грудничков ходить раньше, чем им исполнится 8 месяцев. Кроме этого, доктора рекомендуют следить за активностью ребенка, отдать его на спортивные секции, плавание.
Нелишними будут и профилактические массажные процедуры, которые требуется проводить раз в год. Контролировать следует и рацион, в котором должно быть достаточное количество пищи, содержащей витамины и микроэлементы. Кроме этого, витаминно-минеральные комплексы можно приобретать в аптечных сетях.
Медики рекомендуют давать их детям в осенне-весенний период, когда часто наблюдается авитаминоз.
Деформация бедренной кости по вальгусному и варусному типу: почему возникает деформация бедра, как её можно лечить у ребенка и взрослого человека
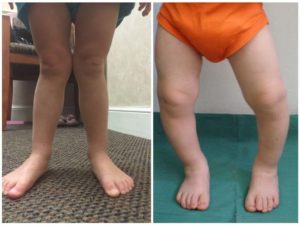
У большинства пациентов деформация бедренной кости связана с изменениями в структуре её шейки. Только у 10 % пациентов выявляется деформация головки бедренной кости. В основном в эту группу входят больные после перелома шейки бедра при неправильном срастании костной ткани.
Первичные изменения начинаются с укорочения шейки и утолщения его участка в области диафизарного узла сочленения с вертлужной впадиной тазовой кости.
ось шейки и центральный диафиз при этом подвергаются несущественной деформации, усугубляющейся в дальнейшем за счет сокращения определённых бедренных мышц. При варусной деформации укорочение происходит по внутренней поверхности.
При вальгусной деформации искривление проходит с поражением наружных мышц.
Примерно в 70 % случаев для подобного заболевания опорно-двигательного аппарата предпосылки формируются на этапе внутриутробного развития малыша. И только у 25 % пациентов деформация бедренной кости связана с дистрофическими поражениями хрящевой и костной ткани.
Обычно первые признаки в этом случае появляются в преклонном возрасте, в климактерическом периоде на фоне развития остеопороза. Травматическая природа искривления бедра присутствует только у 5 % пациентов с клинически диагностированными случаями.
Это связано с тем, что в последнее время при переломах шейки бедра активно используются оперативные способы восстановления целостности тканей. Это позволяет обеспечивать полное восстановление без формирования различного рода дегенеративных деформаций.
В предлагаемом материале можно узнать подробнее о потенциальных причинах развития деформации бедренной кости у детей и взрослых. Также рассказано о том, какими методами мануальной терапии можно эффективно и безопасно проводить лечение с целью полного восстановления физиологического состояния бедренной кости.
Почему возникает деформация шеек бедра?
Первичная деформация бедра встречается только в виде врожденной патологии, которая может не проявляться до наступления зрелого возраста. Постепенная деформация шеек бедра является следствием влияния негативных факторов, таких как:
- ведение малоподвижного образа жизни;
- избыточная масса тела;
- курение и употребление алкогольных напитков;
- неправильная постановка стоп при ходьбе и беге;
- тяжелый физический труд с максимальной нагрузкой на тазобедренные суставы;
- переломы шейки бедра;
- ношение обуви на высоком каблуке.
Вторичная деформация шеек бедра всегда развивается на фоне других заболеваний нижних конечностей. Среди наиболее вероятных патологий можно отметить:
- деформирующий остеоартроз тазобедренных суставов (косартроз);
- деформирующий остеоартроз коленных суставов (гонартроз);
- искривление позвоночника в пояснично-крестцовом отделе;
- симфизит и расхождение лонных костей при беременности у женщин;
- неправильная постановка стопы в виде плоскостопия или косолапости;
- тендинит, тендовагинит, бурсит, рубцовые деформации мягких тканей нижней конечности.
Также стоит учитывать факторы риска. К ним относятся внутриутробные патологии развития костного скелета, рахит в раннем детском возрасте, остеопороз в среднем и преклонном возрасте, дефицит витамина D и кальция, эндокринные заболевания (гипертиреоз, сахарных диабет, гиперфункция надпочечников и т.д.).
Для успешного лечения деформации бедра требуется устранить все возможные причины и негативные факторы риска. Только в этом случае возможно получить положительный эффект.
Варусная деформация шейки бедренной кости (бедра)
Патология подразделяется на два вида: вальгусная и варусная деформация бедренной кости, в первом случае искривление происходит по Х-образному типу, во втором – по О-образному. Оба вида связаны с изменение угла, расположенного между головкой и диафизом бедренной кости.
В норме его параметр составляет интервал от 125 до 140 градусов. Увеличение этого значения до 145 – 160 градусов приводит к развитию О-образного искривления.
Уменьшение угла влечет за собой варусную деформацию шейки бедренной кости, при которой ротация нижней конечности будет резко ограничена.
Отведение ноги в сторону от тела при варусной деформации бедра затруднено и вызывает резкую болезненность в тазобедренном суставе. Поэтому зачастую первичный диагноз устанавливается неверно. Врач подозревает разрушение и деформацию головки бедренной кости и вертлужной впадины.
Для подтверждения диагноза деформирующего остеоартроза назначается рентгенографический снимок тазобедренного сустава в нескольких проекциях.
И в ходе этого лабораторного обследования выявляется варусная деформация шейки бедра, которая отчетливо видна на рентгенографических снимках в прямой и боковой проекциях.
В развитии искривления бедра можно выявить несколько стадий:
- легкая деформация с изменением угла наклона на 2-5 градусов не вызывает неприятных ощущений и не дает видимых клинических признаков;
- средняя степень характеризуется уже значительным искривлением и приводит к тому, что у пациента возникают проблемы с выполнением некоторых движений в тазобедренном суставе;
- тяжелая деформация приводит к укорочению конечности, полной блокировке ротационных и вращательных движений в проекции тазобедренного сустава.
У взрослых варусная деформация зачастую становится исходим асептического некроза головки бедренной кости. Также эта патология сопровождает мукополисахаридоз, рахит, туберкулез кости, хондроплазию и некоторые другие серьезные заболевания.
Вальгусная деформация шеек бедренных костей (бедра)
Часто диагностируется юношеская и врожденная вальгусная деформация бедренных костей, которая характеризуется быстрым прогрессирующим течением. При взгляде на пациента с подобным отклонением создается впечатление, что он сводит ноги в коленях и боится их разжать.
Х-образная вальгусная деформация шеек бедренных костей может стать следствием дисплазии тазобедренного сустава. При этом первые признаки искривления бедра появляются примерно в возрасте 3-5 лет. В последствии угол отклонения будет только увеличиваться за счет происходящих патогенных процессов в полости тазобедренного сустава.
Укорочение связок и сокращение мышечных волокон будут усиливать искривление и деформацию.
Врожденная деформации шейки бедренной кости у ребенка может быть обусловлена воздействием следующих тератогенных факторов:
- давление на растущую матку со стороны внутренних органов брюшной полости или при ношении тесной, сдавливающей одежды;
- недостаточность кровоснабжения матки и растущего плода;
- выраженная анемия у беременной женщины;
- нарушение процесса оссификации у плода;
- тазовое предлежание;
- перенесенные вирусные и бактериальные инфекции на поздних сроках вынашивания беременности;
- прием антибиотиков, противовирусных и некоторых других препаратов без контроля со стороны врача.
Врожденная вальгусная деформация бедра характеризуется сильным уплощением суставной поверхности вертлужной впадина и тотальным укорочением диафизального участка бедренной кости. При рентгенографическом исследовании видно смещение головки бедренной кости кпереди и вверх при искривлении шейки и укорочении костного участка. Фрагментация эпифиза может появляться в более позднем возрасте.
Первые клинические симптомы вальгусной деформации шейки бедра у детей проявляются при начале самостоятельной ходьбы. У малыша может быть выражена укороченность одной ножки, хромота, своеобразная походка.
Юношеский тип патологии заключается в том, что вальгусная деформация бедра начинает активного развиваться в подростковом возрасте. В 13 – 15 лет происходит гормональная перестройка организма.
При избыточном количестве продуцируемых половых гормонов может быть запущен патологический механизм эпифизеолиза (разрушение головки бедренной кости и её шейки).
При размягчении костной ткани под влиянием растущего веса тела подростка начинается вальгусная деформация с отклонением дистального конца бедренной кости.
В зоне риска находятся дети с ожирением и избыточной массой тела, ведущие сидячий, малоподвижный образ жизни, увлекающиеся углеводными продуктами. Необходимо таких подростков периодически показывать врачу ортопеду для своевременного выявления заболевания на ранней стадии его развития.
Симптомы, признаки и диагностика
Клинические симптомы вальгусной и варусной деформации бедренной кости сложно не заметить. Характерное отклонение верхней части ноги, хромота, специфическая постановка ног – это объективные признаки. существуют также субъективные ощущения, которые могут сигнализировать о подобном неблагополучии:
- тянущие, тупые боли в области тазобедренных суставов, возникают после любых физических нагрузок;
- хромота, подволакивание ноги и другие изменения походки;
- ощущение, что одна нога стала короче другой;
- дистрофия мышц бедра на стороне поражения;
- быстрое появление чувства усталости в мышцах ноги при ходьбе.
Диагностика всегда начинается с осмотра у врача ортопеда. Опытный доктор сможет поставить правильный предварительный диагноз уже в ходе осмотра. Затем для подтверждения или исключения диагноза назначается рентгенографический снимок тазобедренного сустава. При наличии характерных признаков диагноз подтверждается.
Как лечить деформацию бедренных костей?
Вальгусная деформация бедренных костей у ребенка прекрасно поддается консервативным способам коррекции. Но только на ранних стадиях можно полностью восстановить физиологическое состояние головки и шейки бедренной кости. Поэтому при появлении первых признаков неблагополучия следует обратиться за медицинской помощью.
Для лечения деформации головки бедренной кости могут применяться следующие методы мануальной терапии:
- кинезиотерапия и лечебная гимнастика направлены на то, чтобы укрепить мышцы нижних конечностей и за счет повышения их тонуса провести коррекцию положения головки кости во вертлужной впадине;
- массаж и остеопатия позволяют за счет физического внешнего воздействия проводить необходимую коррекцию;
- рефлексотерапия запускает процесс восстановления за счет использования скрытых резервов организма;
- физиопроцедуры, лазерное лечение, электромиостимуляция являются дополнительными методами терапии.
Любой курс коррекции разрабатывается индивидуально. перед тем, как лечить деформацию бедренной кости, необходимо проконсультироваться с опытным ортопедом.
В нашей клинике мануальной терапии каждый пациент имеет возможность получить профессиональную консультацию опытного ортопеда совершенно бесплатно. Для этого достаточно записаться на первый прием.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40