Узловая гиперплазия печени
- Характеристика
- Причины
- Диагностика
Узловая гиперплазия печени (фибро-нодуллярная гиперплазия) относится к опухолеподобным заболеваниям, а по частоте распространения занимает второе место после гемангиомы. Эта патология обычно встречается у молодых женщин.
Характеристика
Гистологический препарат опухоли
Образование чаще одиночное, локализуется в субкапсулярных отделах печени, но может располагаться на ножке. По морфологическому строению узловая гиперплазия — это своеобразная перестройка структуры паренхимы.
Узел состоит из гепатоцитов, элементов желчных протоков, Купферовских клеток, фиброзных перегородок, которые содержат тонкостенные артерии и желчные протоки. Таким образом, узел представлен нормальными элементами печеночной ткани, но отличием от нормальной ткани печени является нарушение долькового строения, проявляющееся, отсутствием портальных трактов и центральных вен.
Структура опухоли больше напоминает цирротически измененную паренхиму печени, хотя обнаруживается в неизмененном циррозом органе.
Причины
Причиной узловой гиперплазии печени считают снижение или полное прекращение портального кровотока в каком-либо участке печени врожденного, или приобретенного характера, в ответ на которое в паренхиме печени развиваются узлы гиперплазии.
Например, причиной развития узловой гиперплазии может стать врожденная артериовенозная мальформация, если она сопровождается нарушением портального кровотока. Имеются сообщения о том, что индуцировать множественную узловую гиперплазию могут некоторые специфичные диффузные заболевания печени, такие как синдром Бада-Киари.
Алкогольный цирроз печени также может сопровождаться появлением небольших узелков, которые гистологически являются узлами гиперплазии. Узловая гиперплазия в большинстве случаев не проявляет себя клинически и случайно обнаруживается при проведении ультразвукового или КТ исследования.
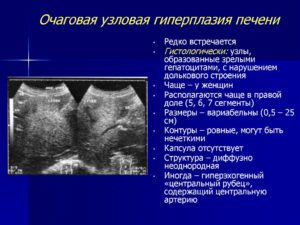
Узлы располагаются в любом отделе печени, но наиболее частой локализацией является правая доля (5,6,7 сегменты). Размеры образований весьма вариабельны.
УЗИ
При УЗИ узлы чаще гиперэхогенные и выглядят как ограниченный цирротически измененный участок на фоне нормальной паренхимы печени. Вместе с тем встречаются гипоэхогенная и изоэхогенная структура узлов.
КТ
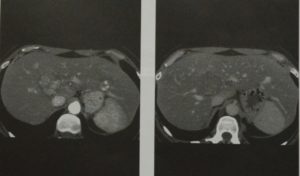
Узловая гиперплазия печени
При нативном КТ исследовании (а) в 6 сегменте неотчетливо определяется образование, изоинтенсивное с паренхимой печени (стрелка). В артериальную фазу (б) контрастного усиления образование интенсивно и равномерно набирает контрастное вещество. В центе образования намечается формирование центрального рубца (стрелка).
В венозную фазу (в) наблюдается вымывание контрастного вещества до состояния изоинтенсивности.
На не усиленных компьютерных томограммах узловая гиперплазия отображается по отношению к паренхиме печени или ограниченным слабо гиподенсивным, или же изоденсивным участком. В последнем случае выявление подобных образований на компьютерных томограммах проблематично.
Однако эти образования в артериальную фазу контрастного усиления относительно равномерно и интенсивно окрашиваются вследствие их гиперваскуляризации и наличия соустий между артериальными и венозными сосудами (фото КТ выше). В венозную фазу окрашивание быстро убывает до состояния изоинтенсивности.
Часто в центре образования на не усиленных компьютерных томограммах определяется зона более низкой плотности, которая в артериальную фазу контрастного усиления не накапливает контрастное вещество, а в поздней паренхиматозной фазе, через 4-5 минут после болюсного введения, интенсивно окрашивается. Эта зона соответствует центральному рубцу.
Центральный рубец состоит из молодой, богато васкуляризированной соединительной ткани и лучше проявляется в образованиях большого размера — более 4 см (фото КТ ниже).
Узловая гиперплазия печени
У пациентки 24 лет при наивном КТ исследовании (а) в правой доле печени обнаружено образование изо(гипо)денсивное относительно паренхимы. Образование сдавливает и деформирует сосуды печени.
В артериальную фазу (б) контрастного усиления образование интенсивно окрашивается, но центральный рубец остается неокрашенным. В венозную фазу (в) область центрального рубца постепенно набирает контрастное вещество.
Некоторые авторы наличие рубца считают типичным признаком узловой гиперплазии.
Однако встречается этот признак непостоянно, и, как будет видно дальше, наблюдается при других образованиях печени (см. фиброламинарная карцинома).
МРТ
При МРТ в центральной части образования обнаруживается рубец — признак узловой гиперплазии печени, который в Т2 последовательности (б) проявляется характерным интенсивным сигналом.
При МРТ на Т1 и Т2 взвешенных изображениях узловая гиперплазия проявляется как изоинтенсивное относительно неизмененной паренхимы печени образование.
Однако на Т2-взвешенных изображениях образование опять таки распознается по центральному рубцу, который дает сильный сигнал (фото МРТ выше).
При контрастной допплерографии узловая гиперплазия характеризуется ранней центральной васкуляризацией артериального типа, что проявляется визуализацией артериального приносящего сосуда, который, достигая центра, распадается на множество ветвей, образуя так называемый феномен «колеса телеги».
Китаев В.М.
Общее представление о патологическом явлении
Рассматривая очаговую узловую гиперплазию печени, и что это такое, следует начать с уточнения – это доброкачественное новообразование, появившееся в тканях органа как следствие аномального, усиленного деления клетки.
Отличает опухоль то, что она не имеет капсулы, представляет собой округлой формы узел, имеющий чёткие границы и характерный шов посередине (его также называют «центральным рубцом»).
Состоит из клеток рубцовой соединительной ткани, желчных каналов и из гепатоцитов.
В большинстве случаев при узловой гиперплазии в печени наблюдается единичный узел (размером от 1-го до 15 см), два и более очага поражения встречаются реже (примерно в 25% случаев).
Опухоль напоминает злокачественное новообразование, что вызывает сложности в диагностике. Её идентификация – особенно важная задача, т.к. больному может быть проведена операция ошибочно, ведь при раке данный орган подлежит частичной резекции, а доброкачественная узловая гиперплазия в печени может быть устранена и с помощью консервативного лечения.
Какие причины способствуют заболеванию
В настоящее время данная патология, как и большинство онкологических процессов, подлежит изучению и однозначных причин её развития не названо.
При этом отмечено, что фокальная узловая гиперплазия чаще развивается в печени у женщин, длительное время принимавших препараты для контрацепции.
У мужчин предположительно мутация клеток происходит на фоне приема анаболических средств или гормональных препаратов с тестостероном (для улучшения сексуальной функции).
К сведению! Возрастные изменения не рассматриваются как возможные причины патологии, т.к. большинству пациентов – от 30 до 50 лет. Но опухоль может развиться в любом возрасте, есть случаи заболевания даже среди детей.
Среди других потенциально опасных факторов развития болезни отмечают:
- травмы живота;
- химические канцерогены;
- химиопрепараты (данная патология может являться одним из побочных эффектов);
- интоксикацию организма;
- нарушение обменных процессов.
Какие признаки указывают на патологию
Патологический процесс протекает медленно, и в самом начале своего появления опухоль никак не проявляет себя, и часто обнаруживается неожиданно при УЗИ.
Симптомы узловая гиперплазия печени начинает проявлять только с увеличением новообразования, но они часто схожи с другими заболеваниями, поэтому не являются поводом заподозрить именно этот недуг. Пациенты могут жаловаться на:
- периодические боли в области печени, носящие ноющий характер;
- дискомфорт со стороны правого подреберья;
- ощущение тяжести, чувство распирания в боку (при больших размерах новообразования);
- тошноту;
- слабость.
Рост опухоли может нарушить проходимость желчных протоков, что приведёт к появлению желтушности кожных покровов и слизистых.
Что входит в диагностику данной патологии
Для диагностики узловой гиперплазии в печени прибегают к современным методам компьютерной визуализации, это:
При ультразвуковом исследовании узловая гиперплазия печени видна как гомогенный узел, имеющий чёткие границы, отличающийся различной эхогенностью по отношению к паренхиме печени, но характерный центральный рубец выявить сложно. КТ и МРТ органов брюшной полости и обследование с помощью ПЭТ-сканера — являются более информативными методами диагностики.
Для подтверждения доброкачественности новообразования проводится биопсия (забор частицы новообразования для микроскопического исследования).
Какое лечение опухоли предусмотрено
Лечение очаговой узловой гиперплазии печени назначается на основании результатов диагностики. Если подтвержден доброкачественный характер опухоли, то радикальных мер не нужно – врач назначит консервативную терапию.
Обязательным является установление возможной причины появления новообразования.
В случае, когда пациент принимал опасные препараты (гормональные контрацептивы, анаболики, средства для улучшения потенции), их приём срочно отменяют.
В этом случае при обнаружении в печени небольших узлов гиперплазии, возможно, специальное лечение и не потребуется. Пациенту может быть показан контроль состояния органа с помощью УЗИ.
Для лечения печени и фокальной узловой гиперплазии больших размеров, при ухудшении состояния и сопровождении патологии описанными симптомами, может потребоваться хирургическое вмешательство. При операции удаляется новообразование с частью тканей органа.
Важно! Резекция сегмента органа не является поводом для паники, печень обладает отличными регенеративными способностями, поэтому легко восстанавливается.
Какая профилактика при гиперплазии необходима
В качестве профилактики появления в печени признаков узловой гиперплазии медики рекомендуют соблюдать всего несколько правил:
- регулярно проходить профилактические обследования;
- вести здоровый образ жизни (исключить алкоголь или ограничить его употребление до одного бокала сухого вина в неделю);
- не принимать анаболические и другие опасные для здоровья препараты;
- женщинам подобрать адекватные средства для контрацепции;
- ограничить солёные и копчёные продукты;
- составить ежедневный рацион так, чтобы организм получал достаточное количество витаминов и минералов (это благоприятно отразится на иммунной системе и её способности противостоять развитию любых опухолевых процессов).
Что это очаговая узловая гиперплазия печени и ее основные признаки
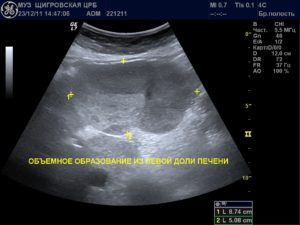
Одним из самых главных для обеспечения здоровья и жизни человека органом является печень. Она способна обезвреживать самые разнообразные яды, токсины и иные продукты, возникающие в результате жизнедеятельности организма и образа жизни человека.
Узловая гиперплазия печени
Малейшие сбои в ее работе приводят к тяжелым интоксикациям, а более значительные повреждения вызывают серьезные повреждения иных органов организма, а в ряде случаев и летальный исход.
Помимо онкологических болезней, особо опасны гепатиты и циррозы, способствующие появлению раковых новообразований.
Но существуют и различные доброкачественные опухоли, одной из которых является узловая гиперплазия печени.
В целом доброкачественными опухолями называют новообразования, обладающие способностью к дифференцировке. Это означает то, что по своему типу клетки опухолей соответствуют клеткам того органа, в котором они возникли.
Особенностью таких новообразований является их медленный рост и невозможность к метастазам (перемещению в иные органы человеческого организма). Но при отсутствии необходимой и, самое главное, своевременной терапии, эти недуги могут трансформироваться в раковые опухоли и очень часто приводить к смерти пациента.
В соответствии с медицинской классификацией существует несколько видов доброкачественных опухолей печени. Самыми распространенными из них являются фокальная и очаговая.
Что это очаговая узловая гиперплазия печени? Это доброкачественное новообразование, состоящее из пораженных недугом клеток печени, разделенное специфическими прослойками. Данная патология протекает практически бессимптомно и не вызывает у человека никаких негативных ощущений. В таких случаях не требуется особой терапии, а хирургическое вмешательство может быть необходимо только при наличии угрозы развития злокачественной опухоли. Фокальная узловая гиперплазия печени является доброкачественным новообразованием, возникающим в результате гиперплазии паренхимы печени.
Медики отдают главную роль в развитии этой патологии повышенному содержанию эндогенных эстрогенов. Этот вывод врачи сделали на основании того, что болезнь чаще всего диагностируется у женщин, способных к зачатию и рождению детей. Данный недуг занимает три процента от количества всех, как доброкачественных, так и недоброкачественных опухолей.
Факт! Гиперплазия печени диагностируется приблизительно у двух – пяти процентов взрослых людей. При этом риск развития данной патологии у женщин в пять раз выше, чем у мужчин. Средним возрастом пациентов является тридцать – пятьдесят пять лет.
Причины и симптомы заболевания
Однозначно назвать причины появления болезни медики, несмотря на многочисленные исследования в этой области, на сегодняшний день не могут.
Но наиболее вероятными факторами считаются применение гормональных контрацептивных препаратов женщинами, и анаболических стероидов и средств, содержащих тестостерон, мужчинами.
Часто на развитие заболевания оказывают влияние вредные привычки, такие, как курение, наркотики и злоупотребление алкоголем, неправильное питание, работа с химическими препаратами, наследственность, а также негативное влияние современной экологии.
Но, как бы то ни было, при кажущейся безобидности недуг является очень опасным. Поэтому необходимо знать его основные симптомы и при их возникновении незамедлительно обращаться за медицинской помощью. Очень часто ранние стадии патологии протекают без каких-либо симптомов.
Человек ведет привычный образ жизни и не испытывает практически никакого дискомфорта. Выявление болезни возможно только при медицинском обследовании и сдаче необходимых анализов.
Но на более поздних стадиях и увеличении новообразования в размерах, симптомы узловой гиперплазии печени становятся более ощутимыми. К таким признакам относятся:
- появление болей в верхней или другой части живота, возникающих в результате механического сдавливания новообразованием близлежащих органов;
- тошнота, а иногда и рвота;
- наличие отрыжки воздухом.
Методы диагностирования недуга
воевременная медицинская помощь является основополагающим фактором для благоприятного прогноза терапии. При обращении к врачу, специалист проводит тщательный опрос и визуальный осмотр пациента. Помимо этого, для того чтобы поставить окончательный диагноз и назначить правильное лечение очаговой узловой гиперплазии печени, пациенту будет необходимо пройти соответствующее обследование.
Чаще всего, основными методами диагностики являются:
- исследование при помощи ультразвука;
- применение магнитно-резонансной томографии;
- проведение биохимического анализа крови;
- биопсия тканей печени;
- компьютерная томография печени.
Терапия печеночной гиперплазии
Терапия заболевания зависит от ряда факторов. Большое значение имеет стадия заболевания. Лечение фокальной узловой гиперплазии печени чаще всего заключается в применении определенных профилактических мер.
К ним относится отмен приема гормональных препаратов, отказ от всех вредных привычек и правильное питание – употребление продуктов с высоким содержанием клетчатки, пищевых волокон и минимального количества жирной, излишне соленой и острой пищи.
Но при наличии опухоли большого размера и возможности ее разрыва, появлении негативных симптомов и риске перерастания новообразования из доброкачественного в злокачественное, пациенту рекомендуется хирургическое вмешательство. Оно заключается в отсечении участка печени, пораженного болезнью.
Отсутствие лечения недуга может спровоцировать разрыв новообразования, обильные внутренние и внешние кровотечения, а также нарушения в функционировании печени, которые часто приводят к интоксикации всего организма.
Но, конечно же, самой опасной патологией является развитие раковых опухолей на фоне данной болезни.
Чтобы избежать развития подобных осложнений, и сохранить свое здоровье и долголетие, необходимо проходить ежегодные диспансеризации и максимально внимательно относиться к своему здоровью. Ведь самым действенным методом лечения любого заболевания является его предупреждение и профилактика.
Фнг печени: что такое фокальная нодулярная гиперплазия печени, симптомы и лечение
Гиперплазия печени – что это? Отличительной особенностью патологии является наличие у клеток печеночной паренхимы способности к усиленному росту и формированию доброкачественного новообразования, у которого отсутствует капсула.
Выделяют несколько разновидностей гиперплазии:
- Очаговую узелковую.
- Регенераторную.
- Компенсаторную.
Регенераторная форма патологии представляет собой диффузное новообразование, распространяющееся по всей печени.
Компенсаторная форма недуга развивается вследствие отмирания части или целой доли железы.
Развитие фокальной нодулярной гиперплазии печени наблюдается у 3% взрослых пациентов, страдающих от опухолей и опухолевидных поражений железы. ФНГ печени представляет собой опухолевидное формирование в ткани органа, в основе этой патологии лежит гиперплазия печеночной паренхимы, формируемое образование является разделенное на узлы при помощи формируемых фиброзных прослоек.
Принято считать, что узловая гиперплазия печени развивается в результате воздействия на ткани железы повышенной концентрации эндогенного эстрогена.
Такое мнение у врачей возникло в результате того, что эта патология чаще всего регистрируется у представительниц женского пола детородного возраста.
Также имеются данные о связи недуга с применением пероральных контрацептивов с повышенной концентрацией эстрогенов.
Фокальная нодулярная гиперплазия печени имеет вид солитарного плотного узла серовато-коричневой окраски с диаметром от 1,0 до 25 см, при этом узел не имеет внешней капсулы.
Узловая гиперплазия печени, также как и гепатоцеллюлярная аденома может формироваться в виде одиночного и множественного образования. Многоузелковая форма недуга встречается практически у каждого пятого пациента.
Причины заболевания
Нарушение строения гепатоцитов (клеток печени) возникает из-за прямого воздействия на орган поражающих факторов или через опосредованное воздействие на печень нервной системы. Выраженность патологического процесса напрямую зависит от того какой вид ткани подвергся изменению, пускового фактора и особенностей ответа на нарушение метаболизма в организме человека.
Основные причины нарушения метаболизма в ткани печени:
- Воспалительные процессы – вирусные гепатиты, инфекционные заболевания.
- Несбалансированное питание – в рационе преобладает пища богатая на жиры и углеводы.
- Токсическое поражение ткани гепатоцитов – чрезмерное употребление алкогольных напитков, бесконтрольный прием медикаментов, попадание вредных веществ в организм человека (например, на вредном производстве).
- Нарушение оттока желчи (при воспалении желчного пузыря или закупорке желчного пузыря камнем).
- Системные заболевания соединительной ткани (красная волчанка).
- Эндокринные заболевания (сахарный диабет).
- Генетические заболевания (связанные с недостатком определенных ферментов).
Дистрофия печени не возникает на пустом месте – она развивается вследствие каких-либо нарушений в организме человека. Поэтому очень важно установить точную причину ее возникновения. Дальнейшее лечение возможно только после устранения причины патологического процесса.
Определение и происхождение нодулярной гиперплазии
Гиперплазия — это термин, который обозначает патологическое разрастание клеток или тканей. В результате появляется новообразование округлой формы, которое состоит из нормальных клеток паренхимы печени — гепатоцитов.
Центральная часть опухоли представлена соединительной тканью, периферия — гепатоцеллюлярной.
ФНГ печени не склонна к малигнизации (озлокачествлению) и образованию метастазов — такие осложнения проявляются в очень редких случаях.
Очаговая узловая гиперплазия печени (ОУГ) диагностируется приблизительно у 2% пациентов. Она может возникать вне зависимости от пола и возраста, но чаще всего ее обнаруживают у женщин среднего возраста (30–40 лет).
В большинстве случаев опухоль представляет собой небольшое одиночное образование (до 5 см в диаметре), которое не имеет капсулы.
Реже происходит мультифокальное поражение органа, то есть наличие одновременно нескольких очагов.
Узловую гиперплазию (ОУГ) принято классифицировать на два вида. Опухоли бывают классическими (возникают у 80% пациентов) и неклассическими. Для определения типа новообразования его проверяют на соответствие нескольким критериям. Классические формы содержат все признаки, а при отсутствии хоть одного из них образование относят к неклассическим. Критерии оценки опухоли:
- гиперплазия (патологическое разрастание) желчных протоков — присутствует в обоих разновидностях;
- изменение нормальной структуры печеночной дольки;
- изменение сосудов — их стенки становятся плотными и малоэластичными.
СПРАВКА! На УЗИ, КТ или МРТ фокальная нодулярная гиперплазия напоминает любое доброкачественное образование. От аденомы она будет отличаться отсутствием капсулы.
Симптомы
Проблема в том, что дистрофия печени характеризуется вялотекущим, скрытым течением. Как правило, она не сопровождается ярко выраженной клинической картиной. Зачастую, пациенты даже не догадываются о своем заболевании и не предъявляют каких-либо конкретных жалоб к своему самочувствию.
Конкретные симптомы появляются в том случае, когда болезнь начинает активно прогрессировать. На этом этапе появляются характерные для заболеваний печени признаки.
- Дискомфортные ощущения в правом подреберье – боль, распирание, тяжесть, жжение.
- Тошнота, рвота, расстройство стула.
- Уменьшение массы тела.
- Желтушность склер и кожных покровов.
- Мелкие, множественные кровоизлияния на коже или слизистых.
- Высыпания и зуд кожных покровов
При дальнейшем прогрессировании патологии пациенты жалуются на ухудшение общего самочувствия, недомогание и снижение работоспособности. Они становятся вялыми, чаще страдают от сезонных заболеваний, различного рода аллергий и перепадов настроения.
Почему возникает гиперплазия печени, чем она опасна и как ее лечить?
Патологические процессы в печени могут быть связаны с увеличением численности или объема клеточной массы. С такими особенностями могут быть ассоциированы доброкачественные и злокачественные процессы. Гиперплазия печени обычно считается доброкачественным процессом разрастания клеток органа.
Что такое гиперплазия печени?
Патология характеризуется образованием скоплений клеток печени, которые разделены фиброзными тяжами на узлы
Узловая гиперплазия печени является второй по распространенности доброкачественной опухолью печени после гемангиомы. Считается, что это заболевание развивается в результате локализованного ответа клеток печени на врожденную артериовенозную мальформацию.
Гиперплазия печени представляет собой гиперпластический процесс, при котором присутствуют все естественные клеточные элементы органа в неправильной организации. У пациентов с этим заболеванием обычно сохраняется нормальная функция печени.
Узловая гиперплазия печени не является предшествующей стадией рака.
Разрастание клеток при заболевании ограничено, поэтому значительного увеличения органа не наблюдается. Патология чаще возникает у женщин и является преимущественно бессимптомной. По некоторым данным прием противозачаточных средств ассоциируется не только с повышенным риском развития болезни, но и с риском осложнений у пациентов с уже диагностированной опухолью.
Классификация патологии:
- Классическая узловая гиперплазия печени – наиболее распространенная форма. Присутствуют три основные особенности: возникновение аномальной узелковой клеточной архитектуры, сосудистая аномалия и пролиферация желчных протоков.
- Неклассическая узловая гиперплазия печени. На эту форму приходится 20% от всех диагностированных заболеваний. Обычно присутствует два основных признака опухоли, включая пролиферацию желчных протоков.
Бессимптомный характер болезни осложняет диагностику. Обычно гиперплазия печени выявляется случайно при сканировании органов брюшной полости, ангиографии или во время оперативного вмешательства на печени.
В большинстве случаев гиперплазия проявляет себя как одиночный очаг поражения вокруг сосудистой мальформации, но иногда возникают множественные поражения органа.
Признаки и симптомы
Чаще всего болезнь встречается у молодых женщин
Симптоматическая картина, как правило, не выражена. Зачастую пациенты жалуются на симптомы других заболеваний печени, а во время диагностики случайно обнаруживается узловая гиперплазия.
Примерно у половины пациентов отмечаются неспецифические проявления патологии, включающие:
- Увеличение брюшной полости (особенно с правой стороны).
- Боль в правой области живота.
- Тошнота, рвота и диарея.
- Потеря аппетита.
- Снижение массы тела.
- Лихорадочное состояние.
Клинические признаки патологии:
- Образования специфического шрама звездчатой формы в области печени. Шрам появляется в центре опухолевого роста. Такая особенность обнаруживается только при патологоанатомическом исследовании органа.
- Большое количество аномальных гепатоцитов, пролиферация которых возникает в дольках печени.
- Аномальные желчные протоки и кровеносные сосуды в дольках печени.
- Расширение небольших кровеносных сосудов печени, которое может сопровождаться дисплазией клеток органа.
- Медленная желчная секреция.
- Опухоли могут присутствовать на поверхности печени.
- Размер большинства патологических очагов не превышает 5 см. Средний диаметр – 3 см.
- Увеличение количества клеток Купфера. Это специализированные макрофаги, уничтожающие и перерабатывающие старые клеточные элементы печени.
- Разрастание фиброзной ткани.
К неспецифическим диагностическим признакам относят аномальные результаты печеночных тестов и обнаружение пальпируемой массы в правой верхней области живота при физическом осмотре. Болевые ощущения могут быть связаны с возрастающим давлением на печеночную капсулу при увеличении размера органа.
Причины и патофизиология
Узловая гиперплазия печения занимает второе место после гемангиомы
Узловая гиперплазия печени не является злокачественным процессом, поэтому этиология заболевания не связана с аномальным неконтролируемым ростом гепатоцитов. Доброкачественная форма болезни остается стабильной и не переходит в неопластический процесс.
Считается, что основная причина опухоли связана со своеобразным клеточным ответом на возникшую в печени артериовенозную мальформацию. В свою очередь, артериовенозная мальформация является сосудистой патологией, для которой характерно отсутствие капиллярного соединения между артерией и веной.
В норме артерия и вена соединены промежуточным капиллярным звеном, необходимым для кровоснабжения тканей и венозного возврата. При возникновении сосудистой аномалии кровь из артерий напрямую переходит в поверхностные и глубокие вены, из-за чего возникает поражение неподготовленных для высокого кровяного давления сосудов.
Основные факторы возникновения заболевания:
- Аномалия кровеносных сосудов. Патофизиологический механизм возникновения узелковой гиперплазии до сих пор неизвестен, но считается, что аномальные клеточные элементы образуются вокруг патологических сосудов. У пациентов с этой опухолью обнаруживаются дополнительные кровеносные сосуды и артериальные мальформации. При этом аномальные сосуды могут либо обеспечивать клетки печени кислородом и питательными веществами с избытком, либо, наоборот, доставлять недостаточное количество необходимым веществ. Пролиферация клеток и является предполагаемой реакцией на аномальное кровоснабжение.
- Генетические аномалии и унаследованные состояния. Узелковая гиперплазия печени также наблюдается у людей с наследственными заболеваниями, вроде геморрагической телеангиэктазии. Это заболевание характеризуется появлением большого числа сосудистых мальформаций в тканях. Предполагается, что состояние также может повлиять на печеночную ткань.
- Ранее возникшее злокачественное новообразование печени. Если пациента лечили от злокачественного процесса печени в детском возрасте, риск последующего формирования узелковой гиперплазии увеличивается.
Узловая гиперплазия остается недостаточно исследованным состоянием. Отчасти это связано с редким выявлением такой болезни – на узловую гиперплазию приходится только 8% от всех выявленных опухолей печени. Общая распространенность среди людей варьируется от 0,4% до 3%. Однако считается, что вероятность возникновения такого доброкачественного заболевания увеличивается с возрастом.
Диагностика болезни
Подтвердить диагноз можно с помощью биопсии печени
Заболевание диагностируется на основании жалоб пациента, выявленных при физическом осмотре признаках и результатах лабораторно-инструментальной диагностики. Этим недугом занимаются гастроэнтерологи и гепатологи.
Исходя из того, что клинические и симптоматические признаки могут почти полностью отсутствовать, наличие узелковой гиперплазии подтверждается с помощью следующих исследований:
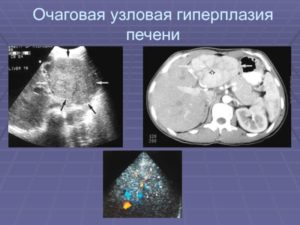
- Ультразвуковое исследование печени с допплерографией – метод визуализации органа с помощью воздействия высокочастотных звуковых волн. Дополнительная допплерография помогает обнаруживать сосудистые аномалии. Визуальные признаки узловой гиперплазии при этом исследовании иногда описывают как хвост кометы. Ультразвуковые данные также выявляют общее увеличение органа и расположение печени относительно других структур брюшной полости.
- Ультразвуковое исследование с улучшенным контрастом – более точный метод ультразвукового подтверждения заболевания, выявляющий очаг звездчатой формы в печени.
- Ультрасонография. Эта диагностическая процедура позволяет дифференцировать узелковую гиперплазию от аденомы и других заболеваний печени. Считается, что узловая гиперплазия может во многом напоминать более опасные патологии органа, требующие немедленного лечения.
- Компьютерная томография – метод послойной визуализации органа, с помощью которого можно обнаружить очаги узловой гиперплазии. Точность исследования помогает обнаружить локализацию поражений и выявить особенности опухолевого роста.
- Радионуклидное исследование – метод визуализации и исследования органа с помощью предварительного введения радиоактивных изотопов в ткани. Изотопы с кровотоком попадают в печень, а двухмерное изображение формируется на основе излучения.
- Магнитно-резонансная томография – высокоточный метод визуализации органа, используемый для определения характеристик опухолевого роста. Использование суперпарамагнитного оксида железа в качестве контрастного вещества позволяет обнаружить клетки Купфера и другие опухолевые особенности узловой гиперплазии печени. Это также эффективный способ дифференциальной диагностики, позволяющий исключить аденому и другие патологии печени.
- Анализ крови на увеличение концентрации аланинаминотрансферазы и билирубина. Это неспецифический лабораторный признак болезни, обнаруживаемый не у всех пациентов. Также анализ крови может быть назначен для поиска онкомаркеров и исключения злокачественной природы болезни.
- Биопсия печени – инвазивный метод диагностики, предполагающий забор участка ткани органа. При гистологическом исследовании выявляются специфические признаки опухоли: пролиферация желчных протоков, сосудистые аномалии и клетки Купфера.
Точная диагностика необходима не столько для выявления гиперплазии печени, сколько для исключения более опасных заболеваний.
Лечение и профилактика
Лечение зависит от стадии и тяжести заболевания
В большинстве случаев лечение не требуется. Исключением может быть состояние, при котором наблюдается сдавливание соседних органов на фоне разрастания печения.
Для удаления опухоли используется хирургическая резекция. В процессе вмешательства удаляются все пораженные участки и проводится контрольный осмотр органа для оценки возможности появления новых опухолей.
Основные показания к хирургии:
- Множественные поражения печени.
- Большой размер поражения: от 5 см и более.
- Значительное увеличение или смещение печени из-за опухолевого процесса.
- Острые симптомы, связанные с гиперплазией. Обычно это боль в области живота, тошнота и рвота.
- Возникновение кровотечений в печени.
- Быстрый аномальный рост опухоли.
Во время хирургической резекции может быть удалена часть печени, в которой находится очаг гиперплазии. Здоровая часть органа, как правило, остается невредимой. Прогноз благоприятный. После операции и последующего восстановления пациенты не испытывают никаких трудностей.
Из видео можно узнать основные признаки заболевания печени:
Читайте: Основные признаки фиброзно-кистозной мастопатии у женщин
В качестве профилактических мер рекомендуется отказаться от алкоголя и как можно реже принимать медикаменты, оказывающие высокую нагрузку на печень. Также необходима здоровая диета, предотвращающая ожирение печени. Из рациона должны быть исключения продукты, содержащие большое количество насыщенных жиров.
Чем опасно заболевание?
Узелковая гиперплазия не относится к числу опасных опухолей печени. Это доброкачественный процесс, для которого не характерен риск злокачественного перерождения. В очень редких случаях у пациентов возникают кровотечения, связанные с сосудистыми мальформациями. Также скрытая опасность связана со схожестью проявлений гиперплазии и более опасных опухолей печени.
Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Причины нодулярной гиперплазии печени
Этиология нодулярной гиперплазии в настоящий момент является изученной не до конца. Врачи предполагают, что патология имеет тесную связь с наличием сосудистых мальформаций, которые нарушают процесс локального кровотока.
Помимо этого недуг возникает под влиянием применения глюкокортикостероидов, комбинированных оральных контрацептивов с высокой дозировкой гормонов и эндогенной гиперэстрогенией.
Очень часто недуг сочетается с гемангиомами, также зарегистрированы случаи появления нарушения на фоне каверозной трансформации или патологии в виде врожденного отсутствия воротной вены.
Причиной развития гиперплазии могут являться
- воспалительные патологии печени;
- тромбоз печеночных вен;
- артериозное внутриорганное шунтирование;
- наследственные геморрагические телеангиэктазии;
- цереброваскулярные недуги.
Заболевание чаще всего регистрируется у женщин, принимающих оральные контрацептивы на основе гормонов. Выявление болезни и мужчин чаще всего связывается с приемом анаболических медикаментов или гормональных препаратов на основе тестостерона с целью усиления сексуальной потенции.
Наиболее опасными состояниями, способствующими увеличению рисков развития патологических изменений, являются:
- Нанесение травмы в область брюшной полости.
- Продолжительное воздействие на организм химических канцерогенных соединений.
- Использование химиопрепаратов (развитие патологии выступает в качестве побочного эффекта при применении химиотерапии).
Также способствует увеличению риска развития недуга возникновение сбоя в процессах метаболизма.
Характерная симптоматика патологии
При развитии ФНГ достаточно часто наблюдается бессимптомное течение. Большая часть случаев наличия патологии выявляется случайным образом при проведении диагностических обследований при других заболеваниях.
Симптомы болезни не являются специфичными и могут списываться на другие болезни. Клиническая картина прогрессирования нарушения является слабовыраженной.
Очень часто ФНГП сопровождается болезненными ощущениями в области живота, которые локализуются в правом подреберье.
Часто у больного появляются:
- длительные ноющие боли;
- чувство дискомфорта в области размещения печени.
Чаще всего причинами появления болезненности являются:
- Изменение капсулы железы.
- Сдавливание соседних органов расположенных поблизости от печени.
У больного могут появляться типичные признаки расстройства в работе желудочно-кишечного тракта, проявляющиеся в возникновении:
- чувства тошноты;
- позывы к рвоте;
- снижение аппетита.
При достижении опухоли большого размера ее можно прощупать при проведении пальпации через переднюю стенку брюшной полости.
Большинство врачей сходятся во мнении, что связь между степенью проявления симптомов и размером опухолевидного образования отсутствует. Более важным фактором является область локализации новообразования и степень ее влияния на некоторые структуры.
При определенных условиях возможно в редких случаях развитие осложнений патологического состояния. Среди таких осложнений следует выделить желтушность кожного покрова и склер глаз, кровотечения из опухолевидного образования и его малигнизация.
Способы и методы диагностики
Диагностика заболевания начинается с посещения врача и консультации у него по вопросу ухудшения состояния здоровья.
Диагностированием патологического состояния чаще всего занимается врач-гастроэнтеролог. У пациента отмечается появление типичных для желудочно-кишечных заболеваний признаков.
В некоторых случаях проведение процедуры внешнего осмотра пациента и пальпации дают возможность предположить наличие у больного опухолевидного новообразования.
Наиболее показательными при диагностике патологического состояния являются инструментальные методы проведения диагностики.
Для уточнения первичного диагноза врач назначает проведение:
- Ультразвукового обследования.
- КТ.
- МРТ.
- Биопсии тканей печени.
- Сцинтиграфия печени.
- Ангиография
Дополнительно назначается проведение биохимического исследования состава крови.
Использование лабораторных методов диагностики не позволяет получить достоверной картины развития заболевания. В редких случаях при проведении лабораторных анализов выявляется у больного повышение уровня билирубина и аланинаминотрансферазы в составе плазмы крови.
Для исключения онкологии проводится анализ на наличие в составе крови онкомаркеров.
Проведение ультразвуковой диагностики дает возможность выявить не только смещение сосудов, но и гипоэхогенный ободок, а также возникновение такого нарушения, как гепаптоз, заключающегося в смещении печени относительно других органов. Такое атипичное расположение железы провоцируется разрастающимся новообразованием.
Больше информации о патологии получает врач при использовании допплерографии сосудов органа. Это связано с тем, что применяемая методика позволяет выявить изменения, имеющиеся в центральной артерии.
Применение КТ дает возможность обнаружить новообразование и зону накопления контраста. Применение МРТ является дополнительным способом диагностики.
Одним из наиболее информативных методов диагностики является применение сцинтиграфии.
В том случае если применение указанных методик диагностики не позволяет установить достоверный диагноз, то врач назначает проведение биопсии. Процедура является достаточно болезненной, поэтому она проводится только в крайних случаях.
Осуществление терапии фибронодулярной гиперплазии печени
Лечение ФНГ печени в большинстве случаев не проводится в том случае, если опухоль не оказывает существенного влияния на работу как самой железы, так и прилежащих к ней соседних органов. Применяемая терапия направлена на устранение факторов, провоцирующих разрастание опухолевого новообразования.
Медикаментозное и хирургическое лечение патологии
По отзывам большинства пациентов, нормализация рациона питания, исключение из состава меню вредных продуктов и ведение активного образа жизни позволяет значительно улучшить состояние организма.
В случае возникновения необходимости проведения лечения врач осуществляет выбор метода проведения терапии на основании полученных результатов обследования, наличия сопутствующих патологий и общего состояния здоровья больного.
При необходимости проведения терапевтических мероприятий врач назначает прием гепатопротекторов, нормализующих функционирование железы и повышающих ее регенеративные способности.
Такими средствами являются:
- Эссенциале;
- Карсил;
- Урсофальк.
При назначении препаратов врач должен учитывать возможное наличие противопоказаний к применению лекарственных средств у больного.
Для снятия болевых симптомов рекомендуется применение Но-шпы
Помимо этого врач рекомендует больному соблюдение диетического питания и ведение активного образа жизни. Из рациона питания обязательно требуется исключить такой компонент как спиртные напитки.
При выявлении фолликулярной узелковой гиперплазии при проведении лечения может потребоваться использование радикальных методов. Такие методы лечения заключаются в удалении новообразования или части печени.
Оперативное вмешательство предполагает резекцию пораженного участка железы.
Проводится хирургическое вмешательство под общим наркозом в условиях стационара.
Показанием к проведению оперативного вмешательства могут быть:
- Значительное увеличение и разрастание опухолевидного образования.
- Возникновение кровотечения.
- Появление ярко выраженных болевых ощущений в печени.
После процедуры хирургического вмешательства проводится медикаментозная реабилитация больного. С применением препаратов, позволяющих восстановить функциональные возможности печени.
Применение при лечении диеты и народных средств
При выявлении ФНГ врачи рекомендуют соблюдение диеты №5, такое питание назначается при любых патологических состояниях печени.
При соблюдении указанной диеты из рациона питания следует удалить жареную, соленую и острую пищу, копчености, соления, консервированные продукты, жирные молочные и кисломолочные продукты, сладости, фаст-фуд, газированные напитки кофе, какао и шоколад.
Рекомендуется ввести в рацион следующий перечень продуктов:
- нежирные кисломолочные продукты – сметана, йогурт, творог;
- нежирные виды мяса – курица, индюшка, кролик;
- свежие овощи;
- фрукты и ягоды;
- орехи и мед.
Больному рекомендуется выпивать в день до 2 литров жидкости в виде чистой воды, зеленого чая, свежих соков минеральной воды для печени.
Переход на дробное питание позволяет значительно снизить нагрузку на печень и улучшить работу всей пищеварительной системы организма.
Существует большое количество рецептов народной медицины, которые способствуют оздоровлению состояния печени в случае выявления ФНГ, но прежде чем использовать любое из них для проведения терапии патологии следует обязательно проконсультироваться с лечащим врачом и в дальнейшем строго выполнять его рекомендации.
Использование средств народной медицины является щадящим методом проведения терапии, но требует продолжительного лечения.
Применение отваров, настоев и различных чаев, приготовленных на основе лекарственных растений, позволяет значительно улучшить состояние печеночной паренхимы и способствует и усиливает отток желчи. Народные средства снимают спазм. Для проведения терапии рекомендуется готовить настои и отвары из следующих лекарственных растений:
- Девясил.
- Бессмертник.
- Фенхель.
Гиперплазия представляет собой доброкачественное новообразование, поэтому оно не представляет опасности для жизни больного, но следует помнить о том, что в результате прогрессирования патологии у пациента появляются осложнения, способные оказать существенное влияние на продолжительность жизни.





