Как правильно подготовиться женщине к УЗИ малого таза, способы проведения процедуры, показания и противопоказания — МЕДСИ
Ультразвуковое исследование является безопасной и безболезненной процедурой. Его действие основано на принципе эхолокации.
Оно необходимо, чтобы выявить патологии и нарушения в органах малого таза. При помощи такого анализа можно диагностировать следующие проблемы и заболевания:
- Внематочная беременность
- Изменения положения, структуры или размеров яичников, матки
- Появление новообразований (миомы, полипы, опухоли)
- Воспалительные процессы в различных органах
- Мочекаменная болезнь
- Непроходимость фаллопиевых труб
- Нарушения в строении шейки матки
- Изменение состояния и положения контрацептивов (спираль)
- Развитие патологий у плода в период беременности
- Бесплодие
Женщинам детородного возраста врачи рекомендуют проходить процедуру УЗИ малого таза и мочевого пузыря раз в полгода-год для профилактики заболеваний органов мочеполовой системы.
Показания к УЗИ малого таза у женщин
Подобное обследование назначают при появлении таких симптомов, как:
- Боли в спине, пояснице и нижней части живота
- Кровотечения невыясненного характера (в тот период, когда их быть не должно)
- Появление слизи и гноя в моче
- Дискомфорт при мочеиспускании
- Недержание урины или невозможность опорожнения пузыря
Также его проводят:
- В случае имеющихся заболеваний молочных желез
- При наличии подозрения на опухоль или воспаление
- Для определения беременности или контроля за ее течением
- Для наблюдения за пациентом до или после проведения операции
Для наблюдения за развитием плода рекомендуется делать данное исследование не реже, чем один раз в триместр.
Разновидности УЗИ органов малого таза
Для проведения обследования женских органов используют несколько методов ультразвукового исследования:
- Через стенку брюшной полости (трансабдоминальное)
- Через прямую кишку (трансректальное)
- Путем введения датчика во влагалище (трансвагинальное)
При необходимости могут быть использованы несколько типов УЗИ для получения более точной картины заболевания.
- Первый тип обследования подходит для пациентки любого возраста, поскольку он безболезненный и не эндоскопический (в организм датчик не вводится, а перемещается по поверхности живота). Врач-диагност водит датчиком по животу пациентки, смазанному гелем, а изображение тут же передается на экран
- Второй метод используется в случае, если трансабдоминальное исследование дает недостаточно четкое изображение – если нужно определить очень маленькие новообразования. В данном случае датчик, с надетым на него презервативом, вводится внутрь прямой кишки пациента
- Трансвагинальное УЗИ не используется при диагностике пациенток, не живущих половой жизнью, во избежание разрыва девственной плевы. Но оно также может показать более контрастные и корректные результаты, чем абдоминальный анализ. При таком методе устройство диагностики помещается во влагалище пациентки
Обследование рекомендуется проходить в первую неделю после менструального кровотечения. В случае экстренной ситуации его необходимо провести, не принимая во внимание день цикла.
УЗИ малого таза: подготовка к процедуре у женщин
Перед проведением УЗИ органов малого таза у женщин подготовка требуется несложная, но важно придерживаться всех рекомендаций врача.
Наиболее трудозатратны, в данном случае, предварительные действия перед трансабдоминальным исследованием.
За несколько дней до анализа необходимо перейти на питание легко усваиваемой и быстро перерабатываемой пищей:
- Вареные яйца и омлет
- Твердые сыры
- Нежирные мясные и рыбные блюда
- Чай
- Каши
Одновременно из рациона необходимо исключить трудоемкие для переваривания продукты:
- Необработанные овощи, фрукты
- Молочные продукты
- Кофе
- Алкоголь
- Жирную пищу
- Бобовые
Последний прием пищи нужно совершить накануне вечером (желательно не позднее 6-ти часов).
Если пациент страдает метеоризмом и вздутием живота, то можно применить нормализующие пищеварение препараты и сделать промывание при помощи клизмы.
В день исследования перед процедурой есть нельзя. Но необходимо выпить воду, так как в данном случае УЗИ малого таза проходится с полным мочевым пузырем. Это необходимо для достижения наиболее контрастного изображения.
Также стоит надеть просторную одежду, чтобы было удобнее ее убрать с исследуемой области.
Подготовка к УЗИ малого таза для женщин трансректальным методом требует меньше действий: необходимо очистить прямую кишку от остатков пищи при помощи клизмы, поскольку датчик будет вводиться через анальное отверстие. Ее нужно применить за несколько часов до исследования.
Трансвагинальное УЗИ малого таза проводят на пустой мочевой пузырь. Опорожнить его необходимо незадолго до обследования. От этого зависит точность результатов. Одновременно не стоит забывать о личной гигиене.
Врачи рекомендуют несколько дней придерживаться диеты перед любым из исследований, так как от этого зависят качество изображения органов на мониторе и точность диагноза.
Что показывает УЗИ малого таза: расшифровка результатов
Если подготовка к УЗИ органов малого таза у женщин была проведена верно, то изображение тканей и структур во время исследования будет четким и контрастным.
Осмотр показывает и позволяет выявить такие нарушения:
- Закрытость шейки матки
- Патологии беременности – место ее локализации, нарушения в развитии плода
- Структурные изменения в состоянии яичников – количество и качество фолликул
- Врожденные аномалии в строении органов малого таза
- Наличие новообразований
- Появление эндометриоза – чрезмерного разрастания маточных тканей
- Наличие миомы – узловое образование из мышечной структуры
- Размер (в норме 70 x 60 мм), четкость отображения и эхогенность матки
- Локализация контрацептивной спирали
Также исследование помогает установить и само наличие беременности.
Преимущества проведения процедуры в МЕДСИ
- Опытные врачи-диагносты помогут подготовиться к исследованию и качественно расшифруют результаты
- Комфортные условия обслуживания и простота записи на консультацию в удобное время по телефону 8 (495) 7-800-500
- Новейшее оборудование для проведения более 30-ти типов ультразвукового исследования
- Более двадцати клиник в Москве – добраться можно легко и быстро
- Срочное исследование в экстренной ситуации
Подготовка к гинекологическому УЗИ
Ультразвуковое исследование (УЗИ) женских половых органов – один из самых информативных видов диагностики.
Среди его плюсов – полное отсутствие болевых или дискомфортных ощущений у пациентки, отсутствие противопоказаний (безопасность), оперативность, мгновенное получение данных для назначения лечения или обнаружение патологий.
Еще один безусловный плюс – минимальные требования по подготовке к гинекологическому УЗИ. От женщины не требуется соблюдения жестких диет, предварительных манипуляций, какого-либо обучения и т. д. Достаточно лишь соблюсти ряд простых правил.
Когда назначают
Ультразвуковое исследование активно применяется как для диагностики различных заболеваний, так и для профилактических осмотров. В первом случае назначение на УЗИ выдается при наличии жалоб:
- на боли в нижней части живота и паху;
- длительное тянущее чувство или другой дискомфорт;
- частые позывы к мочеиспусканию;
- сбои менструального цикла;
- кровянистые выделения (не в период менструации);
- дискомфортное мочеиспускание (сопровождаемое ноющими или острыми приступообразными болями);
- чувство жжения в области мочеиспускательного канала;
- слишком обильные (скудные) выделения в период месячных;
- присутствие крови или кровянистой слизи в моче и т.д.
Профилактическое УЗИ женских органов назначают при планировании беременности для контроля ее течения или хода лечения (подтверждения выздоровления); перед установлением или снятием внутриматочной спирали.
Ультразвуковое исследование обязательно проводят после операций на органах репродуктивной системы женщины и в восстановительный период.
Кроме того, всем женщинами настоятельно рекомендуется проходить профилактические исследования для выявления так называемых женских болезней на ранней стадии с частотой раз в 1–2 года.
Когда проводят УЗИ
Время процедуры определяет состояние больной, анамнез, физиология. В некоторых случаях требуется срочное обследование для быстрого принятия мер по спасению здоровья. В других манипуляцию можно отложить. Окончательное решение должен принимать врач.
С научной точки зрения, оптимальное время для проведения обследования – с 5 по 7 день месячного цикла. Это самый благоприятный период для получения полной картины состояния матки и яичников.
Какие болезни определяют с помощью УЗИ женских органов
Список патологий, которые может подтвердить или опровергнуть обследование, очень большой. Специалист может оценить сразу несколько показателей: положение, размеры, структуру органов, сравнить полученные показатели с нормальными.
По результатам УЗИ врач может констатировать:
- поликистоз;
- онкологию (на нее указывают различные новообразования, утолщения стенок органов);
- кисты яичников;
- миому;
- эндометриоз и многое другое.
Данные исследования получаются сразу (не нужно ждать обработки), но расшифровывать их должен квалифицированный врач (уролог, онколог, гинеколог, акушер). Зона ответственности же пациентки – правильная подготовка к гинекологическому УЗИ, от которой во многом зависит верная постановка диагноза.
Как готовиться
Чтобы подготовиться к процедуре, нужно знать, какой из ее методов будет применяться. Сегодня в гинекологии назначаются три вида ультразвукового обследования. По уменьшению частоты применения этот ряд выглядит так:
- трансабдоминальный способ;
- трансвагинальное УЗИ;
- трансректальное исследование.
Подготовка к трансабдоминальному гинекологическому исследованию
Самый простой и быстрый вариант – трансабдоминальный. Такое обследование проходила практически каждая женщина в возрасте от 16 лет и старше.
Его суть заключается в постепенном перемещении ультразвукового датчика по нижней части живота для исследования проекций внутренних органов, отображаемых на экране. Для лучшего скольжения датчика на живот пациентки наносится специальный «проводящий» гель.
Он неаллергичен и не содержит агрессивных элементов, потому может использоваться без малейшего риска.
Правила подготовки к гинекологическому УЗИ этого вида:
- За 3–4 дня до манипуляции желательно начать придерживаться простой диеты, которая предполагает:
- Отказ от продуктов, повышающих газообразование. Сюда относятся жирные мясо или рыба, наваристые бульоны, молочная продукция, белый хлеб, сладкое. Нежелательно кушать блюда с выраженным вкусом – соленые, острые, жареные, копченые и пряные.
- Исключение приема спиртных напитков и спиртосодержащих продуктов.
- Отказ от газированных напитков.
- В меню желательно включить постные супы, нежирные виды мяса и птицы, гречневую, рисовую, овсяную каши.
- Не запрещено употреблять до 1 яйца в день и выпивать не более 1 стакана кефира (молока).
- За несколько часов до манипуляции необходимо:
- Обеспечить наполнение мочевого пузыря. Для этого в течение 2–3 часов можно воздержаться от походов в туалет (мочеиспускания) или за 60–90 минут до процедуры в привычном темпе выпить 0,8–1 л чистой негазированной воды.
Трансвагинальный метод
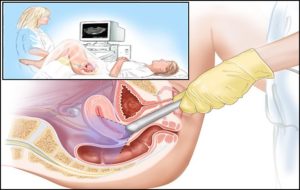
Для трансвагинального исследования используют специальный датчик с вытянутым концом, диаметр которого не превышает 3 см. Конец датчика вводится во влагалище. Сам осмотр по технике не отличается от трансабдоминального (проекция органов на экран, оценка их состояния в протоколе).
Боли и дискомфорта в процессе трансвагинального исследования пациентка испытывает не больше, чем на гинекологическом кресле. Вся манипуляция занимает 5-20 минут (очень редко врачу требуется больше времени) и проводится на пустой мочевой пузырь. Подготовка к гинекологическому УЗИ здесь проще (только диета и отказ от курения за несколько часов).
Важный момент: в гигиенических целях на конец датчика врач-узист надевает латексный презерватив. Если у пациентки может быть аллергия на латекс, об этом нужно обязательно сообщать заранее.
Трансректальное УЗИ
Трансректальное УЗИ проводится намного реже трансабдоминального и трансвагинального, но правила подготовки аналогичны, добавляется только обязательное опорожнение прямой кишки непосредственно перед процедурой.
Узи будущим мамам
Беременные женщины могут проходить профилактические или терапевтические УЗИ до 5–6 раз. Обязательный минимум – трехкратное исследование, которое назначается на 11-14, 19-21 и 30-34 неделях. УЗИ в I триместре – самый эффективный и безопасный способ обнаружить серьезные нарушения/аномалии в развитии плода (включая синдром Дауна).
На II триместре проводится контроль нормального развития жизненно важных органов и их систем у плода (здесь же определяется пол).
Последняя процедура нацелена на выявление поздних аномалий развития органов-мишеней (сердца, почек, желудочно-кишечного тракта, центральной нервной системы и т. д.).
В ходе этого исследования врач может сделать выводы о соответствии скорости развития плода нормальным показателям.
Молочница у женщин причины, симптомы
Вульвовагинальный кандидоз (молочница) — это воспаление слизистой оболочки вульвы, влагалища, уретры( мочеиспускательный канал), промежности.Возбудитель этого заболевания- грибок рода Candida.
Наиболее часто возбудителем является сandida albicans, второе место по частоте занимает candida glabrata.
Вульвовагинальный кандидоз является распространенным заболевание, как известно, более 2/3 женщин нашей планеты , хотя бы 1 раз в жизни страдали молочницей.
Молочница симптомы у женщин
Как правило, появляются такие жалобы:
— зуд, жжение в области наружных половых органов, причем эти жалобы часто усиливаются во второй половине дня, во время сна, после полового акта, во время менструации, длительной ходьбе.- диспареуния- болезненные ощущения во время полового акта.- творожистые выделения серо-белого цвета из половых путей.
— расстройства мочеиспускания.
Виды молочницы у женщин
1. Острый вульвовагинальный кандидоз- симптомы впервые возникли, длящиеся не более 2-х месяцев.2. Хронический рецидивирующий кандидоз, характеризующийся 4 и более рецидивами в течение 1 года.
3. Кандидозоносительство, т.е. когда в мазке у женщин выделяются почкующиеся формы грибка, а клинических проявлений нет(нет выделений, зуда, жжения)
Передается ли молочница половым путем? Молочница не передается половым путем, даже если у партнера выделяют идентичные виды грибов при обследовании. Лечение половых партнеров проводится только в случае развития кандидозного баланопостита.
Молочница у женщин причины
1.Нерациональный прием антибиотиков широкого спектра действия.2.Неадекватная контрацепция(частое использование спермицидной контрацепции, длительно стоящие внутриматочные спирали,прием высокодозированных оральных контрацептивов т. к.
высокий уровень эстрогенов , обуславливает увеличение гликогена, а это благоприятно для роста грибов candida, также способствует прикреплению к эпителию влагалища этих грибов.3.Беременность.4.Сахарный диабет.5.Ношение синтетического облегающего белья.6.Гигиенические прокладки.7.Оральные половые контакты.
Наряду с этими перечисленными факторами риска основной причиной возникновения вульвовагинального кандидоза является ослабление иммунной защиты.
Молочница у женщин лечение
При острой форме молочницы возможна только местная терапия в виде свечей, вагинальных таблеток, крема. Лечение хронической рецидивирующей молочницы обязательно должно проводиться в сочетании с противогрибковыми препаратами местного и системного ( таблетки) действия.
Лечение молочницы, как правило, состоит из двух этапов: 1. купирование симптомов. 2. профилактика рецидивов с применением противогрибковых препаратов и вспомогательной терапии. На момент лечения молочницы следует исключить половую жизнь или использовать презерватив.
Как защититься от молочницы?
— не принимать антибиотики без контроля врача;- правильный выбор гормональной контрацепции;- своевременное выявление и лечение соматических заболеваний;
— личная гигиена.
Молочница у женщин во время беременности
Беременность является фактором риска возникновения молочницы. Сисптомы молочницы у бенщин во время беременности такие же как были описаы выше. Лечение нужно проводить обязательно и не только при наличии симтомов, но и при выявлении кандидозоносительства по результатам мазка.
Почему обязательно, потому что грибок рода candida может привести к следующим осложнениям при беременности:- преждевременные роды плацентит( воспаление оболочек плаценты),-эндометрит-(воспаление слизистой оболочки матки)-инфицирование новорожденногоЛечение молочницы у беременных проводится только местными препаратами (свечи, вагинальные таблетки)Препараты системного действия (таблетки, которые нужно принимать внутрь), не используются, т.к обладают повреждающим действием на органы плода и могут вызвать аномалии развития
Препараты полиенового ряда разрешены с 1 триметра беременности, препараты группы азолов со 2 триместра.
Что нужно сделать при появлении симптомов молочницы у женщин?
При появлении симптомов впервые, характерных для молочницы, или если молочница беспокоит Вас уже не в первый раз, но все чаще и чаще, нужно сразу обратиться к гинекологу.
Который на основании жалоб,осмотра, диагностических методов выявления грибка рода candida (мазок, посев, ПЦР-диагностики), поставит диагноз и назначит правильное лечение.
Самостоятельное и бесконтрольное применение препаратов снижает эффективность лечения и приводит к возникновению побочных эффектов.
Отделение гинекологии в клинике Визус-1 работает без выходных с 08:00 до 20:00.
Цены на лечение
В клинике ведется прием по полису добровольного медицинского страхования (ДМС). Посмотреть список страховых компаний.
Вагинальная молочница: что это такое, симптомы и лечение
Все, без исключения, девушки хоть раз в жизни сталкиваются с молочницей. Некоторые обращаются к врачу, а другие терпят симптомы этого неприятного заболевания. И многие так и не знают, каковы причины молочницы, как её правильно лечить, и чем она опасна, помимо неприятных ощущений.
Не стоит бояться этого заболевания — по статистике каждая девушка рано или поздно сталкивается с ним. Поэтому важно знать симптомы молочницы и предпосылки к её появлению, чтобы вовремя отреагировать на неё.
Что собой представляет это заболевание?
Кандидоз (молочница) — это реакция организма человека на грибок Candida. Он не появляется в организме «извне», а является частью микрофлоры влагалища. Грибок участвует в обмене веществ в организме, и, по сути, является полезным для поддержания здоровья.
Но при определённых условиях Candida начинает активно размножаться. Чрезмерное количество любых микроорганизмов у человека вызывает определённые реакции: аллергию, плохое самочувствие, снижение иммунитета. Поскольку при молочнице грибок начинает размножаться во влагалище, страдает именно его слизистая, внешние и внутренние половые органы, реже — мочевая система.
Грибок может поражать и уретру полового члена у мужчин, поэтому важно минимизировать половые контакты в этот период.
к оглавлению ↑
Стадии кандидоза
Несмотря на то, что молочницу лечат в период обострения, существуют различные стадии этого заболевания. При этом если вовремя не отреагировать на симптомы, кандидоз стать постоянной проблемой девушки.
Существует 3 стадии молочницы:
- Кандидоносительство. Это период, когда количество грибка уже увеличено. Определить стадию можно только после клинических анализов микрофлоры влагалища. Симптомов на этом этапе нет, но есть риск развития болезни. Также на первоначальной стадии такие изменения в микрофлоре могут стать причиной заражения полового партнёра и появления мужской молочницы.
- Острая форма молочницы. Именно на этой стадии количество грибка увеличивается, и появляются характерные симптомы заболевания, назначается лечение.
- Диагноз «хронический вагинальный кандидоз». Ставится, если острая форма повторяется не реже 4х раз в год. При этом в организме всегда присутствует повышенное количество грибка, который в определённых условиях начинает размножаться ещё активнее.
к оглавлению ↑
Симптоматика
Несмотря на то, что каждый организм реагирует на размножение грибка по-своему, симптомы острой формы молочницы почти всегда одинаковые. Это связано с особенностью эндометрия половых органов, который чувствителен к изменениям микрофлоры.
Симптомы кандидоза:
- изменение выделений влагалища (они становятся белыми, обильными, густыми);
- зуд и жжение в промежности, во время мочеиспускания;
- ощущение сухости во влагалище;
- отёчность половых губ.
Симптомы могут обостряться перед началом менструации, после приёма горячей ванны. В некоторых случаях наблюдаются боли внизу живота, повышение температуры, головокружение.
Нередко появляются микротрещины влагалища и половых губ. В этих местах начинают скапливаться бактерии, вследствие чего, лечение может занять больше времени. К тому же появляется опасность рецидива болезни через некоторое время.
к оглавлению ↑
Причины возникновения
Грибок начинает активно размножаться, если для этого есть благоприятные условия. Чаще всего это уменьшение количества других микроорганизмов, которые регулируют работу организма.
У людей без каких-либо сопутствующих заболеваний, молочница может развиться вследствие:
- неправильного приёма антибиотиков;
- ослабления иммунитета;
- пренебрежения гигиеническими нормами;
- снижения или повышения кислотности влагалища;
- повреждения влагалища;
- беременности;
- изменения гормонального фона.
При этом косвенно на появление молочницы влияет неправильный образ жизни и стрессы. Они не являются причинами размножения грибка, но влияют на состояние организма в целом.
Во время беременности в организме женщины начинаются изменения, в том числе, и гормонального фона. Поэтому у половины беременных появляется молочница, и необходимо лечение, чтобы беременность и роды прошли без осложнений.
Важно, что вагинальная молочница не является заболеванием, что передаётся половым путём. Но при этом половые контакты в период обострения необходимо исключить, так как многие мужчины подвержены влиянию кандидоза. К тому же в этот период есть шанс травмировать влагалище во время полового акта.
Кандидоз может возникнуть и на фоне заболеваний, что передаются половым путём. Тогда для решения этой проблемы необходим комплексный анализ и лечение всех болезней.
Кандидоз может развиться также при:
- сахарном диабете;
- анемии;
- цистите.
к оглавлению ↑
Диагностика заболевания
Обычно, диагностика не требует сдачи каких-либо анализов. Гинеколог способен определить кандидоз во время осмотра по таким признакам:
- Изменения характера выделений.
- Воспаление влагалища и половых губ, уретры.
- Жалобы пациентки на зуд, боль, воспаление.
Анализы назначают в случае, если пациентка беременна, имела множество половых связей или другие жалобы на здоровье. Тогда гинеколог назначает анализ крови и мочи, анализ выделений влагалища. В случае если заметно увеличение матки или яичников при осмотре — УЗИ органов малого таза.
В целом, если молочница протекает без каких-либо серьёзных осложнений, и нет других жалоб на здоровье, назначается медикаментозное лечение.
к оглавлению ↑
Лечебные мероприятия
Чтобы избавиться от вагинального кандидоза, назначают два типа препаратов: противогрибковые и те, что способствуют снятию неприятных симптомов. Если причиной молочницы является гормональный сбой, то в первую очередь лечение должно быть направлено на улучшение гормонального здоровья женщины.
МЫ РЕКОМЕНДУЕМ!
Многие наши читатели для ЛЕЧЕНИЯ МОЛОЧНИЦЫ (кандидоза) активно используют новый метод на основе натуральных компонентов, который был открыт Ольгой Лариной. В его состав входят только натуральные компоненты, травы и экстракты — нет гормонов и химикатов. Чтобы избавиться от молочницы нужно каждое утро натощак…
Для подавления роста грибка используют препараты местного действия (вагинальные свечи, мази) и таблетки. Курс лечения — 1-2 недели, в зависимости от препарата и тяжести заболевания. Среди препаратов местного действия самые распространённые Полижинакс, Пумафуцин, Ливарол и Залаин.
Также в этот период рекомендуется подмываться специальными настоями или при помощи мыла для интимной гигиены. Спринцевание проводить не стоит — это усугубит ситуацию.
Важно следить за гигиеной, регулярно менять нижнее бельё.
Если молочница началась в период менструации — не использовать тампоны.
Если молочницей заразился половой партнёр, то лечение должны пройти оба, при помощи соответствующих лекарственных препаратов. Если вылечится только один, то после следующего полового акта проблема может вернуться.
к оглавлению ↑
Возможные последствия
Кандидоз редко игнорируют. Его симптомы мешают нормальной жизни девушек, вызывают дискомфорт в повседневной жизни. Но вместе с тем, существует шанс развития осложнений заболевания, если лечение назначено неправильно или слишком поздно.
- Воспаление мочевого пузыря и уретры. При этом могут начаться частые позывы в туалет, появиться кровь в моче, боли. Вследствие этого может развиться цистит и появиться серьёзные проблемы с почками.
- Воспаление шейки матки, вследствие которого могут возникнуть проблемы во время беременности.
- Переход заболевания в хроническую стадию.
к оглавлению ↑
Профилактика кандидоза
На грибковое поражение такого типа влияют многие факторы, и нет конкретного препарата или средства, которые бы предотвратили появление молочницы. Но врачи дают пациенткам некоторые рекомендации, которые способны минимизировать риск развития заболевания:
- правильная гигиена половых органов при помощи специальных средств — гелей для интимной гигиены;
- правильно подобранное бельё из хлопчатобумажных тканей, которое не натирает и не вызывает дискомфорта;
- сбалансированное питание;
- защищённые сексуальные контакты.
Бывают случаи, когда молочница развивается по причине половых контактов без предварительных ласк. Тогда высок шанс травмировать влагалище, поэтому и развивается кандидоз и другие воспалительные заболевания слизистой.
Молочница — это заболевание, которое удаётся вылечить практически всегда. Существует множество лекарственных препаратов в разных формах, которые способны быстро нормализовать состояние микрофлоры влагалища.
Но для наилучшего результата и во избежание рецидива болезни, медикаментозное лечение должен назначить врач после осмотра.
Отзыв нашей читательницы — Евгении Астафьевой
Недавно я прочитала статью, в которой рассказывается о эффективном средстве для лечения МОЛОЧНИЦЫ. При помощи данного средства можно ГАРАНТИРОВАННО вылечить МОЛОЧНИЦУ за 7 дней в домашних условиях, предотвратить возвращение заболевания и переход МОЛОЧНИЦЫ в хроническую форму.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже после первого применения: прошли зуд и жжение, а через 5 дней Молочница прошла совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Читать статью —>
Симптомы и первые признаки молочницы
→ Гинекология и акушерство → Заболевания → Молочница → Симптомы и первые признаки молочницы
Молочница (кандидоз) – это одно из самых распространенных заболеваний женской половой сферы. Вызывает заболевание бактерия рода Candida, отсюда и название – кандидоз.
У здоровых людей бактерии этого рода также есть в организме. Однако ставят диагноз «молочница» только в тех случаях, когда бактерий Candida становится слишком много, а симптомы заболевания вызывают заметный дискомфорт.
Выделяют 3 клинические формы кандидоза:
- присутствие грибов Candida в организме (человек является переносчиком); встречается примерно у 15-20% женщин детородного возраста, симптомы заболевания при этом отсутствуют;
- острый кандидоз – пиковая форма заболевания; при этой форме все симптомы молочницы у женщин четко проявляются в период до двух месяцев;
- хронический кандидоз, во время протекания которого симптомы выражены слабо.
Стоимость услуг
| Прием врача акушера-гинеколога первичный, амбулаторный (жалобы, сбор анамнеза, осмотр, составление плана обследования) | 2100 |
| Прием врача акушера-гинеколога повторный, амбулаторный | 2100 |
| Консультация врача акушера-гинеколога, кандидата медицинских наук | 2400 |
| Консультация врача акушера-гинеколога, зав.отделением | 2600 |
| Консультация врача акушера-гинеколога, кандидата медицинских наук, зав.отделением | 2800 |
| Консультация врача акушера-гинеколога, доктора медицинских наук, профессора | 4000 |
| Консультация врача акушера-гинеколога, главного врача клиники | 3300 |
| Прием врача акушера-гинеколога для интерпретации результатов обследования, проведенного в другом медицинском учреждении | 3300 |
| Прием (осмотр, консультация) врача акушера-гинеколога по результатам обследования с назначением схемы лечения | 4500 |
| Прием врача акушера-гинеколога, кандидата медицинских наук, зав.отделением | 6300 |
| Посев на кандидоз с чувствительностью к антимикотикам | 1200 |
| ПЦР-комплекс ЗППП (10 позиций) (Хламидия трахоматис, Микоплазма гоминис, Микоплазмагениталиум, Уреаплазма уреалитикум, Вирус простого герпеса 1+2 тип, Цитомегаловирус, Гарднерелла, Трихомонада, Гонококк, Грибы) | 2950 |
Уважаемые пациенты! С полным перечнем услуг и прейскурантом Вы можете ознакомиться в регистратуре или задать вопрос по телефону.
Администрация старается своевременно обновлять размещенный на сайте прейскурант, но во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по телефону 8(495)223-22-22.
Размещенный прейскурант не является офертой.
| Запись на прием | Запишитесь на прием по телефону (495) 223-22-22 или заполнив форму online |
Администратор свяжется с Вами для подтверждения записи. ММЦ «ОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Первые признаки молочницы
Для своевременного выявления кандидоза нужно знать симптомы, которыми молочница заявляет о себе. Одни из самых распространенных – постоянный сильный зуд и жжение во влагалище и вульве. На половых губах женщины при этом заболевании может появляться белый налёт.
Беспокоят также и белые или зеленоватые выделения, которые обладают творожистой консистенцией и неприятным запахом.
Также при кандидозе женщина может ощущать боль в процессе полового контакта.
Проявления молочницы
Повышенной температуры тела при молочнице чаще всего не наблюдается, однако запущенные формы заболевания могут привести к любым неожиданным проявлениям, поэтому даже при незначительном повышении температуры стоит незамедлительно обратиться к врачу.
В момент обострения кандидоза одними из симптомов являются также покраснение и отечность слизистой оболочки. При хронической молочнице также возможно появление трещинок и сухости в области половых органов.
Однако, несмотря на, казалось бы, очевидные симптомы, очень часто женщины принимают за молочницу проявления болезней, которые не имеют ничего общего с кандидозом и не поддаются лечению лекарствами, излечивающими от этого заболевания.
Чтобы удостовериться в диагнозе, необходимо сдать анализы на наличие инфекции и пройти осмотр у гинеколога. Все вышеперечисленные признаки молочницы могут проявляться и у девушек, не живущих половой жизнью.
Тест на молочницу
Простым методом диагностики кандидоза является микроскопия вагинального мазка. Она позволяет установить общее количество микробов. В последние годы в клинической практике гинекологи с большим успехом применяют методы ДНК (ПЦР)-диагностики, которые позволяют с высокой точностью выявить наличие инфекции в организме.
Применение любых тестов на выявление молочницы, приобретенных в аптеке, не дает полной гарантии в правильности диагноза; для точной его постановки следует обратиться к врачу.
Нередко у пациентки обнаруживают различные другие инфекции, передающиеся половым путем (ИППП): гонорею, трихомониаз, хламидиоз, – и тогда диагностика кандидоза усложняется. Грибковые заболевания также могут быть скрытой причиной симптомов простуды или болей в суставах.
Комплексное лечение молочницы в ОН КЛИНИК
Чтобы не гадать самостоятельно, как узнать молочницу и как ее вылечить, при первых признаках дискомфорта обратитесь к врачу. Лечение этого заболевания должно быть комплексным, поэтапным, включать не только избавление от кандидоза, но и ликвидацию предрасполагающих к недугу факторов. И обязательно – лечение сопутствующих заболеваний.
В медицинском центре ОН КЛИНИК вы можете сдать анализ на молочницу каждый день, без выходных. Забор анализов осуществляется как у женщин, так и у мужчин. Если вы хотите пройти обследование, сдать анализы, сделать УЗИ, записаться на консультацию к гинекологу – позвоните в нашу справочную и задайте интересующие вас вопросы. Будем рады вам помочь!
с участием врачей
Насонова Н.В. Услуги по гинекологии в ОН КЛИНИК.
Все видеоролики с участием врачей смотрите здесь.
Кандидоз влагалища: лечение, вагинальный (влагалищный) грибок, молочница
Кандидоз влагалища – это одно из самых часто диагностируемых заболеваний у женщин. Болезнь начинает развиваться из-за поражения слизистых дрожжевыми микробами либо грибковыми. Нередко, когда недуг диагностируют у будущих мамочек, что связано с ослаблением иммунитета и перестройкой организма в период беременности.
В чем причины
Любая представительница прекрасного пола должна понимать, что проблему инфекционного недуга должно было что-то спровоцировать. Прежде всего речь идёт о болезнетворном грибке, задача которого проникнуть в слизистые половых путей. Ослабленный иммунитет является отличным подспорьем, дабы патологический процесс начал развиваться далее.
Болезнь могут спровоцировать следующие факторы:
- Гормональный дисбаланс (он может возникнуть в период вынашивания плода, во время менопаузы).
- Использование различных гигиенических средств.
- Переохлаждение.
- Наличие болезни у партнёра (передаётся во время незащищённого полового акта).
- Неправильная антибактериальная терапия.
- Слабый иммунитет (после болезни, например).
- Дисбактериоз.
- Заболевания крови.
- Онкология.
- Несоблюдение правил личной гигиены.
- Излишняя потливость.
- Использование синтетического нижнего белья.
- Орально-генитальный секс.
- Сахарный диабет.
- Спринцевание влагалища.
- Постоянные стрессы.
- Неправильное питание (нехватка витаминов в организме).
Все эти причины в одинаковой мере могут привести к развитию молочницы.
Признаки влагалищного кандидоза
Грибок влагалища – это проблема, которая «ярко» даёт о себе знать, и характеризуется сильным дискомфортом, который выражается в постоянном зуде.
Симптомы, которые говорят о присутствии болезни:
- Высыпания на коже (речь идёт не только об интимной зоне женщин).
- Выделения из влагалища – они имеют белую консистенцию и неприятный запах.
- Отёчность половых органов, их покраснение.
- Дискомфорт во время ходьбы.
- Сильный зуд во время мочеиспускания и полового акта.
Молочница – это не опасное заболевание, но оно приносит массу неприятных ощущений, с которыми самостоятельно справиться невозможно. Чтобы решить проблему, достаточно посетить доктора – он назначит грамотное лечение, которое уже через пару дней принесёт свои плоды.
Если женщина уже раньше сталкивалась с молочницей и лечилась одними препаратами, то в дальнейшем эти же лекарства могут не оказать должного эффекта.
Подобное связано с тем, что грибок во влагалище быстро адаптируется к действующему компоненту и в дальнейшем не реагирует на него, продолжая развиваться.
Если у женщины есть сексуальный партнёр, с которым они не предохраняются, то лечению подвергаются оба, независимо от носителя инфекционного заболевания.
Формы заболевания
Диагностируют 3 формы влагалищного кандидоза:
- Острая. Её отличие от остальных в том, что симптомы усиливаются в утреннее и вечернее время суток, а также после секса. Если болезнь не лечить, то она будет доставлять дискомфорт около двух месяцев, после чего перейдет в другую форму.
- Хроническая. Ситуация практически такая же, как и в первом случае, но симптоматика не столь яркая. Кроме этого, неприятные ощущения то появляются, то также резко пропадают. Этот этап может длиться годами.
- Скрытая. Её опасность в том, что заболевание никак себя не проявляет и женщина может даже не догадываться о наличии у неё кандидоза.
Если замечены какие-то неприятные моменты одной из форм заболевания, то следует незамедлительно обратиться к доктору. Это в первую очередь касается женщин, имеющих подозрения на молочницу во время беременности. Болезнь на ранних этапах быстро устраняется.
Как диагностировать
Диагноз «молочница влагалища» может поставить только врач после проведения ряда манипуляций, а также получения результатов из лаборатории. «На глазок» болезнь никто не выявляет, потому что за похожими симптомами может присутствовать иная скрытая инфекция.
Чтобы убедиться в первичном диагнозе, следует в обязательном порядке пройти ряд диагностических мероприятий:
Данная проверка входит в набор стандартных исследований, в результате чего доктор может убедиться в наличии кандидозной инфекции, и назначить наиболее правильное лечение.
Способы лечения
Заболевание прекрасно поддаётся лечению, поэтому не стоит паниковать, если оно было вовремя обнаружено. В то же время, определив у себя ряд симптомов, указывающих на недуг, не стоит самостоятельным образом устранять болезнь. Только лечащий врач, проанализировав анализы, сможет назначить наиболее правильный способ для лечения кандидоза.
Зачастую назначают ряд лекарств, которые уберут дискомфорт, а также позволят повысить иммунитет. Помимо этого, медикаментозные препараты нормализуют организм, и дадут возможность противостоять различным бактериям и грибкам.
В процессе лечения назначают:
- Иммуномодуляторы. Это может быть Генферон либо Виферон.
- Пробиотики. Самыми популярными являются Бифидумбактерин и Линекс.
- Витамины и микроэлементы.
- Противомикробные средства. Среди них большим спросом пользуется Нистатин, Кетоконазол, Натамицин, Клотримазол, Флуканазол и Эконазол.
Назначать себе лекарства самостоятельно запрещено, потому что это может перевести заболевание в хроническую форму.
Продолжительность терапии будет зависеть напрямую от степени запущенности проблемы.
Во время лечения важно не только принимать лекарства, но также вести здоровый образ жизни и придерживаться определенной диеты. Многие врачи рекомендуют отказаться от мучного и сладкого.
Положительно воздействуют на организм овощи, фрукты и кисломолочные продукты. Именно они имеют в своем арсенале запас необходимых лактобактерий с наличием чрезвычайно нужных и полезных функций для организма.
Чтобы повысить иммунитет, можно обратиться к народной медицине, попить отвары из трав, которые продаются в аптеке.
Выполняя все предписания доктора можно избавиться от молочницы во влагалище, при этом не дать болезни перерасти в хроническую форму.
Профилактические мероприятия
Венерическое заболевание проще предупредить на начальных этапах. Чаще всего молочница даёт о себе знать по причине неправильного соблюдения интимной гигиены.
Правильно подмыться могут каждые, но используя средства «убивающие» полезную микрофлору внутри влагалища, уже влечёт за собой неприятные последствия.
Гинекологи рекомендуют обращать внимание на моющие средства, в состав которых не входят ароматизаторы и различные отдушки. Если возникают сомнения, то лучше использовать обычное детское мыло с правильным pH балансом.
Большое внимание уделите выбору нижнего белья. Нельзя носить узкие трусики, сделанные из синтетики – материал считается прекрасной основой для развития бактерий. Стоит отдать предпочтение натуральным тканям.
Антибактериальные препараты – это ещё один враг «здоровой» микрофлоры. Не стоит увлекаться приемом подозрительных лекарственных средств, ведь именно это провоцирует развитие инфекционной болезни.
Доказано, что женщины игнорирующие стрессовые ситуации и ведущие активный образ жизни (допустим, умеренные занятия спортом и прогулки на свежем воздухе) реже сталкиваются с молочницей.
Женское здоровье подобно прекрасной и благоухающей розе, когда небрежное отношение даст возможность завянуть цветку.
Чтобы вовремя начать лечение кандидоза влагалища, необходимо его выявить, а сделать это можно, если регулярно посещать гинеколога.
Многие женщины, начав устранение проблемы, бросают её решение на середине, как только проходит симптоматика. Важно знать, что недуг запросто перейдет в хроническую форму, и лечение запущенной молочницы только осложнит проблему.
Делать подобного нельзя, потому что недуг перейдёт в хроническую форму, справиться с которым будет гораздо сложнее.
Возможные осложнения
Есть женщины, которые не спешат лечить болезнь, полагая, что её развитие не может принести большого вреда для здоровья. Данное мнение только усугубит ситуацию даже при наличии болезни в инкубационном периоде.
Недуг в состоянии:
- Привести к инфицированию почек и мочевыводящих путей.
- Перейти в хроническую форму, вылечить на этом этапе болезнь не просто.
- Привести к проблемам во время вынашивания плода. Будущий малыш может родиться с патологиями.
- Привести к распространению грибка на внутренние органы.
Неприятная симптоматика – это повод обратиться к доктору. Кандидоз влагалища можно устранить всего за одну неделю, но при комплексном и грамотном подходе.





