Лейкоплакия шейки матки
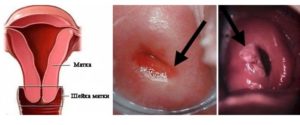
Лейкоплакия является состоянием, при котором верхние слои эпителия влагалищного участка шейки матки утолщаются и могут принимать форму ороговевших бляшек. Здоровые слизистые оболочки окрашены в розовую окраску, при нарушениях могут появляться области белого цвета.
При лейкоплакии появляются белые пятна на поверхности слизистой шейки матки
Современная гинекология указывает, что это очень редкое, но опасное заболевание с риском трансформации в злокачественное новообразование.
Опасность такой болезни заключается еще и в том, что симптомы в большинстве случаев никак не проявляются.
Редко причиной развития подобного состояния становится дисплазия, что требует тщательного лечения и соблюдения всех указаний врача.
Формы патологии
Гинекология выделяет несколько основных видов данного состояния:
- При простой форме наблюдается затрагивание поверхностного слоя эпителия. Внутренние слои не подвергаются патологическим нарушениям.
- При пролиферативной форме происходит поражение всех слоев слизистых оболочек.
Развитие лейкоплакии в большинстве случаев начинается с воздействия воспалительных процессов на небольшие участки слизистой оболочки. Через некоторое время пораженный эпителий становится ороговевшим и происходит образование плоского белого очага, напоминающего небольшую бляшку.
Лейкоплакия может сопровождаться эрозией шейки матки
Снять такой налет нельзя и со временем плоский белый очаг поражения может трансформироваться в объемное уплотнение – пролиферативную лейкоплакию. Внешне уплотнение похоже на бородавчатое разрастание, которое может дополнять эрозия, микротрещина или изъязвление.
Причины
Лейкоплакия – не самостоятельное заболевание, а состояние, сопутствующее другим патологиям и функциональным изменениям в женском организме. Эрозия, инфекционные и воспалительные патологии, различные травы могут приводить к развитию лейкоплакии. Основные причины, которые воздействуют на развитие болезни – травмирование шейки матки или наличие в анамнезе следующих болезней:
- Уреаплазмозов.
- Хламидиозов.
- Гонореи.
- Микоплазмозов.
Лейкоплакия может быть спровоцирована трихомониазом
- Трихомониазов.
- Бактериальных вагинозов.
- Молочницы.
- Инфекционно-воспалительных процессов: аднекситов, эндометритов.
- В редких случаях причины развития лейкоплакии – дисплазия или рак шейки матки.
К механическим повреждениям относят аборты, выскабливание. Эрозия и ее некорректное лечение также может спровоцировать подобное состояние. Также возможно воздействие нарушений гормонального фона, возникающих во время беременности или при наступлении менопаузы, регулярных нарушений менструального цикла и беспорядочных половых контактов.
Иногда образование белесых пятен наблюдается у девочек с рождения. При этом нет причины для беспокойства, поскольку пятна – не более, чем врожденная особенность, не представляющая опасности.
Риск развития лейкоплакии повышается при бактериальном вагинозе
Проявления лейкоплакии
Симптомы болезни преимущественно отсутствуют. В том случае, если причиной развития лейкоплакии стала другая патология, то могут проявляться симптомы, свидетельствующие о воздействии инфекционных возбудителей в виде:
- Выделений из влагалища.
- Зуда половых органов.
- Развития болевых ощущений при половой близости.
Возможны и другие симптомы, в зависимости от сопутствующей болезни и индивидуальных особенностей организма женщины. Подобные проявления не следует оставлять без внимания и как можно скорее обращаться к гинекологу за проведением комплексного обследования.
При развитии лейкоплакии женщина отмечает появление зуда во влагалище
Диагностирование
Диагностирование болезни происходит преимущественно случайно, в процессе очередного планового осмотра.
При гинекологическом исследовании с использованием зеркала врач может заметить небольшие по размерам белые пятна овальной формы, с четко очерченными границами или бляшки, которые возвышаются над здоровыми участками эпителия. После обнаружения первых признаков патологии будет назначен ряд дополнительных исследований:
- Цитологическое обследование позволяет выявить количество и степень скопления паракератозных или гиперкератозных клеток.
- Кольпоскопия определяет масштаб и характер поражения при помощи кольпоскопа – своеобразного микроскопа, который обладает способностью большей степени увеличения.
- Кольпоскопию часто совмещают с пробой Шиллера – особым тестом, в процессе которого поверхностный эпителий окрашивают раствором препарата Люголь. В процессе окрашивания здоровая ткань приобретет коричнево-темную окраску, а пораженная цвет не поменяет. Процедура абсолютно безболезненна и не доставляет дискомфорта.
В ходе диагностики лейкоплакии применяется метод окрашивания слизистой раствором Люголя
- Биопсия – исследование поверхностных слоев эпителия, которое позволяет определить степень развития болезни и возможные перерождения тканей, а также переход состояния в злокачественную форму. Биопсия обязательно осуществляется совместно с цитологическими и гистологическими исследованиями. Если по результатам гистологического исследования подтверждается дисплазия поверхности эпителия, то это может указывать на развитие предраковой стадии. Биопсия проводится с задействованием местной анестезии и электрокоагуляционных систем.
Помимо этого, требуется проведение дифференцированного диагноза с такими патологиями, как эрозия шейки матки и дисплазия:
- При эрозии могут возникать сопутствующие симптомы в виде кровотечений, в особенности, после половой близости. Данное заболевание является дефектом, возникновение которого спровоцировано химическими веществами, механическим воздействием.
Поставить точный диагноз при подозрении на лейкоплакию можно по результатам биопсии
- Дисплазия является схожим с лейкоплакией заболеванием, которое не сопровождается какими-либо симптомами в виде болевых ощущения или чувства дискомфорта. Данные заболевания могут развиваться одновременно, что требует проведения незамедлительных и эффективных лечебных мероприятий. Дисплазия представляет серьезную опасность из-за риска злокачественного преобразования пораженных участков эпителия.
Для того чтобы дисплазия, эрозия или лейкоплакия была выявлена своевременно, требуется очная консультация и осмотр врачей следующих специальностей: онкогинеколог, гинеколог-эндокринолог.
Терапия
Лейкоплакию относят к предраковому состоянию, поэтому лечить нарушение нужно качественно и своевременно, учитывая причины развития болезни и ее форму:
- При выявлении простой формы лейкоплакии задействуют консервативные методы лечения. Если причиной развития состояния стало инфекционно-воспалительное заболевание, используют антибактериальные препараты широкого спектра действия. Использование веществ, оказывающих воздействие на обменные процессы и вызывающее их стимуляцию противопоказано, поскольку под их воздействием может развиться дисплазия.
Для лечения лейкоплакии шейки матки применяется Солковагин
- В качестве терапии также задействуют прижигание и химическую коагуляцию с использование Солковагина – препарата, в состав которого входят органические и неорганические кислоты. Под воздействием веществ наблюдается деструкция измененных тканей, здоровые клетки вещество не затрагивает. Подобный метод отличается безболезненностью и эффективностью. Статистика указывает на выздоровление более, чем 70% пациенток.
- Если же будет диагностирована пролиферативная форма, то требуется радикальная терапия – удаление новообразований посредством процедуры конизации. В дальнейшем может быть рекомендована пластическая операция для восстановления органа. Удаление задействуют в единичных случаях.
- Радиоволновое лечение может быть задействовано в ходе терапии нерожавших пациенток.
- Если биопсия указывает на то, что причина лейкоплакии – дисплазия, то врач порекомендует соответствующее лечение с соблюдением особого алгоритма действий, который разработала современная гинекология.
- К наиболее современным и эффективным методикам лечения относят криотерапию и лазерное лечение.
Пролиферативная форма лейкоплакии лечится методом конизации шейки матки
На протяжении всего периода терапии, а также спустя 1-1,5 месяца после ее завершения, женщине будет рекомендовано воздержание от половых контактов.
Лазерное лечение
Лечение лейкоплакии шейки матки лазером – современная и эффективная методика, основным преимуществом которой является отсутствие болевых ощущения и полная асептичность. Лазерная терапия способствует быстрой коагуляции поврежденных тканей без опасности развития кровотечения.
При этом образуется особая защита, которая предотвращает попадание инфекционных и бактериальных возбудителей. Процедуру проводят в амбулаторных условиях, в особые дни менструального цикла. Предварительно шейку матки обрабатывают Люголем. Использование анестезии в ходе проведения лазерного лечения не требуется.
При широком распространении лейкоплакии может потребоваться несколько процедур лазерной терапии.
Лечение лейкоплакии лазерным методом является наименее травматичным
Процедура криотерапии
Криотерапия – воздействие низких температур на пораженные участки эпителия. В процессе проведения процедуры происходит процесс некротизации. Для достижения оптимального лечебного результата требуется проведение одной процедуры продолжительностью до 5 минут. Это безболезненная и действенная методика, эффективность которой достигает свыше 94%.
У пациенток с нарушением менструального цикла присутствует риск рецидива заболевания.
Процедура прижигания
Прижигание лейкоплакии используется часто, несмотря на то, что данная процедура сопряжена с рядом рисков:
- Имплантационный эндометриоз.
- Кровотечение.
- Отторжение коагулированных тканей.
- Нарушение менструального цикла.
- Длительный процесс заживления.
После прижигания лейкоплакии следует длительный процесс восстановления
Прижигание не гарантирует стопроцентного избавления от лейкопении. Даже после проведения процедуры присутствует вероятность повторного поражения слизистых оболочек.
Целесообразность задействования народных методов лечения
Врачи-гинекологи не советуют задействовать народные методы терапии для устранения лейкоплакии.
Эффективность такого способа лечения минимальна, при этом патология будет продолжать прогрессировать с риском трансформации в злокачественное новообразование.
Если пациентка будет использовать вещества, способствующие раздражение тканей, а также тампоны и спринцевания, которые могут повредить ткани, то это приведет к развитию осложнений.
Лейкоплакия у беременных
Если диагностирование болезни произошло во время беременности, то нет причин беспокоиться относительно ребенка. Лейкоплакия не оказывает воздействия на течение беременности и развитие плода.
При этом существует опасность, что заболевание усугубится из-за изменения гормонального фона и снижения иммунитета, а также самого процесса родовой деятельности, при которой шейка матки растягивается и может повредиться.
Лейкоплакия не представляет опасности для внутриутробного развития ребенка
Если диагностирование болезни было осуществлено при планировании или до наступления беременности, то данное состояние следует лечить как можно скорее.
Профилактические мероприятия
Профилактика направлена на своевременную терапию воспалительных процессов, нарушений менструального цикла, гормональных сбоев. Помимо этого, следует придерживаться следующих рекомендаций:
- Если была задействована криотерапия или диатермокоагуляция, то женщина должна регулярно посещать гинеколога для прохождения планового осмотра.
- Если выявлена эрозия, ее необходимо своевременно лечить. Это же качается всех инфекционно-воспалительных патологий, которые могут поражать репродуктивные органы.
Чтобы своевременно выявить заболевание, следует регулярно посещать гинеколога
- Рекомендована регулярная половая жизнь. Если женщина на хочет забеременеть, следует отдавать предпочтение современным методам контрацепции, которые порекомендует врач.
- Необходимо тщательно пересмотреть рацион питания: включить достаточное потребление свежих фруктов и овощей, продуктов, богатых аминокислотами и витаминами, способствующими укреплению иммунитета.
Если есть склонность к развитию воспалительных процессов в области репродуктивных органов, то рекомендовано воздерживаться от переохлаждений и стрессовых ситуаций, отдавать предпочтение нательному белью из натуральных тканей, регулярно соблюдать простые правила личной гигиены, отказаться от вредных привычек.
С основными симптомами лейкоплакии шейки матки ознакомит видео:
Лечение лейкоплакии шейки матки
Среди фоновых и предраковых патологий шейки матки выделяется такое гинекологическое заболевание, как лейкоплакия шейки матки. Причины возникновения и развития лейкоплакии до конца не изучены. Остаётся также спорным вопрос о том, как следует лечить патологию.
Лейкоплакия характеризуется изменением эпителиальной ткани шейки матки и влагалища. В результате патологического процесса при лейкоплакии шейки матки наблюдается ороговение и утолщение слизистой, что приводит к появлению белых пятен.
В норме эпителий шейки матки не является ороговевающим и имеет равномерную толщину. При прогрессировании болезни изначально появляется белый налёт, который со временем превращается в выступающие над поверхностью здоровой ткани пятна.
Лейкоплакия шейки матки является опасной патологией, которую необходимо обязательно лечить. Связано это с тем, что при воздействии неблагоприятных факторов не исключено развитие злокачественной опухоли.
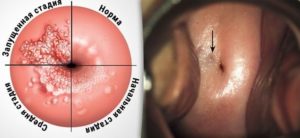
Гинекологи выделяют несколько этапов в развитии лейкоплакии шейки матки. Стадии прогрессирования патологии определяют её разделение на разновидности.
- Простая. Начальная стадия лейкоплакии отличается бессимптомным развитием. Диагностика в начале заболевания осуществляется во время гинекологического осмотра. Врач отмечает возникновение незначительно возвышающихся белых пятен, которые могут кровоточить при затрагивании. В некоторых случаях определить раннюю форму лейкоплакии без специальных исследований не представляется возможным.
- Бородавчатая. Наблюдается наслаивание друг на друга белых пятен, которые значительно возвышаются над поверхностью здорового эпителия. На этой стадии шейка матки имеет бугристую поверхность. Именно бородавчатую форму следует лечить с особой тщательностью, так как согласно данным статистики, такая патология чаще всего приводит к онкологии.
- Эрозийная. При такой стадии появляются трещины, эрозии и изъявления на патологических участках. При отсутствии лечения на эрозивном этапе может возникнуть рак шейки матки.
Прогрессирование лейкоплакии нередко приводит к распространению белых бляшек на слизистую шеечного канала и влагалища, что вызывает выраженную клиническую картину и усложняет лечение патологии.
Причины возникновения и развития
Гинекологи относят лейкоплакию к достаточно загадочному заболеванию, так как механизмы её возникновения и дальнейшего прогрессирования не до конца изучены.
Среди возможных причин появления лейкоплакии шейки матки учёные рассматривают:
- старт интимных отношений в раннем возрасте;
- эндокринные расстройства;
- хронические воспаления и инфекции;
- нарушение функционирования яичников;
- наличие других фоновых состояний шеечной части;
- частые хирургические вмешательства, приводящие к травме половых органов;
- иммунный дисбаланс.
В целом, причины развития лейкоплакии можно объединить в две большие группы.
- Внутренние или эндогенные. Это факторы, которые возникают в самом организме, например, гормональные и эндокринные расстройства.
- Внешние, то есть экзогенные. В качестве таких причин рассматривают повреждающее воздействие на матку в процессе хирургических вмешательств, прижиганий или инфицирования.
Учитывая причины возникновения лейкоплакии, можно выделить женщин, входящих в группу риска:
- женщины с нарушениями цикла;
- больные, перенёсшие эрозию;
- пациентки, имеющие частые воспалительные и инфекционные патологии репродуктивной сферы.
Как правило, для возникновения лейкоплакии необходимо сочетание нескольких неблагоприятных факторов. Определение причины развития лейкоплакии имеет большое значение для назначения эффективного лечения.
Особенности клинической картины и диагностика
Симптоматика болезни зачастую носит скрытый характер. У значительного количества женщин лейкоплакия протекает бессимптомно и выявляется случайно при обследовании у гинеколога.
Выраженность симптомов при заболевании также зависит от стадии патологического процесса. По мере развития лейкоплакии характерные признаки могут нарастать.
Часто клиническая картина при лейкоплакии возникает в связи с присоединением половых инфекций, что вынуждает женщину обращаться к врачу и лечить заболевание.
Симптомы при лейкоплакии шейки матки включают:
- дискомфорт во влагалище, сопровождающийся сухостью, жжением, покалыванием и зудом;
- сукровичные и контактные выделения;
- появление трещин и ссадин;
- обильные бели.
Признаки лейкоплакии также заметны врачу в процессе гинекологического осмотра. Этапы заболевания имеют разную степень выраженности патологического процесса. В начале болезни белая плёнка не выступает за пределы здорового эпителия, в то время как при запущенной стадии наблюдаются очаги изъявления и разрастания на влагалищные стенки.
Для подтверждения диагноза, кроме визуального осмотра, применяются различные методики.
- Кольпоскопия. В гинекологической практике используются две разновидности этого исследования: простая и расширенная кольпоскопия. Расширенная кольпоскопия применяется для обнаружения атипичных участков. Во время процедуры на шейку матки наносятся специальные растворы. Патологические участки не прокрашиваются, что указывает на их атипию.
- Цитологическое исследование. Для выявления воспаления и нетипичных клеток выполняется мазок на онкоцитологию. Врач производит забор материала с разных участков шейки матки. Впоследствии биологический материал исследуется под микроскопом.
- Биопсия. Метод рекомендован при получении противоположных результатов кольпоскопии и цитологического исследования. Это самый достоверный метод исследования, позволяющий определить стадию патологии, чтобы лечить её более эффективно. Процедура проходит под контролем кольпоскопа и представляет собой забор образца ткани для исследования в лаборатории.
- Выскабливание области цервикального канала. Процедура применяется при онкологической настороженности.
- Бакпосев, общий мазок и ПЦР-диагностика. Эти анализы проводят с целью выявления половых инфекций и оценки влагалищной микрофлоры.
- Иммунограмма. Этот метод исследования назначают для определения нарушений со стороны иммунной системы.
Объём диагностического исследования определяет врач исходя из клинической картины и жалоб пациентки.
Лечение
Лейкоплакия относится к заболеваниям, которые следует немедленно лечить из-за возможного развития злокачественной опухоли. При отсутствии адекватного лечения не исключено перерождение эпителиальной ткани.
Лечение лейкоплакии шейки матки может быть:
- консервативным;
- хирургическим.
Консервативное лечение применяется при возникновении сопутствующих патологий и подразумевает прием различных лекарств. Медикаментозное лечение при лейкоплакии включает в себя использование следующих препаратов:
- антибактериальных, противовирусных, противогрибковых;
- противовоспалительных;
- гормональных;
- антисептических;
- иммуностимулирующих и иммуномодулирующих.
Медикаментозное лечение также необходимо перед хирургическим вмешательством.
Зачастую лейкоплакию шейки матки приходится лечить хирургическими способами. Хирургическое лечение является более эффективным по сравнению с консервативной терапией.
Лечить лейкоплакию хирургически можно с помощью современных тактик.
- Химическая коагуляция. Метод заключается в нанесении на шейку матки химических веществ, разрушающих патологический эпителий.
- Криодеструкция. Во время манипуляции врач воздействует на поражённые ткани жидким азотом, который промораживает участки с атипией. Лечить лейкоплакию таким методом можно даже нерожавшим женщинам благодаря отсутствию осложнений и травматизации. Однако, после процедуры не исключено укорочение шейки, что может отрицательно повлиять на вынашивание последующей беременности.
- Электрокоагуляция. Эта методика является самой часто используемой процедурой для лечения лейкоплакии из-за своей доступности. Тем не менее, современные врачи стараются не лечить заболевания столь травматичным методом, при котором происходит повреждение как патологического, так и здорового эпителия. В связи с этим, электрокоагуляция не выполняется у нерожавших женщин.
- Радиоволновое лечение. Это современный щадящий метод, который выполняется при помощи бесконтактного аппарата «Сургитрон». В процессе вмешательства происходит нагревание и выпаривание атипичных клеток без поражения здоровых тканей.
- Лазерная вапоризация. Лечение при помощи лазерного луча относится к самым эффективным методам лечения. Такая манипуляция абсолютно безболезненна и не сопровождается осложнениями, в связи с чем применение лазера в борьбе с лейкоплакией может быть рекомендовано нерожавшим девушкам. Лечить этим методом рекомендовано даже беременных пациенток.
В отличие от криодеструкции, лазерный луч способен проникать на сравнительно большую глубину, что объясняет высокую эффективность методики. Процедура является бескровной и не оставляет рубцовой ткани.
Хирургическое лечение должно проводиться в начале менструального цикла. Вмешательство осуществляется в рамках амбулаторного лечения. После осуществления процедур женщине рекомендовано выполнять следующие рекомендации:
- соблюдать половой покой в течение месяца;
- во время выполнения гигиенических процедур пользоваться душем;
- придерживаться правил интимной гигиены;
- избегать чрезмерной физической активности и подъёма тяжестей.
После хирургического лечения не исключено возникновение рецидива заболевания. В связи с этим, прежде чем лечить, врач подбирает адекватную медикаментозную терапию, воздействующую на причину лейкоплакии.
Меры профилактики
В гинекологии важная роль отводится своевременной профилактике патологии. Известно, что профилактика лейкоплакии шейки матки способствует предупреждению предраковых и онкологических заболеваний.
В качестве мер профилактики можно отметить:
- соблюдение интимной гигиены при помощи специальных средств;
- систематическое использование настоев трав для туалета половых органов;
- отказ от ношения белья из синтетических тканей, которое может привести к ощущению дискомфорта;
- соблюдение культуры половой жизни;
- применение презерватива в качестве предохранения от нежелательной беременности;
- употребление достаточного количества витаминов с пищей, ограничение солёных, острых блюд, а также алкоголя и кофе.
Для своевременного выявления заболевания гинекологи рекомендуют регулярно проходить обследование и, при обнаружении патологического процесса, обязательно его лечить. Отсутствие адекватного лечения может привести к онкологии шейки матки.
Что нельзя делать после прижигания эрозии шейки матки, какие свечи применять, каких ограничений придерживаться?
Каким бы методом ни выполнялось прижигание эрозии шейки матки, в ходе медицинских манипуляций разрушаются нездоровые ткани, чтобы на этом месте образовался новый слой клеток.
Но такая мини операция не решает всех проблем. В период реабилитации женщине дополнительно нужно пройти курс местной терапии.
Медицинские рекомендации в период заживления
После того как химическое вещество или аппаратура повредили слой эпителия, остается открытая рана.
Она постепенно затягивается и покрывается струпом — корочкой, состоящей из свернувшейся крови и отмерших тканей.
Так организм защищает нежные ткани от повреждения, попадания в раны инфекции и грязи. Для ускорения заживления эту область требуется смягчать и обеззараживать на случай попадания туда инфекции.
Для этого назначается реабилитационная терапия. Самостоятельно подбирать себе лекарства запрещено, поскольку неумелое самолечение может нарушать биоценоз влагалища и процесс заживления.
В среднем реабилитационный период длится 2 месяца, в течение которых нужно аккуратно выполнять все предписания.
Самовольные изменения в восстанавливающем курсе чреваты осложнениями.
Доктор в первые дни может приглашать пациента на прием, чтобы обрабатывать шейку матки в амбулаторных условиях.
Затем даст рекомендации, чтобы пациентка самостоятельно проводила обработку. Не надо ничего использовать самовольно — неправильно выбрав средство, можно навредить восстанавливающейся слизистой, нарушив ее регенерацию.
С целью ускорения восстановительных процессов нужны дополнительные мероприятия.
Для этого используются иммуностимулирующие, антибактериальные, противовоспалительные, усиливающие тканевую регенерацию свечи.
Обычно их использование начинают после отторжения струпа, но конкретное время начала применения свечей определяет лечащий врач.
Его решение зависит от сочетания факторов:
- эффективности подготовки матки и влагалища к процедуре прижигания;
- наличия осложнений;
- степень изменения шейки матки после процедуры;
- способности тканей к регенерации;
- состояния иммунитета пациента.
Использование свечей
После прижигания током назначают свечи с действующими веществами, оказывающими дезинфицирующие действия и ускоряющими метаболические процессы.
Эта лекарственная форма удобна тем, что действующее вещество быстро доставляется к тканям.
На этапе отторжения струпа для снятия воспаления и борьбы с инфекцией хорошо себя зарекомендовали антисептические свечи Гексикон, используемые дважды в день в течение недели.
Гексикон успешно заменяют следующие средства:
- антибактериальные синтомициновые свечи;
- противогрибковые свечи Пимафуцин, Ливарол;
- комбинированные свечи Тержинан, Полижинакс.
Частоту применения каждого средства определяет лечащий врач, он же определяет и начало следующего этапа лечения.
После того, как у женщины прекращаются мажущие выделения, начинается этап заживления.
На этом этапе используют:
- Метилурацил. Эти свечи снимают воспаление, восстанавливают местный иммунитет, заживляют, улучшают питание клеток. Используются как ректально, так и вагинально. Назначается по 1-2 свечи до 4 раз в сутки;
- Депантол. Обладают противомикробным и восстанавливающим действием. Свечи используют по 1 шт. утром и вечером в течение недели;
- Свечи с облепиховым маслом. Заживляют раны, снимают болезненные ощущения, обладают противомикробным действием. Используют утром и вечером на протяжении 2 недель.
После малотравматичных радиоволнового прижигания, воздействия жидким азотом или лазером на этапе отхождения струпа назначаются средства, ускоряющие восстановление тканей.
Для быстрого заживления после прижигания эрозии шейки матки подойдет лечение свечами Депантол или метилурациловыми свечами.
Ограничения
Для успешной и быстрой регенерации тканей обязательно соблюдение ограничений после прижигания эрозии шейки матки, помогающих ускорить выздоровление.
Купание и загар
Можно ли купаться в море после прижигания эрозии шейки матки?
Мыться можно только под душем, погружаться в воду противопоказано, поэтому в период реабилитации придется отказаться от купания в ванной, плавания в бассейне и открытых водоемах.
Можно ли загорать после прижигания эрозии шейки матки?
Даже посидеть на берегу, чтобы полюбоваться морем, можно только в тени. Вообще нахождение на открытом солнце в период восстановления нужно ограничить.
Солярий можно будет посетить дней через 20 и только после разрешения доктора.
Половые контакты
Возможен ли секс после прижигания эрозии шейки матки? Половой покой после процедуры рекомендуется соблюдать на протяжении полутора месяцев.
Самостоятельно сокращать период, обозначенный лечащим врачом, недопустимо.
Возобновиться половая жизнь может только после достижения определенной стадии заживления, что может определить гинеколог на осмотре.
Спорт и переноска тяжестей
Не рекомендуется нагружать сумку тяжелее 3 кг и подвергать себя высоким физическим нагрузкам, так как результатом может стать сильное кровотечение.
Можно ли заниматься спортом после прижигания эрозии шейки матки?
Легкими упражнениями разрешается начать заниматься через неделю после прижигания, но при малейшем ухудшении состояния от всех нагрузок следует отказаться до полного выздоровления.
Исключение составляют профессиональные спортсмены, для которых перерыв в занятиях грозит детренированностью, но до начала нагрузок следует посоветоваться со спортивным врачом.
Прочие ограничения
Придется отказаться от вредных привычек, вызывающих спазм и расширение сосудов. Это употребление алкоголесодержащих напитков и курение.
От них лучше отказаться хотя бы на пару месяцев, поскольку они могут спровоцировать кровотечение.
Во время лечения особенно следует остерегаться инфицирования и развития бактериальной флоры. Поэтому интимной гигиене нужно уделять пристальное внимание.
От тампонов придется отказаться, а прокладки нужно менять почаще.
Длительность и особенности реабилитации
Поскольку прижигание эрозии не относится к сложным манипуляциям, к тяжелым последствиям оно не приводит.
Естественными явлениями будут:
- небольшие тянущие боли внизу живота на протяжении нескольких дней после процедуры. Тяжесть и дискомфорт вполне закономерны, а вот сильная боль — скорее всего сигнал о начинающемся осложнении. Легкие неприятные ощущения устраняются приемом обезболивающего препарата;
- закономерным результатом такого вмешательства будут кровянистые выделения, с которым выходят отмирающие ткани. Выделения обычно сначала с прожилками крови темно-красного цвета, но постепенно вкрапления светлеют, становясь розовыми. Прекращаются выделения через 1-1,5 недели;
- возможны расстройства менструального цикла — первые месячные могут быть скудными или вовсе задержаться. Чаще всего так случается после обработки электрическим током.
Появление гнилостного запаха свидетельствует о патологии и является поводом к неотложному посещению лечащего врача.
В большинстве случаев уже через 1-2 суток женщины не ощущают никаких последствий прижигания, кроме выделений, уменьшающихся день ото дня, а длительность периода заживления зависит от используемого метода прижигания.
Лазерная обработка позволяет удалять только поврежденные ткани. Обработанное место покрывается тонкой пленкой, которая отторгается через 1,5-2 недели.
После процедуры возможно усиление белей или незначительные выделения бурого цвета. Заживление проходит очень быстро.
Радиоволновой метод считается щадящим. На обработанном участке формируется не струп, а тонкая пленка, отторгающаяся примерно через 10 дней.
Какое-то время могут быть мажущиеся бурые выделения, но в основном (9 из 10 женщин) ни кровотечения, ни гнойных выделений не бывает. Для заживления нужно 3-4 недели.
Диатермокоагуляция или прижигание электрическим током самый старый из всех применяемых методов, поэтому самый длительный по времени заживления.
Сформировавшийся струп после удаления эрозии шейки матки отторгается через 1-1,5 недели, в течение этого периода наблюдаются выделения, содержащие кровь и гной, включение которых день ото дня уменьшается.
Но мажущиеся кровянистые выделения могут быть в течение всего реабилитационного периода. Заживление происходит примерно за 2 месяца.
Если для обработки (прижигания) эрозии шейки матки применяется жидкий азот, струп отторгается после 10-12 дней.
Некоторое время после процедуры наблюдаются водянистые выделения. За 4-6 недель происходит полное заживление.
Химический способ. Заживление длится быстро, 20-30 дней, что связано с использованием процедуры только для эрозий небольшого размера.
Через месяц после прижигания эрозии шейки матки многие возобновляют половые контакты, так как внешних симптомов уже нет, внутри ничего не болит. Так нельзя.
Когда прошел месяц после прижигания эрозии шейки матки, следует обязательно показаться лечащему врачу, который даст дальнейшие рекомендации и разрешения только после осмотра заживающей шейки матки.
Тогда уже будет ясно, пора ли возобновлять половую жизнь, начинать заниматься спортом, купаться в открытых водоемах или ванне, загорать.
Если женщина будет соблюдать все рекомендации лечащего врача, процесс заживления и восстановления после прижигания эрозии шейки матки завершится успешно, не будет осложнений, а в течение реабилитационного периода не будет дискомфорта.
Пациентке не стоит гадать, какие меры лучше всего повлияют на восстановление, достаточно лишь слушаться доктора и строго придерживаться рекомендуемых ограничений.
Варианты выбора свечи после прижигания эрозии
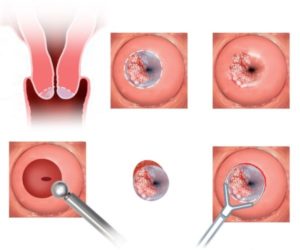
Эрозия – язва на эпителии шейки матки. Однако часто можно встретиться с тем, что этим термином называют практически любое покраснение в этом месте: и эктопию, и послеродовый выворот, и цервицит. Тактика лечения «эрозий» различная: все зависит от ее размера, не изменена ли структурно шейка матки, какие анализы из влагалища и цервикального канала и прочее.
Одной из популярных и относительно безопасных процедур, об эффективности и необходимости которой можно долго спорить, является прижигание. Его можно проводить лазером, электрическим током, жидким азотом и другими способами. После процедуры идет непосредственно сам процесс заживления, для его ускорения используются различные свечи после прижигания эрозии.
Какие суппозитории и когда следует применять, так ли это необходимо?
В чем суть прижигания и зачем нужны свечи?
С течением времени меняются представления и положения в медицине. То, что раньше считалось «золотым стандартом», сегодня в большей части пересмотрено и в корне изменено. Это касается и эрозий.
Многие женщины, сталкивалась с подобным диагнозом на приеме у врача, удивляются, как и когда она успела образоваться. На самом же деле многие специалисты даже физиологическое образование на шейке матки, эктопию, вписывают в категорию эрозий и предлагают для них лечение.
В последние годы количество случаев малосимптомных форм рака шейки матки неуклонно растет. Онкологи во многом связывают это с популярной в советские годы практикой прижигания практически всем после родов. В итоге измененные и подверженные злокачественному росту клетки уходят вглубь цервикального канала.
При осмотре такая шейка матки выглядит здоровой, а опухоль растет, проявляя себя симптомами только на третьей-четвертой стадии. Именно поэтому онкологи рекомендуют в большинстве случаев воздерживаться от какого-либо прижигания, оставляя снаружи все подверженные изменениям клетки.
Они считают, что так выявить патологию будет намного проще.
Однако делать прижигание или нет, должен решить врач, которому женщина всецело доверяет. Действительно, некоторые формы эрозированных эктропионов приносят женщине значительный дискомфорт – большое выделение слизи и белей, постоянная травматизация при половых контактах, частое воспаление и т.п. В таких ситуациях следует задуматься о прижигании.
Процедуру эту можно проводить химическими веществами и физическими методами. Классическое представление и прижигании дает ДЭК – диатермоэлектрокоагуляция шейки матки. Препарат для данной процедуры есть практически в каждой поликлинике. Однако метод давно устарел, изжил себя по количеству осложнений и продолжительности заживления. Но до сих пор иногда применяется.
Использование в комплексном лечении свечей позволяет ускорить репаративные процессы, растворить «корку» после обработки и не дать развиться на этом месте инфекции. Некоторые виды прижигания вообще не требуют дополнительного назначения свечей, в том время как, например, ДЭК намного лучше протекает при такой постоянной поддержке.
Какие применяют
Для оценки состояния здоровья женщины необходимо предварительное обследование. После него врач может выбрать наиболее подходящий способ лечения, в том числе определить, необходима ли дополнительная терапия лекарственными средствами.
Выбор свечи после прижигания эрозии шейки матки зависит от следующих условий:
- Какой вид обработки использовался. Некоторые методы, например, химическая коагуляция, во многих случаях не требуют дополнительного назначения суппозиториев.
- Насколько изменена была шейка матки и размер эрозии.
- Состояние иммунитета женщины.
- Качественный и количественный состав микрофлоры влагалища накануне лечения.
- Индивидуальные свойства по заживлению ран.
- Возникли ли осложнения в ходе процедуры.
С целью ускорения репаративных процессов назначаются антибактериальные, противовоспалительные, заживляющие, усиливающие регенерацию тканей, на основе лекарственных трав, иммуностимулирующие и некоторые другие виды свечей.
Прижигание шейки матки током
Другое название данной процедуры – диатермокоагуляция. Это самый старый способ. Он эффективно справляется с эрозиями разных размеров, но имеет ряд недостатков.
Во-первых, заживление шейки матки после такого лечения проходит длительно, около двух месяцев. Во-вторых, в течение всего времени наблюдаются выделения различного характера: от слизистых до гнойно-кровянистых.
Все это входит в норму процесса заживления.
Суть процедуры заключается в воздействии на ткани электрическим током, в результате формируется снаружи шейки матки струп. Он начинает отторгаться через 10 — 14 дней. При этом могут наблюдаться гнойно-кровянистые выделения и корочки. Под ним находятся мелкие кровеносные сосуды, которые могут давать мажущие кровянистые выделения в течение всего периода восстановления.
На каждом этапе заживления рекомендуется дополнительно пользоваться свечами и тампонами с лекарственными препаратами. Так эрозия заживет лучше.
Но все равно после диатермоуоагуляции, какое бы ни было назначено дополнительное лечение, происходит формирование грубого соединительнотканного рубца на шейке матки.
В связи с этим могут возникнуть вопросы с зачатием, ведь происходит сужение цервикального канала.
Уменьшение воспаления и борьба с инфекцией
Эффективными являются суппозитории «Олазоль» в процессе отторжения струпа, когда женщина отмечает выделения с неприятным запахом желтоватого цвета и примесью крови. Свечи содержат левомицетин, хлорамфинекол, борную кислоту, анестезин и облепиховое масло.
Они обезболивают, оказывают противомикробное и противовоспалительное действие, способствуя заживлению эрозии. Левомицетин и хлорамфеникол воздействуют на грамположительную и –отрицательную флору, что приводит к уменьшению неприятных выделений.
Борная кислота способствует размягчению и отхождению струпа, а облепиха повышает репарационные способности тканей шейки матки.
Также можно использовать суппозитории «Левовинизоль». Они содержат только левомицетин и хлорамфинекол. Оказывают бактериостатическое действие. Левомицетин и хлорамфинекол – антибиотики широкого спектра действия, к которым устойчивость формируется медленно. Их можно применять уже через несколько дней после прижигания.
Стимуляция процессов репарации
После того, как выделения приближаются к норме, уменьшается их количество, можно приступать к заживлению новой раны на шейке матки. Для этого используются следующие вагинальные свечи после прижигания эрозии:
- с облепиховым маслом,
- метилурациловые,
- солкосериловая и левомеколевая мазь в виде тампонов,
- депантол и другие подобного действия.
Выбор осуществляет врач, исходя из клинической картины и темпов восстановления. Наибольшей популярностью не только в гинекологии, но и онкологии, проктологии и других областях медицины получили метилурациловые свечи. Они одни из самых доступных по цене, но это не делает их менее эффективными.
Метилурациловые свечи, согласно инструкции, следует закладывать в прямую кишку. Однако в гинекологии широко используется их интравагинальное введение. Так концентрация препарата вблизи эрозии будет максимальная. Метилурацил не только способствует заживлению тканей, но и стимулирует местный иммунитет, борется с инфекцией. Курсы лечения с ним длительные, не менее 14 дней.
Также действенным эффектом обладают свечи на основе сочетания метилурацила и мирамистина, аналогом является левомеколевая мазь. Используя их, наряду с усилением репарации, возрастает противомикробный эффект. В случае применения мази, ее следует нанести на марлевый тампон и поместить во влагалище на 2 — 3 часа.
«Депантол» – более новый препарат, выпускается в виде аэрозоля, геля, мази и свечей. Основу его составляет декспантенол, который активно участвует в процессах заживления. Быстро всасывается через слизистую влагалища и шейки матки, не приводит к увеличению выделений.
Все заживляющие свечи после прижигания эрозии шейки матки рекомендуется закладывать после спринцевания раствором фурацилина или 3% перекиси водорода. Так очищение и заживление будет происходить быстрее.
Прижигание шейки матки радиоволной
Прижигание эрозии шейки матки радиоволнами
Метод похож на диатермокоагуляцию, но здесь обработка происходит с помощью радиоволн. Это один из прогрессивных и эффективных вариантов воздействия на эрозию шейки матки.
В результате обработки радиоволной (непосредственного контакта с манипулятором не происходит) формируется не струп, а тоненькая пленочка, которая начинает отторгаться через 10 — 12 дней. Кровотечения нет в 90% случаев, как и гнойных выделений.
Могут беспокоить непродолжительное время мажущие бурые выделения. Весь процесс репарации занимает около 20 — 30 дней.
Так как данный метод менее травматичен, то и необходимость в дополнительном использовании различных свечей меньшая. Как правило, назначаются суппозитории через 10 — 12 дней для усиления регенерации тканей. Нужды в использовании таких свечей, как «Олазоль» или «Левовинизоль», как правило, нет. Достаточно курса с метилурациловыми препаратами, депантолом.
Воздействие жидким азотом
Основано на замораживании тканей шейки матки. Но такому лечению могут подвергаться только эрозии правильной формы и небольших (до 3 см) размеров. При этом формируется своеобразный струп нетипичной структуры. На 10 — 12 сутки он отторгается. До этого возможны необильные водянистые выделения из половых путей.
До момента отхождения струпа, если была проведена достаточная санация до проведения процедуры, дополнительного лечения не нужно. После 10 — 12 дней можно использовать свечи для заживления. Предпочтение в такой ситуации отдается метилурацилу, декспантенолу.
Прижигание шейки матки лазером
Это одна из прогрессивных методик. Под действием лазерного излучения происходит удаление поврежденных тканей, а здоровые остаются сохранными. Метод не оставляет после себя рубцовых изменений.
После лазерного прижигания формируется тонкая пленка, которая отходит на 12 — 15 сутки. Могут наблюдаться мажущие бурые выделения или незначительное усиление белей.
После отторжения можно также воспользоваться любыми заживляющими свечами.
Прижигание шейки матки химическими реагентами
Проводится при незначительных, неглубоких эрозиях и отсутствии других патологий со стороны шейки матки. Как правил, это концентрированные растворы кислот. Например, щавелевая, уксусная и другие.
Принцип действия заключается в том, что вещества воздействует только на цилиндрический эпителий шейки матки, оставляя практически интактным плоский. Поверхностный слой клеток, пропитанный кислотами, является одновременно защитой и стимулятором роста подлежащих слоев.
В итоге на месте патологически расположенного цилиндрического эпителия образуется плоский.
Подобное лечение проводится в определенных случаях, как правило, при небольшой эктопии (она также в большинстве случаев подходит под градацию «эрозия»). Это безболезненный и эффективный способ терапии.
Дополнительно применять свечи для заживления после прижигания эрозии таким способом при правильной методике и отсутствии воспаления во влагалище изначально, не нужно.
Рекомендуем прочитать статью о лечении эрозии шейки матки без прижигания. Из нее вы узнаете о безоперационном лечении заболевания, эффективности медикаментозного лечения, применении «Депантола», «Гексикона» и других препаратов.
На какой день ставят
Время начала лечения, вид свечей и продолжительность терапии может определить только лечащий врач. Причем в каждом случае эти параметры могут варьировать, так как способность к восстановлению тканей у всех различная. Также это зависит от того, насколько эффективна была проведена подготовка влагалища и шейки матки до проведения процедуры.
Тактика лечения эрозии шейки матки в каждом конкретном случае должна быть определена индивидуально. Часто для ускорения процессов заживления назначаются в восстановительный период различные виды суппозиториев.
Но какие свечи после прижигания эрозии шейки матки подойдут в конкретном клиническом случае, сказать сложно без осмотра и детальной беседы с женщиной.
Самостоятельное назначение может привести, наоборот, к замедлению регенерации и развитию воспаления.





