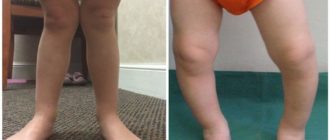
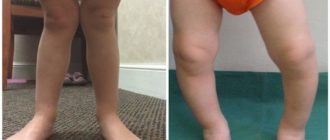
Признаки смещения атланта: Как понять, что первый шейный позвонок не на месте
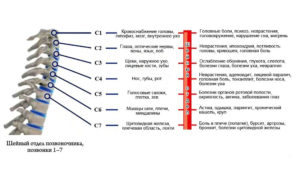
Причина жалоб на головные боли, гайморит, отит и другие заболевания может заключаться в смещении первого шейного позвонка. Его не зря назвали «атлант». От правильного положения атланта зависит ваше здоровье и самочувствие. Вот почему.
Такие проявления, как гул в ушах, мигрени, гайморит, отит, знакомы многим. Мы пытаемся пройти качественную диагностику, начинаем лечение, проходим его… И даже отмечаем улучшение состояния. Но через определенное время наши напасти снова дают о себе знать. Секрет прост. Мы стараемся вылечить следствия, а не первоисточник дурного самочувствия.
Как вернуть первый шейный позвонок на его место
Причина многих недомоганий кроется в том, что у больного смещен первый шейный позвонок под называнием «атлант». Как возникло такое название? Обратимся к мифологии: мощные титаны – Атланты удерживали на собственных плечах весь небосвод.
Подписывайтесь на наш аккаунт в INSTAGRAM!
На данный момент проблема, касающаяся смещения первого шейного позвонка, отмечается примерно у 80% пациентов. Преимущественно атлант смещен на 21 градус, как и земная ось. Можно считать это своего рода мутацией.
Когда локация атланта смещена, больной не в состоянии полноценно сосуществовать с пространством, его окружающим. Атлант принято считать позвонком, отвечающим за успех и волю.
Существует исторический факт: в Древнем Риме воля рабов подавлялась владельцами путем смещения у них атланта.
Каковы причины смещения атланта?
Их несколько.
Это ошибки в процессе родовспоможения. Младенец родился, но медики не акцентируют внимание на состоянии первого шейного позвонка. В случае, если тут же не устранить его вывих, организм компенсирует проблему самостоятельно.
По-новому, в зависимости от магнитно-силовых линий, проходящих вдоль точек напряжения, формируются суставы, тазовые кости, стопы. Внутренние органы имеют связь с позвоночником. И в сторону, куда смещен первый шейный позвонок, происходит их деформация. Происходит развитие асимметричного черепа.
Ребенок по причине смещения атланта может начать позже разговаривать. Также смещение атланта провоцирует депрессивное состояние. В сложных ситуациях возможен прогресс шизофрении.
Как еще может механически пострадать именно этот позвонок? Ответ: при различных травмах или ДТП.
Массаж, который, как кажется, поможет вправить первый шейный позвонок, не является эффективной манипуляций. Кажется, что выхода нет…
Как вправить атлант?
Это можно сделать такими способами.
Если говорить в этой связи о костоправах, то, при мануальном вмешательстве можно ощутить временное облегчение. Данная практика работает лишь в ситуации свежего подвывиха. При застарелой травме такая манипуляция вредна.
В 1990-е ученый из Швейцарии по имени Рене-Клаус Шюмперли, разработал особый виброприбор. Надо сказать, что мужчина был прикован к инвалидной коляске. А с помощью своего виброприбора ученый снова встал на ноги. В 1996 г. Шюмперли испытал собственный метод на «безнадежных» пациентах.
И что вы думаете? Атлант естественным образом скользнул в идеальное положение, где его удерживают специальные отверстия «шипами» основания черепа и «зубом» второго шейного позвонка. Рене Шюмперли поставил на ноги около10 000 больных, вернув атлант в правильное положение.
Что интересно, коррекция осуществляется на больном лишь однажды, и его атлант на всю жизнь остается в нужном положении, не смотря на вероятные падения и легкие травмы.
Метод Шюмперли предусматривает, что манипулятор не воздействует непосредственно на атлант или любой сектор позвоночника. Суть – в массаже коротких затылочных мышц.
Они становятся более подвижными, что позволяет тланту без труда встать в естественное положение. Пациенты утверждают, что после процедуры шея как бы освободилась от оков.
Подписывайтесь на Эконет в Pinterest!
Когда у вас смещен атлант, мозг и сердце не имеют нужный объем кислорода. Когда он на своем месте, все сосуды и вены полноценно и эффективно осуществляют коммуникацию с головным мозгом.
Важно! Установка атланта методом вибромассажа будет эффективна, если больной станет каждый день проделывать гимнастику по растягиванию связок шейного аппарата и эластичности мышц.
Однако, не следует считать, что установка атланта – это панацея. Для закрепляющей результат коррекции нужны несколько лет физических упражнений. В противном случае вы получите лишь временное улучшение.
7 раз в день полезно выполнять упражнение: поднимите руки вверх, вытяните шею и поднимите голову, 20 раз проделайте руками покачивающее движение с малой амплитудой.
Далее приведены упражнения, которые целесообразно проделывать по меньшей мере несколько раз в 7 дней по 4–6 раз каждое.
Когда ваш атлант «встанет» верно, в полной мере восстановятся функции всех внутренних органов, укрепится иммунитет к вирусам, грибкам и микроорганизмам. На место встают кости, а деформация органов со временем исчезнет. Пройдут головные боли по причине непогоды и зубные боли, облегчится дыхание. У некоторых пациентов наблюдается улучшение зрения.
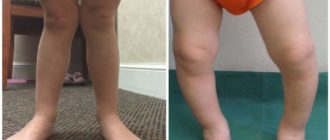
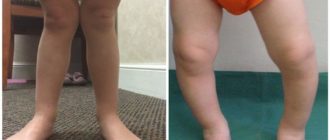
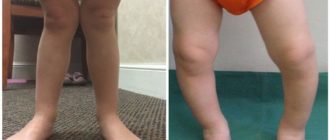
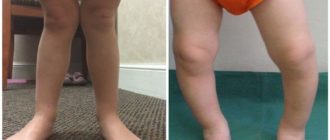
Как выявить самостоятельно признаки смещения атланта
- Вы вполне сможете собственными силами выявить, есть ли у вас смещение первого шейного позвонка. Для этого не понадобятся какие-то специальные приборы и инструменты. Достаточно выполнить следующие действия:
- Нужно сесть на стул, спина ровная. Опустить свободно руки вдоль тела. Тут потребуется помощь близких. Пусть кто-то из них посмотрит «на горизонт» вашей головы с позиции сзади. Когда уши имеют «перекос» и заметен наклон головы в сторону – скорее всего, проблемы с атлантом налицо. Это важно! Плечи должны быть ровными.
- Нужно максимально повернуть голову налево и дальше — направо. В идеале голова должна вольно, без какого-либо дискомфорта поворачиваться на 180 градусов.
- Лечь на живот, тело и таз расположены прямо. Пусть опять вам помогут: нужно будет сравнить длину ваших ног. Если видно расхождение в длине ног, значит, имеются проблемы с атлантом.
- Вам необычайно сложно просидеть с выпрямленной спиной даже 10 минут, чтобы не «согнуться» или «поерзать».
- Вы обычно упираетесь лишь на одну ногу, когда долго стоите.
- У вас сколиоз.
- Часты боли в области шеи, плеч, спины, поясницы.
Первый шейный позвонок выполняет в организме очень важную роль. И его смещение – болезненный и чреватый многими последствиями факт. Поэтому отнеситесь внимательно к этим рекомендациям. Если же у вас диагностировано смещение атланта, принимайтесь за исправление этой проблемы не мешкая.
И не забывайте про целительные упражнения, которые помогут зафиксировать положительный результат.*опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
*Статьи Эконет.ру предназначены только для ознакомительных и образовательных целей и не заменяет профессиональные медицинские консультации, диагностику или лечение. Всегда консультируйтесь со своим врачом по любым вопросам, которые могут у вас возникнуть о состоянии здоровья.
Подписывайтесь на наш канал!
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
Из-за чего на спине может появиться вмятина?

- Спондилолистез
- Склеродермия
- Расщелина позвоночника
Некоторые заболевания могут проявляться странными на первый взгляд симптомами. Например, некоторые люди обнаруживают, что появилась впадина на спине.
Деформация, заметная снаружи, должна сильно насторожить, потому что недуг может указывать на дегенеративные изменения костного аппарата. Для предупреждения тяжелых осложнений следует своевременно обратиться к хирургу и описать развитие патологии.
Нередко подобные вмятины появляются на поздних стадиях заболевания.
Спондилолистез
Спондилолистез – это смещение позвонков. На первых стадиях патологический процесс не проявляется характерными симптомами.
Чтобы обнаружить первые признаки требуется очень внимательное отношение к своему здоровью. При малейших отклонениях сразу проходить диагностику и аппаратное исследование.
В большинстве случаев, заболевание обнаруживается на поздних стадиях. К основной симптоматике относятся следующие факторы:
- Болевые ощущения начинают локализацию по – разному, в зависимости от места смещения. Если сдвиг произошел в 4 позвонке поясничного отдела, то боль возникает непосредственно в пояснице. А если в 5 позвонке, то симптом беспокоит начиная с ног, двигаясь в сторону крестцового отдела. В шейном отделе характеризуется болезненностью в шее и руках. В случае грудной патологии – в среднем и нижних отделах позвоночного столба. Болевые ощущения зависят и от возраста пациента. Например, у пожилых людей дискомфорт наблюдается в зоне повреждения. У детей в большинстве случаев боль иррадиирует в конечности. Смещение позвонков становится заметным после физических нагрузок или длительном нахождение в одном положении тела;
- С первых стадий заболевания у 97% больных можно обнаружить вмятину на спине. Вначале ямочка очень крохотная и едва заметная, но с прогрессированием патологии уступ становиться достаточно явным. На 4 – 5 стадиях смещение становиться более сглаженное, по внешнему виду напоминает порог. У больного искривляется осанка, так как человек пытается принять наиболее удобное для него положение тела. Развивается лордоз или кифоз. Нередко сдвиг наблюдается в поясничной зоне. Тогда позвонок выскакивает в большинстве случаев назад. В результате появляется вмятина на спине. Это приводит к изменению положения лобковых костей или крестца. Они начинают выпрямляться (наблюдается признак горделивого лобка). Кости становятся в вертикальное положение.
Склеродермия
Заболевание имеет множество видов, один из которых – идиопатическая атрофодермия Пазини – Пьерини. Это очаговая склеродермия, при которой образуются пятна в области спины. Они имеют неправильную форму, достигают в диаметре 10 см и более.
В большинстве случаев диагностируется молодым женщинам. Цвет пятнистости сине – фиолетовый. А центр пораженной зоны западает, образуя ямку на спине. Вокруг может наблюдаться кольцо сиреневого цвета. Кожа при этом гладкая.
Заболевание прогрессирует постепенно на протяжении многих лет.
Лечение склеродермии очень длительное, много курсовое. Необходим комплексный подход. Если патология находится в активной стадии, то назначается не менее 6 курсов, интервал между которыми не более 1 – 2 месяцев.
В случае стабильного состояния пациента перерыв между курсами достигает 4 месяцев. После излечения курсы необходимо повторять один раз в пол года.
Среди медикаментов, предназначенных для лечения активной стадии склеродермии, находятся:
- пенициллиновый ряд антибиотиков (Оксациллин, Амоксициллин, Ампициллин, Фузидовая кислота);
- антигистаминные препараты (Лоратадин, Тавегил);
- медикаменты, подавляющие избыточный синтез коллагена (Актиногиал, Коллализин, Лонгидаза, экстракт плаценты, алоэ);
- антагонисты кальция (Верапамил, Фенигидин, Коринфар);
- средства для сосудов (Милдронат, Эскузан, Мадекассол).
Наряду с медикаментами применяется аппаратное лечение и препараты местного действия. При таком заболевании необходимо соблюдать все назначения врача.
Расщелина позвоночника
Дефект, при котором позвонки не полностью соединяются вокруг спинного мозга, называется расщелиной позвоночника. Локализуется в нижнегрудном, поясничном или грудном отделах. Является врожденным. Затрагивает сразу несколько позвонков (3 – 6 штук). Длительное время человек может не подозревать о данной патологии, пока не сделает рентген.
Среди первых признаков появляется ямка на спине. Нередко можно обнаружить родимое пятно или пучок волос в данной области (обычно замечают родители у своих детей). Заболевание достаточно опасно. Приводит к ряду других патологий. В тяжелых случаях болезнь затрагивает мозг, приводит к инвалидности.
Среди причин находится генетическая предрасположенность, нехватка соли фолиевой кислоты во время вынашивания плода, тяжелые инфекционные заболевания матери во время беременности (грипп, герпес, менингококковая инфекция). Лечение – хирургическая операция.
Показана также терапия сопутствующих заболеваний, таких как гидроцефалия, патологии мочеполовой системы. Необходимо ортопедическое лечение.
Если образовались ямки на спине как у взрослого, так и ребенка необходимо обратиться к врачу и пройти обследование. Причины неожиданного образования впадин на туловище не безобидные и требуют основательного лечения.
Загрузка…
Как устроен позвоночник? Какие позвонки имеют особенное строение?
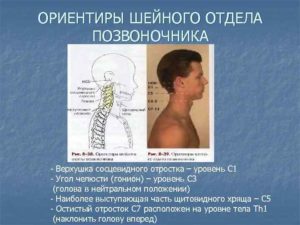
Позвоночный столб, или позвоночник является частью скелета туловища и выполняет защитную и опорную функции для спинного мозга и выходящих из позвоночного канала корешков спинномозговых нервов. Главной составляющей позвоночника является позвонок. Верхний конец позвоночника поддерживает голову.
Скелет верхней и нижней свободных конечностей прикрепляется к скелету туловища (позвоночник, грудная клетка) посредством поясов. В результате, позвоночник передает тяжесть тела человека поясу нижних конечностей. Таким образом, позвоночный столб выдерживает значительную часть тяжести человеческого тела.
Следует обратить внимание на то, что будучи весьма прочным, позвоночный столб удивительно подвижен.
Позвоночник человека представляет длинный изогнутый столб, состоящий из ряда лежащих один над другим позвонков. Наиболее типично следующее их количество:
- шейных позвонков (С — от лат. cervix — шея) — 7,
- грудных (Th — от лат. thorax — грудь) — 12,
- поясничных (L — от лат. lumbalis — поясничный) — 5,
- крестцовых (S — от лат. sacralis — крестцовый) — 5,
- копчиковых (Со — от лат. coccygeus — копчиковый) — 4.
У новорожденного ребенка число отдельных позвонков 33 или 34. У взрослого человека позвонки нижнего отдела срастаются, образуя крестец и копчик.
Позвонки разных отделов отличаются по форме и величине. Однако все они имеют общие признаки. Каждый позвонок состоит из главных элементов: расположенного спереди тела позвонка и сзади дуги.
Таким образом, дуга и тело позвонка ограничивают широкое позвоночное отверстие. Позвоночные отверстия всех позвонков образуют длинный позвоночный канал, в котором залегает спинной мозг.
У позвоночного столба между телами позвонков находятся межпозвоночные диски, построенные из волокнистого хряща.
От дуги позвонка отходят отростки, кзади направляется непарный остистый отросток. Вершина многих остистых отростков легко прощупывается у человека по средней линии спины. В стороны от дуги позвонка отходят поперечные отростки и по две пары суставных отростков: верхние и нижние.
При помощи их позвонки соединяются между собой. На верхнем и нижнем краях дуги вблизи ее отхождения от тела позвонка имеется по вырезке.
В результате, нижняя вырезка вышележащего и верхняя вырезка нижележащего позвонков образуют межпозвоночное отверстие, через которое проходит спинномозговой нерв.
Итак, позвоночный столб выполняет опорную и защитную функцию, состоит из позвонков, разделённых на 5 групп:
- Шейные позвонки — 7
- Грудные позвонки — 12
- Поясничные — 5
- Крестцовые — 5
- Копчиковые — 1-5 (чаще 4)
Каждый позвонок, в свою очередь, имеет следующие костные образования:
- тело (расположено спереди)
- дугу (расположено сзади)
- остистый отросток (отходит назад)
- поперечные отростки (по бокам)
- две пары суставных отростков (сбоку сверху и снизу)
- верхняя и нижняя вырезки (образуются на месте отхождения суставного отростка от тела)
Шейные позвонки, особенности строения первого, второго и седьмого шейного позвонка
Число шейных позвонков у человека, как почти у всех млекопитающих, — семь.
Шейные позвонки человека отличаются от других своими небольшими размерами и наличием небольшого округлого отверстия в каждом из поперечных отростков.
При естественном положении шейных позвонков эти отверстия, накладываясь один на другой, образуют своеобразный костный канал, в котором проходит позвоночная артерия, кровоснабжающая мозг.
Тела шейных позвонков невысокие, их форма приближается к прямоугольной.
Суставные отростки имеют округлую гладкуюповерхность, у верхних отростков она обращена кзади и вверх, у нижних — вперед и вниз. Длинаостистых отростков увеличивается от II к VII позвонку, концы их раздвоены (кромеVII позвонка, остистый отросток которого самый длинный).
Первый и второй шейные позвонки сочленяются с черепом и несут на себе его тяжесть.
Первый шейный позвонок, или атлант
Не имеет остистого отростка, его остаток — небольшой задний бугорок выступает на задней дуге. Средняя часть тела, отделившись от атланта, приросла к телу II позвонка, образовав его зуб.
Тем не менее, сохранились остатки тела — латеральные массы, от которых отходят задняя и передняя дуги позвонка. На последней имеется передний бугорок.
Атлант не имеет суставных отростков. Вместо них на верхней и нижней поверхностях латеральных масс находятся суставные ямки. Верхние служат для сочленения с черепом, нижние — с осевым (вторым шейным) позвонком.
Второй шейный позвонок – осевой
При поворотах головы атлант вместе с черепом вращается вокруг зуба, который отличает II позвонок от других.
Латерально от зуба на верхней стороне позвонка расположены две суставные поверхности, обращенные вверх и вбок. Они сочленяющиеся с атлантом.
На нижней поверхности осевого позвонка имеются нижние суставные отростки, обращенные вперед и вниз. Остистый отросток короткий, с раздвоенным концом.
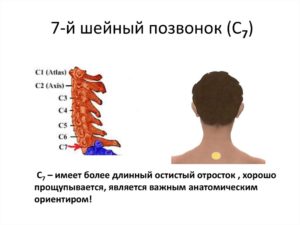
Седьмой шейный позвонок (выступающий)
Имеет длинный остистый отросток, который прощупывается под кожей на нижней границе шеи.
Итак, шейные позвонки (7) имеют небольшой размер, на поперечных отростках имеются отверстия поперечного отростка.
Особенным строением обладает первый шейный позвонок, или атлант, а также второй и седьмой шейные позвонки.
Грудные позвонки
Двенадцать грудных позвонков соединяются с ребрами. Это накладывает отпечаток на их строение.
На боковых поверхностях тел имеются реберные ямки для сочленения с головками ребер. Тело I грудного позвонка имеет ямку для I ребра и половину ямки для верхней половины головки II ребра.
А во II позвонке имеется нижняя половина ямки для II ребра и пол-ямки для III. Таким образом, II и нижележащее ребра, по X включительно, присоединяются к двум смежным позвонкам.
К XI и XII позвонкам прикрепляются лишь те ребра, которые соответствуют им по счету. Их ямки располагаются на телах одноименных позвонков.
На утолщенных концах поперечных отростков десяти верхних грудных позвонков имеются реберные ямки. С ними сочленяются соответствующие им по счету ребра. Таких ямок нет на поперечных отростках XI и XII грудных позвонков.
Суставные отростки грудных позвонков расположены почти во фронтальной плоскости. Остистые отростки значительно длиннее, чем у шейных позвонков. В верхней части грудного отдела они направлены более горизонтально, в средней и нижней частях опускаются почти вертикально. Тела грудных позвонков увеличиваются в направлении сверху вниз. Позвоночные отверстия имеют округлую форму.
Итак, особенности грудных позвонков:
- имеются рёберные ямки, расположенные на боковых поверхностях тела, а также на концах поперечных отростков 10-ти верхних грудных позвонков
- суставные отростки почти во фронтальной плоскости
- длинные остистые отростки
Поясничные позвонки
Пять поясничных позвонков отличаются от других крупными размерами тел, отсутствием реберных ямок.
Поперечные отростки сравнительно тонкие. Суставные отростки лежат почти в сагиттальной плоскости. Позвоночные отверстия треугольной формы. Высокие, массивные, но короткие остистые отростки расположены почти горизонтально. Таким образом, строение поясничных позвонков обеспечивает большую подвижность этой части позвоночника.
Крестцовые и копчиковые позвонки
Наконец, рассмотрим строение крестцовых позвонков у взрослого человека. Их 5, и они, срастаясь, образуют крестец, который у ребенка еще состоит из пяти отдельных позвонков.
Примечательно то, что процесс окостенения хрящевых межпозвоночных дисков между крестцовыми позвонками начинается в возрасте 13-15 лет и заканчивается только к 25 годам. У новорожденного ребенка задняя стенка крестцового канала и дуга V поясничного позвонка еще хрящевые. Сращение половин костных дуг II и III крестцовых позвонков начинается с 3-4-го года, III-IV — в 4-5 лет.
Передняя поверхность крестца вогнутая, в ней различают:
- среднюю часть, образованную телами, границы между которыми хорошо видны благодаря поперечным линиям
- затем два ряда круглых тазовых крестцовых отверстий (по четыре с каждой стороны); они отделяют среднюю часть от латеральных.
Задняя поверхность крестца выпуклая и имеет:
- пять продольных гребней, образовавшихся благодаря слиянию отростков крестцовых позвонков:
- во-первых, остистых отростков, образующих срединный гребень,
- во-вторых, суставных отростков, образующих правый и левый промежуточные гребни
- и в-третьих, поперечных отростков позвонков, образующих латеральные гребни
- а так же четыре пары дорсальных крестцовых отверстий, расположенных кнутри от латеральных гребней и сообщающихся с крестцовым каналом, который является нижней частью позвоночного канала.
На латеральных частях крестца находятся ушковидные поверхности для сочленения с тазовыми костями. На уровне ушковидных поверхностей сзади расположена крестцовая бугристость, к которой прикрепляются связки.
В крестцовом канале находятся терминальная нить спинного мозга и корешки поясничных и крестцовых спинномозговых нервов. Через тазовые (передние) крестцовые отверстия проходят передние ветви крестцовых нервов и кровеносные сосуды. В свою очередь, через дорсальные крестцовые отверстия — задние ветви тех же нервов.
Копчик образован 1-5 (чаще 4) сросшимися копчиковыми позвонками. Копчиковые позвонки срастаются в возрасте от 12 до 25 лет, причем этот процесс идет в направлении снизу вверх.
1 0
Как нащупать простату: расположение, техника выполнения процедуры, тактильные ощущения и форма органа
О важности работы простаты в организме знает каждый мужчина, но обо всех особенностях органа и его точном местоположении может рассказать только специалист или подкованный знаниями о собственном здоровье человек. Простата представляет собой непарный орган эндокринной системы, играющий важную роль в мочевыделительной и половой функциях. Где найти простату у мужчины? Как это правильно сделать? Давайте разбираться.
Строение органа
Состоит простата из мышечной и железистой ткани. Мышечная ткань регулирует ширину канала для мочеиспускания и не позволяет сперме попадать в мочевой пузырь. Железистая ткань отвечает за выделение мужского секрета. Сам орган по размеру напоминает каштан или грецкий орех.
Его ширина приблизительно 3,5 см, длина 3 см, толщина 2 см, а вес 20 гр. Такого размера железа достигает уже к 20 годам. Она должна оставаться неизменной всю жизнь. У многих мужчин после 40 лет простата снова начинает увеличиваться, что представляет собой доброкачественную опухоль.
Именно в этот период чаще всего мужчин начинает волновать вопрос, как нащупать простату, чтобы самостоятельно определить ее состояние. Найти орган можно через анальное отверстие или наружно. Располагается простата под мочевым пузырем и окружает собой уретру. Верхняя часть органа соприкасается с промежностью, а нижняя с мочевым пузырем.
Семенные пузырьки расположены на задней стенке органа. Их канальца соединяются с протоками для семяизвержения и мочеиспускания.
Функции органа
Простата необходима мужчине для барьерной и секреторной функций организма.
Первая осуществляется благодаря мышечной ткани органа, которая, как сфинктер, сокращается и не позволяет попасть сперме в мочевой пузырь.
Аналогичным образом железа способна удерживать мочу, что полностью разделяет процесс мочеиспускания и эякуляции. Кроме этого, сокращение мышц защищает мочевые протоки от попадания различных инфекций.
Секреторную функцию обеспечивает железистая часть органа. От ее работы зависит качество спермы, длительность эрекции и количество необходимых организму мужчины ферментов, вырабатываемых во время эякуляции.
Как найти орган
Перед тем как нащупать простату самому, нужно тщательно изучить данный орган и его расположение, а также посетить специалиста. Урологи знают все особенности мужской анатомии и сразу могут определить, есть ли в формировании простаты проблемы.
Лучше всего прощупывать железу ректально. На ощупь она должна быть гладкой, плотной и округлой.
Если легкие поглаживания в расслабленном состоянии тела мужчины провоцируют болевые ощущения или прощупываются неровности и уплотнения, это говорит о наличии заболевания.
Правила осмотра
Проще всего можно нащупать простату у мужчин через попу. Как сделать это правильно? Лучше всего обратиться за квалифицированной помощью к врачу, но многие мужчины предпочитают избегать такой интимной процедуры и стараются сначала самостоятельно или с помощью партнера определить степень беспокойства.
Для этого необходимо надеть перчатки и обильно смазать палец вазелином или жирным кремом. Вводится в анальное отверстие палец на глубину приблизительно 5 см от сфинктера по направлению к позвоночнику.
Железа прощупывается, как немного выступающее небольшое образование на стенке кишечника, которое прилегает к половым органам. Оно округлой формы. У здорового мужчины легкое надавливание на орган провоцирует приятные ощущения и чаще всего эрекцию.
Если возникает боль или дискомфорт, то следует обратиться за профессиональной помощью к урологу. Если же вам нужно делать массаж простаты, советуем прочесть эту статью, где все подробно описано: https://cureprostate.
ru/422301a-massaj-prostatyi-polza-pokazaniya-preimuschestva-tehnika-protseduryi.
Значение процедуры
Многих интересует, как у мужчин нащупать простату, совсем не в медицинских целях. Данная процедура представляет собой не только осмотр органа, но и его стимуляцию, которая часто носит сексуальный характер.
Регулярное воздействие на железу продлевает время полового акта, положительно влияет на выработку спермы и семяизвержение, а также усиливает приятные ощущения для мужчины во время коитуса. Партнерша для этого должна во время акта ритмично надавливать на орган.
Удобнее всего это делать когда мужчина сверху или во время оральной стимуляции.
В урологической практике стимуляция органа осуществляется для:
- Профилактики и лечения простатита.
- Улучшения кровообращения в малом тазу.
- Стимуляции выработки семенной жидкости.
- Очистки железы от лишнего секрета при недостатке половой жизни.
Противопоказания
Точно зная, как нащупать простату, перед процессом нужно обязательно убедиться, что данная процедура будет безопасной.
Проводить такую стимуляцию строго запрещено на определенных стадиях простатита, о которых расскажет только врач.
Также нельзя это делать при аденоме простаты, наличии трещин в слизистой ануса, обострении геморроя, опухолях или сильных воспалительных процессах мочеполовой системы и кишечника.
Подготовка к процедуре
Удобнее всего прощупывать орган с помощью партнерши. Для этого за час до начала процедуры мужчине следует выпить приблизительно пол-литра жидкости и обязательно полностью опорожнить кишечник. Руки партнерши должны быть с коротко остриженными ногтями, чтобы не повредить слизистые оболочки кишечника.
Для полного расслабления мышц и минимизации неприятных ощущений перед проникновением следует сделать расслабляющий массаж поясницы, ягодиц и сфинктера. Чтобы лучше нащупать простату (как именно это сделать, подробно описано выше), поза мужчины должна быть коленно-локтевой или лежа на боку с подогнутыми коленями.
Только после этого партнерше можно надевать перчатки или напальчник, смазывать их и начинать процедуру.
Внешнее воздействие
Многих мужчин интересует вопрос, как нащупать простату снаружи, поскольку ректальное воздействие не всегда возможно. Конечно, провести полноценный медицинский осмотр таким способом невозможно, а вот усилить ощущения во время коитуса можно и с помощью облегченной техники.
Для этого партнерша должна рукой массировать мошонку и яички, а мужчина в это время сокращать мышцы анального прохода. Массаж при этом должен состоять из легких круговых движений и сдавливаний, которые нужно повторить не менее 20 раз. Результатом такого воздействия будет улучшение кровообращения малого таза и приятные ощущения для мужчины.
Самостоятельная стимуляция
Как нащупать простату самому? Такая процедура вполне реальна. Она выполняется для поддержания мужского здоровья. Если для этого нет специальных приспособлений, можно воспользоваться пальцем. Перед началом нужно полностью расслабиться, можно принять горячую ванну.
После этого следует лечь на бок, подогнуть ноги и слегка помассировать сфинктер. Палец в перчатке и со смазкой нужно плавно ввести в анальное отверстие. После обнаружения органа необходимо массировать его легкими движениями, постепенно усиливая нажим.
В это время обычно возникает эрекция, простата набухает и начинает подрагивать. Можно продолжать массаж до эякуляции, после чего обязательно опорожнить мочевой пузырь, чтобы прочистить протоки от секрета.
Если во время осмотра возникают неприятные ощущения или на органе прощупываются уплотнения, кисты, неровности, обязательно следует обратиться к врачу, поскольку это свидетельствует о наличии заболеваний.
Когда нужно обследоваться
Сегодня факторы заболеваний простаты снизили возраст мужчин, которым следует регулярно проходить осмотр у уролога.
Ранее считалось, что представители сильного пола только после 50 лет попадают в группу риска с заболеваниями половой системы и требуют ежегодного осмотра.
Теперь для мужчин после 40 лет данная процедура обязательна, а в целях профилактики простатита можно начинать проводить обследования значительно раньше. Особенно это относится к тем, у кого имеется плохая наследственность, а также к представителям негроидной расы.
Как найти простату, следует задуматься каждому мужчине при первых проявлениях неприятных ощущений во время мочеиспускания, полового акта или сексуального возбуждения. Поскольку простата при увеличении обязательно давит на окружающие органы, а рядом с ней расположен мочевой пузырь, то и его работа полностью зависит от функционирования железы.
Симптомами простатита являются:
- Боли в спине и области копчика.
- Частые позывы в туалет.
- Жжение и боль при мочеиспускании.
- Тонкая или прерывистая струя мочи.
- Медленный ее выход.
- Кровь в моче.
- Слабая эрекция или ее отсутствие.
- Боль при семяизвержении.
Дополнительным фактором для опасений является низкий уровень гемоглобина в крови у мужчины, что свидетельствует о недостатке железа.
Как часто стоит проводить процедуру
Из описанного выше материала уже понятно, как пальцем нащупать простату, для чего это нужно, кто может осуществлять данную процедуру.
Как часто можно прибегать к стимуляции органа? Если массаж простаты необходим в лечебных целях, то делать его следует регулярно в течение 6-8 недель. Частота процедуры – 1 раз в 2 дня.
Если стимуляция необходима в сексуальных отношениях для усиления приятных ощущений, то никаких ограничений в периодичности и длительности нет. Чем чаще будет осуществляться массаж, тем дольше мужское здоровье будет в норме.
Отдел рекламы: + 7 (978) 787-68-20 (рабочие дни с 09:00 до 18:00)
Тел.: +7 (978) 787-68-20, +7 (3652) 54-38-20
Редакция: news@3652.ru
Допускается цитирование материалов без получения предварительного согласия 3652.ru при условии размещения в тексте обязательной ссылки на 3652.
ru — Сайт города Симферополя. Для интернет-изданий обязательно размещение прямой, открытой для поисковых систем гиперссылки на цитируемые статьи не ниже второго абзаца в тексте или в качестве источника.
Нарушение исключительных прав преследуется по закону.
Материалы с плашками «Новости компаний», «Промо», «Партнерский материал», «Политические новости», «Пресс-релиз» и «Партнерский спецпроект», «Официально» публикуются на правах рекламы.
Политика конфиденциальностиПравила сайтаПравила классифайдПолитика обработки персональных данных
5
Впадина в позвоночнике что делать

Основные причины, вызывающие это нарушение, заключаются в чрезмерных физических нагрузках и резких движениях, в результате которых позвоночные диски подвергаются деформации, и, не выдержав нагрузки, смещаются в ту или иную сторону относительно позвоночного столба.
У новорождённых нарушение развивается вследствие врождённой слабости позвоночника. В этом случае у ребёнка может наблюдаться также перекос тазовых костей.
У людей в возрасте позвоночник теряет свою эластичность, а вследствие длительного воздействия позвонков друг на друга (трения), их поверхности истираются. Это также может стать причиной смещения, которое приводит к защемлению нервов и даже в некоторых случаях к параличу конечностей.
Существует такое понятие, как вторичный спондилолистез. Причинами его возникновения могут стать:
- травмы позвоночного столба и воспалительные процессы в его определённых отделах;
- остеохондроз;
- оперативное вмешательство на позвоночнике;
- опухоли.
С течением времени болезнь прогрессирует, в результате чего появляются все более выраженные симптомы. И чем дольше не проводится лечение патологии, тем сложнее все исправить.
Смещение позвонков
Остеофиты позвоночника: когда и у кого образуются, симптомы и лечение
Как уже говорилось, преимущественно у людей происходит смещение шейных позвонков. В этом случае болезнь проявляется себя болью в области повреждения, а также головной болью, головокружением, слабостью верхних конечностей и нарушением чувствительности кожи. Также у ребёнка и взрослого с этой патологией могут возникнуть:
- мигрени;
- сонливость;
- нарушение работы вегетативной нервной системы;
- нарушение работы некоторых внутренних органов.
Смещение позвонков грудного отдела происходит крайне редко, и в большинстве случаев долго остаётся не диагностированным, поскольку выраженной клинической картины такая патология не имеет. Но, если не проводится лечение нарушения, симптомы появляются, и они могут быть следующими:
- боль, возникающая при движении тела (наклоне, повороте);
- жгучая боль в грудной клетке, иррадиирующая в поясницу, возникающая вследствие защемления нервных корешков;
- парестезия конечностей вследствие сужения позвоночного канала.
Смещение позвонков поясничного отдела происходит тоже достаточно часто. Различается несколько видов такой патологии:
- врождённый или диспластический спондилолистез;
- дегенеративный, который является следствием дегенерации хрящей (обычно встречается у людей пожилого возраста);
- истмический, при котором на межсуставной поверхности обнаруживаются дефекты (часто встречается у спортсменов);
- травматический, возникающий из-за механических повреждений;
- патологический, о котором говорят тогда, когда на позвоночнике возникает опухоль, приводящая к смещению отдельных позвонков.
Если у ребёнка или взрослого имеется смещение позвонков поясничного отдела, у него могут появиться такие симптомы:
- нарушается осанка и походка;
- возникает боль в области смещения;
- возникает отёчность ног и появляется онемение конечностей;
- происходит ослабление ахиллова сухожилия;
- появляется хромота.
Также у человека с таким нарушением отмечается частое появление межпозвоночных грыж в поясничном отделе.
Смещение шейных позвонков, грудных и поясничных протекает в четыре стадии. На первой стадии симптомы практически отсутствуют и поэтому лечение обычно не проводится. Единственное, что может беспокоить человека, это редкое возникновение боли в той части, где произошло смещение позвонка, которая обычно возникает при резких движениях и поворотах.
На второй стадии боль становится сильнее, а человек практически постоянно испытывает непонятный дискомфорт в поражённой части позвоночника, который усиливается при поднятии тяжестей и физической нагрузке.
На этой стадии многие люди пытаются лечить болезнь самостоятельно, без обращения к врачу, что является неправильным решением, так как только верно поставленный диагноз даёт возможность вылечить данную патологию – в противном случае развивается третья стадия.
На третьей стадии боли становятся интенсивными и постоянными, межпозвоночные диски стираются и позвоночный столб оседает. Это становится причиной нарушения работы внутренних органов.
В частности если смещение произошло на уровне первого грудного позвонка, может возникнуть кашель и одышка, на уровне второго – нарушение сердечной работы, на уровне третьего – развитие частых бронхитов и пневмоний.
Когда смещение отмечается в нижних отделах позвоночника — страдает мочевой пузырь и прямая кишка. Если же у пациента смещение шейных позвонков, нарушается кровоснабжение головного мозга. Опытный врач знает все эти симптомы, и на их основе может предположить возможную причину их возникновения.
Четвёртая стадия свидетельствует о запущенном процессе. Когда болезнь достигает этой стадии, у ребёнка или взрослого наблюдаются постоянные боли, не исчезающие даже в покое. Им тяжело сидеть в одном положении, лежать или стоять. Кроме того, отмечаются нарушения походки.
Важно помнить, что если не лечить патологию позвоночника своевременно, высок риск возникновения необратимых изменений, которые могут привести к инвалидности. Поэтому лечение смещения следует начинать как можно раньше, что даёт вероятность полного восстановления работоспособности.
Степени спондилолистеза
В зависимости от стадии нарушения лечение может быть консервативным и хирургическим. В запущенных случаях показано оперативное вмешательство, которое заключается в фиксировании дисков специальными пластинами, благодаря чему смещённый позвонок возвращается на своё место.
Консервативное лечение включает в себя:
- приём лекарственных препаратов, среди которых болеутоляющие и спазмолитики;
- локальную блокаду позвоночника;
- ношение специального корсета;
- специальные упражнения;
- мануальную терапию и иглоукалывание.
Эффективными в лечении патологии позвоночника являются специальные упражнения. Эти упражнения направлены на укрепление мышечного корсета, который, в свою очередь, будет поддерживать позвонки в правильном положении.
Выполнять упражнения следует плавно и медленно, без резких движений, без подъёма тяжестей и излишнего напряжения на позвоночник.
Важно чтобы упражнения не вызывали болезненных ощущений, но незначительный дискомфорт при их выполнении может присутствовать.
Проводиться упражнения должны в определённом порядке – сначала разминка, затем растяжка позвоночника, после чего упражнения на укрепления мышц позвоночника (если нет боли) и установка осанки.
Самостоятельная декомпрессия позвоночника: лучшие упражнения и методы
В настоящее время большинство людей страдает болями в спине. Прежде всего это происходит из-за неправильного образа жизни, ведь практический каждый проводит массу времени сидя за компьютером, офисным столом или рулём своего автомобиля.
Также причиной болевых ощущений становятся и чрезмерные физические нагрузки. Под влиянием этих факторов позвоночник подвергается давлению, что ведёт к развитию дискомфорта. Но есть методы, которые помогут справиться с этой проблемой.
В медицине под термином «декомпрессия» подразумевают уменьшение давления на определённые ткани или органы человека, которое может обуславливаться как внешними, так и внутренними факторами.
В современной медицине существует множество методик по проведению декомпрессии. Каждая из них имеет свои особенности, потому подбирается врачом в индивидуальном порядке в зависимости от анатомического строения и клинической картины определённого пациента.
Декомпрессия позвоночника выполняется двумя способами.
Диагностика
Установить диагноз дают возможность такие распространённые методы диагностики, как:
- рентгенография;
- компьютерная томография;
- магнитно-резонансная томография.
Обычно достаточно одной рентгенограммы, чтобы подтвердить предположения врача относительно того, что у ребёнка или взрослого смещение шейных позвонков, грудных или поясничных.
Отметим, что у новорождённых чаще наблюдается смещение шейных позвонков, что происходит в результате травматического повреждения этой области при прохождении ребёнка по родовым путям.
Эту патологию врач может заметить сразу после рождения ребёнка или через несколько недель/месяцев.
Что такое искривление позвоночника и как его предотвратить
Искривление позвоночника как у ребенка, так и у взрослого, обусловлено деформацией позвоночного рисунка из-за неправильной формы отдельных звеньев или их групп.
Недоразвитые, конусовидные позвонки неправильной формы искривляют позвоночный ствол, что приводит к нездоровому искажению осанки.
Это сказывается на внешнем виде пациента. Изгибается спина, уровень плеч искажается, появляется излишняя сутулость и ли сгорбленность.
Эстетическая красота — неглавный недостаток, получаемый от искривления позвоночника. Деформация основного ствола организма приводит к смещению и сдавливанию внутренних органов.
В связи с этим кровообращение в них затрудняется, что вызывает целый ряд дополнительных заболеваний. Деформация грудной клетки приводит к затрудненному дыханию и сердечной недостаточности.
Виды искривлений
Исследования показывают, что среди заболеваний опорно-двигательного аппарата детей наиболее распространенным является сколиоз или боковое искривление спины.
Искривления позвоночника подразделяют на три основных типа:
- сколиоз (позвоночник искривлен вбок);
- кифоз (выгнута наружу верхняя часть позвоночника, вплоть до образования горба);
- лордоз (сильно вогнута внутрь поясничная часть позвоночника).
Существуют смешанные типы, характеризующие искривления позвоночника, когда кифоз осложнен сколиозом или лордоз смешан с обоими видами.
Кроме того, искривления позвоночника могут проявляться в виде скрученности позвоночного каната.
Определить искривления позвоночника можно визуально, внимательно приглядевшись к спине расслабленного человека. Это относится к телу взрослого и ребенка.
Этапы внешнего исследования помогут вынести предварительное решение.
- Раздетый по пояс человек должен повернуться спиной.
- Расслабиться и принять привычную стойку.
- Осмотрите впадину позвоночника, проходящую по всей спине, она должна быть ровная без змеевидных отклонений в сторону.
- Обратите внимание на плечи, они должны находиться на одном уровне.
- Наклоните пациента вперед, позвоночный столб не должен сильно выступать наружу, образуя ровную дугу.
- Поверните его боком, убедитесь, что выступ на спине и впадина на поясе пребывают в норме, не слишком проваливаясь или выпячиваясь.
Боковое искажение проявляется змеевидным рисунком позвоночника, неравномерным уровнем плеч, а иногда даже разным размером длины ног.
Внутреннее или внешнее искривление легко определить, рассмотрев тела взрослого или ребенка сбоку.
Слишком выпирающий грудной отдел или впадающая поясница еще не все: излишне ровная, почти плоская спина тоже сигнализирует об искривлении позвоночника.
Если попросить человека наклониться вперед, то изменения в рельефе позвоночного каната только усиливаются, что подтверждает подозрения на искривление позвоночника.
Откуда оно берется
Нарушение конструкции позвоночного ствола вызвано нарушениями в развитии костного аппарата. Искривление позвоночника развивается незаметно, но постоянно.
Причины деформации чаще всего кроются в неправильной форме или излишнем количестве звеньев. Эта патология чаще всего бывает врожденная. Измененная поверхность позвонков при их складывании в столб создают искаженную конструкцию.
Деформация может быть осложнением после воспалительного, инфекционного или вирусного заболевания, вызывающего изменения в костной ткани позвоночника (полиомиелит, рахит, радикулит и т.д.).
Нередко причиной деформации позвоночного столба бывает травма. Определить причину патологии важно еще до начала лечения, это обозначит курс лечения.
Искривление у детей
Очень важно выявить на ранней стадии искривление позвоночника у детей. В детском возрасте скелет ребенка еще достаточно мягкий и легко поддается деформации.
Взгляните на своего ребенка, понаблюдайте, как он двигается, потягивается, наклоняется. Если в позвоночнике есть дефект, тело ребенка сразу об этом расскажет языком неровных изгибов или излишних впадин.
Если показалось, что у ребенка есть искривление позвоночника, стоит обратиться к ортопеду для профессионального осмотра. Доктор точно определит, есть ли изменения в скелетной конструкции малыша.
Дефект позвоночника у детей вылечить очень просто, ведь их косточки послушны и легко поддаются смещению при мягком, но настойчивом надавливании.
Предупредить искривление позвоночника на сто процентов пока не удавалось никому, и все же существуют несколько приемов, способных свести к минимуму процент вероятности такого заболевания.
Постараться избежать врожденного дефекта в скелете ребенка, дающего искривление позвоночника, можно еще в период беременности.
Будущей маме нужно принимать полный комплекс витаминов и минералов, чтобы плод получал все необходимые для развития микроэлементы.
Почаще бывайте на свежем воздухе, принимайте достаточное количество воздушных и солнечных ванн. Солнечные лучи — нескончаемый источник витамина Д, необходимого для формирования костной ткани. В период беременности старайтесь двигаться, не позволяя застаиваться тканям в области таза.
Обязательно совершайте пешие прогулки. В это время ребенок двигается вместе с вами, уже в утробе привыкая к энергичному образу жизни. Стоит определить ежедневный маршрут, по которому будет прогуливаться будущая мама.
Профилактика исключит приобретенное искривление позвоночника, вызванное постоянно неправильным сидячим положением, особенно это касается ребенка.
Если контролировать, как он сидит за столом, на стуле или во время игры, а также следить за его осанкой и расправленными плечами, это позволит избежать развития дефекта.
Искривления позвоночника, вызванные заболеванием можно попробовать предотвратить, если принять меры по предупреждению болезни: принимать витамины, заниматься физкультурой, вести здоровый образ жизни. Для ребенка будет важно вовремя делать прививки.