Краевое предлежание плаценты: по задней стенке, как располагается хорион на 12 неделе, причины, симптомы, диагностика, лечение, роды
По праву считается одной из самых грозных акушерских патологий предлежание плаценты, которое и наблюдается в 0,2 – 0,6% случаев от всех беременностей, завершившихся родами.
Чем опасно данное осложнение беременности?
В первую очередь, предлежание плаценты опасно кровотечением, интенсивность и длительность которого не сможет предугадать ни один врач.
Именно поэтому беременные с такой акушерской патологией принадлежат группе высокого риска и тщательно наблюдаются врачами.
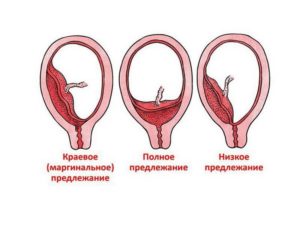
Классификация форм предлежания
В зависимости от фактического места прикрепления плаценты классифицируют несколько видов и форм предлежания, представляющих более или менее опасную ситуацию в родах.
Определить физиологические особенности и возможную угрозу прерывания беременности, а также риск осложнений родовой деятельности врач может на основе данных рекомендуемого планового ультразвукового исследования.
Частные случаи предлежания плаценты
Полное предлежание плаценты
Наблюдается плотное перекрытие плацентарной тканью внутреннего зева матки. В процессе родов это не позволит плоду пройти через родовые пути даже при условии полного раскрытия шейки, поэтому нормальные роды становятся противопоказанными.
Центральное предлежание плаценты
Отверстие входа цервикального канала целиком перекрыто основной частью плаценты. При местном влагалищном осмотре методом пальпации невозможно прощупать плодные оболочки, поскольку они закрыты тканью плаценты.
Такой диагноз также является тяжелой патологией и исключает возможность осуществления нормальных родов.
Боковое предлежание плаценты
Основная часть плацентарной ткани размещена справа или слева от внутреннего зева. В такой ситуации врач должен определить величину участка, перекрывающего отверстие цервикального канала. Данный случай относится к неполному предлежанию.
Краевое предлежание плаценты
В процессе влагалищного осмотра прощупываются плодные оболочки, находящиеся в непосредственной близости от края отверстия цервикального канала. Плацента зафиксирована по самому краю внутреннего зева.
Формы предлежания плаценты
Заднее предлежание плаценты
Такая локация относится к случаям неполного предлежания, когда основная часть плацентарной ткани располагается в заднем сегменте со смещением к нижнему.
Переднее предлежание плаценты
Формирование плацентарной ткани по переднему сегменту не считается патологией. Варианты переднего и заднего предлежания соответствуют норме до 25-27-ой недели гестации.
В течение последующих 6-8 недель вместе с активным внутриутробным ростом ребенка и стенок полости плацента может смещаться, и к моменту начала родовой деятельности не будет представлять риска осложнений.
Как диагностировать?
Предлежание плаценты является скрытой и опасной патологией. Если у беременной кровотечений еще не было, то заподозрить предлежание можно, но подтвердить диагноз возможно только с использованием дополнительных методов обследования.
Натолкнуть на мысль о предлежащей плаценте помогает тщательно собранный анамнез (в прошлом имелись осложненные роды и/или послеродовый период, многочисленные аборты, заболевания матки и придатков, операции на матке и прочее), течение настоящей беременности (зачастую осложняется угрозой прерывания) и данные наружного акушерского исследования.
При наружном осмотре измеряется высота дна матки, которая больше предполагаемого срока беременности, а также неправильное положение плода или тазовое предлежание. Пальпация предлежащей части не дает четких ощущений, так как скрывается под плацентой.
В случае обращения беременной женщины, которая жалуется на кровотечение, ее госпитализируют в стационар для исключения или подтверждения диагноза подобной патологии, где, если есть возможность, проводят УЗИ, желательно вагинальным датчиком. Осмотр в зеркалах проводится для установления источника кровянистых выделений (из шейки матки или варикозных вен влагалища).
Главное условие, которое необходимо соблюдать при осмотре зеркалами: исследование проводится на фоне развернутой операционной и обязательно подогретыми зеркалами, чтобы в случае усиления кровотечения не медленно приступить к операции.
УЗИ остается самым безопасным и точным методом определения данной патологии. В 98% случаев диагноз подтверждается, ложноположительные результаты наблюдаются при чрезмерно наполненном мочевом пузыре, поэтому при исследовании УЗ-датчиком мочевой пузырь должен быть умеренно наполненным.
Ультразвуковое исследование позволяет не только установить предлежание хореона, но определить ее разновидность, а также площадь плаценты. Сроки проведения УЗИ во время всего периода вынашивания плода несколько отличаются от сроков при нормальной беременности и соответствуют 16, 24 – 26 и 34 – 36 неделям.
Что значит низкое предлежание плаценты?
Низким предлежанием называется ситуация, когда плацента фиксируется на небольшом расстоянии (менее З см) от входа в цервикальный канал и не закрывает его.
В таком строении обычные роды вполне осуществимы в условиях отсутствия других рисков. При дальнейшем наблюдении возможны 2 варианта развития ситуации:
- перемещение плаценты вверх вместе с растущими стенками и возможность нормального протекания родов
- смещение вниз – тогда возникает случай частичного или абсолютного перекрытия родовых путей, поэтому необходимость проведения родовспоможения, а также степень риска естественных родов должны оцениваться наблюдающим врачом
Низкое предлежание плаценты
Низкое предлежание плаценты по задней стенке
Это частный случай нижнего предлежания, когда плацента размещается в нижнем сегменте, но основная часть плацентарной ткани имеет расположение по задней стенке.
Низкое краевое предлежание плаценты
Также является одним из вариантов нижнего предлежания с размещением по краю внутреннего зева.
В задачи УЗИ, проводимого на 36-37-ой неделе беременности, входит уточнение фактической степени предлежания, т.е. оценка величины перекрытия и развития патологии:
- 1 степень – плацента располагается вблизи внутреннего отверстия шейки матки, но дистально смещена от него, по крайней мере, на З см
- 2 степень – нижняя часть зафиксирована вблизи самого края входа в цервикальный канал, но не закрывает его
- 3 степень – часть плаценты частично или целиком перекрывает внутренний зев матки. При этом основная часть плацентарной ткани смещена по передней или задней стенке
- 4 степень – плацента целиком размещается в нижнем сегменте и плотно блокирует вход в цервикальный канал своей основной частью
Ультразвуковое исследование во второй половине беременности Как правило, диагностирование 3-ей или 4-ой степени патологии предполагает проведение оперативного вмешательства при родовспоможении (планового кесарева сечения) для исключения травм и смертности новорожденного и роженицы.
Осложнения
Данная акушерская патология очень часто осложняется угрозой прерывания, внутриутробной гипоксией, задержкой развития плода. Кроме того, зачастую предлежанию плаценты сопутствует ее истинное приращение. В третьем периоде родов и раннем послеродовом периоде высок риск кровотечений.
Пример из практики: В акушерское отделение поступила повторнородящая женщина с жалобами на кровотечение в течение трех часов из родовых путей. Диагноз при поступлении: Беременность 32 недели. Краевое предлежание плаценты. Внутриутробная задержка развития плода 2 степени (по УЗИ). Маточное кровотечение.
Схватки у женщины отсутствовали, сердцебиение плода глухое, неритмичное. Мы с коллегой сразу же вызвали сан. авиацию, так как непонятно еще, чем дело может кончиться кроме обязательного кесарева сечения. Во время операции был извлечен живой недоношенный ребенок. Попытки удалить послед не увенчались успехом (истинное приращение плаценты).
Объем операции был расширен до экстирпации матки (удаляется матка вместе с шейкой). Женщина переведена в палату интенсивной терапии, где она находилась сутки. Ребенок умер в первые же сутки (недоношенность плюс внутриутробная задержка развития плода). Женщина осталась без матки и ребенка.
Вот такая печальная история, но, слава Богу, хоть мать спасли.
Созинова Анна Владимировна врач акушер-гинеколог
Причины низкого предлежания плаценты
Первичное образование и дальнейший рост плаценты наблюдается в том сегменте полости матки, где изначально было прикреплено плодное яйцо. Причины фиксации в нижней области условно делятся на 2 группы.
Со стороны будущей матери:
- Приобретенные изменения структуры слизистой оболочки матки, сформировавшиеся в результате перенесенных воспалительных заболеваний различной природы – эндометриоз, эндометрит, аднексит, параметрит, сальпингит, эндоцервицит
- Механические повреждения эндометрия – аборты, выскабливания, осложненные роды, оперативные вмешательства
- Физиологические особенности, в том числе приобретенные изменения в строении матки или наличие различных образований – недоразвитие внутренних половых органов, травмы области малого таза, загиб матки, миомы, кисты
- Заболевания сердца, печени и почек, ведущие к образованию застойных процессов в области малого таза и внутренних половых органо
- Гормональные нарушения, влекущие за собой сбои менструальной функции — нерегулярный цикл, обильные менструальные выделения, сильные боли
Со стороны плода:
Уменьшение активности ферментов развития оболочек плодного яйца вследствие внутренних процессов. В результате оплодотворенная яйцеклетка, перемещаясь в полости, не может имплантироваться в боковые стенки матки и закрепляется в нижних отделах.
Возможно ли предотвратить неправильное прикрепление плаценты?
В группу риска по аномальному креплению плаценты входят женщины старше 35 лет, имеющие в анамнезе аборты, кесарево сечение, операции на матке.
Для профилактики возникновения проблем с детским местом нужно вести правильный образ жизни.
Важно контролировать функционирование репродуктивной системы, использовать средства контрацепции для предотвращения нежелательной беременности. Необходимо своевременно выявлять и лечить болезни мочеполовой системы.
Чем грозит краевое, полное (центральное) предлежание плаценты и как эта патология беременности отражается на родах
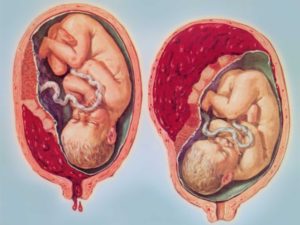
Предлежание плаценты – патология беременности, когда детское место располагается полностью или частично в нижнем маточном сегменте. В норме плацентарная оболочка прикрепляется в верхних отделах тела матки.
Предлежание плаценты при беременности относят к серьезной акушерской патологии, связанной с высокой вероятностью кровотечений.
Что значит предлежание плаценты при беременности
Формирование плаценты начинается тогда, когда эмбрион прикрепляется к маточной стенке, а заканчивается – к двадцатой неделе гестации. При появлении детского места на ее дне, на задней и передней стенках верхнего сегмента, риск осложнений в виде кровотечения во время вынашивания ребенка и родов в случаях нормально протекающей беременности минимален.
Плохо, когда плацента образовалась в нижней части матки, в том числе в шейке и перешейке. Это состояние наблюдается в среднем в пяти случаях на тысячу беременных.
Различают следующие виды предлежания плаценты:
- краевое;
- низкое;
- центральное.
Более простой клинической классификацией является разделение патологии на:
Варианты предлежания плаценты
Краевое на задней, боковой или передней стенке
Краевое предлежание плаценты означает, что детское место находится в нижнем маточном сегменте. При таком расположении оно своим краем доходит до внутреннего зева. В зависимости от местоположения прикрепление можно подразделить на:
- краевое по задней стенке;
- по передней стенке;
- по боковой стенке.
При краевом предлежании плаценты по задней стенке она располагается в соответствующей части матки и лучше защищена от внешних факторов и травм. Оболочки плода находятся низко и могут частично прикрывать зев.
Краевое предлежание плаценты по передней стенке диагностируется при ультразвуковом исследовании, как и все остальные патологические ее расположения, но встречается реже. Достоверность информации, полученной на современных аппаратах УЗИ, составляет 99%.
Боковое предлежание плаценты по правой или левой маточной стенке характеризуется частичным прикрытием внутреннего зева. Во время родов такое состояние можно определить при двухсантиметровом раскрытии, то есть на начальных этапах первого родового периода.
Расположение плаценты
Полное
Полное предлежание плаценты при беременности означает закрытие внутреннего маточного зева. Такое состояние чаще можно встретить у возрастных беременных и у тех, кто рожает повторно. Патология встречается у восьми из десяти тысяч беременных женщин.
Полное предлежание плаценты в первом периоде родов определяется при исследовании через влагалище, где даже при четырех сантиметровом раскрытии оболочки плода прощупать не удается. Чтобы сохранить жизнь мамы и ребенка необходимо родоразрешение при помощи кесарева сечения.
Низкое
Низкое предлежание плаценты – состояние, когда детское место сформировалось в нижней части матки.
Отличием от краевого является то, что при обследовании роженицы через влагалище край детского места определяется от двух до трех сантиметров над внутренним маточным зевом.
Ультразвуковая диагностика низкого предлежания плаценты при беременности помогает вычислить это расстояние еще до родов. Это определяет дальнейшую тактику ведения женщины.
Два варианта низкого расположения плаценты
Неполное (частичное)
Неполное предлежание плаценты подразделяется на:
Внутренний зев в этих случаях перекрыт не весь, либо плацента и вовсе не достает до него, но расположена патологически низко. Эти состояния накладывают отпечаток на ведение беременной и на ее образ жизни. В сравнении с полным предлежанием, частичное встречается чаще и является более благоприятствующим вариантом патологии.
Диагноз правомочно выставлять на сроке 24-26 недель, так как рост матки создает эффект миграции детского места, которое может подняться выше на несколько сантиметров.
При переднем предлежании плаценты такая миграция встречается чаще, так как в этой части матки смещение происходит легче из-за анатомических особенностей.
Однако такое прикрепление связано с большим риском травматической отслойки, ведь детское место в этом случае менее защищено.
Центральное
Центральное предлежание плаценты говорит о том, что внутренний зев закрыт детским местом. Так как плацентарная ткань содержит большое количество кровеносных сосудов для жизнедеятельности будущего малыша и его связи с материнским организмом, нахождение ее в области, откуда должно происходить рождение, небезопасно из-за большой вероятности кровотечения.
Такое состояние осложняет жизнь женщины, которая хочет доносить ребенка. Проявить себя патология может уже в середине гестации. Центральное предлежание плаценты при беременности определяется во время планового ультразвукового обследования. Динамически отследить процесс развития плацентарной ткани можно на регулярных УЗИ, которыми нельзя пренебрегать.
Центральное предлежание плаценты
Причины
Причины предлежания плаценты можно поделить на две большие подгруппы:
- связанные со здоровьем женского организма;
- связанные с имплантируемым плодным яйцом.
Чем старше женщина и чем больше она болела воспалительными заболеваниями половых органов и рожала, тем выше вероятность проблемной плацентации. Нарушение имплантации в области маточного дна приводит к тому, что хорион образуется в ее нижнем сегменте, что является патологией.
Как центральное, так низкое и краевое предлежание плаценты более вероятно при:
- хроническом эндометрите с последующим изменением внутренней маточной оболочки;
- абортах, сопровождающихся выскабливаниями матки;
- септических послеродовых осложнениях, меняющих структуру эндометрия;
- многочисленных беременностях и родах, приводящих к изменению стенок матки;
- операциях по удалению миом и кесаревых сечениях в прошлом;
- возрасте старше 35 лет;
- многоплодии;
- маленьком промежутке между беременностями;
- маточных опухолях различной природы, в том числе миомах;
- эндометриозе;
- аномалиях строения матки;
- половом инфантилизме;
- застойных явлениях в области малого таза, связанных с патологией вне половых органов;
- активном многолетнем курении, способствующем торможению процессов питания всех тканей, в то числе и матки;
- приеме алкоголя и/или наркотиков.
Если предлежание связано с плодным яйцом, то говорят о снижении функции ферментных систем, которые нужны для внедрения оплодотворенной яйцеклетки в маточную стенку. В результате она опускается все ниже и ниже, что ведет к осложнениям.
Клинические симптомы
Основной клинический симптом предлежания плаценты – это кровотечение. Происходит оно из-за того, что детское место начинает отслаиваться от маточной стенки. Это может происходить постепенно или остро на различных сроках.
https://www.youtube.com/watch?v=QxnAvPp0gEE
Все зависит от того, на каком уровне прикреплена плацента. Чем она ниже, тем раньше появятся первые кровяные выделения. В тяжелых случаях они могут начаться уже в первом триместре, то есть до тринадцати недель. Это плохой прогностический признак, ведь такую беременность маловероятно доносить.
Появление кровянистых выделений связано с тем, что ворсинки хориона отрываются от маточной стенки, плохо приспособленной на данном уровне к образованию полноценного детского места. Частичное предлежание плаценты проявляется более поздними кровотечениями различной интенсивности. Они возникают во втором и третьем триместрах.
Отслойка плаценты
При обнаружении по данным ультразвукового исследования патологического положения плаценты, доктора тщательно отслеживают любые изменения, касающиеся матки и плода в ней. Существуют косвенные признаки надвигающегося кровотечения:
- высокое стояние над входом в малый таз той части плода, которая расположена ниже всего;
- аномальное расположение будущего малыша в матке, то есть поперечно или наискосок;
- разгибательные положения головы ребенка;
- задержка развития той или иной системы или всего организма.
Кроме кровотечения, врачи наблюдают за плодом, который в тяжелых случаях испытывает сильный стресс, приводящий к дисстресс-синдрому. Это связано с тем, что малыш не получает в нужной степени через плацентарные сосуды питательные вещества, которые ему жизненно необходимы. Проявлениями дисстресс-синдрома являются:
- отставание в росте и развитии;
- снижение частоты сердечных сокращений;
- изменением активности движений.
Чем грозит
Будущие мамы, несведущие в акушерстве, хотят знать, чем грозит полное предлежание плаценты и какой отпечаток это наложит на их жизнь и физическую активность. Прогноз зависит от срока и степени предлежания.
Раннее начало кровянистых выделений свидетельствует о том, что плацентация произошла по центру, затрагивая внутренний зев. Более трети таких беременностей заканчиваются самопроизвольными абортами.
Если в плацентации участвует шейка матки, то прерывание неизбежно. Из-за массивной кровопотери возникает опасность смертельного исхода для женщины.
Низкое предлежание плаценты при беременности 20 недель уже может проявляться кровотечениями различной интенсивности от кровомазания до обильного истечения крови.
До 20-недельного срока такую патологию по данным ультразвукового обследования можно предполагать у каждой десятой женщины. Но рост матки увеличивает расстояние до внутреннего зева, тем самым избавляя женщину от пугающего диагноза. К концу гестации только у пяти рожениц из тысячи подтверждается низкая плацентация.
Чем грозит низкое предлежание плаценты при беременности, зависит от расстояния до маточного зева, общего состояния здоровья женщины, ее образа жизни. При повторяющихся кровопотерях снижается количество гемоглобина и нарастает анемия, которую сложно купировать в амбулаторных условиях.
Предлежание плаценты по передней стенке опаснее, так детское место и плод более подвержены механическим воздействиям. Любой неосторожный удар животом или падение на него может привести к отслойке плаценты и массивному кровотечению.
Предлежание плаценты по задней стенке безопаснее в плане травматизма, так как плод и его оболочки, включая плацентарную, защищены лучше, находясь в глубине организма. В любом случае охранительный режим при каждом типе предлежания будет не лишним.
Что делать
Диагноз нижнего предлежания плаценты как полного, так и частичного выставляется по данным ультразвукового обследования.
Подозрение на этот грозный процесс является прямым показанием к госпитализации женщины в отделение патологии беременных, где будет осуществляться мониторирование показателей и отслеживаться динамика состояния.
Будущая мама с кровянистыми выделениями должна соблюдать строгий постельный режим.
Проведение исследований через влагалище при жалобах на кровянистые выделения, начиная со второго триместра, проводятся с готовностью в любой момент оказать оперативную помощь беременной.
При кровотечениях любой интенсивности в стационаре после обследования решается вопрос о дальнейшем сохранении беременности. А при доношенной речь идет о родоразрешении путем кесарева сечения.
Если беременность доношена не полностью, определяют уровень зрелости плода и применяют медикаменты, способствующие быстрейшему созреванию легочной системы, чтобы малыш появился на свет жизнеспособным.
Кесарево выполняется в 80% патологической плацентации в среднем на 38 неделе. Будущим матерям следует разъяснить все аспекты такого родоразрешения, как оптимального и безопасного варианта.
Женщинам разрешается дохаживать до положенного срока родов, если неполное, то есть низкое или краевое предлежание плаценты при беременности сопровождается:
- длительным бессимптомным периодом;
- поздним началом незначительного кровотечения или кровомазания;
- стабильным состоянием ребенка.
В таком случае родоразрешение проводится естественным путем. Во время такой осложненной беременности строго запрещено поднятие тяжестей, активные занятия спортом, следует избегать ушибов области живота.
Полезны неспешные прогулки на свежем воздухе, дыхательная гимнастика. Особое внимание нужно уделить питанию, содержащему свежие продукты, богатые витаминами и железом.
Выполнение всех врачебных рекомендаций ведет к успешному донашиванию.
Заключение
- Полное, или центральное, и неполное предлежание плаценты повышает вероятность кровотечения в период вынашивания и в родах.
- Такое состояние может привести к смерти будущего малыша или матери при несвоевременном обращении к специалистам.
- В большинстве случаев доктора прибегают к кесареву сечению.
Краевое предлежание плаценты
Плацента, как любой орган, может болеть. Она может подвергаться инфицирванию, в ней может развиваться инфаркт плаценты (участки, лишенные кровообращения),краевое предлежание, внутри сосудов плаценты могут образовываться тромбы, и сама плацента может подвергаться даже опухолевым перерождениям. Но такое, к счастью, бывает нечасто.
Давайте, разберем часто встречающуюся патологию во время беременности, а именно — краевое предлежание плаценты. Выясним, что это за состояние, которое опасно, не только для ребенка, но и для женщины, как вовремя его выявить, и существует ли специфическое лечение и профилактика.
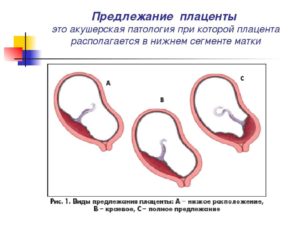
Что такое предлежание плаценты?
Краевое предлежание плаценты — это аномальное прикрепление плаценты, она перекрывает внутренний зев матки. Плацента возникает в организме женщины только во время беременности, за этот период выполняет очень много важных функций, без которых не может развиваться плод.
Она обеспечивает плоду питание, дыхание, выполняет защитную функцию, иммунологическую, а для женщины это важнейший источник гормонов, который помогает выносить и благополучно родить.
В норме при беременности плацента должна быть расположена как минимум на семь сантиметров выше зева, все, что ниже уже считается патологией.
Виды предлежания плаценты
Как и все заболевания, это тоже имеет свою классификацию, а именно: по передней стенке и заднее краевое предлежание плаценты.
Менее благоприятный вариант считается прикрепление по передней стенке, из-за механического повреждения вследствие физической активности женщины.
Но, при таком расположение возможна «миграция плаценты» это означает, что она со временем может переместиться вверх. Краевое предлежание плаценты по задней стенке считается более благоприятным для вынашивания ребенка.
Каковы же причины этого состояния?
Основная причина, это изменения в миометрии, нарушения которого происходят после выскабливаний, абортов, перенесенных инфекций передаваемые половым путем. Многие считают, что деформация матки, вызванная лейомиомами или врожденными патологиями, так же влияет на патологическое прикрепление плаценты. Все эти факторы способствует аномальному прикреплению трофобласта к миометрию.
Диагностика патологии
Симптоматически данная патология чаще проявляется кровянистыми выделениями из влагалищами. Чаще всего эти признаки появляются с 28 недели, именно в этот период беременности повышается активность матки. В третьем триместре появлению крови может способствовать физическая нагрузка, половой акт или после активных движений плода при его неправильном положении.
Какое возникает кровотечение, зависит только от степени повреждения сосудов. Может быть как незначительное кровомазание, так и обильное, которое за собой несет последствия. Кровотечение возникает вследствие того, что происходит активный рост матки, сосуды при таком предлежании плаценты не успевает приспособиться и происходит отслойка плаценты.
Болевой синдром может быть слабо выраженным или совсем отсутствовать.
Диагностика заключается в осмотре гинекологом и УЗИ. При сканировании врач определяет локализацию плаценты и степень перекрытия маточного зева, и конечно состояние ребенка, ведь любой спазм сосудов в плаценте моментально отражается на его состоянии.
Лечение предлежания плаценты
Лечение зависит от симптомов, состояния матери, плода, и конечно от локализации предлежания.
При постановке данного диагноза возможно лечение как амбулаторно, так и в стационаре. Амбулаторное лечение применяют, когда краевое предлежание плаценты по задней стенки. Им назначают прием медикаментов для снятия тонуса матки и улучшения кровообращения.
Конечно, все врачи рекомендуют лечиться в стационаре, при любой локализации, что бы женщина находилась постоянно под контролем врачей, при возникновении кровотечения, помощь должна быть оказана сразу же, чтобы сохранить ребенка.
Беременная во время лечения должна соблюдать щадящий режим, а именно — стараться избегать стрессов, физические нагрузки, отказаться от сексуальных отношений. Таким женщинам необходим свежий воздух, хорошо питаться, и конечно соблюдать постельный режим.
Особенности родов
Кровотечение опасно не только для женщины, развитием железодефицитной анемией, но так же и для ребенка. При такой патологии происходит частичное нарушение доступа кислорода к плоду, это приводит к его гипоксии. При длительном течении гипоксии может возникнуть антенатальная гибель плода, или после рождения данное состояние отразиться на физическом и умственном развитии ребенка.
Когда такой диагноз поставлен, и приближается срок родов, каждую женщину интересует, сможет ли она родить сама.
Если нет кровянистых выделений, хорошая родовая деятельность, состояние женщины удовлетворительное то такие роды можно вести через естественные родовые пути, только с ранним вскрытием плодного пузыря.
Но если же, возникли какие либо осложнения то необходимо пересматривать в сторону кесарево сечение.
Профилактика предлежания плаценты
А профилактика очень проста, во время беременности соблюдать все назначения врача, избегать физических нагрузок, правильно питаться.
А тем женщинам, которые только думать о беременности сейчас или позже необходимо всегда помнить, что любые инфекционные заболевания половых путей, инвазивные вмешательства в полость матки, такие как аборты и выскабливания бесследно не проходят, и зачастую проявляются во время беременности.
Краевое предлежание плаценты — причины, симптомы, опасность
Краевое предлежание плаценты – распространенное нарушение при гестации. Во время его развития связь мамы и малыша находится под угрозой. Как протекает беременность при данном заболевании, как минимизировать негативные последствия описано в статье.
Что это за патология
Процесс характеризуется неправильным закреплением детского места. Это опасно для беременной и плода. Однако, соблюдение рекомендаций специалиста значительно улучшает ход вынашивания, здорового и полноценного формирования маленького организма и благополучного родоразрешения.
В первом триместре угроза незначительная, поскольку кроха растет, и плацента растягивается, принимая правильное положение. Если этого будет недостаточно, начинается перекрытие сосудов, которые снабжают эмбрион кислородом. Но вовремя проведенная терапия поможет малютке и его маме и не допустит ухудшений.
В акушерстве определяют виды болезни, учитывая локализацию проявления.
- По передней стенке. Опасное положение, при котором повышается вероятность механического повреждения. Отслоение может произойти в связи с чрезмерными нагрузками, движений плода (особенно в третьем триместре). Но при этом есть шанс перемещения эмбриона в верхнюю часть детского места.
- По задней стенке. Более благоприятная локализация, в отличие от первой. В таком случае риск осложнений незначительный. Есть большая вероятность выносить и благополучно родить здорового младенца.
Оба требуют постоянного контроля и наблюдения у гинеколога. Часто отклонение провоцирует обильное кровоизлияние при родовой деятельности.
Всегда есть угроза возникновения краевого предлежания плаценты при следующих гестациях. Следует учитывать эту информацию и регулярно проходить врачебный осмотр.
Симптомы
Краевое предлежание плаценты по задней стенке или передней сопровождается характерными признаками. Основной – кровянистые выделения. При этом самочувствие у беременной не ухудшается. Появляются в состоянии покоя или ночное время.
Они могут проявиться в 1 триместре. Также часто наблюдается на сроке 28-32 недели. В это время маточные мышцы более активны, поскольку орган подготавливается к родам.
Редко кровянистые изъявления появляются во 2 триместре. Их объем бывает разный – это зависит от степени повреждения сосудов.
Кровотечения на таком сроке происходят после полового акта, активных движений ребенка, физических нагрузок. Они могут проявиться при гинекологическом осмотре или после него.
Нередко такое состояние провоцирует угрозу выкидыша. Беременная испытывает неприятные ощущения в нижней части живота, гипертонус матки.
Поскольку на таком фоне появляются систематические кровоизлияния, развивается железодефицитная анемия. Состояние провоцирует повышенную усталость, слабость. Из-за недостаточного количества питательных веществ повышается риск гипоксии и задержки внутриутробного развития.
В чем опасность
Полезно узнать, чем опасно краевое предлежание плаценты. Заболевание сопровождается возникновением рисков и сложных состояний:
Краевое предлежание плаценты по передней стенке становится причиной преждевременных родов.
Нарушение кровообращения, недостаточное поступление кислорода и питательных веществ замедляют рост и развитие ребенка. На таком фоне появляется хроническая гипоксия.
Анемия опасна для беременной, поскольку стабильно чувствуется слабость, головокружение. В тяжелых случаях госпитализация необходима.
Когда и какому врачу обратиться
Данная патология в основном сопровождается одним характерным признаком – кровянистыми выделениями. При этом женщина чувствует себя хорошо, но все же следует немедленно обратиться в женскую консультацию.
Гинеколог должен контролировать состояние и самочувствие женщины, ребенка. При неукоснительном соблюдении рекомендаций специалиста шансы благополучно выносить и родить здорового малыша максимальны.
Диагностика и лечение
При диагностике специалист учитывает жалобы, проявление характерных симптомов. Самым достоверным методом исследований является УЗИ. Определить отклонения можно по наличию крови на нижнем белье, высокому стоянию дна матки, неправильному положению плода, шумы тока крови по сосудам.
При этом влагалищное исследование не выполняют, поскольку оно провоцирует кровотечение или преждевременные роды. Поэтому для подтверждения диагноза проводят УЗИ. Методика позволяет с точностью определить наличие сбоя и его локацию.
Лечение зависит от признаков, срока вынашивания, самочувствия пациентки и малыша. Если диагноз установлен, а кровотечений нет, контроль за самочувствием пациентки проводится в амбулаторных условиях. Госпитализация показана при наличии кровянистых выделений, независимо от их объема.
Будущей маме в таких случаях нужен покой. Необходимо исключить половую жизнь, стрессы, негативные эмоции. Врачи рекомендуют носить бандаж.
Во втором триместре ситуацию можно исправить с помощью специальных упражнений. При выявлении железодефицитной анемии необходимо провести коррекцию питания. В рацион включают продукты, с высоким содержанием железа.
При критических показателях, беременную срочно госпитализируют и назначают медикаментозное лечение. Методы терапии и медикаменты назначают исходя из симптомов и отклонений, сопутствующих патологии.
Краевое предлежание плаценты встречается в период гестации на разных сроках. Для своевременного определения необходимо вовремя становится на учет в женскую консультацию. Состояние должен постоянно контролировать ведущий акушер-гинеколог, поскольку есть риски ухудшения состояния будущей мамы и крохи.
При постановке диагноза, гинеколог обязательно расскажет беременной, что это такое – краевое предлежание плаценты.
Своевременная диагностика, лечение, неукоснительное соблюдение врачебных рекомендаций позволят без осложнений выносить и родить здорового ребенка.
Материал подготовлен
специально для сайта kakrodit.ru
под редакцией врача Павленко М.Л.
Специальность: акушер-гинеколог высшей категории.
Краевое предлежание плаценты: что это значит и как диагностируется
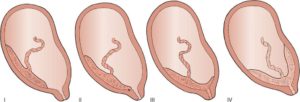
Плацента — орган, который развивается в матке во время беременности. Она питает и защищает ребенка, фильтруя его отходы.
Хорион, предшественник плаценты, образуется на вершине или стороне матки пуповиной. Иногда прикрепление получается внизу маточной полости, что приводит к краевому предлежанию плаценты.
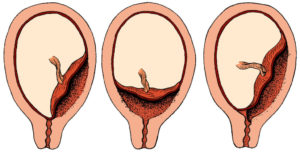
Что такое краевое предлежание хориона или плаценты
Краевое предлежание плаценты — осложнение, которое возникает, когда плацента находится низко в маточной полости и покрывает часть или всю шейку матки, отверстия родового канала.
Неправильное расположение плацентарной поверхности встречается в одной из 200 беременностей. Состояние не считается особо опасным для будущего малыша, если осложнение наблюдается на ранних сроках.
Если такое происходит во время родов, это приводит к осложнениям, которые вредны для матери и ребенка.
Краевое предлежание хориона в первом триместре или плаценты бывает:
- Предельное. Плацентарная поверхность граничит с шейкой маточной полости.
- Частичное. Хорион покрывает только часть шейного отверстия.
- Полное. Плацентарная поверхность полностью покрывает шейку матки.
Точное положение плаценты определяется посредством ультразвуковой диагностики.
Почему возникает патология при беременности
Фактическая причина предлежания плаценты по передней или задней стенке неизвестна. Некоторые факторы повышают вероятность появления этого осложнения. Рассмотрим факторы риска, которые увеличивают шансы развития краевого предлежания:
- Производились операции на матке. Например, кесарево сечение, дилатация, выскабливание, удаление миомы в маточной полости.
- Вторая или последующая беременность.
- Пожилой возраст матери.
- Вынашивание близнецов, тройняшек или более.
Особые симптомы
Признаки и симптомы краевого расположения различаются у каждой беременной. Некоторые не испытывают никаких симптомов. У других появляются предупреждающие знаки:
- Внезапное начало безболезненного влагалищного кровотечения, которое может варьироваться от легкого до тяжелого. Ярко-красное кровотечение встречается чаще.
- Ранние родовые симптомы: регулярные сокращения, боль в животе или пояснице, выделения с характерным запахом.
Беременная должна немедленно позвонить своему врачу, если заметит влагалищное кровотечение во время беременности, независимо от триместра.
Другие симптомы, которые указывают на неправильное предлежание, но обнаруживаются только с помощью ультразвукового сканирования:
- Ребенок находится в ягодичном или поперечном положении, потому что плацента занимает большую часть шейки матки. Это не дает ребенку переместиться вниз
- Матка по размеру больше, чем следует в данном гестационном возрасте.
- Если нет каких-либо симптомов, врач может определить предлежание во время регулярного пренатального сканирования и осмотра.
Как диагностируется
Краевое расположение диагностируется во время дородового осмотра или после возникновения вагинального кровотечения. Большинство случаев выявляются во втором триместре, когда у беременной проходит обычное УЗИ. Диагностические тесты включают:
- Ультразвуковое сканирование. Иногда неправильное расположение выявляется в 12 недель.
- Внешний тактильный осмотр живота гинекологом для определения положения ребенка в утробе.
- В некоторых случаях УЗИ брюшной полости назначается вместе трансвагинальным ультразвуковым исследованием.
- Если врач обнаружит краевое расположение, в дальнейшем противопоказаны любые вагинальные осмотры. Так снижается риск появления кровотечений за исключением случаев, когда срочно требуется кесарево сечение.
Как проходит лечение
Не существует медицинского или хирургического лечения краевого предлежания. Но состояние можно контролировать, тем самым предотвращая кровотечение, последующие дискомфортные ощущения. При беременности с краевым предлежанием учитываются:
- здоровье мамы и малыша;
- положение ребенка;
- расположение плаценты;
- была ли потеря крови;
- гестационный возраст ребенка;
- тип предлежания.
Если у беременной диагностировали краевое предлежание до 20-й недели беременности, это не страшно. Положение плацентарной поверхности меняется с ростом маточной полости.
При диагностике неправильного положения на более поздних стадиях беременности гинеколог-акушер предложит беременной роды через кесарево сечение. Секс при краевом предлежании строго противопоказан.
Меры безопасности для сохранения беременности
Перечисленные ниже меры предосторожности помогут беременной избежать дальнейших осложнений, которые вызваны низким расположением плацентарной поверхности:
- Нужно избегать напряженных занятий: интенсивного кардио или поднятие тяжестей. Рекомендуется умеренные занятия йогой при беременности.
- Запрещается заниматься сексом
- Лучшее положение — лежа в постели.
Меры предосторожности важны, потому что предлежание плаценты приводит к серьезным осложнениям.
Возможные осложнения
К возможным осложнениям при заднем или переднем краевом предлежании относят:
- появление сильного кровотечения;
- маленькая масса тела из-за гипоксии;
- преждевременные роды — до 37-й недели;
- врожденные дефекты;
- замедленный рост ребенка;
- экстренное кесарево сечение;
- гистерэктомия, когда плаценту не удается достать из слизистой оболочки матки;
- плацентарный отросток, когда плацентарная поверхность прикрепляется глубоко в стенку матки;
Невозможно исправить низкое расположение плаценты. Поэтому беременной рекомендуется контролировать свое самочувствие.
Краевое предлежание — серьезное осложнение при беременности, которое нельзя игнорировать. Главное для сохранения беременности контролировать свое самочувствие и соблюдать меры предосторожности.





