Песок в моче — как выглядит, причины появления и методы лечения
30.08.2018
Песок в моче может появиться у ребенка, мужчины или женщины в любом возрасте, и этому способствуют различные факторы. Кроме того, что данное явление доставляет больному неприятные и болезненные ощущения, оно указывает на опасность развития серьезных патологий.
Для исключения опасных последствий необходимо адекватное, комплексное лечение, причем самолечение может дать противоположный результат.
Как выглядит
Любую песчинку можно расценивать, как микроскопический камень (конкремент) различной структуры.
Песок в моче (характерный вид представлен на фото) – это скопление мельчайших солевых конкрементов, которые образовались в почках или мочевом пузыре и выводятся самотоком путем мочеиспускания.
Внешне он выглядит, как взвесь в урине из маленьких кристалликов различных солей, которые при ее отстое выпадают в осадок. Эти частички имеют разную форму и размеры.
Мутный осадок может иметь разный цветовой оттенок в зависимости от типа образующей его соли. Если по мере движения твердых частиц по мочевыводящим каналам происходит повреждение слизистой оболочки, то моча и осадок приобретает красноватый цвет.
По строению выделяются такие структуры песчинок в моче:
- Оксалаты или кальциевые кристаллические соединения. Такая структура составляет более 80 процентов всех выявленных случаев. Основу их формируют соли кальция и щавелевой кислоты.
- Ураты или подагреческие конкременты. Образуются из натриевых и аммониевых солей мочевой кислоты.
- Фосфаты (трипельфосфатные конкременты). Формируются из фосфорных, магниевых и аммиачных солей.
- Цистины. Достаточно редкие образования, основу которых составляет цистиновая аминокислота.
Справка! Песок в моче значительно чаще обнаруживается у мужчин, особенно в возрасте 35-45 лет.
Однако и женщины достаточно часто сталкиваются с этой проблемой. В частности, фосфатные образования более свойственны именно женщинам.
В детском возрасте это явление встречается крайне редко, а потому требует особого внимания.
Причины появления
Формирование песка в органах мочевыделения, а затем и в моче, связывается с 2-мя процессами – появление чрезмерной концентрации в урине определенных веществ, способных кристаллизироваться, и физико-химические превращения, вызывающие кристаллизацию.
Среди внутренних причин особо выделяются следующие обстоятельства:
- Наличие воспалительных процессов в организме хронического характера. Основой для кристаллизации становятся лейкоциты и белки, появляющиеся в урине при воспалительной реакции.
- Нарушение солевого обмена и гормональный дисбаланс, подагра, мочекислый диатез.
- Наследственный фактор, врожденные дефекты органов и каналов мочевыделительной системы, в частности аномальный изгиб или сужение мочеточника.
- Хронические патологии (почечные болезни), приводящие к застою и последующему сгущению урины.
- Патология паращитовидных желез с нарушением кальциевого обмена.
- Нарушение кровообращения в органах малого таза.
- Простатит и аденома у мужчин, нарушающие отток мочи.
- Явление рефлюкса урины.
Спровоцировать образование кристаллов способны и внешние факторы.
Это:
- Неправильное питание, особенно при чрезмерном увлечении белковой пищей, большом потреблении высококалорийных продуктов и соли.
- Частое употребление высокоминерализованных напитков, особенно с низким РН.
- Климатический фактор. Длительная жара вызывает повышенное потоотделение и загустение мочи.
- Злоупотребление алкоголем.
- Неправильный, малоподвижный образ жизни, приводящий к нарушению кровообращения и обменных процессов.
- Частое и сильное переохлаждение.
- Работа, связанная с длительным пребыванием в помещении с высокой температурой и сухим воздухом.
- Плохая экология, вредные промышленные выбросы, высокая запыленность.
Внимание! Анализ этиологии появления песка в моче показывает, что этот процесс нельзя назвать случайным явлением, т.к. он провоцируется вполне конкретными эндо- и экзогенными факторами.
По какой причине в моче появляется песок рассказывается на видео:
Чем может быть опасно?
Песок в моче – это верный признак начала мочекаменной болезни. На стадии его образования в почках или мочевом пузыре пока не появляются крупные конкременты, а потому мелкие кристаллы легко проходят по мочевыделительным каналам.
Симптоматика в этот период не имеет выраженного характера. Может ощущаться лишь небольшой комфорт при мочеиспускании.
Проблемы начинаются при прогрессировании болезни, если меры не приняты на начальной стадии:
- Появляется болевой синдром в поясничной зоне при выходе песка из почек, песчинки в моче становятся заметными для невооруженного глаза, изменяется цвет мочи.
- Постепенно мочеиспускание вызывает сложности (частые позывы, задержка мочи), появляются отеки под глазами, субфебрильная температура тела, общая слабость.
- Со временем развивается острый болевой синдром в области мочеточника, ощущаются почечные колики.
- Усилившаяся боль, задержка мочи и кровяные примеси указывают на развитие нефролитиаза.
- Невыведенные песчинки из почек становятся центром кристаллизации, на который накладываются новые песочные слои. Так образуются значительные по размеру камни (чаще всего, микрокальцинаты с четкими границами).
- Постепенно конкременты опускаются ниже, достигая мочеточника и мочевого пузыря, что приводит и к распространению болевого синдрома на новые участки.
- Другая опасность подстерегает человека еще на стадии выведения песка. Перемещаясь по мочевыводящим каналам, он повреждает их стенки. Это создает благоприятные условия для жизнедеятельности различных патогенных микроорганизмов и провоцирование воспалительной реакции. Так зарождается пиелонефрит.
Диагностика
Первичную диагностику может осуществить любой человек, присмотревшись к моче.
Тревогу должна вызывать непрозрачная, мутная урина. В этом случае следует профильтровать ее через марлю, на которой останется осадок.
Его цвет указывает на состав песка:
- черные песчинки указывают на кальциевую или холестеритную природу;
- желтый или оранжевый оттенок – на уратные конкременты;
- белизна – на цистины.
Более точный диагноз ставит врач-уролог после проведения соответствующих исследований.
Лабораторные исследования включают анализ мочи для уточнения состава кристаллов, выявления белков, эритроцитов, цилиндров и анализ крови для выявления воспалительной реакции по уровню лейкоцитов и СОЭ, а также на наличие минеральных комплексов.
Точный диагноз помогают поставить инструментальные методы исследования:
- УЗИ органов мочевыделения и малого таза. Особое внимание уделяется почкам и мочевому пузырю.
- Рентгенография. С ее помощью уточняются размеры камней и их локализация. Важно учитывать, что ураты этим методом не обнаруживаются.
- Радиоизотопная нефросцинтиграфия.
- Экстреторная урография. При использовании этого способа в мочевыделительную систему вводится специальный окрашивающий состав.
- Компьютерная томография. Она дает полную информацию о размерах и расположении камней.
Внимание! В процессе проведения диагностических исследований важно не только выявить факт образования камней, но и определить осложняющие факторы, в т.ч. наличие инфекционного поражения и сопутствующих патологий.
На видео доктор рассказывает, какие методы диагностики применяются при обнаружении песка в моче:
Что делать в случае обнаружения камней и какими способами лечения воспользоваться? Читайте далее…
Способы лечения
Песок в моче – это та стадия мочекаменной болезни, когда еще можно обойтись консервативным лечением.
Оно должно быть направлено:
- на нормализацию солевого обмена,
- восстановление кислотного баланса,
- улучшение выведение песка из почек (расслабление мускулатуры гладкого типа, расширение просвета мочевыводящих каналов, устранение застойных зон).
Лечение имеет длительный характер по комплексной схеме. Важная роль отводится специфической диете, медикаментозной терапии, профилактическим мероприятиям. Эффективность повышает использование народных средств.
Схема лечения и продолжительность курса устанавливается врачом с учетом индивидуальных особенностей организма.
Специальная диета
Несбалансированное питание считается одной из важных причин камнеобразования, а потому специальная диета является обязательным условием лечения.
Она назначается после выявления состава конкреций и учитывает такие базовые рекомендации:
- При выявлении оксалатов необходимо в рационе максимально ограничить потребление продуктов с повышенным содержанием кальция, аскорбиновой кислоты, оксалатовых соединений – молочная продукция (в т.ч. сыры), шоколад, зелень (особенно шпинат и щавель), какао, черный чай, клубника, черная смородина. Питьевой режим должен составлять не менее 2,2 л/сутки.
- При уратах надо исключить пищу на основе пуриновых соединений – мясные блюда (в т.ч. бульон, субпродукты, колбасные изделия), бобовые культуры, шоколад, кофе и какао. Объем потребления напитков – 2,7-3,2 л/сутки. Рекомендуемые продукты – овощи (морковь, картофель, салат, цветная капуста) и фрукты, орехи, молоко
- В случае фосфатов необходимо устранить поступление в организм фосфора. Следует ограничить такие продукты, как рыба, молочные изделия. Пить надо не менее 2,4 л/сутки. Рекомендуется повысить употребление яиц, изюма, чернослива.
Рацион питания при проведении курса терапии следует согласовать с врачом-диетологом.
Неправильное питание способно значительно усугубить проблему.
Медикаментозная терапия
Основу медикаментозного лечения составляют следующие лекарства:
- Антибиотики и противовоспалительные препараты для устранения патогенных микроорганизмов и прекращения воспалительной реакции. Назначаются такие лекарства – Ампициллин, Фуразолидон, Цефалексин.
- Для нормализации кровообращения – Петноксифиллин.
- Для ускорения выведения урины и устранения ее застоя – Урофлукс, Цистон, Уралит.
- Спазмолитики – Но-шпа.
Все препараты принимаются строго по назначению врача. При выявлении почечных или иных патологий он назначает препараты для лечения именно этого органа.
Народные рецепты
Для повышения эффективности лечения в домашних условиях можно применить такие проверенные народные средства:
- Настой шиповника. Рецепт – 100 г ягод заливается кипятком (1 л) и настаивается в термосе не менее 2,5 ч. Принимается через каждые 1,5-2 ч по 140-160 мл. Курс лечения – 50-60 суток.
- Мочегонная смесь: корень петрушки, цветки василька, почки березы, толокнянка (все в равном количестве). Смесь заливается водой (из расчета 1 ст.ложка на 200 мл) и варится на медленном огне 12-16 минут. Принимается средство 2-3 раза в сутки по 50 мл. Курс – 15 дней.
- Настой из смеси толокнянки с плодами можжевельника и корнем солодки. Соотношение ингредиентов — 3:3:1. Сырье заливается кипятком (1 ст.ложка на 200 мл) и настаивается не менее 2 ч. Употребляется ежедневно, перед завтраком. Курс – 15-20 дней.
Внимание! Народные средства признаются прекрасными мочегонными средствами и способствуют выведению песка. Однако, несмотря на натуральность продукта, применение их следует согласовать с врачом.
О народных методах лечения песка в почках рассказывается на видео:
Профилактика
Профилактика появления песка в моче и мочегонной болезни в целом связана с устранением провоцирующих факторов, а именно:
- оптимальный образ жизни с правильным сочетанием активности и полноценного отдыха;
- исключение вредных привычек, особенно алкоголя;
- ограничение употребление соли;
- ношение одежды и обуви, соответствующей сезону, исключение переохлаждения;
- правильное питание, исключение питания «на скорую руку» и увлечения сухими продуктами;
- употребление высокоминерализованных напитков только после консультации с врачом.
Важно понимать опасность песка в моче, как начальной стадии мочекаменной болезни. При первых признаках этого явления следует сразу обратиться к врачу.
На этом этапе выздоровление можно добиться правильным домашним лечением. Запущенная болезнь приводит к необходимости хирургического вмешательства по удалению камней.
Песок в моче — как выглядит, причины появления и методы лечения Ссылка на основную публикацию
Обследование почек. Анализы. Кровь, слизь, песок, камни в моче

Почки — без всякого преувеличения, жизненно важный парный орган, от состояния которого зависит здоровье всего организма.
Почки участвуют в процессе фильтрации плазмы крови, выполняют эндокринную, метаболическую и регуляционную функции. Патологические изменения в этом органе ведут к запуску цепной реакции сбоев в работе всего организма.
Болезни почек нередко становятся причиной инвалидности, а в тяжелых запущенных случаях — и смерти больного.
Патологические изменения в почках могут провоцироваться многими факторами: различными инфекциями, интоксикациями, переохлаждением, сосудистыми поражениями, опухолевыми образованиями, системными заболеваниями и т.д. Бывают и причины врожденного характера.
Специфика болезней почек такова, что о результативном лечении приходится говорить лишь в тех случаях, когда недуг выявляется на достаточно ранних стадиях. При позднем диагностировании речь может идти лишь о поддерживающей терапии и продлении жизни.
Именно поэтому так важно своевременное обследование заболеваний почек! В данной статье мы расскажем, какие анализы нужно сдать, чтобы проверить почки.
Симптомы почечной патологии
В острой стадии заболевания почек проявляются рядом характерных симптомов, поэтому затруднений с диагностикой обычно не возникает.
Заболевание же в хронической форме со слабо выраженными признаками требует специальных лабораторных и инструментальных исследований.
Поводом для немедленного обращения к врачу-нефрологу, урологу должен стать любой из следующих симптомов:
- высокая температура;
- тошнота, рвота;
- ноющие боли в спине, пояснице;
- острая боль в пояснице;
- отечность;
- учащенное/ затрудненное мочеиспускание;
- задержки мочеиспускания, его отсутствие;
- болезненное мочеиспускание;
- увеличение или сокращение объема выделяемой мочи;
- появление непривычного запаха мочи;
- кровь, слизь в моче, помутнение мочи, песок, камни и др.
Частое повышение артериального давления — также весомый повод заглянуть к специалисту: гипертония нередко ходит «рука об руку» с поражением почек.
Диагностика заболеваний почек
Опрос и общий осмотр пациента в стоячем и лежачем положении с пальпацией и перкуссией (постукиванием) области почек — начальный этап выявления почечной патологии. Далее поставленный доктором первичный диагноз должен быть подтвержден или опровергнут лабораторными и инструментальными методами.
В лабораторную диагностику заболеваний почек могут входить:
- общий анализ крови для определения актуального уровня кальция, креатинина, фосфата, электролитов и мочевины;
- общий анализ мочи;
- биохимический анализ крови;
- определение уровня C-реактивного белка;
- проба мочи по Нечипоренко;
- проба мочи по Зимницкому (при необходимости).
Часто назначаемые инструментальные методы:
- ангиография;
- УЗИ;
- КТ;
- МРT;
- сцинтиграфия;
- биопсия почки.
О чем говорят данные лабораторной диагностики заболеваний почек
Общий анализ крови — о наличии патологических изменений могут говорить повышенное значение скорости оседания эритроцитов (СОЭ), увеличенное содержание лейкоцитов, низкий уровень гемоглобина.
Биохимический анализ крови — на нарушение выделительной функции могут указывать повышенное содержание мочевой кислоты, креатинина, мочевины.
Общий анализ мочи — одно из ключевых исследований при диагностике почечной патологии.
Рассматриваемые параметры: прозрачность, цвет, запах, рН-фактор, относительная плотность; наличие лейкоцитов, эпителиальных клеток, солей, эритроцитов, глюкозы, белка, бактерий.
Например, повышенный белок в моче может означать указывать на наличие воспалительного процесса в мочевыделительной системе.
Проба по Нечипоренко проводится для обнаружения скрытого инфекционного процесса, если результаты общего анализа вызывают сомнения. Метод позволяет детально определить содержание и концентрацию в моче эритроцитов, лейкоцитов и цилиндров (белковые образования).
Проба по Зимницкому позволяет выявить патологические изменения в режиме мочеиспускания, определить плотность мочи, собранной в разное время суток.
Как готовиться к анализам
За 2-3 суток до сдачи любого анализа следует отказаться от приема спиртного, физических и душевных перегрузок, посещения бани, сауны.
Анализ крови: последний прием пищи — за 8-12 часов, вода — за 3-4 часа.
Анализ мочи: за 2 суток необходимо исключить из рациона продукты, которые могут изменить цвет мочи (ягоды, свекла, морковь, кофе, крепкий чай, поливитамины и пр.).
Если пациент постоянно принимает лекарства, об этом следует заранее предупредить врача. Некоторые препараты (особенно мочегонные) способны исказить результаты обследования.
В день анализа: пациент собирает утреннюю мочу, накопленную в мочевом пузыре за ночь. До мочеиспускания необходимо осуществить тщательную гигиену наружных половых органов.
Биоматериал собирается в одноразовый контейнер (продается в аптеках). Собрать необходимо среднюю порцию мочи, слив первую порцию.
Собранную мочу нужно в течение 1-2 часов сдать в лабораторию — позднее биоматериал может стать непригодным для исследования.
При назначении пробы по Зимницкому пациент собирает биоматериал в течение суток и в конце срока измеряет общее количество выделенной мочи.
Важно! Несмотря на обилие околомедицинских сайтов и форумов в интернете, не доверяйте трактовку результатов непрофессионалам. Диагностикой почечной патологии и интерпретацией данных всех обследований должен заниматься только врач!
В нашей клинике вы можете без очередей и в удобное для вас время пройти следующие лабораторные обследования по профилю «диагностика заболеваний почек»:
- Биохимические исследования крови;
- Альбумин (Albumin);
- Кальций (Са2+, Calcium), Натрий (Na+, Sodium), Калий (К+, Potassium), Хлор (Cl-, Chloride);
- Креатинин (Сreatinine);
- Магний (Magnesium);
- Мочевая кислота (Uric acid);
- Мочевина (Urea);
- Общий белок (Protein total);
- Фосфор (Phosphorus);
- Общеклинические исследования мочи;
- Общий анализ мочи (Urine test) с микроскопией осадка.
В нашей клинике вы также можете получить консультацию специалиста, пройти необходимую инструментальную диагностику. Если на обследовании будет выявлена патология почек, опытный врач-нефролог составит для вас схему лечения.
«МедикСити» на «Савеловской» — это:
Песок в моче
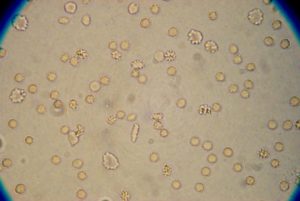
Моча является конечным продуктом метаболических процессов и одним из индикаторов работы организма. Состав биожидкости должен соответствовать нормам лабораторной микроскопии.
При отклонении от нормальных показателей по анализу мочи предполагают нарушения функциональности мочевыделительных органов, эндокринной, пищеварительной, половой системы.
У здорового человека песок в моче не определяется.
Что такое песок в моче
Песок выглядит как мизерные кристаллы (до 1 мм), сформированные из солей различных кислот. Процесс развивается при нарушении в организме кислотно-щелочного и водно-солевого баланса. Соли не растворяются, а кристаллизуются и оседают в мочевыделительных органах. Фильтрация плазмы крови, обратное всасывание питательных веществ и образование мочи происходит в почечном аппарате.
Смежные органы мочевыделения накапливают биожидкость и обеспечивают ее выведение. Местом образования солевых отложений могут быть почки, мочеточники, мочевой пузырь. При несвоевременной диагностике и терапии песчинки начинают увеличиваться в размере, трансформируясь в конкременты (камни).
Песок и камни различают по химическому составу избыточных солей:
- фосфаты кальция (фосфатные камни или фосфаты);
- кальциевых солей угольной кислоты (карбонаты);
- мочевой кислоты (уратные или ураты);
- аминокислот цистина (цистиновые);
- щавелевой кислоты (оксалаты).
Справка! Общее название конкрементов в мочевыделительной системе – мочекаменная болезнь (МКБ). Камни в почках – нефролитиаз (почечнокаменная болезнь), в смежных органах – уролитиаз (цистолитиаз – в мочевом пузыре, уретеролитиаз – в мочеточнике).
Причины анормальных образований принято разделять на эндогенные, связанные с нарушением работы внутренних органов, и экзогенные, спровоцированные внешним негативным влиянием, и нездоровыми привычками. Эндогенные факторы:
Оксалаты в анализе мочи
- воспалительные заболевания мочевыделительной системы в хронической форме (цистит, пиелонефрит, гломерулонефрит и др.);
- гидронефроз (водянка почки);
- патологические нарушения обменных процессов и баланса гормонов (сахарный диабет, подагра, гипопаратиреоз, гиперпаратиреоз и др.);
- хронические болезни простаты у мужчин (аденома, простатит).
У женщин триггером к образованию песка может стать смена гормонального статуса (беременность, менопауза, лечение гормоносодержащими препаратами). Экзогенное влияние оказывают:
- гиподинамический образ жизни;
- рацион (преобладание белковых продуктов и поваренной соли);
- алкоголизм;
- минеральные воды, насыщенные солями (злоупотребление);
- питьевой режим (недостаточное употребление воды).
К внешнему воздействию относятся условия труда и проживания (вредное производство, переохлаждение). Появление песка в моче у ребенка свидетельствует о прогрессировании генетической патологии. По гендерной принадлежности солевые отложения в почках и мочевом пузыре чаще встречаются у мужчин.
Какие могут быть симптомы
Соматические признаки наличия песчаных отложений проявляются слабо. Повышенная утомляемость, интенсивное газообразование, потливость, свойственные начальной стадии мочекаменной болезни не являются специфическими симптомами. Насторожить могут периодические боли внизу живота, изменение органолептических характеристик мочи (цвет, прозрачность).
В урине можно увидеть мелкие белые или черные точечные вкрапления. Когда песчинки выходят из почек или мочевого пузыря через мочеиспускательный канал, они повреждают эпителий уретры (внутренний слой), вызывая незначительное кровотечение. Мутная моча – один из клинических признаков появления песка.
Помутнение и яркий цвет мочи – повод обратиться к врачу
Если отфильтровать мочу сквозь несколько слоев марли, можно обнаружить мизерные кристаллики. Оранжевые соответствуют уратным образованиям в мочевыделительных органах, черные – струвитным, белые – цистиновым.
Дальнейшее формирование конкрементов имеет более выраженную симптоматику:
- болезненная поллакиурия – частое опорожнение мочевого пузыря, сопровождаемое резью;
- отечность лица и конечностей;
- ишурия – задержка урины;
- боли в поясничной зоне.
В силу особенностей анатомического строения женских половых органов – короткая и широкая уретра, расположенная рядом с влагалищем – частое мочеиспускание вызывает воспалительные процессы (вульвовагинит, кольпит). Визуально в моче видны примеси крови. Детям свойственно повышение температуры до субфебрильных значений (37-38℃).
Что покажет общий анализ мочи
На начальном бессимптомном этапе отложения солей первым источником, откуда пациент узнает о наличии песка, является ОАМ (общий анализ мочи). Чаще всего это плановое исследование – диспансеризация, скрининг беременных, госпитализация и т. д. В ходе анализа оценивают органолептику, физико-химические характеристики и осадок урины.
Органолептические характеристики урины
| Параметры | Норма | Возможные изменения при наличии песка |
| цвет (color) | светло-желтый (соломенный) оттенок | красный оттенок урины указывает на кровь |
| плотность (SG) | 1.010–1.022 г/л | повышена |
| запах | не должен быть резким | не изменяется |
| пенистость | отсутствует | отсутствует |
| прозрачность | близка к абсолютной | мутная |
Непатологическая причина изменения цвета мочи – это влияние продуктов, обладающих свойством окрашивать биожидкость и экскременты (свекла, морковь, спаржа, ревень, ежевика).
Физико-химические параметры
| Параметр | Норма | Возможные изменения |
| кислотность (РН) | 5-7 Ед. | более 7 Ед. – защелачивание (алкалоз) при образовании фосфатов, менее 5 Ед. – закисление (ацидоз) – при уратах и оксалатах |
| белок (PRO) | ≤ 0.033 г/л | незначительное повышение |
| глюкоза (GLU) | ≤ 0,8 ммоль/л | не изменяется |
| гемоглобин (НВ) | не определяется | определяется |
| нерастворимый кристаллический осадок | отсутствует | в наличии |
Если в моче обнаружен нерастворимый осадок, в лаборатории проводят химический анализ кристаллов на предмет определения природы (фосфатный, уратный, оксалатный и т.д.)
Микроскопия
| Параметр | Норма | Возможные изменения |
| эритроциты (BLD) | мужчины – 1-2, женщины – ≤ 3 | гематурия (повышение значений) – повреждение мочевыводящих путей кристаллами соли |
| лейкоциты (LEU) | мужчины – ≤ 3, женщины – ≤ 6 | лейкоцитурия (повышение LEU) – воспалительные процессы |
| эпителий | ≤ 10 | более 10 |
| цилиндры гиалиновые | ≤ 20 | более 20 |
| цилиндры эритроцитарные зернистые эпителиальные восковидные | отсутствуют | определяются (необязательно) |
Появление солей в анализе мочи может быть обусловлено особенностями питания. Образование уратов связано чрезмерным употреблением мяса, рыбы, грибов, бобовых. Оксалатов – с неумеренным количеством в рационе щавеля, томатов, цитрусовых фруктов. Фосфатов – с перекосом диеты в сторону молока, сладостей, овсянки, рыбы и морепродуктов.
Важно! Изменения солевого состава можно привести в норму посредством коррекции рациона. Если обнаружены камни, избавиться от них при помощи диеты не получится.
Чтобы точно определить песчаные отложения, назначают лабораторные исследования и процедуры аппаратной диагностики. Анализы: суточный биохимический диурез (общее количество урины, собранной за 24 часа), биохимия крови. При гипертермии дополнительно проверяют общие клинические показатели крови.
Варианты аппаратного обследования:
- ультразвук почек (УЗИ) и органов брюшной полости;
- обзорная или экскреторная урография (рентгенограмма);
- цистография мочевого пузыря (рентген с контрастированием);
- нефросцинтиграфия (радионуклидная диагностика);
- мультиспиральная компьютерная томография.
Микроскопия мочи. Уратные образования
В зависимости от результатов, возможно проведение нескольких диагностических процедур. Выбор методики зависит от решения врача, оснащения больницы.
Что делать после диагностики
При обнаружении песка в моче необходимо экстренно принимать меры для его выведения естественным образом. В случае пренебрежительного отношения к результатам диагностики, в почках и смежных органах мочевыделительной системы сформируются конкременты, для устранения которых потребуется хирургическое вмешательство.
Консервативное лечение базируется на изменении пищевых привычек, использовании рецептов народной медицины. При необходимости назначают медицинские препараты, показанные в исходной стадии развития мочекаменной болезни.
Медикаменты
Список лекарственных средств включает таблетированные препараты:
- Уролесан;
- Блемарен;
- Ависан;
- Цистон;
- Фитолизин;
- Фитолит;
- Цистенал.
Важно! Заниматься самолечение запрещено. Лекарства имеют противопоказания и побочные эффекты. Некорректная терапия может нанести вред здоровью.
Изменение рациона направлено на уменьшение РН мочи, нормализацию обмена веществ в организме, прекращение процесса образования конкрементов. Основные правила:
- Соблюдать питьевой режим. Ежедневно необходимо выпивать 2-2,5 л чистой негазированной, неминерализированной, несладкой воды (желательно отфильтрованной).
- Устранить из рациона вредную пищу и ввести полезные продукты. Продуктовый набор формируется по результатам химического анализа осадка. При фосфатах следует минимизировать продукты, богатые кальцием, при уратах – белковую пищу, при оксалатах – некоторые виды овощей и фруктов.
- Исключить спиртные напитки, ограничить кофе.
- Максимально ограничить (в идеале исключить) соленые продукты и соль.
Рекомендовано отказаться от блюд, приготовленных кулинарным способом жарки. Пищу принимать небольшими порциями, каждые 3-4 часа.
Ориентировочная таблица
| Сократить/отказаться | Добавить в ежедневное меню |
| оксалатные образования | |
| шпинат, свекла, щавель, помидоры, цитрусовые фрукты, ревень | айва, яблоки, греча, овес, ржаные или пшеничные отруби |
| уратные отложения | |
| мясо, фасоль, соя, горох, грибы, творог, орехи, морепродукты, сыр плавленый | сладкие фрукты, кисломолочные напитки (йогурт, ряженка, кефир) |
| фосфатные отложения | |
| сладкая выпечка, десерты, молоко, сливки, сливочное масло, овес, гречка, рыба, морепродукты, сыр, орехи, греча, фасоль, горох | мясо, изюм, чернослив, курага |
Лечить песок в органах мочевыделительной системы народными методами принято с помощью мочегонных травяных сборов. Примеры рецептов:
- Шиповник + брусничный лист. 150 г сухих ягод растолочь, добавить 2 ст. л. сухих брусничных листьев, заварить в литровом термосе, выдержать 3 часа.
- Березовые почки + толокнянка + подорожник. По 2 ст. ложки каждого ингредиента смешать, заварить литром кипятка, выдержать 8-12 часов.
- Толокнянка + зверобой. Смешать в равных количествах, заварить 3 ст. л. сырья 0,5 л кипятка. Настоять 4-6 часов.
Используемые рецепты должны быть одобрены врачом.
Итоги
Обнаружение в моче кристаллических образований указывает на развитие мочекаменной болезни. На исходном этапе заболевание протекает бессимптомно. Заподозрить отклонения можно по мутной моче с оранжевым или красным оттенком.
Для определения природы песка в почках и мочевыделительных органах необходимо пройти подробную диагностику. Лечение назначают индивидуально, в зависимости от стадийности процесса патологических изменений и химической природы отложений.
Норма эритроцитов в моче у женщин — причины повышения
03.03.2020
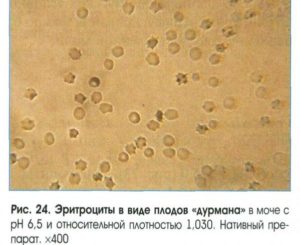
Эритроциты — красные кровяные клетки. Допустимо обнаружениеих небольшого количества в моче. Повышенные эритроциты мочи говорят о проблемахс почками или сосудами. В моче у женщин может быть больше эритроцитов, чем умужчин. Это связано с физиологическими особенностями.
Общие сведения об эритроцитах в моче
Эритроциты — это красные клетки крови. Так как моча образуется при фильтрации крови почками, в ней тоже обнаруживаются эритроциты. Существуют определенные значения допустимого количества кровяных клеток в моче. Повышенное количество эритроцитов в моче указывает на заболевания почек или кровеносных сосудов.
Норма эритроцитов в моче у женщин и отклонения
В общем анализе мочи должно обнаруживаться 2 и менее красных кровяных клеток в поле зрения. У женщин допускается до 5 клеток.
Большее количество крови — показание к назначению исследования по Нечипоренко. Нормы представлены в таблице.
| Эритроциты | до 1000 |
| Лейкоциты | до 2000 |
| Цилиндры | до 20 |
Повышенный уровень эритроцитов в анализе мочи у женщин бывает во время месячных. Поэтому норма для них чуть выше, чем для мужчин и детей. От возраста содержание лейкоцитов и эритроцитов в моче не зависит. Норма лейкоцитов в общем анализе мочи — до 3 у мужчин и до 5 у женщин.
Повышение эритроцитов в моче называют гематурией. Есть дватипа гематурии:
- микрогематурия— в поле зрения меньше 20 клеток, цвет мочи не меняется;
- макрогематурия— из за большого количества крови урина становится красной.
Причины возникновения гематурии разные, по этому критериювыделяют следующие типы:
- несвязана с поражением почек и мочевыводящих путей — экстраренальная;
- связанас прямым поражением почек — ренальная;
- связанас поражением мочевого пузыря, мочеточников, уретры — постренальная.
Также в моче могут обнаруживаться белые кровяные клетки — лейкоциты. Повышенное их количество говорит о воспалении в почках или мочевыводящих путях.
Как определяетсяуровень эритроцитов в моче
Первичный анализ, который позволяет выявить наличие эритроцитов в моче — общий анализ мочи. Это общий анализ мочи, в котором оценивают:
- цвет;
- плотность;
- наличиебелка;
- содержаниелейкоцитов, эритроцитов, цилиндров;
- содержаниесолей.
Для определения количества клеток крови мочу исследуют под микроскопом. Если результат показывает повышенный уровень красных кровяных клеток, пациента направляют на дополнительное обследование. Анализ мочи по Нечипоренко определяет точное число лейкоцитов, цилиндров и эритроцитов в 1 мл мочи.
Подготовка к сдаче анализа мочи:
- задень до исследования исключить употребление алкоголя, пищи со специями;
- повозможности исключить прием лекарственных препаратов;
- еслиисключить прием лекарств невозможно, следует предупредить об этом лечащеговрача;
- сутра женщине следует подмыться и собрать урину в чистый контейнер;
- дляобщего анализа берут среднюю порцию урины.
Определить очаг поражения можно с помощью порционной сдачи мочи:
- кровьв первой порции означает поражение мочевыводящих путей;
- есликровь появилась во второй порции, это значит, что проблема в мочевом пузыре;
- кровьв последней порции указывает на поражение почек.
Такая проба еще называется трехстаканной. Мочу собирают в три баночки, каждую подписывают.
Физиологическиеособенности
Легкая гематурия не всегда указывает на заболевание. Изменения в общем анализе мочи возникают на фоне физиологических состояний:
- высокаятемпература окружающей среды — жаркая погода, работа в горячем цеху, нахождениев бане или на пляже;
- сильныйэмоциональный стресс;
- чрезмерныефизические нагрузки;
- употреблениепищи с большим количеством специй.
Много эритроцитов в моче у женщин появляется во время менструаций.Поэтому анализы следует сдавать до или после месячных, чтобы не искажатьрезультат.
Патологические причины повышения эритроцитов в моче
В моче повышены эритроциты вследствие различных заболеваний почек и других органов.
К почечным причинам относятся:
- Туберкулезпочки — инфекционное заболевание, вызванное микобактерией туберкулеза. Обычноимеет вторичное происхождение на фоне туберкулеза легких. Сопровождаетсядлительным повышением температуры, болями в пояснице, недомоганием.
- Пиелонефрит— инфекционно-воспалительное заболевание. Гематурия встречается редко, толькопри тяжелом течении. Болезнь начинается остро, с повышения температуры,тошноты, болей в пояснице.
- Гломерулонефрит— хроническое заболевание почек, связанное с воспалением почечных клубочков.Имеет аутоиммунное происхождение. Обычно наблюдается микрогематурия, выявляемаялишь при обследовании. Болезнь сопровождается отеками, повышением давления.
- Травмапочки камнем или повреждающим фактором извне. Наблюдается гематурия разнойстепени выраженности.
- Опухолипочек — доброкачественные или злокачественные разрастания почечной ткани, илиметастазы из других органов. Гематурия чаще возникает при злокачественныхопухолях. Заболевание долго протекает бессимптомно или с неспецифическимипроявлениями — потеря аппетита, недомогание, боли в пояснице.
Гематурию могут вызвать некоторые лекарства —антикоагулянты, цитостатики.
К внепочечным причинам гематурии относятся:
- Цистит— воспаление мочевого пузыря. Бывает геморрагическая форма этого заболевания,когда стенка пузыря кровоточит.
- Опухольмочевого пузыря, когда увеличивается и повреждает стенку сосуда, тоже вызываеткровотечение.
- Гематуриявозникает при мочекаменной болезни, когда камень проходит по мочеточнику.
- Выраженнаягематурия наблюдается при травме мочевого пузыря и мочевыводящих путей.
- Незначительнаякровоточивость возникает при инфекционных заболеваниях мочеточников, уретры.
- Повышеннаякровоточивость — симптом гематологических заболеваний. Гематурия возникает притромбоцитопении, геморрагическом васкулите.
У женщин эритроциты в моче появляются при маточных кровотечениях, заболеваниях матки.
Лечениепатологии
Для установления причины гематурии пациенту назначаютобследование:
- определениесвертываемости крови;
- биохимическоеисследование;
- УЗИпочек;
- попоказаниям назначают компьютерную или магнитно-резонансную томографию.
Лечение при повышенном содержании эритроцитов в моченазначают в соответствии с установленной причиной.
При воспалительных заболеваниях почек и мочевыводящих путейв моче еще повышены лейкоциты. Лечат такие болезни антибиотиками, растительнымантисептиками. Препараты подбирают с учетом патогенной микрофлоры, полученной врезультате обследования.
Гломерулонефрит — хроническое заболевание, его лечатпостоянно. Назначают противовоспалительные, гормональные препараты. Травмыподлежат неотложному хирургическому лечению.
Опухоли удаляют хирургическим путем. Если этозлокачественный процесс, после операции назначают лучевую терапию,химиотерапию.
Мочекаменную болезнь лечат препаратами, растворяющимисолевые отложение. Если камни крупные, их разрушают ультразвуком или удаляютхирургическим путем.
При гематологических заболеваниях назначается гормональнаятерапия. При тяжелом течении удаляют селезенку.
При повышенной кровоточивости рекомендовано включать в рационпитания больше овощей и фруктов с высоким содержанием аскорбиновой кислоты.
Норма эритроцитов в моче у женщин чуть превышает значение умужчин у детей. Это связано с возможностью попадания крови в урину из половыхпутей при менструации. К патологическим причинам увеличения числа эритроцитовотносят заболевания почек, мочевыводящих путей и других органов. Лечениепроводится хирургическим или консервативным методом в зависимости от причины.
Норма эритроцитов в моче у женщин — причины повышения Ссылка на основную публикацию