Лечение болезни Штаргардта: невозможное стало возможным
С Михаилом разговаривать приятно: он умный и начитанный, имеет множество увлечений, а о главном – автогонках – может рассказывать часами. Интеллигентное лицо – очки его украшают. Спокойный, уверенный в себе молодой человек 18 лет от роду. И тем страннее слушать то, что он говорит.
Дистрофия Штаргардта: дорога к слепоте
«Зрение у меня всегда было не очень. Я с детства наблюдался у офтальмолога. Относился к этому спокойно, очки мне не мешали. А в 16 лет начал замечать, что в темноте вижу всё хуже и хуже. К тому же стали выпадать некоторые участки зрения, буквально: здесь вижу, здесь не вижу. Честно говоря, испугался.
Точку поставил визит в военкомат. Медицинская комиссия вынесла вердикт: «абиотрофия сетчатки».
Дальнейшее обследование добавило переживаний. Диагноз звучал как приговор: желтопятнистая дистрофия сетчатки, она же макулодистрофия Штаргардта. Сказали: генетика, и сделать ничего нельзя, заболевание не лечится
Дома с родителями мы перевернул весь Интернет, через знакомых получили консультации нескольких профессоров-офтальмологов, нашли выходы на клиники в Изаиле, Германии, США… Везде, где мы думали, медицина может всё, нам сказали, что надежды на благополучный исход лечения нет.
Вариантов, кроме слепоты, у меня не было.»
«Абиотрофия Штаргардта – это довольно распространённое генетическое заболевание. По статистике она встречается у одного из 20 000 человек. Таким образом, только в России около 7 000 больных, которые по его причине теряют или уже потеряли зрение.
Желтопятнистое глазное дно, другое название этого синдрома, проявляется обычно как раз в подростковом и раннем юношеском возрасте – с 12 до 16 лет. Потеря зрения обычно идет очень резко – в случае Михаила процесс занял всего полгода.
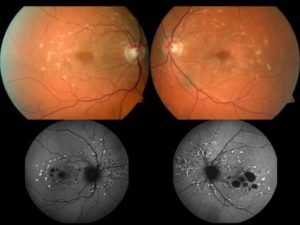
В «УникаМед» Михаил попал в 18 лет, то есть через полтора года после постановки ему диагноза. К этому моменту он практически ничего не видел в темноте, наблюдались скотомы – выпадение участков зрения.
Без коррекции правый глаз видел 20%, левый — 15%. После коррекции оптикой правый глаз — 65%, левый — 55%.
Динамика развития процесса позволяла предположить полную потерю зрения уже к 20 годам».
Дегенерация Штаргардта – не приговор
То, о чём Миша рассказывает дальше, похоже на чудо.
«Мы продолжали искать, и на сайте «УникаМед» прочитали, что синдром Штаргардта они лечат! Поверить было сложно, но мы поехали в Москву.
Уже после первого сеанса регенеративной терапии я стал лучше видеть в темноте, зрение улучшилось. Ощущения такие, будто кто-то наконец помыл грязное лобовое стекло, закрывавшее обзор. Фантастика!
Всего я пока прошел три сеанса – сейчас у меня перерыв. Через 6 месяцев нужно будет пройти еще одну процедуру. Кстати, к автоспорту, в том числе к ночным заездам я уже вернулся!»
«Никаких чудес и никакой фантастики в случае Михаила, конечно же, нет.
Если совсем коротко, то в основе регенеративной терапии – уникальный клеточный аутологичный трансплантат, который стимулирует обновление сетчатки (приставка «ауто» обозначает трансплантат, клетки для которого берутся у самого человека и ему же пересаживаются).
Применение метода показывает положительный эффект практически у всех пациентов. Расширяется поле зрения, улучшается его острота. И если заболевание не является генетическим или сильно запущенным, мы всегда наблюдаем значительное улучшение остроты и качества зрения.
Сложные заболевания, как у Михаила, перестают прогрессировать. Состояние сетчатки и ее питание улучшается – соответственно, значительно улучшается и зрительная функция.
В случае Михаила через три месяца после первого сеанса регенеративной терапии скотомы исчезли, показатели зрения изменились таким образом:
Без оптики: правый глаз — 30%, левый — 25%
С подобранной оптикой: правый глаз — 85%, левый — 75%.
Сейчас, после трех сеансов лечения, Михаил пока не нуждается в дальнейшей терапии, но через 6-8 месяцев он должен снова приехать на осмотр: каким бы волшебным ни казался метод, перепрограммировать гены никто пока не научился, и для поддержания результата лечение нужно периодически повторять.»
Случай Михаила далеко не единичен: к нам в «УникаМед» обращаются люди, от которых отказались другие клиники. И даже на стадии невидения многие из них благодаря регенеративной терапии восстанавливают зрение.
Как проходит процедура
Для выполнения регенеративной терапии не требуется пребывания в стационаре. Пересадка клеточного материала выполняется амбулаторно в течение одного дня: пациент проводит в клинике 10-12 часов.
Но то, что со стороны кажется чудом, на самом деле – результат кропотливой работы.
Изготовление трансплантанта начинается с забора костного мозга. Потом его специальным образом подготавливают. Процедура подготовки клеток очень сложная. Она требует специального оборудования, одновременного участия в процессе нескольких классных специалистов по клеточной биологии и точного последовательного выполнения ряда операций.
Полученный материал по особой технологии вводится пациенту в зависимости от его заболевания и состояния органов зрения.
Вечером, после осмотра офтальмологом, вас выписывают домой до следующей процедуры. Интервал между процедурами определяется индивидуально, но их эффект имеет накопительный характер. И если между первой, второй и третьей процедурой требуется, допустим, три месяца, то между третьей и четвертой может пройти уже полгода. И так далее.
Между процедурами лечение болезни Штаргардта требует регулярного динамического наблюдения офтальмолога, чтобы вовремя «перехватить» возможные потери зрения.
Разумеется, получить эффект легче при лечении заболевания на самой ранней стадии, не дожидаясь потери зрения, полной или частичной. Если замечаете, что зрение становится хуже (особенно в темноте или в сумерках), если сузилось поле зрения, если цвета стали казаться вам менее яркими – найдите время показаться офтальмологу.
Неизлечимых заболеваний становится все меньше – и в клинике «УникаМед» у нас для этого есть все возможности. Регенеративная терапия показывает положительные результаты не только у пациентов с заболеванием Штаргардта, но и в лечении атрофии зрительного нерва, макулодистрофии разной природы, других форм дистрофии сетчатки глаза.
Позвоните и запишитесь на прием по телефону +7 (495) 215-18-19 в Москве.
Болезнь Штаргардта
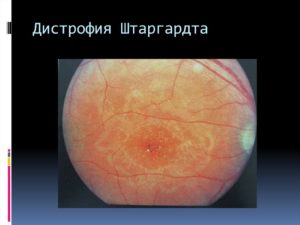
Болезнь Штаргардта — это наиболее общая форма наследственной подростковой макулярной дегенерации. Прогрессирующая потеря зрения, характерная для болезни Штаргардта, вызывается постепенной гибелью фоторецепторных клеток в центральной части сетчатки, которая называется макула.
Сетчатка — это тонкая светочувствительная ткань, расположенная на задней стенке глаза. Клетки фоторецепторов на сетчатке обеспечивают наше зрение, транслируя информацию, полученную в поле нашего зрения, в мозг. Макула отвечает за резкость центрального зрения, т.е., например, за такие задачи, как чтение, просмотр телевидения или распознавание лиц.
Ухудшение центрального зрения — это отличительный признак болезни Штаргардта. Периферическое зрение, как правило, при этой болезни сохраняется. Болезнь также затрагивает область глаза, которая находится под макулой и называется пигментным эпителием сетчатки.
Болезнь Штаргардта обычно развивается в детстве и юности.
Симптомы болезни Штаргардта
Симптом, который обычно заставляет большинство людей идти на прием к врачу, это изменение центрального зрения. А врач, который осматривает сетчатку пациента с болезнью Штаргардта, видит характерные желтоватые пятна на макуле и под ней. При этом пятна могут распространяться наружу кольцеобазным образом.
В пятнах происходит накопление липофусцина, побочного продукта нормальной активности клеток. При болезни Штаргардта это накопление идет очень интенсивно, и липофусцин аккумулируется анормальным образом.
Симптомы при этом заболевании также включают в себя волнистое видение, слепые пятна, размытость, нарушение цветового зрения и трудности с ориентацией при тусклом освещении.
Насколько быстро портится зрение?
Развитие симптомов болезни Штаргардта меняется со временем. Острота зрения (способность различать детали и резкость) может поначалу снижаться медленно, затем это ухудшение начинает ускоряться, а затем выравниваться на определенном уровне.
Исследование 95 пациентов с этим заболеванием показал, что, когда острота зрения снижается до уровня 20/40, часто начинается быстрое ухудшение зрения до уровня 20/200. (Нормальное зрение — это 20/20. Человек со зрением 20/40 видит на расстоянии 20 метров, в то время как человек с нормальным зрением видит на расстоянии 40 метров).
К 50-летнему возрасту острота зрения почти 50% из исследуемых пациентов составляла 20/200 или даже меньше.
В конечном итоге острота зрения почти всех людей с болезнью Штаргардта снижается на уровень от 20/200 до 20/400. Такая потеря зрения не корректируется очками, контактными линзами или рефракционной хирургией.
Является ли болезнь Штаргардта наследственной?
Это заболевание почти всегда наследуется от обоих родителей, как аутосомно-рецессивная характеристика, когда каждый из родителей является носителем измененного гена, но у них самих это никак не проявляется.
Каждый ребенок имеет 25%-шанс унаследовать две копии гена Штатгардта (по одному от каждого из родителей), что может вызвать возникновение болезни.
Каждый из родителей сам может не болеть, поскольку они имеют только одну копию такого гена.
В 1997 году исследователи обнаружили ген болезни Штаргадта — ABCA4, который обычно вызывает образование белка, который необходим для жизнедеятельности клеток, определяющих наше зрение. Накопление липофусцина, видимо, связано с мутацией этого гена, что приводит в итоге к образованию неблагополучного белка.
Для того, чтобы понять, как происходит наследование этого заболевания, очень полезно проконсультироваться у специалиста по генетике, особенно при планировании семьи или выборе своей работы.
Лечение болезни Штаргардта
В настоящее время не существует действенного лечения этого заболевания, но сегодня ведется ряд перспективных исследований в этой области, связанных с генетикой, применением стволовых клеток и разработкой медикаментозной терапии.
Людям, которые страдают от этой болезни или находятся в зоне риска заболевания, рекомендуется на улице носить очки, блокирующие ультрафиолетовое излучение. Для людей, у которых зрение уже серьезно деградировало, существуют различные средства, предназначенные для слабовидящих.
Генная терапия
В 2008 году была опубликована информация о том, что генная терапия привела к измеряемым улучшениям зрения нескольких молодых людей, страдающих врожденным амаврозом Лебера, наследственным заболеванием, связанным с дегенерацией сетчатки глаз. Эти результаты, полученные во все еще продолжающихся клинических исследованиях (Phase I), заставили ученых попытаться найти аналогичный метод лечения и других наследственных заболеваний сетчатки, таких как болезнь Штаргардта.
Как и в случае болезни Штаргардта, амавроз Лебера возникает из-за мутаций генов, связанных с образованием белка, который необходим для жизнедеятельности сетчатки.
Во время эксперимента ученые внедрили здоровую версию такого гена в вирус (аденоассоциированный вирус*, ААВ), который выполняет функцию доставки гена в сетчатку. Этот вирус считается наиболее подходящим инструментом для внедрения относительно маленьких генов в целевой орган.
Кроме того, считается, что такой метод эффективен и безопасен для человека, поэтому он часто применяется при генной терапии.
Кроме ААВ для этой же цели может использоваться и лентивирус** — как показали эксперименты этот вирус может использоваться в качестве вектора (доставщика) полнофункциональных генов ABCA4 в фоторецепторы глаз мышей с болезнью Штаргардта.
Опыты по проверке концепции подобного лечения показали, что лечение мышей с болезнь Штаргардта с помощью лентивируса, содержащего полнофункциональные человеческие гены ABCA4, приводит к снижению накопления липофусцина в их сетчатке.
В настоящее время ведется тестирование клинической версии этого вирусного вектора на других животных, включая приматов.
Недавно компанией Oxford BioMedica была разработана запатентованная система LentiVector, которая использует лентивирусный вектор для доставки функциональных генов в целевые ткани.
Эта технология считается обещающей для лечения наследственных заболеваний глаз, таких как болезнь Штаргардта, палочко-колбочковая дистрофия, синдром Ашера (Ушера) и пигментный ретинит.
В 2011 году компания Oxford BioMedica начала клинические испытания (Phase I) для проверки терапии геном ABCA4 в качестве лечения болезни Штаргардта.
Сопутствующие заболевания
Болезнь Штаргардта иногда еще называют макулярной дистрофией Штаргардта или жёлтопятнистой абиотрофией сетчатки. Кроме рецессивной формы болезни Штаргардта существуют и другие, более редкие формы, которые наследуются как доминантный признак, а не рецессивный.
Фармацевтические и биотехнологические компании, разрабатывающие лечение болезни Штаргардта
Ниже приведены сведения о некоторых компаниях, которые в настоящее время разрабатывают новые методы лечения болезни Штаргардта.
Sanofi (http://en.sanofi.com/index.aspx)
Компания Sanofi разрабатывает генную терапию для лечения болезни Штаргардта, основанную на исследованиях доктора Алликмета, который использовал лентивирус для доставки нормально функционирующих генов ABCA4 в фоторецепторы сетчатки мыши с болезнью Штаргардта. В клинических исследованиях с участием людей (Phase I/II), начатых в 2011 году, проводилась оценка метода Stargen, основанная на проверке эффективности такой технологии. Эти эксперименты сейчас ведутся во Франции и США.
Acucela ( http://www.acucela.com/)
Эта биотехнологическая компания разрабатывает несколько препаратов для лечения болезней сетчатки, таких как возрастная макулярная дистрофия (ВМД), сухие глаза, диабетическая ретинопатия, ретинопатия недоношенных и болезнь Штаргардта. Модуляторы визуального цикла компании Acucela снижают активность работы палочек фоторецепторов, т.е.
«замедляют их», и снижают метаболическую нагрузку на сетчатку. Снижение скорости визуального цикла позволяет защитить сетчатку от светового повреждения и снижает накопление токсичных для сетчатки побочных продуктов, включая A2E (продукт преобразования витамина А), образующихся при болезни Штаргардта и сухой макулярной дистрофии.
Компания недавно завершила испытания (Phase III) нового лекарственного препарата эмиксустата как средства лечения сухой ВМД. К сожалению, этот препарат не смог снизить рост поражения у 500 пациентов с географической атрофией, одной из форм сухой ВМД.
Но поскольку этот препарат показал высокую эффективность при лечении болезни Штаргардта у мышей, компания начала исследования (Phase II) на пациентах с болезнью Штаргардта.
Astellas Pharma (https://www.astellas.us/ )
Компания работает как глобальный хаб (центр обмена) для исследований в сфере регенеративной медицины и клеточной терапии в офтальмологии и других терапевтических областях, в которых нет доступного лечения. В настоящее время Astellas завершила исследования метода трансплантации пигментного эпителия сетчатки и анонсировала проведения третьей фазы (Phase III) испытаний.
Alkeus (http://alkeus.com/)
Компания разработала форму витамина А, которая при взаимодействии со светом не образует токсичные метаболиты витамина А и A2E. Это вещество, ALK-001, представляет собой оральный препарат с хорошо понятным механизмом действия. Оно разработано специально для лечения болезни Штаргардта за счет предотвращения образования токсичных побочных продуктов витамина А.
Vision Medicines (http://visionmedicines.com/index.html)
Компания разрабатывает терапию малыми молекулами для лечения болезни Штаргардта. Vision Medicines открыла уникальное химическое вещество VM200, которое изолирует альдегидные токсины, такие как A2E. Компания планирует в ближайшем будущем проведение клинических исследований Phase I и Phase II.
* Аденоассоциированный вирус — малый вирус, инфицирующий клетки человека и некоторых других приматов. Он не вызывает заболевания у человека и, соответственно, вызывает слабый иммунный ответ.
Аденоассоциированный вирус может инфицировать делящиеся и неделящиеся клетки и может встраивать свой геном в геном хозяина.
** Лентивирусы — род вирусов из семейства ретровирусов с длительным инкубационным периодом. Они способны доставлять значительное количество генетического материала в клетку хозяина и обладают уникальной среди ретровирусов способностью реплицироваться в неделящихся клетках.
Болезнь Штаргардта — макулярная дистрофия сетчатки глаза — причины и лечение в Москве
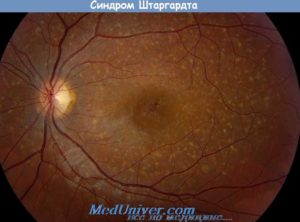
Болезнь Штаргардта является наследственной патологией сетчатки глаза, сопровождающейся дегенеративными изменениями в ее центральной (макулярной) зоне, что влечет за собой утерю центрального зрения. Как правило, заболевание проявляет себя еще в детском или юношеском возрасте центральными скотомами и нарушением цветовосприятия.
При прогрессировании болезни Штаргардта, исходом процесса становится полная слепота. В диагностике патологии, применяют офтальмоскопию, флуоресцентную ангиографию и ЭФИ сетчатки. В качестве лечения, назначается инъекционная терапия препаратами витаминов, ангиопротекторов, антиоксидантов, а также физиотерапия.
Кроме того, проводятся реваскуляризирующие операции и применяется, находящаяся в разработке, методика аутологичной тканевой терапии.
О патологии
Болезнь Штаргардта носит и другое официалное название – ювенильная макулярная дегенерация. Именно оно наиболее полно отражает суть заболевания, которое начинается в раннем (ювенильном) возрасте.
Патология характеризуется поражением области макулы сетчатки – рецепторного аппарата анализатора зрения. Второе свое название болезнь получила по имени, описавшего ее в начале ХХ века, немецкого ученого Карла Штаргардта.
Патология описывалась, как врожденное поражение сетчатки в макулярной области, которое было характерно для представителей одного рода. Офтальмоскопические признаки заболевания полиморфны и типичны, это: атрофия хориоидеи, «битая (кованая) бронза», «бычий глаз».
Патогенетически, заболевание обозначается, как «желтопятнистая абиотрофия сетчатки», что отражает визуализируемые изменения на глазном дне.
Болезнь вызывает мутация гена АВСR с нарушением синтеза белка, отвечающего за транспорт энергии клеткам-фоторецепторам. Это было выяснено учеными-генетиками в 1997 году. Тогда же удалось доказать, что патология переносчика АТФ становится причиной гибели фоторецепторов сетчатой оболочки.
Наследственно обусловленная макулярной дегенерация – заболевание довольно частое, ее различные виды встречаются практически в половине случаев патологии глаз. Болезнь Штаргардта, при этом, составляет примерно 7% всех случаев. Частота нозологической формы болезни, характеризующейся прогрессирующим течением, составляет 1:10000 в популяции.
Патология имеет двусторонний характер течения, дебютирует в молодом возрасте (до 21 года) и очень часто становится причиной полной потери зрения. Социальная значимость болезни Штаргардта весьма велика, так как она приводит к инвалидности людей молодого трудоспособного возраста.
Причины возникновения
Наследование патологии происходит вне зависимости от половой принадлежности детей и родителей. Преимущественно она передается аутосомно-рецессивным путем, то есть поражает потомков родителей-носителей заболевания, однако не в 100% случаев. Последние исследования врачей-генетиков выявили, что патология гена способна передаваться также и по доминантному пути.
В случае доминантного пути передачи болезни, она протекает легче и к инвалидности приводит довольно редко. Большинство клеток- рецепторов в макуле (не верхушке желтого пятна) остаются функциональными, поэтому патология имеет минимум проявлений. Люди сохраняют работоспособность, острота зрения позволяет даже водить автотранспорт.
причина дегенерации макулярных клеток — дефицит энергии.
Из-за дефекта гена, происходит синтез неполноценного белка, участвующего в транспорте молекул АТФ через мембрану клеток макулы – центра сетчатой оболочки, где и фокусируется цветное, графическое изображение. Желтое пятно не имеет кровеносных сосудов.
В питании клеток-колбочек принимают участие белки-переносчики АТФ из прилегающей сосудистой оболочки (хориоидеи). Именно эти белки транспортируют через мембрану молекулы АТФ внутрь клеток-фоторецепторов.
Родопсин фоторецепторов в нормальных условиях поглощает фотоны света, с превращением в опсин и транс-ретиналь. Затем, под действием энергии АТФ, приносимой белками-переносчиками, транс-ретиналь превращается в ретиналь и соединяется с опсином. Это процесс восстановления родопсина.
Наследственная мутация гена становится причиной синтеза неполноценного белка-переносчика. В итоге восстановление родопсина нарушается, происходит скопление транс-ретиналя. Он трансформируется в липофусцин, который и оказывает токсическое воздействие напрямую на клетки-колбочки.
Типы и виды болезни Штаргардта
Видовая изменчивость патологии объясняется распространенностью зоны поражения макулярной области. Специалисты классифицируют болезнь Штаргардта по следующим формам:
- Центральная.
- Перицентральная.
- Центропериферическая (смешанная).
Центральная форма характеризуется поражением клеток в центре области макулы. Процесс сопровождается выпадением центрального зрения. Человек отмечает появление центральной скотомы (темного пятна перед глазом). Происходит выпадение центральной зоны из поля зрения и видимое изображение в точке фиксации взгляда получается с темным пятном.
Перицентральная форма сопровождается возникновением в стороне от точки фиксации скотомы. Способность фокусировать взгляд остается, но с одной из сторон от центра поля зрения отмечает его выпадение в форме полумесяца. С прогрессом заболевания, скотома принимает вид темного кольца.
Для центрально-периферической формы характерно стремительное ухудшение зрения от центра к периферии. Постепенно разрастаясь, темное пятно полностью закрывает поле зрения.
Признаки заболевания
Начало заболевания приходится на возраст 6-7 лет, тогда же возникают первые его симптомы. Вне зависимости от типа наследования, все пациенты отмечают возникновение центральных скотом. Ели, течение заболевания благоприятное, скотомы относительные.
Те есть, человек способен четко видеть яркие предметы, но объекты, имеющие слабую окраску, различает хуже. Многие больные страдают нарушением цветовосприятия по типу красно-зеленой дисхромазии, когда человек воспринимает зеленый цвет, как красный.
Правда, в некоторых случаях пациенты изменения цветового восприятия могут не отмечать.
В начальной стадии болезни, границы периферического зрения не изменены, но при прогрессировании центрально скотомы, они сужаются, что ведет к слепоте.
Одновременно с выпадением центрального зрения снижается и его острота. На итоговой фазе болезни Штаргардта происходит атрофия зрительного нерва и человек теряет зрение полностью. Изменений прочих глазных сред, на всех стадиях, не наблюдается.
Диагностика
Начало заболевания характерно для детского возраста. Это и является одним из главных диагностических его признаков.
При выполнении офтальмоскопии, выявляется широкое кольцо локализованное на сетчатке с пониженной пигментацией. Оно окружает темный центр здоровой ткани. Вокруг бледного кольца имеется следующее кольцо клеток с гиперпигментацией.
Офтальмологи определяют такую картину, как «бычий глаз», «кованая бронза». Макулярное возвышение не определяется, нет фовеолярного рефлекса. При осмотре области макулы определяются бело-желтые пятна разной конфигурации и размера.
Границы включений имеют тенденцию размываться со временем, пятна становятся сероватыми либо исчезают полностью.
Проведение периметрии при болезни Штангардта выявляет отрицательные (неощутимые) и положительные центральные скотомы.
Определяется красно-зеленая дейтеранопия, если патологический процесс протекает в центральной форме, и отсутствие нарушения цветового восприятия в периферической форме.
Изменение пространственной контрастной чувствительности по всему диапазону: ее отсутствие в зоне высоких частот (в центральном участке до 6-10 градусов), снижается в зоне средних частот.
Показатели макулярной электрографии в начальной стадии заболевания при центральной форме дистрофии снижены. Электрические потенциалы при дальнейшем прогрессировании процесса, не регистрируются.
Если дистрофии расположена по средней периферической зоне, нормальная электрография регистрируется только в начальной стадии. Затем при электроретинографии, значения компонентов колбочек и палочек становятся субнормальными.
Болезнь протекает без симптомов: нарушения остроты зрения и цветовосприятия не наблюдается. В норме границы поля зрения. Темновая адаптация снижена незначительно.
Флуоресцентная ангиография на фоне «бычьего глаза» зоны гипофлуоресценции не обнаруживает, капилляры просматриваются, сосудистая оболочка — «молчащая» или «темная».
Гиперфлуоресцирующие области клеток пигментного эпителия заметны лишь в зонах атрофии сетчатки. При гистологическом исследовании центральной зоны глазного дна выявляется излишнее количество липофусцина.
Клетки пигментного эпителия гипертрофированы и атрофированы в комбинации.
Проведение молекулярно-генетического анализа выявляет мутацию гена, произошедшую до начала заболевания. Изменение нуклеотидов, обнаруживается в режиме реального времени при проведении ПЦР с применением нескольких «молекулярных маяков» — ДНК-зондов.
Болезнь Штаргардта следует дифференцировать с приобретенными дистрофиями на фоне приема лекарств, пятнами Кандори, ювенильным ретиношизисом, семейными друзами, а также с прогрессирующей доминантной фовеальной колбочковой, палочко-колбочковой и колбочко-палочковой дегенерацией.
Лечение и прогноз
Как такового лечения, направленного на устранение заболевания нет. В качестве общей терапии показано внутриглазное введение таурина и антиоксидантов, расширяющих сосуды средств (никотиновая кислота, пентоксифиллин), гормональных препаратов.
Также назначается витаминотерапия (вит. группы В, А, С, Е), направленная на укрепление сосудов, чтобы улучшить кровоснабжение и питание пораженной зоны сетчатки.
Целесообразно проведение физиотерапии: ультразвук, лекарственный электрофорез, лазерстимуляция.
В стадии разработки находится метод реваскуляризации сетчатки посредством пересадки в макулярную зону пучка мышечных волокон. Кроме того, на этапе исследования находится технология патогенетической регенерационной аутологичной тканевой терапии с использованием стволовых клеток жировой ткани пациента.
Для болезни Штаргардта характерно начало в детском возрасте и быстрый прогресс до состояния инвалидизации пациента по зрению. Зрение ухудшается медленно только в очень редких случаях доминантного пути наследования заболевания.
В качестве профилактики, рекомендуется прием витаминных комплексов, длительное наблюдение офтальмолога, применение солнцезащитных очков.
Пациенты с болезнью Штаргардта нуждаются в динамическом наблюдении врача-ретинолога. Специалисты нашей клиники – признанные лидеры лечения заболеваний сетчатки.
Применение инновационных технологий, новейшая аппаратура от лучших мировых производителей и индивидуальный подход к каждому пациенту, обеспечивают гарантированное получение максимально высоких результатов даже в самых сложных случаях.
Штаргардта болезнь, причины болезни, симптомы и методы лечения
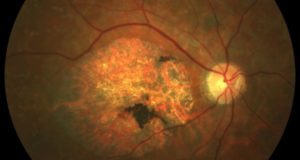
Болезнь Штаргардта — опасное заболевание, которое встречается в медицинской практике довольно редко. Оно может приводить к полной потере зрения и не всегда поддается лечению. В народе патологию называют бычьим глазом. Она провоцирует разрушение центральной оболочки сетчатки — желтого пятна, в котором локализуются светочувствительные клетки.
Болезнь Штаргардта развивается в детском возрасте. Обычно ее диагностируют у детей 8-11 лет, у подростков — реже.
Почему возникает пигментная дистрофия сетчатки — причина болезни Штаргардта
К дегенерации сетчатки глаза при болезни Штаргардта не приводят какие-либо внешние факторы. Это генетически обусловленное заболевание, абсолютно не зависящее от пола. При этом детям больных людей дистрофия Штаргардта передается не всегда.
Виды болезни Штаргардта
В зависимости от локализации и распространенности зоны пигментной дегенерации сетчатки болезнь Штаргардта классифицируют на три формы:
- Центральную. В ходе офтальмологического обследования выясняется, что повреждены клетки, находящиеся в самом центре желтого пятна глаза. У пациента «выпадает» центральное зрение. При рассматривании предметов он видит темное больше пятно в их середине.
- Перицентральную. Заболевание поражает клетки, которые находятся сбоку от центрального пятна — сверху, снизу, справа или слева от точки фиксации взгляда. Субъективно это проявляется следующим образом: рассматривая какое-то изображение, человек замечает, что одна из его сторон выпадает из поля его зрения, выглядит, как черный месяц. С годами зона поражения принимает вид черного круга.
- Смешанную. Пигментная абиотрофия сетчатки начинается с середины центрального зрительного пятна и быстро смещается в одну из сторон. В результате глаз становится полностью незрячим.
Как проявляется болезнь Штаргардта
Макулодистрофия Штаргардта, как еще называют описываемое заболевание, начинает давать о себе знать, когда ребенку исполняется 6 или 7 лет.
Больной начинает жаловаться на черное пятно, которое наблюдает, когда смотрит на любые предметы. Оно мешает ему рассматривать их. Яркие объекты насыщенных цветов ему видны лучше, бледные, черно-белые — хуже.
Не исключено и изменение восприятия привычной цветовой гаммы.
Сначала черное пятно имеет небольшие размеры, но по мере прогрессирования заболевания его объем увеличивается. Это может привести к необратимой слепоте, разрушению зрительного нерва.
Как быстро прогрессирует болезнь Штаргардта
Предсказать течение болезни сложно. Она может прогрессировать медленно, потом «замирать». Когда же пациент расслабится и поверит, что его зрение больше ухудшаться не будет, болезнь Штаргардта может заявить о себе с новой силой и за несколько лет обусловить развитие полной слепоты.
Согласно статистическим данным, к 50 годам у половины болеющих людей зрение очень плохое — 20/200, в то время как норма выражается показателем 20/20. В итоге оно снижается до отметки 20/400.
Поскольку при болезни Штаргардта нарушается работа органов зрения, отмирают нервные ткани, исправить ситуацию с помощью очков, контактных линз и даже методов современной рефракционной хирургии невозможно.
Диагностические мероприятия при болезни Штаргардта
Болезнь Штаргардта встречается у одного из 20 тысяч человек, поэтому в своей медицинской практике с ней сталкиваются далеко не все офтальмологи. Чтобы понять, что у пациента именно это генетическое заболевание, врач должен провести комплексное обследование и грамотную дифференциальную диагностику. Она включает в себя:
- Визометрию — определение остроты зрения, когда человек смотрит вдаль (обычно используется специальная офтальмологическая таблица с буквами).
- Тонометрию — измерение внутриглазного давления.
- Рефрактометрию — оценку оптической силы органа зрения.
- Изучение цветового зрения с помощью специальных офтальмологических таблиц Рабкина.
- Периметрию — методику исследования периферического зрения больного.
- Электроокулографию — регистрацию постоянного потенциала глаза путем наложения специальных электродов, фиксируемых непосредственно на области нижнего века с обеих сторон. Метод дает возможность установить аномальные изменения в пигментированном эпителии сетчатки, исследовать фоторецепторы.
- Офтальмоскопию — исследование глазного дна, кровеносных сосудов и сетчатки.
- Электроретинографию — информативный способ изучения функционального состояния сетчатки глаза.
- Кампиметрию — определение центрального поля зрения.
- Электрофизиологическое исследование — направлено на изучение функций сетчатки, зрительного нерва, оценку состояния коры головного мозга.
- Флюоресцентную ангиографию — методику изучения сосудов, питающих сетчатку.
- ОТС (optical coherence tomography) — оптическую когерентную томографию, применяемую для обнаружения заболеваний сетчатки и зрительного нерва.
Один из главных признаков заболевания — его старт в возрасте 6-8 лет. Ребенок жалуется родителям на черное пятно, которое постоянно видит. В ходе осмотра врач обнаруживает в глазу пятно пониженной пигментации с темным центром. Вокруг него располагаются пигментированные клеточки. Визуально это напоминает глаз быка (отсюда и пошло выше упомянутое народное название).
В зоне желтого пятна присутствуют желтоватые либо беловатые пятнышки разных размеров и форм. С течением времени четкие границы этих образований исчезают — они становятся размытыми, приобретают сероватый оттенок. Могут полностью рассасываться.
Не следует думать, что при болезни Штаргардта больной всегда слепнет очень быстро. Ребенок может долгое время иметь хорошую остроту зрения и испытывать затруднения только из-за плохой адаптации к передвижению в условиях темноты. Окончательно подтвердить или опровергнуть предварительный диагноз при абиотрофии сетчатки может молекулярно-генетическая экспертиза.
Лечение болезни Штаргардта
Устранить причинные факторы и избежать, таким образом, развития или прогрессирования офтальмологического заболевания невозможно. Обычно для улучшения состояния пациентов и замедления патологического процесса больным назначают:
- Антиоксидантные препараты;
- Уколы аминокислоты таурин;
- Сосудорасширяющие капли;
- Гормональные растворы;
- Витамины (особенно важны А, В, С, Е);
- Средства для улучшения кровообращения.
Из физиотерапевтических процедур офтальмолог может назначить электрофорез с применением ряда лекарств, лазерную стимуляцию сетчатки глаза, ультразвук.
Радикальные методы лечения болезни Штаргардта
Сегодня активно используют такие современные методики, как:
- Реваскуляризация сетчатки;
- Аутологичная тканевая терапия.
В первом случае хирург производит установку в зону пораженного желтого пятна пучка, состоящего из мышечных волокон. Это на некоторое время сохраняет зрительную функцию, так как происходит замена атрофированного нерва. Но пересадка не позволяет избежать слепоты — с годами темное пятно становится все шире.
Что касается аутологичной тканевой терапии, то это более современная методика. Она предусматривает применение стволовых клеток, полученных из собственной жировой ткани больного. Технологию разработал российский ученый В. П. Филатов.
Согласно его теории, лечить болезнь Штаргардта нужно на клеточном уровне. Такая терапия безопасна, так как разрушенные клетки глаза заменяют новыми, здоровыми. Риск их отторжения минимален, поскольку во время операции используется не донорский материал, а материал, полученный от самого пациента.
Он быстро приживается и восстанавливает функции органов зрения.
Сказать, что тканевая аутологичная терапия дает стопроцентную гарантию восстановления зрения нельзя. Но на сегодняшний день это единственная методика, которая хорошо противостоит дальнейшему развитию болезни и помогает улучшить остроту зрения даже тогда, когда больной видит окружающий мир уже очень плохо.
Технологию, разработанную В. П. Филатовым, на сегодняшний день активно используют в Санкт-Петербургской медицинской клинике «Он Клиник».
Местные офтальмологи усовершенствовали метод, сделав его еще более прогрессивным.
Но его также нельзя назвать панацей, поскольку большинство людей, больных болезнью Штаргардта, несмотря на инновационные технологии XXI века, все равно страдают из-за частичной либо полной потери зрения.
Из-за чего возникает болезнь Штаргардта и как она лечится?. Доставка контактных линз и очков по Москве и России
Болезнь Штаргардта — это очень редкая офтальмопатология, которая выявляется у 1-го человека из 20 тысяч. Вылечить ее в настоящее время не представляется возможным. Рано или поздно она приводит к слепоте. Есть лишь способы замедлить патологический процесс. Узнаем, из-за чего он возникает и как проявляется.
Развивается это опасное заболевание в детском возрасте. Первые признаки его возникают в 8-10 лет. Поэтому еще его называют ювенальной макулярной дегенерацией. Она представляет собой абиотрофию сетчатки — наследственное заболевание, приводящее к дистрофическим изменениям в макуле, что вызывает ухудшение центрального зрения, а впоследствии — необратимую слепоту.
Патологию впервые описал врач-офтальмолог Карл Штаргардт. Он охарактеризовал ее как дистрофическое заболевание макулы — центральной области глаза, или желтого пятна. Также он установил, что недуг передается по наследству, а потому — врожденный. При этом дети больного человека не всегда наследуют данную болезнь. Внешние факторы практически не влияют на ее развитие.
В 1997 году была обнаружена мутация гена АВСR, в результате чего нарушается выработка белка, связанного с работой фоторецепторов, которые находятся в сетчатке. Он переносит энергию клеткам с рецепторами. Из-за недостаточной выработки этого белка клетки сетчатой оболочки гибнут.
Макулярная дистрофия внутренней оболочки глаза, обусловленная наследственностью, встречается в 50% случаев. Абиотрофия, или ювенальная макулодегенерация, составляет 7% из них.
Симптомы болезни Штаргардта
Офтальмопатология начинает развиваться, когда ребенку 8-10 лет. Иногда, что бывает крайне редко, ее признаки возникают в подростковом возрасте.
Больной жалуется на появление темного пятна в поле зрения. Это скотомы, которые находятся, как правило, в самом центре изображения.
Ребенок не способен различать только тусклые объекты, но хорошо видит яркие предметы. Позже появляются и другие симптомы:
- нарушение цветовосприятия;
- изменение границ периферического зрения;
- искажение очертаний предметов, прямые линии кажутся волнистыми;
- размытость изображения, снижение остроты зрения;
- расширение центральных скотом.
Нарушения цветового зрения возникают по типу дихромазии, при которой светло-зеленый цвет воспринимается как темно-красный. В конечном итоге пациент полностью теряет зрение. При этом болезнь может развиваться очень медленно, годами.
Симптоматика определяется типом заболевания. Всего выделяют три ее разновидности:
- Центральная. Повреждаются клетки, которые находятся в самом центре макулы. Центральное зрение практически отсутствует. В середине картинки располагается большое пятно, перекрывающее обзор.
- Перицентральная. Болезнь поражает клетки по краям макулы. Рассматривая какой-либо предмет, пациент замечает, что одна его сторона выпадает из обзора. Картинка выглядит как месяц темного или черного цвета. С годами он превращается в круг.
- Смешанная. Пигментная абиотрофия сетчатой оболочки начинается в центре макулы и постепенно распространяется на ее периферию.
Предсказать скорость прогрессирования патологии невозможно.
Иногда зрение не изменяется на протяжении нескольких лет. Пациенты начинают верить, что болезнь отступила, но через некоторое время симптомы ее усиливаются и наступает слепота.
Диагностика болезни
Скотомы, нарушения цветового зрения — это признаки, которые бывают при различных глазных заболеваниях — катаракте, отслойке сетчатки и др. Чтобы поставить диагноз «Болезнь Штаргардта», назначается много диагностических процедур. В их числе стандартные офтальмологические:
- визометрия;
- тонометрия;
- рефрактометрия;
- тест на цветовое зрение по таблицам Рабкина;
- периметрия;
- офтальмоскопия.
Также применяются специальные методы, позволяющие получить более точные данные:
- электроокулография — процедура, которая дает возможность оценить состояние фоторецепторов сетчатки;
- электроретинография — изучение функций внутренней оболочки глаза;
- кампиметрия — измерение центрального зрения;
- ЭФИ (электрофизиологическое исследование) глаз — диагностический метод, позволяющий оценить функции сетчатой оболочки, зрительного нерва и состояние коры головного мозга;
- флюоресцентная ангиография — изучение сосудов посредством введения в кровеносную систему светящегося раствора;
- оптическая когерентная томография — процедура, применяемая для обнаружения патологий зрительного нерва и сетчатки.
Все эти методы позволяют выявить патологию, определить ее вид, характер повреждения сетчатки, скорость развития патологического процесса. После этого назначается лечение. Его можно рассматривать и как профилактику снижения зрения. Остановить прогрессирование патологии невозможно.
Болезнь Штаргардта: лечение
Этиологической терапии не существует. Офтальмопатология является наследственной. Ученые выявили мутацию гена, способы его передачи, но воздействовать на этот механизм не представляется возможным. Также нельзя скорректировать ухудшение зрения с помощью очков/контактных линз.
Все лечебно-профилактические мероприятия направлены на замедление прогрессирования патологии. Врачи пытаются отсрочить момент, когда больной полностью утратит зрительные функции. Немного улучшить состояние пациента помогают:
- антиоксидантные препараты;
- гормональные растворы;
- сосудосуживающие глазные капли;
- уколы аминокислоты таурин;
- витаминные комплексы, особенно с содержанием витаминов А, В, С, Е;
- средства, улучшающие кровообращение.
Больным рекомендуется соблюдать диету с ограниченным потреблением ретинола — витамина А. Также рекомендуется носить солнцезащитные очки, защищающие от солнечного ультрафиолета. Все эти меры не помогут остановить болезнь. Однако лучше использовать все возможные средства.
Применяются и другие способы лечения болезни Штаргардта:
- реваскуляризация сетчатки;
- тканевая терапия.
Первый метод предполагает установку мышечных волокон в пораженную дистрофией макулу. На определенное время это позволяет сохранить зрительные функции. Но с годами темное пятно расширяется, поэтому избежать слепоты не получается.
Аутологичная терапия — это одна из самых современных методик лечения, предусматривающая использование стволовых клеток, которые берутся непосредственно из жировой ткани пациента. Терапия абсолютно безопасна для пациента, так как осложнениями не сопровождается.
Она основана на замене разрушенных клеток новыми. Существует риск их отторжения, но он минимален в связи с тем, что применяется не донорские клетки, а ткани самого больного. На какое-то время удается восстановить утраченное зрения.
Такая терапия не дает 100-процентного результата, но пока она является максимально эффективной, так как позволяет временно восстановить остроту зрения даже при сильном его ухудшении.
В конечном итоге болезнь заканчивается для больного инвалидностью. Обычно ему присваивают вторую группу.
Что нужно знать о болезни Штаргардта, и кто находится в группе риска
Болезнь Штаргардта — макулярная дегенерация, которая передается генетически. Заболевание характеризуется прогрессирующей потерей зрения. Постепенно погибают фоторецепторные клетки в центре сетчатки.
Классификация
Макулодистрофию Штаргардта классифицируют по формам в зависимости от зоны поражения желтого пятна на макуле:
- Центральная. Область поражения распространяется только на центральную часть макулы. Из поля зрения человека выпадает центральная зона. В точке фиксации взгляда присутствует черное пятно.
- Парацентральная. Темное пятно смещается в сторону от точки фиксации. Фокусировка взгляда возможна, но из поля зрения выпадает одна из сторон.
- Смешанная или центропериферическая. Черное пятно ползет от центра к периферии. Темнота разрастается до полного перекрытия поля зрения. Это тяжелая стадия болезни.
Причины и симптоматика
В офтальмологии признано доказательство, что болезнь Штаргардта является фенотипическим проявлением заболевания в аутосомно-рецессивной форме наследования. С помощью позиционного клонирования определили локус гена ABCR, который изменяет структуру фоторецепторов глаза.
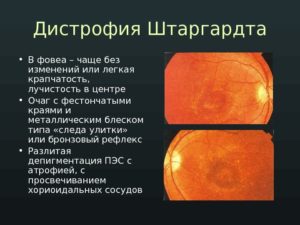
При наличии болезни Штаргардта люди жалуются на изменения в центральном зрении. Офтальмолог при осмотре обнаруживает пятна желтоватого цвета на поверхности макулы.
Обычно пятна складываются в кольцеобразную форму. В них накапливается много липофусцина, который в норме вырабатывается клетками в качестве побочного продукта.
Помимо изменений в центральном зрении, наблюдается развитие волнистого видения, нарушений восприятия цветов, слепых размытых пятен. При тусклом освещении человеку трудно ориентироваться в пространстве.
Как диагностируют болезнь
Диагностика заболевания Штаргардта проводится с использованием офтальмологических инструментов:
- Периметрия. У человека обнаруживаются абсолютные относительные центральные скотомы, слепые участки. Обычно они разнятся по величине. Это зависит от времени развития патологии.
- Флуоресцентная ангиография. Во время проведения у человека с диагнозом Штаргардта выявляется хориокапиллярный слой, который внешне напоминает темную сосудистую оболочку.
- Авторефрактометрия. Способ подразумевает компьютерное определение остроты зрения.
- Обследования внутренней структуры глаза с ультразвуком.
- Офтальмоскопия. Врач осматривает глазное дно. Исследуются внутренние оболочки глаза: артерии, вены, сетчатка, диск зрительного нерва, сосудистая оболочка.
- Анализируется работоспособность, жизнеспособность нервных клеток сетчатки.
- Тонометрия. Измеряется внутриглазное давление. При наличии заболевания давление повышается.
Точный диагноз ставится, если проведена оптическая когерентная томография сетчатки. В процессе исследования визуализируется структура органа, дифференцируются слои сетчатки. Замеряется толщина каждого слоя. Посредством томографии выявляются макулярные разрывы. При этом отслаиваются нервные волокна. Остальные слои могут быть целыми.
Лечение болезни
При болезни Штаргардта лечение не приносит существенных изменений в жизни человека. Людям с таким диагнозом дают инвалидность по зрению с детского возраста. На протяжении жизни проводится мониторинг полей зрения посредством электроретинографии и электроокулографии.
При болезни Штаргардта применяют общую вспомогательную лечебную терапию.
- Человек проходит курс парабульбарных инъекций таурина с антиоксидантами.
- Иногда подкожно вводят сосудорасширяющие средства. К таким относятся никотиновая кислота и “Пентоксифиллин”.
- Не исключается витаминотерапия. Это укрепляет сосуды, восстанавливает кровоток.
В платных клиниках посредством стволовых клеток при болезни Штаргардта проводят регенеративное лечение. При этом не требуется стационарного наблюдения. В процессе операции пересаживают клеточный материал. На проведение трансплантации пигментного эпителия сетчатки отводится один день.
Трансплантат изготавливается из костного мозга. Материал предварительно подготавливается. Для проведения пересадки полученный биоматериал посредством особой технологии вводят человеку. При этом учитывается особенность течения заболевания и состояние органов зрения.
В конце операции человека осматривает офтальмолог. После осмотра прооперированного выписывают домой до следующих процедур. Время между операциями вычисляется индивидуально. Результат процедуры виден не сразу, а после нескольких трансплантаций.
Обычно между первой и второй операцией требуется 3 месяца перерыва. Но между третьей и четвертой процедурой интервал увеличивается до полугода. При проведении такого лечения требуется постоянное наблюдение офтальмолога. Это нужно, чтобы не допустить возможной потери зрения.
Лучший результат достигается в случае, если человеку диагностировали раннюю стадию развития болезни Штаргардта. При этом у человека пока не наблюдается частичная потеря зрения.
Дополнительно о лечении болезни Штаргардта смотрите в практическом видео:
Осложнение и прогноз
При болезни Штаргардта острота зрения стремительно падает. Особенно это заметно в детском, подростковом возрасте. Показатель зависит от выраженности патологических изменений в макулярной области сетчатки.
К значительным осложнениям относят полную потерю зрения. Прогноз может быть благоприятным, если человеку в самом начале развития болезни будут проводить регенеративную терапию стволовыми клетками.
Смотрите видео о научных достижениях в области восстановления зрения:
Болезнь Штаргардта — врожденная глазная патология, которая лечится на протяжении жизни. При подозрении на изменение зрения рекомендуется немедленно обращаться к офтальмологу.
Сталкивались с этой болезнью? Расскажите свою историю, это будет полезно читателям. Поделитесь статьей с друзьями в социальных сетях. Будьте здоровы.