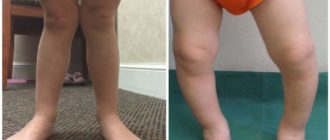
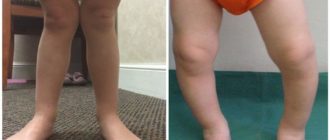
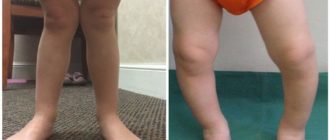
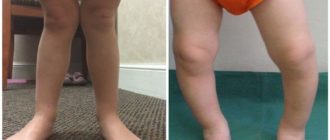
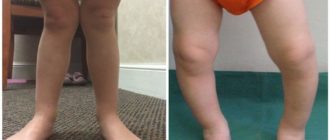
Ходунки при дисплазии тазобедренных суставов
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Признаки гипертонуса мышц у грудничков достаточно часто заводят родителей в тупик, так как понять причину беспокойства малыша в некоторых случаях бывает достаточно сложно. Груднички с гипертонусом достаточно часто кричат, плачут, ведут себя капризно, беспокойно спят, срыгивают.
При обнаружении таких симптомов необходимо срочно отправляться к педиатру, который, скорее всего, перенаправит к узкопрофильному специалисту — невропатологу.
Но достаточно часто родители игнорируют такие проявления, считая это простой капризностью ребенка и расценивая такое его поведение, как нормальное для новорожденного.
Основные признаки патологии
Гипертонус мышц у ребенка при внимательном наблюдении за ребенком родители могут заподозрить по некоторым признакам. Основной показатель возможного гипертонуса — нервозность ребенка.
Постоянное беспокойства малыша сопровождается плачем, одно из характерных отличий плача при гипертонусе — дрожащий подбородок.
Если родители часто замечают такое явление у ребенка, то очень высока вероятность обнаружения гипертонуса у их малыша.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Также симптомы гипертонуса:
- Частые срыгивания после кормления и даже во время него.
- Во время плача и беспокойства ребенок всем телом выгибается, при этом его голова запрокидывается назад.
- Беспокойный и очень короткий сон, при котором проснуться ребенок может от воздействия любого даже незначительного раздражителя.
- Спит ребенок в специфической позе, при которой вместе сведены руки и ноги, а голова откинута назад. Если попробовать развести конечности в этот момент, то будет ощущаться сильное сопротивление, причем попытки преодолеть это сопротивление приводят к тому, что ребенок просыпается и плачет.
- Стоит ребенок на носочках. Это классический признак. Обнаружить его наличие можно, если поставить ребенка на ровную поверхность, придерживая подмышками и немного наклонить вперед. В таком положении стимулируется рефлекс шагания, но при гипертонусе мышц ног ребенок будет ходить только на цыпочках.
Но часто какие-то из признаков гипертонуса появляются и у здоровых младенцев, возраст которых младше 6 месяцев. Поэтому различить норму и отклонение достоверно может только невропатолог после консультации, осмотра малыша, проведения некоторых диагностических процедур.
Что вызывает гипертонус?
Основная причина, по которой у грудничка может развиться гипертонус мышц, – это патологии в функционировании нервной системы ребенка. При этом такие патологии появляются из-за разнообразных неблагоприятных факторов, которые могут возникнуть как в период беременности или при родах, так и быть заложены еще до зачатия.
Вероятность развития гипертонуса мышц у ребенка повышается в следующих ситуациях:
- мать курит во время беременности или употребляет спиртные напитки;
- в период внутриутробного развития матка матери часто пребывала в тонусе;
- сильная интоксикация организма или затяжная хроническая интоксикация, вызванная различными болезными, которые перенесла мать во время беременности;
- острые инфекционные поражения организма и их лечение в период вынашивания ребенка (токсоплазмоз, хламидиоз, герпес и др.);
- гипоксия мозга плода в период внутриутробного развития или при родах;
- угроза выкидыша у матери, тяжелое течение беременности;
- мать перенесла сильный токсикоз во время беременности;
- хронически болезни матери различного характера;
- неправильно выполненный разрез при кесаревом сечении;
- стремительные или длительные роды, при которых часто возникают такие нарушения, как обвитие, недостаточно раскрытие родовых путей и т. д.
Также гипертонус — это одно из проявлений гемолитической болезни у ребенка.
В чем опасность патологии?
Если не предпринимать мер по устранению гипертонуса, у ребенка в дальнейшем возможны нарушения развития, которые обуславливаются постоянным пребыванием мышц ребенка в напряжении. К таким нарушениям относятся:
- отставание в развитии двигательных навыков;
- нарушения осанки;
- формирование неправильной походки;
- патологии координации движений;
- проблемы с развитием речи.
При гипертонусе ног последствия обычно наиболее опасны.
Ходить и ползать ребенок начинает поздно. При этом родители могут стимулировать ребенка, стараясь добиться, чтобы он начал скорее ходить, и используют для этого ходунки и прыгунки.
Но тем самым состояние ребенка только ухудшается.
При гипертонусе мышц ног использовать эти приспособления категорически противопоказано, так как они нарушают распределение нагрузки, и у ребенка в результате ноги и спина напрягаются еще сильнее.
Способы лечения
Основной метод, который применяется для устранения гипертонуса — это массаж. С его помощью удается снять чрезмерное напряжение мускулатуры. Обычно, первый курс включает десять сеансов, которые проводит специалист. Выбор мастера, который будет выполнять массаж, очень важен, так как от уровня квалификации специалиста зависит его результативность.
К ребенку необходимо найти подход, так как беспокойный малыш может бояться незнакомого человека. Также важно в каждом случае индивидуально подобрать силу воздействия в зависимости от уровня напряжения мышц ребенка.
Массаж должен быть достаточно сильным, но при этом он не должен вызывать у ребенка болей. Также опытный специалист сможет проконсультировать взрослых, которые в дальнейшем смогут проводить массаж самостоятельно дома.
При гипертонусе икроножных мышц часто помимо массажа назначаются восковые обертывания. Иногда даже эти лечебные процедуры проводят одновременно. В этом случае на ножки наносится слой теплого воска, далее ноги закутывают, а мастер начинает проведение массажа с верхней части тела: шеи, плеч, спинки.
Часто для новорожденного требуется длительное лечение. Ему проходится пройти через несколько курсов массажей, но эти процедуры в любом случае дают положительный эффект.
У новорожденных обнаружен гипертонус мышц чаще всего бывает в возрасте одного месяца. Но следует различать физиологический и патологический гипертонус. В первом случае все признаки нарушения проходят к возрасту трех месяцев, но в этом случае очень важно наблюдаться у невропатолога, который сможет обнаружить тревожные патологические изменения вовремя.
При раннем обнаружении обычно вполне достаточно лечения массажем. Дополнить лечение можно курсом физиотерапевтических процедур, которые подбираются для ребенка индивидуально. Также полезно выполнение лечебной гимнастики. При серьезных последствиях и выраженных нарушениях ребенку может быть даже назначено медикаментозное лечение, которое должно улучшить работу нервной системы.
Особенности техники массажа
Как правило, начинают массаж с ножек. Ребенка укладывают на спину, ноги направлены в сторону массажиста. Начинают массаж с левой ножки. Мастеру необходимо расположить голеностопный сустав левой ноги ребенка между своими средним и указательными пальцами левой руки.
Необходимо выполнить по 7-10 повторений в зоне от стопы до паха, включая внутреннюю и верхнюю часть бедра. Далее массажист применяет растирания той же зоны. Для этого подушечками пальцев выполняются спиралевидные и прямые движения. И если при поглаживаниях движения выполняются снизу вверх, то при растираниях направление движения меняется.
Дальше массажист выполняет осторожные надавливания на эту же область. Это делается, чтобы размять мышцы. Далее массажистом проводится массаж стопы. Выполнение специальных разминаний стопы позволяет расслабить мышцы, которые контролируют движения пальцев ног. Они должны распрямиться в результате действия массажиста.
Читайте так же: Как вставать после замены тазобедренного сустава
В ходе массажа стопы могут выполнять движения по форме восьмерки большим пальцем. Для разминания стопы выполняют надавливания подушечкой большого пальца руки. Далее от пальчиков в направлении голеностопа выполняют поглаживания, а затем растирания.
Дальше ножку 5-7 раз сгибают и разгибают. При этом в движении должны быть задействованы коленный и тазобедренный суставы. После этого переходят к правой ножке грудничка и выполняют такой же массаж.
После массажа второй ноги обеими ногами выполняют сгибания в коленных и тазобедренных суставах. При этом ножками ребенка нужно немного нажать на его животик.
Далее стопами слегка стучат по поверхности стола, а затем трут их друг о друга.
После массажа ножек переходят к проработке спины и шеи. Часто ребенок уже устал и начинает капризничать, но после смена положения он успокаивается. Нужно перевернуть малыша на животик.
Сначала проводится разминание и растирание кожи, а затем выполняются поглаживания. Все движения идут по направлению сверху вниз. Далее прорабатываются ягодицы и задняя часть бедра такими же способами.
Ягодицы, кроме того, можно слегка пощипать.
Сначала аккуратно поглаживают животик, а затем разминают и простукивают грудную часть, двигаясь от центра груди к подмышкам.
После этого массируют плечи и руки. Сначала разминают наружную сторону рук. Часто при гипертонусе эта сторона ослаблена. Мышцы здесь нуждаются в укреплении, для которого применяются вибрационные движения или надавливания.
В напряжении находятся мышцы сгибатели, поэтому эта часть разминается с применением легких движений. После массажа выполняют несколько упражнений ручками, цель которых — нормализация активности мышц.
Основные упражнения: скрещивание рук на груди и их разведение в стороны, подъемы рук вверх вместе и по очереди, вращения руками.
Профессиональный массаж обычно занимает около получаса. За это время специалист успевает полностью промассировать все тело. Некоторые из описанных действий, родители вполне могут проводить самостоятельно дома. Например, выполнять упражнения. Домашние массаж и гимнастика должны занимать около 10 мин.
Чем раньше начинают предпринимать меры по устранению гипертонуса, тем быстрее удается справиться с этой проблемой. Поэтому родителям стоит уделять внимание состоянию малыша и консультироваться со специалистами, если его поведение становится беспокойным.
Дисплазия тазобедренных суставов у детей – лучшие способы исправить патологию
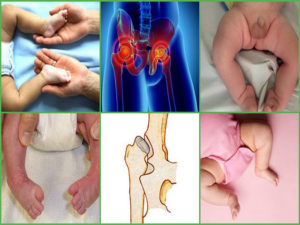
Примерно 2-3% младенцев во всем мире нуждаются в помощи ортопеда уже в первые 12 месяцев жизни. У некоторых малышей диагностируется неполноценность тазобедренных суставов, которая может привести к нарушению функций ног. Без своевременного и правильного лечения это заболевание провоцирует необратимые последствия.
Дисплазия тазобедренных суставов у детей – причины
Точно выяснить, почему возникает рассматриваемая патология, пока не удалось. Согласно самым правдоподобным теориям дисплазия суставов у детей имеет следующие причины:
- тазовое предлежание плода;
- гормональный дисбаланс во время беременности;
- внутриутробное обвитие пуповиной;
- наследственность;
- родовые или послеродовые травмы;
- недоношенность;
- проживание семьи в районе с неблагоприятной экологией;
- тугое пеленание («солдатиком»).
Как проявляется дисплазия тазобедренных суставов у ребенка?
Есть симптомы, которые можно заметить визуально, внимательно наблюдая за малышом, но самостоятельная диагностика не слишком точна. Лучший способ, как определить дисплазию тазобедренных суставов у ребенка достоверно – обратиться к ортопеду при наличии подозрений на данную болезнь. Клиника описываемой патологии зависит от ее тяжести и возраста крохи.
Дисплазия тазобедренного сустава у детей до года
Выявить проблему в первые 12 месяцев жизни сложно, потому что грудничок еще не ползает и не ходит. Ранние признаки дисплазии тазобедренных суставов у детей могут быть следующими:
- одна нога чуть короче другой;
- ягодичные и паховые складки асимметричны;
- С-образное положение туловища;
- частое сжимание руки в кулачок;
- удерживание головы на одной стороне;
- пятка располагается не по одной линии с голенью (плосковальгусная стопа);
- во время сгибания или разгибания конечности слышен щелчок.
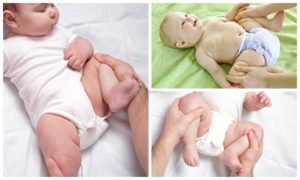
У здоровых младенцев костно-хрящевые структуры обладают очень высокой гибкостью. Если положить ребенка на спину и развести согнутые ноги, коленками можно дотронуться до поверхности, не прикладывая усилий. Дисплазия тазобедренных суставов у детей мешает это сделать. Амплитуда движений одной или обеих конечностей сильно ограничивается, а гибкость снижается.
Дисплазия тазобедренного сустава у детей после года
Диагностировать заболевание у подрастающего малыша проще, потому что признаки проблемы становятся более очевидными даже при домашнем осмотре. Дисплазия тазобедренных суставов у детей – симптомы:
Степени дисплазии тазобедренных суставов у детей
Недоразвитость указанной костно-хрящевой структуры классифицируется по тяжести на 3 группы:
- Легкая (предвывих). Головка бедренной кости нестабильна, она свободно передвигается, окружающие связки и мышцы слабые. Такая врожденная дисплазия тазобедренных суставов у детей встречается чаще других, около 2% случаев.
- Средняя (подвывих). Кость бедра может выпадать и самостоятельно вправляться в сустав, это происходит с характерным щелчком. Частота возникновения данной патологии – примерно 0,8%.
- Тяжелая (вывих). Головка кости располагается вне суставной полости. Этот вариант болезни диагностируется менее чем у 0,01% малышей. Тяжелая дисплазия тазобедренных суставов у детей – опасное состояние. Оно приводит к осложнениям и необратимым патологиям опорно-двигательного аппарата и в зрелом возрасте.
Дисплазия тазобедренных суставов у детей – лечение
Залогом успешного решения описываемой проблемы является стабилизация костно-хрящевой структуры в положении, при котором она сможет нормально развиться – ноги, разведенные в стороны. Стандартный и самый эффективный способ, как лечить дисплазию тазобедренных суставов у детей, заключается в использовании специальных приспособлений:
- стремян Павлика;
- шины Виленского;
- подушки Фрейка;
- аппарата Гнековского;
- шины Волкова и других.
Для терапии легкой степени болезни и ее профилактики подойдет широкое пеленание, ношение подгузников на 2 размера больше, применение слингов и сумок-переносок («кенгуру»). В качестве поддерживающего лечения ортопеды рекомендуют:
- гимнастику;
- массаж;
- физиотерапию.
ЛФК при дисплазии тазобедренных суставов у детей
Специальные упражнения необходимо выполнять ежедневно на протяжении 3-24 месяцев (в зависимости от тяжести патологии). Желательно, чтобы гимнастика при дисплазии тазобедренных суставов у детей сначала осуществлялась врачом. Дома ее можно делать только после обучения. При отсутствии необходимых навыков есть риск нанесения вреда и причинения боли малышу.
Упражнения при дисплазии тазобедренных суставов у детей:
- В положении на спине, придерживая голень, размять стопы круговыми движениями.
- Сгибать одну ножку в колене и прижимать ее к животу, разгибая другую конечность («велосипед»).
- Поочередно сгибать ноги в коленках в разведенном состоянии.
- Одновременно согнуть конечности и мягко, без сильного нажима, прижать колени к поверхности.
- Поставить ступни горизонтально, подвигать ими вперед и назад, имитируя скольжение.
- Забрасывать одну ножку на другую по очереди (пятка на колено).
- Отводить в сторону конечность и возвращать обратно в прямом положении (приставной боковой шаг).
- Перевернуть малютку на живот. Сгибать ножки в коленях и прижимать к поверхности.
- Согнуть обе конечности, зафиксировать рукой стопы. Аккуратно прижать таз к поверхности.
- Подвести пяточки к попе с опорой ног на колени.
Массаж при дисплазии тазобедренных суставов у детей
Ортопеды рекомендуют не выполнять мануальные процедуры самостоятельно, а регулярно обращаться к квалифицированному специалисту.
Это особенно важно, если обнаружена дисплазия тазобедренных суставов у новорожденного – лечение, выполненное неправильно, только усугубит ситуацию.
При легкой степени патологии можно обучиться массажу у профессионала, посетив несколько сеансов, и проводить его дома.
Как лечится дисплазия тазобедренных суставов у детей с помощью мануальных процедур:
- Растереть стопы и пальчики.
- Круговыми движениями помассировать вокруг бедренной кости.
- Размять мышцы спинки. Сделать массаж поясницы.
- Тщательно обработать бедра. Массировать снизу вверх (к ягодичным складкам), слегка придавливая кожу большим пальцем.
- Аккуратно растереть икры и пяточки.
Электрофорез при дисплазии тазобедренных суставов у детей
Рассматриваемая физиотерапевтическая методика основывается на проникновении ионов кальция к костно-хрящевым структурам под действием тока. Она всегда назначается, если диагностирована дисплазия тазобедренных суставов у грудничков – лечение электрофорезом производит следующие эффекты:
- снятие воспаления;
- купирование болевого синдрома;
- укрепление костей и хрящей;
- ликвидация отеков;
- устранение гипертонуса мышц;
- восстановление микроциркуляции крови;
- стимуляция регенеративных процессов.
Парафин при дисплазии тазобедренных суставов у детей
Тепло оказывает положительное воздействие на обмен веществ и кровообращение в хрящевой ткани, быстро снимает боль и улучшает подвижность.
Описываемый способ физиотерапии рекомендуется проводить совместно с электрофорезом, гимнастикой и массажем.
С помощью парафина значительно облегчается и быстрее устраняется дисплазия тазобедренных суставов – лечение детей прогревающими аппликациями помогает:
- нормализовать развитие неполноценной структуры;
- вернуть головку кости в правильное положение;
- избавить малыша от боли;
- улучшить гибкость;
- интенсифицировать отток лимфы.
Последствия дисплазии тазобедренных суставов у детей
Если адекватная терапия была начата своевременно, указанная патология полностью исчезает без осложнений. Когда дисплазия тазобедренных суставов у маленьких детей не подвергается лечению, она прогрессирует. Иногда степень повреждения конечности настолько тяжелая, что ортопеду приходится назначать хирургическое вмешательство:
- открытое вправление вывиха;
- деротационная остеотомия;
- операция Шанца;
- корригирующая варизирующая остеотомия;
- остеотомия таза (по методу Хиари);
- операция Кенига.
Без терапии последствия дисплазии у детей могут быть такими:
- неоартроз;
- укорочение бедра;
- диспластический коксартроз;
- патологический вывих бедра;
- инвалидизация.
| Рахит у детей – самые первые симптомы и лучшее в лечении Рахит у детей бесследно исчезает при условии своевременной и правильной терапии. Прочитайте о причинах и симптомах данного заболевания, чтобы выявить его еще на ранней стадии. Используйте самые эффективные способы профилактики и лечения патологии. | Болезнь Пертеса – все о причинах и лечении недуга Болезнь Пертеса – это заболевание, которое затрагивает тазобедренные суставы, кости и мышечные ткани. Данная статья рассказывает о причинах возникновения недуга, его клинической картине и особенностях лечения. |
| Вальгусная деформация стопы у детей – частый диагноз, особенно в возрасте до 5-ти лет. Прочитайте о причинах этого дефекта и его первых проявлениях. Узнайте, как правильно лечить патологию, чтобы избежать хирургического вмешательства. | Гипертонус у ребенка – все причины и лучшее лечение Распространенной проблемой является гипертонус у ребенка, который может проявляться по разным причинам. Важно вовремя определить мышечное напряжение по симптомам и приступить к лечению, включающему несколько процедур. |
Гипертонус тазобедренных суставов причины

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Новорожденный сохраняет позу, в которой находился в мамином животе: кулачки сжаты, ручки и ножки согнуты в локтевых суставах, головка слега запрокинута, ручки прижимаются к груди, а ножки слегка разведены. Он постоянно двигается, но никогда не распрямляет их до конца.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Его мышцы-сгибатели пока заметно активнее и напряженнее, чем их антагонисты, и это является абсолютной физиологической нормой.
Еще один показатель нормы – симметричность такого тонуса с левой и правой стороны.
https://www.youtube.com/watch?v=zCBIif6LcNo
Обычно такое напряжение постепенно проходит само: кулачки расслабляются, пальчики раскрываются, малыш начинает свободнее двигаться, напряжение сгибателей и разгибателей становится гармоничным и уравновешенным, и излишний тонус практически полностью исчезает к полугоду. Но, к сожалению, так происходит далеко не всегда.
Причины тонусных отклонений у новорожденных связаны зачастую с тем, что ребенок, находясь в животе у мамы в силу различных причин не получает достаточного количества кислорода (гипоксия) или витаминов (особенно группы В).
- Влияют на тонус малыша также мамины болезни, стрессы, сильный токсикоз.
- Возможно, это последствие осложненных родов, кесарева сечения.
- Даже соблюдение мамой во время беременности всех предписаний не всегда является страховкой от нарушений младенческого тонуса.
Но, как правило, ситуация поправима, и вовремя выявленные отклонения можно благополучно устранить.
Дисплазия тазобедренного сустава: основные характеристики
Дисплазия тазобедренных суставов
Дисплазия тазобедренного сустава – это патология, которая характеризуется недоразвитием всех его элементов (вертлужной впадины, головки и шейки бедренной кости, а также окружающей их капсулы, связок, мышц). Поскольку дисплазия тазобедренного сустава встречается достаточно часто, иметь о ней представление полезно не только мамам, папам, бабушкам и дедушкам, но и людям, которые только планируют прибавление в семействе.
Дисплазия тазобедренного сустава – самая частая врожденная ортопедическая патология и встречается в среднем у каждого 7 новорожденного. Врожденный вывих бедра встречается гораздо реже – примерно 1 случай на тысячу новорожденных.
Слово дисплазия в буквальном переводе, означает незрелость, недоразвитие тазобедренного сустава. Дисплазия может быть «легкая» и «выраженная», отчего существенно отличается тактика лечения. Также, отличается лечение дисплазии в зависимости от возраста пациента.
Хирурги и ортопеды под понятием «дисплазия тазобедренного сустава» объединяют несколько заболеваний:
- врожденный предвывих — нарушение формирования сустава без смещения головки бедра;
- врожденный подвывих – частичное смещение головки бедренной кости;
- врожденный вывих является крайней степенью дисплазии, когда головка бедра не соприкасается с суставной поверхностью вертлужной впадины тазовой кости;
- рентгенологическая незрелость тазобедренного сустава – пограничное состояние, характеризирующееся отставанием развития костных структур сустава.
У новорожденных и детей первых месяцев жизни чаще всего наблюдается предвывих — определяющееся клинически и рентгенологически нарушение развития тазобедренного сустава без смещения головки бедра. Без надлежащего лечения с ростом ребенка он может трансформироваться в подвывих и вывих бедра.
Вследствие нарушения соотношения суставных поверхностей происходит разрушение хрящей, присоединяются воспалительные и деструктивные процессы, что ведет к возникновению тяжелого инвалидизирующего заболевания – диспластического коксартроза.
Односторонняя дисплазия встречается в 7 раз чаще, чем двусторонняя, а левосторонняя — в 1,5-2 раза чаще, чем правосторонняя. У девочек нарушения формирования тазобедренных суставов возникают в 5 раз чаще, чем у мальчиков.
Существует несколько теорий возникновения дисплазии тазобедренных суставов, однако наиболее обоснованными являются генетическая (у 25-30% наблюдается наследственность по женской линии) и гормональная (воздействие на связки половых гормонов перед родами).
Гормональную теорию подтверждает тот факт, что у девочек дисплазии встречаются намного чаще, чем у мальчиков. Во время беременности прогестерон готовит родовые пути к родам, размягчая связки и хрящи таза женщины.
Попадая в кровь плода, этот гормон находит такие же точки приложения у девочек, вызывая расслабление связок, стабилизирующих тазобедренный сустав. В большинстве случаев, если не помешать процессу тугим пеленанием, восстановление структуры связок происходит на протяжении 2-3-х недель после родов.
Также замечено, что возникновению дисплазии способствует ограничение подвижности тазобедренных суставов плода еще во время внутриутробного развития. В связи с чем, левосторонняя дисплазия встречается чаще, так как именно левый сустав обычно прижат к стенке матки.
На последних месяцах беременности подвижность тазобедренного сустава может быть значительно ограничена при угрозе прерывания беременности чаще у первородящих, в случае ягодичного предлежания, маловодия и крупного плода.
На сегодняшний день выделяют следующие факторы риска возникновения дисплазии тазобедренных суставов:
- наличие дисплазии тазобедренных суставов у родителей,
- аномалии развития матки,
- неблагоприятное течение беременности (угроза прерывания, инфекционные заболевания, прием лекарственных препаратов),
- тазовое предлежание плода,
- поперечное положение плода,
- многоплодная беременность,
- маловодие,
- естественные роды при тазовом предлежании плода,
- патологическое течение родов,
- первые роды,
- женский пол,
- крупный плод
Присутствие перечисленных факторов риска должно являться поводом для наблюдения у ортопеда и проведения профилактических мер (широкого пеленания, массажа и гимнастики).
Причины появления дисплазии у детей
Существует множество факторов, провоцирующих развитие дисплазии у новорожденных. Большинство из них проявляются во время внутриутробного развития и являются врожденными. Доказано, что предрасположенность к патологии у девочек грудничков выше.
В первые два месяца беременности закладывается строение опорно-двигательного аппарата, и если в этот период на организм матери оказывают влияние негативные факторы, то вероятность появления дисплазии у малыша увеличивается.
Основные причины врожденной дисплазии у грудничков:
- Генетическая предрасположенность. Если у кого-то в семье были случаи патологического развития тазобедренного сустава, то вероятность развития заболевания у неврожденного увеличивается на 40%;
- Гормональные сбои при беременности. Высокий уровень прогестерона в последнем триместре может ухудшить состояние связочного аппарата грудничка;
- Несбалансированное питание матери. Детский организм не может полноценно развиваться полноценно при дефиците витаминов и минералов;
- Гипертонус матки оказывает негативное влияние на формирование костей, связок и хрящей;
- Отравляющие факторы. Прием лекарств, вредные привычки, перенесенные заболевания и токсикозы матери влияют на внутриутробное развитие;
- Часто заболевания опорно-двигательной системы появляются у недоношенных детей;
- Масса новорожденного при рождении больше 4 кг;
- Возраст будущей матери больше 35 лет;
- Тазовое предлежание плода.
Важно!
У грудничков может развиться дисплазия тазобедренного сустава при неправильном, слишком тугом пеленании.
Что такое гипертонус?
Постоянное небольшое напряжение – нормальное физиологическое состояние мышц взрослого здорового человека. Мышечные волокна не расслабляются полностью даже во время сна. Это и есть нормальный тонус мышц, который позволяет совершать движения.
Строение и физиология мышечной ткани новорожденного отличается от таковой у взрослого. Мышечная система младенца недоразвита, и доля мышц почти в два раза меньше, чем во взрослом организме. Мышцы разовьются постепенно, по мере роста.
Но до этого момента мышечное напряжение будет гораздо выше.
Это состояние называют физиологическим детским гипертонусом: ребенок сохраняет характерную позу эмбриона. К двум годам жизни при нормальном развитии мышечное напряжение приходит в возрастную норму. О патологическом гипертонусе можно говорить при неправильном развитии нервной системы и мышечной ткани ребенка.
Дисплазия тазобедренных суставов – это заболевание суставов, заключающееся в неправильном положении головки бедренной кости относительно вертлужной впадины. Аномалия чаще всего формируется внутриутробно и обнаруживается у младенца после рождения педиатром или самими родителями.
На одну тысячу родившихся детей приходится три случая с пороком развития суставов. Замечено, что у девочек данная патология встречается в 7 раз чаще, чем у мальчиков.
Недуг опасен тем, что все компоненты тазобедренного сустава развиваются неполноценно, и влечет за собой различные осложнения: головку бедренной кости может постичь вывих или подвывих. Если заболевание начать лечить в первые месяцы жизни малыша, то успех наступает в 97% случаев.
Дисплазия тазобедренных суставов: тип 2а и его лечение
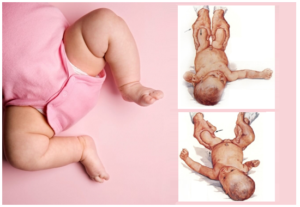
Дисплазия тазобедренного сустава (от др.-греч. δυσ – «нарушение» и πλάθω – «образую») – патология, вызванная нарушением формирования элементов самого сустава и его вспомогательного аппарата во внутриутробном периоде.
Стадии дисплазии сустава
Тазобедренный сустав является самым крупным и наиболее нагруженным подвижным сочленением в организме. Его суставные поверхности выполнены вертлужной впадиной тазовой кости и головкой бедренной кости, фиксация которой (предотвращение смещения вверх) обеспечивается вертлужной губой (другое название – «лимбус») – хрящевым элементом, ограничивающим впадину.
Анатомически и физиологически полноценное взаиморасположение сочленяющихся поверхностей обеспечивают суставная капсула и связочный аппарат. Корректное строение вспомогательных структур предохраняет сустав от подвывихов и вывихов (смещения суставных поверхностей относительно друг друга) в условиях повышенной нагрузки.
В период новорожденности тазобедренный сустав даже у здоровых детей представляет достаточно нестабильную в биомеханическом отношении структуру, что обусловлено рядом возрастных особенностей:
- уплощенная, неглубокая вертлужная впадина;
- больший размер головки бедренной кости по отношению к размеру впадины;
- слабо развитый мышечный каркас в ягодичной области;
- недостаточное уплотнение суставной капсулы.
Доразвитие сустава происходит в течение первого года жизни, практически завершаясь к возрасту, когда ребенок начинает самостоятельно передвигаться.
При дисплазии анатомических структур, формирующих сустав и его вспомогательный аппарат, велика вероятность неправильного развития тазобедренного сочленения в первые месяцы жизни; как следствие, повышается риск травматизации, возможны появление труднокорригируемых дефектов походки, осанки, последующая инвалидизация.
Частота встречаемости патологии в разных странах – от 2 до 10%.
Девочки более подвержены заболеванию (8 из 10 случаев), левый тазобедренный сустав вовлекается в процесс наиболее часто – более половины всех выявленных дисплазий, патологии правого сустава и сочетанная (с поражением обоих суставов) встречаются в равной степени, приблизительно у 20% пациентов. В случае диагностирования тазового предлежания плода риск дисплазии повышается в 10 раз.
Причины и факторы риска
Основная причина патологического состояния – дисплазия соединительной ткани, проявляющаяся повышенной растяжимостью соединительнотканных структур, снижением их прочности.
Перенесенные в первом триместре грипп, ОРВИ, краснуха могут приводить к формированию дисплазии тазобедренного сустава у плода
Заболевание может носить как наследственный характер, передаваясь от родителя к ребенку аутосомно-доминантным способом, так и приобретенный, из-за воздействия на плод ряда следующих патологических факторов:
- ионизирующее излучение;
- неблагоприятная экологическая обстановка;
- профессиональные вредности;
- прием некоторых медикаментозных препаратов во время беременности;
- перенесенные в I триместре беременности острые вирусные инфекции (краснуха, ОРВИ, грипп);
- хронические инфекционные заболевания мочеполовой сферы матери;
- токсикоз, гестоз.
При своевременной диагностике и комплексном лечении прогноз дисплазии тазобедренных суставов благоприятный в 100% случаев.
Формы заболевания
В зависимости от локализации патологического процесса выделяют несколько форм заболевания:
- дисплазия вертлужной впадины (ацетабулярная). Проявляется плоской формой, аномально малой глубиной, малым размером анатомического образования, возможна деформация вертлужной губы;
- дисплазия бедренной кости (головки, шейки). Выражается в увеличении или уменьшении шеечно-диафизарного угла;
- дисплазия ротационная – изменение формирования сустава в горизонтальной плоскости.
В зависимости от степени тяжести:
- предвывих тазобедренного сустава – соотношение капсульно-связочного аппарата и сочлененных поверхностей сохраняется, тем не менее ввиду несостоятельности соединительнотканных структур возможен выход головки бедренной кости за пределы вертлужной впадины с последующим легким вправлением;
- подвывих – смещение головки бедренной кости вверх без выхода ее за пределы вертлужной впадины, может быть первичным или остаточным;
- вывих – проявляется перерастяжением капсулы сустава и связочного аппарата с расхождением суставных поверхностей и выходом головки кости за пределы вертлужной впадины (боковой или переднебоковой, надацетабулярный, высокий подвздошный).
Нормы ацетабулярных углов у детей
Симптомы
Симптомы заболевания обусловлены нарушением структуры и, как следствие, функций суставного аппарата. При данной патологии суставная сумка перерастянута, вертлужная губа зачастую деформирована, впадина скошена, глубина ее уменьшена, связочный аппарат не способен поддерживать анатомичное взаиморасположение суставных поверхностей.
Основные проявления дисплазии тазобедренного сустава:
- укорочение бедра на больной стороне, обусловленное выходом головки бедренной кости за пределы вертлужной впадины;
- асимметричность ягодичных, паховых, подколенных кожных складок бедер, при сравнении здоровой конечности и конечности с предполагаемой дисплазией отмечается их несоответствие по форме и количеству (для стороны поражения характерны более выраженные, глубокие и многочисленные кожные складки);
- положительный симптом соскальзывания, или щелчка (Маркса – Ортолани), выявляющийся при объективном обследовании ортопедом;
- затруднение отведения вовлеченного бедра, проявляющееся неполным разведением конечностей, согнутых в тазобедренных и коленных суставах. В норме у детей до 3 месяцев в этом случае наружная поверхность бедра должна касаться поверхности, на которой лежит ребенок;
- наружная ротация пораженной конечности.
Для дисплазии тазобедренных суставов характерна асимметричность ягодичных, паховых, подколенных складок бедер
Помимо дисплазии тазобедренного сустава, асимметрия кожных складок и ограничение отведения нижних конечностей могут выявляться при некоторых неврологических патологиях, сопровождающихся нарушением (дистонией, гипертонусом, гипотонусом) мышечного тонуса. Данные пробы максимально информативны в первые 2-3 месяца жизни, в дальнейшем указанные методики не демонстрируют объективных результатов.
Частота встречаемости дисплазии тазобедренного сустава в разных странах – от 2 до 10%. Девочки более подвержены заболеванию (8 из 10 случаев).
После достижения 1 года свидетельствовать о патологии могут следующие признаки:
- характерное нарушение походки с припаданием на вывихнутую ногу и отклонением туловища в пораженную сторону (симптом Дюшена при одностороннем вывихе);
- наклон таза в сторону поражения;
- характерная «утиная» походка при двустороннем поражении;
- симптом Тренделенбурга, определяемый при стоянии на конечности с пораженным суставом и проявляющийся опущением ягодичной складки на противоположной стороне.
- 8 продуктов, сохраняющих здоровье суставов
- 5 упражнений для укрепления голеностопа
- 8 основных ошибок начинающего посетителя спортзала
Диагностика
Диагностика дисплазии тазобедренного сустава возможна только на основании комплексной оценки данных, полученных при объективном обследовании пациента и проведении таких инструментальных методов исследования:
- УЗ-исследование суставов (обязательный скрининг новорожденного в 1 месяц);
- рентгенография.
Дисплазия тазобедренного сустава на рентгенографии
Лечение
Терапия дисплазии тазобедренного сустава основывается на придании нижним конечностям вынужденного положения полного отведения в соответствующих суставах с их сгибанием до угла 90º с сохранением активных движений.
С коррекционной целью используются специальные приспособления: профилактические штанишки, широкое пеленание, стремена, отводящие шины, прокладки и подушки типа Фрейка. Использование подобных средств возможно только при условии отсутствия смещения суставных поверхностей относительно друг друга (подвывиха, вывиха); в противном случае отмечается усугубление патологического состояния.
Виды фиксации при дисплазии тазобедренных суставов
Сроки ношения фиксаторов при легкой степени дисплазии составляют 3-4 месяца, хотя в некоторых случаях могут достигать и 8-10.
После снятия отводящих приспособлений необходимо проведение комплекса реабилитационных мероприятий (ЛФК, массаж, плавание, магнитотерапия, электростимуляция и т. п.), затем (через 2-4 месяца) разрешается ходьба, в первые месяцы – исключительно в отводящей ортопедической шине.
При неэффективности терапевтических способов коррекции и в тяжелых случаях показано хирургическое лечение.
В случае диагностирования тазового предлежания плода риск дисплазии повышается в 10 раз.
Возможные осложнения и последствия
Осложнениями дисплазии тазобедренного сустава могут стать:
- нарушение подвижности сустава;
- хромота;
- диспластический коксартроз;
- формирование неоартроза;
- патологический вывих бедра;
- нарушение осанки.
Прогноз
При своевременной диагностике и комплексном лечении прогноз благоприятный в 100% случаев. Раннее начало лечения физиотерапевтическими методами в первые недели жизни, как правило, обеспечивает полное выздоровление ребенка.
Дисплазия тазобедренного сустава (врожденный вывих бедра): лечение, признаки, симптомы, причины, последствия двухсторонней и односторонней ДТБС
Дисплазия суставов бедренной кости встречается у каждого семитысячного новорожденного ребенка, что не может не пугать. Это весьма печальная статистика, которая имеет тенденцию к увеличению своих показателей. При этом от патологии страдают в большей степени маленькие девочки и взрослые женщины, нежели представители мужского пола.
В большинстве случаев встречается односторонняя дисплазия бедренной части суставов, чем двухстороння, однако это не снижает риск развития серьезных осложнений.
Лечение заболевания возможно, но прежде чем его проводить, врач должен понять причину его возникновения. Ее точное определение помогает добиться от терапии максимальных результатов.
Разновидности
Нередко пациенты путают такие понятия, как дисплазия тазобедренного сустава и врожденный вывих бедра. В принципе, это одно и то же, однако эти отклонения являются разными степенями тяжести одного и того же заболевания.
У ДТБС есть своя классификация, согласно которой болезнь делят на такие виды:
- Дисплазия тазобедренного сустава, или тип 2а, когда видоизменяется головка и шейка бедра. При этом у больного полностью сохраняется нормальное соотношение поверхностей бедренных суставов.
- Врожденный подвывих тазобедренного сустава. В данном случае головка, шейка и впадина сустава несколько видоизменены. При подвывихе бедренная головка смещена, и располагается возле крайнего участка тазобедренного сустава.
- Третья степень – врожденный вывих бедра. Все три элемента – впадина, головка и шейка сустава полностью изменены. Поверхности сустава разобщены. Суставная головка размещается над впадиной, смещаясь немного в сторону.
Отметка о виде врожденного вывиха бедра в карточке пациента может быть сделана с использованием вышеприведенных терминов либо же врач может указать другое описание болезни:
- Первая степень – тот же тип 2а – это предвывих, или легкая форма ДТБС.
- Вторая степень – подвывих.
- Третья степень – вывих.
Все эти стадии одинаково опасны для здоровья пациента, поэтому нельзя недооценивать даже самую легкую форму патологии.
Причины
Причины развития дисплазии тазобедренных суставов не всегда кроются в физических нагрузках или повреждениях. Далеко не последнюю роль могут играть и такие факторы, как:
- неблагоприятная наследственность;
- мощный гормональный дисбаланс в организме беременной женщины;
- неправильное положение плода: так, врожденный вывих или дисплазия может возникнуть при тазовом предлежании ребенка в утробе матери;
- маловодие, которое приводит к множеству нарушений в организме плода;
- крупные размеры ребенка: плоду по мере роста становится тесно в матке, что приводит к сдавливанию тканей таза и нарушению еще не окрепших костей и хрящей;
- субсерозная интерстициальная миома матки при беременности, которая тоже давит на плод, поскольку располагается на внутренних стенках детородного органа;
- эндометриоз, сопровождающийся образованием спаек;
- различные гинекологические заболевания;
- слишком низкая масса плода (меньше 2,5 кг).