Диффузные изменения паренхимы печени у ребенка
Печень – это тот орган, который долго не сигнализирует о заболевании. В большинстве случаев патологии железы проявляются во время ультразвуковой диагностики.
Столкнувшись с записью в медицинской карте «диффузные изменения печени», многие пациенты паникуют, так как не понимают, что это значит. Однако ДИП (диффузные изменения печени) – это не диагноз.
Данная запись указывает на различные патологии в органе, которые провоцируют подобное состояние. Выявить их помогут различные исследования.
ДИП могут сигнализировать о циррозе, гепатите, склерозирующем холангите и т. д. Многое зависит от степени трансформации печёночной ткани. Незначительные изменения свидетельствуют о вирусном заболевании. При тяжёлых отклонениях речь идёт о более серьёзных патологиях, поэтому необходимо провести тщательное исследование, чтобы выявить степень поражения желчеобразующей железы.
Факторы, провоцирующие диффузные изменения
Многие пациенты с патологиями печени не понимают, что такое диффузные изменения печени. Чтобы понять, что означает этот термин, необходимо углубиться в анатомию.
Печень – это крупный паренхиматозный орган, который состоит из множества гепатоцитов (клеток печени). Железа состоит из двух долей, которые разделены желчевыводящими протоками и кровеносными сосудами. Как упоминалось ранее, ДИП – это не конкретная болезнь, а следствие происходящих аномальных процессов в органе. Так именуют изменение и увеличение печёночной ткани.
Причины диффузного изменения железы:
- Чрезмерное употребления спиртных напитков.
- Длительное курение.
- Нерациональное питание.
- Многофункциональные нарушения в организме, которые проявляются в результате генных или хромосомных мутаций.
- Продолжительный приём сильнодействующих медикаментов или антибактериальных препаратов.
- Метаболические заболевания печени.
- Болезни вирусного происхождения.
- Аутоиммунный гепатит.
- Цирроз.
- Резкое похудение или набор массы тела.
Диффузным изменениям подвержены и взрослые, и дети вследствие желтухи, гепатомегалии (увеличение печени) при некоторых болезнях.
ДИП сигнализирует о том, что печёночная ткань подвергается изменениям, которые являются следствием незначительных заболеваний или тяжёлых патологий. Во время диагностики рекомендуется исследовать не только печень, но и другие органы ЖКТ, чтобы выявить степень поражения железы.
Симптомы
Нередко ДИП имеет стёртое течение, то есть выраженная симптоматика отсутствует. Однако можно выделить следующие признаки диффузных изменений печени:
- Умеренные болезненные ощущения справа под рёбрами.
- Ощущение тяжести или боли в предплечье справа.
- Кожные покровы и слизистые оболочки окрашиваются в жёлтый оттенок.
Если пациент заметил подобные симптомы, следует посетить врача.
Чтобы выявить степень диффузных поражений органа, проводят ультразвуковое исследование. Отклонения могут проявляться не только при первичном заболевании, но и в результате определённых аномальных внепеченочных изменений. Например, амилоидоз (поражение печени и других органов амилоидом).
Как следствие, эхоструктура печени будет изменена.
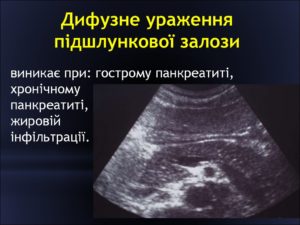
При этом наблюдаются следующие эхографические признаки: гепатомегалия, повышается эхогенность органа с затуханием в дальних отделах, структура становится неоднородной, ультразвуковое изображение имеет гранулярную структуру, сглаживается рисунок сосудов.
Патология печени и поджелудочной железы
Поджелудочная железа – это непарный орган ЖКТ, который не имеет полости. Между этим органом и печенью проходят протоки, поэтому при расстройствах функции одного органа проявляются расстройства другого.
Диффузные изменения обоих органов могут проявляться по следующим причинам:
- Расстройства обмена веществ.
- Сосудистые патологии.
- Инфекции с острым или хроническим течением.
Обширное поражение печени и поджелудочной проявляются пожелтением кожных покровов, слизистой оболочки глаз, потемнением мочи, обесцвечиванием каловых масс. При расстройстве функциональности желчеобразующей железы возникает зуд кожных покровов. Это обусловлено тем, что в кровь проникает много желчи.
Ткань поджелудочной железы меняется в результате отёков, воспаления, липоматоза (появление в подкожной клетчатке многочисленных липом). Также этот процесс развивается вследствие фиброза на фоне воспалительной реакции и расстройства метаболизма.
Поражения паренхимы печени
В норме паренхиматозная ткань являет собой однородную слабоэхогенную структуру.
При диффузном поражении в паренхиме железы во время УЗ-исследования в тканях просматриваются сосуды с желчными ходами, плотность которых повышена.
Диффузные изменения паренхимы печени могут быть связаны с тяжёлыми заболеваниями или лёгкими расстройствами функций железы. Степень выраженности отёка печёночной ткани зависит от того, насколько выражено воспаление.
Диффузные изменения ткани печени могут развиваться у пациентов с избыточной массой тела, циррозом, диабетом, алкоголизмом, онкологическими заболеваниями, гепатитом, кистозными образованиями. Провоцирующими факторами могут стать гельминты, инфекционные болезни вирусного происхождения, нерациональное питание.
Изменение паренхимы органа провоцирует следующие симптомы: боль в голове, тошнота, слабость, горький привкус во рту, перепады настроения.
Изменение структуры печени
Диффузные изменения структуры печени могут проявляться не только при расстройствах функциональности органа, но и при болезнях, не связанных с железой. Например, сахарный диабет грозит расстройствами метаболизма белка, в результате чего в печени появляются отложения.
В таком случае проявляется гепатомегалия, диффузное уплотнение печени, а в глубоких шарах ткани становятся неоднородными. На УЗИ неоднородная структура печени выглядит как маленькие или большие участки, которые имеют разную плотность с аномальными продуктами метаболизма (протеины, углеводы).
Диффузно неоднородные поражения
Неоднородности в структуре органа могут возникать вследствие обструкции желчных ходов, изменения соединительной ткани в сторону увеличения или уменьшения, накопления в гепатоцитах вредных веществ.
Диффузно неоднородная структура печени проявляется при циррозе, скоплении солей кальция, непроходимости печёночных вен, гепатите, расстройствах обмена веществ у диабетиков или людей с избыточным весом.
Тогда в печени возникают бугорки, развивается фиброз или уменьшается прочность соединительной ткани, проявляется стетоз (жировой гепатоз), Более подробно о дистрофии печени по типу жирового гепатоза можно узнать здесь.
Как упоминалось ранее, патологические процессы возникают вследствие погрешностей в питании, неумеренного потребления спиртных напитков и т.д.
После проведения УЗИ врач выявляет причину ДИП и устанавливает точный диагноз.
Как правило, желчеобразующая железа самостоятельно восстанавливается, но при отсутствии лечения возникают тяжёлые расстройства функциональности.
Диффузно дистрофические поражения печени
В результате патологических изменений в печени возникают дисфункция органа. Чаще всего подобные расстройства проявляются на фоне болезней печени.
Обычно диффузно дистрофические поражения провоцирует гепатит. Чуть реже эти изменения возникают после интоксикации (грибами, солями и эфирами азотной кислоты и т. д.
), использования галотана (высокоактивное ингаляционное средство для наркоза), атофана (лекарственный препарат).
Также перерождение тканей печени происходит вследствие цирроза, неправильного приёма мочегонных, снотворных или седативных средств.
Диффузная трансформация протоков печени
Желчеобразующая железа состоит из долек, в середине которых проходят венозные сосуды и желчные ходы. Главное предназначение желчевыводящих протоков – это сбор желчи. Выводные протоки проходят через всю железу, а их концы замыкаются.
ДИП поражают весь орган, в том числе и стенки желчных протоков. Как и в остальных случаях, этот процесс возникает вследствие воздействия болезнетворных микроорганизмов, алкоголя, неполноценного питания и т.д.
Поражение печени при холецистите
ДИП при воспалении желчного пузыря проявляются нередко.
Затяжной холецистит грозит продолжительным воспалительным процессом, который время от времени обостряется. Патология является следствием другого заболевания. Чаще всего холецистит возникает на фоне нарушения моторики желчных ходов или врождённых болезней.
Гепатомегалия и ДИП
Патология, при которой увеличивается печень, – это гепатомегалия. Как правило, увеличение органа возникает вследствие интоксикации токсинами или ядами.
В таком случае диффузной трансформации подвергается практически вся печеночная ткань. Как следствие, орган выпирает из-под рёбер (в норме прощупать железу достаточно тяжело).
К тому же при нажатии пациент ощущает боль, что свидетельствует о том, что орган требует немедленной терапии.
Диффузно реактивные поражения
Реактивная трансформация печени – это патология, которая возникла в результате болезней органов ЖКТ, хронических болезней любых органов, длительного приёма сильных медикаментов, например, антибактериальных средств. При нарушении функциональности желчеобразующей железы развивается реактивный панкреатит.
Подобное заключение при УЗИ позволяет исключить опухоли, конкременты и т.д. Кроме того, с помощью ультразвука можно обнаружить очаговые поражения плотности ткани.
Диффузные поражения – это не отдельный диагноз, а повод пройти дополнительную диагностику.
Диффузно очаговая трансформация
ДИП поражают всю желчеобразующую железу. Во время УЗ-исследования наблюдается поражение тканей по всей поверхности. При диффузно очаговой трансформации печени поражаются ограниченные участки железы, то есть с помощью УЗИ можно выявить очаги изменения на здоровой ткани.
Патологии печени у детей
У новорожденных ДИП диагностируют вследствие врождённых заболеваний. Кроме того, патологические процессы могут возникнуть в результате инфекционных болезней у матери во время вынашивания плода, например, гепатит.
У детей ДИП развиваются после приёма антибактериальных препаратов. Антибиотики очень токсичные и губительно влияют на неокрепший организм пациентов младшей возрастной категории.
При подозрении на ДИП у ребенка необходимо провести тщательную диагностику: клинический анализ крови, мочи. Если существует необходимость, то доктор назначает анализ крови на биохимию, производит забор клеток тканей печени или проводит лапароскопию (малотравматичная лечебно-диагностическая процедура).
Формы ДИП
Чаще всего встречаются незначительные диффузные поражения органа. Они возникают в результате лёгких функциональных расстройств печени. Определить степень поражения органа можно с помощью УЗИ и дополнительных методов диагностики.
Умеренные диффузные изменения печени развиваются вследствие интоксикации, нерационального питания, инфекций вирусного происхождения и т. д. При выявлении патологии пациенту рекомендуется скорректировать рацион. При вирусных заболеваниях назначают противовирусные препараты.
Если пациент в тяжёлом состоянии, то его переводят в стационар. Если работа железы нарушилась из-за спиртных напитков или синтетических веществ, то проводят плазмаферез (очистка крови).
При умеренных диффузных поражениях органа рекомендуется принимать поливитаминные препараты для повышения иммунитета.
Если диффузные изменения выражены, то паренхима печени сильно отекает.
Подобные изменения возникают на фоне сахарного диабета, жирового гепатоза, хронического гепатита, цирроза, онкологических заболеваний железы.
Кроме того, повышается вероятность патологии при гельминтозе, вирусных заболеваниях, неполноценного питания, алкоголизма. Лечение назначают после полной диагностики и выявления причин ДИП.
Диагностические исследования
Выявить изменение структуры железы можно эхоскопически с помощью УЗИ. Однако для определения причины патологии рекомендуется провести дополнительные исследования: анализ крови, мочи, биопсию (забор тканей), лапароскопию, КТ (компьютерную томографию).
Виды и признаки диффузных изменений паренхимы печени
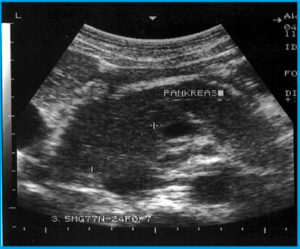
На начальных стадиях диффузные изменения паренхимы печени никак не проявляются, поскольку железа длительное время не дает знать о развитии патологии. Очень часто пациент узнает о заболевании только после лабораторных исследований или УЗИ.
Что такое диффузные изменения паренхимы печени
Как таковые, диффузные изменения паренхимы печени не заболевание, как считают многие. Паренхима печени – это соединительная ткань железы. При выполнении ряда функций железа сталкивается с постоянным воздействием на нее вредных факторов.
Когда на орган негативно воздействуют различные вредные факторы, паренхима начинает изменяться, а клетки железы (гепатоциты) при этом проходят процесс перерождения и даже иногда отмирают (безвозвратно).
Изменения структуры ткани зачастую распространяются по всей железе равномерно. Диффузные нарушения видны врачу, только посредствам аппарата УЗИ. В норме зернистость паренхимы должна составлять от +55 до +75 единиц по шкале Хаунсфилда.
Главные причины диффузных изменений печени
Орган довольно длительный период не дает знать пациенту о наличии заболевания, в некоторых случаях о болезни узнают совершенно случайно. Признаки патологии начинают проявляться только в том случае, когда печень значительно увеличивается в размерах или происходят серьезные сбои в ее работе.
Диффузные изменения паренхимы печени и, как следствие, развития заболеваний органа могут спровоцировать различные причины и факторы.
К основным причинам неоднородности паренхимы и развитию патологии в печени врачи относят:
- Прием антибиотиков при лечении иного заболевания, не связанного с железой;
- Преобладание в ежедневном рационе вредных продуктов (жирной или жареной пищи);
- Врожденное аномальное строение;
- Курение;
- Сбои в обмене веществ, следствием которых стало ожирение;
- Принудительные диеты с резким снижением веса;
- Различные группы гепатитов;
- Заболевания инфекционного характера;
- Бактериальные инфекции с осложнениями.
Признаки диффузных изменений печени
Очень редко диффузные изменения паренхимы печени симптоматически дают о себе знать. Происходит это в результате того, что орган на протяжении длительного времени может компенсировать негативное влияния на него вредных факторов. У пациента могут наблюдаться следующие симптомы:
- Пожелтение глазных яблок или кожных покровов;
- Болевые ощущения с правой стороны в области под ребрами, могут быть сильно выражены или незначительно;
- После приема пищи возникает чувство тяжести в желудке;
- Во рту чувствуется привкус горечи;
- Во всем теле – общее недомогание, слабость;
- Возможна тошнота, рвота;
- Головные боли;
- Раздражительность, внезапные перепады настроения.
Диагностика и методы лечения гипергидроза
В большинстве случаев вышеперечисленные симптоматические проявления становятся ярко выраженными только в том случае, когда диффузные изменения паренхимы печени начинают стремительно прогрессировать.
Так как пониженная или повышенная плотность паренхимы (изменения зернистости) наблюдается у многих людей независимо от возраста или образа жизни, при наличии хотя бы нескольких симптомов, свидетельствующих о заболевании железы, врачи настоятельно рекомендуют обратиться за консультацией в медучреждение.
Особенности и типы изменений паренхимы
Изменения печени диффузного характера возникают не только при аномальных строениях органа или поражение его различными заболеваниями, но и при патологиях, напрямую не связанных с железой. К примеру, повышение уровня сахара (сахарный диабет), наблюдаются нарушения в белковом обмене веществ и на фоне этого функциональные нарушения в железе.
На ультразвуке врачу будут видны изменения, которые проявляются в наличии больших или напротив маленьких участков с различной плотностью, а также аномалиями продуктов метаболизма, а именно углеводами или протеином.
Диффузно неоднородные поражения печени
Неоднородные структурные нарушения паренхимы возникают на фоне обструкции желчных протоков, увеличения или уменьшения соединительной ткани, а также значительного накопления в клетках печени вредных для организма человека токсических веществ.
Неоднородные изменения наблюдаются в следующих случаях:
- Цирроз;
- Большое скопление солей кальция;
- При застоях и непроходимостях вен в железе;
- Гепатит.
Неоднородные диффузные изменения паренхимы печени видны на аппарате УЗИ, исследование является одним из самых востребованных при постановке диагноза. Если изменения незначительные, то в большинстве случаев железа может восстановиться самостоятельно, но не всегда, поэтому так важно вовремя вывить причину и начать соответствующее лечение.
Поражения печени при холецистите
Холецистит характеризуется воспалением, происходящим в желчном пузыре. Диффузные изменения при холецистите не редкость, и возникают в результате того, что оба этих органа тесно между собой связаны.
Если заболевание протекает в одном органе, то через время это негативно скажется и на соседнем. Возникает холецистит в большинстве случаев в результате нарушений, происходящих в желчных протоках.
Помимо этого, холецистит может носить врожденный характер, воспалительный процесс протекает в хронической форме и проявляется в периодических рецидивах.
Поражения печени у детей
Патологические нарушения паренхимы печени не редкость и у детей различных возрастов.
Главными причинами диффузных изменений паренхимы у детей выступают:
- Патологии сердечной мышцы, пороки;
- Незрелая пищеварительная система у грудничков;
- Поражения организма паразитарными инфекциями;
- Длительный прием медикаментозных средств;
- Нарушения оттока желчи;
- Новообразования.
Диффузные изменения паренхимы печени у детей любого возраста диагностируются, как и у взрослого, посредствам ультразвукового исследования, а также лабораторных анализов. Лечение будет напрямую зависеть от фактора и причины, спровоцировавшей нарушения и изменения в паренхиме.
Определение диффузных изменений с помощью эхоскопии УЗИ
Ультразвуковое исследование (УЗИ) помогает увидеть следующие аномальные отклонения и тем самым поставить соответствующий диагноз:
- Уплотнения диффузного характера;
- Неоднородность печени.
Посредствам ультразвукового исследования изучаются эхографические признаки диффузных изменений паренхимы печени:
- Размеры долей печени;
- Четкие очертания;
- Зернистая структурность;
- Сосудистый рисунок;
- Эхогенность.
В медицинской практике существуют установленные нормы эхогенности паренхимы. Если эхопризнаки реактивных изменений паренхимы печени повышены или, напротив, понижены, то врач назначает дополнительные исследования, которые помогают ему поставить соответствующий диагноз и назначить правильное лечение.
Прогноз
Если при диффузных изменениях в печени врач не диагностировал сопутствующих заболеваний, то прогноз в большинстве случаев является благоприятным. При дистрофии у пациента наблюдается резкое снижение иммунитета, поэтому его организм становится уязвимым к различным инфекционным заболеваниям.
Если в организм попадают вредные микроорганизмы и вирусы, то больной хуже переносит лечение и восстановительный период ему дается крайне сложно.
Если же больной попросту игнорирует характерные симптомы диффузных изменений и к тому же ведет нездоровый образ жизни, то патологический процесс начинает прогрессировать, и это может в последствие грозить узелковым циррозом или стеатогепатитом неалкогольного характера.
Чтобы лечение дало положительный результат, пациент на время лечения должен отказаться от вредных привычек, в частности, от употребления алкогольных напитков, придерживаться диеты, а также соблюдать все предписания лечащего врача. Только в этом случае, если диагностированы диффузные изменения паренхимы печени, возможно полное выздоровление.
Диффузные изменения паренхимы почек у детей — Все про почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
Почки – парный орган, участвующий в очищении организма и выделении некоторых продуктов жизнедеятельности человека. Одну из основных ролей в этом процессе играет паренхима. А потому при нарушении в ее функционировании требуется незамедлительное лечение.
Паренхима – что это?
Паренхима почки – это система тканей, покрывающая и заполняющая сам орган. Ее составляющими являются два типа вещества – мозговое и корковое. Общая структура паренхиматозной ткани представляет собой скопление капсул, переплетенных сосудистой сеткой. Именно здесь и происходит выработка мочи.
Также функциями паренхимы почек являются:
- нормализация количества солей в организме;
- улучшение состава крови путем очищения;
- участие в обменных процессах.
Толщина паренхимы почки в здоровом состоянии колеблется от 14 до 26 мм. Этот показатель может меняться по мере увеличения возраста человека. К старческому периоду ткань истончается до 11 мм. В данном случае это норма.
В остальных случаях истончению паренхимы почек могут способствовать только различные заболевания органа. При правильном и своевременном лечении возможно полное восстановление паренхиматозной ткани.
Патологические изменения
Почки в норме имеют ряд характеристик, в том числе и определенные размеры:
- длину до 10–12 см;
- ширину в пределах 5–6 см;
- толщину до 4 см;
- общую массу одной почки до 200 г.
Одним из негативных видов преобразований структуры тканей являются диффузные изменения паренхимы почек. Они говорят об увеличении органа и могут свидетельствовать о следующих вариантах патологий:
- врожденная;
- возрастная;
- хроническая;
- приобретенная вследствие каких-либо инфекций.
При этом причины диффузных изменений кроются в целом ряде заболеваний:
- мочекаменная болезнь;
- поражения мочевыводящих путей;
- воспалительные процессы в канальцах, которые образуют внутреннюю часть паренхиматозных тканей, и сосудистой системе почек;
- жировые бляшки в пирамидах, которые находятся в мозговом веществе.
К чему приводят кальцинаты
Скопления солей кальция, которые покрывают мертвую почечную ткань, называют кальцинатами. Они являются одной из наиболее частых причин возникновения диффузных изменений в тканях паренхимы.
Об их наличии может свидетельствовать острая боль в поясничном отделе, которая ощущается при самопроизвольном выведении камней через мочевыводящие пути.
Эта разновидность камней в первую очередь является следствием несбалансированного питания, что говорит о возможности их появления в любом возрасте. Причина появления кальцинатов говорит о том, что профилактика таких образований заключается в правильном рационе.
Само определение патологических диффузных преобразований паренхиматозной ткани еще не является диагнозом. Это – не заболевание, а его следствие, которое выражается в определенных изменениях. Увеличение почек требует дополнительного обследования, которое полностью выявит характер этих изменений. Их бывает несколько.
Как характеризуется истончение паренхимы
Данный вид изменений характерен не только для людей пожилого возраста, для которых этот процесс является предсказуемым. Паренхиматозная ткань может истончаться в результате недолеченных или вовсе не подвергавшихся никакой коррекции заболеваний. Признаки и симптомы таких диффузных изменений могут быть схожими с почечной недостаточностью.
В результате истончения паренхимы происходит отмирание нефронов, что является следствием нарушения со стороны общего периферического сопротивления сосудов.
Это, в свою очередь, грозит некорректной работой органа, что может выражаться в изменении продуктов выведения крови, уменьшении диуреза и т. д. Если развитие болезни запустить, то возможно ее перетекание в хроническую форму.
Из-за чего развивается киста паренхимы
Данная патология развивается в том случае, если нефроны задерживают жидкость дольше положенной нормы. Кистозные образования встречаются в тканях обеих почек.
При этом патология может быть как врожденной, так и приобретенной. Второй вариант чаще всего встречается у людей, возраст которых уже достиг 50 лет.
Сама киста представляет собой пузырь с тонкими стенками, который заполнен жидкостью. Образование может быть одиночным и множественным.
Средние размеры кисты могут достигать 10 см. При более глобальных размерах наблюдается сдавливание близлежащих тканей, что приводит к серьезной дисфункции почек.
Признаками кистозных образований в почках являются:
- сгустки крови в моче;
- повышенное артериальное давление;
- боли в пояснице.
Однако, встречаются случаи, в которых развитие заболевания может протекать бессимптомно. Для удаления небольших образований применяется пункция, в более запущенных случаях проводится полостная операция.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Симптомы появления новообразований
В тканях паренхимы могут возникать и различного рода опухоли – доброкачественные и злокачественные. К первой категории относят ангиомиолипому, аденому и др. При несвоевременном лечении доброкачественные новообразования могут перерасти в раковую опухоль.
При подозрении на возникновение онкологического заболевания пациенту назначают диагностический ряд, который состоит из ультразвукового исследования и компьютерной томографии.
В том случае, если опухоль локализуется в почечном синусе, то в некоторых случаях ее обнаружение возможно с помощью пальпации. Также к стандартным признакам болезней почек добавляется озноб, повышенная температура тела и отечность.
Повышение эхогенности
Эхогенность – это степень отражения звуковых волн. Она определяется плотностью обследуемых тканей. Более плотная структура отображается на снимке в виде светлых пятен, низкая плотность выглядит как темная область. Норма – это однородные ткани.
При обнаружении светлых пятен в заключении ультразвукового исследования врачи указывают повышенную эхогенность почек. Она свидетельствует о низком содержании жидкости в почечных тканях. Подобные результаты УЗИ могут говорить о наличии следующих заболеваний:
- наличие различного рода воспалений;
- нарушения метаболических процессов, связанных со сбоями в работе эндокринной системы;
- диабетическая нефропатия;
- пиелонефрит;
- возникновение гломерулонефрита.
Появление различного рода инородных образований также характеризуется повышением плотности тканей почек. Из чего следует, что это могут быть камни (в том числе и кальцинаты) или песок.
Восстановление паренхиматозных тканей
Одной из особенностей почек является ее самовосстановление. Регенерация тканей паренхимы возможна даже при рецидивах заболеваний органа.
Однако, это зависит от общего состояния организма больного. В особенности это касается защитного уровня (в том числе иммунитета) и скорости обменных процессов.
При высокой степени метаболизма восстановление паренхиматозных тканей происходит значительно качественней, чем в обратной ситуации.
Способы симптоматического лечения
Изменения паренхимы почек не являются самостоятельным заболеванием – это следствие уже возникших патологий. Поэтому их лечение является скорее симптоматическим. Общий курс назначается после ряда обследований и выявления причины дисфункции органа.
В основном это медикаментозное воздействие и назначение индивидуальной диеты, в тяжелых случаях применяют оперативное вмешательство. Самолечение категорически запрещено, поскольку является одной из причин, повышающих риск дальнейшего развития заболевания.
Гидронефроз у детей — чего опасаться?
Выявленный гидронефроз – заболевание почки или же почек, которое обусловливается увеличением почечной лоханки и чашечки. Этот недуг часто встречается не только у взрослого поколения, но и у деток.
Гидронефроз у детей обычно проявляется по причине различных нарушений в самом строении почек, которые активно препятствуют обычному и правильному движению жидкости внутри их.
Давление возрастает, стенки почек растягиваются, что может привести к ужасным нарушениям правильного и стабильного функционирования почки, острым или же притупленным болезненным ощущениям. Стоит отметить, что у малышей заболевание все же встречается чаще, чем у более взрослого поколения.
Классификация
Учитывая абсолютно все причины возникновения недуга, можно строго выделить несколько категорий:
- исключительно приобретенный;
- врожденный.
В первом случае у ребенка болезнь развивается по причине воспалений во всей мочевыделительной системе.
Из-за этого могут образоваться рубцы, сильные гнилостные процессы, а также нарушается привычный ток жидкости.
Травмы, которые напрямую связаны со спиной, именно поясницей, также становятся первой причиной этого заболевания, приводя к острым нарушения в правильной анатомии проводимости мочи.
Во втором же случае гидронефроз почек у детей может быть спровоцирован структурными нарушениями органов (сужение мочевого канальца, его перекручивание).
Есть и вторая классификация, которая основана на том, где и с какой стороны расположена больная почка:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- левый или же правый односторонний;
- двусторонний.
Стадии протекания гидронефроза
Каждая из проявляющихся стадий имеет свои индивидуальные особенности и симптомы, которые необходимо знать, чтобы вовремя обнаружить у ребенка зарождающуюся болезнь:
- Первая стадия характеризуется только расширением лоханки почки. Выделительная функция еще не нарушена, других признаков не замечается. Поэтому больные достаточно часто не замечают, что патологический процесс уже запустился.
- Вторая стадия сопровождается значительным увеличением размеров почек, так как в них возрастает гидростатическое давление. Возникает маленькая задержка жидкости, что провоцирует повышение артериального давления. Далее начинает рушиться паренхима почки, что достаточно негативно влияет на правильное функционирование организма. При односторонней, например, правой дислокации заболевания, здоровая почка может частично и успешно компенсировать острую дисфункцию больной.
- Третья же стадия проявляет себя достаточно заметным и сильным увеличением почки и практически полным расширением паренхимы, что может означать только одно – полную потерю нормальной функции выделения. Со временем, у больного ребенка такой орган начинает быстро гнить и несомненно представлять острую угрозу.
Причины
Стоит обратить внимание, что гидронефроз у плода и более взрослого малыша может проявиться, как врожденное заболевание, которое обладает аномалиями:
- сужениями областей мочеточника;
- дополнительным небольшим артериальным сосудом, сдавливающим мочеточник и мешающим оттоку мочи;
- неправильное изначальное положение мочеточника.
Приобретенный же гидронефроз ребенка также развивается по нескольким причинам:
- острая травма мочеполовых путей по причине любого хирургического вмешательства;
- мочекаменная болезнь.
Диагностирование и оперативное лечение
Пусть гидронефроз почки у ребенка не всегда ярко выражается, диагностировать его достаточно просто. Обследование состоит из:
- анализ мочи и общий крови;
- УЗИ почек;
- рентген.
Лечение заболевания у деток, зачастую, оперативное, в несколько этапов:
- Иссечение определенной области почки: суженного участка мочеточника и лоханки, расширенных проходов.
- Анастомоз – быстрое подшивание мочеточника к зоне лоханки.
Такое хирургическое вмешательство перенести достаточно легко, реабилитация недолгая, но важно потом соблюдать строгую, но полезную диету.
Специфика оперативной диагностики и эффективного лечения болезни у новорожденного
Диагностирование болезни у новорожденного имеет определенные тонкости:
- исследование может обнаружить различные патологии (можно определить даже гидронефроз у плода), которые имеют известную тенденцию самостоятельно исчезать через пару месяцев жизни;
- состояние основных тканей почек напрямую зависит от физиологической зрелости ребеночка: многие малыши могут увидеть свет только благодаря вмешательству кесаревого сечения, раньше срока, поэтому не каждый здоровый орган успевает начать правильно выполнять возложенные на него функции.
Поэтому при первом обнаружении болезни, у новорожденного, хирургическое вмешательство запрещается. Необходимо строго наблюдать за процессом несколько месяцев, исследовать мочу и проводить УЗИ.
При томографии или ультразвуковом исследовании у новорожденного диагностируются:
- добавочные сосуды, которые могут сдавливать ткани почки;
- дисплазия прилоханочного отдела, которая является следствием неправильного развития органа или же его тканей.
Диеты разгрузочного типа при заболевании
Чтобы увеличить количество выделяемой мочи, снизить давление, а также нормализировать выведение продуктов разложения белков, пациентам необходимо проводить разгрузочные углеводные дни:
- Диета компотная. Сваренный из свежих фруктов и ягод с добавлением небольшого количества сахара компот рекомендуется пить 5 раз через каждые 3 часа.
- Диета фруктовая. По 300 граммов фруктов съедать пять раз в день.
- Диета овощная. Из различных доступных овощей приготовьте салат и давайте ребенку 5 раз в день по 300 грамм.
Из рациона стоит абсолютно исключить:
- жирную рыбу и мясо;
- культуры бобовые;
- разные бульоны;
- острые приправы;
- консервы;
- шоколад;
- напитки газированные;
- любой алкоголь.
У ребенка диффузные изменения паренхимы печени
Диффузные изменения печени не считаются отдельным заболеванием, их наличие указывает лишь на разрастание паренхимы органа, свойственное множеству патологических состояний. Изменения имеют различный характер, во всех случаях для подтверждения диагноза используется детальное обследование.
Причины возникновения
Диффузные изменения в тканях печени являются симптомом таких заболеваний, как:
- Ожирение и сахарный диабет. Печень в таких случаях увеличивается в размерах, эхогенность ее тканей повышается в несколько раз.
- Хронический гепатит. Диффузные изменения на фоне быстрого увеличения органа оказываются слабо выраженными.
- Цирроз печени. Структура органа становится неоднородной, появляется большое количество пораженных участков, эхогенность многократно повышается.
- Доброкачественные и злокачественные новообразования. Характеризуются появлением выраженных изменений в одной доле органа.
- Вирусное воспаление. Ткани печени перерождаются, процесс не является опасным для жизни, через некоторое время клетки самостоятельно восстанавливаются.
- Паразитарные инвазии.
Риск увеличения печени повышается под воздействием следующих факторов:
- Неправильного питания. Употребление майонеза, фастфуда, острых соусов и полуфабрикатов оказывает дополнительную нагрузку на печень, из-за чего она начинает работать в аварийном режиме.
- Злоупотребления алкоголем. Этиловый спирт под воздействием печеночных ферментов распадается до альдегидов, оказывающих губительное воздействие на гепатоциты. При регулярном потреблении алкоголя ткани начинают разрушаться, постепенно их замещают жировые включения. Алкогольный гепатоз при неправильном лечении переходит в цирроз.
- Прием антибиотиков и некоторых других препаратов. Помимо лечебного действия, активные вещества, входящие в состав медикаментов, оказывают и гепатотоксическое воздействие. Поэтому любой препарат следует принимать в назначенных врачом дозах.
- Проживание в неблагоприятной экологической обстановке. Токсичные вещества, проникающие в организм, с током крови попадают в печень, где оседают и со временем нейтрализуются. Однако со временем орган перестает справляться с этими функциями, возникают различные заболевания. В группу риска входят люди, живущие вблизи фабрик, заводов и крупных автомобильных дорог.
- Психоэмоциональные перегрузки. В стрессовых ситуациях надпочечники начинают вырабатывать адреналин. Этот гормон, расщепляемый печенью, является опасным для ее тканей. Постоянные стрессы практически всегда сопровождаются поражением гепатоцитов.
Симптомы заболевания
Признаки диффузных изменений печени во многом зависят от причины, способствовавшей их возникновению. Однако большинство заболеваний имеет схожие симптомы, это:
- Нарушение пищеварения. Пациент жалуется на тошноту, изжогу, изменение цвета каловых масс, учащенные позывы к дефекации.
- Ухудшение состояния кожи. Патологические изменения в структуре печени способствуют пожелтению кожных покровов, появлению угревой сыпи и папиллом. Нередко наблюдаются аллергические реакции, сильный зуд, шелушение и отечность.
- Появление трещин и налета на поверхности языка.
- Болевой синдром. Неприятные ощущения при патологиях печени имеют различный характер. При незначительных изменениях левой доли отличаются слабо выраженным характером. Интенсивные боли появляются при гнойных воспалительных процессах в паренхиме органа, травмах и злокачественных опухолях.
- Усиленное потоотделение. Пот при ухудшении состояния печени имеет резкий неприятный запах.
- Горечь во рту. Чаще всего появляется в утреннее время, а также после употребления острой и жирной пищи.
- Общая слабость и повышенная утомляемость. Пациент замечает, что начал уставать даже после незначительных физических нагрузок.
- Раздражительность, перепады настроения, головные боли.
- Повышение температуры тела.
- Ломкость сосудов, способствующая развитию кровотечений.
Диагностические меры
Основным методом выявления заболеваний печени считается ультразвуковая диагностика. С помощью УЗИ обнаруживают эхопризнаки диффузных изменений, определяют их характер и степень выраженности.
Процедура не занимает много времени. Эхоскопически выявляются аномалии строения органа, гепатит, цирроз, первичные и вторичные раковые очаги.
Дополнительно проводятся следующие диагностические процедуры:
- Радионуклидное сканирование. В кровеносную систему вводят радиоактивные вещества, которые с током крови проникают в печеночные ткани. Изменения в эхоструктуре органа определяются по характеру распределения контраста. Это способ применяется для диагностики метастатического поражения и посттравматических изменений в тканях.
- КТ. Исследование используется для выявления паренхиматозных кровотечений, мелких опухолей и некоторых других изменений.
- Тонкоигольная биопсия. Полученный в ходе процедуры материал направляется на гистологическое исследование. Считается вспомогательным методом, используемым для подтверждения или опровержения поставленного ранее диагноза.
- Анализ крови на биохимию. Позволяет оценить функциональную активность гепатоцитов. Развитие диффузных изменений сопровождается снижением уровня альбумина, повышением количества АЛТ и билирубина.
- Анализ на антитела к вирусу гепатита. Позволяет определить тип заболевания и степень активности возбудителя инфекции.
Лечение
Комплексное лечение заболеваний, сопровождающихся патологическими изменениями в печени, предусматривает прием лекарственных препаратов, изменение образа жизни, соблюдение специальной диеты. Медикаментозная терапия включает:
- Гепатопротекторы на растительной основе. Для нормализации функций органа используют препараты из расторопши (Карсил, Гепабене, Силимарин). Они эффективны при гепатите, циррозе, холецистите и токсическом поражении.
- Эссенциальные фосфолипиды (Эссенциале Форте, Фосфоглив, Эссливер). Нормализуют метаболические процессы в тканях, ускоряют их восстановление.
- Препараты животного происхождения (Гепатосан, Сирепар). Производятся из гидролизатов говяжьей печени. Обладают защитными и очищающими свойствами.
- Аминокислоты (Гептрал, Гептор). Обладают выраженным дезинтоксикационным и антиоксидантным действием, защищают гепатоциты и ускоряют их восстановление.
- Противовирусные и иммуностимулирующие препараты. Направление на снижение активности вирусов гепатита и повышение сопротивляемости организма. Обладают большим количеством побочных действий, поэтому применяться должны под контролем врача.
Лечиться рекомендуется с помощью настоев целебных растений: расторопши, корней одуванчика и артишока, листьев земляники, кукурузных рылец, плодов шиповника. Для приготовления препарата 2 ст. л. сырья заливают 0,5 л кипятка, настаивают 3-4 часа, процеживают и принимают по 100 мл 3 раза в день.
Диета
Соблюдение принципов правильного питания при наличии диффузных изменений в тканях печени является важной частью лечения. От этого зависит эффективность и длительность терапии. Из рациона следует исключить:
- кофе и черный чай;
- помидоры и томатный сок;
- спиртные напитки;
- сладкие газированные напитки;
- мясо жирных сортов;
- крепкие мясные и грибные бульоны;
- пшенную, перловую и ячневую каши;
- жирные соусы;
- копчености и колбасные изделия;
- рыбу жирных пород;
- сдобные хлебобулочные изделия;
- жирные кисломолочные продукты;
- маринованные и соленые овощи;
- острые овощи;
- грибы;
- бобовые;
- свежие фрукты и ягоды;
- кондитерские изделия;
- шоколад;
- приправы.
В список разрешенных к употреблению продуктов входят:
- напитки (отвар шиповника, слабый зеленый чай, компоты из сухофруктов);
- ржаной или отрубной хлеб, галетное печенье, сухари;
- нежирное мясо (курица, индейка, кролик, телятина);
- нежирные сорта рыбы (щука, треска, судак);
- растительное и сливочное масла;
- обезжиренные молочные продукты;
- яйца;
- отварные и тушеные овощи;
- гречневая, овсяная и рисовая каши;
- листовой салат с нейтральным вкусом;
- свежий болгарский перец;
- макаронные изделия;
- фруктовое варенье, мармелад, мед.
Питаться необходимо небольшими порциями, 5-6 раз в день. Пищу готовят на пару, отваривают или запекают. Из мяса варят супы, из рыбы — заливное. Допускается употребление небольшого количества квашеной капусты, кабачковой икры, винегрета. Количество потребляемой соли ограничивают до 3 г в сутки, сахар заменяют ксилитом.
Прогноз и профилактика
Предотвратить диффузное изменение органа помогают:
- своевременная вакцинация вирусных гепатитов;
- изоляция пациентов с гепатитом А;
- соблюдение техники безопасности на вредном производстве, использование средств индивидуальной защиты;
- употребление свежих продуктов, приобретенных у проверенных продавцов;
- отказ от вредных привычек;
- соблюдение правил асептики при проведении хирургических вмешательств, постановке инъекций, выполнении стоматологических манипуляций;
- использование одноразовых медицинских инструментов;
- многоэтапная проверка донорской крови;
- отказ от случайных интимных связей;
- правильное питание;
- регулярное обследование пациентов с хроническими патологиями печени;
- исключение бесконтрольного приема лекарственных препаратов;
- профилактическое применение гепатопротекторов;
- своевременное обращение к врачу при появлении симптомов заболеваний печени;
- правильное лечение патологии, способной привести к поражению печени.
Прогноз зависит от причины, способствовавшей развитию диффузных изменений, стадии и формы заболевания. При изменении тканей по типу стеатоза прогноз при условии своевременного лечения оказывается благоприятным, то же касается хронического персистирующего гепатита. Неблагоприятный исход имеет цирроз, при котором средняя 5-летняя выживаемость не превышает 50%.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-Pharma поможет вам купить софосбувир и даклатасвир и при этом профессиональные гепатологи будут отвечать на любые ваши вопросы на протяжении всей терапии.