Метастаз в лимфоузле
Последствия раковых образований — это метастазы в лимфоузлах. Они развиваются на 2 этапе развития болезни. Симптомы образования зависят от типа изначального очага болезни.
Легко подаются пальпации: узлы увеличиваются, на коже появляются припухлости и отеки. Лечение проводится вместе с основным заболеванием с помощью хирургического вмешательства, химиотерапии или лучевой терапии.
Прогноз выживаемости зависит от вида онкологии.
Причины выявления
Во время развития рака злокачественные клетки распространяются по телу через лимфу и кровь.
Отделяясь от основного очага заболевания, клетки попадают в поток лимфы, а после — в узлы. Метастазирование в лимфоузлах провоцируется опухолями, которые распадаются и передают злокачественные клетки через лимфатические узлы, находящиеся рядом. Это характерно для тех видов онкопатологии, которые локализуются возле регионарных лимфососудов.
С возрастом растет риск развития патологии.
Кроме этого, метастазы меланомы в лимфоузлы и саркомы на первых этапах развития склонны к метастазированию в лимфатических узлах. Особенно активно расходятся клетки опухоли, которая имеет инфильтративный характер роста. Врачами было выявлено, что возраст человека сильно оказывает влияние на развитие патологии. Потому метастазирование чаще наблюдают у людей старше 50.
Причины появления метастаз представлены в таблице:
| Локализация | Первопричина |
| Метастазы в лимфоузлах шеи | Лимфосаркома, лимфома Ходжкина |
| В брюшной полости | Рак почек, яичек, органов ЖКТ |
| Надключичные лимфоузлы | Рак мозга, легких |
Очаги поражают парааортальные лимфоузлы, если опухоль локализована в печени. Метастазы в средостении распространяются при раке щитовидки, легких или пищеварительного канала. Если первоначальное образование можно найти в задней области брюшины, то выявляют метастазы Вирхова. Их можно обнаружить в области ключиц, они зачастую безболезненны.
Симптомы заболеваний
Симптоматика метастазирования зависит от расположения лимфоузлов.
Признаки болезни зависят от локализации основного очага. В нормальном состоянии узлы не прощупываются.
Когда в них начинает развиваться злокачественное новообразование, то появляются отеки, боли при нажатии на воспаленные узлы. Если пошли метастазы такой опухоли, как меланома, в лимфоузлы, то припухлости при пальпации безболезненны.
Визуально заметны образования в местах локализации воспалительного процесса: в подмышечной области, на шее. В то же время узлы сохраняют эластичный характер.
Расхождение и рост метастазов сопровождаются потерей веса, головными болями, тошнотой, покраснениями кожных покровов и увеличением температуры. Если метастазы в лимфоузлах брюшной полости, то пациент ощущает спазмы в животе, возникают приступы диареи.
Разновидности
Выделяют 4 степени развития, представленные в таблице:
| Стадия | Описание |
| 0 | Присуща первой стадии рака, вторичных очагов не обнаружено |
| 1 | Небольшое количество (1—3) образований в соседних к опухоли узлах |
| 2 | Множественные (до 10) метастазы лимфоузлов |
| 3 | Образования в лимфатических узлах рядом с опухолью и в отдаленных частях организма |
Диагностирование
Апаратные методы диагностики помогут точнее локализировать патологию.
По мере возможности ткани метастазов изучают с помощью биопсии. Эта методика позволяет узнать форму патологии и скорость роста.
Если метастазы находятся в недоступной части, то проводят магнитно-резонансную или компьютерную томографию (МРТ или КТ). Позитронная эмиссионная томография (ПЭТ) помогает выявить очаги в узлах еще на стадии их зарождения.
Обязательно делают обследование с помощью ультразвукового исследования (УЗИ). Этот способ позволяет узнать подробную информацию про онкологию, такую как:
- форма;
- размер;
- структура;
- количество опухолей;
- состояние лимфососудов;
- степень недуга.
Лечение онкологии
Методы борьбы с метастазами похожи с лечением основной раковой опухоли. Лечить недуг надо комплексно. На патологические очаги воздействуют с помощью операции, химии и лучевой терапии. Чтобы убрать злокачественные ткани в узлах используют метод лимфаденэктомии.
Если метастазы локализуются в отдалении от основного очага, то иссечения производят с помощью метода радиотерапии или «кибер-ножа». После этого проводят лучевую или химиотерапию. Первый метод использует ионизированные лучи, которые точечно уничтожают остатки очагов. Химия воздействует на все тело.
Она проводится с помощью инъекций сильнодействующих препаратов.
Внутривенный лекарственный препарат.
Для химии используют такие лекарства:
- «Темозоломид»;
- «Винкристин», «Прокарбазин» и «Ломустин»;
- «Цисплатин»;
- Карбоплатин»;
- «Кармустин».
Осложнения
Чтобы избежать повторного появления рака после удаления основного очага, вырезают не только пораженные ткани, но и ближайшие здоровые части органов, в которых могли остаться злокачественные клетки. Но при этом возможны рецидивы заболевания. Вторичное развитие рака опаснее, чем основное заболевание. При прогрессировании метастазов развиваются отечности в опухолевой зоне.
Прогноз
Прогноз выживаемости после распространения патологии зависит от злокачественности процесса, степени развития и состояния иммунитета больного.
Если вторичные очаги были вызваны раком молочной железы, то 5-летняя продолжительность срока жизни составляет у 60% пациенток. Для рака желудка характерно раннее метастазирование, поэтому без терапии продолжительность составляет 1 год.
Если узлы поражены в подмышечной зоне, то прогноз 5 лет жизни — 65 процентов. В паховых областях — более 63%, а в шее — 48 процентов.
Метастазы злокачественных опухолей без выявленного первичного очага. Клинические рекомендации
- Метастазы злокачественных опухолей без выявленного первичного очага
- Метастазирование
- Системная химиотерапия
АФП — альфа-фетопротеин
ВПО – выявленный первичный очаг
КТ – компьютерная томография
ЛДГ — лактатдегидрогеназа
МРТ — магниторезонансная томография
ПСА — простат-специфический антиген
ПЭТ — позитронно-эмиссионная томография
ПЭТ-КТ – позитронно-эмиссионная томография, совмещенная с КТ
РЭА — раково-эмбриональный антиген
УЗИ — ультразвуковое исследование
ХГЧ — хорионический гонадотропин человека
Термины и определения
Новые термины и определения в рекомендациях не используются.
1.1 Определение
Метастазы злокачественной опухоли без выявленного первичного очага (ВПО) – заболевание, проявляющееся метастатическими опухолями, в то время как первичный очаг невозможно установить ни на основании анамнеза, ни при обследовании [13].
1.2 Этиология и патогенез
В связи с большой гетерогенностью опухоли обычно не удается выделить, какой клон клеток явился источником метастазирования, так как теряется набор морфологических признаков, позволяющих отличить клетки по органопринадлежности [1, 2,3]. В среднем идентификация первичного источника осуществляется при жизни только у 25% больных.
В 15-20% случаев первичный очаг не находят даже на аутопсии [4, 5]. Хотя метастазы без ВПО отличаются своим происхождением из разных органов, биологическое поведение их приблизительно одинаково.
Зачастую они характеризуются случайной, нетипичной локализацией, (то есть поражением не регионарных лимфатических узлов), а также быстрым прогрессированием процесса на самых ранних этапах развития.
1.3 Эпидемиология
По данным различных авторов пациенты с метастазами без ВПО составляют от 3 до 5% онкологических больных, обратившихся за медицинской помощью [6, 7, 8]. Опухоли без ВПО занимают 7 место по частоте встречаемости и 4 место в структуре смертности среди всех злокачественных новообразований [5, 9, 10].
У мужчин и женщин опухоли без ВПО встречаются приблизительно с одинаковой частотой. С увеличением возраста кривая заболеваемости резко поднимается вверх, достигая пика к 65 годам [4, 7, 11].
1.4 Кодирование по МКБ 10
Злокачественные новообразования неточно обозначенных, вторичных и неуточненных локализаций (C76-C80):
Злокачественное новообразование других и неточно обозначенных локализаций (C76):
C76.0 — Головы, лица и шеи;
C76.1 — Грудной клетки;
C76.2 — Живота;
C76.3 — Таза;
C76.4 — Верхней конечности;
C76.5 — Нижней конечности;
C76.7 — Других неуточненных локализаций;
C76.8 — Поражение других и неточно обозначенных локализаций, выходящее за пределы одной и более вышеуказанных локализаций.
Вторичное и неуточненное злокачественное новообразование лимфатических узлов (C77):
C77.0 — Лимфатических узлов головы, лица и шеи;
C77.1 — Внутригрудных лимфатических узлов;
C77.2 — Внутрибрюшных лимфатических узлов;
C77.3 — Лимфатических узлов подмышечной впадины и верхней конечности грудных лимфатических узлов;
C77.4 — Лимфатических узлов паховой области и нижней конечности;
C77.5 — Внутритазовых лимфатических узлов;
C77.8 — Лимфатических узлов множественных локализаций;
C77.9 — Лимфатических узлов неуточненной локализации;
Вторичное злокачественное новообразование органов дыхания и пищеварения (C78):
C78.0 — Вторичное злокачественное новообразование легкого;
C78.1 — Вторичное злокачественное новообразование средостения;
C78.2 — Вторичное злокачественное новообразование плевры;
C78.3 — Вторичное злокачественное новообразование других и не уточненных органов дыхания;
C78.4 — Вторичное злокачественное новообразование тонкого кишечника;
C78.5 — Вторичное злокачественное новообразование толстого кишечника и прямой кишки;
C78.6 — Вторичное злокачественное новообразование забрюшинного пространства и брюшины;
C78.7 — Вторичное злокачественное новообразование печени;
C78.8 — Вторичное злокачественное новообразование других и неуточненных органов пищеварения;
Вторичное злокачественное новообразование других локализаций (C79):
C79.0 — Вторичное злокачественное новообразование почки и почечных лоханок;
C79.1 — Вторичное злокачественное новообразование мочевого пузыря, других и неуточненных мочевых органов;
C79.2 — Вторичное злокачественное новообразование кожи;
C79.3 — Вторичное злокачественное новообразование головного мозга и мозговых оболочек;
C79.4 — Вторичное злокачественное новообразование других и неуточненных отделов нервной системы;
C79.5 — Вторичное злокачественное новообразование костей и костного мозга;
C79.6 — Вторичное злокачественное новообразование яичника;
C79.7 Вторичное злокачественное новообразование надпочечника;
C79.8 — Вторичное злокачественное новообразование других уточненных локализаций;
Злокачественное новообразование без уточнения локализации (C80).
1.5 Классификация
Для всех злокачественных опухолей характерны терминологическая определенность, наличие общепризнанных классификаций — как отечеcтвенных, так и по системе TNM.
При метастазах без первичного очага аналогичных классификаций нет, так как больные с метастазами без ВПО представляют чрезвычайно «пеструю» группу — как по локализации и распространенности опухолевого процесса, так и по морфологическому строению метастазов.
В соответствии с гистологическим строением опухоли ВПО, согласно рекомендациям ESMO (2015г), целесообразно разделять на следующие группы [12]:
1) высокодифференцированные и умеренно дифференцированные аденокарциномы;
2) низкодифференцированные карциномы;
3) плоскоклеточный рак;
4) недифференцированная опухоль;
5) рак с нейроэндокринной дифференцировкой.
Стадирование.
Так как заболевание на первых этапах проявляется метастазами, можно говорить о первично генерализованном процессе, который к моменту обращения пациента за медицинской помощью, как правило, выходит за пределы органа. Более конкретизированного общепринятого стадирования метастазов злокачественной опухоли без ВПО в настоящее время не существует.
В зависимости от локализации и распространенности метастатического поражения больных делят на группы [13]:
1. Пациенты с изолированным поражением лимфоузлов (единичным или множественным в пределах одного коллектора) — шейных, подмышечных, паховых, медиастинальных, забрюшинных;
2. Пациенты с изолированным поражением органов и тканей (единичным или множественным) — костей, легких, печени, мягких тканей, головного мозга и др.;
3. Пациенты с поражением нескольких коллекторов лимфоузлов, сочетанное поражение лимфоузлов и/или органов.
2. Диагностика
Диагностический алгоритм у больных с метастатическим поражением без ВПО включает четыре направления: предварительная дифференцировка и оценка общего состояния, оценка распространенности опухолевого поражения, получение материала для морфологического исследования, поиск первичного очага.
Следует отметить, что важным фактором в выборе диагностической тактики является общее состояние больного. Очевидно, что пациенту в тяжелом состоянии не имеет смысла проводить обследование в полном объеме, так как в большинстве случаев не приходится надеяться на эффективное лечение, а в особо тяжелых случаях следует обсудить вопрос о симптоматической терапии без обследования.
2.1 Жалобы и анамнез
- Рекомендуется тщательный сбор жалоб и анамнеза у пациента с целью выявления факторов, которые могут повлиять на выбор тактики лечения [6, 7, 12, 13, 17, 24].
Уровень убедительности рекомендаций — B (уровень достоверности доказательств — IIb)
2.2 Физикальное обследование
- Рекомендуется выполнять тщательный физикальный осмотр, включающий осмотр всех кожных покровов и видимых слизистых, пальпацию всех доступных групп лимфатических узлов, щитовидной железы, молочных желез, органов брюшной полости, пальцевое ректальное исследование, осмотр гинекологом (женщины), исследование наружных половых органов, пальпация яичек (мужчины), оценка нутритивного статуса [6, 13].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — IV)
Лимфоузлы на УЗИ (лекция на Диагностере) — Диагностер
Чаще всего лимфоузлы увеличиваются при воспалении, но также могут быть проявлением рака. Распространенные причины лимфаденопатии: бактериальные, вирусные, паразитарные и грибковые инфекции, системная красная волчанка, болезнь Розаи-Дорфман, болезнь Кавасаки, рак.
Нажимайте на картинки, чтобы увеличить.
Рисунок. Снаружи лимфоузел покрыт фиброзной капсулой, от которой отходят трабекулы. Приносящие лимфатические сосуды подходят с выпуклой стороны. Выносящий лимфатический сосуд, вены и артерия проходят в воротах лимфоузла.
По периферии расположены лимфатические узелки коркового слоя, а в центре — трабекулы, сосудистые шнуры и синусы мозгового слоя. В промежуточной зоне лимфоциты крови переходят в строму через стенки специальных венул.
Зоны лимфоузла заселяют строго определенные клетки.
Лимфоузлы на УЗИ
Лимфоузлы исследуют линейным датчиком 7,5-12 МГц. Для осмотра больших конгломератов может пригодиться конвексный датчик 3-5 МГц. Брыжеечные лимфоузлы смотри Мезаденит на УЗИ (лекция на Диагностере).
У трети здоровых людей встречаются небольшие лимфоузлы, а длина отдельных экземпляров достигает 3,5 см. Размеры и форма лимфатических узлов зависят от расположения, а так же возраста и конституции пациента.
Нормальный лимфоузел на УЗИ — небольшое (менее 1 см) гипоэхогенное образование с гиперэхогенным рубчиком в центре; бобовидной или овальной формы; контур четкий, ровный или волнистый.
Гипоэхогенная зона по периферии — корковое вещество, гиперэхогенная линейная структура — сосуды, трабекулы, жировые включения, частично мозговое вещество.
В воротах гиперэхогенный треугольник «врезается» в паренхиму, здесь при ЦДК бывает видно сосуды.
Рисунок. На УЗИ нормальные лимфоузлы в заднем треугольнике шеи у девочки 9-ти лет (1), лимфоузел яремной цепи у пожилой женщины (2), подмышечный лимфоузел (3). На участках ограниченных фасциями лимфоузлы более вытянуты в длину, чем которые располагаются в рыхлой клетчатке.
Поперечный срез мышцы или сосуда можно ошибочно принять за лимфоузел. В режиме ЦДК легко отличить лимфоузел от сосуда. Если датчик развернуть на 90°, то сосуды и мышцы представляют собой трубчатую структуру, а лимфоузел имеет овальную форму независимо от среза.
Рисунок. На УЗИ гипоэхогенные округлые образования похожие на лимфоузлы (1). Датчик развернули на 90°, слева видно гипоэхогенный овальный лимфоузел (красная стрелка), а в справа — продольный срез мышы (желтые стрелки).
Рисунок. На УЗИ видно гипоэхогенный лимфоузел в окружении трех анэхогенных сосудов. Режим ЦДК подтверждает нашу догадку.
У пожилых часто встречается склероз лимфоузлов — округлые или овальные образования с выраженной гиперэхогенной неоднородной центральной частью и тонким гипоэхогенным ободком, капсула узла может быть видна фрагментарно. Некоторые лимфоузлы срастаются между собой, образуя крупные лентовидные образования.
Рисунок. Женщина 65-ти лет с безболезненной «опухолью» в подмышке. На УЗИ определяется округлое образование с четким и ровным контуром, размер 20х10х15 мм; гипоэхогенный ободок по периферии и расширенная гиперэхогенная центральная часть; при ЦДК кровоток в гиперэхогенной зоне. Заключение: Подмышечный лимфоузел с жировой инфильтрацией мозгового вещества и переходной зоны.
Ангиоархитектоника нормального лимфоузла — различают воротную артерию, которая переходит в линейно расположенный сосуд в центральной части. Если сосудистое русло можно проследить до капсулы, а PSV на воротной вене выше 5 см/сек, говорят о высокой степени активности лимфоузла.
Лимфаденопатия на УЗИ
Лимфаденопатия — это увеличение размеров, а также изменение формы одного или группы лимфатических узлов. Это симптом самых разных вирусных и бактериальных инфекций, но также могут быть признаком злокачественного процесса.
Вступая в борьбу с инфекцией лимфоузлы воспаляются. Воспалённые лимфоузлы стремительно «растут» в начале болезни и быстро «сдуваются» при выздоровлении.
На УЗИ лимфоузел увеличен за счет корковой и околокорковой зоны, гипоэхогенный по периферии и гиперэхогенный в центре, форма овальная, контур четкий, кровоток только в воротах или отсутствует.
Если воспаление переходит в окружающую клетчатку (периаденит), то может сформироваться абсцесс.
Рисунок. У детей с ОРВИ на УЗИ увеличенные шейные лимфоузлы с сохранной архитектурой — овальной формы, контур четкий и ровный, гипоэхогенные по периферии с гиперэхогенным центром. Заключение: Лимфаденопатия шейных лимфоузлов.
Рисунок. Мальчик 6-ти месяцев с выраженным дерматитом. На УЗИ шейные (1) и подчелюстные (2) лимфоузлы увеличены, вытянутой формы, гипоэхогенные по периферии с гиперэхогенной линейной структурой в центре. Обратите внимание подчелюстной лимфоузел с волнистым контуром. Заключение: Лимфаденопатия шейных и подчелюстных лимфоузлов.
Рисунок. На УЗИ лимфоузлы увеличены, овальной формы, четкий и ровный контур, эхогенность пониженная, корковая зона несколько расширена, центральный рубчик видно отчетливо; кровоток в воротах усилен, сосуды расположены правильно — расходятся радиально, подкапсульный кровоток не определяется. Заключение: Лимфаденопатия с признаками высокой степени активности.
Рисунок. Ребенок с высокой температурой, ангиной и двусторонней «опухолью» на шее, в общем анализе крови атипичные мононуклеары 25%. На УЗИ передне- и заднешейные лимфоузлы увеличены (максимальный размер 30х15 мм), округлой формы, неоднородные.
Обратите внимание, центральный рубчик отлично видно, а кровоток на уровне ворот усилен. Заключение: Лимфаденопатия с признаками высокой степени активности. Большие группы увеличенных лимфоузлов на шее характерны для инфекционного мононуклеоза.
Учитывая течение болезни и наличие атипичных мононуклеаров, вероятно, у ребенка инфекционный мононуклеоз.
Рисунок. Женщина жалуется на «опухоль» в подмышке и на локте. Неделю назад повздорила с соседской кошкой. На УЗИ подмышечный (сверху) и локтевые (снизу) лимфоузлы увеличены, округлой формы, выраженная гиперплазия корковой и околокорковой зоны, гиперэхогенный центральный рубчик сохранен; кровоток заметно усилен, сосуды расположены правильно — радиально.
Заключение: Лимфаденопатия с признаками высокой степени активности. При болезни кошачьей царапины на месте укуса или царапины образуются небольшие гнойнички и одновременно воспаляются близкие лимфоузлы. Один или группа лимфоузлов увеличиваются в размерах до 5-10 см, становятся болезненными, уплотняются. Через 2-4 недели происходит самоизлечение.
Иногда образуются абсцессы и свищи.
Туберкулез лимфоузлов на УЗИ
Туберкулез чаще поражает лимфоузлы шеи, подмышечной и паховой области. Обычно туберкулезный лимфаденит развивается медленно, лимфоузлы безболезненные, средний размер 3 см, но иногда могут достигать 10 см.
На УЗИ пораженные лимфоузлы увеличены, гипоэхогенные, с нечетким контуром, часто можно увидеть выраженный периаденит и спаянные пакеты лимфоузлов. Для туберкулезного лимфаденита характерна неоднородная эхоструктура — анэхогенные кистозные полости и кальцинаты.
При прогрессировании заболевания может образоваться абсцесс и свищи.
Рисунок. На УЗИ на шее определяется группа увеличенных лимфоузлов, неправильной формы; эхогенность понижена, центральный рубчик отсутствует; неоднородные за счет анэхогенных аваскулярных зон — очаги некроза; кровоток усилен, ход сосудов неправильный, выраженный подкапсульный кровоток. Заключение по результатам биопсии: Туберкулез лимфоузлов.
Рисунок. На УЗИ увеличенные лимфоузлы, неправильной формы с размытыми границами; эхогенность пониженная, центральный рубчик отсутствует; неоднородные за счет мелких кистозных полостей и гиперэхогенных включений с акустической тенью позади (кальцинаты).
Заключение по результатам биопсии: Поражение лимфоузлов атипичными микобактериями. Гистологически очаги инфекции М. tuberculosis и атипичных микобактерий часто неразличимы. Классическим морфологическим проявлением в обоих случаях служит гранулема с казеозным некрозом.
«Бог в мелочах»
Кальцификаты в лимфоузлах характерны не только для туберкулеза, но и для метастазов папиллярной карциномы щитовидной железы.
10 признаков злокачественного лимфоузла на УЗИ
- Большие размеры, более 10 мм;
- Округлая форма, соотношение длинного и короткого размера (Д/К) 0,8) и пульсации (PI >1,5).
Метастазы в лимфоузлах: прогноз срока жизни, симптомы и лечение
Метастазы – это вторжение раковых клеток в здоровые ткани внутренних органов и в слой кожного покрова вследствие возникновения онкологического заболевания. Данные патологии могут образовываться в любой части тела.
Специалисты, работающие в сфере онкологии, называют подобное явление метастатическим раком.
Появление очагов поражения тканевых структур здорового органа берёт начало от первичной онкологической патологии и свидетельствует о стремительном развитии болезни.
Метастазы в лимфоузлах – это злокачественные патологические процессы лимфатической системы. Очаги поражения формируются в результате стремительного роста онкологического новообразования и отделения от первичных тканей опухоли по причине рыхлой клеточной структуры.
В зоне поражения находится лимфатический узел, к которому раковые клетки движутся по лимфоидному пути и кровяному протоку. Попадая в пункт назначения, онкологические клетки запускают воспалительный процесс лимфоузла. Данный процесс носит злокачественный характер.
Код по МКБ-10 относит новообразование, формирующееся в лимфатических узлах, к группе С77.
Механизм зарождения метастазов
Лимфатическая система отвечает за циркуляцию биологических жидкостей в человеческом организме. Благодаря лимфоцитам и клеткам иммунной системы организм имеет возможность бороться с патологическими процессами в организме.
Возникновение метастатического рака находится под влиянием следующих факторов:
- возрастная категория пациента;
- наличие заболеваний в человеческом организме;
- место расположения и размеры первичного метастаза.
Основными источниками метастазирования в лимфоузлы признаны перечисленные участки тела и органы:
- область шеи;
- тканевые структуры печени;
- опухоль лёгких, гортани и трахеи;
- область паха;
- слизистая полость языка и рта;
- органы пищеварительной системы;
- щитовидная железа.
Метастазы выглядят как шары небольшого размера овальной формы с неровными поверхностями.
Раковая клетка имеет широкое распространение и формируется как на первой, так и на четвёртой стадии онкологической болезни. Метастазирование может иметь первичный и вторичный очаг поражения.
Классификация в зависимости от гистологического признака
В зависимости от гистологического построения тканевых соединений новообразования различают следующие разновидности патологии:
- Вид плоскоклеточного рака поражает область гениталий, внутренние органы малого таза, толстый кишечник и поджелудочную железу.
- Герминома.
- Аденокарцинома – первичная зона поражения обнаруживается в дыхательных путях, кишечном тракте и поджелудочной железе.
- Саркома.
Локализация метастазов
Метастатический рак обусловлен развитием онкологической болезни в организме и может иметь различные места локализации. К пунктам возбуждения воспалительных процессов принадлежат следующие органические структуры:
- Раковый патогенез в области шеи предусматривает набухание лимфоузлов, как при гриппозной болезни. Под влиянием вторичного поражения происходит изменение размеров, структуры и контуров тканевых структур.
- Распространение раковых клеток в подвздошном участке кости является злокачественным процессом и сопровождается патологическими переломами. Если новообразование сдавливает сосуды и нервные соединения, у пациента возникают проблемы с кровообращением и психологическая симптоматика болезни. Метастазы распространяются на область костной ткани путём притока крови и лимфы. Возникновение данного явления наблюдается на четвёртой стадии онкологии. Преимущественно лимфатический узел поражается в результате рака молочной железы.
- Опухоль в подключичных лимфоузлах локализуется на шее и в области головы и зарождается в результате патологических процессов в тканях внутренних органов желудочно-кишечного тракта. По тому же принципу происходит тканевое поражение в надключичные лимфоузлы.
- Распространение нездоровых новообразований в лимфоузлах брюшной полости обусловлено онкологическими процессами в области внутренних органов малого таза и органов пищеварительной системы. В результате воспалительных процессов размеры лимфоузлов могут достигать десяти сантиметров и больше.
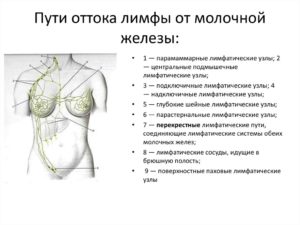
- Метастазирование в лимфоузлах молочной железы сопровождается увеличением новообразования в размерах и появлением болевых ощущений в области груди. Диагностируется самостоятельно методом пальпации с дальнейшим проведением биопсии. Увеличение лимфатического узла не всегда говорит о распространении метастазов в человеческом теле: данное явление отмечается при попадании инфекции в организм или вирусном заболевании.
- При поражении средостения наблюдается увеличение лимфоузлов в районе грудной клетки, имеющее в качестве первоисточников онкологические заболевания таких органов, как почки, пищевод и щитовидная железа.
- Распространение патологических процессов в забрюшинные участки лимфы чревато сдавливанием мышц в области поясницы и нервных соединений в позвоночнике, что вызывает интенсивные болевые ощущения в спине. Данный процесс возникает в результате онкологических новообразований в почках, органах желудочно-кишечного тракта и яичек у представителей мужского пола. При появлении этой патологии пациент страдает от повышенной температуры тела, диареи, дискомфорта и болевых ощущений в области живота.
- Метастазирование в паховые участки происходит из-за распространения патогенной флоры вследствие пониженного иммунитета и неблагоприятного влияния на тканевые структуры внутренних органов. В результате ослабления организма защитный барьер от онкологических процессов исчезает и происходит поражение лимфатической ткани. Данное явление зарождается от таких первоисточников, как рак кишечного тракта, матки, яичников и онкология простаты у мужского населения. Выраженными признаками являются повышенное потоотделение, лихорадочное состояние, физическое истощение и быстрая утомляемость пациента.
- Поражение тканевых структур лимфатической системы в поясничном отделе вызывает болевые ощущения и дискомфорт в спине. Запирательный нерв и подвздошные сосуды блокируются, вызывая массу неприятных симптомов.
- Онкологическое прорастание клеток в подчелюстные участки и область шейного отдела провоцирует возникновение патологических изменений строения, структуры и контуров лимфоузла. Первоисточниками являются опухоли ротовой оболочки, гортани, щитовидной железы и пищевода. Иногда клетки распространяются по причине прогрессирования карциномы и саркомы.
- Прорастание тканевых соединений онкологических опухолей в подмышечные узлы берёт старт при меланоме верхних конечностей, саркоме туловища и онкологических процессах в молочных железах. Диагностика болезни воспроизводится методом пальпации: о наличии метастаза внутри лимфоузла говорит существенный рост тканевых структур. Среди проявления заболевания врачи различают наличие частых вирусных заболеваний и быструю утомляемость больного.
Причины возникновения метастазов
Метастазирование лимфатической системы возникает по причине наличия патологического процесса во внутренних органах и на любых участках кожных покровов.
Зачастую, раковые соединения рассеиваются по человеческому организму в результате возникновения онкологии дыхательных органов и желудочно-кишечного тракта.
Врачи отмечают частое метастазирование вследствие онкологических процессов в тканях репродуктивных органов малого таза, почек, в головном мозге, гортани и ротовой полости.
Главной причиной появления патологии считается распространение раковых клеток по лимфатическим путям, которые достигают пункта назначения и провоцируют воспалительные процессы внутри тканевых соединений.
Некоторые онкологические клетки способны разрушать защитный барьер здоровых тканевых структур органов человека, и иммунная система не способна защититься от возникновения вторичных раковых новообразований.
Стадии развития патологии
Зарождение данного вида опухолевидных новообразований происходит в три стадии:
- 1 стадия предполагает разрыв раковых клеточных соединений с проросшими в соседние структуры новообразования и рассеивание по лимфатической системе. Путём притока биологических жидкостей клетки перемещаются в разные органы человека и, попадая в пункт назначения, сохраняют латентное состояние. Если у больного наличествует крепкий иммунитет и здоровый организм, раковые элементы остаются в состоянии спокойствия на протяжении продолжительного срока.
- 2 стадия характеризуется активным делением клеточных соединений и интенсивным развитием метастаза, спровоцированным попаданием инфекции в организм и ослаблением общего состояния человека. Больной на данной стадии прогрессирования патологического процесса страдает от резких приступов болевых ощущений в месте нахождения воспалительных очагов лимфатической системы и частых рвотных позывов. Увеличение зоны поражения и распространения раковых придатков стимулирует болевые ощущения и проявление симптомов онкологического заболевания.
- На 3 стадии онкобольному ставят окончательный диагноз – последняя стадия прогрессирования рака. На данном этапе приём медикаментозных препаратов и оперативное удаление патологии не приносят благоприятных результатов. После попытки удалить метастазы хирургическим путём появляется риск повторного появления метастазирования с последующими осложнениями. Влияние осложнений бывает настолько сильным, что пациент не выдерживает и такая попытка приводит к летальному исходу. Благодаря лекарственным препаратам возможно облегчить болевой синдром, но сбой работы внутренних органов является неизбежным.
Симптоматика
Начальные признаки метастазов предполагают стремительный рост лимфоузла и возникновение болевых ощущений в области поражения. Метастазирование зачастую обнаруживается намного раньше первичного возбудителя патологических процессов.
Симптомом, свидетельствующим о наличии ракового процесса в организме, является увеличение узла до размеров, позволяющих обнаружить патологию методом пальпации самостоятельно.
Узел может увеличиться до десяти сантиметров в диаметре и больше, что спровоцировано воспалительными процессами лимфоматозных тканей. Чаще всего отекание тканевых структур узла наблюдаются в районе шеи, паха, челюсти, подмышек и в надключичной области туловища.
При прикосновении к лимфоузлу ощущается плотность тканевых образований и ограниченная подвижность.
Общие симптомы наличия патологии в человеческом организме:
- лимфоузлы набухают и болят;
- существенная потеря жировой массы;
- быстрая утомляемость и нехватка жизненной энергии;
- учащение инфекционных заболеваний с дальнейшими осложнениями;
- высыпания на кожных покровах;
- набухания внутренних органов желудочно-кишечного тракта;
- головокружение и болевые ощущения в области черепно-мозговой коробки.
Диагностика
При первом подозрении на метастазирование следует сразу проконсультироваться с врачом и пройти соответствующее обследование. Определить наличие данного заболевания можно с помощью компьютерной томографии, биопсии, магнитно-резонансной томографии, общих анализах биологических жидкостей человеческого организма.
На МРТ врач получает детальное изображение патологии и возможность определить место локализации, степень распространения и стадию развития новообразования.
Ультразвуковой метод позволяет оценить тяжесть патологического процесса. Выделяют три стадии поражения лимфатической системы:
- Формирование от одного до трёх образований считается лёгкой стадией поражения.
- Образование от четырёх до девяти патологий говорит о средней стадии прогрессирования.
- Процесс множественного зарождения от десяти и больше образований является тяжёлей стадией болезни.
Лечение
Врачи могут располагать такими методами лечения, как медикаментозная терапия, удаление опухоли хирургическим путём и народными средствами.
Лечение с помощью медикаментозной терапии предполагает приём препаратов, угнетающих развитие и рост новообразования. Употребление лекарств направлено на облегчение текущих симптомов и поддержание нормального функционирования внутренних органов после оперативного вмешательства.
К терапевтическому курсу принадлежит также химическая терапия. Данный метод является обязательным этапом лечения патологии, так как убивает злокачественные клетки и пресекает их распространение.
При выборе химических препаратов учитывается характер распространения очага и структура раковых новообразований.
Хирургическое вмешательство выполняется одновременно с удалением первичной патологии, вызвавшей образование метастазов. Хирург осуществляет вскрытие полости, используя кибер-нож или скальпель. Оперативное вмешательство оставляет риск повторного развития болезни.
Нетрадиционная медицина подразумевает использование травяных настоев, лечебных ягод и природных веществ для снятия отдельных симптомов болезни. Применяется метод на начальных этапах развития метастазов.
Добиться полного выздоровления с помощью народных средств невозможно.
Препараты, изготовленные из продуктов растительного и животного материала, не тормозят развитие раковых клеток, а лишь способны унять головные боли, отёчность, остановить рвотные позывы и укрепить состояние иммунитета.
Прогноз жизни
Прогноз срока жизни пациента напрямую зависит от подобранных медикаментозных препаратов, успешности проведения хирургических мероприятий и изменения образа жизни человека. Также продолжительность жизни зависит от места локализации опухоли. Пациенты с метастазами в подмышечной области живут от одного до нескольких лет. Больные с паховыми и шейными патологиями живут до пяти лет и больше.
Для благоприятного исхода следует выявить болезнь на раннем этапе развития, что облегчит дальнейшее лечение и удаление новообразований.
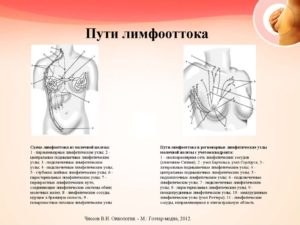
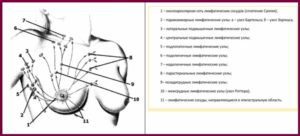
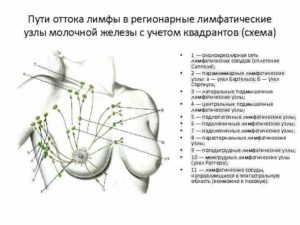
Стадии рака молочной железы: система классификации TNM

Классификации рака по стадиям позволяет оценить распространенность онкологического процесса в организме.
С ее помощью можно узнать, является ли рак инвазивным или неинвазивным, какие размеры опухоли, сколько близлежащих к ней лимфатических узлов вовлечены в процесс, а также, является ли рак метастатическим (перекинулся ли он на другие органы).
Как и для других раков, классификация рака молочной железы по стадиям и системе TNM – важный фактор в определении прогноза и вариантов лечения.
Стадии ракового процессы
Стадирование ракового заболевания представляет собой процесс выяснения, как далеко распространился рак. Подтверждение морфологического диагноза происходит, когда патологоанатом обнаруживает злокачественные клетки в материале ткани из опухоли, полученном в результате биопсии.
Поэтому после установления диагноза, в зависимости от результатов предварительных медицинских обследований и биопсии, онколог рекомендует пациентке пройти определенную совокупность исследований. Они могут в себя включать:
- рентген грудной клетки;
- маммографию обеих молочных желез;
- сканирование костей;
- компьютерную томографию (КТ);
- магнитно-резонансную томографию (МРТ);
- позитронно-эмиссионной томографии (ПЭТ).
Их еще называют методами медицинской визуализации.
Помимо этого, в процесс стадирования опухоли могут включаться определенные анализы крови, которые позволят не только оценить общее состояние здоровья женщины, а также заподозрить поражения раком отдаленных органов.
Чаще всего в своей работе врачи пользуются системой классификации рака молочной железы по TNM. Под этими буквами скрываются: tumor (опухоль), node (лимфатический узел), metastasis (метастаз). Этот способ стадирования позволяет узнать о размере опухоли, распространении злокачественного процесса на близлежащие лимфатические узлы и присутствии метастазов (перешел ли рак на другие части тела).
Ранний, местно-распространенный и вторичный (метастатический) рак молочной железы
Существует классификация рака молочной железы по стадиям: 1, 2, 3 и 4, которые, судя из последовательной нумерации и слова “стадия”, подразумевают этапность протекания заболевания. Вначале возникает начальный или ранний рак (первая стадия), затем, если его не лечить, он пройдет второй, третий и заключительный (терминальный) этап своего развития.
Ранний и местно-распространенный
Упрощенный вариант этой классификации делит рак молочной железы на:
- Ранний. Означает, что опухоль не распространилась за пределы этого органа, нет поражения злокачественными клетками лимфатических узлов подмышечной области. Таким образом, рак локализуется (находится) только в приделах тканей грудной железы.
- Местно-распространенный. Подразумевает, что рак не распространился на другие органы, но он уже:
- больше, чем 5 см в диаметре;
- распространился на кожу или мышцы;
- присутствует в лимфатических узлах подмышечной области.
Вторичный (метастатический)
Или 4-ая стадия рака молочной железы. Это означает, что злокачественные клетки вышли за пределы органа своего первичного возникновения, и их можно обнаружить в других органах, таких как печень, кости, легкие и др.
Стадии рака груди
Что такое классификация TNM
Классификация рака молочной железы по стадиям не отражает “наглядно” распространенность онкологического процесса.
Поэтому онкологи в своей работе чаще пользуются системой TNM, которая представляет собой стандартизированный способ обобщения полученной информации о том, как далеко рак продвинулся.
TNM классификация учитывает размер опухоли (Т), распространение ее на регионарные лимфатические узлы (лимфатические узлы, расположенные в подмышечной области — N), есть ли отдаленные метастазы (М).
Клинические данные, на которых будет обосновываться эта классификация, собираются при проведении физического осмотра, биопсии и медицинской визуализации (УЗИ, маммография, КТ и прочие). При написании диагноза к буквам T, N, M добавляют критерий “с” (clinic).
Если помимо вышеперечисленных тестов в постановке диагноза участвуют данные, полученные после операции, то перед буквами ставится “p” (pathology).
Как можно предположить, диагноз с критерием “p” более точный, так как получен после осмотра патологоанатом удаленной груди и близлежащих лимфатических узлов.
Ниже приводится упрощенное описание стадирования по системе TNM для рака молочной железы.
| Критерий T (опухоль) | Критерий N (лимфатические узлы) | Критерий М (метастазирование) | |||
| TX | размер опухоли не может быть оценен | NX | лимфатические узлы невозможно оценить (например, если они были ранее удалены) | М0 | отсутствуют признаки распространения рака |
| Tis | означает DCIS (протоковая карцинома на месте) | N0 | нет раковых клеток в регионарных лимфатических узлах | M1 | рак распространился на отдаленные органы |
| T1 | опухоль меньше 2 см | N1 | раковые клетки присутствуют в лимфатических узлах подмышечной области, но не распространяются за их границы | ||
| T1 делится на 4 группы: | N2 делится на 2 группы: | ||||
| T1mi | опухоль 0.1 см в поперечнике или меньше | N2a | присутствуют раковые клетки в лимфатических узлах подмышечной области, при этом узлы спаяны друг с другом | cMo(i+) | по данным рентгенологического, ультразвукового исследований и др. методов медицинской визуализации метастазы не обнаружены, но раковые клетки присутствуют в крови, костном мозге или в лимфатических узлах, расположенные далеко от молочной железы (присутствие клеток выявляется с помощью специфических тестов) |
| Т1а | опухоль более 0,1 см, но не больше, чем 0,5 см | N2b | поражены лимфатические узлы, находящиеся за грудиной (внутренние грудные узлы), что выявляется при проведении КТ, ПЕТ. При этом нет признаков рака в лимфатических узлах в подмышечной области | ||
| T1b | опухоль более 0,5 см, но не больше 1 см | ||||
| T1c | опухоль более 1 см, но не больше 2 см | ||||
| Т2 | опухоль более 2 см, но не более, чем 5 см в поперечнике | N3 делится на 3 группы | |||
| T3 | опухоль больше 5 см | N3a | поражение лимфатических узлах, находящихся ниже ключицы | ||
| T4 делится на 4 группы: | N3b | поражены подмышечные и внутренние грудные лимфатические узлы | |||
| T4a | опухоль распространилась на грудную клетку | N3c | поражение надключичных лимфатических узлов | ||
| T4b | опухоль распространилась на кожу | pN1mi | один или несколько лимфатических узлов подмышечной области содержат участки скопления раковых клеток (микрометастазы), которые больше, чем 0,2 мм, но меньше, чем 2 мм | ||
| T4c | опухоль распространилась как на кожу, так и на грудную клетку | ||||
| T4d | воспалительный рак (напоминает мастит – кожа красная, отёчная и болезненные на ощупь) |
Расшифровать записи врача
После того, как произведена биопсия молочной железы и получено заключение из патоморфологической лаборатории, подтверждающее злокачественность заболевания, лечащий врач назначает обследование, чтобы выяснить, каким критериям T, N, M соответствует раковый процесс. Это повлияет на выбор варианта лечения. Один из вопросов, который интересует женщину в период обследования, как далеко распространился рак за пределы опухоли?На это вопрос даёт ответ классификация по системе TNM.
Лечащий врач соединяет полученные результаты TNM вместе и вносит это в диагноз, чтобы получить ясную картину ракового процесса. Так, например, можно встретить запись Т2N0М0, что означает:
- опухоль от 2,1 до 5 см в диаметре;
- отсутствуют данные, подтверждающие поражение лимфатических узлов;
- нет признаков распространения рака на отдаленные органы (отсутствуют метастазы).
Рекомендуем прочесть статью о трижды негативном раке молочной железы. Что означает понятие «трижды негативный рак», как диагностика формы рака влияет на выбор лечения, каков прогноз при трижды негативном раке груди, и какие методы лечения выбирают маммологи при этом диагнозе вы сможете подробнее узнать в этой статье.
Стадии и прогноз
Существует набор инструментов, доступных врачам, которые помогают им решить, какой вариант лечения рака молочной железы будет наиболее эффективным в каждом конкретном случае.
С помощью этих инструментов, включая и стадию, собранная информация о раке вводится врачами в специальные формулы или компьютерные программы, которые позволяют получить некоторое представление о том, как долго женщина с раком груди может прожить.
Но даже при постановке такого страшного диагноза не надо впадать в отчаяние! Шансы на излечение довольно высоки. Главное — верить, не опускать руки и соблюдать рекомендации врача. Только своевременно полученное лечение способно остановить рак.