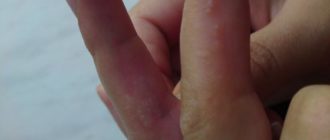
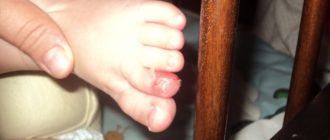
Как выглядит химический ожог кожи и методы лечения

Человеческая кожа чувствительна к агрессивным агентам внешней среды. К ним можно отнести тепловые, химические, аллергические, механические и прочие факторы. Различные вещества способны вызывать химический ожог кожи.
Они выделены в отдельную группу. Даже в мизерном количестве химикаты могут пропитать насквозь все слои кожи и добраться до стволовых клеток, уничтожая их.
Тогда заживлении будет проходить долго и стоит приложить максимум усилий для полного выздоровления.
Сущность проблемы
Химический ожог кожи — это повреждение кожного покрова химикатами, т. е. агрессивно действующими веществами. Получить такое поражение достаточно просто даже в быту. Последствия зависят от места попадания реагента, площади поражения, степени ожога.
Важно. Опасны те ожоги, которые поражают глаза, лицо, голову, слизистые, суставы.
Чаще ожоги получают мужчины по роду своей работы и дети, склонные все трогать, рассматривать и пробовать на вкус. Товары бытовой химии для них привлекательны яркостью своих флаконов и этикеток. Лечением ожогов занимается наука комбустиология.
Основные реагенты ожогов
Все они объединены в 4 большие группы.
- Кислоты (уксусная, салициловая, лимонная, борная, соляная и др.). Ожог кислотой глубоким не бывает, но может поражать обширные зоны. Воздействие кислоты на кожу сразу приводит к образованию соединений с белковыми структурами в эпидермисе. Они имеют вид плотных корочек (струп), которые не дают кислоте проходить дальше вглубь.
- Щелочь (содовый раствор, едкий калий и натрий, гашеная и негашеная известь, нашатырный спирт и др.). Ожог щелочью более опасен своим проникновением в глубокие слои эпидермиса, он вызывает отмирание эпителия и дермы. Струпов здесь не будет, но такие ожоги очень сложно и долго лечить.
- Металлы, соли металлов. Поражение сочетается с общим отравлением организма. Реагенты попадают в кровь, нарушая функционирование внутренних органов.
- Газы, пары от щелочи и кислот — дают ожоги неглубокие, но обширные. Могут поражать слизистые при вдыхании паров.
Химические ожоги можно получить и после пилинга кожи фруктовыми кислотами, лучевой терапии, кварцевой лампы, лазера. От этиологического фактора будут зависеть симптомы химического ожога, объем лечения, и восстановительный период.
Степени ожогов и их симптомы
Всего выделяют четыре степени:
- Самая легкая степень, которая не особо беспокоит пациента и не требует долгого лечения. Наблюдается покраснение кожного покрова, боль, повышение температуры (37,3), небольшая отечность, зуд и жжение, на 2−3 день шелушение кожи. Поражённую поверхность нужно обработать антисептиком, снять воспаление и не допускать инфицирования.
- Симптомы также для здоровья неопасны если площадь менее 10%. Проявления схожи с первой, но отличие в появлении пузырей. Они могут быть разных размеров, что зависит от площади поражения и количества попавшего вещества. Лечение 2 степени амбулаторное. Повязки могут накладываться и в домашних условиях. Любые самостоятельные манипуляции с пузырями запрещены! При инфицировании пузырей их вскрытие производит врач в стерильных условиях. В подобных случаях назначается антибактериальное лечение.
- Здесь уже поражение кожи достигает подкожно-жировой клетчатки, нервные окончания расплавляются и возникает некроз тканей с нарушениями кожной чувствительности. Боли сильные, возможен болевой шок.
- Это фактическое обугливание места поражения. Разрушаются глубокие структуры — мышцы, сухожилия, кости, внутренние органы. Происходит некроз тканей и отравление токсинами, в патологический процесс вовлекаются почки и печень. Иммунная защита у таких больных парализована полностью, поэтому часто происходит инфицирование раны. Омертвевшие ткани не восстанавливаются.
Важно! Госпитализация при 3−4 степени обязательна и незамедлительна. Угроза для жизни!
Кислотные ожоги
При кислотных ожогах есть струп. Он не дает образовываться пузырям. Раны средней глубины, покрытые плотной коркой с четкими границами коричневого цвета. Место ожога отечное, болезненное, неглубокое.
Сильный ожог вызывает азотная кислота со струпом желтого цвета. Соляная кислота провоцирует некрозы, струп желто-серого цвета. При поражении плавиковой (фтороводородной) кислотой первые 4−6 часов симптомов нет. Затем, вследствие проникновения ионов фтора глубоко в дерму приходит чувство нестерпимой боли. Ткани под пузырями трансформируются в «вареные».
Ожоги щелочные
При таких поражениях образуется влажная рана с белесоватым налетом на дне. Поражение эпидермиса возникает за счет гидроксильных радикалов. Происходит разрушение коллагена и набухание дермы. Образуются глубокие очаги влажного некроза.
Соли тяжелых металлов при попадании на кожу вызывают жжение и покраснение, а далее токсический дерматит. Часто при этом происходит инфицирование.
Ожог бензином и повреждение кожных покровов при контакте с ним возникают нечасто. Но горючие жидкости (бензин, керосин, солярка) вызывают тяжелые последствия.
Важно! При попадании бензина на кожные покровы и слизистые оболочки его необходимо удалить салфеткой, затем тщательно промыть загрязненные участки кожи прохладной водой с мылом, иначе возможно возникновения воспалений и язв.
Ожог хлоркой возникает только при повышенной чувствительности рук. Однократное попадание обычно не вызовет никаких последствий. При раздражении следует обработать поверхность водой и не тереть — до и после, иначе ожог будет глубоким и останутся рубцы. После промывания накладывают повязку с мазью Левомеколь.
Ожог моющим средством зависит от его класса — щелочной или кислотный. Важно внимательно изучить перед применением инструкцию и состав. Все средства содержат поверхностно-активные вещества (ПАВ), поэтому могут быть ожоги. Коварство моющих средств в их всасывании в кожу.
Если нарушены правила работы с моющими средствами, содержащими в составе кислоты, при попадании в дыхательные пути они вызовут не только химический ожог, но и ларингоспазм, который может привести к отеку легких. При поражении нервной системы возникают судороги и психозы.
Лечение дома
Если произошел химический ожог кожи, лечение в домашних условиях проводится только при легких степенях повреждения. Помогут примочки из настоя ромашки, отвар календулы, листья капусты, кашицы из лопуха или подорожника, охлаждённого зелёного чая, тыквенный сок. Можно перевязывать больные места с Пантенолом и Бипантеном.
Первая помощь
Химические ожоги кожи требуют безотлагательных действий. Вызов неотложной помощи требуется при поражениях 3, 4 степени, повреждениях 2 степени размером больше ладони, ожогах 1 степени при поражении более 10% тела. Скорая нужна при ожогах лица, шеи, конечностей и промежности.
Что делать при химическом ожоге далее?
Во-первых, устранить поражающий фактор.
Принять обезболивающие.(Кеторол, Анальгин, Кетанов).
Промыть проточной водой. Вода должна стекать с раны.
Запрещено промывать при ожогах солями алюминия и известью.
Под водой можно держать конечность не меньше 15−20 минут, ни в коем случае не тереть. Одежда после промывания в пораженной зоне разрезается, никакие манипуляции с ожогами 3 и 4 степени до приезда скорой недопустимы.
Важно. Смазывание ожога маслами и вытирание полотенцем запрещены.
Критерием полного удаления активного вещества является исчезновение неприятного запаха. Если вещество на коже в виде порошка, промывание водой делать нельзя, потому что моментально образуется более агрессивная жидкость. Порошок удаляют сухой салфеткой, остатки устраняют водой.
После промывания накладывается стерильная сухая повязка для предотвращения загрязнений. Использование лекарственных мазей до осмотра врача запрещено.
При обширных глубоких ожогах горюче-смазочными материалами можно завернуть пострадавшего в чистую проглаженную простыню и укутать одеялом, так как у больных резко нарушается терморегуляция!
Одновременно давать обильное теплое питье, так как происходит обезвоживание организма. Такие пострадавшие срочно транспортируются в ожоговый центр.
Важно! Последствия химического ожога становятся видны только через неделю, поскольку все это время химические реакции на коже продолжаются.
Что делать нельзя
При ожоге запрещено:
- Делать перевязку без промывания пораженной области.
- Протирать влажными салфетками и ватой.
- Применять перекись, йод, зеленку.
- Пытаться самому нейтрализовать ожог кислотой — щелочью и, наоборот, щелочь — слабокислыми растворами. Вы не сможете точно рассчитать пропорции.
Основные принципы лечения
Если произошел химический ожог кожи, лечение заключается в следующем:
- Основной целью становится сначала подавление бактерий — гнойно-некротический этап.
- Очистка раны отмерших тканей и гнойного экссудата — этап грануляции.
- Ускорение заживления и восстановления кожи — эпителизация.
При поражении кожи 1, 2 и 3 степени лечение химического ожога проводится медикаментозно, на поздних этапах дополняется физиотерапией. Тяжелые степени лечат хирургическим методом.
Медикаментозная терапия
Как и чем лечить химический ожог? Терапия может быть открытой и закрытой.
При закрытой на раны накладывают повязки с лекарствами в зависимости от степени поражения:
- Наложение мази 1 раз в день в течении 7−15 дней. (Левомеколь, Диоксизоль, Сильвацин)
- Обработка кожи вокруг струпа фурацилином, хлоргексидином водным, стерильная повязка. Повязки с мазями и антисептиками для ускоренного отторжения ожоговой корочки.
- Все манипуляции делать под контролем лечащего хирурга.
Закрытый способ не дает ране инфицироваться, но перевязки всегда болезненны.
Чем лечить химический ожог кожи при 3−4 степенях? Поможет противошоковая и инфузионная терапия. Она позволяет восполнить потерю жидкости и белка в организме. Вводятся коллоидные и кристаллоидные жидкости.
Местное лечение
Местная обработка ускоряет регенерацию пораженных тканей и предупреждает инфицирование.
Первое время используют:
- Левомеколь;
- Офлокаин;
- Левосин;
- антисептики — Хлоргексидин, Фурацилин, Мирамистин;
- аэрозоли — Пантенол;
- ферментные препараты — Химотрипсин, Стрептокиназа. Только по назначению врача.
Раны очищаются от омертвевших тканей и выздоровление ускоряется. На поздних этапах добавляют: Аргосульфан, Бепантен.
Из физиопроцедур для ускорения заживления в период эпителизации используются:
- облучение инфракрасными лучами;
- ультразвук;
- УФО;
- магнитотерапия.
Операция
Операция обычно выполняется через определенный срок после получения ожога.
- Некротомия — удаление струпа, позволяет восстановить кровоснабжение. Может выполняться, как экстренная мера, для предотвращения омертвенния тканей.
- Некрэктомия — очистка пораженной области от некротизированных участков. Позволяет предотвратить гнойные процессы и ускорить восстановление.
- Трансплантация — пересадка кожи. Показана при значительных поражениях. Чаще выполняется аутопластика — кожа с одного участка пересаживается на место поражения.
- Ампутация — показана в крайних случаях.
Каковы прогнозы
Большинство ожоговых травм 1 и 2 степени заживают без рубцов в течение месяца. Ожоги 3−4 степени утолщают кожу, дают рубцы и лечатся достаточно долго.
Чтобы предотвратить возможность получения ожога, нельзя хранить химикаты вблизи от продуктов, их нужно прятать в труднодоступные для детей места, работать в перчатках. После использования химических веществ помещение следует проветривать.
На видео ниже, можно узнать почему появляются химические ожоги, какова первая помощь, и что делать далее.
Аллергия на бытовую химию: основные симптомы, причины и лечение
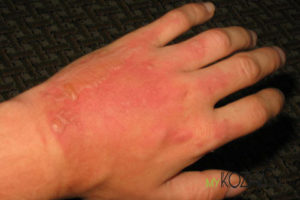
Бытовая химия вредит нашему организму больше, чем бактерии, от которых мы пытаемся с ее помощью избавиться. Следы чистящих средств окружают нас везде и провоцируют аллергию, которая проявляется на коже в виде дерматита.
Аллергия на бытовую химию
Что такое химический дерматит?
Что может спровоцировать химический дерматит? Причины
Пути воздействия средств бытовой химии на организм
Как проявляется аллергия на бытовую химию? Симптомы
Как лечится аллергия на химию
Как определить аллерген, вызвавший болезнь?
Профилактика
Что такое химический дерматит?
Химический дерматит является аллергической реакцией кожи на взаимодействие с химическими веществами. Это может быть бытовая химия, косметика, лекарственные препараты для внешнего применения.
Аллергическая реакция может проявиться спустя дни и даже недели после начала постоянного контакта с аллергеном. Химический дерматит способен проявляться не только в месте контакта кожи с аллергеном, но и на других частях тела. Он сопровождается отеком, покраснением, зудом и сыпью.
Симптомы химического дерматита
При постоянном контакте с возбудителем реакция возникает постепенно. Сначала страдают слизистые. Краснеют и слезятся глаза, появляется насморк, чихание.
Эти симптомы легко перепутать с ОРЗ или ринитом. Поэтому люди часто принимают противопростудные препараты и продолжают пользоваться опасными химическими средствами.
Через некоторое время появляются остальные симптомы аллергии: воспаление кожи, сыпь, зуд, трещины.
Что может спровоцировать химический дерматит? Причины
- Главной причиной возникновения химического дерматита является контакт с аллергеном химического происхождения (ткань, косметика, бытовая химия, лекарственные мази, кремы).
- Ослабление иммунитета, связанное со сменой сезона или болезнями, также провоцирует дерматит. Оно снижает способности организма противостоять действию токсичных бытовых средств.
- Проблемы с желудочно-кишечным трактом (в частности, дисбактериоз кишечника) влияют на восприимчивость человека к химическим и пищевым аллергенам.
- Слишком ранний переход с грудного на обычное кормление делает ребенка более чувствительным к разного рода аллергиям.
- Злоупотребление аллергенными продуктами (цитрусовые, молоко, орехи) тоже провоцирует химический дерматит.
Врачи рекомендуют при первых симптомах химического дерматита устранить источник аллергии. Заменить средства по уходу за домом и за кожей на более натуральные и гипоаллергенные. Откажитесь от потенциально опасных продуктов питания.
Причины аллергии на бытовую химию
Пути воздействия средств бытовой химии на организм
Почти все средства, с помощью которых мы поддерживаем дом в чистоте, способны вызвать аллергическую реакцию. Множество компонентов в их составе являются потенциальными раздражителями. Например, фосфаты, хлор, аммиак, формальдегиды и прочее. Отдушки, ароматизаторы и красители тоже часто вызывают воспаление кожи.
Средства бытовой химии действуют двумя путями: через органы дыхания и через кожу.
Когда вы засыпаете порошок в стиральную машинку, его мелкие частицы поднимаются в воздух и попадают к вам в легкие. То же касается ручной стирки в горячей воде. Высокая температура создает эффект ингаляции, из-за чего химикаты попадают не только на незащищенную кожу, но и в дыхательные пути. Частицы пропана и синтетических отдушек мы вдыхаем вместе с освежителем воздуха.
После обработки мебели, ванной, пола, посуды чистящими средствами остается невидимая человеческому глазу микропленка. Она испаряется, наполняя воздух в помещении аллергенами. Даже пользуясь перчатками и другими средствами защиты кожи вам не удастся избежать контакта с аллергеном.
Как проявляется аллергия на бытовую химию? Симптомы
Первые симптомы химического дерматита часто проявляются как обычная аллергическая реакция. Покраснением белков глаз, чиханием, заложенностью носа. Потом болезнь проявляется на коже в виде покраснения и воспаления. Сыпь, зуд, шелушение свидетельствуют о том, что болезнь уже прогрессирует. Химикаты пересушивают кожу, отчего появляется шелушение и трещины.
Если болезнь запустить и не реагировать, на коже могут появиться гнойные язвы и рубцы.
Как лечится аллергия на химию
Химический дерматит является кожным проявлением аллергии. Полностью исключить из быта химическую составляющую, вызвавшую аллергию, почти невозможно. Поэтому аллергия может повториться.
Симптомы аллергии на бытовую химию
Лечение химического дерматита должно быть комплексным — включать антигистаминные препараты и средства против дерматита. В качестве местных средств для заживления кожи врачи назначают мази или кремы против дерматита. Можно также использовать примочки и влажные повязки с борно-свинцовой водой, цинковую болтушку.
В случае химического ожога, который тоже относится к химическому дерматиту, лечат сначала от воспаления кожи. Когда ожог свежий, кожу нужно промыть водой комнатной температуры и наложить влажную повязку или примочку. При ожоге кислотой накладывают содовую кашицу. После фосфорного ожога нельзя пользоваться мазями и кремами.
Как определить аллерген, вызвавший болезнь?
Установить причину химического дерматита может только доктор. Если у вас есть предположения насчет возбудителя болезни, поделитесь ими с врачом. Но не спешите сами назначать себе лекарства. Возбудитель дерматита определяется с помощью кожных проб и анализов. Выбор лечения зависит от типа аллергена.
тактика лечения — ограничение контакта с аллергеном. Способа, который бы полностью избавил от склонности к аллергическим реакциям нет. Хроническую форму аллергии обнаруживают у 80% пациентов с аллергией. Эти люди очень уязвимы для разных раздражителей и аллергенов. Поэтому для предупреждения новой аллергической реакции нужно заменить средства бытовой химии на более щадящие.
Профилактика
Людям с предрасположенностью к аллергии стоит заменить косметические или средства для дома с агрессивным химическим составом на гипоаллергенные.
Полностью исключить контакт с аллергеном вряд ли удастся, поэтому доктора советуют держать на подхвате проверенные противоаллергические средства и мази. К слову, химический дерматит также считается профессиональным заболеванием врачей. В их случае аллергеном чаще всего выступают антибиотики.
Защищайте кожу от контакта с опасными химическими средствами с помощью хозяйственных перчаток на тканевой основе. Меняйте их как можно чаще. Пользуйтесь перчатками даже если у вас нет склонности к химическому дерматиту. Токсичные вещества способны нанести механические повреждения даже самой здоровой коже.
Посуду мойте щеткой на длинной ручке, а руки — жидким гипоаллергенным мылом. Пользуйтесь увлажняющим кремом, чтобы предупредить шелушение.
ОСТАВЬТЕ ОТЗЫВ
Ваш электронный адрес не будет опубликован. Необходимые поля отмечены *
Дерматиты. Аллергический дерматит. Атопичексий дерматит и др
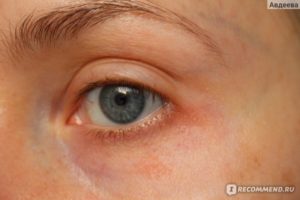
Это воспалительные реакции кожи в ответ на воздействие раздражителей внешней среды.
Различают: Контактные дерматиты и Токсидермии.
Контактные дерматиты возникают под влиянием непосредственного воздействия внешних факторов на кожу, при токсидермиях последние первоначально проникают во внутреннюю среду организма.
ПРОСТОЙ ДЕРМАТИТ (искусственный).
Этиология. Раздражители, обусловливающие дерматиты, имеют физическую, химическую или биологическую природу.
Так называемые Облигатные раздражители вызывают: Простой(искусственный, артефициальный) дерматит.
К облигатным раздражителям относятся трение, давление, лучевые и температурные воздействия, кислоты и щелочи, некоторые растения (крапива, ясенец, едкий лютик, молочай и др.).
Факультативные раздражители вызывают воспаление кожи лишь у лиц, имеющих к ним повышенную чувствительность, возникает: Аллергический (сенсибилизационный) дерматит.
Количество факультативных раздражителей (сенсибилизаторов) огромно и непрерывно увеличивается.
Наибольшее практическое значение из них имеют соли хрома, никеля, кобальта, формалин, скипидар, полимеры, медикаменты, стиральные порошки, косметические средства, предметы парфюмерии, инсектициды, некоторые растения (алоэ, табак, подснежник, герань, чеснок и др.).
Патогенез.
МеханизмПростого дерматита сводится к непосредственному повреждению тканей кожи.
Поэтому клинические проявления простого дерматита и его течение определяются силой (концентрацией), длительностью воздействия и природой раздражителя, причем поражение кожи возникает немедленно или вскоре после первого же контакта с раздражителем, а площадь поражения строго соответствует площади этого контакта.
В основе Аллергического дерматита
лежит моновалентная сенсибилизация кожи.
Сенсибилизаторы, вызывающие аллергические дерматиты, являются обычно гаптенами. Соединяясь с белками кожи, они образуют конъюгаты, обладающие свойствами полных аллергенов, под влиянием которых стимулируются лимфоциты, что и обусловливает развитие сенсибилизационного дерматита как аллергической реакции замедленного типа.
Огромную роль в механизме сенсибилизации играют индивидуальные особенности организма: состояние нервной системы (включая вегетативную), генетическая предрасположенность; перенесенные и сопутствующие заболевания (в том числе микозы стоп), состояние водно-липидной мантии кожи, а также функции сальных и потовых желез.
Моновалентная сенсибилизация определяет особенности клиники и течения аллергического дерматита: четкую специфичность (дерматит развивается под влиянием строго определенного раздражителя); наличие скрытого (сенсибилизационного) периода между первым контактом с раздражителем и возникновением дерматита (от 5 дней до 4 нед), необычную интенсивную воспалительную реакцию кожи, неадекватную концентрации раздражителя и времени его воздействия; обширность поражения, далеко выходящего за пределы площади воздействия раздражителя.
Клиническая картина.
Простой дерматитпротекает остро или хронически.
Острые дерматиты сопровождаются зудом, жжением или болью, что зависит от степени поражения.
Хронические дерматиты, причиной которых служит длительное воздействие слабых раздражителей, характеризуются застойной гиперемией, инфильтрацией, лихенификацией, трещинами, усиленным ороговением, иногда атрофией кожи.
Различают 3 стадии Острого Дерматита:
- Эритематозную (гиперемия и отечность различной степени выраженности),
- Везикулезную или буллезную (на эритематозно-отечном фоне формируются пузырьки и пузыри, подсыхающие в корки или вскрывающиеся с образованием мокнущих эрозий),
- Некротическую (распад тканей с образованием изъязвлений и последующим рубцеванием).
РАЗНОВИДНОСТИ ОСТРОГО ДЕРМАТИТА.
- Потертость.Одной из наиболее частых разновидностей острого дерматита является потертость,возникающая обычно на ладонях, особенно у лиц, не имеющих навыка к физическому труду, и стопах при ходьбе в неудобной обуви. Клинически характеризуется резко очерченной отечной гиперемией, на фоне которой при продолжающемся воздействии раздражающего фактора возникают крупные пузыри — «водяные мозоли»; возможно присоединение пиококковой инфекции.
- Омозолелость — хроническая форма механического дерматита — развивается вследствие длительного и систематического давления и трения на кистях при выполнении ручных операций (профессиональная примета), а на стопах — при ношении тесной обуви. Потертость может возникать также в складках при трении соприкасающихся поверхностей, особенно у тучных лиц.
- Солнечные дерматиты, клинически протекающие по эритематозному или везикулобуллезному типу, отличаются наличием небольшого (до нескольких часов) скрытого периода, обширностью поражения и исходом в пигментацию (загар); возможны общие явления. Подобные изменения могут дать также источники искусственного ультрафиолетового излучения. В результате длительной инсоляции, которой подвергаются лица, вынужденные по условиям своей профессии длительное время находиться на открытом воздухе (геологи, пастухи, рыбаки), развивается хронический дерматит.
- Лучевые дерматиты протекают однотипно независимо от вида ионизирующего излучения. Острый лучевой дерматит, возникающий от однократного облучения, реже при лучевом лечении (радиоэпидермит), может быть зритематозным, везикулобуллезным или некротическим, что зависит от дозы излучения. Латентный период имеет прогностическое значение: чем он короче, тем тяжелее протекает дерматит. Язвы отличаются торпидным течением (многие месяцы, даже годы) и мучительной болью. Отмечаются общие явления с изменениями состава крови. Хронический лучевой дерматит развивается как результат длительного воздействия ионизирующей радиации в небольших, но превышающих предельно допустимые дозах: сухая, атрофичная кожа покрывается чещуйками, телеангиэктазиями, депигментированными и гиперпигментированными пятнами, гиперкератозами, трофическими язвами, склонными к малигнизации.
- Острый дерматит, вызываемый Кислотами и щелочами, протекает по типу химического ожога:эритематозного, везикулобуллезного или некротического. Слабые их растворы при длительном воздействии вызывают хронический дерматит в виде инфильтрации и лихенификации различной степени выраженности.Диагноз простого дерматита основывается на четкой связи с воздействием раздражителя, быстром возникновении после контакта с ним, резких границах поражения, быстрой инволюции после устранения раздражителя.
- Клиническая картина Аллергического дерматита характеризуется яркой эритемой с резко выраженным отеком. На этом фоне могут появляться многочисленные пузырьки и пузыри, дающие при вскрытии мокнущие эрозии. При стихании воспаления образуются корки и чешуйки, по отпадении которых некоторое время сохраняются синюшно-розовые пятна. Для подтверждения диагноза используют аллергические пробы.
ЛЕЧЕНИЕ ПРОСТОГО ДЕРМАТИТА.
- Устранение раздражителя.
- При эритематозной стадии — индифферентные присыпки и водно-взбалтываемые взвеси.
- Пузыри, особенно при потертостях, следует вскрыть и обработать анилиновыми красками.
- В везикуло-буллезной стадии —холодные примочки.
- При всех формах и стадиях, за исключением язвенных, показаны кортикостероидные мази, при пиококковых осложнениях — с дезинфицирующими компонентами.
- При химических ожогах первая помощь заключается в немедленном обильном и продолжительном смывании водой.
Лечение язвенно-некротических поражений проводят в условиях стационара.
Профилактика.
Соблюдение техники безопасности на производстве и в быту; своевременная санация фокальной инфекции и микозов стоп; применение антибиотиков и других сенсибилизирующих медикаментов строго по показаниям с учетом их переносимости в прошлом.
Прогноз обычно благоприятный, за исключением некротического дерматита химической и особенно лучевой этиологии.
АТОПИЧЕСКИЙ ДЕРМАТИТ (диффузный нейродермит).
Это заболевание кожи, характеризующееся зудом, лихеноидными папулами, лихенификациями и хроническим рецидивирующим течением.
Имеет четкую сезонную зависимость: зимой — обострения и рецидивы, летом — частичные или полные ремиссии. Характерен белый дермографизм.
Провоцирующую роль играют пищевые продукты (цитрусовые, сладости, копчености, острые блюда, спиртные напитки), медикаменты (антибиотики, витамины, сульфаниламиды, производные пиразолона), прививки и другие факторы.
Этиология неизвестна.
В основе патогенеза лежит измененная реактивность организма, обусловленная иммунными и неиммунными механизмами. Нередки сочетания с аллергическим ринитом, астмой, поллинозом или указания на наличие их в семейном анамнезе.
Симптомы, течение.
Заболевание впервые может проявиться в одной из трех возрастных фаз — младенческой, детской и взрослой, приобретая, как правило, упорное течение.
Клиническая картина определяется возрастом больного независимо от момента начала заболевания. Фазы характеризуются постепенной сменой локализации клинических проявлений, ослаблением острого воспаления и формированием с последующим превалированием лихеноидных папул и очагов лихенификации. Во всех фазах беспокоит сильный, подчас мучительный зуд.
Младенческая фаза охватывает период с 7-8-й недели жизни ребенка до 1,5-2 лет. Заболевание носит в этот период острый, экземоподобный характер с преимущественным поражением кожи лица (щеки, лоб), хотя может распространиться и на другие участки кожи.
В детской фазе (до пубертатного возраста) начинают преобладать лихеноидные папулы и очаги лихенификации, локализующиеся в основном на боковых поверхностях шеи, верхней части груди, локтевых и подколенных сгибах и кистях.
Взрослая фаза начинается с пубертатного возраста и по клинической симптоматике приближается к высыпаниям в позднем детстве (лихеноидные папулы, очаги лихенификации). В зависимости от степени вовлечения кожного покрова различают ограниченные, распространенные и универсальные (эритродермия) формы.
ЛЕЧЕНИЕ АТОПИЧЕСКОГО ДЕРМАТИТА.
- Устранение провоцирующих факторов,
- Гипоаллергенная диета, регулирование стула,
- Антигистаминные, седативные и иммунокорригирующие препараты,
- Рефлексотерапия, ультрафиолетовое облучение, селективная фототерапия, фотохимиотерапия,
- Местные средства (примочки, кортикостероидные мази, горячие припарки, парафиновые аппликации).
- При тяжелых обострениях показана госпитализация с использованием инфузионной терапии (гемодез, рео-полиглюкин), гемосорбции, плазмафереза.
- Наиболее эффективна по стойкости результатов длительная климатотерапия (пребывание в течение 2-3 лет в теплой климатической зоне, например в Крыму).
Профилактика предусматривает рациональное ведение беременности и родов, диету кормящей матери и новорожденного, коррекцию сопутствующей патологии, длительный прием задитена. Особое внимание уделяется психотерапии, социально-бытовой адаптации, профессиональной ориентации, рациональному питанию и другим факторам.
Дерматит: причины, симптомы, диагностика и методы лечения на сайте «Альфа-Центр Здоровья»
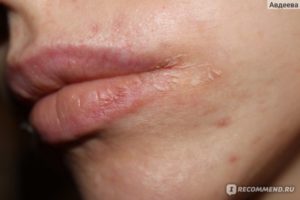
Контактным называется любой дерматит, вызванный непосредственным взаимодействием каких-либо веществ с кожей. Контактный дерматит бывает простым и аллергическим. И тот, и другой может быть острым, подострым и хроническим.
Простой контактный дерматит
Простой контактный дерматит встречается чаще аллергического. Причиной его возникновения служит токсическое действие раздражающих веществ, ведущее к разрушению эпидермиса (внешнего слоя кожи) и воспалению кожи. С большинством раздражающих веществ человек сталкивается повседневно — в быту или на работе.
Одни из них — слабые раздражители, вызывающие дерматит только при условии регулярных контактов с кожей (моющие средства, очистители, растворители). Другие — едкие вещества, способные вызвать дерматит после однократного контакта (хлорная известь, сильные кислоты, щелочи).
От простого контактного дерматита не застрахован ни один человек.
Жалобы
Слабые раздражители вызывают эритему (покраснение кожи), образование трещин, сухость кожи. Зуд обычно слабый или умеренный. Чаще всего от простого контактного дерматита страдают кисти, а также лицо, особенно веки. В тяжелых случаях наблюдаются отек, мокнутие, боль. Едкие вещества через несколько часов после попадания на кожу вызывают болезненные пузыри.
Лечение
Задачи лечения врачом дерматовенерологом включают восстановление эпидермиса и его дальнейшую защиту от раздражающего вещества.
При хроническом простом контактном дерматите нередко бывает достаточно свести к минимуму контакты с мылом и водой, применять смягчающие средства (кремы или мази) и при поражении кистей использовать перчатки. На острой стадии заболевания иногда приходится наносить мази глюкокортикоидов под повязки.
Глюкокортикоиды для приема внутрь помогают подавить острое воспаление, но в лечении хронического простого контактного дерматита их не используют. Бессмысленно назначать эти препараты, если не устранены контакты с раздражающим веществом.
Аллергический контактный дерматит
Аллергический контактный дерматит представляет собой аллергическую реакцию на какое-либо вещество. Эта реакция может развиться как после однократного контакта с аллергеном (например, с некоторыми растениями), так и в результате его многолетнего регулярного воздействия (например, никеля или парфюмерных изделий).
Дерматит — причины, симптомы и лечение дерматита
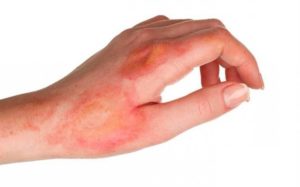
Дерматит – воспалительное заболевание кожных покровов, которое возникает из-за воздействия на нее различных внутренних или внешних неблагоприятных факторов физического, химического или биологического происхождения. Такими факторами чаще всего являются ожоги, стресс, аллергия и болезнетворные микроорганизмы.
Признаком дерматита в основном являются – сильный кожный зуд, покраснение, сыпь, водянистые пузырьки, образование корок.
В зависимости от этиологии заболевания, а также принятых правильных мер по предотвращению развития данной болезни, зависит урон, нанесенный здоровью – от легкой реакции в виде сыпи, которая незамедлительно прекращается после прекращения контакта с возбудителем, до серьезных осложнений, которые лечатся не один день, и могут привести к нарушению гомеостаза организма в целом.
Дерматит входит в группу кожных заболеваний, под названием – дерматоз.
Причины дерматита
Среди причин дерматитов различают:
Физический фактор
Болезнь развивается на фоне:
— высокой или низкой температуры (обморожения) окружающей среды;
— воздействия на организм ультрафиолетовых лучей (солнечные ожоги);— поражения кожи электрическим током;— контакта кожи с животными, растениями;
— укусов некоторых насекомых — комаров, ос, пчел, клещей и др.;
— поражения организма радиацией.
Химический фактор
Реакция кожных покровов на контакт с:
— бытовой химией — порошки, чистящие и моющие средства и др.;— косметическими средствами — лаки, краски, тушь, помады, туалетная вода и др.;— сильными кислотами, щелочами;— строительными материалами – краска, клей, некачественная клееная древесина, искусственные ткани и др.;
— лекарственными препаратами, от которых у организма возникает аллергическая реакция.
Биологический фактор
— наследственная предрасположенность;— ослабленная иммунная система;— возникает после других болезней (особенно хронических форм);— проникающие в организм болезнетворные микроорганизмы;
— стресс, эмоциональная неуравновешенность, депрессия;
— неблагоприятные социально-бытовые условия проживания.
Симптомы дерматита
Основными клиническими признаками дерматита являются:
— зуд;— воспалительное покраснение (эритема).
При хроническом течении болезни этот признак не обязателен;— чувство жара и повышенной температуры в месте поражения;— отёчность;— высыпания, характер и локализация которых зависит от вида дерматита;— пузыри, волдыри, которые при острой форме характеризуются обильными выделениями;— жжение;— огрубение участков кожи, после коркования экссудата (пузырей с выделениями);
— шелушение кожи;
Усиление симптоматики часто зависит от общего состояния здоровья организма, формы заболевания (острая или хроническая), контакта с возбудителем болезни, а также, в некоторых случаях, сезонности.
Осложнения дерматита
После дерматита у человека могут наблюдаться следующие проявления:
— пигментация кожи;— рубцы;— дисхромия;— атрофия;
— вторичные инфекции.
Формы дерматита
Острая форма (Микровезикульная или макровезикульная). Проявляется в виде острой аллергической реакции, сразу же после контакта с возбудителем болезни. Часто прекращается после прекращения с данным раздражающим фактором. Характеризуется появлением папул и везикулов.
Подострая форма. Характеризуется образованием на месте папул и везикулов корок и чешуек.
Хроническая форма (Аконтотическая). Может проявляться на протяжении всего времени, пока болезнь не будет вылечена до конца. Симптомы то усиливаются, то прекращаются.
Стадии дерматита
Острая форма включает в себя 3 стадии развития дерматита:
1. Эритематозная стадия. К воспаленному участку кожи усиливается приток крови. Место краснеет, возникает отёк.
2. Везикулезная или пузырьковая стадия. На месте покраснения и отёка, образуются пузырьки (везикулы), которые со временем вскрываются, выделяют жидкость, затем подсыхают, а на их месте образуются корки. Корочки также могут мокнуть. Эта стадия также называется – мокнущий дерматит.
3. Некротическая стадия. На месте коркования отмирают ткани. Кожа на воспаленном участке огрубевает, появляются шрамы.
Основные виды дерматита:
Аллергический дерматит. Возникает в последствии контакта с аллергеном. Как правило, проявление реакции заметно не сразу, а лишь после некоторого периода времени. При этом, в начале формируется негативное отношение организма к аллергену, когда он частично проникает в лимфу, а при вторичном контакте с ним, собственно и проявляется аллергический дерматит.
Основными симптомами являются – сильное покраснение кожи, отёк, пузыри. Локализация часто выходит за пределы контакта участка кожи с аллергеном. Можете передаваться наследственным путем.
Атопический дерматит (устар. Диффузный нейродермит) – хроническая форма аллергического дерматита. Характеризуется сложностью лечения, часто остается на всю жизнь, причем то обостряется, особенно в зимний период, что ослабляется — в летний период. Развивается в основном в детстве.
Синонимы атопического дерматита – нейродермит, экзема (у взрослых), диатез (у детей).
Клиническими признаками являются папулы, везикулы, образование корок, образование чешуек, сильный зуд, гиперчувствительность к некоторым раздражителям.
Возбудителями могут быть не только внешние аллергены – пыльца растений, пыль, пары различных химических соединений, но и поступающие с пищей – болезнетворные микроорганизмы, а также некоторые вещества в продуктах питания, на которые организм пациента бурно реагирует.