Остеохондропатия бугристости большеберцовой кости
Большинство заболеваний опорно-двигательной системы, связанных с изменением структуры и плотности костей, поражают людей среднего, старшего возраста. Такое заболевание, как остеохондропатия, является исключением из данного правила.
Эта болезнь также известна как асептические некроз, апофизит большеберцовой кости. Проявляется в период активного роста, встречается преимущественно у подростков в возрасте 12-18 лет спортивного телосложения. Большинство заболевших – мальчики.
Более высокий процент заболевания среди парней связан с большими, в сравнении с испытываемыми девушками того же возраста, мышечными нагрузками.
Провоцирующие факторы болезни
В основе заболевания лежит нарушение кровоснабжения отдельных участков костно-суставной системы.
Костные ткани страдают от недостатка кислорода и питательных веществ, тогда клетки начинают отмирать, а некротизированные участки кости распадаются.
Точные причины остеохондропатии неизвестны.
Медики считают, что, скорее всего, патология развивается вследствие травм кости или тяжелых физических нагрузок. Кроме того, хондропатии могут провоцировать следующие причины:
- Нарушение гормонального фона вследствие заболеваний гипофиза, щитовидки, надпочечников, яичников (эндокринные железы).
- Комплекс обменных, гормональных и клинических нарушений у человека с избыточным весом.
- Нарушение кровоснабжения костей.
- Инфекционные заболевания.
- Дефицит кальция, магний или других витаминов в организме.
- Профессиональный спорт провоцирует частые травмы.
- Скудное или нерациональное питание.
- Любая стадия ожирения.
Ребенок может заболеть, если один из его родителей или других кровных родственников страдали от хондропатии.
Справка. Асептическому некрозу больше подвержены кости и сочленения, на которые приходиться большая нагрузка (тазобедренный сустав, колено, стопа). Реже поражается позвоночник.
Основной причиной заболевания Осгуда – Шлаттера является дисфункциональное расстройство кровоснабжения непосредственно в костной ткани, что приводит к гибели питательных элементов и образованию некротических изменений в кости. В дальнейшем такие участки могут распасться и вызвать серьезные осложнения, требующие более серьезного медицинского вмешательства.
Болезнь характеризуется образованием нароста в нижнем полюсе коленной чашечки
Этиология заболевания изучена недостаточно, многие специалисты считают, что остеохондропатии, характеризующиеся некрозами костных тканей, развиваются в результате действия эозинофильной гранулемы.
Помимо этого, развитие болезни Осгуда – Шлаттера может быть вызвано следующими причинами:
- избыточная масса тела;
- генетическая предрасположенность;
- сбой в работе обменных процессов;
- нарушения нейротрофического характера;
- длительное употребление кортикостероидных препаратов;
- неправильно составленная диета;
- эндокринные патологии;
- нарушения работы соединительной ткани;
- различного рода травмы.
Заболевание наиболее часто встречается среди мужского пола и чем больше провоцирующих факторов, тем тяжелее симптоматика и риск осложнений в дальнейшем.
Этиология
Патогенез и источники возникновения подобной категории недугов остаются до конца не изученными. Однако наиболее вероятной причиной формирования клиницисты считают травмирование костей или чрезмерные физические нагрузки на них. Помимо этого, существует несколько иных предрасполагающих факторов, среди которых стоит выделить:
- гормональный дисбаланс, спровоцированный протеканием патологий со стороны эндокринной системы, которая состоит из таких органов, как гипофиз, щитовидная железа, надпочечники и яичники;
- метаболический синдром, т. е. нарушение обмена незаменимых веществ;
- неправильный процесс кровоснабжения костной ткани;
- широкий спектр патологий инфекционной природы;
- недостаточное поступление и содержание кальция в человеческом организме;
- дефицит магния, витаминов и иных полезных веществ;
- профессиональное занятие спортом — в таких случаях наблюдаются не только частые микротравмы, но также такое состояние, при котором конечности и позвоночник находятся в неестественном положении;
- нерациональное питание;
- присутствие у человека какой-либо стадии ожирения.
Также стоит отметить, что на формирование дегенеративно-дистрофического процесса в костях оказывает влияние генетическая предрасположенность, при этом достаточно, чтобы один из родителей ребёнка перенёс подобный недуг.
Отличительной особенность болезни является то, что основную группу риска составляют дети и подростки. Однако стоит отметить, что патологический процесс имеет доброкачественное течение.
Группы остеохондропатий
Травматологи выделяют 4 группы хондропатий, которые отличаются местом локализации патологического процесса.
Болезнь Шляттера коленного сустава у подростка и ее лечение
- Хондропатия головки бедренной кости.
- Повреждение головки плюсневой кости.
- Асептический некроз ключицы, а именно грудинного конца ключицы.
- Хондропатию фаланг пальцев рук.
Очаги патологического процесса в коротких трубчатых костях:
- Остеохондропатия ладьевидной кости стопы.
- Полулунной кости кисти.
- Ладьевидной кости запястья.
- Тела позвонка.
Хондропатии, которые поражают апофизы:
- Остеохондропатия бугристости большеберцовой кости.
- Бугра пяточной кости.
- Апофизарных колец позвонков.
Асептический некроз поверхностных или клиновидных сочленений:
- Локтевого соединения.
- Коленного сустава.
- Голеностопного сочленения.
Справка. При болезни Ларсена асептический некроз локализуется в области нижнего полюса надколенника. Недуг сопровождается периодической умеренной болью, которая не всегда возникает после физической нагрузки.
Что собой представляет
Болезнь Шляттера является асептическим повреждением ядра большой берцовой кости. Провоцирует его регулярное физическое напряжение в процессе интенсивного костного роста у подростка. Клинические проявления патологии – деструкция ткани кости и хряща. Без объективных факторов под надколенником формируется твердое на ощупь новообразование.
Болезнь Легг-Кальве-Пертеса
Наблюдается у детей чаще в возрасте от 4—5 до 11—14 лет. Мальчики болеют в 3—4 раза чаще девочек. Болезнь начинается исподволь, как – будто беспричинно. Течет медленно. Появляются боли в суставе, хромота. Преимущественно процесс односторонний. Исключительно редко может наблюдаться двустороннее поражение.
I фаза — инициация – усиление интенсивности головки бедренной кости, уменьшение величины головки и ее уплощение, увеличение высоты рентгеновской суставной щели, вызывающее подвывих бедра кнаружи (В. С. Майкова-Строганова, Д. Г. Рохлин считают этот признак одним из ранних). Эти начальные признаки могут улавливаться лишь через несколько месяцев от начала заболевания.
II фаза — дегенеративно-продуктивной (сочетание некротических и восстановительных процессов) — эпифиз подвергается большей компрессии, состоит из нескольких плотных фрагментов, разделен бесструктурными участками, обусловленными рассасыванием некротической ткани и врастанием хрящевой ткани.
Эта фаза может длиться до 2—3 лет. Процесс может захватывать всю головку и даже шейку бедра, величина фрагментированного участка зависит от своевременного начала лечения (иммобилизация на 1—2 мес и затем дозированная нагрузка на конечность).
В благоприятных случаях некроз захватывает лишь наружный участок головки бедренной кости.
III — восстановительная фаза — рассасывание некротической ткани и восстановление костной структуры. На рентгенограммах почти всегда отмечается типичная деформация головки и шейки бедра. Головка принимает грибовидную форму.
Шейка укорачивается, шеечно-диафизарный угол уменьшается. Вертлужная впадина уплощается. Расширена рентгеновская суставная щель, сохраняется подвывих бедра кнаружи. По данным литературы наблюдается полное восстановление функции примерно в 20% случаев.
Однако чаще наблюдается функциональное ограничение конечности.
Рис.1 Аваскулярный некроз головки тазобедренного сустава
Болезнь Шойермана-Мау
Остеохондропатия грудного отдела позвоночника
Болезнь Осгут-Шляттера
Остеохондропатия бугристости большеберцовой кости
Это заболевание одновременно описали Осгуд и Шлаттер в 1903 году. Процесс локализуется в tuberositas tibia. По мнению С. А. Рейнберга, является одной из трех наиболее часто встречающихся остеохондропатии вместе с болезнью Легг-Кальве-Пертеса и второй болезнью Келера.
Характерный возраст 13—17 лет, юноши болеют чаше. Среди больных преобладают юноши, занимающиеся футболом. Болезнь начинается без видимой причины. Клинически проявляется припухлостью в области бугристости большеберцовой кости, отечностью мягких тканей.
При сгибании и разгибании голени усиливается боль.
Бугристость большеберцовой кости — образование эпифи-зарного происхождения. В возрасте 13—15 лет ядро окостенения продвигается в область хрящевого tuberos. tibia в виде хоботка.
На боковой рентгенограмме этот хоботообразный вырост проксимального эпифиза большеберцовой кости отделен сзади от метафиза хрящевой прослойкой. В некоторых случаях ядра окостенения может отделяться хрящевой прослойкой от костного эпифиза.
Или могут наблюдаться 3—4 ядра окостенения изолированно расположенных впереди метафиза, а хоботообразный отросток очень короткий. В 18—19 лет происходит слияние ядер окостенения с массивом большеберцовой кости.
Рентгенологическая картина остеохондропатии бугристости большеберцовой кости очень разнообразна. Структура хобото-образного отростка представлена чередующимися участками хрящевой и некротической ткани. Может наступать полная фрагментация всей бугристости, контуры изъедены как спереди, так и со стороны метафиза.
Хрящ в передних отделах бугристости утолщен, создает выпячивание мягких тканей, легко прощупывается. Утолщена хрящевая прослойка между бугристостью и метафизом, так что нижний конец хоботообразного отростка может приподниматься кпереди.
В течении процесса некротические участки рассасываются, происходит перестройка костной структуры и бугристость принимает нормальный костный рисунок. Четко не удается выделить сменяющие друг друга фазы процесса.
Остеохондропатия Осгуд — Шлаттера почти всегда заканчивается в рентгенологическом изображении полным восстановлением костной структуры. Рентгенологическое исследование имеет ограниченные возможности и без учета клинических данных диагноз может быть ошибочным, т. к.
некоторые варианты окостенения имитируют патологические изменения. Не всегда помогает сравнение с аналогичным участком здоровой конечности, т. к. картина окостенения с обеих сторон может быть различной.
Лечение консервативное, симптоматическое, боли проходят через несколько месяцев, но в редких случаях сохраняются 1—1,5 года.
Следует отметить, что некоторые авторы (Д. Г. Рохлин, Н. С. Дьяченко) относят болезнь Осгуд — Шлаттера к процессам травматического характера, а не к остеохондропатиям.
Болезнь Кальве (остеохондропатия тела одного позвонка)
Заболевание встречается редко, болеют дети. Поражаются один или несколько несмежных позвонков. Локализуется процесс чаще в грудном отделе.
Болезнь начинается постепенно, появляется боль в спине, больные щадят пораженный отдел позвоночника.
Иногда заболевание может протекать бессимптомно, а его признаки случайно обнаруживаются при рентгенологическом исследовании. Кифотическое искривление позвоночника как правило не наблюдается.
Остеотомия коленного сустава: цели коррегирующей операции и восстановление
Корригирующая остеотомия коленного сустава является проверенным методом хирургического лечения деформаций большеберцовой и бедренной костей. Эта операция снижает нагрузку на суставные поверхности, устраняет уже имеющиеся патологии и замедляет дегенерацию нижней конечности.
Схематичное изображение проведения операции.
Что такое остеотомия коленного сустава?
Корригирующая остеотомия коленного сустава — операция, устраняющая врожденные и приобретенные костные деформации. Во время хирургического вмешательства врач иссекает заранее обозначенный участок костной ткани и соединяет свободные фрагменты костей имплантатами.
В результате ось механической нагрузки переносится на здоровый участок сустава. Операция проводится под полной или спинальной анестезией. После лечения ортопед фиксирует нижнюю конечность пациента гипсовой повязкой на время восстановления. Проводится реабилитация.
Остеотомия с металлоконструкцией.
Описанный метод коррекции традиционно сравнивается с эндопротезированием коленного сустава. Остеотомия — менее травматичный способ лечения.
Эта медицинская манипуляция отлично подходит молодым пациентам, страдающим от поздних стадий гонартроза.
Выбор остеотомии в качестве способа восстановления подвижности нижней конечности позволяет отсрочить проведение эндопротезирования на длительный срок.
Остеотомия применяется на протяжении двух веков. После открытия методов заместительной артропластики это оперативное вмешательство отошло на второй план, однако такой способ лечения применяется до сих пор. В начале 21 века были разработаны современные способы закрепления костных участков, уменьшающие длительность реабилитации.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Показания к операции
Главным показанием к оперативному вмешательству является гонартроз. Это дегенеративное заболевание коленного сустава, проявляющееся постепенным разрушением хрящевой ткани и деформацией нижней конечности. На поздних стадиях гонартроза у пациентов формируются вальгусные и варусные деформации. Объем движений ограничивается, возникает хронический болевой синдром.
Артроз мыщелка.
Другие показания:
- Врожденная деформация нижней конечности.
- Искривление костей после травмы.
- Подготовка к эндопротезированию коленного сустава.
- Смещение оси нижней конечности при патологиях суставных связок.
- Рахит, деформирующий остеит и другие болезни костной ткани.
Вмешательство рекомендуется проводить при удовлетворительном состоянии хрящевой поверхности костей и изолированном поражении одного участка коленного сустава. Такой метод коррекции дает возможность сохранить подвижность нижней конечности у молодых пациентов.
В каких случаях остеотомия не поможет?
Эффективность лечения зависит от возраста, пола и массы тела пациента. Неудовлетворительные результаты операции могут быть обусловлены пожилым возрастом больного, значительным поражением костей и разрушением гиалинового хряща.
Состояния, при которых проведение вмешательства нецелесообразно:
- ревматоидный артрит;
- остеопороз;
- внесуставные патологии;
- недостаток кровоснабжения нижней конечности;
- нарушение роста костной ткани;
- отсутствие мениска;
- выраженное ожирение (ИМТ: 40 и выше).
При неправильной оценке показаний остеотомия может ускорить дегенерацию коленного сустава. Перед лечением врачи проводят лабораторные исследования, получают снимки нижней конечности на протяжении и назначают дополнительные диагностические манипуляции.
Виды хирургических техник
Вмешательства классифицируют по месту проведения, способу иссечения тканей и характеру костной пластики. Исправляется структура большеберцовой или бедренной кости.
Классификация по характеру пластики включает открытую, закрытую, латеральную и прямую остеотомии. Коррекция большеберцовой кости может быть высокой или низкой.
Конкретная хирургическая техника подбирается врачом индивидуально по результатам предварительного обследования.
Основные виды остеотомии:
- Клиновидная закрытая. Разрез кожи производится в латеральной или передней области колена для доступа к верхнему эпифизу большеберцовой кости или нижнему эпифизу бедренной кости. После иссечения ткани свободные поверхности кости фиксируют металлическими пластинами или скобами.
- Клиновидная открытая. После разреза кожи в передней или боковой области колена проводится неполная остеотомия. Концевой отдел большеберцовой кости разъединяется на две части с формированием диастаза. Далее костные участки соединяют металлической пластиной и аутотрансплантатом из таза пациента.
Остеотомия коленного сустава: визуальное изображение процедуры.
Костная ткань удаляется с помощью остеотома. Для предотвращения повреждения сосудов и нервов, проходящих через коленный сустав, коррекция проводится под контролем флуороскопа или рентгеновского аппарата. После пластики кожный покров сшивается, и нижняя конечность фиксируется гипсовой повязкой или шиной.
Не существует единого метода оперативного вмешательства, подходящего при любых показаниях. При выборе хирургической техники врач учитывает запланированный угол коррекции. Методы визуализации помогают точнее восстанавливать ось нижней конечности. В современной ортопедии чаще всего проводится открытая клиновидная остеотомия большеберцовой кости выше уровня бугристости.
Реабилитация
Результаты лечения в долгосрочном периоде зависят от реабилитационных мероприятий. После хирургического вмешательства врач проводит контрольные обследования и подбирает методы восстановления подвижности коленного сустава. Цели реабилитации включают устранение боли, предупреждение послеоперационных осложнений и восстановление мышечного аппарата нижней конечности.
Методы реабилитации:
- Физиотерапия: электростимуляция, криотерапия и тепловое воздействие. Физическая терапия облегчает боль и уменьшает отечность тканей в послеоперационном периоде.
- Лечебный массаж. Мануальная терапия улучшает кровоток в тканях, облегчает боль и нормализует мышечный тонус.
- Лечебная физкультура. Упражнения можно проводить в домашних условиях. Главной задачей является восстановление сгибательных и разгибательных движений в коленном суставе.
- Ортопедическая реабилитация для предупреждения рецидива болезни. Пациенту рекомендуется носить наколенник или эластичный бинт для фиксации сустава. В первое время после операции необходимо использовать трость и носить обувь с ортопедическими стельками для снижения нагрузки на суставные поверхности.
Схема реабилитации составляется ортопедом и врачом ЛФК. Подбирается медикаментозная терапия. Полное восстановление двигательной активности происходит в течение года.
Жизнь после лечения
Прогноз определяется изначальным диагнозом, выбранной техникой хирургического лечения, квалификацией хирурга, возрастом пациента и другими критериями. По данным медицинского центра имени Г. А.
Илизарова, положительные результаты были отмечены у 95% пациентов после вмешательства. В течение 10 лет после костной пластики наблюдается отсутствие боли и других симптомов гонартроза.
Молодые люди, перенесшие остеотомию, после реабилитации возвращаются к полноценной жизни. Последующее проведение заместительной артропластики облегчается.
Долгосрочные результаты коррекции предсказать сложно. Пациентам рекомендуется регулярно посещать ортопеда и проходить обследования для контроля состояния сустава. Остеотомия в качестве самостоятельного метода лечения не устраняет артроз полностью, а только замедляет развитие дегенеративных процессов. У некоторых больных рецидив возникает уже через 4 года после вмешательства.
Цены на остеотомию коленного сустава
Стоимость лечения зависит от квалификации врача, хирургической техники и диагноза.
Средние цены:
- Москва: от 7 до 22 тысяч рублей.
- Санкт-Петербург: от 10 до 23 тысяч рублей.
- Средняя цена по России — 15 тысяч рублей.
Информацию о ценах необходимо уточнять в конкретной клинике.
Врожденная деформация костей ног и рук
Врожденные деформации костей — большая группа патологий, которая включает, в том числе, деформации костей рук и ног у новорожденных. Часто деформации могут сочетаться при серьезных проблемах развития плода во внутриутробном периоде.
Расщепление кисти или стопы
Расщепление кисти или стопы — очень редкая врожденная патология, как правило, наблюдается вместе с другими пороками. Оно может захватить всю кисть или стопу, вплоть до костей запястья или предплюсны. При этом наблюдается недоразвитие пальцев.
Статическая функция стопы не нарушается, но как кисть, так и стопу оперируют для того, чтобы улучшить их функциональную пригодность и устранить по мере возможности косметический дефект.
Операция заключается в соединении расщепленного участка и других восстановительных пластических вмешательствах.
Недоразвитие и псевдоартроз большеберцовой кости
Нарушения развития большеберцовой кости встречается очень редко и составляют около 0,5% всех пороков конечностей. Если отсутствует большеберцовая кость, голень становится тоньше, короче и искривленной.
Стопа супинирована и пидвивихнута внутрь. Эта деформация часто сочетается с дефектами или отсутствием I-II пальцев стопы, всей стопы и даже надколенника.
Во время роста ребенка нарушается форма коленного сустава и функции четырехглавой мышцы бедра.
Частичный дефект большеберцовой кости локализуется в ее средней и нижней третях с соответствующей варусной деформацией голени и неправильной постановкой стопы.
Лечениеначинают с первых дней жизни ребенка, чтобы предупредить вторичные изменения. Оно заключается в редресации и установке стопы в правильное положение с фиксацией ее гипсовой повязкой. С двухлетнего возраста ребенка применяют оперативное лечение на мягких тканях (устранение подвывихов, контрактур).
Чтобы стимулировать рост кости в длину, у эпифизарных зон вставляют костные алоштифты. Если есть дефекты кости, замещают их костными трансплантатами или проводят операцию Гана — перемещение малоберцовой кости.
В последнее время дефекты кости с успехом устраняют с помощью компактотомии с передвижением среднего костного фрагмента аппаратом Илизарова в сторону дефекта.
Врожденный псевдоартроз большеберцовой кости
Его связывают с переломом, перенесенным внутриутробно.
Клинически голень искажена дугообразно, она короче, мышцы атрофированы, пальпаторно определяют патологическую подвижность на границе средней и нижней третей.
Рентгенологически концы кости в области псевдоартроз могут контактировать между собой, а иногда они заостренные, склерозированные, находящиеся на некотором расстоянии между собой.
Лечение
Разнообразие стадий и форм врожденного псевдоартроза требуют индивидуального выбора метода лечения. В раннем детстве проводят консервативное лечение, нацеленное на профилактику вторичного искривления голени и атрофии мышц. Для этого проводят массаж и редресацию голени с наложением гипсовой повязки. Ликвидировать псевдоартроз можно только оперативно.
Оперативное лечение достаточно сложное, а в некоторых случаях (при заостренных концах кости) приходится прибегать и к повторному, поскольку не всегда можно добиться сращения.
Костно-пластическая операция по Ольби (использование интрамедуллярного или накладного аутотрансплантата из малоберцовой кости), за Хохутовым (передвижением трансплантата, вырезанного из проксимального конца большеберцовой кости), резекция склерозированных концов с интрамедуллярным остеосинтезом и костной пластикой применяются все реже.
Воплощение в практику компрессионно-дистракционного аппарата и компактотомии за Илизаровым позволяет достигать наилучших результатов в лечении. Учитывая угнетение остеогенеза в зоне псевдоартроза, целесообразно использовать аутотрансплантат из крыла подвздошной кости или декальцинованный аллогенный костный матрикс.
Амниотические перетяжки и врожденная ампутация конечностей
Амниотические перетяжки в виде фиброзного рубца могут быть на различных сегментах конечностей, но преимущественно встречаются на предплечье, пальцах и голени. Они могут быть одиночными и множественными, а также сочетаться с другими пороками развития.
Степень перетяжки также бывает разной — от поверхностной кожно-фасциальной до глубокой, которая перетягивает почти все мягкие ткани, а иногда является причиной пренатальной ампутации сегмента конечности.
Сначала врожденная перетяжка является лишь косметическим дефектом, но с ростом тканей она отстает в росте и пережимает их. Если перетяжка глубокая, это приводит к нарушению иннервации, лимфо- и кровообращения в конечности ниже перетяжки, может угрожать даже ее некрозом.
Поэтому глубокие перетяжки оперируют в раннем детстве, а поверхностные — значительно позже (в основном с целью устранения косметического дефекта).
Суть операции заключается в радикальном вырезании циркулярного рубца и восстановлении анатомических соотношений тканей в этой области.
При врожденных ампутациях на различных уровнях сегментов нижней конечности детей протезируют в детстве; протезирование верхней конечности проводят, как правило, в зрелом возрасте. Если отсутствуют дистальные отделы обеих рук, проводят биоэлектрическое протезирование.
Если есть недостатки культи нижней конечности, ее следует готовить к протезированию, применяя комплекс физиобальнеотерапевтических мероприятий, массаж, производя координацию движений, а иногда проводя реконструктивные операции.
Болезнь Бланта
Болезнь Бланта (Бланта-Эрлахера-Биезиня-Барбера синдром) принадлежит к локальным эпифизарным дисплазиям. Процесс локализуется в проксимальном эпифизе большеберцовой кости. Вследствие поражения эпифизарного хряща происходит неравномерный рост в длину большеберцовой кости.
Возникает многоплоскостная деформация большеберцовой кости с варусной деформацией метаэпифизарного участка, которая с ростом увеличивается. Это ведет к вторичным статическим деформациям в голеностопного суставе и стопе.
Неравномерная нагрузка мыщелков берцовой и бедренной костей приводит к нестабильности коленного сустава и возникновения зон концентрации напряжений на ограниченном участке суставных хрящей, что является причиной дегенеративно-дистрофических изменений в суставе.
Лечение оперативное. Показанием к операции является искривление голени более 20 °. Операция заключается в остеотомии (кортикотомии) у эпифизарной зоны и устранении всех компонентов деформации.
Фиксацию голени осуществляют гипсовой повязкой, а лучше аппаратом Илизарова.
Лечение с помощью аппарата позволяет сохранить движения в колене, а в случае необходимости проводить постепенную коррекцию (которая во время операции слишком травматическая), а также дает возможность через 2-3 недели нагружать ногу.
Однако в процессе роста ребенка наблюдаются рецидивы деформации, о чем следует предупредить родителей. В этих случаях повторную операцию проводят после второго периода бурного роста ребенка.
Болезнь Маделунга (криворукость)
Болезнь Маделунга — аномалия развития, которая заключается в локальной дисплазии лучевой кости, что вызывает отставание ее роста в длину.
При нормальном росте в длину локтевой кости возникают искривления предплечья, наклон лучезапястного сустава и кисти в сторону лучевой кости с вывихом этой кости в лучезапястного локтевом суставе (вывихом головки локтевой кости).
Кроме косметического дефекта деформация резко нарушает функцию конечности. Эта классическая деформация не создает диагностических затруднений.
Лечение оперативное. Благодаря компрессионно-дистракционным аппаратам после остеотомии лучевой кости удается полностью восстановить ее длину и устранить вывих в лучезапястном локтевом суставе.
Остеотомию проводят на верхушке искривления и путем дистракции за дистальный костный фрагмент (II-IV кости пясти) постепенно (по 1 мм в день) устраняют укорочение и вывих, следя за шириной межкостного промежутка.
Диастаз между остеотомированными фрагментами заполняют регенератом. Функции конечности восстанавливаются.
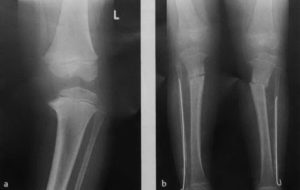
Болезнь Блаунта
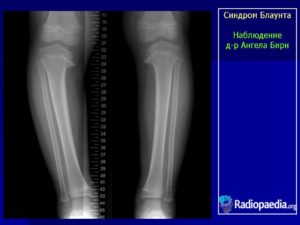
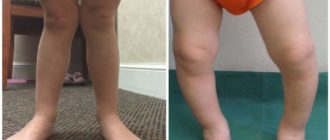
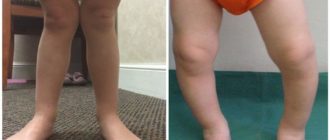
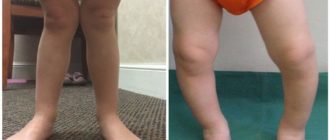
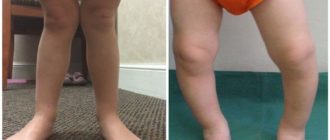
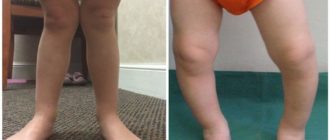
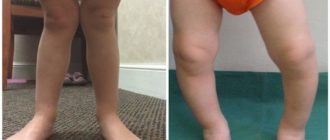
Болезнь Блаунта (болезнь Эрлахера-Блаунта-Биезиня, синдром Барбера, деформирующий остеохондроз большеберцовой кости, деформирующий эпифизит большеберцовой кости) – заболевание, при котором большеберцовая кость искривляется в верхней части, вследствие чего развивается варусная (О-образная) деформация большеберцовой кости.
В отдельных случаях наблюдается вальгусная (Х-образная) деформация. Причина развития заболевания – поражение эпифизарного хряща в области мыщелков большеберцовой кости. Обычно страдает внутренний мыщелок, реже наружный.
Болезнь развивается либо в 2-3 года, либо возрасте старше 6 лет. Проявляется видимой деформацией верхней трети голени. Диагноз выставляется на основании клинических и рентгенологических признаков.
Лечение в большинстве случаев хирургическое.
Болезнь Блаунта – деформация верхней трети голени, обусловленная поражением эпифизарного хряща большеберцовой кости. Мнения относительно распространенности заболевания различаются.
В большинстве медицинских руководств эту патологию относят к числу редко встречающихся, однако некоторые ортопеды полагают, что легкие формы заболевания часто не диагностируются или рассматриваются, как рахитоподобные деформации. Девочки страдают чаще мальчиков.
Причины возникновения болезни Блаунта окончательно не установлены. Предполагается, что нарушение развития эпифизарного хряща обусловлено локальной остеохондропатией или хондродисплазией.
Заболевание может сочетаться с другими врожденными аномалиями развития, не исключен семейный характер наследования.
Предрасполагающими факторами считаются избыточная масса тела, раннее начало ходьбы и нарушения эндокринного баланса.
Пусковым моментом является перегрузка неподготовленной костно-мышечной системы в сочетании с определенным анатомическим вариантом строения нижней конечности.
Варусная установка голени становится причиной перегрузки внутреннего или наружного мыщелка большеберцовой кости, вследствие чего эпифизарная зона расширяется, скашивается, смещается внутрь и книзу.
Из-за неравномерного распределения нагрузки повышенному давлению подвергаются не только кости, но и мягкие ткани, что приводит к возникновению нейродистрофических расстройств.
В результате функция конечности еще больше нарушается, патологические изменения в эпифизе усугубляются.
Процесс окостенения нарушается, хрящевые клетки либо превращаются в костную ткань медленнее, чем в норме, либо трансформируются в неполноценную кость, неспособную выдерживать обычные нагрузки.
Мыщелок растет под углом, в области метафиза появляется клювовидный выступ, а ниже формируется искривление. В нижних отделах голень остается практически прямой, стопа ротируется кнутри.
Классификация болезни Блаунта
Выделяют две формы болезни Блаунта:
- Инфантильная. Первые признаки болезни появляются в возрасте 2-3 года. Характерно симметричное поражение обеих голеней.
- Подростковая. Симптомы заболевания возникают в возрасте старше 6 лет. Обычно поражается одна голень.
С учетом вида деформации различают:
- Варусное искривление голеней (О-образные ноги). Возникает в большинстве случаев.
- Вальгусное искривление голеней (Х-образные ноги). Выявляется редко.
С учетом степени деформации выделяют четыре варианта болезни Блаунта:
- Потенциальная. Угол искривления не превышает 15 градусов, выявляется краевой склероз (обычно с внутренней стороны, реже – с наружной) в верхней части большеберцовой кости.
- Умеренно выраженная. Угол искривления 15-30 градусов, определяются деструкция и фрагментация проксимального эпифиза большеберцовой кости.
- Прогрессирующая. Выявляется обширная фрагментация и расширение проксимального эпифиза в средней части.
- Быстро прогрессирующая. Ростковая зона в медиальном отделе закрывается, возникает костный мостик между метафизом и эпифизом.
Симптомы болезни Блаунта
Признаки болезни Блаунта обычно появляются в возрасте 2-3 года. Первым проявлением становится искривление голеней, связанное с началом ходьбы. В последующем деформация конечностей постепенно увеличивается. Ребенок быстро утомляется, возникает хромота.
Характерна неуклюжая «утиная» походка, обусловленная как непосредственно искривлением голеней, так и разболтанностью связок коленного сустава.
При двустороннем поражении через некоторое время становится заметной диспропорция в длине верхних и нижних конечностей – ноги относительно укорочены вследствие искривления, поэтому руки выглядят неестественно длинными. В отдельных случаях пальцы рук могут достигать коленных суставов.
https://www.youtube.com/watch?v=LQH37Drq1rM
Пациенты имеют рост ниже возрастной нормы из-за относительного укорочения нижних конечностей. При внешнем осмотре выявляется штыкообразное искривление голеней в верхнем отделе в сочетании с прямыми диафизами.
В верхних отделах большеберцовой кости обнаруживается клювовидный выступ. Головка малоберцовой кости выстоит. Голени ротированы кнутри, степень ротации может колебаться в широких пределах (от 20 до 85 градусов).
Определяется также плоскостопие, атрофия и снижение тонуса мышц голени.
Диагностика болезни Блаунта
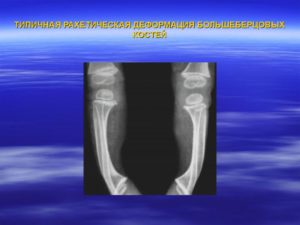
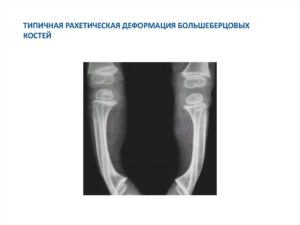
Диагноз выставляется на основании характерной клинической и рентгенологической картины. На рентгенографии коленных суставов выявляются следующие изменения:
- Большеберцовая кость искривлена в верхней части метафиза или практически на границе метафиза и эпифиза. Кость в области искривления выступает в виде клюва.
- Суставная поверхность большеберцовой кости имеет равномерно вогнутую форму и скошена под углом. Высота внутреннего отдела эпифиза в 2-3 раза меньше нормы. Часто определяются признаки повышенной минерализации, иногда наблюдается краевая фрагментация.
- Зона роста с внутренней стороны расширена, костно-замыкательные пластинки имеют нечеткие контуры. У детей старшего возраста может выявляться преждевременное закрытие ростковых зон.
- Кортикальный слой по внутренней поверхности большеберцовой кости утолщен.
- Из-за скручивания голени тени малоберцовой и большеберцовой кости на снимке наслаиваются друг на друга.
Дифференциальная диагностика обычно не требуется. Для детального исследования состояния костной и хрящевой ткани в верхних отделах большеберцовой кости может быть назначена КТ коленного сустава, для оценки состояния мягкотканных структур – МРТ коленного сустава.
Лечение болезни Блаунта
Все пациенты с подозрением на болезнь Блаунта, даже при минимальном искривлении голени, должны постоянно наблюдаться у детского ортопеда.
При незначительных деформациях (потенциальная степень) назначают массаж и комплекс ЛФК, включающий в себя корригирующие упражнения и обучение корригирующим позам. Ребенка направляют на ГБО-терапию, парафин и грязевые аппликации.
При необходимости проводят стимуляцию мышц с использованием специальных препаратов. Пациентам с плоскостопием рекомендуют носить ортопедическую обувь и выполнять специальные упражнения.
Умеренное и выраженное отклонение большеберцовой кости при болезни Блаунта может стать причиной развития деформирующего артроза, поэтому при выявлении подобных деформаций проводится ранняя профилактика.
В младшем возрасте используются этапные гипсовые повязки и специальные ортопедические изделия в сочетании с общеукрепляющей терапией и УФ-облучением.
Если деформация не была устранена по достижении 5-6-летнего возраста, ребенка направляют в отделение ортопедии для хирургического устранения деформации.
Наиболее эффективной методикой является наложение аппарата Илизарова в сочетании с корригирующей высокой остеотомией большеберцовой кости. В ряде случаев дополнительно выполняют низкую остеотомию малоберцовой кости. Иногда между фрагментами кости после остеотомии устанавливают костные аллотрансплантаты. При выраженной нестабильности коленного сустава одновременно проводят пластику связок.
Прогноз при болезни Блаунта зависит от выраженности деформации, степени поражения ростковой пластинки, своевременного начала лечения и сроков проведения оперативных вмешательств.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.