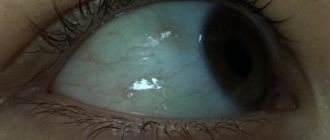
Как лечить дакриоцистит у новорожденного ребенка
Когда ребенок рождается, плакать со слезами он ещё не может. «Пустить слезу» получиться у него только к концу первого месяца жизни. Поэтому, если слеза выделяется на первой или второй неделе, то это повод для визита к врачу.
Нередко в подобных случаях диагностируется дакриоцистит у новорожденных.
Эта врожденная патология представляет собой блокирование оттока слезы в полость носа ввиду сужения или заращения носослезных каналов с последующим воспалением и инфицированием слезных образований, а возможно и окружающих тканей.
Патофизиологические изменения
В норме функция слезы заключается в защите глазного яблока ребёнка от высыхания и инфекции. Слеза омывает глазное яблоко. Сначала она выходит сверху в уголке глаза.
Постепенно слеза омывает все яблоко и полость конъюнктивы, благодаря мигательным движениям. После этого, вместе со всем, что оно смыла, слеза направляется последовательно в слёзное озеро, слезный мешок, носослезный канал и попадает с полость носа.
Но если носослезный канал полностью либо частично обтурирован, то возникает слезостояние.
Причины патологии
Дакриоцистит новорожденных диагностируется у детей до 2-месячного возраста. Причины дакриоцистита разные. Обтурация слезного протока может возникать в результате закупорки его желатинозной пробкой, которая формируется из эмбриональной ткани.
Она не даёт возможности слезе отходить, что способствует её застою и скоплением в ней инфекции. Пробка эта имеет место и в норме, но при самом первом вдохе после рождения она должна выходить. Однако, в некоторых случаях носослезный проток у новорожденных закрыт рудиментарным остатком плёнки.
Она и мешает выйти желатинозной пробке. Развивается дакриоцистит. Эта причина встречается чаще всего.
Способствуют формированию дакриоцистита и другие факторы. Это различные аномалии развития слезовыводящих путей: излишняя складчатость протоков, сужения канальцев, дивертикулы и полипы, травмы при родах.
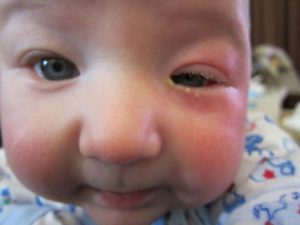
Проявления дакриоцистита у новорожденных
Заподозрить закупорку слезных протоков у новорожденных можно уже в течении первых 10 дней жизни малыша.
Страдает, как правило, один глаз:
- он воспаляется, краснеет;
- появляется гной из точки слезного канала, если слегка надавить на слезный мешок;
- появляется слезотечение, возможно, постоянное;
- после сна глазки малыша закисают.
Диагностика
Данной патологией занимается детский офтальмолог. Рекомендуются при необходимости осмотры узких специалистов: аллерголога, отоларинголога.
Диагноз ставится по клиническим данным, осмотру.
- Для того, чтобы определиться с функциями продукции слезы и её отделения сначала на осмотре ребёнку очищают полость носа и слезного мешка, закапав в нос капли Колларгола.
- Потом закапывается несколько капель красящего безвредного вещества в глаз и ожидают появления его в носу. Для этого в носовой ход предварительно вкладывают чистую турунду.
- Оценивают скорость, за которую краситель проделывает путь из глаза в нос.
Дакриоцистография – информативное рентгенологическое исследование, при котором также применяется контрастирование. Оценивается проходимость слезных путей.
Мазок с конъюнктивы делается с целью определить микробную флору, которая находится в коньюктивальном мешке.
Риноскопия заключается в осмотре полости носа риноскопом. При этом по возможности проводят дренирование слезного протока.
Дифференцироваться слезотечение при дакриоцистите нужно с аллергией, конъюнктивитом разной этиологии, простудными проявлениями. Поэтому при появлении слезотечения, которое не проходит, стоит обратиться к врачу.
Различаем дакриоцистит и конъюнктивит
Эти два заболевания значительно отличаются друг от друга. Но дакриоцистит может стать осложнением конъюнктивита и наоборот. И тогда возможны трудности.
1. Причина дакриоцистита – непроходимость слезных протоков, а конъюнктивит формируется при инфицировании конъюнктивы или аллергии.
2. Если дакриоцистит появляется у новорожденного в конце первого месяца, то конъюнктивит во времени не ограничен.
3. При надавливании на проекцию слезного мешка появляется гной либо слеза при дакриоцистите, чего не произойдет при конъюнктивите. Конъюнктивит может иметь гнойные выделения, но они будут незначительны. В глазу при конъюнктивите ощущается жжение и чувство запорошенности.
Какие наблюдаются осложнения
Если не было своевременного лечения или грамотного подхода к терапии дакриоцистита, то у новорожденных он может перейти в хронизацию. Кроме того, дакриоцистит приводит к скоплению гнойного содержимого в слезных образованиях и проникновению инфекции на окружающие их ткани.
Может возникнуть:
- абсцесс;
- панофтальмит (гнойное поражение глаза, опасное слепотой);
- дакриоцистоцеле;
- флегмона орбиты;
- флегмона слезного мешка;
- менингит;
- сепсис.
Лечение дакриоцистита у малышей
Желатинообразная пробка, как правило, самостоятельно рассасывается к 14 дню при отсутствии лечения. Тогда воспаление купируется и происходит выздоровление. Однако, ждать 14 дней можно, если не возникает инфекционных осложнений. Если патология не проходит к 2-недельному возрасту, то проводят хирургическую коррекцию.
Лечение дакриоцистита у новорожденных заключается в применении следующих методов:
- Медикаментозная традиционная терапия с массажем области слезного мешка.
- Проведение зондирования канала.
- Медикаментозные препараты с дополнительным массажем проекции слезного канала.
- Хирургическое лечение.
Методика массажа при дакриоцистите
Массаж при дакриоцистите у новорожденных зарекомендовал себя эффективным методом.
Лечебный эффект его объясняется образованием разницы давления в слезном канале, в результате чего нарушается целостность рудиментарной плёнки и желатинозная пробка выходит.
Для этого через каждые пару часов выполняют толчкообразные движения в проекции слезного мешка и протока у новорожденных. Массаж выполняется сверху вниз.
Пред выполнением массажа нужно очистить глазки ребёнка и коньюктивальное пространство от гноя и промыть слабым раствором фурацилина. Указательный палец нужно расположить на внутреннем уголке глаза с направлением на переносицу.
Массаж осуществляется указательным пальцем. Нужно слегка надавливать им. Не сильно, но достаточно ощутимо, так как цель его – разрыв пленки. Потом осуществляются резкие движения с нажатиями пальцем вдоль переносицы.
Лёгкое и нежное прикосновение не будет эффективным.
Когда палец дойдёт до низа переносицы, то, не отрывая его от кожи, нужно прекратить нажимы, вернуться вновь к началу. Потом массаж повторяется. В течение одного подхода совершается 10-12 движений. После эффективно проведённого массажа появиться гной или слеза из канала. Нужно удалить все тампоном, смоченным отваром ромашки, календулы и закапать антибактериальные капли.
Наиболее распространённые капли, которые нашли применение при данной патологии — это Витабакт, Левомицетин, Тобрекс, Гентамицин.
Зондирование слезного канала
Если 2 недели правильного массажа не дали положительного результата, то слезный канал зондируют. Выполняют это после месячного возраста. Если зондирование проведено правильно, то фурацилин, которым промывают каналы после данной процедуры, покажется в носу.
После зондирования необходимо применить капли Тобрекс или Флоксал в полость конъюнктивы и зондированный носовой ход. Промывание нужно повторять регулярно на протяжении 2-3 месяцев.
Это необходимо для эффективного излечения и борьбы с рецидивами, профилактики воспаления.
Народные методы тоже хороши, однако не стоит применять их в острой стадии и в качестве монотерапии. Пусть они идут параллельно традиционному лечению. Иначе дакриоцистит может перейти в хроническую форму.
Нельзя при дакриоцистите закапывать натрия сульфаниламид, так как он может образовывать кристаллы, которые способствуют закупорке протоков.
Дакриоцистит является одной из первых проблем, с которыми сталкивается новорожденный человечек. Чем раньше начато лечение, тем лучше. Тем больше шансов вылечить его без хирургического вмешательства.
3 метода лечения дакриоцистита у новорожденных детей и особенности болезни
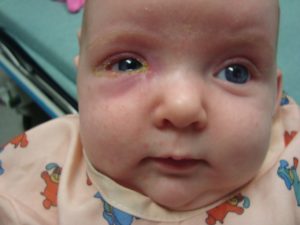
Дакриоцистит у новорожденных составляет 6-7% от всех случаев глазных заболеваний. Нарушение оттока слезы провоцирует застой и воспаление слезного мешка (дакриоцистит), а затем конъюнктивит, из-за которого истинной причины заболевания родители не замечают. При этом месяцами борются с клиническими последствиями.
Постоянные слезы – обычное дело для новорожденного ребенка. Но если вы стали замечать беспричинное слезотечение с одного или обоих глаз, закисание глазок после сна, присоединились признаки воспаления либо выделение гноя, а выбранное вами лечение не приносит результата, возможно, пора пересмотреть диагноз.
Что такое дакриоцистит
Непроходимость слезного канала наблюдается у всех новорожденных. Это анатомическая особенность развития эмбриона. При формировании дыхательной системы в утробе матери слезный канал закрыт тонкой эпителиальной перегородкой (пленкой), которая защищает дыхательную систему малыша от попадания околоплодных вод.
Когда малыш родился, набрал воздуха в легкие и первый раз заплакал, под давлением пленка разрывается, освобождая проходимость слезных канальцев.
Слеза продуцируется в железе, которая расположена под верхним веком. Она омывает все глазное яблоко и копится в уголках глаз возле носа. Там расположены слезные точки – это два отверстия, за которыми находятся слезные каналы, верхний (поглощает 20%) и нижний (80%). Через эти канальцы слезы вытекают в слезный мешок, а затем в носовую полость.
Закупорка, обструкция, стеноз, слизистая пробка или просто узкий слезный канал у ребенка, который приводит к застою слезы, а впоследствии воспаляется, называется дакриоциститом.
Бывает врожденный (первичный) дакриоцистит у новорожденных, который проявляется сразу после рождения, а со временем проходит сам у детей до года. А бывает вторичный (приобретенный) дакриоцистит, проявляется он не сразу, не проходит после года и дольше, является следствием закупорки канальцев уже после рождения.
Слезы отвечают за увлажнение глаза, питание роговицы, содержат растворенные иммунные комплексы для борьбы с бактериями, которые попадают в глаз из воздуха.
Вместе с липидным слоем слеза формирует глазную пленку, которая, помимо защиты от пересыхания, уменьшает трение между веком и глазным яблоком.
Поэтому любое сужение или стеноз слезного канала нарушает процесс естественного слезообразования, естественной циркуляции, что приводит к осложнениям.
Последствия дакриоцистита у детей:
- гнойный, инфекционный конъюнктивит;
- синдром сухого глаза;
- снижение остроты зрения;
- флегмона слезного мешка;
- блефарит;
- появление свищей слезного мешка;
- развитие и генерализация инфекции.
Причины возникновения
Непроходимость слезного канала у новорожденного или грудничка объясняется отсутствием разрыва защитной пленки, которая дана нам при рождении. Либо же наличием сопутствующих спаек или слизистых пробок, от которых новорожденный не смог избавиться с помощью первого крика.
Причины дакриоцистита у новорожденных:
- анатомическая недоразвитость слезовыводящей системы;
- излишняя извилистость или сужение канальцев;
- аномалия расположения слезного мешка;
- искривление костей лицевого черепа;
- полипы, выросты, опухоли, которые физически перекрывают отток.
Дакриоцистит у детей постарше возникает вследствие травматизации, физического повреждения, воспалительного процесса или как осложнение более серьезного заболевания.
Симптомы болезни
Закупорку слезного канала у детей часто путают с обычным конъюнктивитом, лечат неделями не ту проблему. Чтобы отличить конъюнктивит от дакриоцистита, нужно внимательнее присмотреться к новорожденному малышу.
Симптомы дакриоцистита у новорожденных:
- Вы можете заметить, что периодически у новорожденного катится слеза с одного или обоих глаз без видимых причин, когда малыш улыбается. Это говорит о том, что слезе просто некуда деваться, а излишки вытекают по щекам.
- Далее происходит застой. Грязные слезы, омывавшие глазное яблоко, скапливаются в мешочке, образуя «болото». На этом этапе присоединяется воспалительный процесс, мы видим покраснение, припухлость, отечность, все признаки конъюнктивита.
- На следующем этапе дакриоцистита у новорожденного начинают закисать глазки, сначала только после сна, потом постоянно.
- Далее появляются гнойные выделения из глаз, а при надавливании на припухлость в проекции слезного мешка из него вытекает гной.
- Со временем процесс усугубляется, а антибактериальное лечение дает лишь временный результат.
Как лечить дакриоцистит у детей
Дакриоцистит новорожденных подразумевает три варианта лечения:
- консервативные методы;
- выжидательная тактика;
- оперативное вмешательство.
Какой метод лечения подходит вам, определит врач при осмотре новорожденного. Не занимайтесь самолечением или нетрадиционными народными методами. Новорожденный — это не поле для экспериментов.
К консервативным методам лечения дакриоцистита относятся медикаментозные средства и массаж. Объединение этих двух способов позволяет значительно ускорить процесс выздоровления и облегчить состояние новорожденного ребенка.
Используйте препараты только в детской дозировке и строго соблюдайте правила и технику массажа.
Медикаментозное лечение
Непроходимость носослезного канала у малышей лечится в основном каплями и мазями. Выбор антибактериального средства должен происходить на основе посева и высеянной микрофлоры. Капли закапываются днем и после массажа, а мази закладываются за нижнее веко на ночь. Дозировки и способ применения назначает врач.
Капли и мази от дакриоцистита для лечения новорожденных:
- «Альбуцид».
- «Вигамокс».
- Грудным детям часто назначают «Тобрекс».
- «Левомицетин».
- Гентамициновая мазь.
- Дексаметазоновая мазь.
- «Офтаквикс».
- Раствор фурацилина или хлоргексидина для промывания, протирания глаз.
Капли перед использованием необходимо подогреть до температуры тела в ладошке или на водяной бане. Так как хранить вскрытые препараты необходимо в холодильнике, малышу будет очень неприятно закапывание холодных медикаментов в глаз.
Массаж
Как пробить слезный канал самостоятельно без операции? Основным методом лечения дакриоцистита у новорожденных является специальный массаж. Движения напоминают надавливание от уголка глаза до кончика носа вдоль носовой перегородки. Это физически выталкивает все закупорки и помогает канальцам освободиться.
Техника массажа для новорожденных при дакриоцистите:
- Прежде всего, необходимо помыть руки, снять все украшения, подстричь ногти, чтобы не травмировать новорожденного и не занести инфекцию.
- Если присутствуют гнойные выделения, сначала движением снизу-вверх необходимо выдавить гнойное содержимое. Протрите глаз ватным диском или марлей, смоченным в антисептическом растворе.
- Затем закапайте антибиотики в каплях и теперь движением сверху вниз проталкивайте капли по канальцам в слезный мешок и дальше. Капли необходимо закапать несколько раз.
- Повторяйте эти движения десять раз, два-три раза за сутки. На ночь заложите за нижнее веко мазь.
Операция
Оперативное вмешательство является самым радикальным способом при дакриоцистите у маленьких детей и применяется только в том случае, если предыдущие методы не сработали. Тогда хирургическим путем восстанавливается проходимость. Процедура происходит в условиях стационара, под местной или общей анестезией.
Если после консервативного лечения дакриоцистита слезный канал у новорожденного так и не открылся, применяют:
- Искусственный прокол слезного канала у новорожденных.
- Пластику канала при аномалии строения.
- Бужирование, зондирование слезного канала.
Самым популярным является зондирование. При этом в отверстие слезного канала вводится маленький тоненький зонд, который пробивает пробки, разрывает пленки, спайки, а также расширяет проходимость слезовыводящих путей. Процедура занимает несколько минут, безболезненная, но неприятная для новорожденного малыша. В некоторых случаях через пару месяцев зондирование повторяют.
Сохраните статью о детском дакриоцистите в закладках, поделитесь ей с друзьями в социальных сетях. Эта информация будет полезна всем, у кого уже есть малыш или тем, кто только готовится стать родителями.
Современные методы лечения дакриоцистита у новорожденных: как помочь младенцу?
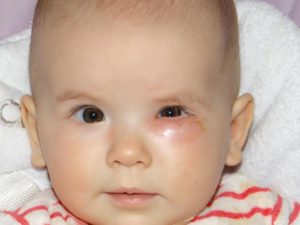
Направлений и методов избавления от закупорки слезного канальца у детей несколько. Все зависит от самочувствия малыша, на каком этапе развития болезни началось лечение. Чаще всего – это комплексное лечение, включающее лекарства, массажи, промывания и прочие процедуры.
Консервативный уход, как правило, назначается в возрасте ребенка до 2 – 3 месяцев на первых этапах болезни. Он включает в себя:
- медикаментозное лечение;
- промывания глаз;
- массаж слезного мешка.
Медикаментозные
Правильное назначение препаратов, в зависимости от характера патологии, избавит от затяжного лечения и осложнений.
Таблетки новорожденным и детям до 3 лет не назначаются, т.к. это опасно.
Противовоспалительные капли
- Колларгон – порошок, разводится дистиллированной водой в необходимой пропорции (исходя из диагноза). Универсальное средство быстро снимает воспаление, уменьшает образование гноя. Используется как глазные капли. Можно применять ребенку с самого рождения.
- Витабакт – капли антибактериального действия, снимают воспаление и припухлость глаз. Можно использовать для новорожденных детей.
- Мирамистин – капли. Антисептик (глазной или обычный). Применяется до и после массажа, закапывается раствор по 1 капле в каждый глаз. Допускается применять детям до 1 года.
- Тобрекс – глазные капли. Антибиотик, быстро снимающий воспаление, обладает также противомикробным действием. Часто назначается малышам до 1 года, препарат безопасен даже новорожденным детям.
- Тобрекс – мазь, содержит антибиотик. Можно применять детям до 1 года в случае крайней необходимости. Используется перед ночным сном в течение недели. Симптомы проходят быстро.
- Фуциталмик – капли вязкой консистенции, антибиотик, убивает инфекционные бактерии. Применяется 2 р. в день на протяжении 6 – 7 дней.
- Левомицетин – капли, мазь с антибиотиком. Запрещено использовать новорожденным до 4 недель. Ребенку до 1 года назначается в редких случаях, при обострении.
- Витамокс – противомикробные капли с антибиотиком. Можно применять новорожденным детям.
- А вам помог Флоксал при лечении дакриоцистита?Флоксал – местное антибактериальное средство, часто назначаемое врачом, выпускается в каплях и мазях:
- Капли, действенный антибиотик, имеет бактерицидные свойства. Назначается грудным малышам только под наблюдением врача. Рекомендуется использовать детям в возрасте старше 1 года. Лечение – 7 дней, 3 – 4 р. в сутки, применяется по 1 капле в каждый глаз после массажа.
- Мазь глазная, в составе содержится антибиотик. Применяется 3 – 4 р. в сутки, не более 12 -14 дней. Рекомендуется применять детям от 1 года.
Многие мамочки задаются вопросом: помогает ли Флоксал при дакриоцистите?Да, это лекарство действительно помогает, если соблюдать рекомендуемое лечение.
Гомеопатические средства
При лечении применяют следующие препараты:
- Силицея 6 С, Лахезис 6 С, Аргентум Нитрикум 3 С – 1 крупинка под язык (детям от 1 года). Курс – до 2 недель. Для новорожденных – растворить в воде – 15 мл. Давать малышу до еды 1 раз в сутки ежедневно.
- Силицея 12 С, Гепар Сульфур 12 С – применять через день, чередуя препараты; 1 крупинку также растворить в 15 мл воды.
- Аргентум Нитрикум 30 – для детей до 1 года – 3 шарика на 200 мл воды. ; 5 приемов в день по 2 ч. л. Курс лечения – 12 – 14 дней.
- Пульсатилла 6 – 1 гранула через день перед сном (предварительно растворить в 10 мл воды), пить в течение 10 дней.
- Пульсатиллу 6 С – растворить 3 гранулы в 200 мл воды, давать ребенку на ночь. Через 3 – 4 дня выделения начнут подсыхать.
Все средства могут убрать симптомы, снять воспаления, но без массажа и промывания проблема не уйдет.
Промывания глаз
Необходимо убирать образовавшийся гной, засохшие корочки от выделений и промывать само глазное яблоко. Рекомендуется использовать стерильный ватный тампон.
Промывать глаза лучше раствором фурацилина, из расчета 1 таблетка на 200 г кипяченой воды. Направление движения – от виска к носу.
Хирургические методы
Если после первого этапа лечения признаки болезни сохраняются, назначаются хирургические методы.
Зондирование
Родители с опаской относятся к этому методу, но следует помнить, что процедура безболезненная, выполняется только под местной анестезией.
Суть процедуры:
- По естественному ходу слезного канальчика проходят специальным зондом, выталкивая перепонку и образовавшуюся пробку.
- Слезные пути промываются антисептическим раствором.
- Процедура занимает до 3 мин.
- В течение 6 – 7 дней назначается местная антибактериальная терапия.
- Бывают случаи, когда проводится повторное зондирование (отверстие закрывается комочком гноя или слизи).
Процедура проводится детям в 2 – 3 месяца по показаниям специалиста. Промедление может вызвать осложнения (пленка со временем уплотняется), возможны рецидивы, образования спаек слезного мешка.
Малыш совершенно не будет чувствовать боли, но, возможно, будет плакать из-за яркого света, направленного на открытый глаз. После процедуры ребенок не будет испытывать дискомфорта.
Физиотерапия при зондировании
Массаж, промывания, ванночки – сопутствующие процедуры, помогающие быстрее избавиться от закупорки канала.
Можно ли вылечиться без данной процедуры?
В 90 случаев из 100 регулярный массаж и капли дают желанный результат – протоки освобождаются от пробки. Если же в течение месяца симптомы сохраняются, с зондированием желательно не затягивать.
Бужирование
Бужирование – вид зондирования. Процедура безопасная, проводится с обезболиванием, длится 5 – 6 мин. Назначается только тогда, когда на первом этапе лечения (промывание, массаж) желатиновую пробку не удалось разбить, канальчик по-прежнему закупорен.
Операция проводится в первый год жизни малыша (до 5 – 6 месяцев). Предварительно берутся анализы крови на свертываемость. Во время процедуры специальным инструментом (бужем) раздвигаются стенки слезного канала, канал пробивается, затем промывается специальным раствором.
Оперативное хирургическое вмешательство
К данным методам прибегают при тяжелой (хронической или острой) форме болезни, учитывается возраст ребенка, запущенность или повторные признаки закупорки канала. Хирургические операции полностью восстанавливают функцию слезоотделения.
При помощи лазера
Используется специальный лазерный эндоскоп, при помощи которого в носовой кости проделывается отверстие, соединяющее носовые каналы со слезным мешком.
С использованием эндоскопа
Похожая процедура – эндоскопом проделывается проход между носовой полостью и слезным канальцем (место закупорки надрезается).
Надлом носовой кости, без смещения осколков
Метод используется редко (в 1 – 2% случаев). Во время операции восстанавливается проходимость слезного канальца путем разрушения носовой кости (при выявленных патологиях).
Баллонная дакриоцистопластика
Во время операции в слезный канал через отверстие в уголке глаза прикрепляется проводник со специальным баллоном. Баллончик заполняется жидкостью, расширяется, прочищая проток для слезы.
Дакриоцисториностомия
Проводится детям от 10 лет и старше. Во время операции устанавливается временный (на 1,5 – 2 месяца) протез – трубка, по которой проходит отток слезы в нос, минуя закупоренный ход. Протез устанавливается через слезный мешок, в носовой кости проделывается отверстие.
Народные средства
Лечение травяными настоями, компрессами, примочками можно использовать лишь в качестве дополнительной терапии. Если болезнь носит патологический характер, избавиться от непроходимости, спайки канала можно только при помощи традиционной медицины.
Таблица. Рецепты народных средств при дакриоцистите
| Название средства | Как применять |
| Ромашка | Применяется для промывания глаз на начальном этапе лечения.Приготовление:1. 1 ст.л. цветков ромашки заливается 250 гр. кипятка.2. Жидкость настаивают, охлаждают, процеживают.3. Ватным тампоном, смоченным в отвар, снимаются гнойные выделения. |
| Сок каланхоэ | Перед применением листочки растения следует хорошо промыть водой, оставить в холодильнике на 2 суток. Затем листья нужно измельчить, отжать сок.Для закапывания в нос готовится смесь: сок каланхоэ и физраствор, в соотношении 1:1. |
| Настойка с очанки | Используется в качестве примочек, для промывания глаз.Готовится раствор: 2 таблетки растворяют в 200 мл воды. |
| Отвар коры дуба | Измельченную кору дуба заливают 200 мл кипятка, настаивают 1 ч. Настойкой можно промывать глаза или делать ванночки. Для отвара добавляют чистотел и листья эвкалипта. |
| Чайная заварка | Для промывания глаз и снятия отечности можно использовать чай (без ароматизаторов и добавок). Заварку используют только свежую. |
| Сбор трав | Цветы календулы, листья мяты, душицы и шалфея запаривают кипятком (1 ст.л. сбора на 200 мл кипятка).Отвар настаивается 2 суток, используется для примочек.Настойка снимает воспаление, является природным антисептиком. |
Самопроизвольное излечение
По статистике, у 85 – 90% малышей в первые две недели жизни, пленка, закрывающая протоки, разрывается сама. Ускорить этот самопроизвольный процесс может массаж слезного канала.
Советы доктора Комаровского
При частичной закупорке слезного канальца наблюдается одностороннее слезотечение. Это врожденный дакриоцистит.
Доктор Комаровский объясняет, что в самом канальце происходит спайка. Слеза, вырабатываемая железой, накапливается в слезном мешочке, но не попадает по этому каналу в носовую полость. Глаз у малыша закисает, появляется нагноение.
Доктор настаивает, что простой массаж – надавливания и движения сверху вниз чуть выше слезного мешка – поможет избавиться от закупорки канальца без антибиотиков и специальных мазей.
Если же спайка не разрывается, нужна особая процедура – зондирование.
В 90 – 95% случаев болезнь проходит сама по себе в возрасте до 1 года.
Ознакомьтесь с лечение дакриоцистита у новорожденных на видео ниже:
Заключение
В лечении дакриоцистита у новорожденных главное – своевременная помощь. Самолечение опасно для здоровья и развития малыша, приводит к осложнениям, болезнь приобретает хроническую или патологическую форму, справиться с которой можно только хирургическими методами.
Загрузка…
Дакриоцистит у новорожденных: 5 симптомов, 5 методов исследования и 4 подхода к лечению
Последнее обновление статьи: 30.03.2018 г.
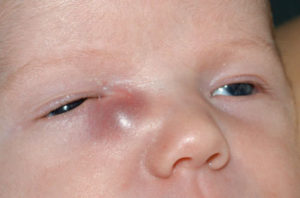
Дакриоцистит новорождённых возникает вследствие нарушения проходимости носослёзного канала, в результате чего микроорганизмы и инфекционные агенты не смываются слезой, а накапливаются в слёзном мешке, вызывая развитие воспалительного процесса.
Среди всех причин возникновения непроходимости носослёзного канала, включая врождённые аномалии развития, особое место занимает наличие так называемой желатиновой плёночки в месте впадения носослёзного канала в полость носа.
В данном случае дакриоцистит новорождённых достаточно легко вылечить консервативными методами, без оперативных вмешательств, а хронизация процесса не наступает. Если же причиной является врождённый дефект — истинная атрезия носослёзного канала — то проводят оперативное вмешательство, направленное на создание пути оттока слезы.
Следует помнить, что установить причину, а, следовательно, подобрать эффективное лечение может только врач-офтальмолог, а самодиагностика и самолечение приводят к угрожающим здоровью и функциям органа последствиям.
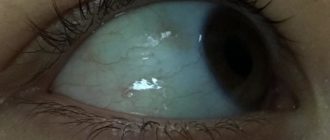
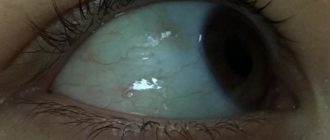
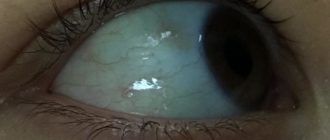
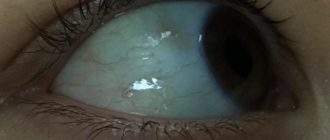
- Дакриоцистит у детей обычно протекает в виде одностороннего воспалительного процесса, хотя бывают случаи, когда вовлекаются оба глаза.
- Характерна припухлость нижнего века. Если присмотреться, то отёк начинает нарастать от внутреннего угла глаза.
- Если слегка оттянуть нижнее веко новорождённого ребёнка, то в районе внутреннего угла глаза в области слёзных точек, будет определяться скопление слизистого или слизисто-гнойного отделяемого, содержание которого будет увеличиваться даже при оттягивании века.
- На ресницах и в уголках глаз можно увидеть большое количество корочек.
- Слезостояние и слезотечение из поражённого глаза также являются ключевыми симптомами данного заболевания у грудничка.
У новорождённого ребёнка иммунная система устроена так, что на любой воспалительный процесс, протекающий в организме, очень часто возникает яркая общая реакция с повышением температуры тела, признаками интоксикации.
В данном случае постановка диагноза может быть затруднена. Однако внимательный осмотр ребёнка, тщательное наблюдение за поведенческими реакциями позволяют установить правильный диагноз.
Какие специальные методы исследования позволяют установить правильный диагноз?
Как ставят диагноз?
Существует несколько специальных методов офтальмологического исследования, позволяющих установить диагноз:
- Проба, позволяющая определить проходимость носослёзного канала путем прохождения по нему красящего вещества (проба Веста). В нос ребёнку вводят очень тонко скрученный кусочек ваты, после чего в глаз закапывают специальное красящее вещество. Краска, используемая в этом исследовании, нетоксична. Оценивать пробу начинают через 2 минуты. Если в этот момент вата начала окрашиваться, то результат считают положительным. Дакриоцистита нет, проходимость носослёзного канала не нарушена. В том случае, если вата не окрасилась через 10 минут, результат считают отрицательным, а диагноз дакриоцистита подтверждённым.
- Ещё одним методом, позволяющим определить данное заболевание, является пассивная слёзно-носовая проба. Грудничку промывают слезоотводящие пути антибактериальными или антисептическими растворами, используя специальные тупые канюли и местноанестезирующие препараты. Оценивают метод подобно вышеописанному.
- Зондирование. Метод, позволяющий провести как диагностику, так и лечение. Эндоназальное ретроградное зондирование делается малышам с возраста 2 месяцев. С помощью зондов удается расширить носослёзный канал и устранить препятствие, которое мешает прохождению слезы. Несмотря на великое множество других методов как исследования, так и лечения, в случаях, когда причина кроется в желатиновой пробочке, именно зондирование позволяет устранить её.
- Контрастная рентгенография слезоотводящих путей. Использование специального вещества-контраста позволяет определить проходимость всего слезовыводящего пути, а также определить уровень, на котором произошла «закупорка». У маленьких детей данный метод используют в тех случаях, когда остальные методы оказались неинформативными, а проводимое лечение неэффективным или когда врач-офтальмолог может заподозрить недоразвитие носослёзного канала.
- Эндоскопическая риноскопия, проводимая оториноларингологами (ЛОР-врачами). Также может быть методом диагностики. Однако данное исследование возможно провести не в каждой больнице и поликлинике.
Лечение дакриоцистита новорождённых
В зависимости от причины, вызвавшей развитие дакриоцистита, лечение может быть консервативным или оперативным. Консервативное, более щадящее, лечение заключается в закапывании капель, проведении специального массажа и зондировании. При оперативном проводится эндоназальная дакриоцисториностомия.
Следует помнить, что самолечение, использование советов и рецептов народной медицины при данном заболевании не рекомендуется, так как угроза распространения инфекционного процесса, вплоть до развития флегмоны слёзного мешка, слишком высока.
Своевременная консультация врача-офтальмолога позволит не допустить хронизации процесса и, следовательно, сохранить функциональное состояние слезовыводящих органов.
Капли
Капли, назначаемые при дакриоцистите, имеют антибактериальный противовоспалительный эффект. Для новорождённых обычно используют макролиды (Тобрекс).
Объясняется это более низким процентом побочных реакций и достаточно широким действием на бактериальные агенты.
Простое закапывание глазных капель не устранит причину, а только приостановит распространение воспалительного процесса.
Физиотерапия
Из физиотерапевтических методов при дакриоцистите используют УВЧ. Однако это тоже является методом симптоматической терапии.
Дакриоцистит у детей и взрослых: диагностика, лечение
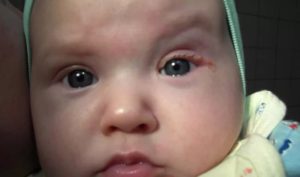
Слезные пути имеют сложную структуру. Любое незначительное воспаление или простая соринка могут полностью перекрыть путь оттока слезе. Именно это происходит при дакриоцистите. Слеза перестает двигаться по обычному маршруту.
Дакриоциститы чаще бывают у новорожденных и у людей 30-40 лет и старше. Воспаление слезного мешочка наиболее часто встречается у новорожденных малышей на 2-4 месяце жизни.
Анатомия слезных путей
Слезная жидкость вырабатывается слезной железой, затем она поступает в конъюнктивальную полость, из которой по слезным канальцам проходит в слезный мешок, откуда по носослезному каналу слеза оттекает в полость носа.
Носослезный канал имеет множество складок, препятствующих попаданию инфекции из носа.
У новорожденных этот канал короткий – около 8 мм, кроме того клапаны канала недоразвиты, что создает благоприятные условия для проникновения инфекции.
Симптомы нарушения проходимости слезных путей: слезостояние, слезотечение, усиливающееся на ветру, и/или гнойное отделяемое на одном, или на обоих глазах. В некоторых случаях у внутреннего угла глаза может появляться небольшое безболезненное выпячивание, при надавливании на которое появляется слизистое, а через некоторое время гнойное отделяемое.
Причины дакриоцистита новорожденных
До рождения выходное отверстие канала закрыто пленкой, которая в норме прорывается сразу после родов. Если этого не происходит, в слезном мешке скапливается слеза, которая становится питательной средой для окружающих бактерий, что приводит к воспалению — дакриоциститу.
Развитию дакриоцистита у детей также способствуют особенности или врожденные аномалии строения полости носа, которые могут препятствовать оттоку слезной жидкости из слезного мешка, а также частые риниты и прорезывание верхних зубов.
Диагностика дакриоцистита
Для постановки диагноза офтальмолог анализирует жалобы пациента, предшествующую историю лечения, обучает родителей технике выполнения массажа слезного мешка.
При осмотре врач определяет наличие или отсутствие слезостояния или слезотечения, наличие или отсутствие выпячивания у внутреннего угла глаза. Осматривает кожу в области век на предмет покраснения и отека, оценивает состояние и положение век, рост ресниц, обращает внимание на состояние слезных точек, оценивает характер отделяемого при нажатии на область слезного мешка.
Проведение проб
1. Канальцевая проба помогает оценить функцию слезных точек, слезных канальцев и слезного мешка. Для этого в глаз закапывают по 1 капле 2% колларгола.
В норме краска должна исчезнуть в течение 5 минут. Если краска исчезает в течение 10 минут, это говорит о замедлении оттока слезной жидкости.
Если краска задерживается в конъюнктивальной полости более 10 минут, отток слезы значительно нарушен.
2. Носовая проба помогает оценить проходимость всей слезоотводящей системы. Для этого в глаз закапывают по 1 капле 2% колларгола. Ватную турунду вводят в нос на глубину 2 см.
Появление на ней краски в течение 5 минут после закапывания свидетельствует о нормальной функции слезных путей, в течение 10 минут – отток есть, но он несколько замедлен.
Появление краски через 10 минут указывает на отсутствие оттока и полное нарушение проходимости слезоотводящей системы.
Обязательно проводится лабораторное исследование отделяемого с целью выявления возбудителя и определения чувствительности к антибиотикам.
К дополнительным методам исследования относятся эндоскопия полости носа, зондирование и промывание слезных путей, которые применяются не только с диагностической, но и с лечебной целью.
При обследовании также проводятся общий анализ крови и консультация педиатра с целью исключения сопутствующей ОРВИ, аллергии или других заболеваний.
Лечение дакриоцистита
Лечение направлено на восстановление проходимости слезных путей, купирование воспаления и дезинфекцию всей слезоотводящей системы.
Массаж при дакриоцистите новорожденных
При дакриоцистите лечение, как правило, начинается с массажа слезного мешка. Необходимо правильно обучиться этой технике. Массаж проводится 5-6 раз в день перед кормлением.
После сеанса закапывают назначенные врачом капли, не грудное молоко, чай и т.д., это может только ухудшить течение заболевания.
Если появилось покраснение, отек или припухлость в области слезного мешка, массаж строго противопоказан.
Медикаментозное лечение острого дакриоцистита
При дакриоцистите применяют дезинфицирующие и антибактериальные средства. Как правило, у новорожденных в 95% случаев возбудителем является стафилококк, реже – стрептококк и синегнойная палочка.
Использование альбуцида и фурацилина крайне нежелательно, потому что, во-первых, они вызывают жжение при закапывании, а, во-вторых, им свойственна кристаллизация, что может еще больше затруднить отток жидкости в полость носа.
Современным антисептическим препаратом является витабакт, он обладает антибактериальной активностью в отношении стафилококка, стрептококка, кишечной палочки, клебсиеллы, хламидии и др.
Зондирование слезных каналов
Если правильное выполнение массажа в комплексе с антибактериальной терапией в течение 3-4 недель не приводят к выздоровлению, требуется зондирование слезных путей. Оптимальный возраст для этой процедуры — 2-3 месяца.
Эмбриональная пробка механически устраняется при помощи специального зонда. Процедура выполняется под местной анестезией.
Зачастую для полного восстановления проходимости достаточно одной процедуры, но иногда требуется многократное проведение зондирования.
После зондирования в течение 1-3 недель проводится медикаментозное лечение и повторные промывания.
Дакриоцистит у взрослых
Проявления дакриоцистита в большинстве случаев неярко выраженные. Острый дакриоцистит может сопровождаться болями в слезном мешке, однако зачастую не имеет болезненных симптомов, поэтому многие пациенты откладывают визит к врачу.
Первый признак дакриоцистита — припухлость в области слезного мешка. Надавливание может вызывать неприятные (но, как правило, не резко болезненные) ощущения. Иногда надавливание провоцирует выделение небольшого количества мутного содержимого (или гноя) из слезных точек.
Другой характерный симптом — слезотечение. Слеза не может всосаться и уйти в полость носа.
Длительное отсутствие лечения опасно развитием гнойных осложнений. Со временем размножающиеся бактерии могут выйти за пределы слезного мешка и проникнуть в организм.
Когда в процесс вовлекаются окружающие ткани, формируется тяжелое гнойное воспаление — абсцесс или даже флегмона (если воспаление быстро распространяется).
Это очень опасные заболевания, трудно поддающиеся лечению, поэтому важно своевременно обратиться к врачу, не допуская развития осложнений.
Дакриоцистит не имеет характерных симптомов. Припухлость и слезотечение — это признаки, по которым можно заподозрить данное заболевание, но для назначения лечения необходимо точно знать диагноз. Для этого офтальмолог на первой консультации выполняет ряд обследований. Все диагностические процедуры проводятся с одной целью — определить, проходимы ли носослезные пути.
Проба Веста — распространенная диагностическая методика. В глаз закапывают несколько капель колларгола 2%. Предварительно в соответствующую ноздрю помещают ватный тампон. Чем быстрее на тампоне появятся первые пятнышки оранжевого цвета (колларгол), тем лучше проходимость пути «глаз-нос».
В норме на это уходит около двух минут. Если тампон прокрасился через пять-десять минут, нужно повторить исследование, возможно проходимость слезных путей нарушена.
Если колларгол задержался больше десяти минут (или не появился вообще), слезные пути непроходимы (или проходимость серьезно нарушена).
Как лечить?
Лечение дакриоцистита состоит из двух частей. Первая — восстановление проходимости носослезного канала (оперативным путем). Вторая — противовоспалительная и антибактериальная терапия. Восстановление проходимости носослезных путей осуществляется двумя способами. Наиболее распространенный — бужирование.
Бужирование — это введение в канальцы специального зонда (бужа), который пробивает засор (если он есть) и раздвигает стенки носослезного канала (если они сузились, например, в результате воспалительного процесса).
Процедура длится несколько минут и, как правило, сопровождается незначительными неприятными ощущениями, чтобы свести и их к минимуму используют внутривенную анестезию.
Другой способ – дакриоцисториностомия. Это более сложное хирургическое вмешательство. К ней прибегают, когда бужирование в сочетании с остальными методами лечения не дает необходимого результата. Во время операции врач формирует сообщение между слезным мешком и полостью носа в обход носослезных каналов. Такая операция помогает предотвратить развитие тяжелых гнойных осложнений.
Автор материала – к.м.н., офтальмолог-хирург Детской клиники ЕМС, Виктор Макаров