Врожденный гепатит C: симптомы и лечение, осложнения заболевания

Врожденный гепатит у ребенка – гетерогенная патология, которая возникает вследствие внутриутробного воздействия негативных факторов на печень. Клинически проявляется увеличением печени, селезенки, отставанием психического развития, неврологическими симптомами. Признаки наблюдаются через несколько дней или месяцев.
Диагностика носит дифференциальный характер, включает множество исследований. К ним относят определение АЛТ, АСТ, ЩФ, антигенов HBs, HBe, HBc, РСК. Проводится иммуноферментное исследование, ПЦР. Из инструментальных методов эффективны УЗИ и биопсия печени с последующим гистологическим исследованием.
Рассмотрим, какие причины развития врожденного гепатита, симптомы и особенности лечения, и как патология повлияет на будущее ребенка.
Что такое фетальный гепатит
Фетальные гепатиты – группа заболеваний острого либо хронического течения, приводящая к другим недугам печени воспалительного, дистрофического характера.
Возникает в период внутриутробного развития либо в течение 1-2-х месяцев после рождения ребенка.
По статистике, около 15% новорожденных детей заражаются трансплацентарным способом, 10% во время родовой деятельности. Вероятность развития фетального гепатита у малыша обусловлена этиологическим фактором. На фоне острого гепатита B риски составляют до 90%.
Причины врожденного гепатита у новорожденного
Рассмотрим, как может передаваться возбудитель ребенку, как происходит инфицирование во время внутриутробного развития. Доминирующим фактором в патогенезе играют инфекции вирусного характера, которые включены в группу TORCH.
В эту группу включают вирус гепатита B, цитомегаловирусную инфекции, ВПЧ, Эпштейна-Барра, краснуху. Привести к врожденному гепатиту могут заболевания, которые диагностировали у матери во время беременности.
К таким патологиям относят паразитарные и бактериальные недуги:
- Сифилис.
- Листериоз (инфекция, спровоцированная микроорганизмом Listeria).
- Туберкулезное поражение любой локализации.
- Токсоплазмоз.
К факторам риска со стороны мамы относят длительное применение лекарственных препаратов, которые обладают гепатотоксическим свойством. Дополнить список можно потреблением алкогольной и наркотической продукции, курением во время беременности.
Со стороны ребенка стать толчком для развития врожденного гепатита могут генетические ферментопатии:
- Недостаток тирозина в организме.
- Муковисцидоз.
- Нарушение углеводного обмена.
Не во всех случаях удается найти первоисточник заболевания. Поэтому в истории болезни малыша пишут «идиопатическая форма врожденного гепатита».
Механизм инфицирования базируется на вертикальной передаче возбудителя либо патогенных микроорганизмов от мамы к ребенку либо на интранатальной аспирации околоплодными водами во время родовой деятельности. Очень редко малыш заражается при контакте слизистых оболочек с инфицированными родовыми путями.
Виды гепатита у ребенка
Врожденный вирусный гепатит у ребенка бывает нескольких вариаций по течению, которые базируются на этиологических факторах, спровоцировавших заболевание.
Выделяют такие заболевания:
- Гепатит B. Поскольку в крови младенца циркулирует множество копий вируса, болезнь в большинстве случаев переходит в хроническую форму. Чаще всего путь передачи трансплацентарный либо во время прохождения по родовым путям.
- Врожденный гепатит C – причины аналогичны предыдущему типу. Отличается медленным течением с продолжительным отсутствием клинических признаков. Заражение происходит в 5% случаев от больной матери.
- Гепатит A. Очень редкое врожденное заболевание. На сегодняшний момент зафиксированы единичные случаи внутриутробного заражения (аналогичная картина наблюдается в отношении гепатитов E и D).
Фетальный гепатит необходимо лечить незамедлительно, потому что высока вероятность осложнений.
Неонатальный гепатит
Это одна из разновидностей врожденного гепатита. Характеризуется воспалительным процессом в печени. Воспаление возникает в период до семи суток после рождения либо в поздний неонатальный период (с 8 по 28 день). Основная клиника проявляется на 10-12 день. У маленького ребенка формируются инфекционные очаги в печени, болезнь отличается тяжестью течения – зависит от вида возбудителя.
Клиника у малышей
Сроки проявления симптомов фетального гепатита, клиника обусловлены этиологией. Так, идиопатическая разновидность проявляется в течение 2-10 суток жизни малыша. К основным симптомам относят пожелтение кожного покрова, склер глаз, видимых слизистых оболочек.
Выраженность окраски может варьироваться – от легкой желтизны до сильного пожелтения ребенка. В течение дальнейших нескольких суток кожный покров становится зеленоватого оттенка. Также идиопатическая форма всегда протекает с нарушением общего состояния.
К диагностическим признакам относят вялость ребенка, апатию, дефицит массы тела, медленную прибавку в весе, увеличение живота, рвоту, скопление жидкости в брюшной полости. С первых дней моча у ребенка ненормального цвета – кирпичная или красноватая, через несколько недель светлеют фекалии.
В тяжелых случаях врожденный гепатит провоцируют нарушения неврологического характера:
- Снижается тонус рефлексов.
- Вялые парезы.
- Маленький ребенок не может сосать грудь, трудности с глотанием.
- Судорожные состояния (редко).
- Менингеальный синдром (редко).
Продолжительность недуга варьируется от 2-х недель до нескольких месяцев. Заболевание, которое вызвано HBV-возбудителем, клиникой не отличается.
На 2-3 день после рождения появляются первые признаки врожденного гепатита бактериальной природы:
- Увеличение температуры тела.
- Гепатомегалия.
- Нарушения пищеварительного тракта.
- Понос.
- Инфекционно-токсический шок.
- Пневмония.
- Симптоматика энцефалита.
Клиника отличается, обусловлена возбудителем болезни. Так, при цитомегаловирусной инфекции проявляется гидро- или микроцефалия, поражаются легкие, почки, сетчатка глаз. При краснухе не зарастают артериальные протоки, наблюдается поражение внутреннего уха и хрусталика.
Основные и дополнительные методы диагностики
Диагностика состоит из изучения истории болезни, глубокого обследования новорожденного малыша, матери. Делают лабораторные анализы, проводят инструментальные исследования. Педиатр на фоне физикального обследования осматривает кожу, слизистые на предмет изменения цвета. Обязательно оцениваются размеры печени, селезенки.
Наиболее информативный лабораторный метод – печеночные пробы. Существенно возрастают такие показатели как АЛТ и АСТ, в крови растет уровень билирубина (и прямой, и непрямой), ЩФ. Исследование фекалий показывает, что в них отсутствует желчь, а в урине имеется уробилин.
Особое внимание уделяется анализам вирусологического, иммунологического характера. Они позволяют выявить причину недуга. Обязательно делают анализ на выявление антигенов HBs, HBe, HBc в биологической жидкости. Иммуноферментный анализ позволяет выявить IgG и IgM.
Инструментальная диагностика:
- Наиболее простой и быстрый способ, позволяющий обнаружить врожденный гепатит у ребенка, нарушения печени, является УЗИ. Определяют структурные преобразования печеночных тканей, желчного пузыря и каналов.
- Биопсия. В некоторых случаях это необходимость, чтобы подтвердить диагноз, когда лабораторные анализы и УЗИ несколько расплывчаты.
По гистологическому исследованию печени у детей выявляют фиброзные изменения, отмирание либо склеивание функциональных печеночных единиц.
Методы лечения
Основой благоприятного прогноза будет являться своевременность диагностики и последующего лечения. Это позволяет предупредить негативные последствия. Терапевтическая стратегия ориентирована на восстановление печеночных клеток новорожденного ребенка.
На фоне идиопатической формы проводится патогенетическое либо симптоматическое лечение. Требуется скорректировать рацион ребенка.
Если у взрослой женщины (матери) подтвержден острый вирусный гепатит, то обязательно отменяют лактацию – малыша переводят на искусственные смеси.
В других случаях грудное кормление разрешено, дополнительно прописывают средства для восстановления водного и электролитного баланса.
Смесь для кормления подбирают ту, которая изобилует триглицеридами, кальцием, фосфором, цинком и водорастворимыми витаминами. Если был диагностирован холестатический синдром у грудничка, то дополнительно требуется применение токоферола и ретинола.
Рекомендации врачей по препаратам для лечения врожденного гепатита:
- Гепатопротекторы – восстанавливают печеночные клетки, ускоряют регенерационные процессы, улучшают функциональность печени.
- Желчегонные средства способствуют лучшей выработке и отхождению желчи.
- Гормональные лекарства.
- Интерфероны.
Если имеются структурные аномалии, то эффективность консервативного лечения практически нулевая. Требуется проведение оперативного вмешательства. В тяжелых случаях единственный способ спасти ребенка – это трансплантация железы.
Врожденный цирроз у ребенка
Врожденный цирроз печени у новорожденного малыша – опасное и тяжелое заболевание, развивающееся еще во внутриутробном периоде. Паренхима печени замещается фиброзными тканями, что приводит к формированию печеночной недостаточности, портальной гипертензии (повышению давления в воротной вене) и др. осложнениям.
Циррозное поражение у ребенка, который недавно появился на свет, лечится только одним способом – пересадка органа. При отсутствии трансплантации летальный исход. Даже при адекватном лечении прогноз неблагоприятный.
Врожденное циррозное поражение развивается по разным причинам. Медицинские специалисты выделяют следующие этиологические факторы:
- Вирусный гепатит B, С или D.
- Краснуха, цитомегаловирус.
- Токсоплазмоз.
- ВИЧ-инфекция.
- Сифилис.
- Наследственные недуги – патология Вильсона-Коновалова, гемохроматоз (когда нарушается обмен железа в организме), органическая непереносимость фруктозы и др.
В медицине выделяют классификацию врожденного цирроза в соответствии с морфологической структурой заболевания. Так, бывает макронодулярная форма (размер узелков более 3-х миллиметров в диаметре), микронодулярная (размеры узелков на печени варьируются от 1 до 3-х мм).
Иногда у малышей формируется септальная форма цирроза, вследствие которой разрушаются перегородки между функциональными дольками печени, при этом фиброзные узелки отсутствуют. В редких случаях встречается смешанная форма.
Врожденный цирроз печени у новорожденных проявляется симптомами:
- Капризность.
- Увеличение температуры тела.
- Маленький ребенок практически не спит.
- Снижение массы тела.
- Постоянные срыгивания.
- Появление венозной сети на коже живота.
- Рвота с примесью крови.
- На кожном покрове новорожденного формируются сосудистые звездочки.
- Мелена – черный жидкий стул, имеющий дегтеобразную консистенцию и неприятный запах, образующийся из крови под влиянием содержимого кишечника, желудка.
После обнаружения гепатита проводится противовирусное лечение (когда причиной является вирусный возбудитель). Назначают вливание гормональных, желчегонных препаратов, гепатопротекторов. Переливают донорскую эритроцитарную массу и плазму, если имеется массивное внутреннее кровотечение в ЖКТ.
Все консервативные способы лечения относятся к поддерживающей терапии, поскольку требуется экстренная трансплантация печени. В противном случае развиваются осложнения в виде печеночной недостаточности, перитонита (воспаление листков брюшины), сепсиса, комы печени, асцита. Все это приводит к усугублению клиники, смерти.
Гепатит у новорожденных: причины заболевания, клинический прогноз и лечение недуга, осложнения гепатита у грудничка и последствия в будущем

Гепатит — воспалительное заболевание печени, вызванное инфекцией, вирусом или воздействием токсических веществ. Число заболевших возрастает ежегодно, количество новорожденных детей, появившихся на свет инфицированными, также увеличивается. Врожденное заболевание гепатитом называется фетальным.
Физиологическая желтуха и вирусный гепатит у новорожденных – не одно и то же. Первая наблюдается практически у всех детей после рождения из-за временной незрелости такого органа, как печень. Состояние, как правило, проходит само в течение двух-трех недель.
Желтуха также может быть гемолитической – в случае иммунологического конфликта. Такое может быть при различии в резус-факторе матери и малыша, сохраняется патология в течение нескольких месяцев.
Гепатит у новорожденных проявляется уже через 14–20 дней, редко – ко второму-третьему месяцу, и это негативно влияет на качество жизни и здоровье ребенка.
Причины
Гепатит у младенцев может вызываться:
- простейшими микроорганизмами, чаще всего токсоплазмами;
- вирусами гепатита В, С, Д, редко А, ВИЧ, герпеса, краснухи, ветряной оспы, мононуклеоза, цитомегаловирусом, аденовирусом, энтеровирусом;
- бледной трепонемой – микроорганизмом, вызывающим инфекционное заболевание (сифилис).
Основным возбудителем патологии у новорожденных является агент гепатита В, им они заражаются от матерей во время родовой деятельности или будучи еще в утробе. Недуг может сопровождаться более тяжелым и опасным течением, чем все остальные виды. В 10% случаев перетекает в хроническую стадию и требует длительного лечения.
Малыши заражаются гепатитом С от инфицированной матери примерно в 5% случаев. Для заболевания характерно медленное течение и продолжительный бессимптомный период. В 85% случаев инфекция принимает хронический характер.
Заражение ребенка от матери-носительницы
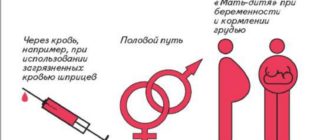
Пути инфицирования ребенка:
- передача вируса от носительницы инфекции (матери) сквозь плацентарный барьер во время вынашивания плода;
- при переливании крови от инфицированного донора;
- в процессе естественных родов зараженной женщины или во время кесарева сечения;
- заражение во время грудного вскармливания. Это возможно, если на сосках у кормящей есть микротравмы, открывающие вирусам дорогу в организм ребенка через молоко;
- ненадлежащая обработка пуповины (с нарушением правил антисептики и асептики);
- проведение иных манипуляций, сопровождающихся повреждением кожи.
Симптоматика
Симптомы заболевания начинают наблюдаться только по прошествии латентного периода (инкубационного). При гепатите A он составляет 15–50 суток; при B – 60–120; при C – 20–140. Для вирусных гепатитов характерны:
Обильная рвота
- ухудшение аппетита;
- резкое повышение показателей печеночных ферментов;
- окрас слизистых и кожного покрова в желтый оттенок (признак проявляется не во всех случаях);
- обесцвечивание каловых масс, постоянно или эпизодически;
- более темный окрас урины;
- увеличение размеров печени, преимущественно в ее левой доле, может быть увеличена плотность;
- нарушения в работе желудочно-кишечного тракта, тошнота, рвота;
- ухудшение общего самочувствия;
- появление кожного зуда;
- неврологические нарушения, снижение мышечного тонуса ножек и ручек ребенка, угнетение основных рефлексов;
- возможно появление признаков воспаления мозговых оболочек или судорог;
- редкий симптом – увеличение селезенки.
Гепатит А характеризует небольшое повышение температуры тела до 37,5 градусов с постепенным возрастанием до 38–39 градусов. Гепатит B показывает симптоматику только в период обострения. Если ход заболевания приобретает длительное течение, то появляются кровотечения из носа или десен. Увеличение температуры тела до 39 градусов – характерный признак гепатита С.
Явная симптоматика напрямую связана с состоянием ребенка. У слабых детей болезнь проходит тяжелее, признаки заболевания ярче, проявляются рано.
Диагностирование
Уже в ходе стандартного осмотра новорожденного врач может заподозрить наличие гепатита и назначить комплексное обследование для постановки точного диагноза:
- Анализы крови – общий и биохимический, отражают функцию печени на момент исследования.
- Анализ урины характеризует работу системы мочевыделения в целом. Указывает появление билирубина, белка или крови в моче на повышение выделения уробилиногена.
- Изучение крови для выявления маркеров вирусных патологий. Положительный результат говорит о присутствии вирусных агентов в организме малыша. Через несколько месяцев анализ необходимо повторить, так как иногда он бывает ложноположительным.
- Серологический тест, направленный на обнаружение антител к вирусу, которые вырабатывает иммунная система. Однако иммуноглобулины образуются не сразу, поэтому на ранней стадии тест может быть неэффективным.
- ПЦР – полимеразная цепная реакция, позволяет выявить ДНК вируса и определить его количество в крови.
- УЗИ органов брюшной полости, в ходе которого выявляются имеющиеся отклонения в органах, их структуре; диагностируются изменения размеров, патологические процессы.
Лечение гепатита у новорожденных
Фетальный гепатит после выявления нужно лечить незамедлительно. Исключением является гепатит А – заболевание проходит самостоятельно по истечении нескольких недель и предполагает только симптоматическую терапию. Цель лечения в остальных случаях — восстановление клеток печени с учетом типа, стадии, симптоматики болезни. При остром врожденном гепатите назначают:
Эссенциале
- гепатопротекторы для поддержания функционирования печени и восстановления ее клеток (Карсил, Эссенциале);
- противовирусные препараты, предназначенные для борьбы с возбудителем заболевания (Виферон);
- желчегонные средства при проявлении синдрома холестаза, когда происходит уменьшение поступления желчи в двенадцатиперстную кишку, что влечет за собой нарушение оттока желчи и ее застой (Хофитол, Холензим);
- жаропонижающие средства на основе парацетамола при необходимости (вещество не имеет токсического воздействия на печень);
- сорбенты для снятия симптомов общей интоксикации;
- витамины для улучшения состояния.
Важный этап терапии – соблюдение диеты кормящей мамой. Запрещается употребление: продуктов с высокой аллергенностью, жирной, жареной пищи, продуктов с содержанием консервантов и красителей, алкоголя.
Грудничок должен быть обеспечен необходимым количеством жидкости.
Прогноз
Прогноз течения гепатита у новорожденного варьируется в зависимости от вида заболевания, его стадии и имеющихся осложнений. У современных врачей есть все ресурсы для того, чтобы минимизировать риски, поэтому важно обратиться за помощью как можно раньше и следовать всем рекомендациям.
Гепатит С может протекать без проявления симптомов в течение длительного периода времени. Если вовремя не провести надлежащее лечение, то заболевание может привести к значительным последствиям в дальнейшем – формированию цирроза органа, проблемам почек, щитовидной железы, поражению сердца, раку печени.
Однако даже если гепатит перешел в хронический тип, он может существенно не повлиять на продолжительность жизни человека. Часто заболевание завершается полным выздоровлением. Например, 90% грудничков, перенесших гепатит А, полностью излечиваются.
Прогноз наиболее неблагоприятен при заболевании вирусными гепатитами В, С и микст-инфекцией, вызванной сразу несколькими вирусами.
Профилактика
Для профилактики заболевания у новорожденных необходимо проведение комплекса мероприятий:
- при планировании беременности проходить обследование на наличие инфекций обоим будущим родителям;
- сдавать анализы по время вынашивания ребенка для диагностирования гепатита В, ТОРЧ-инфекций (ряда инфекций, объединенных в комплекс наиболее опасных для развития плода), венерических заболеваний;
- проводить вакцинацию лиц, которые не были привиты, особенно из уязвимых групп;
- обследовать женщин детородного возраста на ВИЧ, гепатит B, герпес, краснуху, токсоплазмоз, цитомегаловирус и назначать лечение при необходимости.
Прививки от гепатита С
Самой эффективной профилактикой некоторых видов гепатита является вакцинация. Прививка ставится в течение первых суток после рождения (при отсутствии противопоказаний). Новорожденным, находящимся в группе риска, должны быть сделаны 4 инъекции.
Из-за быстрой генетической изменчивости и особенностей мутации вируса инъекция от гепатита С пока не найдена.
Возможные осложнения
Гепатиты у младенцев способны спровоцировать появление различных проблем:
- Уже на начальном этапе примерно в 10% случаев гепатит В может вызвать такие осложнения, как кровоточивость слизистых оболочек, появление крови в урине, сыпи на коже, болезненности суставов.
- Осложнением после перенесенного гепатита С у грудничка может выступать аутоагрессивное заболевание или ревматологические болезни. Также имеется риск развития красного плоского лишая, порфирии кожи (нарушение пигментного обмена и повышенная чувствительность кожи к ультрафиолету).
- У 1–5% новорожденных детей гепатит развивается мгновенно и приводит к массовой гибели клеток печени. Самочувствие быстро ухудшается, может наступить шок – опасное для жизни последствие, способное привести к коме. Необходима госпитализация в скорейшие сроки.
- Заболевание приобретает хроническое течение у 40–50% детей. Последствиями могут стать сниженный аппетит, нарушения сна, утомляемость, слабая успеваемость.
При этом виды заболевания, возникающие при заражении через кровь, переносятся сложнее и чаще переходят в хроническую форму.
Фетальный гепатит у новорождённых, причины, симптомы, лечение и прогноз
На сегодняшний день распространённость заболеваемостью гепатитом значительно растет. Она охватывает различные слои населения: начиная от лиц раннего детского возраста и заканчивая пожилыми. Кроме того, сегодня нередко стала появляться такая патология, как врождённый или фетальный гепатит, разговор о котором пойдет в данной статье.
Что означает и чем опасен?
Врождённый гепатит – это острая патология вирусной природы, которая возникает при внутриутробном развитии плода или развивается в первые месяцы жизни ребенка (1-2 месяца). Характеризуется быстрым поражением печёночных клеток плода или новорождённого.
Существуют несколько основных форм фетального гепатита, поражающего печень в утробе матери – это гепатиты В, С, реже происходят случаи заражения гепатитом А, D и Е. Заражение болезнью может произойти с 16 недели внутриутробного периода, когда происходит основное развитие всех органов и систем.
Данное заболевание возникает при заражении через сыворотку крови, через плаценту, поэтому эти патологии очень опасны и несут большой риск для дальнейшей жизни новорождённого. Это обусловлено тяжелым клиническим течением, быстрым нарастанием симптомов, несущих опасность для жизни маленького пациента.
Кроме того, если заражение произошло через плаценту от матери ребенка, существует немалый риск развития аномалий в строении печени, полного отказа работы органа.
Типы гепатита у новорождённых
Вирусный гепатит у новорождённых имеет несколько типов течения, которые обусловлены причинами и факторами, вызвавшими эту патологию. На сегодняшний день, выделяют несколько основных типов:
- Гепатит В – сегодня зафиксировано достаточно частое появление этого гепатита у новорождённых. Наиболее часто переходит в хроническую форму течения, которая обусловлена постоянным наличием в крови грудничка вирусного агента. Чаще всего данный тип передается через плаценту или во время прохождения плода по родовым путям.
- Гепатит С вирусной этиологии – появление этого типа у новорождённых обусловлено теми же причинами, что и вирусного гепатита В. Однако, данный тип имеет более медленное течение с длительным отсутствием проявлений патологии. По последним данным, заражение младенцев гепатитом С происходит в 5% случаев.
- Гепатит А – данный тип имеет фекально-оральный путь проникновения к новорождённому. Проявляется очень редко, в случае нарушения правил общепита в больнице, поэтому сегодня практически не зафиксировано случаев врожденной заболеваемости этой патологией, так же, как и случае гепатита Д и Е.
Фетальный гепатит у новорождённых детей требует немедленного принятия мер по оказанию медицинской помощи грудничку, чтобы предотвратить развитие осложнений.
Симптомы
Несмотря на различные типы врожденного недуга у детей, симптомы имеют схожую клиническую картину, основанную на поражении печени. Однако существует различная степень и форма выраженности этой болезни у новорождённых:
- Безжелтушная – для данной стадии характерно появление вялости и слабости ребенка, отказ новорождённого от еды, малыш бледный. Кроме того, при проведении полного обследования, отмечается увеличение сегментов печени и селезёнки.
- Преджелтушная – это стадия перехода одной формы в другую, характеризуется усилением всех проявлений безжелтушной формы, длится от нескольких часов, до нескольких дней. При этом малыш не спит, срыгивает всю еду – характерно появление симптомов обезвоживания младенца, у него может появляться незначительная температура тела. Для данной стадии свойственно и потемнение мочи, осветление кала.
- Желтушная – это стадия всех клинических проявлений болезни, которой свойственно: высокая температура, малыш вялый, не ест, появление желтухи. Со стороны органов желудочно-кишечного тракта появляется нарушение работы – стул становится жидким, частым. Кожа и слизистые становится желтушного цвета. Часто при данной форме начинают развиваться признаки печёночной энцефалопатии, поражение нервной системы грудничка.
При появлении хотя бы одного признака ребенок должен быть срочно госпитализирован в палаты интенсивной терапии, где будет полноценно обследоваться и проходить лечение.
Диагностика
Если произошло внутриутробное заражение патологией или существовал риск появления этой болезни, то сразу после рождения ребенка отправляют на обследование. Основой диагностических процедур является обследование новорождённого – осмотр, перкуссия, пальпация, использование лабораторных и дополнительных методов диагностики.
Лабораторные исследования несут наиболее значимую характеристику и дают основные понятия о наличии болезни, включают в себя:
- Общий анализ крови – даёт обнаружить снижение лейкоцитарной массы в кровотоке малыша.
- Общий анализ мочи – при наличии желтушной стадии в моче появляются уробилин и пигменты желчи.
- Коагулограмма — назначается для определения фибриногена и снижения уровня свёртываемости крови больного.
- Биохимия крови – для гепатита характерно повышение уровня прямого билирубина, АЛТ и АСТ сегментов.
- Серологические обследования – позволяют обнаружить антитела гепатита определённой группы в крови малыша.
- ПЦР – диагностика.
К дополнительным методам диагностики относят УЗИ органов брюшной полости, позволяющее выявить состояние печени и селезенки, других органов при наличии заболевания, биопсия печени для определения очагов поражения и выявления типа недуга.
Важно оценить необходимость дифференцировать болезнь с другими патологиями детского возраста – галактоземией, внутрипечёночным холестазом, врождённой гемолитической анемией.
Лечение
Лечение гепатита у новорождённых должно начинаться в кратчайшее время после его обнаружения. Основные терапевтические мероприятия в данном случае будут направлены на восстановление клеток печени младенца, в зависимости от типа и стадии патологии. Это позволит избежать негативных последствий и осложнений.
К сожалению, сегодня не разработано специальных методов лечения недуга у новорождённых. Поэтому основными принципами является поддерживающее лечение.
Так, основным принципом терапевтических мероприятий при остром фетальном гепатите будет назначение гепатопротекторов (Карсил, Гепабене, Эссенциале) и противовирусных средств (чаще всего новорождённым показано применение Виферона).
Назначение этих средств исходит из веса грудничка и должно строго контролироваться неонатологом и педиатром.
Кроме того, важной составляющей лечения является диетотерапия матери ребенка, если происходит грудное вскармливание малыша – полное устранение жирных, жареных блюд, аллергенов – цитрусовых, орехов, продуктов, содержащих усилители вкуса и красители. В некоторых случаях переходят на искусственное вскармливание с помощью витаминсодержащих смесей.
Важно проводить дегидратационную терапию – для этого грудничку назначается введение инфузионных растворов для увеличения количества жидкости. Показано введение витамина К – для улучшения свёртываемости крови.
Осложнения
Часто терапия заболевания не даёт хороших результатов – это связано со скрытым течением многих признаков недуга у новорождённых, быстрым воздействием болезни. Последствия врождённой патологии могут оказывать влияние не только на органы ЖКТ, но и на весь организм ребенка в целом, от чего зависит и прогноз болезни:
- Переход в хроническую стадию.
- Цирроз печени.
- Холестаз.
- Повышение давления в портальных печёночных венах и артериях.
- Рахит, остеопороз, гиповитаминоз К и Е.
- Печёночная энцефалопатия.
- Задержка развития младенца.
- Острая почечная и печёночная недостаточность.
Данных осложнений можно избежать, только если вовремя диагностировать и начать терапевтические мероприятия, направленные на поддержание жизнеспособности печени младенца. В некоторых случаях быстрое течение фетального гепатита может привести к смерти грудничка.
Профилактика и прогноз
Врожденный гепатит можно предотвратить – для этого необходимо соблюдать все меры профилактики заболевания. Так, каждую беременную женщину обследуют на наличие гепатита, токсоплазмоза и краснухи во время беременности.
Важным критерием профилактики недуга у новорождённых является проведения троекратной вакцинопрофилактики грудничка, осуществляемой в первые месяцы жизни младенца.
Прогноз заболевания зависит от стадии и типа болезни, наличия осложнений – так, на сегодняшний день существует высокая вероятность положительного исхода врождённого недуга у детей. Смертность новорождённых от данной патологии в среднем составляет 2-5%.
Желтуха — Школа доктора Комаровского.
Загрузка…
Врожденный гепатит

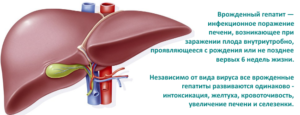
Врожденный гепатит — заболевание, возникающее у новорожденных детей в результате внутриутробного заражения от матери вирусом гепатита.
Оно заключается в инфекционном поражении печени, которое проявляет себя сразу после рождения или в течение первых 6 недель.
Гепатит у новорожденных: этиология и патогенез
Вирусный гепатит врожденного происхождения у детей в зависимости от вида возбудителя заболевания имеет формы В и С, то есть те, которые передаются через кровь. Это можно объяснить тем, что в период беременности женщин подвергают большому количеству медицинских манипуляций.
Гепатит А возникает только у новорожденных заразившихся уже после рождения. Даже острая форма этого заболевания у матери не вызывает поражений печени у плода, благодаря чему дети рождаются здоровыми. Вирусный гепатит В вызывается ДНК – содержащими вирусами.
Они имеют сложную структуру и тяготеют к печеночным клеткам, поскольку в них черпают недостающие элементы для размножения. Он вызывает наиболее тяжелые формы заболевания детей. Врожденный гепатит С также вирусный по своей природе. Это коварное заболевание отличается бессимптомным течением и носит название «ласкового убийцы».
Вызывает его сложный РНК-содержащий вирус, который имеет около 45 подтипов. Заражение детей, находящихся в утробе матери, вирусами гепатита В и С происходит трансплацентарным или гематогенным путем. Чаще всего виной этого считается повышение проницаемости плаценты и плодных оболочек.
В 10 % случаев это происходит в первых триместрах беременности и в 76% случаев — в последнем. Риск заражения ребенка также существует при инфицировании урогенитальной сферы женщины, особенно, если безводный период при родах превысил 46 часов.
Грудное вскармливание детей не считается способом передачи вирусов от матерей к новорожденным.
Симптомы заболевания у детей
Независимо от этиологии врожденный гепатит развивается одинаково. Клинические проявления заболевания говорят о воспалительной инфильтрации стромы, поражении гепатоцитов, возможных очагах некрозов. У маленьких пациентов сразу после рождения отмечаются:
Наши постоянная читательница
Наша постоянная читательница справилась с ГЕПАТИТОМ С действенными медикаментами — Софосбувир и Даклатасвир. По отзывам пациентов — результат 97% — полное избавление от вируса. Мы решили посоветовать ДЕЙСТВЕННУЮ терапию Вам. Результат почти 100%. ДЕЙСТВЕННЫЙ МЕТОД.
- уменьшение активности сосания;
- неустойчивость стула;
- частые срыгивания;
Заразиться гепатитом легче всего можно при сборе крови
- ахоличный кал;
- темная моча.
В первые же дни, а иногда и первые часы жизни у инфицированных новорожденных проявляется желтуха. Масса тела у такого ребенка не возрастает, проявляется гипотрофия.
Хотя в первые месяцы жизни общее состояние младенца изменяется мало, уже на третьем или четвертом месяцах у них резко нарастает вялость, становится наглядной плохая прибавка веса, за счет прогрессирующей гепатоспленомегалии непропорционально увеличивается размер живота.
С течением времени, помимо умеренной волнообразной желтухи, у детей возникает интоксикация и проявляются клинические признаки геморрагического синдрома. Они сопровождаются значительным увеличением печени и селезенки. Анализы крови часто отображают картину гипохромной анемии с умеренной тромбоцитопенией.
В сыворотке крови наблюдается повышение уровня билирубина, холестерина, отмечается усиление активности ферментов. УЗИ показывает повышенную эхогенность и усиленный рисунок паренхимы печени.
Заболевание среднего уровня тяжести с четко выраженными симптомами характеризуется тенденцией к обратному развитию. Тяжелые формы болезни, которые сопровождаются диффузным некрозом печени, зачастую заканчиваются летально. С момента рождения детей они проявляют себя более тревожными симптомами:
- сонливостью;
- выраженной интоксикацией;
- судорогами;
- периодами резкого беспокойства;
- отказом от груди;
- рвотой и срыгиваниями;
- мышечной гипотонией и гипорефлексией.
В подобных случаях происходит особенно раннее развитие желтухи и геморрагического синдрома. При благоприятном исходе у таких новорожденных желтуха исчезает в первую очередь, лишь затем происходит уменьшение размеров печени и селезенки.
Протекание врожденного гепатита может иметь отечный вариант. В этом случае наблюдаются общие отеки, иногда асцит. Под воздействием лечения вначале происходит их обратное развитие, затем пропадают остальные клинические признаки болезни.
Диагностика врожденного гепатита у детей
Основанием для вынесения диагноза служат характерные клинические проявления, наблюдающиеся у новорожденных детей, анамнез их матерей в период беременности, результаты анализов сыворотки крови маленьких пациентов.
Вирусный гепатит В выявляют при помощи радиоиммунного и иммуноферментного исследований крови. При сборе анамнеза женщин следует обращать особое внимание на наличие парантеральных вмешательств за 40-180 дней до возникновения первых симптомов болезни.
Подтверждение диагноза, несмотря на достижения современной лабораторной диагностики, в некоторых случаях сопряжено со значительными трудностями. Причина этого состоит в том, что серологические реакции у детей столь раннего возраста часто неспецифичны.
Поэтому, рекомендуется сочетание прямых и непрямых методов обследования, а также применение вспомогательных методов таких, как эхосканирование.
При вынесении диагноза необходимо проведение дифференцирования с конъюгационными желтухами, атрезией желчевыводящих путей. Нужно учитывать, что симптомы желтухи в период новорожденности могут наблюдаться также при инфекционном мононуклеозе.
Лечение и рекомендации
Тактика лечения больных врожденными формами гепатита, направлена на следующие аспекты:
- уменьшение воспалительных явлений;
- выведение токсинов;
- регенерацию клеток печени.
Чтобы избежать диспепсии, больных малышей, страдающих врожденным гепатитом, нужно кормить обезжиренным женским молоком. Основные рекомендации сводятся к медикаментозной терапии с применением следующих лекарственных средств:
- стероидных препаратов;
- интерферона-альфа;
- антибиотиков;
- желчегонных препаратов;
- витаминов.
Стероиды снижают воспалительную реакцию, помогают восстановить проходимость воспалительных протоков, улучшают снабжение паренхимы кровью, предотвращают развитие цирротических процессов. Для уменьшения воспалительных процессов применяются и антибиотики с широким спектром действия.
Детям назначаются также глюкоза и витамины В6, В12. При наличии у больных новорожденных признаков холестатического синдрома им прописывают желчегонные средства.
Применение препаратов из группы интерферона – альфа, в частности виферона, позволяют добиться более быстрой обратной динамики симптомов гепатита и сокращения сроков интоксикации.
При особенно тяжких формах болезни и опасности развития печеночной комы увеличивают дозы витаминов и производят немедленное капельное вливание физраствора и глюкозы.
Внутримышечно применяют экстракт печени и кардиотоничные препараты. Чтобы избежать гипопротробинемии, детям парантерально назначают витамин К.
При нарушениях аммиачного обмена даются рекомендации по применению больших доз глютаминовой кислоты.
Прогноз врожденного гепатита
Врожденный вирусный гепатит у детей, рожденных матерями переболевшими этой болезнью в период беременности, в целом имеет неблагоприятный прогноз. Исход болезни зависит от степени поражения печени на момент рождения малыша.
В случае раннего заражения плода он может погибнуть еще внутриутробно, возможно рождение ребенка раньше срока или мертворожденным. Часто больные младенцы вскоре после появления на свет умирают с четко выраженной картиной желтухи.
У выживших новорожденных, страдающих врожденной формой гепатита, наблюдаются достаточно тяжелые поражения печени при том, что защитные механизмы в этом возрасте значительно ограничены. Выздоровление наступает лишь у 40 % детей, у 35% – происходит развитие цирроза печени.
Все случаи заболевания с ранними признаками гепатоцеллюлярной недостаточности заканчиваются летально на первом году жизни. Наиболее благоприятным считается прогноз при формах болезни, сопровождающихся преобладанием синдрома холестаза.
Профилактические мероприятия
Поскольку инфицирование происходит внутриутробно и остается неясным, в какой период оно произошло, вакцинопрофилактика этого заболевания является неэффективной.
Поэтому, всем детям, появившимся на свет от женщин, больных гепатитом В, в первые 12 часов после рождения по соответствующей схеме вводят вакцину от гепатита В в сочетании с иммуноглобулином.
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с заболеваниями печени пока не на вашей стороне… И вы уже думали о интерфероновой терапии? Оно и понятно, ведь гепатит С – очень серьезное заболевание, ведь правильное функционирование печени – залог здоровья и хорошего самочувствия. Тошнота и рвота, желтоватый или сероватый оттенок кожи, горечь во рту, потемнение цвета мочи и диарея… Все эти симптомы знакомы вам не по наслышке. Но возможно правильнее лечить не следствие, а причину?
Сегодня препараты нового поколения Софосбувир и Даклатасвир способны с 97-100% вероятностью навсегда излечить вас от гепатита C.
Новейшие лекарства можно приобрести в России у официального представителя индийского фармгиганта Zydus Heptiza.
Получить бесплатную консультацию по применению современных препаратов, а также узнать о способах приобретения вы можете на официальном сайте поставщика Zydus в России. Узнать подробнее >>