Приращение плаценты: протоколы ведения родов при данной патологии, степень риска для роженицы
При слишком глубоком проникновении сосудов «детского места» в стенку матки развивается серьезное осложнение беременности – приращение плаценты. Обычно послед отделяется от маточной стенки в 3-ем периоде родов. При плотном прикреплении плаценты ворсины хориона удерживаются в маточных тканях, что приводит к тяжелому кровотечению.
Код по МКБ-X:
- 072 — послеродовое кровотечение;
- О72.0 — кровотечение в 3-ем периоде, связанное с задержкой или приращением плаценты;
- О73.0 — приращение плаценты без признаков кровотечения.
Такая патология значительно увеличивает риск гибели матери после родов. Поэтому нередко методом лечения становится хирургическое родоразрешение (кесарево сечение) с последующим удалением матки (гистерэктомией).
Причины и факторы риска
Чаще всего приращение плаценты развивается вследствие рубцовых изменений в слизистой оболочке (эндометрии) после кесарева сечения или другой операции. Это дает возможность плацентарным сосудам проникать глубоко в маточную стенку. В некоторых случаях причины остаются неизвестными.
Факторы риска:
- перенесенная операция на матке (приращение плаценты к рубцу тем вероятнее, чем больше было хирургических вмешательств);
- предлежание плаценты, когда она частично или полностью перекрывает внутренний маточный зев, или низкое ее расположение;
- возраст матери старше 35 лет;
- многочисленные роды;
- субмукозная фибромиома с расположением узлов, деформирующих внутреннюю стенку органа.
Способствуют формированию патологии перенесенный эндометрит, частые выскабливания эндометрия, дефекты развития внутренних половых органов, сифилис, малярия, а также гломерулонефрит.
Патогенез
Плацента образуется в слое эндометрия, который называют функциональным, а во время беременности – децидуальным. В конце вынашивания плода под «детским местом» имеется децидуальная оболочка, которая в 3-ем периоде родов отделяется на уровне своего губчатого слоя. Его сосуды сокращаются, что предотвращает маточное кровотечение.
При воспалении, дистрофии или рубцовых изменениях слизистой оболочки губчатый слой замещается соединительной тканью, то есть перерождается в рубец. В него врастают плацентарные ворсины, и самопроизвольное отделение их от маточной стенки становится невозможным. Такое состояние называется плотным прикреплением.
Если функциональный слой эндометрия не подвергается рубцовой трансформации, а атрофируется, то есть истончается, плацентарные сосуды прорастают сквозь него и входят между мышечными волокнами матки, проникая вплоть до ее наружной серозной оболочки. Такое состояние называется истинным врастанием. В тяжелых случаях плацентарные сосуды могут проникнуть в стенки соседних органов, например, мочевого пузыря.
Патология возникает в результате нарушения баланса между активно вырабатывающимися плацентарными веществами, растворяющими ткани для облегчения образования новых сосудов, и защитных факторов маточной стенки. Основа такой защиты – гиалуроновая кислота, а разрушается она ферментом гиалуронидазой, вырабатывающейся в хорионе.
Классификация патологии
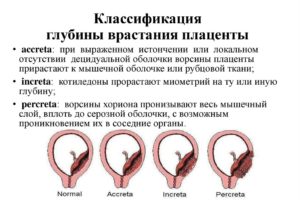
В зависимости от глубины проникновения плацентарных тканей в маточную стенку различают два вида аномального расположения плаценты:
- плотное прикрепление, когда ворсины хориона проникают только в губчатый слой, расположенный между плацентарной и мышечной тканью матки, – placenta adhaerens;
- истинное приращение, когда плацентарные сосуды врастают в ткань миометрия, – placenta accreta.
Плотное прикрепление, или ложное приращение плаценты может быть полным или частичным.
В обоих случаях ее ворсины углубляются только в губчатый слой эндометрия без проникновения в более глубокий мышечный слой.
Полное плотное прикрепление не сопровождается активным послеродовым кровотечением, так как «детское место» не отделяется. При неполном прикреплении кровопотеря может быть довольно интенсивной.
Полное истинное приращение встречается в 1 случае из 25 тысяч родов. Оно не сопровождается кровотечением, так как плацентарная ткань остается неотделенной.
Частичное приращение вызывает сильную кровопотерю и угрожает жизни женщины.
Патология прикрепления плаценты наблюдается по современным данным в 1 случае из 2500 родов, и увеличение ее частоты связывают с возрастанием количества родов, выполненных путем кесарева сечения.
Виды приращения плаценты
Классификация патологии включает и более редкие, но тяжелые формы:
- placenta increta – глубокое врастание плацентарных тканей в миометрий;
- placenta percreta – прорастание до верхнего (серозного) маточного слоя и даже в окружающие органы.
Клинические проявления
Патологические признаки при плацентарном приращении во время беременности обычно отсутствуют. В 3-ем триместре возможны кровянистые выделения из влагалища. При интенсивном кровотечении необходима неотложная медицинская помощь.
Приращение последа часто сопровождается его аномальным прикреплением (в области внутреннего маточного зева или угла матки) и преждевременными родами.
Заболевание проявляется в 3-ем периоде родов, когда возникает массивное маточное кровотечение во время отделения последа. Средний объем кровопотери составляет 3-5 литров.
Кровотечение начинается спустя несколько минут после появления на свет ребенка. Из половых путей толчками, неравномерно вытекает жидкая кровь со сгустками. Иногда кровь может временно скапливаться в полости матки и затем изливаться в большом количестве. Признаков отделения последа нет. Маточное дно расположено выше пупка и не опускается, отклоняется в правую сторону.
Это сопровождается возбуждением, чувством страха, бледностью, потливостью, похолоданием конечностей роженицы, быстрым снижением давления, нитевидным пульсом, одышкой, нарушением сознания и другими признаками острой кровопотери.
Осложнением этого состояния является ДВС-синдром, респираторный дистресс-синдром, острая почечная, дыхательная, сердечная недостаточность. На этом фоне возможен летальный исход.
Если приращение стало причиной преждевременных родов, неблагоприятные последствия могут возникнуть и у ребенка:
- нарушения дыхания, связанные с незрелостью легких;
- повышенная чувствительность нервной системы к повреждающим факторам;
- невозможность самостоятельного питания;
- недоразвитие сетчатки, патология глаз;
- длительное пребывание в стационаре для выхаживания.
Диагностика
Особое внимание должно уделяться женщинам с рубцом на матке и низким расположением или предлежанием «детского места». Диагностика приращения плаценты во время беременности производится неинвазивно:
- УЗИ или МРТ для оценки степени врастания ворсин хориона в маточную стенку;
- анализ крови на альфа-фетопротеин: увеличение в крови количества этого белка может быть признаком развивающейся патологии.
УЗИ выявляет патологию с 18 – 20-й недели гестации. Характерными проявлениями тотального плотного прикрепления плаценты являются:
- плацентарные лакуны (асимметричные крупные скопления крови);
- отсутствие характерного в норме эхо-негативного пространства позади «детского места»;
- усиление кровотока в маточной стенке, регистрируемое с помощью доплеровского исследования;
- кровеносные сосуды, пересекающие маточно-плацентарную границу;
- плацентарная ткань, лежащая непосредственно на миометрии;
- толщина миометрия в месте локализации патологии менее 1 мм.
Наиболее надежным диагностическим методом, безопасным для матери и плода, является МРТ. С ее помощью обнаруживаются неровности маточной стенки, неоднородность плацентарной ткани и миометрия.
Магнитно-резонансная томография является наиболее надежным и безопасным способом диагностики патологии прирощения плацентарной ткани
Во время родов диагностика проводится путем ручного обследования полости матки. Эта процедура показана в таких случаях:
- кровотечения нет, но через полчаса после появления новорожденного на свет послед не отделился;
- отсутствие симптомов отделения плодных оболочек при начавшемся кровотечении, когда его объем достигнет 250 мл.
Эта процедура проводится под внутривенным наркозом.
Лечение
При подозрении на подобное заболевание для каждой женщины определяется безопасный план родов.
При истинном приращении
Показано кесарево сечение с последующим удалением матки. Такое вмешательство помогает предотвратить потенциально опасную для жизни кровопотерю, которая может возникнуть во время естественных родов.
Операция проводится в стационаре, имеющем отделение реанимации и интенсивной терапии, где есть возможность переливания крови и ее компонентов. Такое вмешательство нередко проводится в плановом порядке на сроке 34 недели беременности.
Во время операции кесарева сечения врач извлекает ребенка через разрез на передней брюшной стенке и на матке. После этого матка с приросшим к ней «детским местом» удаляется. Ручное отделение плаценты при ее истинном приращении бесполезно и в 2/3 случаев приводит к смерти пациентки.
Последствия для женщины после операции включают отсутствие возможности забеременеть.
Проведение органосохраняющей операции возможно при плотном прикреплении последа:
- При кесаревом сечении ребенка извлекают, пуповину пересекают, но послед не отделяют.
- Полость матки тампонируется.
- Перевязываются 3 пары магистральных маточных сосудов.
- Плацента аккуратно отделяется рукой.
- В нижний отдел матки вводится энзопрост или метилэргометрин, начинается внутривенная инфузия окситоцина для сокращения мышц и сосудов.
- При кровоточивости плацентарная площадка ушивается кетгутом или викрилом.
Если приросшую плаценту не удалить, в дальнейшем возможны осложнения:
- интенсивное маточное кровотечение;
- эндометрит;
- тромбоэмболия легочной артерии;
- потребность в удалении матки;
- рецидивы приращения, выкидыш, преждевременные роды во время последующей беременности.
Лечение при плотном прикреплении плаценты
Включает акушерское (ручное) обследование маточной полости после рождения ребенка и механическое удаление последа. Если полное удаление оказывается невозможным, необходимо срочно готовить пациентку к операции. При кровопотере от 250 мл до 1500 мл возможна надвлагалищная ампутация, а при более объемной необходима экстирпация матки.
Плацента
Если отделить плаценту удалось вручную, после родов пациентке необходима обычная диета, ей назначаются антибиотики и вещества, стимулирующие сократимость матки. Грудное вскармливание не противопоказано. Проводится дополнительное УЗИ для контроля за состоянием матки, а также анализы крови для исключения постгеморрагической анемии.
После операции проводится обычный уход, назначаются инфузии растворов, антибиотики, обезболивающие средства. При значительном снижении уровня гемоглобина показано переливание эритроцитарной массы, в дальнейшем – назначение препаратов железа.
В случае тяжелых осложнений лечение проводится в отделении реанимации. Пациентке вводят свежезамороженную плазму, растворы для поддержания объема циркулирующей крови, проводят кислородотерапию и т. д. Если матка удалена и кровотечение остановлено, прогноз даже при развитии осложнений благоприятный, обычно женщину удается спасти.
Прогноз и профилактика
При своевременной диагностике и правильном лечении приращения «детского места» ребенок рождается здоровым, организм женщины также полностью восстанавливается без каких-либо осложнений.
После удаления матки женщина становится бесплодной. Если гистерэктомия выполнена не была, во время последующих беременностей высок риск рецидива такого состояния.
Предотвратить данное состояние невозможно. При наличии факторов риска, а также при диагностированной во время УЗИ патологии требуется более тщательное наблюдение у врача и индивидуальное планирование родов.
В целом для снижения рисков необходимо уменьшать количество абортов, воспалительных заболеваний половых органов, а также не проводить операцию кесарева сечения без должных показаний.
Что такое врастание плаценты
В гинекологической практике очень часто встречается такая патология, как вросшая плацента. В норме между плацентой и маткой располагается децидуальная оболочка. Но есть варианты, когда ворсинки хориона врастают в базальную мембрану.
При вросшей плаценте ворсинки полностью прорастают в слизистую матки, доходят до мышечного слоя, потом прорастают там. Многие доктора считают, что врастание плаценты в оболочку матку происходит из-за понижения реактивности децидуальной оболочки.
Рассмотрим подробнее, кто больше всего подвержен такой акушерской патологии.
Причины патологии
Врастание ресничек в мышечный слой матки наблюдается в таких ситуациях:
- Дегенеративные изменения слизистой вследствие тяжелых послеродовых и послеабортивных процессов, которые сопровождались септическими осложнениями.
- Рубцовые образования после оперативных вмешательств на слизистой.
- Возможен вариант еще при недостатке ферментных систем в пределах децидуальной оболочки, а они первые, кто препятствует врастанию ворсин в мышечный аппарат матки.
По статистике с каждым годом все больше и больше растет количество родов с помощью кесарева сечения. А женщины, у которых в анамнезе было оперативное вмешательство, автоматически попадают в группу риска этой патологии.
У них чаще всего диагностируют врастание плаценты в рубец. Чем оно опасно? Особой опасности она не представляет, если вы об этом уже знаете. Просто тактика ведения вас у доктора будет несколько иная.
Вы должны будете ходить на УЗИ каждые две недели, дабы не пропустить ничего.
Другая же ситуация, если женщина рожала естественным путем, у неё были разрывы, которые в последующем преобразовались в рубцы. После родов очень небольшое количество женщин проводят влагалищную УЗД. И при второй беременности могут возникать проблемы.
В месте рубца плохое кровоснабжение, повреждена слизистая. Но может быть так, что после оплодотворения клетка закрепилась именно на том месте. В связи с такими условиями выжить она не может и происходит срыв беременности в первом триместре.
Это всегда очень болезненно для женщины, как морально, так и физически, так как чистка полости матки обязательна. Она проводится под наркозом, но потом ощущения очень болезненные. Не исключается и тот вариант, что во время чистки можно задеть питающие матку сосуды, а это чревато последствиями.
Маточное кровотечение единственное, которое очень сложно, практически нереально, остановить быстро и без огромных усилий врачей.
Врастание плаценты в матку имеет свою клиническую симптоматику. Клиническая картина будет зависеть от того, какая часть плаценты отделилась от матки. Если отделение её отсутствует на всем протяжении, клинического проявления и кровотечения наблюдаться не будет.
Но чаще будет происходить следующая ситуация. Часть плаценты отделяется от матки, сосуды повреждаются, возникает кровотечение, а сокращений матки недостаточно для спазма сосудов.
Если в этот момент правильно не диагностировать кровотечение, у пациентки может возникнуть геморрагический шок.
Профилактика
Для того чтобы не сталкиваться с подобными ситуациями, при первой беременности внимательно относитесь с предписаниям доктора. А самое главное, после родов, независимо от того, как вы рожали, пройдите полный осмотр гинеколога и сделайте влагалищное УЗИ. Это нужно в первую очередь вам самим.
Истинное и ложное приращение плаценты: что это, причины, протокол, симптомы и лечение
Приращением плаценты (патологическая глубокая инвазия хориона) называют акушерскую патологию, при которой хориальные ворсины врастают в базальный слой децидуальной оболочки, мышечный слой матки, периметрий и близлежащие ткани.
Проявляется в третьем периоде родов отсутствием признаков отделения последа, возможным появлением профузного кровотечения и симптоматикой вовлечения соседних органов (кровь в моче и кале, боли в тазу, запоры, дизурические расстройства).
Патология диагностируется на основании клинических признаков, данных УЗИ органов малого таза и других инструментальных методов.
Лечение включает ручное отделение последа, по показаниям проведение гистерэктомии (надвлагалищной ампутации или экстирпации матки).
Приращение плаценты: что это? Причины приращения плаценты Механизм формирования: истинное и ложное приращение плаценты Классификация Клинические проявления Диагностика Осложнения Лечение при приращении плаценты Прогноз и профилактика
Важно
Истинное приращение плаценты является грозным акушерским осложнением и может осложниться смертью роженицы.
Плацента является временным органом, который формируется в период гестации в функциональном слое (называется децидуальной оболочкой при беременности) эндометрия. В децидуальной оболочке имеется губчатый слой, который отделяет плаценту от мышечной стенки матки.
В третьем периоде родов происходит отделение последа вместе с децидуальной оболочкой на уровне губчатого слоя. Происходит сокращение сосудов матки в губчатом слое, что предупреждает возникновение маточного кровотечения.
Приращение плаценты обусловлено полным либо частичным отсутствием губчатого слоя и прорастание хориальных ворсин вглубь матки и даже в близлежащие органы.
Частота формирования патологии увеличилась в 10 раз за последнее 50-летие. В 60-х годах прошлого века глубокая инвазия хориона встречалась у одной роженицы на 30000 беременных, в 2007 году частота приращения плаценты возросла до 1:2500, что обусловлено ростом числа абдоминальных родоразрешений.
Обратите внимание
Приращение плаценты нередко сочетается с ее предлежанием, что в свою очередь объясняется более низкой имплантацией эмбриона при наличии рубца на матке.
Установлено, что риск глубокой инвазии хориона возрастает на 10% после первого кесарева сечения, а после 4-го и более операций на 60%.
Причины приращения плаценты
Факторы, которые вызывают патологическое врастание хориальных ворсин, подразделяются на 3 группы:
- Рубцы на матке. Перенесенные оперативные вмешательства и инвазивные процедуры на плодовместилище (кесарево сечение, удаление миоматозных узлов, гистероскопия, хирургический аборт, ручное отделение последа и диагностическое выскабливание) способствуют возникновению локальной атрофии эндометрия и исчезновению губчатого слоя децидуальной оболочки. В результате ворсины хориона контактируют непосредственно с миометрием и прорастают в него.
- Болезни матки. Строение слизистой оболочки матки нарушается при развитии в ней воспалительного процесса (неспецифический и специфический эндометрит, проникновение скрытых половых инфекций), наличии внутриматочных синехий, подслизистых миоматозных узлов и эндометриоидных очагов (аденомиоз).
- Повышение протеолитической активности хориона. В ряде случаев глубокая инвазия хориальных ворсин обусловлена расстройством ферментативного баланса между эмбрионом и децидуальной оболочкой (нарушается выработка гиалуронидазы и гиалуроновой кислоты).
Повышают риск возникновения приращения плаценты следующие факторы:
- низкая плацентация, предлежание плаценты (в перешейке и шейке отсутствует функциональный слой эндометрия);
- многоплодие;
- пороки развития матки (внутриматочная перегородка, изменение ее формы: двурогая, седловидная);
- перенашивание;
- паритет (многочисленные беременности и роды);
- возраст (после 35);
- тяжелое течение гестоза;
- хронический гломерулонефрит.
Обратите внимание
Риск прорастания ворсин хориона в миометрий и глубже значительно возрастает при наличии рубца на матке после предыдущих операций и предлежания плаценты.
Механизм формирования: истинное и ложное приращение плаценты
В основе патогенеза патологии лежит замещение губчатого слоя децидуальной оболочкой соединительной тканью вследствие воспаления, дистрофических или рубцовых изменений стенки матки. Хориальные ворсины врастают в рубец, что делает невозможным самостоятельное отделение последа от стенки плодовместилища в третьем периоде. Данный дефект называется плотным прикреплением плаценты.
При атрофии (то есть полного или частичного отсутствия) губчатого слоя ворсины хориона прорастают децидуальную оболочку и внедряются в мышечный слой матки и глубже, вплоть до врастания их в соседние органы. Данная патология называется истинным приращением плаценты.
При повышенной выработке гиалуронидазы (фермент, растворяющий эпителий эндометрия) хорионом гиалуроновая кислота (вырабатывается в матке), предотвращающая глубокое прорастание ворсин хориона быстро растворяется, что обуславливает патологическую глубокую инвазию хориона.
Классификация
Систематизируют патологию, опираясь на следующие критерии: площадь прикрепления плаценты и глубину ее прорастания в маточные слои. Различают несколько видов аномального прорастания хориона:
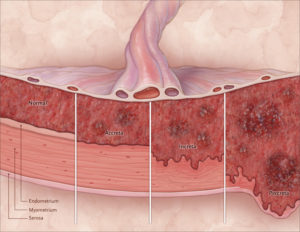
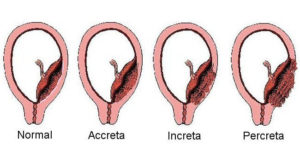
- Ложное, плотное или интимное приращение (прикрепление плаценты) — placenta adhaerens. Наиболее благоприятный и распространенный вариант. Формируется при рубцовой деформации губчатого слоя. Ворсины хориона достаточно плотно врастают в децидуальную оболочку, проникая в базальный слой эндометрия, но не повреждая миометрий. Отделение последа в третьем периоде родов не происходит, требуется ручное его удаление.
- Истинное приращение. Обусловлено исчезновением губчатого слоя. Выделяют три подвида патологии:
- placenta accreta (приросшая плацента) – губчатый слой отсутствует, хориальные ворсины достигают мышцы матки, но прорастают в нее, наблюдается в 78% от всех случаев истинного приращения;
- placenta increta (вросшая плацента) – хориальные ворсины врастают в мышечный слой органа и нарушают его строение, имеет место в 15% случаев от всех случаев патологии;
- placenta percreta (проросшая плацента) – инвазия ворсин хориона в миометрий, серозную оболочку органа и за его пределы, частота патологии составляет 7%.
Также различают полное приращение плаценты и неполное (частичное). В первом случае детское место спаяно с мышечным слоем матки целиком. Во втором случае участки нормальной плацентации чередуются с зонами аномальной инвазии хориона.
Осложнения
Нарушение прикрепления плаценты часто сочетается с врожденными аномалиями развития плода, которые не являются причиной расстройства бластогенеза.
Гестационный период у женщин с данной патологией осложняется фетоплацентарной недостаточностью, гипоксией и гипотрофией плода, преждевременным старением плаценты.
В родах приращение плаценты чревато возникновением профузного маточного кровотечения, ведущего к геморрагическому шоку и смерти роженицы. К редким осложнениям данной аномалии относятся ДВС-синдром, эмболия крупных сосудов воздухом, респираторный дистресс-синдром у плода.
Лечение при приращении плаценты
Лечебная тактика определяется типом аномальной глубокой инвазии хориона. В случае выявления истинного приращения плаценты в период беременности женщине выполняют плановое кесарево сечение в 37 – 38 недель с последующей гистерэктомией. Выявление патологии в родах проводится экстренное удаление матки.
При плотном прикреплении последа под внутривенным обезболиванием выполняется его ручное отделение от стенки матки (одной рукой акушер фиксирует матку через переднюю стенку живота, другой производит пилящие движения, разделяю плацентарную ткань и маточную стенку).
После извлечения плаценты и ее осмотра врач, не вынимая руку из маточной полости, удаляет из нее сгустки и обрывки оболочек, затем выполняет массаж матки на кулаке для стимуляции сокращения органа.
После завершения родов назначаются утеротоники, гемостатики, антибиотики, по показаниям инфузионная терапия и гемотрансфузия.
При истинном приращении плаценты показана гистерэктомия. Объем операции (надвлагалищная ампутация матки либо ее экстирпация зависит от локализации последа). При низкой плацентации или предлежании плаценты выполняется экстирпация матки.
При инвазии хориальных ворсин в мочевой пузырь или прямую кишку проводится комбинированное хирургическое вмешательство (уро- или проктогинекологическое), целью которого является полное удаление тканей плаценты.
Предоперационная подготовка в экстренных случаях (выявление патологии и кровотечение в третьем периоде родов) включает внутривенные инфузии, в том числе и донорскую кровь, введение гемостатических и сокращающих препаратов, поддержание жизненно важных функций (артериальное давление, сердцебиение).
Врастание плаценты в рубец на матке: причины и способы устранения — ГИНЕКОЛОГИЧЕСКАЯ БОЛЬНИЦА ОМСКОЙ ОБЛАСТИ

В гинекологической практике часто встречается различная патология, связанная с плацентой. И одно из подобных состояний – это ее приращение к стенке матки.
Такое явление сопряжено с дополнительным и порой очень внушительным риском в послеродовом периоде, а значит, требует подробного рассмотрения.
И главными вопросами являются следующие: почему плацента оказывается вросшей, как это проявляется, чем грозит матери и какими методами устраняется.
Общие сведения
Плацента представляет собой особый орган, сформированный из плодных оболочек. Она образуется начиная с 5 недели беременности.
Тогда ворсины хориона, имплантировавшиеся ранее в эндометрий, начинают активно преобразовываться. Растет их количество и площадь, они древообразно ветвятся, пропуская сквозь себя капилляры.
Это необходимо для увеличения поверхности соприкосновения с материнской кровью.
Так называемые якорные, или закрепительные ворсины погружаются в децидуальную оболочку, не доходя до ее базального слоя, а концевые – их большинство – непосредственно погружены в лакуны с кровью.
Последние образуются в стенке матки путем расплавления эндометрия протеолитическими ферментами клеток хориона.
Так материнская кровь попадает к плоду, а от него возвращается венозная, впадающая в краевую пазуху плаценты и далее передающаяся в сосуды матки.
Трудно переоценить важность плацентарной функции. Она заменяет плоду многие жизненно важные органы, в частности легкие, почки и пищеварительный тракт. Через плаценту происходит газообмен, ребенок получает кислород и питательные вещества, а отдает ненужные более продукты метаболизма.
Плацента защищает плод от проникновения чужеродных агентов и пропускает материнские антитела.
Но, кроме этого, она вырабатывает важные биологические компоненты и гормоны: хорионический гонадо- и соматотропин, плацентарный лактоген, эстриол, пролактин, кортикотропин, прогестерон, эндорфины и энкефалины.
Причины и механизмы
Как уже было сказано, в норме плацента прикрепляется к децидуальной оболочке, т. е. функциональному слою эндометрия. Но в определенных ситуациях ворсины проникают глубже, достигая подлежащих слоев. Это не происходит на фоне полного здоровья, ведь есть определенные факторы, провоцирующие патологию. К ним относят следующие:
- Перенесенные оперативные вмешательства (аборты, выскабливания, кесарево сечение, миомэктомия).
- Воспалительные заболевания (эндометриты).
- Осложненные роды в прошлом.
- Аномалии расположения плаценты (низкое прикрепление и предлежание).
- Повышение протеолитической активности хориона.
Очень часто врастание плаценты в рубец на матке наблюдается после кесарева сечения, поскольку в последнее время растет число таких операций. Разрез производится в нижнем сегменте матки, куда при определенных условиях может опускаться и плацента. А встретившись с другой тканью – плотной и неподатливой – ворсины начинают активнее синтезировать ферменты для своего прикрепления.
В группу риска также входят женщины в возрасте старше 35 лет, у которых в анамнезе было несколько операций, частые выскабливания (свыше 5) и роды (4 и более), промежуток между предшествующим кесаревым сечением составлял менее 3 лет. Важное значение играет локализация плацентарной ткани по передней поверхности и в нижнем маточном сегменте. А при ее предлежании риск плотного прикрепления и врастания становится еще выше.
Вросшая плацента может формироваться из-за состояний, связанных со структурными нарушениями в матке или функциональными изменениями в самих ворсинах.
Клиническая картина
О том, что у женщины есть плацента, вросшая в рубец на матке, могут понять только в родах, когда не происходит самостоятельного выхода последа. Из половых путей видна пуповина, но само «детское место» не появляется. Об этом говорят следующие специфические признаки:
- Кюстнера-Чукалова – надавливая над лоном, пуповина втягивается обратно.
- Альфельда – зажим, наложенный на пуповину, не опускается.
- Клейна – при натуживании пуповина не выходит из половой щели.
- Штрассмана – рукой, охватившей пуповину, чувствуется пульсация крови, возникающая при поколачивании по матке.
Кроме того, отсутствует признак Шредера: изменение контуров матки, ее уплотнение и удлинение тела, отклонение дна вправо. Но самым важным и опасным симптомом вращения плаценты является кровотечение в третьем периоде родов.
Поскольку в некоторых местах ворсины не внедряются так глубоко, то определенные участки все же отделились. А через зияющие сосуды начинает выходить материнская кровь.
И ситуация может быть очень опасной, поскольку при отсутствии адекватной коррекции развиваются осложнения в виде геморрагического шока и ДВС-синдрома.
Дополнительная диагностика
С учетом высокого риска для женщины, диагностировать вращение плаценты, в том числе и в область рубца необходимо как можно раньше.
И лучше всего, если это сделать еще до наступления родов, чтобы врач сразу понимал, чего можно ждать и какую тактику предпринимать.
В этом помогают дополнительные исследования, основанные на визуализации патологических изменений: эхография и магнитно-резонансная томография, проводимые в сроке гестации 24–28 недель. Ультразвуковыми и допплерометрическими признаками вросшей плаценты будут:
- Отсутствие зоны с низкой эхогенностью позади плаценты.
- Крупные сосудистые лакуны в области рубца.
- Усиленная васкуляризация нижнего сегмента.
- Нечеткость границы между маточной стенкой и мочевым пузырем.
По результатам томографии многие из указанных аспектов подтверждаются, а также появляются новые, в частности истончение эндометрия в нижнем сегменте и выбухание маточной стенки в зоне прикрепления плаценты.
Инструментальная диагностика играет ключевую роль в раннем выявлении аномалий прикрепления плаценты.
Приращение плаценты: протоколы ведения родов при данной патологии, степень риска для роженицы
При слишком глубоком проникновении сосудов «детского места» в стенку матки развивается серьезное осложнение беременности – приращение плаценты. Обычно послед отделяется от маточной стенки в 3-ем периоде родов. При плотном прикреплении плаценты ворсины хориона удерживаются в маточных тканях, что приводит к тяжелому кровотечению.
Код по МКБ-X:
- 072 — послеродовое кровотечение;
- О72.0 — кровотечение в 3-ем периоде, связанное с задержкой или приращением плаценты;
- О73.0 — приращение плаценты без признаков кровотечения.
Такая патология значительно увеличивает риск гибели матери после родов. Поэтому нередко методом лечения становится хирургическое родоразрешение (кесарево сечение) с последующим удалением матки (гистерэктомией).





