Как предотвратить рецидив опухоли
Повторное возникновение злокачественной патологии после длительной ремиссии называют рецидив опухоли. Ученые до сих пор не смогли установить точную причину возвращения болезни. Но вероятнее всего, что рецидив опухоли возникает по вине раковых клеток, оставшихся в организме после завершения курса химиотерапии.
Зараженные клетки долгое время находятся в бездействии, но в какой-то момент снова начинают активно размножаться. От даты последних анализов, подтверждающих ремиссию, до обнаружения рецидива опухоли может пройти несколько лет. У некоторых пациентов может быть обнаружен новый вид рака, не связанный с предыдущим.
В этом случае врачи говорят о втором первичном развитии рака.
Факторы, провоцирующие рецидив опухоли
Вероятность возникновения повторного новообразования напрямую зависит от типа первоначального рака.
Это вызвано тем, что многие виды раковых клеток требуют агрессивного лечения: использования высоких доз радиации или применения усиленного медикаментозного лечения.
Подобная терапия может негативным образом отразиться на развитии и делении здоровых клеток, что, в конечном счете, может привести к их переходу в злокачественную форму.
Еще одной причиной появления может быть пересадка костного мозга. Отмечается увеличение числа рецидивного возникновения у людей, перенесших трансплантацию стволовых клеток кроветворной системы. При изучении причины повторного развития заболевания также должны быть учтены вредные привычки человека, его образ жизни и истории заболеваний членов семьи.
Локализация повторной опухоли
Место и вид первичного рака позволят определить возникновение болезни, которая может возникнуть в том же месте или переместиться в другие части тела человека.
Вероятность образования рецидива опухоли делится на три категории: • Региональный рецидив опухоли – развивается в мягких тканях и лимфатических узлах, находящихся вблизи первичного злокачественного образования. • Местные – возникают в том же месте, что и изначально.
• Отдаленные – происходят в участках тела, значительно отдаленных от первичного очага заболевания.
Симптомы повторного развития
Имея представление об общих признаках болезни, можно быстрее диагностировать рецидив опухоли.
К основным симптомам болезни относятся: • постоянная боль; • наличие уплотнений в разных частях тела; • нарушение работы желудочно-кишечного тракта; • затруднения при сглатывании пищи; • нетипичные выделения или кровотечения; • постоянная усталость и головные боли; • не проходящий кашель или охриплость;
• болезненные ощущения в костях.
Необходимо учитывать, что в некоторых случаях рецидив рака может протекать без сопровождения явно выраженных симптомов. Поэтому необходимо регулярно сдавать анализы на обнаружение злокачественных клеток и проходить осмотры у онколога.
Диагностические мероприятия, направленные на обнаружение патологии, обычно включают в себя анализ крови, компьютерную томографию, рентген и позитронно-эмиссионную томографию.
Лечение
Терапия по устранению злокачественных клеток повторного происхождения производится в зависимости от вида поражения и места его расположения.
Лечение может включать в себя следующие виды медицинских мероприятий: • хирургическое вмешательство – подходит только если новообразование не затронуло другие ткани; • лучевая терапия; • химиотерапия – основывается на применении медицинских препаратов.
В некоторых случаях может допускать испытание новых лекарств;
• иммунотерапия и целевое лечение.
При необходимости врач может назначить дополнительные методы лечения, например, радиочастотную абляцию, гормонотерапию или криодеструкцию. В большинстве случаев для лечения повторных раковых заболеваний применяется лучевая терапия или медикаментозное лечение химическими препаратами.
Профилактика
Для того чтобы значительно сократить вероятность развития повторной опухоли, необходимо соблюдать ряд важных мер: • отказаться от употребления алкоголя и сигарет; • скорректировать рацион, снизить потребление жирных продуктов, отдавая предпочтение диетическим продуктам, а также свежим овощам и фруктам; • употреблять витаминные комплексы и БАДы, способствующие снизить вероятность рака. Принимать их можно только по назначению лечащего врача; • увеличить физическую активность, которая способствует повышению жизненного тонуса; • каждые полгода посещать лечащего врача и сдавать необходимые анализы.
Этот комплекс мер направлен на общее оздоровление организма и поможет значительно снизить риск рецидивов опухолей.
Негативная ремиссия в онкологии: как избежать рецидива рака? Что такое рецидив рака?

Если у человека с онкологическим заболеванием после лечения не находят признаков рака, врачи обычно говорят о ремиссии (исчезновении симптомов), а не излечении.
Почему? К сожалению, при онкологических заболеваниях никогда с уверенностью нельзя сказать, что в организме не осталось раковых клеток: на исследованиях их может быть не видно, но потом они разрастутся и нужно будет снова проходить лечение.
Так бывает, например, если остались неиссеченными края опухоли или по организму распространились метастазы, которые на момент постановки диагноза ещё не были заметны. То есть рак может рецидивировать в другом месте. Поэтому после операции нередко врач назначает химиотерапию или лучевую терапию, чтобы уничтожить оставшиеся раковые клетки.
Если рак возвращается, то обычно это происходит в первые два года. Если рецидив не случился в первые пять лет, скорее всего, он уже не произойдёт. Но нужно сказать, что риск повторного развития рака выше, чем первичного, так как химиотерапия и лучевая терапия сами по себе повышают риск развития онкологических заболеваний.
Как предотвратить рецидив?
Случится ли рецидив после ремиссии, зависит от разных факторов. И поведение бывшего пациента также может влиять на это.
Рецидив рака простаты
Если рак предстательной железы (РПЖ) рецидивирует, то чаще всего это происходит в первые пять лет. Поэтому после окончания лечения важно каждые полгода проводить тесты на онкомаркер ПСА (простат-специфический антиген).
Также необходимо ежегодно проводить пальцевое ректальное исследование, если во время лечения применялась лучевая терапия. Кроме того, рекомендуется через год после окончания лечения сделать биопсию простаты.
Дальнейшая тактика наблюдения определяется врачом.
Нужна ли какая-то особая диета, чтобы снизить риск рецидива? По всей видимости, потребление жиров, особенно насыщенных, влияет на возвращение рака простаты. Другими словами, многие сыры, необезжиренное молоко, сливочное масло, сосиски, бекон, говядина, пицца, — это то, что стоит исключить из рациона.
Что касается физической активности, есть данные, указывающие на её помощь в снижении риска рецидива рака предстательной железы.
Известно, что ожирение при диагностике рака простаты ухудшает прогноз: в частности, обычно опухоль в этом случае более агрессивна, склонна к более широкому распространению. Однако непонятно, улучшит ли перспективы похудение после постановки диагноза и снизит ли это риск рецидива.
Рецидив рака молочной железы
Риск рецидива онкологии молочной железы во многом зависит от степени поражения до начала лечения, наличия гормональных рецепторов у опухоли, возраста пациентки и т. д. При раке молочной железы есть несколько больше способов профилактики, чем при других видах онкологических заболеваний.
Например, известно, что удаление молочных желёз (и поражённой, и здоровой) снижает риск рецидива. Если опухоль имеет гормональные рецепторы, женщине уже во время лечения могут назначить гормональную терапию, которая продолжится даже при ремиссии (до 5 лет).
В дальнейшем рекомендуется проходить обычные для женщин этого возраста исследования (то есть УЗИ молочных желёз до 45 лет и маммографию — после), а также осмотры у врача с той частотой, с которой рекомендует доктор.
Стоит ли после выхода в ремиссию как-то менять свой образ жизни? Установлено, что умеренная физическая нагрузка (не менее 9 часов в неделю, эквивалентные по энергозатратам трём часам ходьбы в среднем темпе) способствует лучшему прогнозу. Однако рекомендаций по наиболее подходящему виду активности нет.
Если у женщины на момент обнаружения рака молочной железы диагностировано ожирение, то при последующей ремиссии риск рецидива оказывается больше. Набор веса после выздоровления также может способствовать повторному развитию заболевания.
При этом остаётся неясным, можно ли снизить риск рецидива, похудев после постановки диагноза. Другими словами, при раке молочной железы помочь себе во многом можно до обнаружения РМЖ — поддержание нормального веса скажется на дальнейшем состоянии здоровья.
Что касается рациона, то неясно, влияет ли он на рецидив рака молочной железы. Но врачи рекомендуют употреблять больше фруктов и овощей.
Рецидив колоректального рака (рак кишечника)
После окончания лечения колоректального рака II или III стадии необходимо с частотой, рекомендуемой врачом, проходить медицинский осмотр, и анализы на раково-эмбриональный антиген (РЭА), а также ежегодно компьютерную томографию (КТ) и колоноскопию. Спустя 5 лет после окончания лечения можно перестать делать анализ на РЭА и КТ. Если лечение включало лучевую терапию, то возможно образование новых опухолей в области живота, хотя это бывает нечасто.
Нужно ли менять образ жизни, чтобы снизить риск рецидива колоректального рака? Серьёзных данных по вторичной профилактике (то есть профилактике рецидива) этого онкологического заболевания нет. Но врачебные ассоциации рекомендуют придерживаться тех же правил, что при первичной профилактике.
- Нужно быть физически активным, меньше сидеть.
- Необходимо ограничить потребление алкоголя до 1 порции (14 г чистого спирта) для женщин и двух порций для мужчин в день. То есть, например, женщинам не рекомендуется пить больше 150 мл вина в день, а мужчинам — 300 мл.
- Лучше бросить курить: курение повышает риск развития колоректального рака и ухудшает прогноз, если заболевание диагностировано.
- Избегать «западной» диеты: большого количества мяса, в том числе красного, различных сладостей и т. д.
- Возможно, стоит похудеть. Известно, что лишний вес повышает риск рецидива колоректального рака, но нет исследований, доказывающих, что похудение после постановки этого диагноза улучшает прогноз.
Другие виды онкологических заболеваний
На основе имеющихся результатов исследований Американское онкологическое общество (The American Cancer Society) разработало рекомендации для людей, вышедших в ремиссию:
- Постарайтесь сохранять нормальный вес или похудейте, если имеются лишние килограммы. Здоровым считается индекс массы тела до 25 кг/м2 (то есть свой вес в килограммах нужно разделить на свой рост в метрах, возведённый в квадрат).
- Занимайтесь физическими упражнениями. Как минимум 30 минут в день, не меньше 5 дней в неделю.
- Питайтесь правильно, ешьте как минимум 5 порций фруктов и овощей в день. Сколько это? Одной порцией считается 2 мелких плода (например, 2 сливы), 1 средний плод (например, яблоко), половина большого плода (например, пол грейпфрута). Если речь идёт о приготовленных овощах, то 3 столовые ложки с горкой — это и есть одна порция. Картофель не учитывается, так как содержит очень много крахмала. Рекомендуется исключить из рациона красное мясо.
- Ограничьте потребление алкоголя до 1 порции в день для женщин и двух для мужчин. Одна порция — это 14 г чистого спирта, то есть 150 мл вина или 350 мл пива.
Считается также, что солнечное излучение негативно сказывается на риске рецидива. Поэтому не рекомендуется посещать солярии, а за 20 минут до выхода на яркое солнце пользоваться солнцезащитным средством.
Также важно помнить, что витамины и пищевые добавки не имеют доказанной эффективности в предотвращении рецидива, а некоторые даже небезопасны. Например, большие дозы витамина A, принимаемого в таблетках, повышают риск развития рака лёгкого у курильщиков, а витамин E увеличивает вероятность возникновения рака простаты.
Если говорить о других заблуждениях, то женщинам не стоит бояться беременеть: это никак не влияет на риск рецидива.
К сожалению, соблюдая все эти рекомендации, вы не можете точно знать, что рецидив не случится: изменение образа жизни лишь немного снижает риски. Поэтому если болезнь всё же вернулась, не стоит винить в этом себя.
Записьна консультациюкруглосуточно+7 (495) 151-14-538 800 100 14 98
Доброкачественная опухоль: 8 отличий от злокачественного новообразования и 3 симптома, говорящих о перерождении

Доброкачественная опухоль — новообразование, характеризующееся усиленным ростом клеток ткани организма человека. Запуститься неконтролируемый рост может в любом органе: будь то кожа, подкожный жир, лёгкие, мышцы, головной мозг, хрящи, сердце, органы желудочно-кишечного тракта, половой и мочевыделительной систем.
Этиология и патогенез
В плане изучения этиологии опухолевого процесса перед учёными разворачивается огромное поле для деятельности.
По одной из гипотез, возникают новообразования по причине сбоя в регуляции деления клеток. Некоторыми факторами, способными спровоцировать рост клеток могут быть:
- химические (воздействие на ткань ароматических соединений способно вызвать изменения в ДНК и запустить размножение клеток);
- физические (чрезвычайно высокие дозы радиации, ультрафиолетовое излучение действуют на ДНК клетки);
- биологические (некоторые вирусы, внедряясь в клетку, могут заставить её неконтролируемо делиться);
- механические (клетки ткани, подвергающейся частой травматизации, способны трансформироваться);
- иммунодефицитные состояния, нарушения функций желёз внутренней секреции и т.д.
Патологический процесс могут запустить любые влияния из вышеперечисленных.
Чем доброкачественные опухоли отличаются от злокачественных?
Доброкачественные новообразования обладают рядом характеристик, по которым отличаются от злокачественных вариантов:
- медленный экспансивный рост — опухоль по мере увеличения раздвигает окружающие ткани;
- образование отграничено от окружающей ткани;
- не способны прорастать в окружающие ткани;
- не способны метастазировать (распространяться с током крови, лимфы или контактно в любую другую часть организма);
- клетки опухоли похожи на клетки ткани, из которой она происходит;
- не влияют на состояние организма (не вызывают истощения, органной недостаточности и т.д.);
- регионарные лимфоузлы не увеличены;
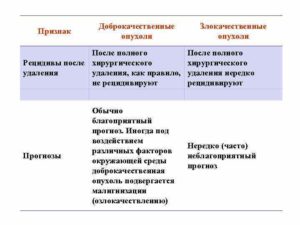
- после оперативного лечения случаи рецидивов очень редки.
Доброкачественные опухоли обладают таким свойством, как тканевой атипизм. Это значит, что группа трансформированных клеток нарушает структуру органа или ткани, из которой она происходит.
К примеру, миома матки (доброкачественная опухоль, растущая в мышечном слое органа) растёт медленно и может никак себя не проявлять клинически.
Пациентка не чувствует никаких симптомов пока узел не вырастет до таких размеров, что начнёт давить на мочевой пузырь и прямую кишку, вызывая ряд характерных симптомов (частые позывы на мочеиспускание и дефекацию, появление болей внизу живота и т.д.)
Во время проведения операции по удалению новообразования хирург увидит изменённую и увеличенную матку, ненормальной формы и размеров.
Клеточный атипизм для доброкачественных опухолей менее характерен. Он характеризуется изменениями самих клеток опухоли: увеличение количества делящихся клеток; появление клеток, не характерных для ткани исследуемого органа; появление молодых клеток в исследуемом участке.
Опухоли высокодифференцированные способны выполнять функции ткани, из которой происходят. К примеру, доброкачественная опухоль из ткани надпочечников — феохромоцитома, может вырабатывать адреналин и норадреналин, как и нормальная ткань надпочечников.
Классифицировать опухоли можно по локализации — ткани, из которой они происходят:
- из мышечной ткани — миомы;
- из жировой ткани — липомы;
- из ткани эндокринных желёз — аденомы;
- из ткани кожи и слизистых — папилломы;
- из костной ткани — остеомы
- из соединительной ткани — фибромы и др.
Список получится большим, если перечислять все возможные типы клеток.
К корню названия ткани на латинском языке добавляют суффикс «-ома», и получается название доброкачественной опухоли. Правда, в этом правиле также есть исключения. Например, саркома — злокачественное новообразование.
В опухоли могут быть представлены несколько видов клеток. Скажем, фибромиома — опухоль из соединительнотканных и мышечных элементов, её название включает два латинских корня.
Внутри каждой группы возможно разделение доброкачественных опухолей по названию клеток, из которых она образована. Например, альфа-, бета-, G – инсулома, в зависимости от группы клеток поджелудочной железы, в которых растёт новообразование.
Диагностика новообразований различных локализаций
Иногда пациенты обращаются к врачу в связи с появлением на коже, в мышцах какого-то образования, которое долгое время может не увеличиваться, не причиняет боли и не «спаивается» с окружающими тканями.
Доброкачественные опухоли, находящиеся во внутренних органах, часто долгое время не проявляются никакими симптомами.
Манифестировать заболевание может самыми разными симптомами.
Полип толстой кишки может вырасти до таких размеров, что закроет просвет кишечника и будет мешать прохождению содержимого по ней, что повлечёт за собой появление клиники кишечной непроходимости.
Феохромоцитома приводит к развитию артериальной гипертензии (опухоль вырабатывает избыток адреналина и норадреналина, которые вызывают спазм периферических сосудов и повышение кровяного давления).
Новообразования головного мозга проявляют себя сравнительно рано, так как полость черепной коробки ограничена. Пациента могут беспокоить головные боли, шум в ушах, появляется тошнота — рвота. Симптомы также неспецифические и характерны для широкого спектра заболеваний.
Список можно продолжать бесконечно. При любом подозрении на наличие новообразования у пациента врач проводит онко-поиск.
Среди инструментальных методов обнаружения новообразований чаще всего проводится УЗИ, маммография, рентгенография, колоноскопия, ирригоскопия, ФГДС с биопсией, бронхоскопия с биопсией, МРТ, КТ. После проведения любого из этих исследований можно выявить симптом «плюс-ткань». Этот симптом заключается в наличии не характерного для данного органа образования.
Специалист функциональной диагностики при проведении УЗИ-исследования молочной железы может обнаружить ограниченное образование округлой формы с изменённой эхогенностью (способностью отражать ультразвуковые волны). После такой находки может быть заподозрено наличие новообразования.
Иногда вопрос «Как отличить доброкачественную опухоль от злокачественной?» становится сложным. И тогда следующим важным этапом является определение доброкачественности новообразования. Чаще всего это можно сделать по визуальным признакам, но ряд случаев требует проведения биопсии или интраоперационного исследования части иссекаемого новообразования.
Только гистологи после проведения микроскопии могут дать точный ответ, доброкачественная опухоль у пациента или злокачественная.
Лечение
Доброкачественные новообразования лечат, в основном, хирургически. В редких случаях применяется гормонотерапия (если клетки опухоли гормонально-активны и её нельзя удалить по ряду причин).
Опухоль полностью удаляется в пределах здоровой ткани, при этом не нарушается ей целостность. Не допускается удаление образования частями. Удалённая опухоль направляется на гистологическое исследование.
После лечения наступает полное выздоровление, и рецидивов опухоли не наблюдается.
Показания:
- если опухоль вызвала острое нарушение функции органа — показана экстренная операция по жизненным показаниям;
- если наличие опухоли значительно снижает качество жизни пациента (гормонпродуцирующие опухоли, образования, расположенные на видимых участках тела — ангиома, пигментный невус);
- если онколог не уверен в доброкачественности образования, следует провести оперативное вмешательство, объём которого будет определён на месте оперирующим хирургом.
Операция проводится с соблюдением норм асептики, абластики, антисептики и антибластики.
Лечение доброкачественных опухолей народными средствами неприемлемо! Это, во-первых, не принесёт никакой пользы, во-вторых, в случае злокачественного процесса отнимет драгоценное время у врача-онколога.
Химиотерапия доброкачественных опухолей или лучевая терапия не проводится ввиду своей неэффективности.
Любую злокачественную опухоль важно выявить на ранних стадиях — в таком случае успех лечения значительно повышается.
После проведения операции появляется необходимость в изменении образа жизни: устранение воздействующих вредных факторов, отказ от вредных привычек, рациональная физическая нагрузка (объём определяется индивидуально для каждого пациента). Для восстановления необходимо соблюдать диету с ограничением тяжёлой (жареной, копчёной, с избытком специй и приправ) пищи, преобладанием в рационе фруктов и овощей (минимум 5 порций в сутки).
Профилактика
Включает в себя некоторые неспецифические меры:
- ведение здорового образа жизни, соблюдение ритма сна-бодрствования, планирование рабочего времени;
- исключение воздействия неблагоприятных факторов, адекватная защита от них на производстве и в быту;
- регулярное прохождение профилактических осмотров с целью раннего выявления неоплазии;
- своевременное обращение к врачу при появлении тревожных симптомов.
Прогноз
В целом, при своевременной диагностике и проведении лечения прогноз для жизни благоприятный. Неблагоприятный исход возможен при несвоевременном обращении ко врачу.
Возможные опасности
Доброкачественные опухоли сами по себе относительно безобидны для организма. Но, стоит помнить, что нет ничего абсолютного. Как нет и абсолютно безопасных опухолей.
Клетки опухоли, как мы уже выяснили, высокодифференцированы. Но, если организм продолжает подвергаться провоцирующим факторам, то ДНК в этих клетках изменяется, и они могут озлокачествляться, превращаясь в раковую опухоль. Признаками могут быть:
- быстрое увеличение размеров образования;
- появление «синдрома малых признаков» — быстрой утомляемости, немотивированной стойкой потери аппетита, снижения работоспособности, угнетения настроения;
- при гистологическом исследовании выявляют наличие клеточной атипии.
Опухоль может нарушать функции пострадавшего органа, изменяя его структуру. Опухоли больших размеров могут сдавливать окружающие ткани, вызывая их ишемию. Что в свою очередь влечёт за собой нарушение функции близлежащих органов и систем.
При локализации в головном и спинном мозге доброкачественные опухоли чрезвычайно опасны! В спинном мозге опухоль может передавить выходящие из спинномозгового канала корешки нервов и вызвать нарушение в чувствительной или двигательной сфере.
При локализации в головном мозге опухоль давит на его структуры и вызывает атрофию (нарушение питания) нейронов от сдавления. Что в свою очередь проявляется появлением психических нарушений, нарушений регуляции функции внутренних органов (в том числе и жизненно важных — дыхания и сердечной деятельности).
Заключение
Доброкачественная опухоль возникает после действия на организм неблагоприятных факторов и характеризуется непрерывной пролиферацией клеток, из которых она развивается.
Суммируем признаки доброкачественной опухоли:
- безболезненное образование видимых локализаций или находящееся во внутренних органах;
- часто не проявляет себя какими-то симптомами;
- медленно растёт;
- не действует на организм (не вызывает истощение, интоксикацию и т.д.);
- имеет чёткие границы;
- не прорастает, не метастазирует, не рецидивирует;
- опасна при появлении осложнений (повышение внутричерепного давления, повышение артериального давления).
Диагностика порой может быть затруднена вследствие отсутствия жалоб со стороны пациента.
Лечение только хирургическое — удаление опухоли. Медленно растущее новообразование требует динамического наблюдения и регулярного посещения врача для того, чтобы не пропустить возможную малигнизацию (озлокачествление).
Чем старше человек — тем больше вероятность озлокачествления опухоли. Если больной имеет врождённые или приобретённые иммунодефицитные состояния — это является фактором риска малигнизации опухоли.
Оценка статьи
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
(8 4,75 из 5)
Загрузка…
Если Вам понравилась статья, поделитесь ею с друзьями!
Вам будет интересно
Доброкачественная опухоль

Доброкачественная опухоль — патологическое образование, которое возникает из-за нарушения механизмов контроля деления и роста клеток. Способность к дифференцировке клеток при доброкачественных новообразованиях обычно не нарушается. По структуре они напоминают ткани, из которой происходят, — мышечные, соединительные и эпителиальные. Иногда они превращаются в злокачественные.
Подобрать лечение
Что такое опухоль
Доброкачественные опухоли ограничены окружающей тканью и растут медленно. Однако со временем они продолжают распространяться и способны сдавливать различные тканевые структуры — кровеносные сосуды или нервы.
Эти образования часто окружены соединительнотканной капсулой, поэтому легко «отделяются» от окружающей ткани во время операции. Большинство доброкачественных опухолей незаметно в течение длительного времени. Часто они обнаруживаются только во время рутинного обследования.
Пример — доброкачественная опухоль в щитовидной железе: некоторые пациенты годами имеют узелок в щитовидной железе и ничего не замечают. Некоторые доброкачественные новообразования очень быстро становятся заметными (например,менингиома, которая давит на окружающую ткань головного мозга) и влияют на различные его функции.
Опухолевые клетки в доброкачественной опухоли почти не отличаются по своей структуре от клеток, из которых они возникают, и не образуют вторичные очаги — метастазы.
Примеры образований
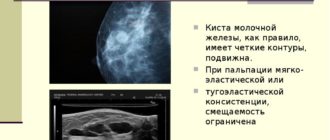
Фиброаденомы. Особенно на женскую грудь часто влияют доброкачественные опухоли — это связано с высокой плотностью железистой, соединительной и жировой ткани.
Среди наиболее распространенных доброкачественных новообразований в молочной железе так называемые фиброаденомы. Они возникают из-за разрастания соединительной и железистой ткани.
По данным Минздрава, фиброаденомы являются эластичными и могут легко перемещаться.
Липомы. Это опухоли из жировой ткани, они также могут образовываться в груди. Однако они не представляют риска развития рака. Доброкачественные неоплазии возникают не только внутри тела. Бородавки, или так называемые актинические кератозы, — нарушение ороговения верхнего слоя кожи из-за частого воздействия ультрафиолета. Клетки кожи начинают расти без контроля.
Кератозы. Безвредные опухоли с красновато-коричневым цветом. Но в каждом пятом случае они вырождаются в рак, как сообщает Профессиональная ассоциация немецких дерматологов (BVDD). Переходы между актиническим кератозом и раком кожи плавные. Поэтому изменения и новообразования на коже всегда должны быть показаны дерматологу.
Как развивается опухоль
В регенерирующей ткани постоянно отмирают и образуются новые клетки. В этих процессах ремоделирования мутации в геноме приводят к «ложной регенерации». Продолжающееся деление вызывает сначала гиперплазию ткани, а затем — метаплазию, т.
е. изменение клеток. Расстройства дифференцировки, которые нарушают структуру ткани, но все еще обратимы, называются «дисплазией». Необратимая дедифференцировка клеток с потерей первоначальной структуры и функции называется «анаплазией».
Виды дисплазий
Они делятся на:
- легкую: нарушение ткани обнаруживается только в базальном слое;
- среднюю: расстройство дифференцировки распространяется на средний эпителиальный слой;
- тяжелую: весь эпителий поражен.
Дисплазии — предраковое состояние, которое часто приводит к развитию злокачественной опухоли. При отсутствии лечения патология распространяется все дальше, поэтому возникают различные колонии опухолевых клеток.
Наиболее агрессивные из этих колоний начинают преобладать и вытеснять остальных. Новообразование пересекает гистологические и анатомические границы — этот следующий уровень называется локальной карциномой.
Гематогенное распространение (через кровь) в конечном итоге приводит к появлению метастазов.
Подобрать лечение
Отличие доброкачественной от злокачественной
Классификация зависит, с одной стороны, от типа, а с другой — от клеточного происхождения образования.
| Происхождение | Доброкачественная опухоль | Злокачественная опухоль |
Эпителиальное:
| АденомаПапиллома | АденокарциномаПлоскоэпителиальная карциномаУротелиальная карцинома |
Мезенхимальное:
| ЛипомаФибромаОстеомаХондрома | Саркома |
Влияние на организм. Доброкачественная опухоль не разрушает близлежащие ткани, только вытесняет их. Консистенция однородна и новообразование ограничено окружающей тканью. Злокачественная опухоль характеризуется быстрым, инвазивным и разрушительным ростом, часто образуются метастазы.
клеток. Гистологически доброкачественные опухоли показывают довольно низкое содержание клеток. Они являются однородными и имеют мономорфные ядра. Присутствие ДНК, хроматина и ядрышек нормальное. В злокачественной опухоли обнаруживается высокое содержание клеток.
Они бывают разных размеров и форм. Ядерно-плазменное отношение смещено в сторону ядра. Ядрышки также сгруппированы и увеличены.
В злокачественных много атипичных митотических фигур, гетерохромазии (сосуществование эозинофильных и базофильных гранул) и анеуплоидии (числовая хромосомная аберрация, аномальное количество хромосом).
Возможность лечения. В то время как доброкачественную опухоль можно удалить, при злокачественной форме часто требуется химио- и радиотерапия. По мере быстрого роста общее состояние пациента также ухудшается.
Диагностика
Выявление злокачественности. Когда образец опухолевой ткани взят у пациента, он должен быть оценен гистологически на предмет злокачественности. Патологоанатом присваивает опухоли один из следующих знаков:
- G1: образец ткани высокодифференцирован, поэтому он мало злокачественный.
- G2: образец умеренно злокачественный.
- G3: плохо дифференцирован, то есть сильно злокачественный.
- G4: полностью недифференцирован, анапластичен.
Определение стадии и распространенности. Степень дифференциации уменьшается с увеличением злокачественности. При постановке диагноза учитываются стадия и распространенность опухоли. На это указывают три буквы T — N — M.
- Т — размер первичной опухоли: Т1-3 в зависимости от размера; Т4 = инфильтрация в другие органы;
- N — метастазы в лимфатические узлы: N0 – их нет, а N1-3 – в зависимости от количества и локализации пораженных лимфатических узлов;
- М — гематогенные метастазы: M0 = нет, M1 = есть свидетельства отдаленных метастазов.
Для каждого типа опухоли числам дано другое определение, которое можно посмотреть. Хотя оценка является гистологической, во время постановки необходимо использовать методы визуализации и хирургические процедуры.
Клиническая картина
Доброкачественные опухоли вызывают:
- кровотечение, которое нередко сопровождается анемией (часто встречается при колоректальных полипах);
- косметические аномалии;
- сдавление сосудов или нервов;
- избыточный синтез гормонов;
- синдромы, вторичные к гормональной гиперпродукции (например, гипертиреоз), сжатие кровеносных сосудов или жизненно важных органов.
Симптомы зависят от места и размера опухоли. Аденомы желудочно-кишечного тракта выпирают в просвет кишечника и вызывают непроходимость. Результат — запор и боль при дефекации. Иногда возникают примеси крови в кале.
Аденомы яичников вызывают дискомфорт только тогда, когда они смещают другие органы из-за их роста. Типичные симптомы включают вздутие живота, проблемы с дефекацией и мочеиспусканием, боли в животе и спине.
Когда аденома яичников вырабатывает гормоны, кровотечение может возникнуть независимо от цикла. Гепатоцеллюлярные аденомы часто связаны с сильными болями в животе.
Подобрать лечение
Методы лечения доброкачественных неоплазий
Многие доброкачественные опухоли не требуют лечения. Если они вызывают симптомы или представляют риск для здоровья или подразумевают косметическое беспокойство для больного, хирургическое вмешательство — наиболее подходящий вариант терапии. Большинство из этих опухолей не реагирует на химиотерапию или лучевую терапию.
Когда рекомендуется удалять
Некоторые доброкачественные типы опухолей — например, гамартома — обладают высоким потенциалом дегенерации и поэтому должны всегда удаляться, чтобы предотвратить переход в онкологию. Также при некоторых воспалительных заболеваниях — эхинококкоз — рекомендуется удалить новообразование.
Опухоли, расположенные рядом с дыхательными путями, как правило, можно удалить бронхоскопом с помощью лазера. В периферических тканях часто используется только хирургическое удаление, которое во многих случаях может быть минимально инвазивным (операция с замочной скважиной).
При торакоскопии делается около трех 1–2-сантиметровых разрезов кожи, через которые могут быть введены рабочие инструменты — пинцет, лазер.
В минимально инвазивном, как и в обычном варианте, в конце процедуры создается дренаж, который вытягивает остатки крови и воздух из полости грудной клетки после закрытия разрезов. Обычно его можно удалить через 24 часа после операции.
Можно ли обойтись без хирургии
Даже при доброкачественной опухоли всегда следует обращаться к врачу, что может предотвратить дегенерацию опухоли. Большинство пациентов страдает от болей при дефекации или сильных запоров. Кроме того, посещение врача необходимо, если человек часто страдает от тахикардии или сильного потоотделения.
Поскольку симптомы не всегда специфичны, регулярные и ранние осмотры оказывают положительное влияние на течение заболевания. При первом подозрении необходимо проконсультироваться с лечащим врачом. Если обнаружена доброкачественная опухоль, не всегда требуется лечение.
Какие шаги необходимо предпринять в деталях и что могут сделать пострадавшие, зависит от типа, расположения и размера новообразования.
Прогноз заболевания
В отличие от гиперплазии, доброкачественные опухоли не вызывают раздражения и не имеют тенденции к регрессии. Они растут автономно, но, в отличие от злокачественных опухолей, не имеют инфильтративного роста — они не проникают в окружающую ткань, а смещают ее.
В доброкачественных образованиях отсутствует метастазирование — распространение с образованием вторичных опухолей. Гамартомы, возникающие из эмбриональных семядолей, не имеют автономии роста и, таким образом, образуют свою собственную патологическую единицу.
Тем не менее доброкачественные опухоли также могут быть опасными из-за косвенных повреждений, поэтому их иногда называют «биологически злокачественными». Прогноз доброкачественной опухоли зависит от местоположения и размера изменения ткани. Ожидаемая продолжительность жизни обычно не уменьшается.
Существует риск, что опухоль будет давить на окружающие органы, суставы, железы, сосуды или нервы. Поскольку она продолжает расти, здоровье пациента постепенно ухудшается.
Потенциальные осложнения
В тяжелых случаях возникают сбои в работе или полный отказ отдельных систем. Ежедневная жизнь ограничена, и пациент нуждается в помощи. Без медицинского вмешательства возникают внутренние травмы или развивается боль.
Из-за узости черепа доброкачественные опухоли часто приводят к ограничениям в деятельности головного мозга. Хотя доброкачественные опухоли обычно можно легко удалить, существует риск того, что операция приведет к осложнениям и ущербу окружающей ткани. В тяжелых случаях они мутируют по мере развития процесса.
Как только они становятся злокачественными, прогноз пациента значительно ухудшается.
Подобрать лечение
Рецидив рака

При раке молочной железы частота рецидивирования в послеоперационном рубце зависит от вида операции.
При радикальной резекции возврат заболевания возможен у каждой десятой пациентки, для уменьшения его вероятности в послеоперационном периоде обязательно проводится серьёзная лучевая терапия. Лекарственное воздействие сегодня получает почти каждая женщина.
Изолированное вторичное поражение молочной железы лечится аналогично первичному раку, то есть с операцией, чаще это мастэктомия, и системной адъювантной лекарственной терапией.
Рецидив в мягких тканях грудной стенки — в зоне мастэктомии не всегда технически можно удалить, в этой ситуации прибегают к химиолучевой терапии. Улучшает результаты локальная гипертермия с химиотерапией или фотодинамическое воздействие, в клинике применяются и другие инновационные методики деструкции локального ракового процесса.
Рецидив рака тела и шейки матки
Рак тела матки (эндометрия) и рак шейки матки разные заболевания, но терапевтическая тактика во многом схожа — первичное радикальное лечение операбельного процесса включает полное удаление матки с придатками, при значительном местном распространении дополнительно подключают послеоперационное облучение. Только при микроскопическом поражении шейки у желающих родить женщин проводится небольшая операция, а радикальное вмешательство откладывается до завершения беременности.
Вторичная опухоль чаще всего локализуется в культе влагалища и клетчатке малого таза. Тактика при рецидивном процессе в культе влагалища зависит от того, проводилось ли ранее ЛТ.
Если облучения не было, то прибегают к нему, в том числе сочетанию дистанционного воздействия с внутриполостной методикой. При технической возможности удаления рецидивной опухоли, облучение можно провести и после хирургического этапа.
После облучения/операции назначают противоопухолевые препараты, а при некоторых морфологических вариантах рака эндометрия возможна гормональная терапия.
При невозможности операции самостоятельно применяется химиотерапия. При неоперабельном рецидиве в нашей клинике пациентке предложат альтернативную инновационную методику абляции высокочастотным электрическим током, что по эффективности существенно превосходит лекарственное воздействие.
Рецидив рака яичников
Лечение первичного рака яичников имеет особенности из-за локализации опухолевого процесса в обширной по размеру брюшной полости, где невозможно гарантировать 100% удаление всех опухолевых очагов. Поэтому формулировки не содержат каких-либо указаний на «радикальность» операции, это циторедуктивное вмешательство — максимальное удаление всех видимых образований.
Наблюдение после завершения первичной терапии РЯ базируется на УЗИ и КТ визуализации структур брюшной полости и контроле уровня маркёра СА125.
Дважды зарегистрированное возрастание уровня СА125 вдвое, носит название «маркёрный рецидив». Если в этой ситуации при обследовании не находят опухоли, то ограничиваются наблюдением.
Химиотерапию начнут только при обнаружении на УЗИ или КТ опухолевого конгломерата.
У пациенток с полной первичной циторедукцией, когда считается, что все раковые узлы удалось удалить, а вторичное новообразование развились не ранее, чем через полгода после завершения первичной терапии, при отсутствии асцита после ХТ может выполняться повторная операция second look.
Стоит отметить, что на повторное вмешательство онкогинекологи идут очень неохотно из-за его сложности и вероятности столкновения со спаечным процессом.
Нашим пациентам делает всё, что может помочь, чего бы это нам не стоило, а во время хирургического вмешательства используется локальная гипертермия операционного поля с внутриполостной химиотерапией, что значимо повышает эффективность терапии.
Отзывы наших пациентов
- Отзыв об операции по онкологическому эндопротезированию бедренной кости
4 февраля 2019 г.
Юрий Алексеевич поступил в клинику с переломом бедренной кости на фоне метастатического поражения. Из-за тяжести состояния пациента, ему отказали в оперативном лечении в клиниках Германии и Израиля.
Заведующий онкологическим отделением клиники «Медицина 24/7», хирург, врач-онколог Петр Сергеевич Сергеев, к.м.н., взялся за сегментарную резекцию бедренной кости с онкологическим протезированием тазобедренного сустава….
- «Здесь я поняла, надежда есть…»
15 июня 2018 г.
В феврале 2017 года мне был поставлен страшный диагноз: рак яичников, метастаз в печени. Срочно требовалось проведение химиотерапии и симптоматическое лечение.
Столкнувшись с этой бедой, я увидела, как много людей с онкологическими заболеваниями и как многим из них отказывают в лечении и продлении жизни, отправляя домой умирать. В их числе оказалась и я. Мне было отказано в пяти больницах.
Уже отчаявшись, мы увидели рекламу…
- Отзыв о лечении метастатического поражения костей черепа
7 мая 2018 г.
Владимир Александрович попал в клинику «Медицина 24/7» после многократных отказов в клиниках Нижнего Новгорода и Новосибирска.
Опухоль, являющаяся метастазом рака почки, поразила кости черепа в районе теменной области, мягких тканей головы была прооперирована нейрохирургом Игорем Юрьевичем Малаховым.
Пациент чувствует себя хорошо, прогноз жизни благоприятный.
- Отзыв о лечении метастатического поражения позвоночника
1 мая 2018 г.
Ирина Иосифовна поступила в клинику с компрессионным переломом позвоночника на фоне метастатического поражения позвоночника.
Из-за сложности перелома с потерей подвижности и чувствительности, на фоне онкологии, её не приняли в нескольких клиниках, поэтому она была вынуждена прибыть в клинику «Медицина 24/7» из Калининграда.
Нейрохирург Игорь Юрьевич Малахов провёл операцию по удалению…
- Отзыв о проведении радиочастотной аблации костных метастазов
12 апреля 2018 г.
Ираида Алексеевна поступила в клинику «Медицина 24/7» с сильными болями и затруднённой подвижностью из-за метастазов в костях таза на фоне рака молочной железы 4 стадии. Основной метастаз рака молочной железы сдавливал крупные нервные стволы в области позвоночника, вызывая некупируемый консервативно болевой синдром, а также приводил к нарушению функции соответствующих нервов….