Молочница при беременности: как избавиться без вреда для плода?

В основе классификации кандидозного вульвовагинита лежит распределение по форме течения. Специалисты выделяют два основных типа заболевания:
- легкое течение;
- осложненное или тяжелое.
Кандидоз легкой степени тяжести характеризуется спорадическим течением — случайным, однократным появлением симптомов. Он сопровождается неярко выраженной клинической картиной, хорошо поддается терапии. Чаще всего такой тип молочницы встречается у женщин с нормальным иммунным статусом.
Кандидозный вульвовагинит тяжелой степени имеет хроническое, рецидивирующее течение. После курса медикаментозной терапии наступает ремиссия, однако симптомы заболевания возвращаются через 1-3 менструальных цикла. Тяжелая степень молочницы имеет яркую клиническую картину. Обычно данный вариант патологии наблюдается у пациенток с нарушениями иммунитета.
В классификации молочницы нет здорового носительства грибов Candida. При обнаружении во влагалищном мазке возбудителей и отсутствии клинической картины женщина здорова.
Причины
Этиологический фактор развития молочницы — грибок рода Candida. Он является нормальным представителем микрофлоры влагалища и вульвы.
Во влагалищном мазке большинства здоровых женщин в небольшом количестве обнаруживаются грибки Candida. Однако симптомы заболевания развиваются только на фоне их активного размножения.
Ученые выделяют два основных типа грибов Candida — Albicans и Non-albicans. Первая группа возбудителей встречается в 90% случаев молочницы. Грибы Albicans плохо устойчивы к действию антибиотиков, обычно они вызывают спорадические случаи заболевания.
Остальные представители грибов Candida объединены в группу Non-albicans. Они характеризуются хорошей устойчивостью к медикаментозной терапии, встречаются в 5-10% случаев молочницы. Описанные грибы часто вызывают рецидивирующий кандидоз тяжелого течения.
Внимание! Большинство случаев вагинальной дрожжевой инфекции не связано с заражением от партнера. Почти всегда кандидоз — результат сбоев в работе местного иммунитета половых органов и нарушения микрофлоры.
Влагалище здоровой женщины заселено палочкообразными бактериями — лактобациллами. В небольших количествах на стенке органа могут находиться другие микробы. Лактобациллы поддерживают низкий кислотно-основной состав и не дают размножаться патогенным микроорганизмам.
Причина кандидозного вульвовагинита — сдвиг среды влагалища в щелочную сторону, гибель лактобацилл и активация размножения грибков. Процессам способствуют различные внешние и внутренние факторы.
Часто молочница связана с приемом антибактериальных средств. Медикаментозная терапия приводит к гибели полезных лактобацилл и развитию кандидоза.
Патология наблюдается на фоне снижения защитных сил организма. Беременность — состояние физиологического иммунодефицита со снижением синтеза защитных глобулинов. Нарушение функции местного иммунитета влагалища способствует росту грибков.
Молочница может развиваться на фоне гормональных сбоев в женском организме. В норме эстрогены поддерживают жизнедеятельность лактобацилл. Во период вынашивания могут возникать гормональные скачки, влияющие на состояние микрофлоры половых органов. Относительный недостаток эстрогенов вызывает гибель лактобацилл и рост других микроорганизмов.
Сахарный диабет — причина рецидивирующего кандидоза. Глюкоза — хорошая среда для возбудителей заболевания. При ее повышенном уровне в крови создаются условия для роста грибов.
Молочница во время беременности: причины, симптомы и лечение
Симптомы
Клиника зависит от степени кандидоза и длительности его течения. В начале молочница проявляется тремя субъективными симптомами:
- Появление обильных выделений беловатого цвета с кисловатым запахом. По форме они напоминают творог.
- Ощущение зуда и дискомфорта в области наружных половых органов.
- Покраснение вульвы.
Острая фаза заболевания может сопровождаться кровоточивостью слизистых влагалища. Симптом связан с их эрозивным повреждением.
Ранние рецидивы заболевания имеют вышеописанную клинику. Обычно очередное обострение молочницы наблюдается сразу после окончания менструального кровотечения.
Длительно рецидивирующий кандидоз имеет скудную клиническую картину. Выделения становятся менее обильными, иногда они сопровождаются неприятным запахом. Его появление говорит о присоединении бактериального вагиноза.
Хроническая форма может сопровождаться зудом и другими неприятными ощущениями, но чаще она протекает практически бессимптомно. Слизистая становится сухой и атрофичной. Именно поэтому женщина испытывает боль при половом акте.
При рассмотрении половых органов имеется небольшое покраснение. Оно менее выражено, чем при наличии спорадический формы патологии.
Факторы риска
Один из главных факторов риска вагинального кандидоза — наличие патологий иммунитета. К ним относятся ВИЧ и СПИД, туберкулез, заболевания красного костного мозга — лейкозы. Медикаментозный иммунодефицит возникает на фоне длительного приема глюкокортикостероидов.
Длительное и бесконтрольное использование антибиотиков — дополнительный фактор молочницы. Особо опасны препараты из группы макролидов, карбапенемов.
Сопутствующие гормональные заболевания также повышают риск кандидоза. Наиболее часто молочница возникает на фоне патологий щитовидной железы, яичников, надпочечников. Прием эндогенных гормонов может способствовать размножению грибков.
Внимание! Перенесение острых респираторных вирусных заболеваний повышает шансы на заражение кандидозом. ОРВИ снижают иммунитет будущей матери, создавая условия для роста грибов.
Неправильная гигиена способствует развитию патологии. Повышает риск инфицирования ношение тесного белья и подмывания сзади-вперед.
Хронические стрессы могут стать фактором развития молочницы. Постоянное нервное напряжение угнетает защитные силы организма и снижает работу иммунитета.
Влияние на плод
Кандидозный вульвовагинит может оказывать отрицательное влияние на беременность. Заболевание повышает риск ее самопроизвольного прерывания или замирания. Также молочница способствует патологиям родовой деятельности — слабости, дискоординированности.
Молочница — заболевание, имеющее негативное влияние на плод. Кандидоз — фактор риска восходящего инфицирования будущего ребенка.
На ранних сроках заражение малыша имеет самые опасные последствия. Инфицирование будущего ребенка способствует его гибели или формированию тяжелых врожденных аномалий. Чаще всего беременность заканчивается замиранием или выкидышем.
На более поздних сроках беременности заражение плода имеет лучший прогноз. Со 2 триместра функционирует плацента, защищающая малыша от патогенных микроорганизмов. Внутриутробное инфицирование может сопровождаться отставанием в росте и развитии, врожденными патологиями будущего ребенка. Наиболее часто поражается центральная нервная система плода.
Инфицирование плода в последнем триместре периода вынашивания повышает вероятность преждевременных родов. Малыши с врожденным кандидозом часто отстают от сверстников в физическом и умственном развитии.
Диагностика
При появлении признаков кандидоза женщине следует обратиться к гинекологу. На первой консультации специалист проводит опрос жалоб пациентки. Особое внимание уделяется наличию факторов риска. Далее врач приступает к осмотру в зеркалах.
Во время гинекологического осмотра врач видит покраснение слизистой и белый налет на стенках влагалища. Специалист забирает мазок и рассматривает его под микроскопом. Наличие спор грибов и характерной клинической картины позволяет поставить предварительный диагноз.
Для дополнительной диагностики проводится посев мазка из влагалища. При молочнице через несколько суток на питательных средах наблюдается рост грибов. При наличии рецидивирующего кандидоза определяется их чувствительность к различным антибиотикам.
В качестве дополнительного метода исследования пациентке следует сдать мочу на общий анализ. Он позволяет уточнить вовлеченность уретры в воспалительный процесс. Для определения штамма возбудителя показан забор крови на ПЦР.
Лечение
Основа терапии заболевания — подбор антигрибковых средств. Во время беременности предпочтение следует отдать местным формам выпуска — свечам, мазям, вагинальным таблеткам. Перечисленные виды медикаментов практически не всасываются в системный кровоток. Местные формы выпуска не оказывают негативного влияния на внутриутробное развитие плода.
1 триместр
В 1 триместре беременности происходит формирование всех органов будущего ребенка. Именно поэтому на данном сроке запрещено использование большинства противогрибковых препаратов.
На первых неделях беременности разрешено использование противогрибкового антибиотика Пимафуцина в форме свечей. Также возможно использование Бетадина — антисептической мази с йодом.
На ранних сроках врачи назначают антисептические растворы — Мирамистин, Гексикон, Клиорон. Лекарственные средства безопасны для организма плода.
Также в 1 триместре беременности возможно применение бур в глицерине. Активное вещество препарата — антисептик тетраборат натрия. Аналогом лекарства являются вагинальные таблетки Флуомизин.
2 триместр
В список разрешенных препаратов для 2 триместра беременности входят все перечисленные выше медикаменты кроме тетрабората натрия. К 12 неделе периода вынашивания заканчивается формирование зачатков органов будущего ребенка. Именно поэтому с данного срока врачи назначают более эффективные, но токсичные препараты.
Со 2 триместра показано использование Клотримазола. Лекарство выпускается в виде мазей, свечей и вагинальных таблеток. Также на данном сроке разрешены аналогичные препараты Залаин, Клион Д.
После 12 недели периода вынашивания возможно назначение комбинированных препаратов Тержинан и Полижинакс. Медикаментозные средства имеют в составе несколько компонентов, поэтому они обладают более высокой эффективностью.
3 триместр
В 3 триместре беременности разрешены все перечисленные выше препараты. Также на поздних сроках безопасно рациональное использование системных форм противогрибковых антибиотиков.
Как избавиться от молочницы во время беременности?
Запрещенные препараты
В ходе клинических испытаний выявлены негативные эффекты некоторых препаратов на плод. Они связаны с высокой токсичностью медикаментов, их способностью провоцировать врожденные аномалии. К запрещенным средствам врачи относят Кетоконазол, Ливарол, Флуконазол, Бутоконазол, Эконазол.
Лекарства строго запрещены к использованию в 1 триместре беременности. Их применение на более поздних сроках вынашивание показано лишь при наличии угрозы жизни и здоровью матери.
Сращение пальцев, увеличение их количества. Задержка роста и развития плода. Замирание беременности на ранних сроках. Внутриутробная гибель плода. Патологии скелета — нарушение формы черепа, «волчья пасть», истончение костей. Патологии строения передней брюшной стенки, расщелина неба. Задержка роста и развития плода, его внутриутробная гибель.
Альтернативная медицина
В качестве дополнения к основной терапии по назначению врача возможно использование народных средств. Они помогают избавиться от неприятных симптомов кандидоза половых органов.
Народные методы неспособны уничтожить патогенные грибы и полностью вылечить молочницу. Именно поэтому будущей матери нельзя заменять медикаменты различными настоями, отварами и другими народными рецептами.
Популярное средство терапии молочницы в домашних условиях — спринцевание с раствором соды. Процедура позволяет быстро снять зуд во влагалище и вульве. Однако не стоит злоупотреблять спринцеваниями, они нарушают микрофлору половых органов.
Также для лечения кандидоза в народе используют подмывания с отваром из ромашки. Он обладает антисептическими свойствами, успокаивает раздраженную слизистую промежности.
Профилактика
В качестве профилактики кандидоза показана рациональная антибиотикотерапия. Предпочтительно использование максимально коротких курсов лечения. После долгого употребления антибиотиков рекомендуется прием препаратов для восстановления микрофлоры кишечника и влагалища.
Для предупреждения заболевания будущей матери рекомендуется тщательно соблюдать гигиену половых органов. Беременной женщине следует избегать вирусных заболеваний, стрессов и переживаний.
Правильное питание
Диета при молочнице включает прием достаточного количества белков с мясом, рыбой, молочными продуктами, яйцами. Питательные вещества необходимы для восстановления иммунитета. Будущей матери рекомендуется исключить быстрые углеводы — сладости, выпечку, макароны, белый рис. Перечисленные продукты являются питательной средой для роста грибов.
Во время лечения кандидоза беременной женщине следует избегать употребления консервантов, копченостей, полуфабрикатов. Также рекомендуется исключить специи и острые блюда — они дополнительно раздражают поврежденную слизистую оболочку.
Чем опасно развитие молочницы во время беременности
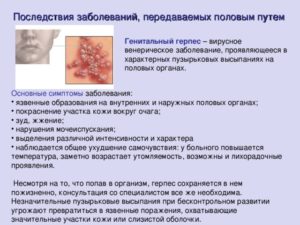
Молочница при беременности (или кандидозный кольпит) — достаточно распространена. По статистике ВОЗ с ней сталкивается 90% беременных женщин. Это связано с ослаблением функций иммунной системы.
Симптомы заболевания, которые проявляются в виде творожистых выделений со специфическим запахом и сильным зудом, доставляют массу дискомфорта. Нарушается сон, исключается интимная близость, снижается качество жизни. Это влияет на психологическое состояние женщины.
У беременных возникает вопрос, может ли молочница быть опасной при беременности?
Существует утверждение, что лечить кандидоз нет необходимости, он проходит сам собой через определенное время. Но это заблуждение. Есть обстоятельства, при которых происходит заражение грибком ребёнка как внутриутробно, так и во время его прохождения по родовым путям.
Молочница при беременности — причины
Дрожжеподобные грибы относятся к числу условно патогенной микрофлоры. В норме они присутствуют во влагалище каждой женщины. При созданных благоприятных условиях кандиды начинают активно размножаться и формировать колонии.
Основная причина проявления инфекции во время беременности — снижение местного и общего иммунитета. При нарушении защитных функций слизистой половых органов грибы быстро растут, увеличивая свою численность. Развитию молочницы способствует изменение гормонального фона и эндокринного статуса, которые типичны для каждой беременной.
Толчком в развитии заболевания может стать несоблюдение правил личной гигиены. Женщина всегда должна находиться в хлопчатобумажном сухом белье. Избыточная влага является идеальной средой для размножения грибковой микрофлоры.
Еще одна причина молочницы — лечение беременной антибактериальными препаратами. Они нарушают условия естественной среды влагалища, снижают местный иммунитет, способствуют присоединению инфекции.
К факторам, которые могут вызвать молочницу, относятся:
- половой акт;
- применение ароматизированных презервативов;
- использование ежедневных дезодорированных прокладок;
- дефицит лактобактерий;
- заболевания органов пищеварения — желудка, кишечника;
- злоупотребление сладостями;
- вредные привычки — курение, алкоголь.
Последствия беременности и молочницы не всегда бывают прогнозируемыми. Наличие грибка в организме женщины создает риски для заражения плода. Сама инфекция не представляет опасности для вынашивания, но после рождения может потребоваться серьезное лечение младенцу.
Внутриутробная опасность грибковой инфекции для плода
При исключении половой жизни, соблюдении правил гигиены на ранних сроках беременности молочница возникает редко. Симптомы грибковой инфекции влагалища проявляются во втором триместре, когда меняется гормональный фон.
При благоприятном течении беременности заболевание не опасно для будущего ребёнка. Микроб не распространяется на внутренние половые органы женщины, не проникает через плацентарный барьер и не инфицирует плод. Кандиды не выделяют токсины, которые могли бы попадать в кровь и инфицировать малыша. Поэтому болезнь не влияет на внутриутробный рост, психическое и умственное развитие детей.
Существуют неблагоприятные условия, при которых наличие молочницы у беременной грозит риском заражения плода. Если отсутствует адекватное лечение, грибок распространяется по отделам репродуктивной системы женщины.
Достигая пуповины, он может проникнуть внутрь плаценты и инфицировать слизистые оболочки и внутренние органы плода (системный кандидоз).
Такие случаи фиксировались крайне редко, но женщина должна знать о такой опасности, чтобы своевременно предотвратить её.
Молочница во рту у новорожденных: как выглядит и как лечить?
Вероятность внутриутробного инфицирования ничтожна и по статистике составляет 0,5% от всех случаев диагностирования заболевания во время беременности. Плод надежно защищен оболочками, водами, фетоплацентарным комплексом. Но всегда существует риск выкидыша при поражении матки грибком. Поэтому этот микроб, вызывающий молочницу во время беременности, опасен.
Угрозы во 2 и 3 триместре
Может ли молочница быть вредной при беременности на поздних сроках? Не леченый кандидоз в третьем триместре — это прямая угроза заражения ребенка во время прохождения по родовым путям.
Исход кандидоза у новорожденного:
- грибковое поражение слизистой оболочки полости рта;
- стоматит;
- плохой аппетит, отказ от груди;
- постоянные срыгивания после еды или в процессе кормления;
- нарушение качества сна у ребенка;
- инфицирование кожных покровов — появляется сыпь, гнойнички, ранки;
- дисфункция кишечника — повышенное газообразование, вздутие живота, колики.
У новорожденных, в связи с низкой защитной функцией кожи, молочница может через эпидермис проникать внутрь организма и поражать внутренние органы!
Чем еще грозит малышу молочница у беременной? Часто фиксируется поражение конъюнктивы. После рождения у ребенка воспаляется слизистая глаз. Появляется гиперемия, отек, выраженная сосудистая сетка белка глаза. Наблюдается интенсивное слёзотечение из-за закупорки носослезного канала. Может присоединяться бактериальная инфекция.
У девочек диагностируется урогенитальный кандидоз. Его симптомы — покраснение больших и малых половых губ, отечность вульвы, выделения с кисломолочным запахом, иногда с гноем.
Чем молочница при беременности опасна для детей? В тяжелых случаях она способствует развитию воспаления легких — пневмония новорожденных.
Патология развивается в течение первых часов после рождения или спустя неделю. Сначала проявляется дыхательная недостаточность и колебания температуры тела.
При неоказании экстренной помощи заболевание быстро прогрессирует до появления шока и может привести к летальному исходу.
Последствий молочницы при беременности в третьем триместре не сложно избежать. Женщине назначают комплексную терапию. При необходимости перед родами слизистую влагалища, шейку матки обрабатывают антисептическими и дезинфицирующими растворами. При обширном поражении родовых путей и высоком риске инфицирования младенца делают кесарево сечение.
Влияние молочницы на организм беременной
Самое частое, чем может быть опасна молочница при беременности для организма женщины — это появление хронического воспалительного процесса репродуктивных органов. В близкой и далекой перспективе развиваются такие патологии:
- частые кольпиты;
- цервицит;
- аднексит;
- спайки в придаточных трубах;
- эрозия шейки матки.
У беременной возрастает риск развития послеродовой инфекции. Возникает эндометриоз — воспаление внутренней оболочки матки.
Наличие молочницы влияет на физиологическое состояние слизистых. Под действием патогенной микрофлоры уменьшается их эластичность. Это создает риск разрывов и травматизма эпителия во время родов.
В будущем на месте механических повреждений формируются фиброзные образования — рубцы из соединительной ткани. Они нарушают анатомическое строение внутренних половых органов, приводят к функциональным изменениям.
Послеродовые швы заживают долго и с осложнениями, возможно бактериальное заражение раневых поверхностей, нагноение.
Лечение кандидоза у мужчин кремом Тридерм
Влияние молочницы на женщину и ребенка при беременности в первом триместре опасно необратимым последствием — самопроизвольным абортом. Такое развитие событий бывает редко. Этому способствуют следующие факторы:
- лечение нестероидными противовоспалительными средствами;
- генетические нарушения у женщины;
- аутоиммунные заболевания;
- аномалии строения половых органов;
- наличие в анамнезе выкидыша или преждевременных родов;
- хроническое никотиновое отравление организма;
- наркомания.
Может ли кандидоз влиять на зачатие
Молодые женщины часто беспокоятся о том, опасно ли забеременеть с кандидозом влагалища, влияет ли молочница на процесс зачатия.
Сама по себе грибковая микрофлора не воздействует на оплодотворение яйцеклетки. Сперматозоиды при контакте с инфицированной слизистой влагалища не теряют свое качество и способность к зачатию. Молочница не дает сбои менструального цикла.
Существуют косвенные причины, которые могут препятствовать зачатию ребенка.
Кандидозная флора изменяет pH-среды влагалища со сдвигом в кислую сторону. Это может губительно повлиять на часть мужского семени. Но в целом после эякуляции определенная порция спермы попадает сразу в цервикальный канал, а потом в матку, где благоприятная щелочная среда для жизнедеятельности мужских половых клеток. Поэтому риски бесплодия при молочнице минимальные.
Кандидоз откладывает процесс зачатия по той причине, что женщина отказывается от половой жизни. Грибковое поражение слизистой влагалища делает болезненным половой акт, поэтому девушка избегает его.
Если молочница у партнеров носит хронический рецидивирующий характер, то в этом случае беременность нужно планировать, учитывая рекомендации гинеколога, и проходить регулярные осмотры и обследования.
Профилактика появления грибка
Осознавая, чем опасна молочница для плода при беременности, возникает потребность в инструкции, как предупредить появление инфекции. Чтобы снизить риск развития кандидоза и заражения плода, женщине достаточно придерживаться простых правил, относительно ее образа жизни.
Условия профилактики молочницы:
- носить хлопчатобумажное нижнее белье, отказаться от синтетических изделий;
- своевременно проводить туалет интимной зоны, она должна быть сухой;
- отказаться от употребления синтетических витаминов;
- снизить количество простых углеводов в ежедневном рационе;
- включить в питание злаковые культуры, овощи, белок;
- ограничить сладкое, продукты, в составе которых есть консерванты и химические пищевые красители.
Особое значение уделяют стимулированию иммунитета. Важно создать благоприятный гормональный фон в организме женщины.
В предупреждении развития кандидоза играет роль психологическая обстановка, в которой находится беременная. Необходимо исключить возможность развития стрессовых ситуаций, психоэмоционального перенапряжения.
Если у женщины есть хронические внутренние болезни, то следует уделить этому вопросу внимание до планируемой беременности, предпринять меры для того, чтобы заболевания не обострились во время вынашивания ребенка.
Чем опасна для плода молочница при беременности (для ребенка) — Венеролог
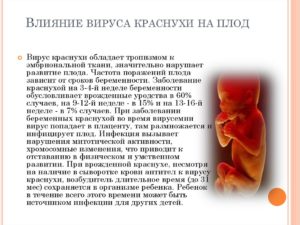
Cогласно статистическим данным, каждая вторая беременная женщина сталкивается с таким заболеванием как молочница. Это особый грибок рода candida, официальное название недуга — кандидоз.
Молочница при беременности: как можно вылечить недуг
- Молочница является крайне распространённым заболеванием.
- Женщины игнорируют симптомы, из-за чего лечения не происходит, болезнь приобретает хроническую форму.
- Особую опасность молочница влечет во время вынашивания ребенка.
Что такое грибок Кандида при беременности
Молочница — народное название заболевания. Основными симптомами недуга являются выделения, похожие по консистенции на скисшее молоко.
При этом женщина испытывает дискомфорт, жжение, неприятные иногда болезненные ощущения в области влагалища. Врачи же называют данное заболевание кандидозом или кандидозным кольпитом.
Согласно статистике примерно половина всех заболеваний половых путей приходится именно на кандидоз.
Причины появления
В организме каждой женщины данный грибок в определенных количествах присутствует. За этим «следят» влагалищные бактерии. Вместе они составляют нормальную микрофлору. При определённых обстоятельствах полезные бактерии погибают, защитная функция организма ослабляется, размножаются грибы. Кандидоз — признак пониженного иммунитета, поэтому он крайне опасен во время беременности.
Заболевание говорит о наличии в организме инфекции, в частности скрытой, например хламидиоза, микоплазмоза и других. Также причинами молочницы являются: длительный прием антибиотиков (они убивают живые полезные бактерии), гормональных препаратов, изменения кислотности влагалищной среды, неправильное питание, сильные стрессы и переживания, бессонница, плохая окружающая среда и многое другое.
На ранних сроках до задержки месячных
Молочница обостряется сразу после наступления овуляции, через несколько дней. Это происходит в том цикле, когда случается беременность. Как правило, женщины не подозревают о ней, и начинают лечение. Делать это не рекомендуется, поскольку велика вероятность гибели эмбриона.
Во втором триместре
Кандидоз часто обостряется во втором триместре беременности. Причиной тому служит ослабленный иммунитет. К появлению недуга приводит изменение гормонального фона.
Слизистые влагалища и вульвы становятся отечными, рыхлыми, повышается температура, усиливается кровоток. Это идеальная среда для размножения бактерий. В этот период организм женщины должен получать большое количество положительных эмоций. Рацион должен включать все полезные вещества и витамины. Больше времени следует проводить на свежем воздухе.
В 3 триместре
Большинство ресурсов организма в этот период беременности уходит на развитие плода. Будущая мама набирает в весе, это отрицательно сказывается на психоэмоциональном состоянии.
Организм недополучает подезных веществ, слабеет. Третий триместр беременности — период, когда женщин часто мучает бессонница, она переживает о предстоящих родах.
В совокупности это является причиной обострения кандидоза.
Симптомы проявления при беременности на разных сроках
Молочница на различных сроках беременности проявляется одинаково, причём симптомы беременных никак не отличаются от симптомов, которые проявляются у небеременных женщин. Основными являются:
- обильные творожистые или водянистые выделения из влагалища — имеют белый, реже жёлтый цвет;
- зуд и жжение во влагалище и наружных половых органов — эти ощущения настолько неприятны, что заставляют женщину не думать ни о чём другом;
- покраснение, отек половых органов — это случается из-за раздражения, которые выделяются из влагалища и промежности;
- болезненный половой акт;
- неприятный запах — резкий запах не характерен данному заболеванию, однако при обильных выделениях женщина ощущает кислый запах.
Может ли протекать бессимптомно
Крайне редко женщины сдают анализы при отсутствии каких-либо жалоб. Согласно статистике с кандидозом сталкивается каждая третья беременная женщина.
Многие при этом и не подозревали у себя наличие недуга, не ощущали никаких симптомов.
Если врач после сбора анализов обнаруживает наличие грибка, это говорит о том, что человек является носителем заболевания и активизируется грибок в любой момент.
Виды молочницы при беременности
Видов молочницы на сегодняшний день существует множество. Наиболее распространенными среди беременных являются три формы молочницы:
- женщина — носитель кандидоза. Пациентка не имеет жалоб, грибок обнаруживается при сдаче анализа;
- острый кандидоз. Женщина жалуется на наличие зуда и жжения при этом испытывает дискомфорт на протяжении длительного времени; появляются обильные выделения, зуд, жжение;
- хронический кандидоз — осложненная молочница, которая развивается и длится более 2 месяцев.
Чем опасна хроническая молочница для беременности
Хроническая форма молочницы очень опасна для женщины и негативно сказывается на будущем ребенке. Хронический кандидоз влияет на течение беременности, эластичность влагалища теряется, развивается эрозии матки, велика вероятность разрыва во время родов.
Как влияет Кандида на ребенка
Хроническая форма кандидоза негативно влияет на ребенка.
Молочница способствует:
- задержке развития плода;
- остановки роста плода:
- нарушению кровотока;
- внутриутробному заражению;
- кислородному голоданию.
Как лечат вагинальный кандидоз у беременных женщин медикаментозно
Сегодня существует огромное количество препаратов, способных избавиться женщину от молочницы. Чтобы результат был максимально эффективным необходимо проходить терапию курсом, более того, лечить необходимо и мужчину.
1 триместр лечение таблетками
В первом триместре беременности врачи рекомендуют использовать средство, которое безопасно как для женщины, так и для ребёнка — свечи Пимафуцин. Их необходимо применять согласно инструкции или по индивидуальному назначению врача.
2 триместр лечение
Во втором триместре беременности лучше применять капсулы и суппозитории, например Полижинакс. Содержит в составе нистатин и неомици, обладает противогрибковым антибактериальным действием. Обычно назначают курсом 10-12 дней.
3 триместр лечение
В третьем триместре беременным назначают вагинальные таблетки Клотримазол. Они отлично действует на грибок, избавляя женщину от недуга. Вводить нужно два раза в сутки в течение 3 дней.
Когда лечат перед родами
При обнаружении молочницы перед родами врач рекомендует использовать единовременно свечу Залаин. Она безопасна для женщины и плода, ее можно применять на любом сроке беременности.
Лечение народными средствами
Кандидоз при беременности также можно лечить, используя народные методы, как правило, в первом триместре женщины выполняют ванночки. Для их приготовления необходимо взять 2 л воды, добавить ложку соды, несколько капель йода. Выполнять такие процедуры рекомендуется не менее 2 недель.
Также отличным народным средством против молочницы являются тампоны, пропитанные кефиром. Их необходимо вставлять во влагалище на час-полтора, курс лечения составляет две недели.
Гинекологи рекомендуют подмываться отваром из трав. Он должен быть свежеприготовленным.
Для изготовления необходимо использовать цветы ромашки, залить их кипятком и настаивать в течение 20 минут, после чего можно применять.
Что можно принимать
Беременным женщинам при обнаружении молочницы врач назначает курс приема антибактериальных препаратов: таблетки, свечи либо различные капсулы. Современные средства по борьбе с недугом способны избавить от него в кратчайшие сроки.
Чем опасен candida albicans при родах
Врачи рекомендуют вылечить кандидоз до родов, в противном случае увеличивается риск инфицирования малыша. Это может быть как внутриутробно, так и во время родов. Молочница наиболее опасна именно перед родами или в самом процессе, когда пробка отходит от плода.
Грибок проходит через цервикальный канал, малыш становится инфицированным. Новорожденные страдают стоматитом, он проявляется спустя несколько дней после рождения и представляет собой белый налет во рту.
Молочница причина сложностей со зрением у ребёнка, велика вероятность поражения внутренних органов, развитие кандидоза половых органов у малыша.
Для женщины наличие молочницы во время родов крайне опасно, особенно в случае кесарева сечения. Наличие кандидоза провоцирует риск развития сепсиса.
По каким причинам появляется молочница перед родами
Все девять месяцев беременности женский организм подвергается различным факторам, в нём наблюдаются кардинальные изменения, которые оказывают влияние на пищевые пристрастия, гормональный фон и иммунную систему.
Естественно в таком состоянии грибок, который есть у каждого человека, увеличивается в численности. Он является причиной неприятных симптомов таких как белые творожистые выделения, неприятный зуд и жжение.
Данное заболевание влечет за собой массу неприятных последствий.
Питание
Наличие молочницы предполагает ограничение в употреблении определённых продуктов, например, стоит отказаться от сахара, пряностей, острой, жирной пищи, алкоголя и грибов. Врачи-гинекологи утверждают, что выздоровлению от кандидоза способствуют следующие продукты:
- свежие овощи;
- несладкие фрукты;
- бобовые;
- нежирное мясо;
- яйца;
- рыба;
- печень;
- морепродукты и пр.
Молочницу можно и нужно лечить вовремя, в противном случае велика вероятность серьезных последствий при вынашивании ребенка. Главное вовремя обратиться за помощью к гинекологу. Только он способен назначить правильные, разрешимые к применению препараты.
Чтобы избежать повторного появления молочницы необходимо выполнять ряд определённых правил: соблюдать правила личной гигиены, кушать только полезные продукты, не нервничать, принимать витамины, не перезагружать себя физически, вовремя лечить различные заболевания, контролировать уровень гормонов.
Молочница при беременности, чем опасна для плода?
Вагинальный кандидоз, или молочница – частый «гость» у женщин всех возрастов и социальных статусов. Заболевание представляет собой поражение слизистых оболочек влагалища, а иногда и вульвы (вульвовагинит) грибком рода Кандида.
Явными симптомами недуга являются: болевые ощущения при мочеиспускании, невыносимый зуд и обильные выделения, напоминающие белую створоженную массу.
Патологический процесс может протекать скрыто в легкой форме, практически бессимптомно, носить острый характер с сильными болями и жжением и принимать генерализованную форму.
Молочница во время беременности, особенно в своей генерализованной форме, опасна. Она грозит внутриутробным инфицированием плода и нарушением самого гестационного процесса.
Молочница и беременность
Когда речь идет о грибковом вагините при беременности уместнее говорит об обострении заболевания, чем о заражении. Хотя первичное заражение тоже, конечно, возможно. Но даже если пара обследовалась на этапе подготовки к зачатию, пролечилась в случае необходимости, и пропила весь рекомендованный курс витаминов, это не гарантирует отсутствие молочницы в период гестации.
Опасна ли молочница при беременности — Инфекций.НЕТ
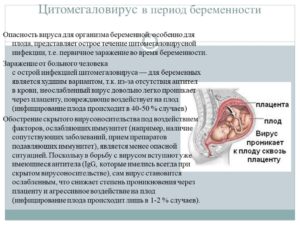
В период ожидания малыша многие женщины сталкиваются с проблемой возникновения кандидозного вульвовагинита (молочницы). Какие последствия этого заболевания могут грозить женщине «на сносях» и ее ребенку на разных этапах беременности.
Влияет ли грибок вообще причинить вред здоровью будущей мамы? Почему проявляется заболевание, и что делать, чтобы снизить вероятность возникновения болезни? Все эти вопросы беспокоят женщин в «интересном положении».
Разберемся, чем опасна молочница при беременности.
Влияние грибковой инфекции на разных этапах беременности и ее планирования
Грибки рода Кандида постоянно присутствуют на слизистой и коже любого человека, но не причиняют ему вреда, поскольку естественная, нормальная, микрофлора препятствует их интенсивному росту.
При воздействии некоторых факторов начинается изменение баланса между микроорганизмами и их сдерживающая сила значительно снижается. В эти периоды и появляется кандидоз. Многие не придают значения болезни, а ведь ее последствия могут сказаться на здоровье человека.
Опасность грозит также детородной функции женщин при планировании зачатия и на всех периодах беременности и родов.
Период планирования зачатия
Можно ли забеременеть при молочнице в острой форме течения – вопрос волнует многих представительниц прекрасного пола с частыми рецидивами заболевания.
Нужно сказать, что каждый гинеколог посоветует предварительно вылечить обострение кандидоза, поскольку в период беременности препараты, применяемые для лечения, могут нанести вред малышу, как и сам грибок.
Беременность станет возможна, когда численность грибков нормализуется.
Необходимо быть готовым к некоторым сложностям в период зачатия.
Почему? Инфекция, если ее своевременно не лечить, с высокой долей вероятности может распространиться из влагалища на матку и придатки (маточные трубы и яичники).
Это, в свою очередь, грозит повреждением их внутренней поверхности, а при последующем заживлении таких участков возможно нарушение проходимости труб и затруднение с овуляцией.
Кроме того, последствия пребывания грибков (продукты их жизнедеятельности) изменяют кислотность слизистой влагалища. Попав в такие условия, сперматозоиды теряют свою подвижность, некоторая их часть погибает. При совокупном влиянии факторов наступление беременности может значительно затрудниться, паре могут даже поставить диагноз бесплодие.
Можно ли забеременеть при молочнице в хроническом течении? Беременность возможна, но достаточно проблематична. Что делать паре? Не стоит расстраиваться, посетив опытного специалиста при планировании зачатия, можно с высокой долей вероятности зачать и выносить здорового ребенка.
Главный вопрос, не можно ли забеременеть при молочнице женщине, а нужно ли это делать? Гораздо благоразумнее сначала избавиться от инфекции в половых путях, а потом уже задумываться о зачатии.
Первый триместр беременности
Так ли опасна молочница при беременности? Обострение кандидоза в первые месяцы после зачатия может привести к заражению зародыша грибковой инфекцией.
Последствия распространения грибка в полости матки могут спровоцировать самопроизвольный выкидыш или замирание беременности.
Неужели у женщины нет шансов выносить здорового ребенка? Необходимо сразу же обратиться к врачу, когда появятся симптомы заболевания. Гинеколог подскажет, что делать, чтобы сохранить беременность.
В первом триместре многие медикаменты противопоказаны, однако есть и разрешенные препараты. В основном они являются местными антисептиками (Бетадин, Йодосепт), слабыми противогрибковыми средствами (Пимафуцин) или лекарствами, стимулирующими местный иммунитет и регенерацию (Гексикон).
Также врач может посоветовать проверенные растительные средства для быстрого восстановления слизистой влагалища (делать спринцевания, подмывания с лекарственными травами), либо составы для нормализации кислотности во влагалище (щелочная среда значительно снижает способность грибков к размножению и даже способствует их гибели).
Самостоятельно применять лекарственные средства строго запрещено – они могут повредить ребенку, оказаться неэффективными (тогда на ребенка влияет грибковая инфекция).
Второй и третий триместр беременности
Если молочница проявляется в середине или конце беременности, то напрямую жизни ребенка она уже не угрожает. Однако, в некоторых случаях, возможны преждевременные роды. К тому же грибки, проникнув в тело матки, способны влиять на развитие малыша.
В последующем это может сказаться на его умственном и физическом развитии. Другой опасностью заболевания является внутриутробное заражение ребенка грибковой инфекцией.
Молочница вредна на любом этапе внутриутробного роста малыша, поэтому следует незамедлительно начать ее лечение.
Врач, в зависимости от тяжести грибкового заражения и его запущенности может порекомендовать народные методики для излечения от недуга, либо препараты синтетического производства.
На этом этапе беременности уже могут применяться антимикотики, либо препараты комплексного воздействия. Среди разрешенных Макмирор Комплекс, Тержинан, Полижинакс и многие другие.
Однако большинство лекарственных средств в аннотации имеет текст следующего содержания «возможно применение после оценки предполагаемого риска для плода и потенциальной пользы для матери».
Это значит, что нельзя самостоятельно их назначать, поскольку достоверно неизвестно, какими последствиями такое лечение может грозить малышу. Только врач может взять на себя ответственность за назначение лекарственных средств в период ожидания малыша.
Роды
Когда молочница застигает женщину непосредственно в родовом периоде, то ребенок может заразиться кандидозом при прохождении родовых путей. В этом случае каких-либо значительных нарушений в умственном развитии не наблюдается. Ребенок рождается физически здоровым, и не отстает в показателях развития от своих сверстников.
Патогенное воздействие грибков сказывается на его последующем росте. Дело в том, что молочница поражает ротовую полость. Белый налет и сопровождающие его неприятные явления (зуд, жжение, повреждение слизистой) мешают малышу полноценно питаться (не зависимо от того, искусственное или грудное молоко он получает).
Уже через несколько недель заметно снижение темпов роста и веса такого малыша.
С самого начала жизни такой ребенок нуждается в употреблении лекарственных средств. Если этого не происходит, то постоянное недоедание приводит к недобору веса, задержке в развитии (ребенок позже начинает сидеть и ходить).
Каждая беременная сама решает, лечить ли кандидоз при беременности и как это лечение проводить. Однако лучше положиться на опыт и практику врача, и обезопасить ребенка от воздействия грибка, своевременно проведя противогрибковую терапию.
Могут ли препараты от молочницы сказаться на здоровье ребенка
Безусловно, препараты для противогрибковой терапии, при их бесконтрольном применении, могут оказать влияние на ребенка. На ранних этапах развития сильные противогрибковые лекарственные средства, так же, как и сама молочница, могут вызвать прерывание беременности или ее замирание.
Зачастую в это время женщина может не догадываться о своей беременности (если она спонтанная и незапланированная) и положившись на фармацевта в аптеке выбрать неподходящее лекарственное средство. Важно при появлении любых признаков кандидоза обращаться к врачу.
Квалифицированный специалист-медик назначит эффективное лекарственное средство после сдачи соответствующих анализов.
Если проведенные врачом манипуляции заподозрят начало беременности, дополнительные исследования окончательно прояснят ситуацию, и здоровью малыша ничего не будет угрожать – врач подберет безопасные медпрепараты.
Ни в коем случае нельзя принимать пероральные лекарственные средства (таблетки и капсулы на основе флуконазола, натамицина и других активных компонентов) в период беременности. У многих местных средств (кремов, мазей, суппозиториев, растворов и других форм препаратов) среди противопоказаний значится беременность. Право выбора лекарства нужно оставить за врачом.
Причины обострения кандидоза в период беременности
Основной причиной активности грибковой микрофлоры в период беременности является снижение иммунитета. Это происходит для предупреждения действия защитных сил организма матери на ребенка. Если бы клетки иммунной системы работали в нормальном режиме, то у плода не было бы ни малейшего шанса на выживание, чужеродный агент был бы уничтожен (ведь он наполовину состоит из ДНК мужчины).
Вкусовые пристрастия беременной также могут спровоцировать рост грибков: чрезмерное увлечение сладостями, мучной сдобой и другими продуктами с большим содержанием легкоусвояемых углеводов. Некоторые женщины панически опасаются за фигуру и придерживаются строгой диеты. Резкое изменение рациона и недостаточное поступление некоторых веществ также могут спровоцировать кандидоз у женщины.
Профилактика молочницы
Если беременная страдает кандидозом в хронической форме, то ей непременно необходимо придерживаться нескольких правил, чтобы исключить обострение заболевания. Эти правила необходимо соблюдать всем беременным, даже если о молочнице они слышали только из рекламных роликов.
- Соблюдать гигиену. Вовремя подмываться, использовать для этого мыло с кислотностью, максимально приближенной к естественной во влагалище. Исключить мыло и гель для душа с красителями, ароматизаторами и другими добавками – часто они становятся причиной аллергии и молочницы.
- Нормализовать питание. Предпочитать сложные углеводы (крупы), увеличить поступление в организм клетчатки и витаминов (овощи и фрукты в свежем виде), достаточное поступление белков (мясо, бобовые, рыба, птица).
- Натуральное белье. Ношение синтетики способствует повышению температуры в местах прилегания к коже. Такие ткани препятствуют доступу кислорода к интимным местам. Повышение температуры вкупе с увеличением влажности – лучшая среда для развития грибка.
- Вовремя обращаться к врачу и пролечивать любые заболевания. Даже банальная простуда может снизить ослабленный иммунитет и вызвать развитие грибка.
Не стоит паниковать, если в период беременности появилась молочница. Опасность воздействия грибка на развитие ребенка возможна, если вовремя не пролечиться препаратами, рекомендованными гинекологом. Риск заражения плода минимален при адекватных действиях беременной женщины. Будьте благоразумны, и ваша беременность завершится рождением абсолютно здорового малыша.





