Кальций, фосфор, паратгормон и витамин D – основная информация
Само погружение в глубину кальциево-фосфорного обмена и связанные с ним гормоны требует некоторой информации из области физиологии (науки о нормальном функционировании организма), о чем ниже.
Тем не менее, если Вы – человек нетерпеливый, и ищите информацию о повышенном уровне паратгормона (паратиреоидного гормона, гормона паращитовидной железы), посмотрите сразу в статье Паратгормон и гиперпаратиреоз.
Как это работает?
Всасывание кальция из желудочно-кишечного тракта осуществляется при помощи активной формы витамина D – гормона под названием 1,25-гидроксихолекальциферолом (другие термины: кальцитриол, 1,25-OH-D3). О других формах витамина D в соответствующем разделе.
С фосфатами и их усвоением нет такой проблемы, так как они могут всасываться без участия кальцитриола, и сами эти вещества более доступны и широко распространены.
Активная форма витамина D образуется из неактивной преимущественно в в почках, под влиянием гормона под названием паратгормон (ПТГ).
- Паратгормон выделяется паращитовидными железами – мелкими железами в количестве 4–6 штук у человека. Расположены они, как само название говорит, рядом со щитовидной железой.
- На продукцию ПТГ основное влияние имеет уровень кальция в сыворотке крови: снижение концентрации кальция увеличивает выработку этого гормона, что, в свою очередь, повышает уровень активной формы D3 и всасывание кальция. Это создает типичную петлю отрицательной обратной связи.
- Повышение уровня ПТГ приводит к деминерализации костей, высвобождению кальция из костной ткани.
- С фосфатами ситуация обратная – увеличение их концентрации (опосредованно, через ряд многоэтапных механизмов), стимулирует секрецию ПТГ, а он усиливает выведение фосфатов почками.
- Конечной целью является нормализация уровня кальция и фосфатов.
Из этого следует, что главным регулятором уровня кальция является ПТГ, который стремясь к его нормальному содержанию не только (опосредованно) усиливает всасывание кальция, а и может привести к разрушению костей.
Почему так происходит? Так, кальций – это не только компонент костей, а и один из самых важных элементов многих соединений, необходимых для метаболизма живого организма. Кальций также выполняет важную сигнализирующую роль, участвуя, например в каскаде свертывания крови или сокращении мышечных волокон.
Поэтому сохранение нормального уровня кальция является «более важным» вопросом, и для этого организм «жертвует» костями.
В прошлом акцентировалась важность еще одного гормона, влияющего на кальциево-фосфорный обмен – кальцитонина, но в настоящее время мы знаем, что его участие как раз в области кальциево-фосфорного обмена минимальна. Этот гормон находит применение, но для обнаружения медуллярного рака щитовидной железы. Больше информации о риске лечения лососевым кальцитонином находится в блоге.
Нарушения кальциево-фосфорного обмена и их симптомы
Вышеизложенное введение позволяет понять, в чем могут заключаться нарушения кальциево-фосфорного обмена и его гормонов.
- Недостаток кальция и фосфора в рационе питания, хотя это редко, чаще всего у людей, придерживающихся «чудодейственных диет для похудения», может привести к деминерализации костей (остеомаляции).
- Дефицит витамина D или нарушение его активации, например вследствие болезни почек и применения различных медицинских препаратов, которое также приводит к выше описанным осложнениям. Это явление, не просто частое, а повсеместное, особенно в старческом возрасте, когда уменьшается способность к синтезу витамина D в коже под воздействием ультрафиолета. Остеомаляцию, вызванную дефицитом витамина D, обычно путают с другим заболеванием костей – остеопорозом.
- Чрезмерная активация витамина D (это происходит в случае некоторых видов опухолевых и воспалительных заболеваний) или его избыточное поступление (прием фармакологических препаратов) является частой причиной увеличения концентрации кальция, которое может проявляться различными симптомами – от нефролитиаза (почечных камней) до опасного для жизни обезвоживания (кальций подавляет способность организма сгущать мочу).
- Заболевание паращитовидных желез – гиперпаратиреоз (избыток ПТГ) вызывает хрупкость костей, увеличение концентрации кальция в крови и много связанных с этим нарушений, как описано выше.
- Гипофункция паращитовидных желез (дефицит ПТГ) вызывает снижение концентрации кальция и повышение уровня фосфатов, что проявляется в назойливых спазмах мышц и (как ни парадоксально) образовании кальциево-фосфатных отложений из-за высокого уровня фосфатов.
- Почечная недостаточность связана с нарушением выделения фосфатов и активацией витамина D. Это в свою очередь приводит к увеличению уровня ПТГ и разрушению костей.
Предостережения
Как мы видим, на уровни кальция, фосфатов и гормонов оказывают влияние разнообразные и взаимно противоположные факторы. Часто гормональные механизмы понимаются слишком упрощенным образом.
Например, пациенты испытывают чрезмерные опасения, связанные с повышенным у них уровнем паратгормона, интерпретируя его как заболевание паращитовидных желез.
Однако повышение уровня этого гормона не всегда свидетельствует о нарушении функционирования паращитовидных желез, а иногда имеет компенсационный характер и возникает вследствие других заболеваний.
Неоправданно употребляется также диагноз остеопороз, связанный только с ограниченными выводами по результатам денситометрического обследования и невниманием к другим возможным причинам деминерализации костей. Описанные здесь расстройства поэтому требуют вдумчивого обследования эндокринолога-практика, который должен быть знаком с полной клинической картиной, включая диету, которой придерживается пациент.
О подводных камнях, связанных с неправильным применением препаратов, содержащих кальций, написано в блоге.
Железосодержащие витамины: показания к назначению
Благодаря железу организм насыщается кислородом. Кроме того, оно помогает эндокринной системе правильно работать и укрепить иммунитет. Продуктов, содержащих такой микроэлемент, немного, поэтому рекомендуется использовать витамины с железом.
Показания к назначению
Железосодержащие препараты назначают в следующих случаях:
Железодефицитная анемия является показанием к приему препаратов с железом.
- неправильное или несбалансированное питание, в результате чего в организм не поступает необходимое количество микроэлемента;
- поддержание диеты, которая длится достаточно долго;
- чрезмерные физические нагрузки;
- железодефицитная анемия (для повышения гемоглобина в крови);
- подготовка к выступлениям и соревнованиям, которые требуют длительных тренировок;
- сдача донорской крови;
- большая кровопотеря, вызванная травмами или заболеваниями;
- нарушение работы сердечно-сосудистой системы;
- болезни ЖКТ или печени, из-за которых поступающий вместе с пищей элемент плохо усваивается;
- плохой аппетит;
- сильная утомляемость;
- долго не заживающие раны;
- высокое содержание холестерина.
Назначает такие витамины только врач, который принимает во внимание результаты анализов.
Причины нехватки железа в организме
Дефицит микроэлемента в организме возникает по различным причинам.
К наиболее распространенным относят следующие:
Причины недостатка железа в организме.
- Несбалансированное питание. Если в рационе человека содержится мало продуктов, богатых железом (пшеничных отрубей, гречки, субпродуктов, рыбы, мяса), организм недополучает этот микроэлемент.
- Плохая сочетаемость продуктов. Железосодержащие продукты запрещено запивать кофе или чаем, т. к. они включают танин, препятствующий усвоению железа. Нельзя употреблять пищу, содержащую этот элемент, и кальций, например гречку с молоком, потому что они нейтрализуют действие друг друга.
- Нарушение способности организма усваивать элемент. Происходит это из-за некоторых кишечных заболеваний, например дисбактериоза.
- Период беременности. В это время возрастает потребность организма в таком микроэлементе.
- Активный рост организма у подростков.
- Физические нагрузки. Во время активной физической работы или занятий спортом наблюдается интенсивное выделение пота. Вместе с ним из организма начинает выводиться и этот микроэлемент.
- Кровопотери. Сюда относят обильные менструации, частую сдачу крови, желудочное или носовое кровотечение.
Суточная норма для организма человека
Примерная ежедневная норма железа для взрослых:
Суточная потребность в железе.
- мужчины — 10 мг;
- женщины — 18-20 мг;
- в период вынашивания ребенка и при грудном вскармливании суточную дозу элемента увеличивают в 2 раза.
Ежедневная норма для детей:
- 0-3 месяца — 4 мг;
- 4-12 месяцев — 8 мг;
- 1-6 лет — 10 мг;
- 7-10 лет — 12 лет;
- 11-18 лет — 15 мг (для мальчиков), 18 мг (для девочек).
Если ребенок будет недополучать рекомендованную норму железа, он может начать отставать в развитии.
Какие вещества помогают железу усваиваться в организме женщины
Лучше всего помогает железу усвоиться в организме аскорбиновая кислота. Благодаря ей элемент полностью всасывается в кишечник и за короткое время проникает в кровоток.
Витамины группы B хорошо помогают всасываться железу и улучшают работу системы пищеварения.
Витамин A увеличивает концентрацию гемоглобина и переносит микроэлемент из печени.
Виды препаратов с железом
При пониженном содержании железа в организме врач назначает препараты, в которые включен этот микроэлемент. Существует много эффективных медикаментов, которые устраняют его нехватку.
Железо в таблетках, капсулах, пастилках, сироп
Железосодержащие средства повышают гемоглобин в крови, а также их назначают при пониженной концентрации микроэлемента.
Список наиболее эффективных препаратов:
- Сорбифер Дурулес. Таблетки принимают внутрь, не разжевывая. Активное вещество полностью высвобождается в результате кишечной перистальтики. Лечение длится до тех пор, пока гемоглобин не повысится. Прием препарата может привести к появлению сыпи, зуда, слабости, головокружения, головной боли.
- Тардиферон. Он содержит аскорбиновую кислоту и мукопротеозу. Длительность терапии при анемии составляет 3-6 месяцев. Таблетки употребляют, не разжевывая. При превышении дозы могут развиться аллергические реакции, появиться проблемы со стулом, отек языка.
- Актиферрин. Капсулы содержат витамины, фруктозу и сорбат калия. Длительность лечения — 2 месяца. Медикамент с осторожностью принимают при сбоях в работе печени и почек.
- Ферро-Фольгамма. В состав капсул входит аскорбиновая и фолиевая кислоты, витамин B12. Лечение длится дольше 4 месяцев. В результате передозировки появляется диарея, боль в животе, сонливость.
- Феррогематоген. Это жевательные пастилки, которые, кроме железа, содержат медь, фолиевую кислоту, витамины C, B6, черный пищевой альбумин. Принимают их внутрь 2-3 раза в день на протяжении 1-2 месяцев. При избытке компонентов препарат вызывает развитие аллергических реакций.
- Мальтофер. Выпускается в виде сиропа. Принимают его внутрь после еды. Длительность лечения составляет 1-2 месяца. На фоне терапии может появиться головная боль, тошнота, диарея, зуд, сыпь. Из-за наличия в составе глюкозы препарат не рекомендован больным сахарным диабетом.
Железосодержащий препарат Мальтофер.
БАДы с железом
Кроме витаминов, можно приобрести биологически активные добавки. Такие средства нередко содержат соли железа и вещества, которые помогают ему лучше усвоиться.
Количество железа в БАД небольшое, поэтому их употребляют, не опасаясь, что возникнут побочные явления или передозировка.
Они разрешены даже беременным и детям. Эти препараты не являются лекарствами, а выступают как дополнительный источник витаминов и микроэлемента. Принимать их следует около 2 месяцев.
Наиболее эффективные железосодержащие БАД:
- Гемобин. Содержит гемоглобин животных, который очищен от примесей. Характеризуется высокой биологической активностью и не вызывает побочных эффектов. Используется для быстрого поднятия уровня микроэлемента.
- Анти-Анемин. Применяют БАД для снижения вероятности развития железодефицитных состояний. Иногда может наблюдаться непереносимость препарата.
- Ферринат. В его состав входят, кроме сернокислого железа, витамины C и E.
- Железо Хилат. Хорошо повышает уровень микроэлемента.
Витаминные комплексы с железом
Если в организме не хватает такого микроэлемента, на помощь приходят поливитаминные комплексы.
К наиболее эффективным относят следующие:
Компливит Железо эффективно восполняет дефицит железа в организме.
- Дуовит. Содержит минералы и витамины, благодаря которым клетки организма не подвергаются преждевременному старению и окислительным процессам. Поливитамины снижают риск возникновения остеопороза и анемии, обеспечивают здоровый блеск волосам и уход за ногтями.
- Компливит Железо. Комплекс содержит витамины A, C, E, PP, группы B, микроэлементы. Противопоказан при чрезмерной чувствительности к компонентам средства.
- АлфаВит Классик. В его состав входит 10 минералов и 13 витаминов. Составляющие комплекса поделены на 3 группы: антиоксиданты, кальций D3, железо. Каждая группа представлена таблеткой, которая имеет отличный от других цвет. Принимать нужно по 3 таблетки за 3 приема, что позволяет минералам и витаминам лучше усвоиться.
Витамины с содержанием железа для беременных
Во время беременности нужно обязательно принимать препараты с железом. На ранних сроках этот микроэлемент требуется для того, чтобы ткани плода нормально сформировались. В более поздние сроки низкий уровень элемента приводит к упадку сил, слабости.
https://www.youtube.com/watch?v=frXiS_XXxEQ
Если у беременной женщины нет анемии, в третьем триместре в целях профилактики назначают препараты в дозе 30-40 мг ежедневно.
При диагностировании такого заболевания она должна принимать по 100-200 мг микроэлемента.
Наиболее эффективными средствами, повышающими уровень элемента, являются:
Инструкция препарата Ферроплекс.
- Сорбифер Дурулес. В нем содержится витамин C, который помогает железу лучше усвоиться.
- Фенюльс. Это препарат с комплексом витаминов. Предназначен для профилактики и лечения анемии.
- Ферроплекс. Содержит витамин C. Помогает избавиться от железодефицитной анемии во время беременности. Может спровоцировать развитие диареи, рвоты, аллергических реакций.
- Витрум Пренатал. Витаминный комплекс, который содержит витамины, микро- и макроэлементы. Применяют его при дефиците кальция и железодефицитной анемии, недостатке минеральных веществ и гиповитаминозе.
Витамины беременным женщинам назначает только врач с учетом их самочувствия и результатов анализов.
Витамины с железом для детей
Если ребенок будет испытывать нехватку железа в организме, у него снижается аппетит, появляется бледность кожного покрова, наблюдается вялость и сонливость, ухудшается состояние волос, трескаются язык и губы, ослабевает иммунитет, нарушается пищеварение, снижаются умственные способности.
Детские железодефицитные препараты должен назначать только врач.
К самым эффективным средствам относят следующие:
- Натуретто. Такие таблетки обладают приятным клубничным вкусом. Они дополнены витаминами C и группы B. Разрешено принимать средство с 4 лет.
- Алфавит. Препарат содержит фолиевую кислоту, медь, витамины B1 и C, бета-каротин. Такие компоненты помогают железу лучше усвоиться. Комплекс разрешен с 1,5 года.
- Витрум. Применяют с 3 лет.
- Мульти-Табс. Препарат назначают с 1 года. Линейка витаминов Мульти-Табс содержит для каждого возраста необходимое количество микроэлемента.
Линейка препаратов Мульти-Табс помогает восполнить дефицит железа в организме ребенка.
Противопоказания и побочные эффекты
Витамины с железом противопоказаны в следующих случаях:
- высокая концентрация микроэлемента в организме;
- хронические воспалительные заболевания печени и почек;
- прием лекарственных препаратов из группы антацидов и тетрациклинов;
- рак крови;
- нарушение усвоения микроэлемента;
- наличие в рационе продуктов, богатых кальцием, клетчаткой и кофеином.
Существуют относительные противопоказания, при которых железосодержащие витамины принимать разрешено, но только после консультации у врача. К ним относят энтериты, язву желудка и двенадцатиперстной кишки, язвенный колит.
Побочные эффекты чаще всего возникают при приеме препарата в больших дозах.
При этом наблюдаются следующие симптомы:
- диарея;
- тошнота, рвота;
- боль в животе;
- сонливость;
- слабость;
- головокружение, доводящее до обморочного состояния;
- сильное снижение артериального давления;
- бледность кожного покрова.
Симптомы усиливаются, если применяют препараты в жидком виде. При сильном ухудшении состояния необходимо заменить медикамент или подобрать средство с другой лекарственной формой.
Продукты, богатые железом.
Железо в продуктах
Такой микроэлемент содержится в следующих продуктах:
- печень, баранина, нежирная мякоть свинины, говядина, курица, индейка;
- мидии, моллюски, устрицы, сардина, икра;
- яйца;
- рожь, пшеничные отруби, ячневая, гречневая, овсяная крупы;
- цветная капуста, чечевица, шпинат, фасоль, бобы, горох, укроп, базилик, листья салата, петрушка;
- гранаты, яблоки, слива, кизил, хурма;
- кешью, фундук, миндаль, кедровые орехи, семена подсолнечника, фисташки, льняное и очищенное конопляное семя, тыквенные семечки;
- курага, изюм, чернослив, инжир, финики.
Советы по питанию
Некоторые продукты ухудшают всасывание железа, поэтому при дефиците в организме этого микроэлемента запрещено принимать одновременно с железосодержащей пищей:
- красное вино, кофе и чай;
- кисломолочные продукты и молоко;
- пророщенную пшеницу, кунжут.
Для повышения железа такие продукты нужно употреблять через 3-4 часа после приема пищи, богатой этим элементом. Кроме того, из рациона рекомендуется исключить маринады, острые специи, майонез, жареные и жирные блюда, которые раздражают слизистую ЖКТ и препятствуют усвоению железа.
Общие рекомендации по приему витаминов с железом
Принимать железосодержащие препараты нужно правильно, поэтому необходимо соблюдать общие рекомендации:
- С медикаментами, в которые включен микроэлемент, нельзя принимать одновременно тетрациклины, антациды, Левомицетин, препараты кальция. Последние ухудшают всасывание железа.
- Иногда во время лечения возникают диспепсические побочные действия, поэтому рекомендуется использовать ферменты — Фестал, Панкреатин.
- Препараты с железом нужно пить между приемами пищи, т. к. еда снижает концентрацию микроэлемента. Кроме того, кислоты, щелочи и соли из пищи в сочетании с железом образуют нерастворимые соединения.
- Запрещено превышать рекомендуемую дозу.
- При появлении побочных эффектов необходимо заменить лекарство другим.
Для первичной профилактики анемии женщинам рекомендуется принимать железосодержащие препараты каждый месяц по 7-10 дней.
Витамин D. Что будет, если его мало и как это лечить?

Мы живем в скупой на солнце и тепло стране. Жаркое летнее солнце не в состоянии компенсировать 10 месяцев дождей и бесконечной облачности. К тому же, многие из нас довольно большую часть времени проводят в помещении.
Не удивительно, что огромное количество людей не только в России, но и во всем мире, страдает дефицитом витамина D.
- Частые переломы;
- Бледная кожа;
- Ломкие волосы и ногти;
- Потливость;
- Слабость мышц.
Вот немногие следствия недостатка витамина D.
Согласно последним данным, дефицит витамина D не просто снижает плотность костей и ведет к остеопорозу, но и повышает риск развития различных видов рака, сахарного диабета 1 и 2 типов, сердечно-сосудистых заболеваний и ожирения.
Что же такое витамин D, почему его не хватает и откуда его получить, читайте ниже.
Для чего нам нужен витамин D?
Витамин D, в первую очередь, необходим нам для того, чтобы мы могли усваивать кальций из пищи. Без витамина D кальций не может нормально всасываться из кишечника.
Также витамин D направляет кальций в кости и позволяет удерживать его внутри, поддерживая нормальную плотность костей.
Для нормальной работы мышц также необходим кальций. Поэтому, если витамина D у Вас не достаточно, Вы можете испытывать слабость в мышцах и быструю утомляемость при физических нагрузках.
Кальций, также, необходим для высвобождения инсулина из клеток поджелудочной железы. Поэтому, недостаточное количество витамина D и кальция может приводить к развитию диабета.
Так, согласно исследованию NHANES III низкие уровни витамина D были связаны с более высокой частотой заболеваемости сахарным диабетом 2 типа. При этом, если людям назначали препараты витамина D, их клетки начинали лучше воспринимать свой собственный инсулин (снижалась инсулинорезистентность), а это приводило к снижению уровня сахара в крови.
Симптомы дефицита витамина D
- Слабость, быстрая утомляемость;
- Потливость;
- Ломкость волос и ногтей;
- Боли в костях, особенно при надавливании;
- Остеопороз;
- Частые переломы.
Причины дефицита витамина D
- Недостаточное пребывание на солнце
Чаще всего встречается у пожилых людей, испытывающих трудности с передвижением и почти все время находящихся в помещении. Также от недостатка солнечного света страдают люди, часто бывающие в больницах или работающие весь световой день в помещении или под землей.
- Проблемы с всасыванием витамина D
Чаще всего встречается у людей с частично удаленным тонким кишечником, целиакией, синдромом короткой кишки и муковисцидозом. Если Вы не знаете этих слов, значит у Вас этот вариант маловероятен.
Некоторые лекарства могут снижать количество витамина D в организме. К ним относятся:
- Фенобарбитал (содержится в Корвалоле);
- Фенитоин (противосудорожное, противоэпилептическое средство);
- Рифампицин (антибиотик для лечения туберкулеза).
- Слабительные средства (нарушают всасывание витамина D из кишечника и могут нарушать обмен витамина D и кальция)
- Глюкокортикостероиды (применяются при астме, ревматоидном артрите, системной красной волчанке, рассеянном склерозе и других заболеваниях имунной системы). Они не только стимулируют выведение витамина D из организма, но и приводят к «вымыванию» кальция из костей.
- Недостаточное количества витамина D в грудном молоке
Если Вы кормите своего ребенка исключительно грудным молоком не вводя прикорм или молочные смеси, то примерно с 2 месяцев ему необходимо давать препараты витамина D. По вопросам доз и конкретных препаратов лучше проконсультироваться с педиатром.
Уровень витамина D колеблется в течение года. Больше всего он в летние месяцы, а ниже всего — в зимне-весенний период. Особенно выражены сезонные колебания витамина D у мужчин, ведущих активный образ жизни.
Кто подвержен дефициту витамина D?
Чаще всего от дефицита витамина D страдают пожилые люди.
Ведь с возрастом наша кожа перестает вырабатывать витамин D в тех же количествах, что и в молодости. К тому же, пожилые, обычно, больше времени проводят в помещении и чаще бывают в больницах, что не способствует приему солнечных ванн.
Однако, не только пожилые люди страдают от нехватки витамина D. По приблизительным оценкам, до 65% молодых горожан к концу зимы имеют недостаточный уровень витамина D или его дефицит.
Также дефицит витамина D часто встречается у беременных женщин. Для них вообще характерен дефицит микроэлементов, и витамин D — не исключение. Во время беременности витамин D оказывает влияние не только на кости самой женщины, но и на здоровье ее ребенка.
По данным одного исследования дети женщин, имевших дефицит витамина D на 18 неделе беременности, в свои 10 лет имели трудности с запоминанием, удержанием, воспроизведением информации, с концентрацией внимания, а также были легко возбудимы. В юношестве они же имели больший риск развития расстройства питания. А к 20 годам имели более низкую плотность костной ткани, чем их сверстники.
Так что если Вы беременны, помните про то, что необходимо потреблять достаточное количества продуктов, содержащих витамин D и регулярно бывать на солнце.
Как восполнить дефицит витамина D?
Для профилактики дефицита витамина D в день необходимо получать его в дозе хотя бы 800 МЕ. Я рекомендую своим пациентам принимать его в дозе 1000-1500 МЕ в сутки. Безопасными же для ежедневного приема считаются дозы до 2500 МЕ в сутки.
Основные пищевые источники витамина D
- Печень трески 10 г – 1000 МЕ
- Жирная морская рыба (лосось, треска) 100 г – 300 МЕ
- Печень животных 100 г – 50 МЕ
- Сливочное масло – 35 МЕ
- Яичный желток – 25 МЕ
Данные продукты являются очень жирными и высококалорийными, поэтому злоупотреблять ими не стоит. Особенно это касается людей с избыточной массой тела
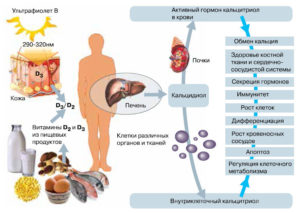
Больше всего витамина D вырабатывается в коже во время нахождения на солнце.
Более того, витамин D, выработанный нашей кожей в два раза дольше сохраняется в организме, чем тот, который мы получаем с пищей или витаминными добавками.
Особенно хорошо витамин D вырабатывается в промежутке с 10 до 15.00.
Согласно различным рекомендациям, для того, чтобы получить оптимальное количество витамина D, в день нужно находиться на солнце 15-30 мин, открывая солнечным лучам лицо и руки. Если же загорать всем телом, как, например, на море или во время работы на дачном участке, можно получить от 10 000 до 25 000 ЕД витамина D.
Но не переживайте, продолжительное пребывание на солнце не вызывает переизбытка или интоксикации витамином D. Избыточные его количества превращаются в неактивные метаболиты: тахистерол и люмистерол и выводятся из организма.
При этом, чем севернее Вы проживаете, тем дольше необходимо пребывать на солнце.
Что снижает выработку витамина D кожей?
С возрастом способность кожи вырабатывать витамин D снижается. Это связано с дистрофическими процессами в организме и совершенно нормально.
Это эволюционно обосновано, ведь темнокожие люди обычно живут в очень солнечных странах. Но при переезде на север, они чаще сталкиваются с проблемой дефицита витамина D, чем их белокожие собратья.
- Использование солнцезащитных средств
Солнцезащитные средства не только защищают нас от солнечных ожогов, но и снижают способность кожи вырабатывать витамин D.
Кому необходимо принимать препараты витамина D?
- Тем, у кого уровень витамина D (25-ОН-D) в крови ниже 21-29 нг/мл (52,5-72,5 нмоль/л).
- Пожилым людям
С возрастом наша кожа теряет способность вырабатывать витамин D. Поэтому чем старше мы становимся, тем больше витамина D нам необходимо потреблять с пищей.
Для пожилых женщин это особенно важно. Ведь именно они чаще страдают остеопорозом — заболеванием, сопровождающимся снижением плотности костей и повышением их хрупкости и риска переломов позвоночника и шейки бедра.
Так, согласно мета-анализу Bischoff-Ferrari et al, потребление 400 МЕ витамина D в день на 20% снижало риск переломов бедра у людей старше 65 лет.
Витамин D способен не только укреплять кости, но и увеличивать мышечную силу. А это, позволяет снизить частоту падений, так как начинают лучше работать мышцы, поддерживающие равновесие тела.
После менопаузы наш организм перестает вырабатывать эстрогены. Это приводит к тому, что из костей начинает «вымываться» кальций, и может развиться остеопороз. Чтобы остановить этот процесс необходимо получать достаточное количество витамина D с пищей.
После менопаузы женщинам необходимо получать хотя бы 800 МЕ витамина D в день,
а лучше — 1000-1500МЕ.
Пользу употребления витамина D после менопаузы подтверждают многочисленные исследования. Так, согласно мета-анализу Boonen et al ежедневное потребление 800 МЕ витамина D снижало риск переломов бедра на 18%, у женщин и мужчин старше 50 лет.
Какие препараты витамина D принимать?
Существует несколько различных препаратов витамина D: колекальциферол, эргокальциферол, дигидротахистерол, альфакальцидол. В зависимости от возраста и сопутствующих заболеваний выбирается тот или иной препарат. В этом Вам поможет эндокринолог или терапевт.
Конкретную дозу препаратов лучше подбирать в зависимости от Вашего уровня витамина D. Поэтому, если Вас волнует этот вопрос, перед посещением врача лучше предварительно сдать 25-ОН-D в крови. Это возможно сделать в любой коммерческой лаборатории.
В систему ОМС данный анализ, к сожалению, не входит.
Переизбыток витамина D
Как уже было написано выше, при избыточном пребывании на солнце переизбыток витамина D маловероятен. А вот при употреблении препаратов витамина D — вполне возможен. Именно поэтому перед тем, как начинать курс лечения, необходимо посмотреть уровень 25-ОН-D в крови. Ведь от этого уровня будет зависеть доза препаратов витамина D, которые Вам назначит врач, и длительность их приема.
Передозировка витамина D связана чаще всего с повышением уровня кальция в крови. Чаще всего данное состояние протекает без симптомов, но в некоторых случаях его можно заподозрить по следующим проявлениям:
- Нарушение ритма сердца
- Тошнота, рвота
- Запоры, боль в животе
- Потеря аппетита
- Сильная жажда
- Частое мочеиспускание
- Образование камней в почках
При длительном повышении уровня кальция в крови возможно отложение его в сосудах и внутренних органах. Поэтому во время приема высоких доз препаратов витамина D врачи контролируют уровень кальция в крови.
Обращаю Ваше внимание на то, что передозировка препаратами витамина D или повышение уровня кальция в крови возможна только на высоких дозах препаратов витамина D и при неконтролируемом их употреблении. Если Вы для профилактики недостатка витамина D принимаете 800-1500 МЕ в сутки, передозировка у Вас маловероятна.
Кому препараты витамина D противопоказаны?
Препараты витамина D не следует употреблять людям, страдающим:
- Язвенной болезнью желудка и двенадцатиперстной кишки в стадии обострения;
- Почечной недостаточностью;
- Нефроуролитиазом (камнями в почках);
- Хронической сердечной недостаточностью
- Саркоидозом;
- Туберкулезом легких в активной форме.
Недостаток кальция в организме (Гипокальциемия): симптомы и последствия
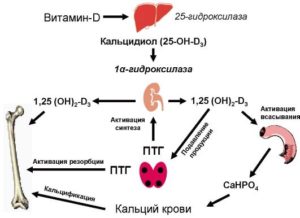
Нехватка кальция в организме человека приводит к серьезным нарушениям здоровья. Ведь кальций — один из важнейших макроэлементов, участвующий в жизнедеятельности организма. Он присутствует практических во всех живых организмах, начиная с простейших.
Роль кальция в человеческом организме
Кальций играет самую важную роль в организме человека с самого рождения. кальция в организме составляет в среднем почти 1,2 кг металла, который постоянно вступает во взаимодействие с организмом, отдавая ему и возвращая снова около 800 мг Ca+ ежедневно.
Часть элемента выводится из организма. Чтобы постоянно сохранялся необходимый уровень кальция в крови и в организме, требуется систематически восполнять нехватку кальция.
В костной ткани он представлен фосфатом кальция – кристаллической солью фосфорной кислоты.
У грудного младенца количество нутриента Ca составляет примерно 30 гр. По мере его взросления увеличивается и количество данного элемента в организме, и к моменту половой зрелости его количество достигнет 1- 1,2 кг.
Ребенок должен получать 100, а в подростковом возрасте 150 мг кальция ежедневно для нормального развития скелета и всего организма. У взрослых норма потребления составляет 280 мг Ca для мужчин, и 200мг – для женщин.
На уровень кальция у женщин влияет менопауза, мужчины начинают утрачивать этот элемент с 65 лет. Многие люди считают, что с его потерей связан тот факт, что люди преклонного возраста «растут» вниз, становятся ниже ростом. На самом деле, это не так: снижение роста происходит вследствие уплощения и обезвоживания межпозвонковых дисков.
Почему возникает «кальциевый голод» в организме?
Если определить общие причины кальциевого голода, то их всего две:
- Низкий уровень макроэлемента в продуктах питания;
- Пониженная усвояемость кальция организмом.
С первой причиной все понятно: для восполнения элемента, надо больше употреблять продуктов, содержащих данный элемент. Рассмотрим подробнее вторую причину. Почему организм отказывается усваивать кальций? Ведь данный химический элемент нужен организму.
Проблема кроется в нашем питании, которое создает кислотно-щелочной баланс. Излишнее употребление белковых продуктов (колбас, копченостей и других деликатесов) приводит к закислению организма.
Кальций, обладая основными, или щелочными свойствами, нейтрализует ненужные кислоты, образуя нерастворимые соли. Но такой кальций оказывается связанным, и не участвует в жизнедеятельности организма.
Часть нерастворимых солей выводится из организма, а часть откладывается в органах и клетках в виде известковых отложений, образуя песок и камни, а в кровеносных сосудах – сгустки крови и тромбы.
Влияние витамина D на кальциевый баланс
Витамин D представляет собой группу биологически активных веществ. Основные в ней – холекальциферол (D3) и эргокальциферол (D2) обеспечивают всасывание кальция и фосфора в тонком кишечнике. Таким образом, дефицит в организме витамина D обуславливает недостаток кальция.
Холекальциферол синтезируется под действием ультрафиолетовых (солнечных) лучей, следовательно, летом не стоит упускать возможности бывать на природе, греться на солнце и немного (без фанатизма) загорать. Эргокальциферол содержится в яйцах, морской рыбе, в сливках.
Таким образом, выпивая стакан неснятого молока, человек получает одновременно и кальций, и витамин D, который способствует усвоению металла.
Влияние магния на кальций
Магний и кальций считаются антагонистами, тем не менее, магний взаимодействует с кальцием, регулируя тонус кровеносных сосудов и участвуя в сокращении мышц. Кальций влияет на сокращение гладких мышц, магний наоборот расслабляет мускулатуру и расширяет сосуды.
Магний влияет на гормоны, управляющие кальциевым обменом и усвоением макроэлемента организмом. Оптимальный рацион питания должен содержать кальций и магний в соотношении 2:1.
Магний также поддерживает электролитический потенциал межклеточных мембран, способствует проникновению через них ионов кальция, натрия и калия.
Подробнее о магнии читайте в статьях Норма магния в анализе крови: показания к анализу, причины дефицита магния и Нехватка магния в женском организме: симптомы, причины, лечение.
Симптомы дефицита кальция
Когда организму для жизнедеятельности не хватает кальция, он берет его из скелета. Дефицит щелочного элемента наблюдается у женщин в период беременности. Многие в этот период теряют зубы – они становятся более чувствительными и начинают крошиться.
Нехватка кальция в организме наблюдается в период менопаузы, симптомы у женщин в этот период проявляются остеопорозом, хрупкостью костей.
При гипокальциемии наблюдаются следующие симптомы и признаки:
- Повышенная нервная возбудимость, раздражительность, бессонница
- Судороги икроножных мышц, покалывание в руках и ногах;
- Боли в суставах, болезненность десен;
- Обильные менструации у женщин;
- Гипертония и тахикардия;
- Проблемы с зубами;
- Хрупкость ногтей, ломкость и слабость волос;
Признаки нехватки кальция имеют симптоматику схожую с другими патологиями, например, судороги и бессонница наблюдаются при дефиците магния. И чтобы идентифицировать проблему, не следует заниматься самолечением, а надо пройти обследование и проконсультироваться с врачом.
Симптомы гипокальциемии у детей выражаются тем, что дети, которым не хватает кальция, едят мел и даже землю. Запреты не помогут. Чтобы восполнить нехватку кальция, купите лучше ребенку глюконат или глицерофосфат кальция в таблетках.
Болезни, порожденные дефицитом кальция
Недостаток кальция в организме является причиной возникновения таких патологий, как:
Гипокальциемия
Что такое гипокальциемия? Этот синдром подразумевает низкое содержание Са в крови. Она приводит к пониженной свертываемости крови и кровотечениям. Гипокальциемия возникает по следующим причинам:
- снижение уровня ионов Ca+
- почечная недостаточность;
- быстрый рост уровня фосфатов;
- острый панкреатит;
- Употребление некоторых, снижающих Са, лекарств.
Гипокальциноз
Эта патология обусловлена нехваткой фосфорнокислых солей кальция в костях. Данный синдром может появиться в детском возрасте, и ведет к инвалидности, поскольку мягкие, с пониженным содержанием Ca кости, подвержены ломкости.
Остеопороз
Это заболевание характеризуется нарушением структуры костной ткани, снижением плотности костей преобладанием распада над процессом костеобразования. Возрастает риск переломов костей. Классифицируется как обменное заболевание костно-мышечной системы. Этой патологии подвержены чаще женщины климактерического возраста.
Лечение этих болезней направлено на восполнение кальция в организме и увеличение восприимчивости организма к кальцию.
Дисфункция щитовидной и паращитовидной желез, как одна из причин пониженного кальция в организме
Щитовидная железа наряду с тиреодными гормонами вырабатывает тиреокальцитонин или, как его обычно называют, кальцитонин — гормон, участвующий в фосфорно-кальциевом обмене. Кальцитонин также активирует работу:
- Остеокластов — многоядерных клеток, которые посредством растворения минералов и разрушения коллагена разрушают и удаляют старую костную ткань;
- Остеобластов — молодые клетки, порождающие костную ткань. Остеобласты участвуют в процессе отложения солей кальция в межклеточном веществе, происходит кальцификация матрикса.
Четыре маленькие паращитовидные железы расположены на задней стенке щитовидной железы и отвечают за количество кальция в организме, обеспечивают нормальное функционирование нервной и двигательной систем.
При снижении уровня кальция в крови ниже конкретного уровня, рецепторы желез возбуждаются и выделяют в кровь парагормон, который, в свою очередь, стимулирует остеокласты на выделение металла Ca из костной ткани.
Дисфункция паратиреоидных желез приводит к нарушению выработки гормона, что в свою очередь ведет к фосфорно-кальциевому дисбалансу, и развитию эндокринных заболеваний.
Как и чем восполнить дефицит кальция?
Люди, страдающие от боли в суставах и от хрупкости костей, озабочены вопросом: как повысить кальций в организме?
- Необходимо обеспечить достаточное поступление Са и витамина D с продуктами питания в период менопаузы и мужчинам старше 50 лет. Суточное поступление кальция должно составлять 1200—1500 мг.
- Уменьшить или отказаться от употребления кофе, курения, алкоголя
- Элементы – фосфор, калий и магний тоже участвуют в процессе всасывания кальция и его метаболизме, поэтому их поступление должно быть сбалансировано.
Лечение гипокальциемии направлено на устранение дефицита нутриента и создавшихся последствий этого дефицита.
Не последнее место занимает вопрос о том, как повысить кальций в крови, но чтобы при этом не переусердствовать и не спровоцировать образование тромбов? Продукты, в которых содержится этот щелочноземельный металл, попадают из желудка в кишечник, где после соответствующих химических реакций отдельные макро и микроэлементы поступают в кровь, которая и разносит их в нужном количестве в костные ткани, и клетки организма. И чтобы кальций не превращался в твердые известковые отложения, необходимы витамин D и другие нутриенты.
Какие продукты богаты кальцием?Молочные продукты. 1 стакан молока или кефира обеспечивает 25-40 процентов суточной потребности в кальции (Сколько кальция в твороге?). Не бойтесь пить натуральные продукты, без обезжиривания. Вместе с жирами утрачивается витамин D.
Да и кальция в рафинированных и обезжиренных продуктах будет минимум. кЯйца куриные на 15 процентов обеспечивают суточную потребность витамином D, но кальций содержится в его скорлупе. В самом продукте нутриента немного – около 4%.В зелени шпината содержится 10 %суточной нормы нутриента Ca.
На Кавказе одним из любимых повседневных блюд является омлет со шпинатом. Это блюдо не только пополняет баланс кальция, но и обеспечивает его усвояемость.Фасоль вообще поражает обилием нутриентов. Ca она содержит 15 процентов суточной нормы, но зато в зерне фасоли 25% магния, 60% фосфора, 32 % железа.
Четверть суточной нормы дает петрушка. Присутствующие тут же магний (21%) и фосфор (12%) помогают усвоению щелочного нутриента.
Народная медицина рекомендует простой и абсолютно безвредный способ: Возьмите несколько яиц, тщательно их вымойте теплой водой и отварите.
Воду из-под отваренных яиц и рекомендуется пить для восполнения элемента. А яйца всегда найдут применение в каких-нибудь салатах, утренних завтраках для всей семьи.
Нехватка кальция, конечно, отрицательно сказывается на состоянии здоровья и самочувствия.
Но это совсем не значит, что обнаружив у себя названные симптомы и признаки нехватки кальция в организме, вы побежите в аптеку, наберете разные БАДы и витаминные комплексы и будете глотать все подряд. Система нужна во всем, а переизбыток кальция опасен не меньше, чем его недостаток.
Поэтому, прежде чем вы начнете пить «лекарства от всех болезней» вы посоветуйтесь со своим лечащим врачом. Возможно, у вас вовсе не гиперкальциемия, а дефицит иных нутриентов, или другая патология.
Ознакомьтесь также со с информацией о витаминах в статье: «Как правильно выбрать витамины с кальцием?».
Как правильно принимать железо и кальций: совместимость, условия приема, состав препаратов и инструкция по применению
- 22 Мая, 2019
- Другие состояния
- Поляцкая Елена
Как правильно принимать железо и кальций, стоит уточнить у лечащего врача, так как без определенных знаний мероприятие может превратиться в бесполезную затею, иногда способную навредить.
Показания к применению кальция и железа
Кальций, согласно инструкции, назначают, если диагностированы:
- дефицит вещества;
- остеопороз;
- остеомаляция;
- рахит;
- гастроэктомия;
- мальабсорбция.
Обычно средство включается в комплексную терапию и является лишь вспомогательным. Лучший результат достигается при употреблении натощак. Взрослым допускается принимать до 6 таблеток в сутки, детям — 4. Терапевтический курс и его продолжительность определяет врач. Обычно он варьирует от декады до месяца.
Железо назначают:
- при патологиях кишечника;
- обострениях язвенных болезней;
- при железодефицитной анемии.
Два препарата одновременно назначают беременным, но после проведения инструкции по применению.
Кому противопоказан прием препаратов
Кальций недопустим при гиперкальциемии, повышенной коагуляции, атеросклерозе, мочекаменной болезни.
Железо ни в каких формах не применяют:
- с тетрациклином, левомицетином;
- на полный желудок;
- при инфекционных заболеваниях;
- в разжеванном виде;
- в дуэте с препаратами кальция;
- выше рекомендованной дозы.
Во время терапии средствами с содержанием железа периодически контролируют его количество в организме. Недостаток микроэлемента приводит к малокровию, избыток указывает на много разных патологических отклонений в организме.
Состав средств
Преимущественно в состав препаратов входит действующее вещество. В данном случае это либо железо, либо кальций. Также могут быть вспомогательные компоненты. Если речь идет о таблетках — тальк, декстраты, ароматизаторы, дополнительные лекарственные включения (аспаркам, макрогол…). Если сиропы — сахароза, сорбитол, этанол, ароматизаторы. Инъекции выпускают в чистом виде.
Польза от совмещения витаминов и минералов
Единовременное применение витаминов и минеральных комплексов часто не имеет смысла, если это не специально разработанное средство. При синергии коэффициент полезного действия превышает все возможные эффекты от употребления составляющих по отдельности.
Взаимосвязь позволяет:
- ускорить взаимное усвоение;
- улучшить фармакологическое взаимодействие.
Обычно два компонента из разных групп комфортно работают в тандеме, но так как часто пациентам назначают два препарата единовременно, вполне уместен вопрос: можно ли принимать кальций и железо? В некоторых случаях витамины и минералы воздействуют друг на друга угнетающе. Так обстоят дела и с этой парой минералов.
Железо препятствует усвоению не только витаминов, но и кальция, марганца, хрома.
Сочетание минералов
Можно принимать вместе железо и кальций, но стоит углубиться в тему и выяснить, с чем они сочетаются и более действенны.
Кальций хорошо взаимодействует с витаминами В6, В12, К и D. Если их совместить, кальций лучше усваивается и меньше выводится. Также препарат работает при совмещении с магнием и бором.
Диагноз и прием веществ лечебного действия самостоятельно себе устанавливать и назначать нельзя, так как избыток магния, фосфора и железа в организме может привести к дефициту кальция. Если при лечении употреблять кофе, то следует знать: выпитая чашка приводит к потере 2 мг кальция. Пациенты, предпочитающие соленую пищу, также при лабораторном исследовании мочи могут недосчитаться элемента.
Железо хорошо усваивается при одновременном приеме витамина А, аскорбиновой кислоты, меди. Важно помнить, что оно создает помехи для усвоения В12, Е и марганца.
По количеству железа в результатах анализов определяют, в каком состоянии находится организм. При избытке элемента наблюдается недостаток хрома, меди, цинка, кальция. Показательным является уровень содержания цинка, избыток которого провоцирует недостаток железа.
Лучшей компанией для полноценного усвоения являются витамины В2, аскорбиновая кислота, фтор.
На вопрос, железо и кальций можно ли принимать вместе, научным методом был зафиксирован ответ, что употребление компонентов с существенным интервалом позволяет получить усвоение первого на 45% лучше.
Совместимость железа с кальцием
Для того чтобы железо полноценно усвоилось, следует знать, какие сопутствующие компоненты способствуют либо ограничивают усвоение.
Как правильно принимать железо и кальций, если они необходимы организму? Согласно научным данным, кальций не позволяет поступать в организм железу, но любые правила можно обойти при грамотном подходе к вопросу.
Чтобы получать пользу от обоих препаратов, следует лишь выдерживать интервал между приемами не менее 3-х часов. Особенно важно объяснить этот нюанс женщинам в период вынашивания плода. Именно будущим мамам эти два элемента необходимы в столь ответственный период.
Им нужно и можно принимать железо и кальций одновременно.
Нюансы, которые следует учитывать
Кальций с железом можно принимать, но следует понимать, как витамины и микроэлементы сочетаются между собой. В лучшем случае одновременный прием капсул из разных групп окажется бесполезным. Если же речь идет о железе и кальции, то первое способствует выведению второго из организма, что в период формирования плода крайне нежелательно.
Возникает вполне логичный вопрос: как правильно принимать железо и кальций? Врачи заинтересованы в эффекте от назначаемых средств.
После ряда исследований был сделан вывод, что перерыв между приемами обязательно должен быть, также важно соблюдать лечебную тактику.
Препараты, содержащие железо, назначают на утренние часы приема, кальций лучше усваивается вечером. Такое соседство не повредит и считается благоприятным.
Факторы, влияющие на процесс усвоения
В период приема препаратов стоит уделить внимание совместимости продуктов. Получив рекомендации относительно схемы и деталей, как правильно принимать железо и кальций, стоит спросить ведущего специалиста о корректировке рациона.
Факторы негативного влияния:
- Напитки с содержанием кофеина, молочные продукты не только ухудшают насыщение организма. Им по силам ускорить выведение важных компонентов, снизить их количество. Чтобы избежать таких моментов, стоит отказаться от коварных ингредиентов либо резко сократить их количество.
- Витамины и минералы, бесспорно, важны, но для того чтобы они усваивались в полной мере, следует контролировать пищеварительный процесс. Сбалансированный рацион — залог успеха. Избыток белковой пищи провоцирует развитие гнилостной микрофлоры, в то время как для усвоения ценных веществ должны преобладать полезные бактерии, живущие в кишечнике.
- Длительный прием лечения антибиотиками губителен для полезной микрофлоры. Также негативно сказывается на барьерных функциях организма стресс. Перед применением железа и кальция, согласно рекомендациям лечащего врача, следует пройти курс восстановления пробиотиками.
Стоит заметить, что, не устранив негативные факторы, рассчитывать на эффективный прием препаратов железа и кальция не имеет смысла.
Продукты, богатые кальцием
Кальций поступает в организм ежедневно, но стоит учитывать, что препятствий для его усвоения слишком много. Источники вещества: молоко, йогурт, сыр, зелень, зеленые овощи, бобовые, миндальные орехи, брокколи.
Продукты, насыщенные железом
Если человек предрасположен к малокровию (анемии), женщина тяжело переносит менструальные циклы, стоит больше употреблять говядины, баранины, зелени, горького шоколада, тофу, семечек.
Даже безобидные БАДы, витамины, минеральные комплексы требуют уважительного к себе отношения. Важно перед началом лечения изучать инструкцию, обращаться за помощью к врачу.
Вопросы совместимости тех или иных компонентов, можно ли принимать железо и кальций одновременно, должен грамотно разъяснить компетентный специалист с учетом особенностей организма пациента, возраста, сопутствующих патологий.
Препараты, изготовленные для оказания помощи, часто при безответственном отношении способны причинить серьезный вред.