Вирус Эпштейна-Барр — симптоматика и лечение у детей, возможные осложнения ВЭБ-инфекции

Вирус Эпштейна-Барр – одна из 8 разновидностей герпесвирусов, диагностируемых у людей. Другое название – герпес 4 типа. По разным данным, возбудитель присутствует в организме 60-90% людей. Чаще всего инфицирование происходит в раннем возрасте, поэтому большое значение имеет правильная диагностика и лечение вируса Эпштейна-Барр у детей.
Вэб у ребенка – что это такое?
Впервые данный тип герпеса был идентифицирован английским вирусологом М. Э. Эпштейном в 1964 году. Возбудитель получил своё название (вирус Эпштейна-Барр, или ВЭБ) по фамилиям учёного и его аспирантки – Ивонны М. Барр.
Дальнейшие исследования показали, что инфекция широко распространена: среди людей старше 35 лет процент носителей больше 90%, среди детей в возрасте 5 лет – около 50%.
Вирус опасен, поскольку при определённых условиях способствует развитию онкологических, аутоиммунных и воспалительных заболеваний.
Заражению чаще всего подвергаются дети младшего и подросткового возраста, что обусловлено тремя основными факторами:
- распространённостью возбудителя (носителями являются больше половины людей);
- неокрепшей иммунной системой ребёнка;
- высокой контагиозностью вируса (легко передаётся от человека к человеку).
Одними детьми инфекция переносится легко, практически бессимптомно, у других может спровоцировать серьёзное ухудшение здоровья и развитие осложнений.
Вирус Эпштейна-Барр (ВЭБ): причины и группа риска
Как попадает вирус в детский организм
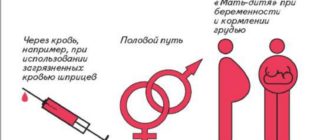
Источником заражения является человек, больной острой ВЭБ-инфекцией, или перенёсший это заболевание в обозримом прошлом. Даже при полном выздоровлении и отсутствии внешних проявлений болезни, он остаётся заразным ещё долгое время – от 2 до 18 месяцев. Вирус Эпштейна-Барр передаётся:
- Воздушно-капельным путём. Это самый распространённый способ. Большое количество возбудителей содержится в слюне, слизистом секрете верхних дыхательных путей. Поэтому высока вероятность передачи вируса при разговоре, кашле, чихании.
- Контактным – риск заражения велик при тесном взаимодействии – поцелуях, прикосновениях.
- Вертикальным – от матери к ребёнку. В этом случае говорят о врождённой вирусной инфекции Эпштейна-Барр. Заражение может произойти в период внутриутробного развития, либо в процессе родовой деятельности. Это редкий способ передачи.
- Контактно-бытовым — через полотенца, игрушки, белье, посуду и другие предметы. Возбудитель не стоек во внешней среде, однако может распространяться таким способом.
- При переливании крови или трансплантации органов.
Восприимчивость к вирусу Эпштейна-Барр у людей очень высока, а тяжесть реакции на инфицирование во многом зависит от состояния иммунной системы. Именно индивидуальными особенностями защитных сил организма объясняют тот факт, что одни дети переносят заражение практически бессимптомно, а другие болеют тяжело и долго.
Пик заболеваемости приходится на возраст 3-10 лет. Этому способствует тесное взаимодействие малышей в коллективах – детском саду или школе.
Вирус Эпштейна-Барр (ВЭБ): пути передачи, заражение, прогноз
Как проявляется вирус у детей, и какие болезни вызывает
Инкубационный период после заражения длится от нескольких дней до 1-2 месяцев. Первые заметные симптомы у детей появляются после его завершения, преимущественно со стороны дыхательной системы. Не осложнённое течение болезни напоминает лёгкую простуду (ОРВИ).
Проникнув в организм, вирус Эпштейна-Барр в первую очередь поражает верхние дыхательные пути – слизистую оболочку носоглотки, слюнные железы. Там он размножается и скапливается, затем с током крови разносится по организму, проникая во внутренние органы. Инфекционный агент внедряется в В-лимфоциты – особые клетки, ответственные за работу иммунной системы.
Симптомы вируса Эпштейна-Барр у детей могут существенно различаться в зависимости от возраста, состояния иммунитета, индивидуальных особенностей организма. При слабовыраженных внешних проявлениях инфекция часто остаётся нераспознанной, недомогание объясняют обычной простудой. Такое течение болезни наиболее характерно для детей младшего возраста (до трёх лет).
Более тяжело переносят заражение подростки, дети школьного возраста. Если по совокупности характерных признаков и результатов анализов установлен возбудитель – вирус Эпштейна-Барр, заболевание классифицируют как инфекционный мононуклеоз. Для него характерны следующие признаки:
- Заметное увеличение размеров лимфоузлов на шее, на животе.
- Повышение температуры (достигает 39-40 градусов).
- Воспалительные процессы в носоглотке – признаки ангины, тонзиллита, ринита. Воспаление и отёк миндалин провоцируют затруднение дыхания. Повышенная секреция слизи в верхних дыхательных путях может стать причиной кашля.
- Увеличение селезёнки и печени. При прощупывании они твёрдые и болезненные.
- Повышенная утомляемость.
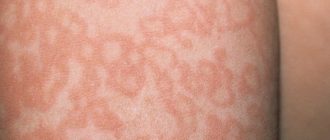
- В отдельных случаях острое течение болезни сопровождается красноватой сыпью на коже (как реакция на применение антибиотиков).
Если иммунитет не справляется с возбудителем, возможно развитие хронической ВЭБ-инфекции, беспокоящей ребёнка долгое время. Она может быть активной, стёртой или атипичной. Самая тяжёлая форма – генерализованная, при которой наблюдаются тяжёлые поражения нервной, сердечно-сосудистой систем, серьёзные воспаления внутренних органов (гепатит, пневмония, менингит).
Сыпь при инфекционном мононуклеозе
1 2
В 90% случаев инфекция Эпштейна-Барр сопровождается ангиной, которая не поддаётся лечению антибиотиками. При тяжёлом течении воспаление в горле может перейти в фолликулярную или некротическую форму.
Вирус Эпштейна-Барр (ВЭБ) у детей: симптомы (температура), последствия, профилактика, вакцинация
Диагностика
Внешних симптомов для точного определения инфекционного агента обычно недостаточно. Поэтому для выявления вируса Эпштейна-Барр используются различные методы лабораторной диагностики:
- Серологические исследования (анализ на антитела) – показывают интенсивность и адекватность иммунного ответа. В зависимости от класса обнаруженных антител (иммуноглобулинов) классифицируется стадия заболевания (острая фаза, инкубационный период, выздоровление).
- Полимеразно-цепная реакция (ПЦР) – позволяет определить ДНК вируса-возбудителя. Этот современный способ диагностики характеризуется высокой точностью, может использоваться для анализа крови, мокроты, биопсионных проб и других биоматериалов. Метод ПЦР используется не во всех случаях, по причине высокой стоимости анализа.
- Общий и клинический анализы крови. При инфекции Эпштейна-Барр основные показатели состояния крови меняются определённым образом – повышается СОЭ, снижается гемоглобин, возрастает количество лейкоцитов. При «ручном» анализе в крови обнаруживаются атипичные моноциты – так называемые мононуклеары.
- Поскольку инфекция негативно влияет на работу печени, могут быть назначены печёночные пробы для контроля состояния этого органа.
Какие анализы потребуются в конкретном случае заболевания, определяет врач. Также эти лабораторные исследования могут быть назначены в случаях, когда причины болезни неизвестны, но есть подозрение на их ассоциированность с вирусом Эпштейна-Барр.
Наиболее информативным является комплексное обследование, включающее лабораторную диагностику, внимательное изучение всех внешних проявлений болезни, УЗИ внутренних органов.
Диагностика вируса Эпштейна-Барр (ВЭБ): анализ крови, ДНК, ПЦР, печеночные пробы
Методы лечения
Возбудитель относится к группе герпес вирусных инфекций, полностью избавиться от которых не позволяет ни один современный препарат. Поэтому и у взрослых, и у детей лечение вируса Эпштейна-Барр направлено на купирование клинических симптомов и сокращение острой фазы заболевания. У детей младшего возраста заражение часто проходит незамеченным, в этом случае лечить его не требуется.
Основные цели терапии при острой ВЭБ-инфекции – поддержать иммунитет больного, облегчить его состояние, предотвратить повреждение внутренних органов. Лечение – симптоматическое, назначается врачом в индивидуальном порядке. Схема обычно включает следующие пункты (по показаниям):
- Постельный режим – позволяет мобилизовать собственные защитные силы организма, уменьшить вероятность осложнений.
- Специальная диета. Инфекция Эпштейна-Барр негативно сказывается на состоянии внутренних органов, щадящее питание облегчает их работу.
- Витаминотерапия. Повышает сопротивляемость организма.
- Стимулирование иммунитета с помощью специальных препаратов («Интерферон», «Виферон»).
- Антибиотики (кроме пенициллинов, которые не используют при ВЭБ) – применяются в случае осложнения болезни вторичной бактериальной инфекцией. Подобрать эффективный препарат поможет специальный анализ – бакпосев, позволяющий определить чувствительность микроорганизмов к группам антибиотиков.
- Противовоспалительные препараты на основе парацетамола или ибупрофена. Назначают при высокой температуре, выраженных воспалительных процессах.
- Антигистаминные средства для облегчения состояния. Глюкокортикостероиды («Преднизолон») используют только в случае тяжёлого течения болезни.
- Антисептики для обработки полости рта и глотки – помогают предотвратить развитие вторичной бактериальной инфекции.
- Сорбенты (активированный уголь, «Полифепан», «Энтеросгель») – уменьшают интоксикацию организма, облегчают состояние больного.
- Гепатопротекторы и желчегонные препараты («Карсил», «Хофитол») – улучшают работу внутренних органов, предотвращают их повреждение.
Острая фаза болезни длится от 2-3 недель до 2 месяцев (при тяжёлом течении). Затем наступает длительный период реабилитации, работа всех органов и систем постепенно приходит в норму. У переболевшего человека вырабатывается стойкий иммунитет к вирусу Эпштейна-Барр. При этом возбудитель присутствует в организме в «спящем» состоянии, и никак не проявляется.
В случае резкого снижения иммунитета инфекция может активизироваться и привести к повторному заболеванию.
Инфекционный мононуклеоз — Школа доктора Комаровского
Возможные осложнения
В редких случаях ВЭБ у детей приводит к развитию осложнений разной степени тяжести. Это могут быть аутоиммунные заболевания, вторичные бактериальные инфекции, и даже онкологические изменения.
Среди аутоиммунных болезней, связанных с присутствием возбудителя Эпштейна-Барр, называют:
- периферическую невропатию;
- тромбоцитопеническую пурпуру;
- неврит зрительного нерва;
- гемолитическую анемию;
- гемофагоцитарный синдром;
- иммунодефицит;
- синдром Гайена-Барре
- синдром хронической усталости.
Вторичное бактериальное инфицирование на фоне болезни Эпштейна-Барр может привести к развитию у ребёнка стрептококковой ангины, синусита, пневмонии или отита. В этом случае воспалительные процессы часто носят хронический характер.
Со стороны внутренних органов у детей возможны следующие осложнения:
- сердечная недостаточность, миокардит;
- разрыв селезёнки;
- печёночная недостаточность;
- панкреатит;
- менингит, энцефалит;
- гепатит.
Чаще всего от вирусной инфекции у детей страдают печень и селезёнка.
Установлена связь между инфицированием вирусом Эпштейна-Барр и раковыми заболеваниями:
- лимфома Бёркитта;
- лейкемия;
- злокачественные опухоли различных органов.
Осложнения такого типа встречаются редко, значительная часть из них ассоциирована не только с возбудителем, но и половой принадлежностью (ряд заболеваний развивается только у мальчиков), территориальными и расовыми признаками.
Инфицирование вирусом Эпштейна-Барр не является приговором. Его носителями, согласно данным исследований, являются до 97% людей.
Лишь в редких случаях, при неправильном лечении, наличии генетической предрасположенности или иммунной недостаточности возбудитель может дать толчок к развитию более опасных заболеваний.
Поэтому, если у ребёнка обнаружена данная инфекция, не следует паниковать – необходимо внимательно наблюдать за малышом и придерживаться всех врачебных рекомендаций. У большинства детей болезнь удаётся вылечить без последствий и осложнений.
Признаки и лечение вируса Эпштейна-Барра у детей

Ребенок легко поддаётся вирусным заболеваниям. Вирус Эпштейна-Барра (ВЭБ или Epstein Barr virus) не является исключением, а дети от 1 года входят в группу риска инфицирования герпесвирусом 4 типа. В большинстве случаев заражение протекает бессимптомно, но вероятность проявления всё же существует. Вирус Эпштейна-Бара у детей, также как и у взрослых требует специфического лечения.
Как происходит заражение
Инфицирование у детей происходит:
- при контакте с больным человеком;
- путём трансплантационных мероприятий или при переливании крови;
- при родах или внутриутробно.
Почему дети до 1 года не входят в группу риска? Потому что большинство малышей находятся на грудном вскармливании. Если у матери присутствует вирус в организме, то у ребёнка вырабатывается природный иммунитет к нему при получении молока. Кроме того, у грудничков более крепкий иммунитет. Но это не значит, что инфицирование ВЭБ обязательно происходит у искусственника.
До 3 лет вероятность заболевания существует при поцелуях с матерью или другими родственниками (если кто-то является носителем вируса). Также в этот период ребёнок познаёт мир, тянет всё в рот – причиной заражения могут стать предметы больного человека.
После 3 лет дети активно начинают общаться с другими людьми – посещают детские сады, кружки и школу. В это время велик риск заражения воздушно-капельным путём.
У подростков происходят возрастные изменения в организме. В период полового созревания от 11 до 18 лет характерным является гормональный дисбаланс. На фоне гормональных нарушений – иммунная система слабеет, а риск присоединения вирусов, грибков и бактерий – увеличивается.
Общение и контакт с людьми служит путём передачи ВЭБ
Чем опасен вирус Эпштейна-Барра у ребёнка
Не так опасен сам вирус, насколько его осложнения, которые могут проявляться в разных формах заболеваний. Даже врачи не способны распознать герпесвирус 4 штамма без сдачи необходимых анализов. В таких случаях назначенное лечение оказывается неэффективным, тем временем болезнь прогрессируют, ВЭБ распространяется с кровью, размножается в костном мозге и поражает другие органы.
Возможные последствия:
- образование злокачественных и доброкачественных опухолей:
- воспаление легких;
- нарушение иммунологической реактивности (ИДС);
- поражение нервной системы;
- сердечная недостаточность;
- воспаление селезёнки и её разрыв;
- развитие аутоиммунных заболеваний;
- инфекционный мононуклеоз – самое распространённое осложнение.
Большинство из этих патологий способны привести к летальному исходу.
Инфекционный мононуклеоз — заболевание, вызываемое вирусом герпеса 4 штамма
Вирус Эпштейна-Барра может являться одной из причин вышеперечисленных заболеваний, но необязательно служить виновником их развития.
Симптомы ВЭБ у детей
Инкубационный период герпетической инфекции в детском возрасте имеет меньшие сроки – 4-9 недель. Как уже говорилось, признаки заболевания могут и не давать о себе знать, но общую симптоматику всё-таки выделяют.
Как проявляется герпесвирус 4 типа:
- Постоянная сонливость, усталость, раздражительность, нервозность. Ребёнок вялый, капризный по непонятным причинам для родителей.
- Воспаление лимфоузлов. В области шеи, ушей появляются уплотнения, которые можно обнаружить при осмотре. При тяжелых формах – шишки имеются по всему телу.
- Отсутствие аппетита, дисфункции пищеварительной системы. Отказ от еды, даже от любимых блюд. Урчание в животе, вздутие, проблемы со стулом.
- Высыпания. Мелкая сыпь, точечной формы, красного цвета.
- Фарингит, тонзиллит и значительное повышение температуры. Появление в горле першения, болевых ощущений и дискомфорта, сопровождаются показателями на термометре выше 38 °C.
- Боли в животе. Появление этого симптома провоцирует увеличение печени и селезёнки.
- Нарушения дыхания. Становится сложно дышать из-за болей в горле, при острой форме увеличиваются аденоиды.
- Желтуха. Встречается очень редко.
Если у ребёнка наблюдаются вышеописанные симптомы на протяжении 1-2 недель по непонятным причинам, то следует обратиться к врачу (педиатру, ЛОРу (отоларингологу), стоматологу или дерматологу). Специалист произведёт осмотр, соберёт анамнез и выпишет направление на сдачу анализов, чтобы подтвердить или опровергнуть присутствие вируса в организме.
Отказ от приёма пищи и сонливость — распространённые признаки вирусной инфекции
Лечение по Комаровскому
Одно из возможных и наиболее распространённых последствий вируса Эпштейна-Барра – болезнь инфекционный мононуклеоз, при которой поражается лимфоидная ткань.
Комаровский утверждает, что для этого заболевания лечения не существует.
От инфекционного мононуклеоза все выздоравливают, реальных способов помочь просто не существует, но поскольку эта болезнь вирусного характера – она требует симптоматического лечения:
- при болях в горле – помогут полоскания, не все дети это любят делать и могут выполнить процедуру правильно, можно воспользоваться противовирусными спреями (Панавир Инлайт) и рассасывающими таблетками (Стрепсилс, Фарингосепт);
- при заложенности носа и насморке – эффективны промывания солевыми растворами (АкваЛор, Аква Марис) и применение сосудосуживающих препаратов (Називин);
- при температуре – применение жаропонижающих средств (Нурофен, Панадол).
Важно не спутать симптомы инфекционного мононуклеоза с ангиной, чтобы избежать лечения антибиотиками (как правило, пенициллинового ряда – Ампициллин, Амоксициллин), которые могут спровоцировать ухудшения и осложнения в виде красной сыпи по телу.
Что делать, если болезнь выявили у ребёнка, который посещает детский сад? Карантин не нужен. К 5 годам более 50% детей в крови уже имеют антитела к инфекционному мононуклеозу. При этом родители даже не знают, что их ребёнок уже перенес заболевание.
Профилактика
Рекомендуется систематическое и комплексное укрепления защитных сил организм:
- прогулки на свежем воздухе;
- витаминные комплексы, прописанные врачом;
- рациональное сбалансированное питание;
- адекватное своевременное лечение соматических и психических заболеваний;
- зарядка и спортивные упражнения;
- создание благоприятной психологической обстановки (больше позитива, меньше стресса).
Избежать заражения вирусам герпеса 4 типа практически невозможно, но обезопасить своего ребёнка вполне в силах родителей. Окружить своих детей заботой, с раннего детства привить любовь к здоровому образу жизни и правильному питанию – это и есть предупреждение заболеваний, вызванных ВЭБ и их осложнений.
Мы рекомендуем!
Больше никаких высыпаний, зуда, жжения и других симптомов ГЕРПЕСА! Наши читатели для лечения герпеса уже давно используют этот метод Продолжить чтение >>>
Вирус Эпштейн-барра у детей — симптоматика, лечение, профилактика, возможные осложнения

Хотя современная медицина способна спасти человека от многих заболеваний и их страшных последствий, все еще есть проблемы, решить которые до конца она не в состоянии.
Вирус герпеса Эпштейн-барра у детей, длительное время никак себя не проявляющий – как раз одна из таких.
Для ребенка, чей иммунитет еще не очень крепок, опасность заразиться выше, чем у взрослого человека. Как же его защитить?
Причины появления вируса в орагнизме
Патоген проникает в организм несколькими путями:
- воздушно-капельным (если больной кашляет, и мокрота проникает через кожу/глаза);
- контактно-бытовым (при использовании одних вещей с больным);
- половым (ребенок может заразиться, находясь в чреве у матери или при зачатии);
- после переливания зараженной крови.
Чаще всего он передается ребенку от беременной матери – например, через поцелуй (из-за чего мононуклеоз и получил название «болезни поцелуев»). Как заявляют ученые, около 90% населения Земли являются носителями вируса, и каждый способен заразить им ребенка. Основную группу риска составляют дети в возрасте до 1 года.
На инкубацию у заболевания уходит от 4 недель до нескольких месяцев. Длительное время он просто «гнездится» в кровяных клетках, которые при этом не разрушаются, и внутри них даже размножается. Организм вырабатывает к патогену иммунитет, но это не значит, что мононуклеоз, как одно из последствий, так и не разовьется.
Вирус Эпштейна-барр у детей может протекать в скрытой форме в течение 3 лет после инфицирования.
Для начала воспалительного процесса не нужно большого количества бактерий, а триггером может послужить все что угодно, начиная с обморожения и заканчивая очередной прививкой.
Если в момент интоксикации или резкого понижения иммунитета в организме хватает вирусов, это может спровоцировать заболевание.
Родителям рекомендуется лишь тщательно следить за здоровьем своих детей, в особенности перед плановым проведением прививок.
Последствия заражения патогеном
Несмотря на то, что современной медицине известны способы как лечить вирус Эпштейна-барра у детей, полностью избавиться от последствий инфицирования практически нереально. Заболевание, провоцируемое патогеном — инфекционный мононуклеоз — длительное время вообще считалось исключительно детским.
И, увы, оно имеет определенные, не самые приятные последствия.
Например, даже после излечения от инфекционного мононуклеоза, лимфоузлы будут увеличиваться (хотя и незначительно), и около полутора лет больной сможет случайно передать патоген воздушно-капельным путем.
Особенно это касается тех случаев, когда вирус запускает патологические процессы в организме, но внешне никак себя не проявляет. Это может отразиться, например, на почках и печени. Нередки случаи, при которых мононуклеоз вызывает онкологические заболевания.
Если лечение не начать вовремя или заведомо лечить неправильно, могут развиться следующие осложнения:
- анемия (малокровие), связанная с изменением количества кровяных клеток в сосудах;
- пролиферативный синдром (может развиться, если уже нарушена работа иммунитета, и привести к многочисленным нарушениям во внутреннем функционировании организма);
- нарушение дыхания (лимфатические узлы растут в размерах и попросту перекрывают дыхательные пути);
- поражение ЦНС (энцефалит, менингит);
- разрыв селезенки (в случае чрезмерных физических нагрузок в период болезни);
- заболевание черепных нервов (синдром Мартина-Белл, нейропатия, миелит);
- волосатая лейкоплакия рта (выражается в возникновении специфических бугорков внутри щек и на языке и может говорить о стороннем заражении ВИЧ-инфекцией);
- полная блокировка носовых пазух и ушных каналов – отит, гайморит;
- скоростной гепатит.
Излечить заболевания, возникшие вторично, гораздо сложнее. Поэтому, при малейшем подозрении на мононуклеоз, необходимо показать ребенка врачу, чтобы исключить вирус Эпштейна-барра.
Симптомы у детей. Как распознать, что ребенок заболел?
Степень проявления инфекционного мононуклеоза напрямую зависит от формы патологии.
Так, при наличии вируса в организме, но без ярко выраженного заболевания, выявить его наличие можно посредством диагностики.
Другая форма, хроническая, проявляется периодически, незаметно прогрессирует, а иногда даже расширяет очаг поражения. По статистике, в хронической форме мононуклеоз встречается чаще всего.
Первые симптомы патогена, увы, проявляются слабо, либо воспринимаются как обычная простуда. Уже после, когда заболевание находится на продвинутой стадии, родители отмечают самые разные проявления: начиная от обычного увеличение лимфоузлов и заканчивая нарушениями работы психики. Другие распространенные варианты симптомов:
- высокая температура (выше 37,5°);
- слабая мигрень;
- частые грибковые инфекции;
- нарушения в работе ЦНС, раздражительность, из-за которой ребенок начинает плакать;
- небольшая гиперплазия лимфоузлов на шее и ушах, изредка – по всему телу;
- высыпания на коже;
- боль в мышцах;
- ослабленное пищеварение, редкий стул, ослабленный аппетит;
- хроническая усталость;
- пневмония.
Острая форма заболевания отличается следующими признаками:
- сильная лихорадка;
- гиперплазия лимфатических узлов;
- увеличение печени/селезенки;
- тонзиллит, нарушение дыхания;
- сторонний гепатит.
Чем старше ребенок, тем ярче проявляются симптомы, и тем проще выявить заболевание. Чем точнее родитель опишет клиническую картину, тем быстрее врач расскажет как лечить ребенка – а, значит, тем меньше риск осложнений.
Диагностика патогена
Чаще всего, по статистике, наличие патогена в организме диагностируется в возрасте от 4 до 15 лет. До этого проявляет себя незначительно вирус Эпштейна-барр.
Симптоматика и лечение детей обязательно проводится под наблюдением врача!
В диагностике используются следующие методы:
- иммунограмма обозначает количество клеток иммунитета, которые отвечают за борьбу с инфекцией – если есть какие-либо отклонения от нормы, диагностируется заболевание. Разные патологии вызывают разные отклонения, поэтому в некоторых случаях иммунограмму используют как дополнительное исследование;
- ПЦР (полиразмерная цепная реакция) изучает ДНК и дает стопроцентный безошибочный результат. Методика позволяет определить есть ли антитела у ребенка, на какой стадии находится заболевание, насколько увеличены внутренние органы (и увеличены ли они вообще). В обязательном порядке проводится после переливания крови и пересадки органов.
Если обнаружили вирус Эпштейна-барра у ребенка, не нужно паниковать. При своевременном подавлении признаков заболевания, своевременной профилактике, закаливании и здоровом образе жизни, от проблем вполне можно избавиться.
Какие анализы понадобятся?
Пациенту с подозрением на мононуклеоз придется сдать следующие анализы:
- общий анализ крови. Выявляет количество кровяных клеток (лимфоцитов и тромбоцитов), а также их состояние и используется для определения стадии и формы заболевания;
- сдать кровь — биохимический анализ. Исследует уровень определенных химических элементов в крови и выявляет возможное развитие гепатита;
- серологический анализ на вирус Эпштейна-барра у детей. Позволяет выявить наличие в организме вируса, хотя, даже если он «положительный», это еще не значит, что он активен. Назначается после фактического контакта с носителем, беременным женщинам и при подозрении на острую форму.
Проблема некоторых методов диагностики (в частности, анализы крови и иммунограмма) выявляют лишь наличие определенных нарушений в организме, но не конкретное заболевание. Другие диагностические методы подходят для вторичной проверки, и зачастую целенаправленное лечение мононуклеоза начинается лишь при получении результатов этих исследований.
Что обычно назначает врач?
Чтобы начать лечение вируса Эпштейна-барра у детей (даже если оно будет проводиться в домашних условиях), нужно прежде всего обратиться к врачу, чтобы уточнить, как именно патоген взаимодействует с его организмом.
Если он никак себя не проявляет, и классических симптомов мононуклеоза не проявляется, лечение не будет назначено. Если заболевание уже начало развиваться, ребенка могут положить в инфекционную больницу. В случае больничного на дому лечащий врач выписывает справку на 12 дней.
Если ребенок ходит в школу или детский сад, карантин не объявляют.
Средств, которые целенаправленно «истребляют» мононуклеоз, нет. Борьбу с инфекцией осуществляет иммунитет, и задача лечения – лишь стимулировать его. Впрочем, если наблюдаются осложнения, лечащий врач может назначить противовирусные препараты:
- малышам – «Циклоферон» в виде уколов;
- до 2 лет – «Ацикловир», «Зовиракс», принимаются в течение 7-10 дней;
- до 7 лет – «Виферон 1» ректально.
Против хронического мононуклеоза назначают:
- «Реаферон-ЕС»;
- «Интрон А»;
- «Роферон-А».
Для купирования болезненных симптомов:
- жаропонижающие средства – «Панадол», «Парацетамол»;
- антигистаминные препараты – «Тавегил», «Фенистил»;
- аскорбиновую кислоту и другие витамины;
- отвары трав (ромашка, шалфей) или фурацилин для полоскания горла;
- носовые капли для сужения сосудов – но не дольше 3 дней, так как они могут вызвать привыкание.
В совокупности с клиническими рекомендациями (в том числе с индивидуальными, предписанными лечащим врачом), комплексная терапия достаточно быстро подавляет в организме вирус Эпштейна-барр. Лечение у детей нужно проводить при этом лишь после врачебного осмотра: даже самое безобидное средство может сильно повлиять на здоровье малыша.
Что делать, чтобы ускорить выздоровление?
Существуют клинические рекомендации для родителей, который помогут ребенку быстрее справиться с заболеванием:
- постельный режим;
- уменьшение физических нагрузок во время лечения и спустя месяц после выздоровления;
- ребенок должен много пить, так как жидкость помогает избежать интоксикации.
Инфекционный мононуклеоз влечет за собой нарушение обмена веществ и ослабляет иммунитет, а поэтому лечащий врач назначает специальную диету. В нее в изобилии должны быть:
- свежие овощи;
- каши и крупы (гречневая, овсяная);
- нежирная рыба (треска, минтай) – вареная или приготовленная на пару;
- белое постное мясо (кролик, говядина);
- молоко (сыр, творог);
- некислые ягоды;
- хлебобулочные изделия (подсушенные).
По необходимости, в ежедневный рацион можно ввести одно яйцо, но не больше. От жирной пищи следует отказаться, а сладкое – ограничить. После излечения заболевания ребенок в течение нескольких лет должен наблюдаться у специалиста на случай рецидива. При посещении других врачей необходимо всегда напоминать, что ребенок перенес мононуклеоз.
Советы доктора Комаровского
Вот что говорит о вирусе Эпштейн-барра у детей Комаровский:
Чем опасен вирус Эпштейна-барр?
Симптоматика у детей неярко выражена на его начальной стадии, поэтому необходимо следить за любым состоянием ребенка. Однако, даже соблюдение всех правил не гарантирует, что лечение закончится успешно и без дальнейших осложнений. Существует несколько условий, при которых врач может сделать благоприятный прогноз на выздоровление:
- ребенок не заражен иммунными заболеваниями;
- мононуклеоз не запущен и находится на первичной стадии;
- лечение целенаправленно, все правила соблюдены;
- необходимая профилактика проводилась с первых дней жизни;
- не развиваются осложнения, такие как гайморит, синусит, пневмония и т.д.
К сожалению, «избавить организм» от патогена насовсем нельзя, но можно сделать его неактивным. Поэтому врачи и предлагают проводить плановые прививки для поддержания иммунитета, и обходить их стороной – не всегда лучшее решение ведь последствия действия патогена очень серьезны.
Профилактика. Что сделать, чтобы не заболеть?
Патоген достаточно распространен и в повседневной жизни, а поэтому его довольно нелегко избежать. Однако это не повод паниковать: при должном образе жизни, организм способен вырабатывать иммунитет, благодаря чему носитель вируса не сталкивается с ярко выраженными формами заболевания. Укреплять иммунитет можно следующим образом:
- регулярно гулять с малышом на свежем воздухе;
- больше двигаться, стимулируя ребенка к занятиям спортом уже с самых первых лет;
- принимать витамины, рекомендованные педиатром;
- правильно питаться, регулярно съедая овощи и фрукты;
- при наличии соматических заболеваний, не надеяться на собственные знания, а идти к врачу, чтобы избежать случайной ошибки;
- остерегаться стрессовых ситуаций;
- реже бывать в общественных местах, где есть риск заразиться мононуклеозом.
Врачи придерживаются мнения, что усердствовать с профилактикой необязательно. Чем раньше ребенок переболеет, тем легче он это заболевание перенесет. Однако это не значит, что нужно пускать здоровье малыша на самотек, а поэтому следование профилактическим требованиям крайне важно.
Как проявляется вирус Эпштейна-Барр у детей?

Вирус Эпштейна-Барр у детей причастен к развитию характерного симптомомкоплекса под названием «инфекционный мононуклеоз».
Вирусная патология описывается поражением иммунокомпетентных лимфатических клеточных элементов с развитием типичной клиники воспаления носоглоточного лимфоидного кольца, лимфоузлов, печени и селезенки.
Хронизация инфекции становится причиной снижения иммунитета, развития синдрома хронической усталости.
Причины появления у детей
Вирус Эпштейна-Барр у детей является причиной инфекционного мононуклеоза – патологии, которая характеризуется лихорадкой, массовым увеличением размеров лимфатических узлов, воспалением миндалин, глотки, увеличением печени и селезенки, типичными изменениями в крови. Иногда мононуклеоз становится хроническим заболеванием.
В большинстве случаев болезнь инициируется вирусом герпеса 4 типа, но причиной также могут стать:
- цитомегаловирус;
- вирус герпеса 6 или 7 типа;
- аденовирусы;
- токсоплазмы.
Герпес 4 типа у детей или ВЭБ становится наиболее частой причиной инфекционного мононуклеоза.
Вирус герпеса 4 типа у детей передается:
- Аэрозольным путем при контакте с больным классическими и нетипичными формами мононуклеоза, а также бессимптомным носителем;
- Контактно-бытовым механизмом, который часто реализуется в интернатах, детских лагерях, садах, яслях и начальной школе, так как дети находятся в течение длительного промежутка времени рядом. Факторами передачи становятся игрушки, канцелярские принадлежности, посуда и другие предметы, загрязненные слюной.
Вирусная инфекция Эпштейна-Барр у детей развивается в полной мере на фоне психоэмоциональных стрессов, при перемене климата, на фоне снижения иммунитета.
Известно, что все вирусы из семейства герпеса инициируют заболевание при недостаточной иммунной активности и ВЭБ не является исключением. Кроме того, детский герпес может стать причиной иммунодефицита после перенесенного мононуклеоза.
Патогенез
Вирус Эпштейна-Барр у детей проникает в лимфатическую систему через верхние дыхательные пути.
Патоген осаждается на эпителиальных клетках слизистой носа, рта, слюнных желез. Далее, он инфицирует В и Т-лимфоциты, макрофаги, нейтрофилы и другие иммунные клетки.
Клеточные элементы, инфицированные ВЭБ, подвергаются атаке иммунными клеточными элементами, что ведет к выбросу большого количества вирусных антигенов, цитокинов, липопротеидов клеточных мембран.
В результате развивается лихорадка, поражение печени, миндалин, носоглотки, селезенки.
Вирус герпеса 4 типа активно воспроизводит вирионы в лимфоцитах, приводя к их гибели. Так как патоген находится внутри клетки, иммунитет не может справиться с ним, нарушается иммунный контроль.
В результате формируется хроническая инфекция, вирусоносительство и бессимптомное выделение ВЭБ в окружающую среду.
У детей имеются физиологически обусловленные возрастные погрешности выработки лейкоцитами интерферона – основного вещества, призванного бороться с вирусами.
Вирус приводит к недостаточной продукции интерферона, что делает организм ребенка беззащитным по отношению к вирусу.
Особенности детского иммунного ответа при ВЭБ:
- первичное инфицирование сопровождается выработкой антител IgM к антигену капсулы вируса;
- антитела IgG к раннему антигену продуцируются позднее;
- после заболевания в крови пожизненно циркулируют IgG к ядерному антигену. Они не подавляют репликацию вируса, а считаются маркерами перенесенной инфекции.
Указанные факторы имеют важное значение при диагностике инфекции.
При мононуклеозе, инициированном вирусом Эпштейна-Барр, у некоторых детей отмечается избыточная выработка IgG, IgE и IgA, что ведет к развитию осложнений аутоиммунного характера.
Осложненное течение инфекционного мононуклеоза или хронизация инфекции отмечается у детей на первом году жизни ввиду незрелости иммунитета, и подростков по причине эндокринных изменений.
Недостаточная иммунная активность у ребенка ведет к бактериальным осложнениям, а также к вирусному поражению мозга, легких, кишечника.
Симптомы и первые признаки
Инкубационный период длится от 30 дней до 7 недель.
Симптоматика у детей начинается остро, но типичный для вируса Эпштейна-Барр клинический комплекс развивается через несколько суток. На начальных этапах болезни инфекцию распознать непросто.
Заболевание начинается с интоксикации, подъема температуры до фебрильных цифр, головной боли, выраженной вялости.
Ребенок становится капризным и отказывается от еды, могут отмечаться симптомы раздраженного кишечника в виде тошноты, рвоты, отмечается боль в горле, суставах.
В течение недели развиваются классические клинические признаки инфекции с некоторыми индивидуальными различиями, определяющимися возрастом и активностью клеточного иммунитета.
Симптомы вируса Эпштейна-Барр у детей объединяются в лимфопролиферативный синдром. Он обусловлен поражением В и Т-лимфоидных клеток.
Описывается выраженным увеличением миндалин, отеком носоглотки, небная миндалина может перекрывать носоглотку, увеличиваются шейные лимфатические узлы, что в практике могут именовать «бычьей шеей». Увеличивается в размерах печень (пальпируется под ребрами) и селезенка.
Общие симптомы Эпштейна-Барр у детей:
- лихорадка;
- интоксикация;
- храп во сне;
- выраженное затруднение носового дыхания вплоть до его невозможности;
- мягкое небо, задняя стенка глотки ярко-красные, покрыты увеличенными фолликулами;
- на увеличенных миндалинах отмечаются белые налеты различной степени выраженности вплоть до образования язв;
- тонзиллит при ВЭБ часто сопровождается активным размножением стафило и стрептококков, что является причиной ошибочного выставления диагноза «ангина» и назначением антибиотиков амоксициллинового ряда;
- увеличение лимфоузлов шеи задней и передней группы, они практически безболезненным при пальпации;
- отечность лица и век;
- увеличение селезенки на второй неделе заболевания;
- увеличение печени, что иногда сопровождается кратковременной желтухой;
- сыпь на фоне приема антибиотиков амоксициллинового ряда, появляющаяся на пятый-десятый день заболевания. Локализуется на лице, конечностях, спине, животе в виде пятен и папул, яркая, обильная, элементы могут сливаться, иногда отмечается зуд. По мере выздоровления отмечается шелушение. Без приема антибиотиков сыпь развивается в 15-20% случаев;
- результат поражения лимфоцитов проявляется в форме образования характерных атипичных мононуклеаров в крови.
Вопрос, через сколько пройдет герпес у ребенка, волнует всех родителей. Чаще всего обратное развитие симптоматики наблюдается через 21-30 дней.
Заболевание может протекать остро (до трех месяцев), иметь затяжное течение (до полугода), хроническое (более 6 месяцев), рецидивировать (симптомы возвращаются спустя месяц).
Важно!
В большинстве случаев инфекция, инициированная вирусом Эпштейна-Барр у детей, протекает доброкачественно.
Степени тяжести инфекции у детей:
- Легкое течение. Описывается ростом температуры до 38°С, длительностью до 5 дней, налеты на гландах тонкие, в форме небольших островков, трудности носового дыхания отмечаются до 4 дней, лимфоузлы увеличиваются до 1 см, общая длительность заболевания у детей – до 2 недель, печень и селезенка увеличены незначительно или не изменены.
- Средней степени. Рост температуры выше 38,5°С на протяжении недели, затруднение дыхания длительностью более недели, размеры увеличенных лимфоузлов до 2,5 см, соединение их в цепочку. Печень и селезенка увеличиваются на 2-2,5 см. Длительность болезни – до месяца. Развиваются ранние осложнения.
- Тяжелое течение. Фебрильная лихорадка (выше 39,5°С) более недели, налеты на миндалинах в виде плотных фибринозных пленок, невозможность носового дыхания, приступы удушья, лимфоузлы увеличены и спаиваются между собой, также увеличиваются и другие их группы. Размеры печени и селезенки увеличиваются более чем на 3 см. Длительность ВЭБ – более полутора месяцев. Присутствуют ранние и поздние осложнения.
Хронизация инфекции протекает в форме синдрома хронической усталости.
Как лечить вирус Эпштейна-Барр у ребенка?
В острый период вирусной патологии ребенок нуждается в изоляции. Если мононуклеоз протекает легко и дома нет больше детей, то лечение возможно в амбулаторных условиях. Необходимо соблюдать постельный режим.
Основное лечение вируса Эпштейна-Барр у детей – противовирусное, с применением Ацикловира.
Препарат непосредственно действует на вирусы из семейства герпеса и эффективно борется с заболеванием. Применяется на протяжении двух недель. Иногда используют препараты интерферона, однако, при Эпштейна-Барр они имеют невысокую специфичность.
Чем лечить осложненный мононуклеоз?
При тяжелом течении и присоединении бактериальных осложнений назначаются антибиотики. Следует иметь в виду, что при ВЭБ часть антибактериальных средств противопоказана к приему:
- Амоксициллины;
- Левомицетин;
- Азитромицин.
Назначают для лечения бактериальных осложнений цефалоспорины.
Симптоматическое лечение:
- полоскание горла (Фурасол, Мирамистин и пр.);
- снижение высокой температуры нестероидными средствами (Ибупрофен, Парацетамол);
- противоаллергические средства (Парлазин, Лоратадин);
- витамины группы В.
Важным моментом в лечении является соблюдение печеночной диеты номер пять. Она подразумевает снижение потребления жиров, запекание и отваривание продуктов, протирание готовых блюд, умеренное ограничение соли, исключается прием продуктов, вызывающих вздутие. Шоколад, кислые блюда исключаются из рациона.
Осложнения
Герпес Эпштейна-Барра у детей описывается ранними и поздними осложнениями.
К ранним, которые развиваются через 1-3 недели от начала клиники, относят:
- разрыв селезенки;
- вирусная интерстициальная пневмония;
- поражение сердца (миокардит, перикардит);
- энцефалит;
- полиневрит;
- синдром Гийена-Барре;
- дыхательная обструкция.
К поздним осложнениям герпеса у детей относятся:
- гемолитическая анемия аутоиммунного характера;
- гепатит на фоне холестаза;
- нефрит;
- васкулит;
- снижение уровня тромбоцитов и гранулоцитов.
Специфические профилактические мероприятия в виде вакцинации не разработаны. Профилактика ставит перед собой цель недопущения развития тяжелых форм у детей, осложнений и хронизации.
Так как заражение вирусом герпеса 4 типа неизбежно на протяжении жизни, необходимо обеспечить должную сопротивляемость организма ребенка путем полноценного, разнообразного питания, своевременного лечения инфекционных заболеваний.
врач-инфекционист, Куликовская Наталья Александровна