Трахеидный кашель: чем лечить если не проходит, сколько длится, приступы и препараты
Трахеит – воспалительный процесс слизистых трахеи, который часто сопровождается болезнями носоглотки, бронхов, гортани. В хроническую стадию трахеит переключается впоследствии неправильного лечения, обострения болезни чередуются с ремиссиями.
Симптомы и диагностика
Главным симптомом данного заболевания служит приступообразный трахеидный кашель, который проявляется зачастую в ночное время суток, когда человек смеется и даже во время разговора. Хоть такой признак является защитной функцией организма, лечить его нужно во избежание осложнений.
Возникший кашель при трахеите хоть и является признаком вирусного заболевания, но обострение его зачастую происходит из-за попадания в дыхательную систему пыли, химикатов и сигаретного дыма.
Необходимо заметить, что есть несколько особенностей, которые отличают трахеидный кашель, по сути, они и будут главными его симптомами:
- Голос становиться осипшим.
- Острые приступы кашля во время смеха, плача, разговора, ночью, а также при резкой смене температуры.
- Боли в задней части груди и в гортани.
- Первые три дня болезни пациента мучает сильный сухой кашель без выхода мокроты, но потом переходит во влажный кашель с вязкой слизистой мокротой.
- Весьма чувствительные болевые ощущения при кашле.
- Незначительно поднимается температура тела.
Сложность диагностики трахеита состоит в том, что симптомы очень похожи с симптомами ОРВИ и ОРЗ. Однако если вовремя не начать лечение, то заболевание вероятно переключится в хроническую стадию и вылечить ее станет значительно проблематичней.
Если воспалительный процесс при трахеите от трахеи добирается до бронх, то появляется трахеобранхит, который гораздо хуже, поскольку состояние пациента значительно изменяется в худшую сторону, кашель оказывается еще более частым и постоянным, увеличивается температура тела, наблюдаются сильные головные боли.
При возникновении кашля любого рода необходимо обратиться к врачу, будь то ЛОР либо терапевт, который обследует пациента и найдет первопричину данного симптома:
- Проводится исследование мазка из ротоглотки.
- Ларингоскопия – исследование гортани.
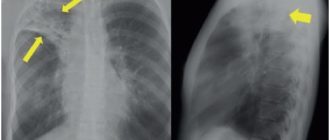
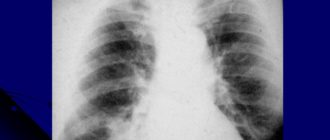
- Рентген грудной клетки.
- Анализ крови, который позволит обнаружить воспалительный процесс.
- Аускультация – прослушивание звуков, возникновение которых основываются на жизнедеятельности внутренних органов.
к оглавлению ↑
Лечение
Зачастую воспалительный процесс трахеи проходит скрытно, то есть симптомы довольно быстро исчезают, но потом проявляются опять. Кашель при трахеите может длиться довольно долго, поэтому лечить его требуется непременно, поскольку подобный кашель проходит не скоро.
Лечение кашля при трахеите будет наиболее результативным, если воздействовать на воспалительный процесс трахеи всевозможными методами. Лечение состоит из антигистаминных, противокашлевых и отхаркивающих препаратов, они оказывают разжижающее действие и выводят мокроту.
Антибиотики прописываются только в том случае, если трахеидный кашель долго не проходит и есть опасения распространения вируса на ниже расположенные дыхательные органы, а также при выходе гнойной мокроты.
Когда мучает сухой и сильный кашель, то начальная терапия обращена на формирование мокроты и ее выхода из дыхательной системы. Поэтому назначаются грудные сборы, сиропы и лекарства, например АЦЦ, Бромгексин, Амброксол, Мукалтин и прочие.
От кашля при трахеите отлично помогают ингаляции. Паровые ингаляции рекомендуется готовить на целебных травах: эвкалипт, ромашка, шалфей, календула. Можно в кипяток добавить ложку соды либо использовать пар свежеотваренного картофеля. Отличным ингаляционным действием обладают эфирные масла.
Если брать во внимание присутствие болевого ощущения за грудиной, то весьма хорошо подойдут различные прогревания, а также растирания области груди мазью скипидара либо гусиным жиром.
Необходимо пить достаточно много жидкости, желательно чтобы это были отвары лечебных трав, например чабрец, мята, подорожник, мать-и-мачеха, алтей, душица, солодка и прочие. Весьма эффективно при трахеидном кашле действует молоко с козьим жиром, аромат весьма неприятный, однако кашель и боль в горле отступают преимущественно быстро.
Бывает, что лекарственные препараты не дают ожидаемого результата. Остаточный кашель после трахеита – весьма распространенное явление, которое не отпускает больного после болезни. Сколько длиться он будет — обусловлено степенью тяжести болезни, но примерно длительность составляет 3-6 недель. Если кашель не прошел полностью к этому времени, необходимо прохождение комплексного обследования.
Для лечения врач обычно назначает следующую терапию:
- электрофорез и физиопроцедуры;
- Лазолван;
- компрессы с маслом «Бронхипрет»;
- горчичники на ноги;
- ингаляции небулайзером с присоединением Амбробене.
Если по истечению 14 дней после лечения остаточный трахеидный кашель не прошел, это говорит о том, что терапия назначена неверно либо о переходе трахеита в хроническую форму.
Кашель при трахеите – главный признак болезни, и для лечения необходима терапия, которая даст возможность убрать воспаление, привести дыхание в норму. Лечение должно проходить под полным контролем врача, он обязан следить за состоянием легких и бронхов на скопление слизи и наличие шумов.
к оглавлению ↑
Трахеидный кашель у детей
Трахеидный кашель у детей начинается благодаря воспалительному процессу в дыхательной системе. При проявлении резкого кашля у ребенка целесообразно будет обратиться за помощью к врачу, который назначит диагностику, чтоб определить вид кашля:
- Аускультацию для выявления хрипов.
- Рентген области груди.
- Анализ крови.
- Взятие мазка из ротоглотки.
Кашель при трахеите у детей проявляется благодаря вирусам, стрептококкам и стафилококкам. Причинами его возникновения может быть:
- переохлаждение;
- долгий контакт с химическими веществами;
- слабая иммунная система.
Большему риску болезни подвергаются дети младшего возраста, так как слизистая дыхательных путей более чувствительна.
Можно выделить такие признаки трахеидного кашля у ребенка:
- Сухой и приступообразный при вдохе, смехе, плаче, при резкой смене температуры, ночью.
- Спустя несколько дней наблюдается откашливание.
- Голос становится осипший.
- Появляются болевые ощущения в гортани и в области груди.
Продолжительность терапии будет зависеть от правильности назначенного лечения, однако рассчитывать на быстрый результат нельзя. Для начала детям прописываются противовирусные препараты и ряд антибиотиков: Амоксил, Азитромицин, Амоксициллин, Доксициклин.
Если возникновение симптома основано на аллергии, то назначают антигистаминные препараты: Супрастин, Фенистил, Лоратадин; противокашлевые: Коделак, Стоптуссин, Кофанол.
Очень хорошие результаты дают применение барсучьего и рыбьего жира. Взамен чая можно давать ребенку травяные отвары, например солодка, мать-и-мачеха, душица. Вечером – молоко с медом и сливочным маслом.
Для предупреждения вторичного появления признаков необходимо:
- начинать терапию при малейшем кашле;
- употребление здоровой и полезной пищи, витаминов;
- не переохлаждаться.
Слабый иммунитет, плохая экология, аллергия могут вызвать повторное заболевание, чтобы этого избежать, ребенка нужно закалять. При наличии аллергии необходимо избегать контакта с аллергенами и соблюдать в жилище чистоту, регулярно делать влажную уборку. И не забывать, что недостаточное лечение может привести к развитию хронической формы заболевания.
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…
Звуковая гимнастика при заболеваниях органов дыхания

Звуковая гимнастика должна вызывать чувство облегчения, а не утомления. Звуки, в зависимости от цели, можно произносить громко, тихо, протяжно или коротко.
Не нужно заниматься на голодный или на полный желудок. Звуковую гимна-стику можно использовать при бронхиальной астме, при хроническом обструк-тивном бронхите, хронической обструктивной болезни легких и других заболеваниях, сопровождающихся затруднением выдоха, т. е. при экспираторной одышке.
Только в этом случае все звуки произносятся очень тихо и мягко. Такая гимнастика практически не имеет противопоказаний, проста в исполнении. Но должна выполняться по строго определенным правилам, в зависимости от поставленной цели.
При различных заболеваниях дыхательных путей и звуки нужно произносить по-разному.
Например, при астматическом бронхите и бронхиальной астме – жужжащие, шипящие и рычащие звуки произносятся громко и энергично, а при хроническом обструктивном бронхите – все те же звуки, но их звучание должно стать мягким, тихим (можно произносить их даже шепотом), успокаивающим.
Звуковая гимнастика способствует формированию правильного чередования фаз вдоха, выдоха и дыхательной паузы. Путем вибрации расслабляет спазмированные бронхи, способствует лучшей эвакуации мокроты. При помощи соз-дания небольшого положительного давления на выдохе увеличивает равномерность альвеолярной вентиляции и препятствует раннему экспираторному закрытию дыхательных путей.
При ухудшении самочувствия, появлении одышки или кашля занятие нужно немедленно прекратить.
Обучениерациональномудыханию. Вдох должен быть поверхностным, так как глубокий вдох, раздражая бронхиальные рецепторы, может приводить к усугублению и распространению спазма.
Вдох – через нос на счет 1–2, дальше – пауза на 1 счет и выдох через рот на 1–2–3 или 1–2–3–4. При выдохе губы нужно сложить «трубочкой». Так выдох будет дольше, чем вдох. После окончания – пауза на счет 1–2–3, чтобы уменьшить поток патологической импульсации в дыхательный центр.
Вдох после задержки дыхания должен быть опять поверхностным и т. д.
Для улучшения вентиляции применяют специальные приспособления для создания сопротивления на выдохе: выдох в сосуд, наполненный водой, через тонкую трубочку или надувание резиновых шариков.
Гласныезвуки. Гласные звуки можно произносить по отдельности или в сочетании с согласными, но в строго определенной последовательности: У, О, А, Е, И.
Например: БУХ, БРУХ, ГРУХ, ЗРУХ, ЖРУХ. Это будет одно упражнение. Потом другое: БОХ, БРОХ, ГРОХ, ЗРОХ, ЖРОХ.
И так по всем гласным звукам.
Глухиесогласныезвуки. Звуки Т и П произносят коротко, отрывисто, по от-дельности или в сочетании с другими глухими согласными. Например: ПТ, КТ, СТ и т. д. Такое произношение успокаивает кашель.
Звонкиесогласныезвуки. Это звуки Б, Д, В, З. При произнесении звука З возникает самая глубокая вибрация.
Другиезвуки. Звуки Ш, Ж считаются в звуковой гимнастике «шипящими», а звук Р – «рычащим». Он произносится громко, энергично, р-р-р-раскатисто, 3–4 раза.
Если имеются какие-либо заболевания сердца, то Р нужно произносить мягко и тихо. Если человек не выговаривает звук Р, то его обязательно нужно заменить на Ж, З или Ш.
Главные звуки
1. М – произносится на долгом выдохе, как стон. Она дает максимально полный, глубокий выдох.
2. ПФФ – произносим так, как будто сдуваем перышко с ладони. Улучшает отхождение мокроты.
3. Короткий, отрывистый Т – успокаивает кашель.
Сила вибрации зависит от силы воздушной струи, возникающей при произнесе-нии тех или иных звуков. Этот факт и используется в звуковой гимнастике для тренировки дыхательных мышц и диафрагмы. Наибольшая сила требуется при произнесении глухих согласных – П, Т, К, Ф, С.
Произнося их, мышцы грудной клетки и диафрагмы напрягаются больше всего. Среднее по силе напряжение развивается при произнесении звонких согласных – Б, Д, Г, В, З.
Легче всего, почти не прилагая к этому никаких усилий, проговаривать звуки: М, Л, Р, Н.
Комплекс звуковой гимнастики
Занятия должны проводиться в хорошо проветриваемом помещении, а еще лучше – на свежем воздухе. Примите исходное положение – сидя, положите руки ладонями вниз на колени, немного наклонитесь вперед, дышать при этом нужно по принципу рационального дыхания (см. выше).
До и после каждого звукового упражнения производят «очистительный выдох» – «ППФ» (через губы, сложенные трубочкой), и с него же начинаются занятия.
После «очистительного выдоха» следует второе обязательное упражнение – «закрытый стон» – «МММ», который выполняется сидя, немного наклонившись вперед и положив кисти на колени ладонями вниз.
В период ремиссии, помимо описанных выше упражнений, включают дозированную ходьбу. Тренировку в ходьбе начинают с выработки у больного навыка управления дыханием.
На первых занятиях больной должен отработать сле-дующий ритм движения: на 1–2 шага – вдох, на 3–4 – выдох, постепенно увеличивая число шагов на выдохе.
По мере адаптации организма к движению расстояние увеличивают с постепенным повышением темпа движения и уменьшением числа остановок.
1-е занятие:
Упр. 1. Очистительный выдох. ПФФ – 5–7 раз.
2-е занятие:
Упр. 1. ПФФ – 3 раза.
Упр. 2. Закрытый стон. МММ – 3 раза. ПФФ – 1 раз.
Упр. 3. БРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
3-е занятие:
Упр. 1, Упр. 2, Упр. 3.
Упр. 4. ГРРУФ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
4-е занятие:
Упр. 1, Упр. 2, Упр. 3, Упр. 4 – повторить.
Упр. 5. ДРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
5-е занятие:
Упр. 6. РРР – 3 раза и ПФФ – 1 раз.
Упр. 7. БРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
6-е занятие:
Повторить все предыдущие упражнения.
Упр. 8. ПРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
Упр. 9. ЖРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
7-е занятие:
Повторить все предыдущие упражнения.
Упр. 10. КРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
Упр. 11. ТРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
8-е занятие:
Повторить все предыдущие упражнения.
Упр. 12. ФРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
Упр. 13. ЧРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
9-е занятие:
Повторить все предыдущие упражнения.
Упр. 14. ЦРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
Упр. 15. ШРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
Упр. 16. ХРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
10-е занятие:
Повторить все предыдущие упражнения.
Упр. 17. БРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
Упр. 18. ГРРУХ (о, а, е, и) – по 1 разу и ПФФ – 1 раз.
Татьяна ПРИСТРОМ, кандидат медицинских наук;
Андрей ПРИСТРОМ, доктор медицинских наук, доцент Белорусская медицинская академия последипломного образования
Спазматический кашель: виды, причины
Кашель › Виды › Спазматический кашель: виды, причины
Спазматический кашель вызывается разными причинами. Это может быть и банальная вирусная инфекция, которую каждый сезон преодолевает практически каждый, и тяжелое, потенциально опасное для жизни, заболевание.
Опытный врач иногда «с порога» по звуку кашля определяет, чем болен пациент.
При разных заболеваниях и состояниях кашель отличается:
Сухой (непродуктивный) – при нем мокроты нет или мало. Появляется в начале или в конце острого заболевания дыхательных путей, когда есть воспаление, но мокрота не образуется. При нем воздух выходит, со свистом преодолевая сомкнутые связки, «булькающих» звуков в груди не появляется.
Влажный (продуктивный) – появляется при мокроте. Бывает при воспалительных заболеваниях. Во время этого кашля присоединяются звук вибрации мокроты. При выходе мокроты кашель проходит.
Рефлекторный – возникает от раздражения рецепторов резким запахом, холодным воздухом, аллергеном (если нет отека слизистой).
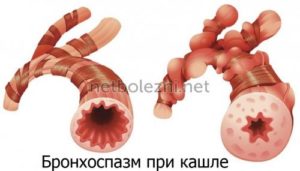
Спазматический (спастический) кашель – возникает, если имеется отек слизистой оболочки. Она утолщается, просвет дыхательных путей сужается. В местах сужений (ая щель), воздух начинает проходить с трудом.
В результате на фоне свистящего дыхания появляется кашель с громким вибрирующим звуком (не за счет мокроты, вибрирует сама слизистая оболочка). Он не приносит облегчения. Присоединяется спазм при кашле – чрезмерное напряжение мышц гортани или сокращение бронхов с уменьшением их просвета.
Иногда этот кашель очень трудно остановить, так как присоединяется рефлекторный компонент. Резкий вдох в конце приступа вызывает раздражение рецепторов и новый приступ.
Особенности спастического кашля у детей
Из-за некоторых особенностей организма спастический кашель у детей возникает чаще и протекает тяжелее, чем у взрослых:
- слизистые оболочки у детей более рыхлые, их отек развивается быстрее;
- просвет дыхательных путей изначально более узкий, поэтому даже небольшой отек ведет к значительному снижению просвета;
- мышцы, в частности диафрагма, более слабые, ребенку может не хватать сил, чтобы откашлять мокроту или даже полноценно вдохнуть после приступа;
- иммунная система несовершенна, поэтому к любой инфекции довольно часто присоединяется аллергический компонент, вызывающий дополнительный спазм.
Инфекции дыхательных путей у детей часто протекают с одышкой, при развитии приступа спастического кашля ситуация становится пугающей. Ребенок изначально дышит сипло, потом задыхается в приступе громкого кашля с дребезжащим звуком, он со свистом вдыхает и снова закашливается. Если ребенок плачет, он тем более не может нормально вдохнуть, губы синеют от недостатка кислорода.
В такой ситуации бывает непроизвольное мочеиспускание, потеря сознания, судороги (особенно при высокой температуре). При перевозбуждении дыхательного и вовлечении рвотного центра у ребенка развивается рвота.
При частых длительных приступах возникают точечные кровоизлияния на коже лица и шеи. У маленьких деток может образоваться пупочная грыжа. Случаются и более тяжелые осложнения – спонтанный пневмоторакс, кровоизлияния.
Заболевания, которые приводят к спастическому кашлю
Большинство заболеваний у детей и взрослых проявляются одинаково, различаясь только выраженностью симптомов. Дети более подвержены именно спастическому кашлю.
Наиболее частые его причины:
Коклюш. Инфекционное заболевание со стойким постинфекционным иммунитетом. Обычно им болеют дети, поэтому он относится к детским инфекциям. У взрослых заболевание протекает легче, в форме затяжного ларинготрахеита, часто не диагностируется.
Болезнь вызывает бактерия, передающаяся воздушно-капельным путем. Она не стойка в окружающей среде, поэтому не передается через предметы, а только при непосредственном контакте. Инкубационный период около 2 недель.
Потом появляются симптомы ОРЗ – повышение температуры, насморк, першение в горле. Немного позднее присоединяется кашель – приступообразный, малопродуктивный, который иногда заканчивается отхождением комка слизистой мокроты.
Приступы принимают спазматический характер за счет влияния бактериального токсина, действующего непосредственно на рецепторы. Кашель мучительный, до рвоты. Со временем частота приступов нарастает (до 20 в сутки), они становятся более продолжительными, возникают чаще ночью.
Кашлевой период длится около месяца, еще месяц нужен на восстановление. Профилактикой служит прививка от коклюша, а также своевременное выявление и изоляция больных.
Подсвязочный ларингит (ложный круп). Этот осложнение ОРЗ, которое возникает при распространении воспаления на гортань и вовлечении слизистой оболочки ниже уровня связок.
Как правило, ночью на фоне пересыхания слизистой внезапно развивается кашель. Он провоцирует спазм мышц гортани и становится лающим, спазматическим. Появляется сиплое дыхание, одышка.
Так как связки в процесс не вовлечены, не бывает полной потери голоса. При снятии спазма состояние довольно быстро улучшается. Подобные приступы могут возникать несколько раз за период болезни.
Дифтерия (истинный круп). Вызывается специфическим возбудителем – дифтерийной палочкой. В настоящее время встречается крайне редко. В результате поражения гортани постепенно развивается отек связок, образуются фибриновые пленки.
Кашель может приобретать спастический характер из-за спазма мышц гортани. Вскоре на первый план выступает одышка вследствие стеноза гортани. Могут быть другие проявления. От ложного крупа дифтерия гортани отличается постепенным нарастанием и тем, что у больного пропадает голос. Профилактика тоже прививка.
Бронхиальная астма (кашлевой вариант). Одна из форм астмы, когда обострение заболевания проходит не в виде развернутых приступов удушья, а в виде приступообразного кашля.
На фоне действия аллергена (чаще всего) происходит спазм бронхов и отек слизистой оболочки. Сужение бронхов не настолько выражено, чтоб вызвать удушья. Но раздражение рецепторов вызывает приступообразный спастический кашель.
Бронхит и бронхиолит – воспаление мелких и мельчайших бронхов. Происходит скопление вязкой трудноотделяемой мокроты. У ребенка при попытке откашлять мокроту может развиться приступ спастического кашля.
Инородное тело дыхательных путей. Чаще встречается у маленьких детей. Попавшее инородное тело раздражает дыхательные пути, вызывая одышку и приступообразный кашель.
Инородное тело от кашля смещается, провоцируя новый приступ. Заподозрить наличие инородного тела позволяет аускультация – со стороны поражения дыхание ослаблено, слышны хрипы. Диагноз подтверждается при рентгенологическом обследовании.
При появлении кашля ребенка необходимо показать врачу. Выбор препаратов зависит от основного заболевания. Если это проявление ОРЗ, ларингита, то назначаются противовирусные препараты. При бронхите, коклюше показаны антибиотики. При бронхиальной астме для базисной терапии применяют ингаляционные препараты (бронхолитики, глюкокортикоиды).
Для борьбы с кашлем применяются препараты следующего типа действия:
Противокашлевые препараты центрального действия (Синекод, Коделак). Препараты, уменьшающие чувствительность кашлевого центра. Они назначаются при кашле, не связанном с мокротой. При наличии мокроты они противопоказаны.
Препараты, снижающие чувствительность рецепторов (Либексин). Не оказывает центрального действия, не препятствуют отхождению мокроты, но и не способствуют ее выведению.
Препараты, разжижающие мокроту – муколитики (Амброксол, Бромгексин). Они уменьшают вязкость мокроты, чем способствуют ее отхождению.
Отхаркивающие (препараты солодки, термопсиса, мать-и-мачехи). Эти препараты опосредованно раздражают кашлевой центр. Их назначают при застое мокроты для улучшения ее отхождение. При спастическом кашле они противопоказаны, так как сами могут спровоцировать приступ.
Бронхолитики (Сальбутамол, Беродуал) – снимают спазм бронхов.
Препараты комбинированного действия. Они могут быть многокомпонентные (Коделак) и из одного вещества с разноплановым действием (Либексин).
Помощь ребенку до приезда врача
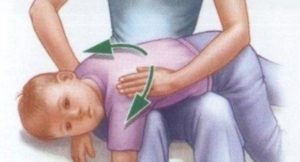
Если приступ развился внезапно, до приезда врача можно принять некоторые меры. Самое главное успокоить ребенка, чтобы из-за плача он не чувствовал себя хуже. В помещении необходимо увлажнить и согреть воздух. Можно занести ребенка в ванную и открыть кран с горячей водой, чтобы он дышал над паром, или начать ингаляцию изотоническим раствором через небулайзер.
Для увлажнения и смягчения слизистой дают теплое питье (чай с молоком и маслом). Если мокрота есть и не отходит – можно тихонько похлопать ребенка между лопаток. Если у ребенка бронхиальная астма – сделать ингаляцию препарата, который обычно используется, но дозу не превышать. При недостаточном эффекте необходимо вызывать врача.
При развитии спастического кашля обращение к врачу обязательно, так он может быть симптомом грозного заболевания и сам стать причиной осложнений.
Лечение в домашних условиях возможно при нетяжелом состоянии, если имеются рекомендации врача, и они выполняются. Когда диагноз установлен, все равно может потребоваться госпитализация для круглосуточного врачебного наблюдения, если состояние ребенка ухудшилось.
Хрипы в легких без температуры
Хрипы без кашля, появляющиеся при дыхании, но не сопровождающиеся температурой, свидетельствуют о наличии различных заболеваний дыхательных органов.
Чаще всего это является следствием не полностью вылеченного острого бронхита. В некоторых случаях хрипящие звуки появляются в результате образования слизи в бронхах.
Для того чтобы установить причину их проявления во время дыхания, следует обратиться к врачу.
Каким бывает кашель без температуры
Возникающий кашель с хрипами у взрослого или ребенка, а также шумы, обычно является симптомом воспаления легких. В случаях, когда простудные заболевания не сопровождаются повышением температуры и кашлем, всегда возникают другие признаки. К ним относятся:
· потеря веса;
· общая слабость;
· появление одышки.
Именно на косвенные признаки следует обратить внимание.
Какими могут быть хрипы? В зависимости от типа проявления хрипы при дыхании разделяют на следующие виды:
1. Сухой. Возникает на ранней стадии развития заболевания. Такой кашель всегда и говорит о развитии сильного воспаления в бронхах, в результате которого развивается отек слизистой. Дыхание всегда тяжёлое и сопровождается свистом и хрипом.
В легких наблюдаются хрипящие звуки и при бронхиальной астме. Единственным отличием является то, что причиной такого состояния становится не воспаление, а спазм органа на фоне негативной реакции.
Аллергены могут присутствовать в окружающей среде или находиться в организме человека, например определенные продукты питания.
2. Свистящий. Наблюдается у пациентов, страдающих бронхитом хронической формы, чаще всего во время дыхания хрипов не проявляется, а наблюдаются свист и шумы. Они являются свидетельством того, что в мелких бронхиолах развивается воспаление.
В результате того что патологический процесс распространяется медленно, симптомы заболевания не проявляются долгое время. Именно поэтому кашель и температура на ранней стадии заболевания отсутствуют. Этот период может продолжаться более 1 недели, в зависимости от активности иммунной системы.
О распространении воспаление говорит усиление свиста.
3. Влажный. Свидетельствует о наличии мокроты и слизи в легких. Возникает на фоне того, что кислород вовремя вдоха или выдоха проходит через жидкое образование, а пузырьки легкого лопаются при воздействии давления. Зачастую влажный хрип говорит у ранней стадии отека легких или бронхиальной астмы.
Каждый из типов шумов, возникающих при дыхании у взрослого или ребенка, характерен для определенных заболеваний дыхательной системы. Во время осмотра и прослушивания легких данный фактор дает возможность специалисту установить предварительный диагноз и назначить лечение.
Почему появляются хрипы в легких
Прежде чем начать принимать лекарственные средства, необходимо выяснить, что спровоцировало возникновение кашля и хрипов при дыхании. Причины их возникновения в медицине подразделяют на две категории:
1. Легочные. Все заболевания, относящиеся к данной категории, возникают в результате проникновения инфекции, которое поражает органы дыхательной системы. Это могут быть различные вирусы, патогенные микроорганизмы или бактерии.
2. Внелегочные. Причиной таких хрипов становятся другие заболевания. Это могут быть патологии сердечно-сосудистой системы.
Хрипящие звуки и свисты без температуры у ребенка или взрослого, возникающие при дыхании различного типа, могут свидетельствовать о развитии достаточно серьезных заболеваний, которые затрагивают дыхательную систему. Именно поэтому важно своевременно установить причину их появления и предупредить возникновение осложнений.
Влажные хрипы при вдохе или выдохе могут проявляться при следующих заболеваниях:
1. Отек легкого.
2. Грипп.
3. Туберкулез.
4. ОРВИ.
5. Бронхиальная астма.
6. Нарушение сердечного ритма и патологии сердечной мышцы.
7. Тромбоэмболия, развивающаяся тканях легких.
8. Опухоли злокачественного течения.
9. Почечная недостаточность, протекающая в острой форме.
10. Обструктивная болезнь легких хронического типа.
11. Блошиный тиф.
Кроме этого, влажные хрипы в бронхах при выдохе или вдохе могут появляться после неправильно внедренного трансплантата. Данный симптом появляется при бронхиальной астме и бронхитах. В случаях, когда воспалительный процесс не затрагивает легкие, образуются шумы, не сопровождающиеся температурой. При этом установить их наличие достаточно затруднительно.
В легких проявляться сухие хрипы могут при следующих заболеваниях:
1. Пневмония.
2. Пневмосклероз.
3. Ларингит.
4. Фарингит.
5. Хронический бронхит.
6. Сердечная недостаточность.
7. Эмфизема легких.
Также сухие хрипы при выдохе могут являться свидетельством того, что в легких формируются опухоли. Данный симптом проявляется при приступах удушья, когда в организм попадает инородное тело и закупоривает трохею.
Предположить то или иное заболевание врачу позволяют шумы, тип хрипа и свиста. Для того чтобы точно установить причину их появления врач назначает методы инструментального исследования.
Диагностика при хрипах в легких
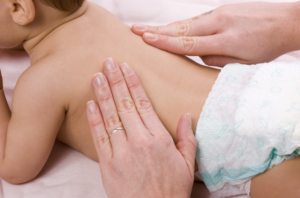
Свист и хрипы в легких во время дыхания у детей и взрослых проявляется при различных заболеваниях. Чтобы установить диагноз врач проводит прослушивание грудной клетки с целью установления наличия сопутствующих звуков. Именно это и позволяет ему выявить причину.
Кроме этого особое внимание уделяется другим признакам, например наличию кашля, который может проявляться с температурой, общее состояние пациента, возникновения одышки.
Очень важным показателем также является отсутствие или наличие температуры, так как некоторые заболевания не сопровождаются данным признаком. Чтобы подтвердить предварительный диагноз назначаются следующие диагностические мероприятия:
1. Рентген легких.
Позволяет установить наличие воспаления и расположения очага патологического процесса.
2. Лабораторные исследования крови. Назначается для определения инфекции, которая стала причиной появление хрипов.
3. Флюорография. Проводится с целью исключения туберкулеза, когда возникает кашель без температуры.
На основе полученных данных врач определяет причину, степень развития воспалительного процесса, тип заболевания и стадию. Это позволяет назначить курс лечения избежать серьезных осложнений.
Лечение хрипов в легких
Как лечить хрипы, подскажет лечащий врач после обследования. В случае если причиной аллергическая реакция, следует выяснить источник.
Пациентам рекомендовано соблюдать специальную диету , в которую включают только полезные продукты питания, например крупы или постное мясо. Из меню необходимо убрать кофе, чай, шоколад, цитрусовые, ягоды.
Кроме этого исключают спиртные напитки. Врач назначает такие препараты как «Спазмалгон» или «Дротаверин».
Хрипы в легких при дыхании, которые были вызваны патологией сердечно-сосудистой системы, не требуют специального лечения. Терапия направлена на компенсацию отрицательного влияния сердечной недостаточности.
Также пациентам назначают муколитические препараты с целью выведения из легких и бронхов мокроты. После прохождения курса лечения основного заболевания, возникающие при кашле хрипы в области грудины, исчезают.
Если хрипы в легких не сопровождаются температурой или кашлем, зачастую их возникновение связано с развитием онкологии. Пациенту показана химиотерапия, радиотерапия или хирургическое вмешательство. При тяжелом течении заболевания, когда опухоль практически полностью перекрывает просвет бронхов, необходимо удаление части легкого.
Лекарственные препараты
Зачастую хрипящие звуки при вдохе сухого или влажного типа возникает в результате воспаления. Именно поэтому применяются антибиотики, например «Амоксиклав».
При диагностировании пневмонии, воспаления легких назначают такие препараты как «Канамицин» или «Цефтриаксон». В особо тяжелых случаях средства вводят внутривенно или внутримышечно.
Это помогает значительно быстрее купировать острую стадию, так как активные вещества препарата быстрее достигают очага инфекции.
Для разжижения мокроты применяются такие лекарственные средства как «Цистеин», «Мукомист».
После того как она станет более вязкой, процесс откашливания проходит легче, назначается отхаркивающие препараты. Они провоцируют спазм легких и помогают вывести слизь. В данной группе относятся «Лазолван», «АЦЦ» и «Мукобене».
Если охрип ребенок, применяют лекарственные препараты, в основу которых входят растительные компоненты. Они выпускаются в виде различных настоев, микстур или сиропов.
При сухом кашле также используются противокашлевые препараты, а после того как он перерастает во влажный, необходим прием муколитических средств. Одновременный прием данных групп препаратов категорически запрещён.
В случаях, когда хрип вызван аллергической реакции, назначаются антигистаминные средства.
Физиотерапевтические процедуры
Физиотерапия занимает особое место в лечении различных заболеваний. Применение процедур в комплексе с медикаментозной терапией позволяет ускорить выздоровление. При возникновении хрипящих звуков, которые не сопровождаются температурой, используется:
1. Прогревание. Улучшает кровообращение и способствует отхождению мокроты.
2. Ингаляции. Снимают воспаление и отек слизистой, хрипы в горле проходят в течение недели.
3. Компрессы. Усиливают кровообращение и помогают вывести накопившуюся слизь.
Методы физиотерапевтического воздействия применяются только по назначению врача после изучения анамнеза и установления типа заболевания. Процедуры не проводятся в случаях, когда кашель и хрипы при дыхании сопровождаются температурой.
Фитотерапия
Фитотерапия применяется для комплексного лечения различных простудных заболеваний. Многие рецепты, которые используются при кашле и хрипах в легких подходят и для детей от 3 лет. Для того чтобы избавиться от сухого или влажного кашля применяют различные травы.
Самыми популярными рецептами в случае наличия хрипов при выдохе или выдохе являются:
1. Перечная мята, мать-и-мачеха, корень солодки, алтея и подорожник. Сухие травы в одинаковых пропорциях измельчаются и перемешиваются. Готовую смесь в количестве 25 грамм заливают кипятком и настаивают не менее 2 часов.
После этого настойку доводят до кипения и остужают. Употребляют раствор перед едой три раза в день по 12 мл.
2. Мята, душица, подорожник, солодка и багульник в количестве 5 г каждого растения измельчить и залить 400 мл кипятка. После этого поставить на медленный огонь. После того как раствор закипел, варить в течение 4 минут. Затем настаивать полчаса и употреблять по столовой ложке 2 раза в день
Фитотерапия позволяет ускорить выздоровление, избавиться от хрипов, возникающих на вдохе и выдохе. Применение рецептов должно быть согласовано с лечащим врачом. Самолечение может привести к серьезным последствиям.
Меры профилактики
Для того чтобы избежать появления хрипов в легких, проявляющихся без температуры с кашлем, следует избегать переохлаждения и нахождение на сквозняке. Для повышения защитных сил организма рекомендуют заниматься спортом и регулярно проходить курсовой прием витаминных комплексов. Кроме этого следует избегать развития простудных заболеваний и при первых симптомах обращаться к врачу.
После выздоровления ребенка не рекомендуется водить в детский сад или школу в течение недели, особенно в период эпидемий. Также следует соблюдать щадящий режим.
Хрипы различного типа могут свидетельствовать о развитии различных заболеваний. Определить, что стало причиной их появления, может только врач.
Именно поэтому в случае возникновения симптомов необходимо обращаться к специалисту. Он проведет обследование, установит степень заболевания, а также назначит лечение.
Отсутствие терапии в некоторых случаях может привести к развитию пневмонии или воспаления легких.
Катаральный бронхит: симптомы и лечение
Бронхит – распространенное заболевание, с ним сталкивался практически каждый. Когда воспаление затрагивает бронхиальную слизистую оболочку, не продвигаясь вглубь легких, диагностируют катаральный бронхит. Это простая и часто встречающаяся разновидность болезни.
Клинические проявления катарального бронхита
Заболевшего человека интересует следующая информация: катаральный бронхит – что это, насколько опасно заболевание и как лечить.
Катаральный бронхит – диффузный воспалительный процесс, возникающий в оболочках бронхов. Даже острая форма протекает легко и не дает осложнений, но при условии, что терапия будет своевременной и качественной.
При развитии болезни человека беспокоят:
- Повышение температуры.
- Озноб.
- Насморк.
- Вялость, апатия.
- Отсутствие аппетита.
- Кашель.
- Отделение мокроты.
Иногда присутствует осиплость, боль в мышцах, хрип при дыхании, головные боли, одышка.
Чем катаральный отличается от острого
В первый и второй дни развития заболевания симптомы проявляются не остро, признаки практически не заметны. И в этом опасность катарального бронхита, ведь диагностировать его удается не сразу. Понять, когда патология приобрела острую форму, можно по оценке кашля.
Характер кашля зависит от формы болезни. Первые дни кашель может быть сухим, частым. На более поздних стадиях он становится влажным, мокрота обильно отделяется. Если человек не получил лечения, бронхит может перейти в двухсторонний с появлением гнойной или зеленой мокроты.
Кто входит в группу риска, причины развития болезни
Этиология бронхита подразумевает анализ причин, вызвавших его. Обычно катаральную форму диагностируют у взрослого населения, но иногда недуг может поразить подростков или детей младшего возраста. Основная причина – отсутствие или неправильное лечение простуды.
Часто катаральная форма развивается после перенесенного ОРЗ. Если затянуть с лечением, то бронхит в кратчайшие сроки может приобрести хроническую форму и периодически проявляться на протяжении всей жизни человека. Также спровоцировать возникновение недуга могут:
- Курение.
- Переохлаждения.
- Инфекции.
- Несоответствующая санитария полости рта.
- Хронические болезни, на фоне которых ткани легких подвергаются дегенеративным изменениям.
К факторам риска можно отнести проживание в экологически неблагополучной местности и общее ухудшение иммунитета.
Особенности развития
Врачи могут характеризовать болезнь как бронхит острой формы, облегченного типа. К основной особенности катаральной формы относится образование и обильное отделение мокроты. При ее анализе выявляется большое количество остатков эпителиальных тканей и лейкоцитов.
Медик, прослушивая больного, замечает свисты и хрипы, которые свидетельствуют о том, что в процесс вовлечены альвеолы и мелкие бронхи. Бронхиту (протокол заседания экспертной комиссии от 2013 года) присвоен код по МКБ 10 J40.
Если же хрипов не слышно, значит, воспаление затронуло уже и крупные бронхи. Лечение должно быть назначено незамедлительно, иначе катаральный острый бронхит приобретет хроническую обструктивную форму.
Важно! При наличии хронического катарального бронхита хватит сквозняка, чтобы недуг обострился. У больного остается повышенная чувствительность к холодам.
Диагностика
Чтобы определить наличие и форму болезни, врач осматривает больного, записывает жалобы, собирает анамнез. Необходимы также и дополнительные обследования:
- Бронхоскопия.
- Анализы мокроты и крови.
- Тщательное прослушивание больного.
В некоторых случаях может быть назначена рентгенография. Она поможет исключить более серьезные патологии. По результатам диагностики специалист выберет адекватную терапию.
Обычно пациент, у которого предполагается наличие катаральной формы, задает врачу вопрос, что такое бронхит у взрослых? Специалист объяснит суть заболевания и даст все необходимые рекомендации. Стоит отметить, что указанная болезнь требует комплексного подхода к лечению.
Лечение катарального бронхита
Терапия включает в себя несколько методов. Хороший результат дает медикаментозное, но можно дополнительно использовать отвары целебных трав и гомеопатию.
Медикаментозное
Цель терапии – купировать острую фазу и избавить человека от негативных признаков болезни. Схема классическая, заключается в приеме:
- Лекарств, активное вещество снижает вязкость мокроты, способствует ее выведению. Часто назначают АЦЦ, АмброГексал, Бронхорус, Бромгексин.
- Противокашлевых средств. Их целесообразно назначать лишь на первом этапе развития болезни, когда наблюдается надоедливый кашель, мокроты же при этом немного. Пить такие лекарства рекомендуется вечером – это поможет не просыпаться от кашля каждый час. Можно принять Стоптуссин, Амексол, Пектусин.
- Противовирусных лекарств. Их выписывают, если был обнаружен соответствующий возбудитель. Примеры препаратов: Кагоцел, Генферон, Виферон.
- Антибиотиков. Их выписывают только в том случае, если катаральная форма бронхита сопровождается обильным образованием и выделением мокроты с гноем. Патогенез бронхита таков, что данная форма наступает лишь при длительном игнорировании симптомов и отсутствии лечения. Часто назначают Макропен, Амоксилав.
- Жаропонижающие. Препараты помогут облегчить общее состояние и понизить температуру. Можно принимать, например, обычный Парацетамол.
Если болезнь приобрела хроническую форму, следует дополнительно принимать бронхорасширяющие лекарства. Это Тровентол, Сальбутамол.
Гомеопатия
Гомеопатические препараты с успехом лечат любые виды бронхита. Перед назначением индивидуальной терапевтической схемы гомеопат выяснит форму заболевания, как долго оно длится, какие факторы могли ухудшить ситуацию.
Важно! Гомеопатия предполагает терапию одним средством, поэтому следует как можно подробнее описать симптомы, чтобы специалист не ошибся в выборе лекарства. Обычно консультация длится довольно долго – 2-4 часа.
Гомеопат может выписать:
- Арсеникум. Помогает при сильном и навязчивом кашле, слабости, плохом самочувствии.
- Белладонна. Назначается при наличии значительного воспаления.
- Кали Карбоникум. Эффективен при всех легочных и бронхиальных заболеваниях.
- Лаурокерасус. Назначается при диагностировании хронической формы.
- Ипекакуана. Лечит бронхит, развившийся после переохлаждения.
- Фосфор. Помогает в тяжелых случаях, при запущенных формах, наличии в мокроте слизи, гноя или даже кровяных примесей.
Также популярны Антимониум, Бриония, Сенега, Тартарикум и некоторые другие. Правильно назначить средство может только грамотный врач-гомеопат, поэтому назначать себе гомеопатические средства самостоятельно запрещено.
Фитотерапия
Целебные травяные отвары помогут ускорить выздоровление, поддержать организм, облегчить вывод мокроты. Также они улучшают дыхание и снижают количество приступов кашля. При острой катаральной форме болезни помогают следующие отвары:
- Взять примерно по 30 гр сухих трав зверобоя, шандры, мать-и-мачехи, добавить столько же корня подбела, смешать. 40 гр смеси залить 250 мл кипятка и оставить на 30 минут. Процедить, разделить на три порции, выпить за день.
- Смешать по 30 гр почек березовых, душицы и корня девясила, добавить 60 гр корня алтея, перемешать. Залить половиной литра только что вскипевшей воды, поставить на маленький огонь и оставить на 15-25 мин. Остудить и пить по глотку примерно каждые два часа.
При хронической форме облегчить состояние помогут такие отвары:
- Взять по 10 гр плодов аниса, подорожника, лекарственной ромашки, корня девясила, мать-и-мачехи, смешать. В 60 гр смеси залить 200 мл кипятка, оставить на четверть часа. Затем процедить, добавить 100 мл кипяченой прохладной воды и пить по 50 мл 3-5 раз за день.
- Засыпать в термос по 20 гр душицы, лекарственной ромашки и мать-и-мачехи, долить литр кипятка и оставить на 4-7 часов. Пить по 100 мл 2-4 раза за день.
Важно! Травы не могут быть единственным методом лечения, они служат лишь эффективным дополнением к основной терапии.
Респираторное оборудование
Современные методы лечения предполагают использование специального респираторного оборудования. Это могут быть:
- Кислородные концентраторы. Эти приборы помогают очищать и увлажнять воздух, что способствует облегчению дыхания больного, снижению количества приступов кашля и общему оздоровлению, укреплению здоровья человека.
- Вибросистемы для удаления мокроты. Аппарат используют для очищения легких. Система представляет компрессор, который служит альтернативой ручной физиотерапии грудины. Прибор транспортирует кислород при сдувании и раздувании. Таким образом создается вибрация, которая помогает отойти мокроте. Использовать его можно пациентам всех возрастов.
- Откашливатели автоматические. Приборы, как и специальные вибросистемы, помогают очистить легкие и бронхи от мокроты. Применяются в сложных, запущенных случаях и когда больной по какой-либо причине не может откашливать мокроту самостоятельно. Состоит из маски и виброжилета, создающего вибрацию.
Применять респираторное оборудование можно как в условиях стационара, так и дома. Однако следует учитывать, что цена приборов довольно высока. Понятие «катаральный бронхит» (код по МКБ J40) подразумевает патологию, при которой проходит воспаление слизистой оболочки бронхиальных разветвлений.
Болезнь достаточно легко лечится, но следует помнить, что при несвоевременном обращении в медицинское учреждение риск развития различных осложнений значительно возрастает.
Перкина Анастасия Пульмонолог