Как влияет гормональный сбой на месячные

Гормональный фон женщины напрямую влияет на менструацию.
В зависимости от фазы цикла меняются и гормоны: вначале доминируют эстрогены и фолликулостимулирующий, в середине – эстрадиол и лютеинизирующий, а в конце – прогестерон.
Если происходит их дисбаланс, то нередкими становятся нарушения менструации: выделения могут быть густыми или скудными, частыми или пропасть совсем. Подробнее о гормональном сбое и месячных читайте далее в нашей статье.
Изменения уровня гормонов во время, перед и после месячных
Нормальный менструальный цикл соответствует таким характеристикам:
- месячные начинаются в 11-14 лет;
- на протяжении года или 1,5 лет устанавливается стабильная цикличность;
- от первого дня предыдущей до начала следующей менструации проходит от 21 до 33 дней (в среднем 28);
- прекращаются в 45-50 лет.
Хотя каждый организм индивидуален, а на половую функцию оказывают влияние как внешние, так и внутренние факторы, но при отклонениях от этих нормативов заболевания выявляют чаще.
Первая фаза включает саму менструацию и период созревания фолликула, в котором находится яйцеклетка.
Этот период зависит от содержания эстрогенов и регулирующего их продукцию фолликулостимулирующего гормона.
Внутренний слой матки (эндометрий) вначале отторгается, происходит кровотечение (при отсутствии беременности), а затем полость матки восстанавливается путем разрастания (пролиферации) клеток.
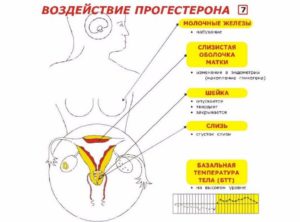
После того, как фолликул полностью созрел, он разрывается, а яйцеклетка проходит по маточным трубам в матку. Этот процесс называется овуляций. Ее сопровождает всплеск гормонов – эстрадиола и лютеинизирующего. Сразу же за этим пиком начинается вторая фаза – лютеиновая. Она характеризуется возрастающим образованием прогестерона.
Эндометрий переходит от разрастания к секреции (выделению) веществ, которые помогут прикрепиться плодному яйцу при зачатии. Если оно не произошло, то наступает очередная менструация.
Рекомендуем прочитать статью о нарушении гормонального фона. Из нее вы узнаете о том, что такое гормональный фон, возможных причинах его нарушения, диагностике, как восстановить и нормализовать гормональный фон у женщин, лечении у мужчин.
А здесь подробнее о витаминах для гормонального фона женщины.
Как гормональный сбой влияет на месячные
Любые изменения гормонального фона отражаются на частоте и интенсивности менструаций.
Обильные
Под понятием обильных выделений подразумевается кровопотеря от 150 мл за весь период менструации. Это вызывает необходимость смены прокладок почти каждый час. Обычно увеличена и длительность месячных (от 7 до 12 дней), а цикл часто сокращен до 18-21 дня. Основная причина гормональных нарушений – это избыток эстрогенов.
Причины
Избыток эстрогенов бывает связан с:
- ожирением;
- применением гормональных противозачаточных средств, особенно длительно и без врачебного контроля;
- использованием спермицидов (уничтожают сперматозоиды) в составе свечей, вагинальных гелей для предохранения от нежелательной беременности;
- контактом со средствами борьбы с насекомыми, моющими, изделиями из пластмассы, в том числе и пластиковой посудой;
- употребление в пищу мяса с гормонами, используемыми на фабриках для ускорения роста;
- стрессы, депрессивные состояния;
- частый прием алкоголя, злоупотребление кофе, пивом;
- недостаток в пище витамина А и его растительного аналога каротина, фолиевой кислоты, селена, растительной клетчатки;
- низкая двигательная активность;
- болезни печени, кишечника (особенно дисбактериоз), желчных путей;
- поликистоз яичников, опухоли, киста;
- избыток кортизола надпочечников;
- недостаток гормонов щитовидной железы.
Обильные менструации нередко сочетаются с фибромиомой, эндометриозом, гиперплазией (разрастанием) эндометрия, так как эти болезни называются эстрогензависимыми.
Лечение
Для уменьшения интенсивности менструальных выделений требуется установить причину и пройти курс лечения. Из неспецифических методов помогает исключение мяса, переход на преимущественно растительную диету, снижение веса тела. При наличии анемии из-за сильной кровопотери назначают препараты железа.
Скудные
При уменьшении выделений крови до 50 мл месячные считаются скудными. Женщина может обойтись одной прокладкой за день. При этом длительность кровотечения обычно не превышает 3 дней, а цикл продолжается больше 5 недель. Крайними проявлениями бывает появление месячных 2-4 раза за год.
Причины
Такое состояние вызывает недостаток эстрогенов при:
- нарушении полового созревания;
- дисфункции яичников (синдром преждевременного истощения);
- усиленном образовании мужских половых гормонов яичниками или надпочечниками;
- курении;
- чрезмерно строгих диетах;
- нехватке витаминов Е, С и Д;
- усиленных занятиях спортом;
- травмах и операциях на матке, яичниках;
- неправильном подборе контрацептивов;
- стрессовых состояниях.
Отсутствие
Если у женщины в период с 16 до 45 лет месячных нет полгода и более, то такое состояние называется аменореей.
Аменорея
Она бывает врожденной из-за хромосомных аномалий, но чаще встречается приобретенная форма на фоне:
- потери веса после изнуряющих болезней, диет, отказа от пищи при нервной анорексии, злоупотребления препаратами для похудения;
- спортивных перегрузок или тяжелой физической работы;
- поликистоза яичников с признаками избытка мужских гормонов – чрезмерный рост волос на теле и лице, упорная угревая сыпь, отложение жира на животе, бесплодие;
- раннего климакса (до 40 лет), появляется после психотравмы, дисфункции яичников при воспалении, сопутствующих болезнях щитовидной железы, надпочечников, гипофиза, аутоиммунной патологии (образуются антитела к собственным клеткам);
- повышенного образования пролактина, этот гормон гипофиза вызывает синдром галактореи-аменореи. Он характеризуется приращением менструаций и выделением из сосков жидкости, похожей на молоко.
При болезни яичников
Если причина отсутствия месячных – это болезни яичников, то гормональный фон характеризуется снижением уровня эстрогенов, прогестерона с возрастанием содержания фолликулостимулирующего и лютеинизирующего гормона. При первичном поражении гипофиза или/и гипоталамуса последние два показателя ниже нормы, но нередко повышен пролактин.
Лечение отсутствия менструации
Лечение назначают в соответствии с выявленным заболеванием, при функциональном сбое (исхудание, стресс) показана диета с нормальным поступлением калорий, частое дробное питание. Дополнительно назначается психотерапия, физиотерапия, прием витаминов и успокаивающих натуральных средств.
Хорошо помогает чай с мятой, мелиссой, эфирные масла лаванды и шалфея.
Задержка
Если месячные не приходят в срок более 7 дней, то это расценивается как задержка.
Основные причины
Задержку вызывают:
- становление менструального цикла, постепенное формирование цикличности выделений гипофизарных гормонов – фолликулостимулирующего и лютеинизирующего;
- наступление беременности и рост прогестерона, подавляющий последующие менструации;
- кормление ребенка и выделяющийся пролактин, который тормозит восстановление менструального цикла;
- климакс и уменьшение эстрогенов, рост гипофизарных гормонов.
Все остальные варианты являются признаками заболеваний или функциональных нарушений. К первой группе относятся:
- воспаления, опухоли, поликистоз, киста яичников;
- аборт, сопровождающийся как гормональным сбоем, так и уменьшением слоя эндометрия;
- резкий набор веса или чрезмерное похудение после тяжелой болезни.
К нарушениям функции яичников и задержке могут привести стрессы, перегрузки, перемена климата.
Противозачаточные таблетки тоже бывают причиной изменения цикла при их отмене или применении средств для экстренной контрацепции, содержащих высокие дозы гормонов. Некоторые женщин отмечают сбой ритма месячных после гриппа, длительной антибиотикотерапии, его провоцируют и обострения хронических болезней, сахарный диабет.
Лечение задержки
Лечение проводится только после выявления причины задержки. Нужно учитывать, что при половой жизни всегда существует вероятность беременности. Это бывает даже при применении контрацептивов, так как ни один метод не может иметь 100% эффективность.
Чем вызвать месячные, если не идут при гормональном сбое
Невозможно восстановить цикл без обследования, так как причины для задержки или отсутствия месячных существенно отличаются. Если гинеколог обнаружил заболевание, то проводится его терапия, а для нормализации цикла чаще всего назначают гормональные контрацептивы.
Гормональные препараты
При временном сбое на фоне изменений образа жизни, диеты или стрессов применяют растительные средства – Циклодинон, Префемин, Ременс, Биоциклин.
Нормализация образа жизни
Важно также создать условия для ритмичности собственного синтеза гормонов:
- сон не менее 8 часов, отказ от сменной работы;
- регулярное питание с достаточным содержанием белков из рыбы, нежирного мяса, кисломолочных напитков, употреблением свежих ягод, фруктов и овощей;
- отказ от курения и злоупотребления алкоголем;
- физиотерапия – эндоназальный электрофорез витамина В1, гальванический воротник, электросон, хвойные и жемчужные ванны;
- массаж и рефлексотерапия;
- сеансы психотерапии.
Опасно ли вызывать задержку для переноса менструации
Для личного удобства и комфорта (соревнования, поездка, морской отдых) женщинами используется метод смещения месячных при помощи гормональных контрацептивов. Нередко это осуществляется самостоятельно, без консультации гинеколога.
Если такое вмешательство в естественный цикл повторяется неоднократно, то в гипофизарно-гипоталамической области может изменяться ритм выделения гормонов. Прежде всего это относится к фолликулостимулирующему, лютеинизирующему гормонам, а также пролактину. На этом фоне может возникать дисфункция яичников и бесплодие, требующие в дальнейшем длительного лечения.
Рекомендуем прочитать статью о гормонах у девушек. Из нее вы узнаете об основных гормонах у девушек, какие нужно сдавать, если подозревают сбой, а также о нормах в показателях для подростков и девушек репродуктивного возраста.
А здесь подробнее об ожирении от гормонального сбоя.
Менструальный цикл характеризуется изменением образования гормонов гипофиза, эстрогенов и прогестерона. У здоровых женщин такие колебания вызывают стабильную ритмичность месячных. При появлении скудных или обильных менструаций, задержки от 7 дней, отсутствии требуется полное гинекологическое обследование. Самостоятельно вызывать менструации или искусственную задержку крайне опасно.
Смотрите на видео о важных обследованиях при нарушении менструального цикла:
Препараты для восстановления менструального цикла: особенности выбора качественных средств

Когда у женщины происходит гормональный сбой, в организме появляются нарушения, затрагивающие нормальное функционирование половой системы. У женщины возникает вопрос, как восстановить месячные при этом не прибегая к использованию радикальных средств. Восстановить менструальный цикл можно с помощью народных рецептов, питания, витаминов, препаратов.
Норма менструального цикла
В норме первая менструация наступает у девочек в возрасте 12-14 лет: циклы длятся в течение жизни девушки, сигнализируя о репродуктивной возможности.
Менархе может наступать позже или раньше, согласно индивидуальным особенностям организма, но со временем женский менструальный цикл устанавливается, месячные приходят каждый раз в одно и то же время с небольшим отклонением от цикла на пару дней.
Важно! Каждая женщина независимо от возраста должна вести календарь, где отмечать длительность менструации, цикла – такой календарь необходимо приносить на плановый прием к гинекологу.
Нормой считается продолжительность менструального цикла от 21 до 35 дней – этот показатель зависит от женского организма. Выделения из влагалища в среднем длятся от 3 до 7 дней. Если в организме происходят изменения, гормональные сбои, роды или аборт, то цикл меняется. Во время приема некоторых препаратов цикл может нарушаться, а при серьезных проблемах – месячные не приходят совсем.
Виды и причины отклонений
Существует несколько основных видов отклонений менструального цикла:
- Аменорея – менструация не приходит более чем 6 месяцев.
- Гипоменорея – месячные наступают с частотностью реже, чем 1 раз в 35 дней.
- Олигоменорея – маточные выделения идут менее 2-х дней.
- Дисменорея – возникновение сильных головных спазмов, признаков недомогания, болевых ощущений перед наступлением, во время месячных.
- Полименорея – менструальный цикл длится менее 21 дня.
- Альгоменорея – болевые проявления острого характера в пояснице перед месячными или с их наступлением.
- Альгодисменорея – сильный дискомфорт и боли перед менструацией или до нее, сопровождающиеся тошнотой, другими симптомами.
- Метрорраргия – выделения из влагалища в периодах между наступлением менструации.
- Меноррагия – обильные менструации с циклом 21-35 дней.
Предпосылками таких явлений могут стать функциональные, органические и ятрогенные причины.
Методы диагностики нарушений
Диагностические мероприятия направлены на выявление причин нарушения менструального цикла. Как только основные причины определены, доктор назначает соответствующее лечение, способное восстановить регулярный и нормальный цикл.
Опрос
Первый этап, который поможет выяснить причину нарушений и восстановить месячные, будет устный опрос. В ходе консультации гинеколог в обязательном порядке опрашивает пациентку на предмет жалоб. После этого врач проводит анализ жалоб, где сопоставляет ответы на вопросы с медицинскими данными. Гинеколог может задавать такие вопросы:
- Когда начались отклонения цикла, какое время назад?
- Как часто повторяются нарушения?
- Когда изменились кровянистые изменения из влагалища?
- Какой характер имеют выделения в настоящий момент (в последний цикл)?
- Какое количество выделений происходит за последние менструации, увеличилось оно или уменьшилось?
- Какие факторы предшествовали изменению менструаций и менструального цикла (стрессы, роды, аборты, прием гормонов)?
- С чем сама пациентка связывает возникшие симптомы нарушения цикла?
После основного опроса врач вправе задать еще несколько вопросов, касающихся анализа менструального цикла в целом. Например, гинеколог может поинтересоваться, со скольких лет начались месячные, их обычную продолжительность, о перенесенных заболеваниях половой системы, оперативных вмешательствах, родах и искусственных прерываниях беременности.
Осмотр
Восстановление месячных будет происходить поэтапно, так как врач назначит ряд мероприятий, позволяющих женщине вернуть нормальный менструальный цикл. Одним из основных методов диагностики, предшествующих лечению, называют визуальный осмотр пациентки на кресле.
Предупреждение! Нередко гинеколог проводит не только внутренний, но наружный осмотр. Женщине измеряют давление и пульс, оценивают состояния роста волос и ногтей, цвет кожных покровов, вес и рост.
Диагностика на кресле состоит из таких этапов:
- наружный гинекологический осмотр;
- осмотр шейки матки с помощью зеркала.
Во время наружного осмотра гинеколог пальпирует матку, оценивает ее размеры, состояние и положение. Он может дать информацию по яичникам, наличию в них фолликулов. В процессе оценивается состояние связок матки.
Осмотр с помощью гинекологического зеркала подразумевает использование специального приспособления, которое вводится во влагалище и дает врачу возможность оценить здоровье шейки матки. На данном этапе можно выявить опухолеподобные новообразования, эктопию, которая может стать признаком нарушения менструального цикла.
Анализы
Вслед за гинекологическим осмотром идет сдача анализов. Лабораторные исследования позволяют наиболее точно оценить внутреннее состояние организма и назначить лечение, чтобы восстановить нормальный цикл.
Забор первого анализа производится непосредственно в гинекологическом кресле, где врач берет мазок по Паппаниколау – соскоб с шейки матки.
Он поможет определить наличие злокачественных клеток, которые могли стать одной из причин нарушения цикла.
Для нормализации менструального цикла необходимо сдать следующие анализы:
- Клинический анализ крови – определение уровня эритроцитов, лейкоцитов и тромбоцитов: позволяет узнать о воспалительном процессе в организме.
- Уровень гормонов – определяется с помощью сдачи крови из вены. Сюда входят показатели на уровень эстрогена, ФСГ, ЛГ, тестостерона, пролактина и ТТГ.
- Биохимический анализ крови.
- Коагулограмма – определение свертываемости.
Также может потребоваться биопсия, однако, данная процедура выполняется при серьезных нарушениях менструации, когда основные причины уже установлены. Биопсия (кусочек ткани) берется гинекологом на кресле с помощью специальных щипцов. Эта процедура зачастую назначается женщинам после 35 лет.
УЗИ и МРТ
Наиболее информативными методами, которые помогают гинекологу выяснить причину нарушения и восстановить менструальный цикл у женщины, являются УЗИ и МРТ. Ультразвуковое исследование помогает оценить состояние эндометрия, его толщину. Этот метод диагностики поможет врачу увидеть состояние яичников, наличие кист и фолликулов.
Диагностику МРТ проводят только по дополнительным показаниям. Это необходимо для того, чтобы исключить наличие опухолей головного мозга, которые могут влиять на течение менструального цикла. При необходимости врач назначает внутривенное контрастирование при МРТ, если у диагноста возникнут спорные моменты.
Как восстановить месячные народными средствами
Восстановление менструального цикла можно начинать с помощью народных рецептов. Такая методика не навредит организму, а, наоборот, – укрепит его. Народная медицина будет производить слабый лечебный эффект, если не использовать приготовленные средства согласно указаниям. Регулярность здесь будет главным фактором, чтобы самостоятельно восстановить месячные.
Ножные ванночки
Помогут восстановить менструальный цикл ножные ванночки. Выполнять данную процедуру необходимо дважды в день. Вода обязательно должна быть теплой, чтобы в течение 20-ти минут женщина не смогла почувствовать дискомфорт из-за остывшей жидкости. Чтобы сделать ванночки, нужно выполнить следующие мероприятия:
- Подогреть воду до температуры 42-48 градусов.
- Налить подогретую жидкость в широкий таз, куда можно опустить ноги.
- Добавить в воду один из компонентов: горчичный порошок, морскую соль. Травы при нарушении менструального цикла также отлично помогают – среди растений рекомендуется использовать ромашку и череду.
- Длительность ванночек – 20 минут.
Если было решено использовать лекарственное растение в качестве добавки к ножным ванночкам, рекомендуется заранее приготовить отвар. Для этого две столовых ложки травы заливают кипятком и настаивают в течение 30 минут. Можно сделать отвар на водяной бане из указанного количества ингредиентов. Полученный отвар в теплом виде добавляют в таз с подогретой водой для ног.
Отвар луковой шелухи
Когда необходимо восстановить регулярность месячных, а также при слабых выделениях, гинекологи рекомендуют принимать отвар из луковой шелухи. Обязательным условием является использование отвара утром натощак для лучшего усвоения организмом. При использовании луковой шелухи отмечается усиленное сокращение мышц матки, что позволяет вызвать менструацию и нормализовать регулярность цикла.
Применять отвар луковой шелухи рекомендуется по такой инструкции:
- 50 грамм луковой шелухи необходимо залить 0,5 литрами воды и довести до кипения на плите;
- варить жидкость на медленном огне до тех пор, пока вода не станет насыщенно-красного цвета;
- остывший отвар рекомендуется принимать 1 раз в день: натощак утром по половине стакана.
Лечение восстановления цикла длится на протяжении двух дней, при этом только что приготовленную жидкость рекомендуется использовать незамедлительно. Из этого следует, чтобы восстановить менструацию шелухой, необходимо отваривать ее утром.
Настой корня полыни
Травы для нормализации менструального цикла – самый лучший помощник чтобы восстановить регулярные месячные. Одним из эффективных средств является настой корня полыни. Чтобы приготовить его, важно соблюдать такие правила:
- Для настоя потребуется свежий или сушеный корень полыни обыкновенной в количестве 2 столовые ложки, а также пол-литра кипятка.
- Корень заливают водой, ставят на огонь и варят в течение 20 минут после закипания.
- Отвар переливают в термос и настаивают при закрытой кружке в течение 3-х часов.
- Процеженный настой принимают по 150 грамм за 1 раз в течение дня трижды.
- Курс лечения не превышает двух недель.
Корни полыни помогают женщинам в лечении многих гинекологических заболеваний, они помогут восстановить менструальный цикл и сделать его регулярным и безболезненным.
Особый ромашковый чай
При восстановлении менструального цикла народными средствами всегда фигурирует ромашка: это целебное растение используют не только для ванночек и примочек, но для приготовления особого чая.
Особый этот чай, потому что в его составе содержится не только часть цветков ромашки, но еще один компонент – семена льна.
Чтобы приготовить чай правильно, семена предварительно обжаривают на сухой сковороде до коричневого оттенка.
Таблетки для нормализации менструационного цикла по типу нарушения
Менструальный цикл тесно связан со всеми процессами в женском организме, поэтому любое отклонение нельзя оставлять без внимания. Существуют различные таблетки для нормализации менструационного цикла, а также гели и настройки. Но эффективность лечения зависит не только от правильного выбора препарата, но и от соблюдения инструкции.
Причины нарушения цикла
Основой любой терапии выступает диагностика. Нельзя подобрать оптимальный и эффективный препарат без установления причины возникновения нарушения цикла. Женское здоровье чаще всего страдает от следующих факторов:
- Гормональный дисбаланс.
- Дефицит полезных микроэлементов.
- Малокровие.
- Неврологические расстройства.
- Патологическое развитие половых органов.
- Воспалительные процессы в органах малого таза.
- Новообразования.
- Стрессы.
- Неправильный образ жизни.
Помочь установить причину сбоя месячных может только врач, который использует необходимые методы современного обследования.
Когда необходимо обратиться за помощью
Нужно посетить больницу, если у женщины отмечается одна из следующих проблем:
- Менструальные выделения сопровождаются сильным дискомфортом в виде болей, расстройства ЖКТ, рвотой, схватками.
- Ежемесячные кровотечения отсутствуют очень долго (от полугода).
- Скудные месячные, во время которых кровопотеря не превышает 50 мл.
- Обильные менструации — более 80 мл, в некоторых ситуациях показатель доходит до 200 мл и больше.
- Маточные кровотечения неясной этимологии, которые отмечаются после месячных.
- Длинный менструальный цикл (свыше 35 дней), при котором месячные длятся всего несколько суток.
- Цикл больше нормы, но критические дни остаются прежними.
- Короткий женский цикл меньше 21 дня.
- Продолжительные месячные, которые могут отмечаться больше недели.
Каждый вид отклонения устраняется определенными препаратами. Их действие может быть направлено на репродуктивную систему, другие внутренние органы.
А также лекарственные средства могут использоваться в качестве поддерживающей терапии.
Лечение: основные препараты для нормализации месячных
Препараты для нормализации менструального цикла принято делить на следующие категории:
- Гормональные таблетки, противозачаточные средства.
- Альтернативная медицина (гомеопатия).
- Средства для повышения свертываемости крови (гемостатики).
- Комплексы с витаминами и минералами.
- Вещества для повышения тонуса и сократительной активности интимных мышц (утеротоники).
- Седативные средства.
- Обезболивающие, спазмолитики.
Лечение менструального нарушения может базироваться сразу на нескольких препаратах. Выбор медикамента будет зависеть от стадии, типа нарушения, а также от общих особенностей здоровья пациентки.
Альгодисменорея
Болезненные менструации могут быть вызваны многими причинами. Поэтому терапия чаще всего носит комплексный характер. Лечение может включать следующие препараты:
Ингибиторы синтеза простагландинов
Снижают спазмы мускулатуры, также обладают анальгезирующим эффектом:
- Индометацин;
- Напросин;
- Бруфен.
Комбинированные противозачаточные
Эстроген-гестагенные таблетки стоит принимать с 5-го по 25-й день цикла по одной таблетке не менее трех месяцев:
- Ярина;
- Джес;
- Регулон;
- Новитен;
- Фемостон.
Читайте об особенностях месячных при приеме Джес, перейдя по ссылке.
Дополнительное лечение
Седативы, транквилизаторы:
- Валериана;
- Триоксазин
- Реланиум.
Гомеопатия:
Немалую роль в устранении сильных болей также врачи отводят различным витаминно-минеральным комплексам. Но главным остается правильный сон, сбалансированное питание и оптимальная физическая нагрузка.
Эстрогены
Для устранения эндокринных сбоев, связанных с функцией яичников, а также при задержке полового созревания:
- Прогинова;
- Эстрофем;
- Фолликулин.
Прогестины
Чаще всего прописывают при вторичной аменорее:
- Норколут;
- Дюфастон;
- Утрожестан;
- Прегнин.
Узнайте как применяется Дюфастон для вызова месячных на нашем сайте.
https://www.youtube.com/watch?v=ukS70mmK1SE
Дополнительное лечение включает:
- комбинированные ОК (Диане, Жанин);
- фитопрепараты (Ременс, Мастодинон);
- средства для гиперстимуляции яичников.
Гипоменорея
Скудные месячные в большинстве случаев не требуют серьезного медикаментозного лечения. Вариант терапии зависит от первопричины:
- Избыток или дефицит веса. Нормализовать цикл поможет правильное питание и дополнительный прием витаминов, минералов.
- Гормональный сбой. Гинекологические и эндокринные нарушения вызывают необходимость длительного лечения на базе индивидуальной схемы использования гормональных средств.
- Стресс. Нервные потрясения нередко провоцируют скудные ежемесячные кровотечения. Устранить проблему поможет улучшение образа жизни, а также седативы.
Гиперменорея
Препараты для восстановления менструального цикла на фоне обильных ежемесячных кровотечений могут быть следующими:
- Противовоспалительные. Этот тип медикаментов помогает снизить обильность и продолжительность месячных (Нурофен, Амелотекс).
- Витамины. Для предотвращения анемии необходимо пить витамин B12, фолиевую кислоту, Викасол, Аскорутин при обильных месячных, а также таблетки с железом (Ферроплекс, Гемофер).
- Гормональные препараты. Длительность терапии составляет в среднем от трех до шести месяцев. Необходимо использовать ОК с низкими дозами аналогов женских гормонов (Логест, Марвелон, Мерсилон).
Лечение маточных кровотечений
В качестве первой помощи при обильной кровопотере можно использовать негормональные лекарства:
Чем опасны гормональные мази
Гормональные мази на основе глюкокортикостероидов применяются для лечения многих дерматологических заболеваний уже более 40 лет. Ранее они были не такими действенными, и их использование часто оказывало множество негативных побочных эффектов.
Они применялись не самостоятельно, а после смешивания с кремами. Современные гормональные мази являются эффективными средствами, и их не нужно ничем разбавлять. Они удобны в применении, быстро проникают в эпидермис и устраняют высыпания, покраснения и неприятные ощущения, вызванные этими повреждениями кожи.
Однако их использование не всегда приносит только пользу.
В этой статье мы ознакомим вас с теми проблемами, которые могут вызывать гормональные мази, и наиболее популярными средствами. Кроме этого, мы предоставим вам информацию об их классификации по силе действия.
Каковы показания к применению гормональных мазей
В состав гормональных мазей входят гормоны надпочечников – глюкокортикостероиды. Используя их, можно быстро справиться с различными воспалительными поражениями кожи в тех случаях, когда другие местные средства неэффективны.
Показаниями к назначению гормональных мазей являются следующие заболевания:
- нейродермит;
- атопический дерматит;
- склеродермия;
- аллергические дерматологические заболевания;
- псориаз;
- дерматомиозит;
- красный плоский лишай;
- варикозная экзема и др.
Гормональные средства для местного применения – мази, лосьоны, кремы, спреи – не рекомендуется применять более 3 недель. Их подбор и назначение должны выполняться только врачом, который может определить целесообразность их использования.
Гормональные мази в педиатрии
Для лечения детей препараты с глюкокортикоидами чаще назначаются при лечении аллергических заболеваний и используются непродолжительно.
Несмотря на их быстрый терапевтический эффект, они способны оказывать ряд негативных воздействий на организм ребенка.
Всасываясь в общий кровоток, гормональные препараты способны влиять на работу надпочечников, вызывать подъем артериального давления и развитие побочных эффектов (например, замедление роста).
При применении таких мазей в педиатрической практике предпочтение должно отдаваться средствам со слабой или умеренной силой действия. Они выпускаются в виде спреев или лосьонов и не способны проникать в глубокие слои кожи (т. е.
оказывают меньшее количество побочных реакций). К таким препаратам относят: Фтодерм, Локоид, Цинакорт, Афлодерм. Их применение должно проходить с использованием умеренных доз, с которыми родителей маленького пациента знакомит врач.
Гормональные мази для лица
Для лечения заболеваний, которые сопровождаются поражением кожи лица или шеи, рекомендуется применять средства в виде крема или лосьона, т. к. мазевые формы таких препаратов обладают более сильной активностью и оказывают большее количество побочных действий. В таких целях могут применяться следующие гормональные препараты: Адвантан, Элоком или Афлодерм.
При использовании для лечения кожи лица и шеи гормональные мази могут вызвать такие негативные реакции:
- нарушение пигментации;
- развитие акне;
- уменьшение выработки коллагена, приводящее к истончению и гиперчувствительности кожи;
- появление участков атрофии и растяжек;
- обесцвечивание кожи.
Противопоказания гормональных мазей
Определить наличие всех противопоказаний к применению того или иного препарата может только врач – они различны для каждого средства и клинического случая.
Общими противопоказаниями для назначения гормональных мазей являются такие заболевания и состояния:
- вирусная инфекция;
- гиперчувствительность к компонентам;
- период беременности.
Преимущества гормональных мазей
При использовании гормональные мази купируют признаки воспаления уже после нескольких нанесений. У больного устраняется доставляющий беспокойство зуд, покраснения и высыпания. Процесс выздоровления при применении этих средств протекает быстрее.
Недостатки гормональных мазей
Несмотря на неоспоримые преимущества, использование гормональных мазей имеет и множество недостатков. Их самоназначение, неправильное или продолжительное применение способно приносить больше вреда для здоровья, чем пользы.
Последствия при лечении гормональными мазями могут быть следующими:
- акне;
- стрии;
- гиперпигментация;
- атрофия кожи (впоследствии возможно развитие злокачественных опухолей на атрофированном участке);
- медленное заживление кожи при порезах или ранах;
- телеангиоэктазии;
- подкожные кровоизлияния;
- развитие бактериальных или грибковых поражений в области нанесения препаратов;
- гипертрихоз (увеличение роста волос) в месте нанесения препаратов;
- алопеция (уменьшение роста волос) в месте нанесения препаратов;
- катаракта или глаукома при использовании в области глаз;
- синдром отмены (при резкой отмене препарата состояние кожи в месте нанесения препаратов резко ухудшается).
Группа I – с низкой активностью
- Преднизолон – мазь 0,5 %;
- Гидрокортизон (или Локоид) – крем.
Препараты этой группы могут применяться для лечения заболеваний в области лица, шеи и кожных складок. Они с осторожностью могут назначаться детям до 2 лет и беременным.
Группа II – с умеренной активностью
- Афлодерм – крем или мазь;
- Лоринден+салициловая кислота (Лоринден А) – мазь;
- Клобетазона Бутират 0,05% – крем или мазь;
- Белосалик – крем;
- Цинакорт (или Фтородерм, Фторокорт) – крем и мазь;
- Бетаметазона валерат 0,025% – крем или мазь;
- Дезоксиметазон 0,05% – жирный крем.
Препараты из этой группы назначаются в тех случаях, если средства из I группы оказались неэффективными.
Группа III – активные
- Адвантан (или метилпреднизолона ацепонат 0,1%) – крем;
- Кутивейт – крем;
- Акридерм, Целедерм, Кутерид – мазь и крем;
- Синалар (или Флукорт, Синафлан, Флуцинар, Синодерм);
- Триамцинолона ацетонид 0,1% – крем или мазь;
- Апулеин – крем или мазь;
- Элоком – лосьон, крем или мазь;
- Бетаметазона валерат 0,1% – лосьон, крем или мазь;
- Фторциноид 0,05% – крем или мазь;
- Фторлоролона ацетонид 0,025% – крем или мазь;
- Гидрокортизона бутират 0,1% – лосьон, крем или мазь.
Препараты из этой группы назначаются при хронических дерматитах и при необходимости быстрого воздействия на очаг поражения кожи. Они не должны применяться длительно, т. к. быстро начинают вызывать побочные действия.
Группа IV – высокоактивные
- Галцинонид – крем;
- Дермовейт – крем или мазь;
- Дифлукортолона валерат 0,3% – жирный крем или мазь.
Препараты из этой группы могут применяться только под постоянным контролем врача! Они вызывают максимальное количество побочных реакций, т. к. способны проникать в глубокие слои кожи и кровь.
Использование гормональных мазей при дерматологических заболеваниях бывает необходимым и от их назначения не всегда можно отказаться.
При появлении покраснений, болезненности кожи, усиленного роста или выпадения волос и других необычных симптомов со стороны кожных покровов следует обязательно проконсультироваться с врачом.
Следует помнить и о том, что самолечение гормональными мазями или их неправильное использование наносит вред не только коже, но и способно оказывать влияние на состояние общего здоровья.
К какому врачу обратиться
Для назначения гормональных препаратов и при появлении их побочных эффектов следует обратиться к дерматологу. Если же длительное применение гормонов вызвало повышение давления, избыточный рост волос, частые инфекционные заболевания и другие системные побочные проявления, нужно проконсультироваться у эндокринолога и проверить функцию надпочечников.
Берегите себя и подписывайтесь на наш дзен канал, удачи!
Оригинал статьи: https://myfamilydoctor.ru/chem-opasny-gormonalnye-mazi/
Смотрите также
Информация предоставляется с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания обратитесь к врачу.
Будь осторожен в аптеке — в чем может быть опасность гормональных мазей

Сегодня из-за своего быстродействия и эффективности гормональные мази пользуются огромной популярностью. Но не всегда они помогают действительно облегчить состояние. Так чем же опасны гормональные мази?
Что такое гормональные мази
Гормональные мази — мази, содержащие глюкокортикоиды. Глюкокортикоиды, с свою очередь, гормоны, вырабатываемые надпочечными железами. Они сильно влияют на обмен белков и углеводов в организме. Благодаря этим гормонам, можно очень быстро вылечить кожные заболевания. У гормональных мазей о аллергии есть как и неоспоримые преимущества, так и известные недостатки.
Список наиболее известных мазей:
- Элоком
- Адвантан
- Кутивейт
- Локоид
- Афлодерм
- Синалар
- Апулеин
- Дермовейт
Показания к применению
Данные мази назначаются, когда организм не справляется с выработкой достаточного количества гормонов (в основном, кортизона) и не может подавить очаги воспаления в организме.
Применяются гормональные препараты (крема, мази, лосьоны, спреи) при следующих кожных заболеваниях:
Данные препараты назначаются и когда другие лекарства бессильны. Их преимущество в том, что они быстро приносят облегчение, обезвреживают воспаленное место, удаляют очаг воспаления.
Гормональные мази для детей
Детям гормональные мази чаще всего назначаются для лечения аллергии продолжительного атопического дерматита (диатез).
Плюсы:
- уже после одного или двух использований мази заметно явное улучшение
- исчезает зуд, покраснение
Минусы:
- гормоны, содержащиеся в мази, проникают в кровоток и способы вызвать побочные действия, в том числе, замедление роста
- гормоны влияют на работу надпочечников
- гормоны могут вызвать гипертонию
Чем опасны гормональные мази для детей?
При использовании гормональных мазей детьми, следует быть крайне осторожными с дозировкой и стараться применять гормональные препараты слабого или умеренного действия (Локоид, Афлодерм, Цинакорт, Фтодерм) в виде лосьона или спрея (так как они проникают в кожу наименее глубоко, значит, вызывают меньше побочных действий).
Гормональные мази, используемые для лица
Часто гормональные мази используются для лечения воспалительных процессов в области шеи и лица. Несмотря на быстрое устранение воспалительных процессов, данные мази негативно сказываются на общем состоянии кожи:
- гормоны уменьшают выработку коллагена, поэтому кожа становится чересчур тонкой и чувствительной
- могут появиться угри
- может нарушиться пигментация кожи
- возможно обесцвечивание кожи
- появление растяжек и атрофии
Если применение необходимо, нужно стараться использовать крем или лосьон, так как мазь обладает наиболее сильным действием и побочных симптомов у нее больше. Для кожи лица и кожи вокруг глаз лучше подойдут Элоком, Адвантан, Афлодерм.
Вред гормональных мазей
Положительные свойства гормональных мазей плавно перетекают в отрицательные. А продолжительное применение в обильных дозах приносит больше вреда, чем пользы.
Последствия могут быть разнообразными:
- появление акне
- медленно заживление ран и порезов
- гипертрихоз или алопеция (увеличение или уменьшение роста волос на больном участке кожи)
- подкожные кровоизлияния
- появление сосудистых звездочек
- при продолжительном применении на область вокруг глаз возможно развитие катаракты или глаукомы
- гиперпигментация кожи
- стрии
- атрофия кожи (истончение подкожной клетчатки и глубоких тканей, потеря эластичности; на атрофических участках возможно развитие злокачественных образований)
- гипертрихоз
- возможно появление бактериальной или грибковой инфекции на месте лечения мазью, так как мазь ослабляет защитную реакцию организма, подавляя активность клеток иммунной системы (поэтому врач назначает вместе в гормональной мазью антибиотики и противогрибковые средства)
- при продолжительном применении от мази очень тяжело отказаться, возникает синдром отмены — резкое ухудшение состояния проблемного участка кожи; необходимо это состояние переждать, проконсультировавшись с дерматологом (врач должен выписать витамины и препараты, которые будут поддерживать организм во время отмены гормонов)
Не в коем случае не бросать мазь резко, нужно постепенно уменьшать дозировку
Синафлан, Акридерм, Адвантан, Тридерм, Элоком, Белосалик, Дермовейт, Гидрокортизон — это гормональные мази или нет?
Гормональные мази принято делить на четыре группы по силе действия:
- Группа I — мази со слабым действием, можно применять с осторожностью беременным и детям до двух лет, также возможно применение в области кожных складок, шеи и лица. В эту группу входят мази, содержащие преднизолон, гидрокортизон (например, Локоид).
- Группа II — мази умеренного действия, применяются, если нет эффекта от мазей первой группы. В эту группу входят следующие мази (содержат бетаметазон, дезоксиметазон, клобетазон):
- Афлодерм
- Белосалик
- Тридерм
- Группа III — мази сильного действия, используются для лечения хронических дерматитов или если есть необходимость быстро воздействовать на проблему. Эти мази нельзя использовать долго, так как есть опасность быстрого развития побочных эффектов. Мази сильного действия:
Эти мази содержат ацетонид, бетаметазон в больших концентрациях, будесонид, фторционид.
- Группа IV — мази сильнейшего действия. Они максимально глубоко проникают в кожу ( и в кровь) и имеют больше всего побочных действий. Применяются под строгим контролем врача!
Очевидно, что при необходимости нужно использовать гормональные мази, от них нельзя полностью отказаться, если ситуация требует немедленного разрешения.
Однако, следует помнить о вреде данных мазей и применять их с осторожностью и под строгим контролем врача!
Ведь лучше вылечить маленькую проблему гормональной мазью, чем потом иметь дело с разросшейся болезнью, которую одной мазью не вылечишь.
Так же вам может быть интересно:





