Колоноскопия плюс Гастроскопия во сне за 1 день
Эндоскопия под наркозом (седация) позволит выявить мельчайшую патологию в комфортных для вас условиях в течение 35 минут (Колоноскопия + гастроскопия) с использованием Японского оборудования Pentax!
Гастроскопия (без сна) — 3 300 руб.
Колоноскопия (без сна) — 5 225 руб.
Колоноскопия + Гастроскопия (во сне, под седацией) — 13 673 руб.
Преимущества проведения эндоскопии в «КДС Клиник»
- Выявим и определим заболевание органов ЖКТ с высокой точностью
- Высокоточное оборудование Японского производства Pentax;
- Расшифровка показаний и консультация специалиста входят в стоимость;
- Отсутствие болезненных ощущений во время процедуры благодаря седации;
- Максимальный комфорт для пациента;
- Выполняем диагностику по предварительной записи, без очередей и длительных ожиданий;
ЗАПИСАТЬСЯ НА ПРИЕМ
ГАСТРОСКОПИЯ ПОД НАРКОЗОМ (Седация)«СОН» 7 300 ₽
Гастроскопия — это информативный метод диагностики пищевода,желудка и двенадцатиперстной кишки
КОЛОНОСКОПИЯ ПОД НАРКОЗОМ «СОН» 9 225 ₽
Колоноскопия – процедура, с помощью которой выполняется детальное исследование толстого кишечника с помощью фиброскопа. Полная картина состояния кишечника и его слизистой оболочки отображается на мониторе
ЗАПИСАТЬСЯ НА ПРИЕМ прямо сейчас!
Врач эндоскопист
Карцев Алексей Георгиевич
Карцев Алексей Георгиевич
Стоимость приема 0 руб.
Для всех, прошедших обследование, консультация доктора — БЕСПЛАТНО!
Теперь — что такое эндоскопия?
Эндоскопия – это самая точная процедура диагностики органов желудочно-кишечного тракта с целью выявления изменений и патологий. Процедура выполняется врачом эндоскопистом с помощью медицинского прибора с фото и видеофиксацией.
Эндоскопия подразделяется на два метода диагностики: гастроскопия и колоноскопия (фиброколоноскопия, фиброгастродуоденоскопия).
Благодаря эндоскопии врач может диагностировать опасные заболевания кишечника, желудка, пищевода на ранней стадии и своевременно приступить к лечению.
Прибор для эндоскопии
Процедура проводится с помощью специального аппарата — эндоскопа. Прибор представляет собой эластичную трубку с мини-камерой, благодаря которой врач на мониторе получает отчетливую картину слизистой оболочки внутренних органов ЖКТ и диагностирует заболевания желудка, кишечника и пищевода.
Эндоскопия желудочно-кишечного тракта
Эндоскопия ЖКТ — это современный метод диагностики и лечения заболеваний органов пищеварения с помощью специальных оптических приборов, который является максимально щадящим и информативным на сегодняшний день.
Показания для проведения эндоскопических исследований определяет врач гастроэнтеролог.
- Важно помнить, что даже при отсутствии жалоб после 40 лет и при наличии онкологии у ближайших родственников — необходима колоноскопия для профилактического осмотра. Опухоли желудочно-кишечного тракта развиваются бессимптомно, и в 25 %случаев у пациентов после 50 лет выявляются полиповидные образования, которые представляют собой предраковую патологию и подлежат удалению.
- Точность диагностики достигается применением цифровой видеосистемы «Pentax», включающей два специализированных видеоэндоскопа (гастроскоп и колоноскоп) оптимальной толщины и упругости. Приборы передают на монитор высококачественное изображение увеличенного формата с высоким разрешением и возможностью видеофиксации.
Эндоскопическое исследование является единственным методом ранней диагностики опухолей слизистой оболочки полых органов, поскольку позволяет выявить мельчайшие изменения, ведь рак может выглядеть как плоский, не возвышающийся очаг до 5 мм
ЗАПИСАТЬСЯ НА ПРИЕМ прямо сейчас!
Как мы проводим исследование и какие методы применяем
Урология – это область медицины, основной специализацией которой является изучение, диагностика и лечение заболеваний мочеполовой системы мужчин, женщин и детей. Данный раздел медицины имеет свои направления в зависимости от категории пациентов.
Что такое — Колоноскопия ?
Колоноскопия — осмотр толстой кишки общей длиной около 1,5 метра, до перехода ее в тонкую кишку.
Качественная подготовка очень важна при проведении осмотра, она включает в себя диету (за 2-3 дня до исследования исключить пищу растительного происхождения) и прием специальных препаратов для лаважа кишечника (Фортранс, Мовипреп, Пикопреп, Колокит, Флит-сода и др.), а при наличии запоров рекомендуется увеличить дозу принимаемых слабительных примерно в 2 раза.
Активированный уголь, сорбенты, Де-нол, препараты бария исключаются за 5 дней до исследования. При проведении колоноскопии возможно взятие биопсии и удаление полиповидных новообразований, что будет являться профилактикой развития рака.
- Для выполнения полипэктомии необходимо дообследование (анализ крови на группу крови, коагулограмму, инфекционную группу, биохимию, общий анализ крови), исключить прием противовоспалительных и обезболивающих препаратов за 7 дней до исследования. После удаления полипов рекомендуется соблюдать предписания врача-эндоскописта по диете, режиму и приему лекарственных препаратов, выполнить контрольную колоноскопию через 6 месяцев.
- Профилактическая колоноскопия выполняется, как правило, 1 раз в 5 лет, гастроскопия 1 раз в 2 года
Что такое — Гастроскопия ?
Гастроскопия выполняется натощак, как под местным обезболиванием, так и под седацией. Исследование длится 3-5 минут с возможным взятием биопсии для гистологического исследования или выполнение экспресс-теста на хеликобактерную инфекцию. Пациент получает на руки заключение с фотографиями осмотренных органов.
- Как правило, пациенты предпочитают выполнять гастроскопию и колоноскопию в один прием под внутривенной седацией, под контролем опытного врача анестезиолога, в условиях максимального комфорта и с экономической выгодой.
ЗАДАЙТЕ ВОПРОС
Сделать эндоскопию в Москве теперь — безболезненно!
Безопасность проведения исследования достигается за счет высокой квалификации и большого опыта врачей (эндоскописта и анестезиолога), качественного оборудования (Pentax — Япония), применения седации (что исключает лишние движения пациента в ответственные моменты процедуры), применения современных средств стерилизации оборудования (Secusept-ativ).
На сегодня эндоскопия — это высокоинформативный, щадящий и безопасный метод диагностики и лечения заболеваний желудочно-кишечного тракта, позволяющий поставить диагноз, выявить предопухолевые изменения на ранних стадиях и продлить счастливые годы жизни множеству пациентов за счет профилактических манипуляций.
- Записаться на прием и сделать эндоскопию вы можете рядом с метро Бибирево, Алтуфьево, Медведково в нашем медицинском центре.
Преимущества эндоскопии в «КДС Клиник»
Медицинский центр «КДС Клиник» специализируется на диагностике и лечении заболеваний желудочно-кишечного тракта.
Мы проводим точную диагностику и приглашаем вас на прием!
Проводим следующие процедуры
Так же вы можете узнать оподготовке к колоноскопии Фортрансом и Мовипрепом.
Вот телефон для консультации:
+7 (495) 121-03-23
Фгдс и боль в горле: можно ли проводить диагностику?
ФГДС – это эндоскопическое исследование верхней части пищеварительного канала. Исследование проводят путем введения эндоскопа с оптическим оснащением. Процедура имеет ряд показаний и противопоказаний.
Часто у пациентов возникает вопрос, можно ли делать гастроскопию, если болит горло. В данном случае, важное значение имеет причина болезненных ощущений в горле.
Итак, давайте разберемся, почему может болеть горло?
Причины боли в горле
Боль в горле может возникать в силу целого ряда причин
Боль в горле возникает при следующих состояниях:
- Воспаление миндалин.
- Инфекционное заболевание (ангина).
- Инородное тело в горле.
- Перенапряжение ых связок.
- Травма шеи.
- Гнойный процесс в глотке.
- Неврологические заболевания.
- Патология шейных артерий.
- Синдром прорезывания зубов.
- Сухой кашель.
Это далеко не весь перечень причин, которые могут вызвать болевые ощущения в горле. Перед проведением ФГС или ФГДС нужно установить точное происхождение болезненности и уже после этого решить вопрос о возможности или невозможности исследования.
Проведение процедуры при болевом синдроме
Если причина боли носит инфекционно-воспалительный характер, процедуру следует перенести. Сделать ФГДС можно позже, если диагностика не является жизненно необходимой. Если состояние больного критическое (подозрение на кровотечение, прободную язву) исследование возможно, но с соблюдением повышенных мер контроля за его состоянием.
При боли в горле, вызванной инфекционным заболеванием, процедуру ФГС надо отложить до выздоровления
Чем может быть опасна гастроскопия при заболевании горла? Если причиной боли является инфекция, то в результате введения гастроскопа возможно распространение инфекции в более нижние отделы глотки.
Кроме того, воспаленная слизистая очень чувствительна к механическим повреждениям, поэтому проведение исследования может усугубить ситуацию. Следовательно, ответить на вопрос, можно ли делать ФГДС, если болит горло, однозначно нельзя. Допускается проведение исследования только по жизненным показаниям.
Фгдс при кашле и насморке
Можно ли делать ФГДС при простуде, если не болит горло, но есть кашель? При кашле, особенно сухом и приступообразном, ввести эндоскоп достаточно проблематично. При заболеваниях простудного характера верхние дыхательные пути, как правило, отечны. Введение эндоскопического зонда может вызвать спазм дыхательных путей, что приведет к развитию дыхательной недостаточности острого характера.
Еще одной проблемой проведения диагностики во время простуды, является насморк.
Поскольку дышать во время гастроскопии можно только через нос, при затрудненном носовом дыхании в результате насморка проведение процедуры невозможно. В данном случае, диагностику следует отложить до выздоровления. Если же ринит протекает в хронической форме, перед проведением ФГДС следует подготовить носовую полость. Как это правильно сделать?
- Необходимо очистить носовые ходы от слизи и корочек. Для этого рекомендуют промыть нос раствором морской соли. Его можно купить в аптеке в готовом виде (Аквамарис, Аквалор, Риномарис и другие) или приготовить раствор самостоятельно путем разведения морской соли в теплой воде. Если морской соли нет, можно использовать обычную поваренную соль.
- После промывания необходимо удалить остатки содержимого носовых ходов путем высмаркивания или использовать аспиратор.
- Затем в носовые ходы следует закапать сосудосуживающие капли на основе Нафазолина, Оксиметазолина или Ксилометазолина. Лекарственный препарат вызовет сужение сосудов и снимет отек. В результате носовое дыхание будет восстановлено.
- Если отечность слизистой сильная, то накануне исследования могут назначаться антигистаминные препараты для внутреннего применения.
После восстановления носового дыхания можно спокойно проводить гастроскопию.
Боль после диагностики
После проведения процедуры, даже если горло не болело, могут возникнуть неприятные ощущения или даже боль при глотании. Это связано с тем, что при введении гастроскопа, каким бы тонким и гибким он не был, слизистая глотки все равно травмируется.
Кроме того, при введении зонда у каждого пациента возникает рвотный рефлекс, который вызывает сильные сокращения пищевода и глотки.
Это тоже может стать причиной болевого синдрома в горле после ФГДС. В некоторых случаях болезненность возникает в результате действия местного анестетика. Если слизистая накануне исследования имела хотя бы легкие признаки воспаления, анестетик, попав в горло, мог вызвать раздражение, что привело к появлению неприятных ощущений.
После гастроскопии пациент может жаловаться на неприятные ощущения в горле
Другие осложнения ФГДС
Кроме болевого синдрома, после ФГДС могут возникать и другие осложнения:
- Вздутие живота. Это связано с заглатыванием большого количества воздуха в процессе введения эндоскопа.
- Болезненные ощущения по ходу пищевода и в области желудка. Данное осложнение, как правило, связано со спазмом гладкой мускулатуры.
- Желудочно-кишечное кровотечение, вызванное повреждением стенки органов пищеварительного канала. Данное осложнение встречается редко. Однако, при появлении лихорадки, рвоты цвета кофейной гущи и жидкого стула черного цвета, необходимо срочно вызвать скорую медицинскую помощь.
Осложнения и нежелательные реакции могут возникать после проведения любых диагностических процедур. Гастроскопия не является исключением. Для того чтобы минимизировать риск развития последствий, следует внимательно относиться к противопоказаниям, которые имеет пациент. Также, крайне важна правильная подготовка пищеварительного канала к исследованию.
Когда можно и нельзя делать колоноскопию: показания и противопоказания к проведению исследования
Осмотр кишечника при колоноскопии даёт специалисту возможность визуально оценить слизистую и провести небольшие операции. Однако имеется ряд противопоказаний к колоноскопии, которые можно разделить на абсолютные и относительные.
Процедура колоноскопии назначается, когда необходимо:
- определение состояния стенок толстой кишки;
- проведение своевременной диагностики;
- назначение лечения заболеваний этого органа.
Исследование проводится при жалобах пациента, касающихся сбоев в работе кишечника и может быть назначено несколькими специалистами:
- Чаще всего доктором, который назначает колоноскопию, является врач-проктолог. Именно к нему нужно обратиться при возникновении симптомов, свидетельствующих о патологиях кишечника. Врач, на основе информации, полученной от пациента, и собственных пальпаторных и визуальных данных при осмотре, принимает решение о назначении процедуры.
- Если больной обратился к терапевту или гастроэнтерологу с жалобами на серьёзное заболевание кишечника, проведение колоноскопии могут назначить эти специалисты.
- Онколог при тревожных показателях в процессе общего обследования больного также может стать врачом, назначившим осмотр кишечника с помощью колоноскопа.
- При снижении уровня гемоглобина без видимых причин для этого гематолог может заподозрить скрытое кровотечение в кишечнике и рекомендовать пройти процедуру.
Показания к проведению
В диагностических целях колоноскопию проводят в ряде случаев:
- постоянные неприятные ощущения и боль в брюшной полости;
- боль в районе заднепроходного отверстия;
- подозрение на кишечную непроходимость;
- гной и слизистые выделения из кишки;
- неустойчивый стул (чередование диареи и поноса);
- нарушение перистальтики кишечника (регулярные запоры);
- резкое необоснованное похудение;
- болезнь Крона;
- наличие предрасположенности к раковым опухолям;
- анемия неизвестной этиологии;
- повышенная температура;
- неспецифический язвенный колит;
- кишечные кровотечения;
- забор ткани на исследование при обнаружении новообразований различной этиологии;
- следы крови в содержимом дистального отдела толстой кишки;
- неудовлетворительные результаты исследования кишечника другими методами;
- планируемая гинекологическая операция.
Процедура может назначаться в терапевтических целях:
- извлечение чужеродного тела;
- электрокоагуляция полипов;
- остановка кишечного кровотечения;
- удаление доброкачественных новообразований небольших размеров;
- восстановление толстокишечной проходимости.
Иногда, колоноскопия назначается дополнительно после проведённой ректороманоскопии — для уточнения диагноза. Людям старше 50 лет процедура в профилактических целях показана ежегодно.
На видео рассказывается о процедуре колоноскопии, кому и когда надо её пройти. Снято каналом «Жить здорово!».
Абсолютные противопоказания
Показания, при которых колоноскопию ни при каких обстоятельствах проводить нельзя:
- Острое гнойное воспаление в полости живота (перитонит). Состояние, при котором необходимо экстренное проведение операции. Промедление с целью проведения исследования может вызвать резкое ухудшение и повлечь за собой смерть больного.
- Шоковое состояние, с резким падением артериального давления. Проведение сложной процедуры колоноскопии в таком состоянии недопустимо.
- Серьёзные проблемы с сердцем – инфаркт миокарда, ишемическая болезнь в острой форме. Данные заболевания сами по себе являются угрозой для жизни больного. Риск серьёзных осложнений гораздо выше предполагаемой пользы от исследования.
- Ишемический или язвенный колит в стремительной форме. Проведение процедуры в таком состоянии может спровоцировать нарушение целостности стенок кишечника.
- Разрыв кишечника, с выходом содержимого в брюшную полость. Необходимо срочное оперативное вмешательство для предотвращения кровотечения. Проведение эндоскопического исследования невозможно.
- Беременность. Процедура является угрозой для жизни плода.
- Лёгочная и сердечная недостаточность последней стадии. Серьёзные нарушения кровообращения в таких состояниях требуют пристального внимания врачей и не допускают проведения различных манипуляций с пациентом.
Относительные ограничения
Состояния, при которых процедура может не принести желаемого результата, являются относительными:
- Внутреннее кровотечение. Скопление крови в полости живота и толстой кишке не позволит провести визуальный осмотр.
- Недавно проведённые полостные операции на брюшине. При проведении колоноскопии существует риск повреждения заживающих швов.
- Дивертикулит. Иногда, выпячивание кишки, характерное для данной патологии, затрудняет проход эндоскопа и делает невозможным сбор необходимых сведений.
- Паховая или пупочная грыжа. В некоторых случаях, болезненное состояние и ограничение проходимости для колоноскопа при выпадении кишечной петли не позволяют считать процедуру целесообразной.
- Искусственный клапан сердца у больного. Осмотр откладывается до окончания проведения терапии антибиотиками, чтобы исключить возможность заражения клапана.
- Плохая подготовка. При наличии даже незначительного количества каловых масс в кишечнике результаты эндоскопии могут быть искажены.
Факторы, при которых врач определяет целесообразность проведения процедуры:
- анальная трещина;
- спайки;
- повышенная температура тела;
- долихосигма.
Если разъяснения доктора о ходе процедуры не влияют на решение больного и следует категорический отказ от неё, колоноскопия не проводится. В некоторых случаях осмотр не рекомендуют проводить во время менструации. Специалист, при оценке общего состояния больного, может отложить проведение исследования, несмотря на отсутствие явных противопоказаний.
Типичные последствия и осложнения
Сложное эндоскопическое исследование, в некоторых случаях не проходит без последствий, к которым можно отнести:
- вздутие живота из-за остатков нагнетённого в кишечник воздуха;
- болевые ощущения и спазматические сокращения после удаления разрастаний и опухолей;
- головные боли;
- неприятное чувство дискомфорта в эпигастрии;
- рвота;
- диарея;
- повышение температуры;
- болезненные ощущения из-за небольших повреждений слизистой в результате неаккуратного введения эндоскопа.
Помимо этого, проведение колоноскопического осмотра может вызвать серьёзные осложнения:
- Нарушение целостности стенок кишечника (прободение). Содержимое кишечника при этом вытекает в полость живота и может привести к гнойному воспалению. Ухудшение состояния после проведённого обследования является сигналом для незамедлительного обращения к врачу.
- Появление кровотечения. После терапевтической колоноскопии с целью удаления разрастаний и новообразований у пациента может произойти истечение крови. В группе риска, в первую очередь, дети и люди пожилого возраста из-за тонких стенок кишечника. Кровотечение может начаться сразу или на 5–7 дней после проведения процедуры.
В очень редких случаях возможны:
- нарушения функций дыхательной системы из-за неправильного наркоза;
- заражение различными заболеваниями (ВИЧ, гепатит);
- разрыв селезёнки.
Чтобы избежать осложнений при проведении колоноскопии необходимо соблюдать предписания врача и выбирать проверенное лечебное учреждение.
Стоит ли делать колоноскопию: аргументы за и против
Против проведения колоноскопии могут выступать следующие аргументы:
- болезненные ощущения;
- инвазионная способность;
- возможность получения травмы;
- зависимость от особенностей анатомического строения.
Однако, при правильной подготовке и высокопрофессиональном проведении, процедура безболезненна, риски сводятся к минимуму.
Обследование даёт возможность:
- диагностировать заболевания толстой кишки на ранней стадии;
- визуально оценить состояние слизистой оболочки и стенок кишечника;
- при необходимости провести терапевтические манипуляции.
Исследование незаменимо при диагностике колоректального рака. Возможные осложнения и ряд противопоказаний – не повод отказываться от колоноскопии, поскольку ожидаемая польза превышает предполагаемые риски.
Загрузка …
Сколько стоит исследование?
Данные о стоимости процедуры представлены в таблице:
| Регион | Стоимость | Фирма |
| Москва | от 2900 руб. | «Медицинский центр Трастмед на Таганке» |
| Челябинск | от 1500 руб. | «Городская клиническая больница № 1» |
| Краснодар | от 1876 руб. | «Краевая клиническая больница № 2» |
Фотогалерея
Колоноскопическая процедура Болезни, диагностируемые при колоноскопии
о пользе колоноскопии. Снято каналом «Лечение геморроя».
Загрузка …
Нюансы проведения колоноскопии и гастроскопии во сне
Люди довольно часто сталкиваются с патологиями, затрагивающими разные отделы желудочно-кишечного тракта. Существует ряд методов, направленных на диагностику таких заболеваний. Но практика наглядно доказала, что самым эффективным и информативным способом выступают гастроскопия и колоноскопия.
Особенностями методов является введение в полость специального оптического оборудования. Но процедура сопровождается неприятными ощущениями, психологическим дискомфортом и иногда болью. Чтобы исключить эти факторы, процедуры проводят одновременно и вводят пациента в состояние искусственного сна.
Возможные показания и противопоказания
Колоноскопия и гастроскопия рекомендуются тем людям, у которых наблюдаются следующие симптомы:
- в пищеварительном тракте оказались какие-то посторонние предметы в результате случайного проглатывания;
- обнаруживаются признаки внутреннего кровотечения;
- пациента беспокоят приступы диареи или постоянные запоры;
- наблюдается частая тошнота, рвотные позывы и изжога;
- есть подозрения на наличие в пищеварительной системе онкологических новообразований, язвы или иных опасных заболеваний;
- постоянно вздувается живот без объективных причин;
- ближайшие родственники имеют проблемы с ЖКТ, способные передаваться по наследству, из-за чего пациент решает пройти профилактическое обследование.
Перед процедурами врач обязательно должен изучить историю болезни пациента, проверить его на факт наличия противопоказаний.
Людям не проводятся гастроскопия и колоноскопия во сне, если:
- они ранее перенесли инфаркт или инсульт;
- имеется гемофилия в истории болезни;
- позвоночник или грудная клетка деформированы;
- присутствует факт психических отклонений и заболеваний;
- артериальное давление хронически чрезмерно низкое.
Существуют и условные ограничения, решение о которых должен принимать лечащий врач индивидуально. Это касается проблем с верхними дыхательными путями, геморроя и детского возраста. Если ситуация требует оперативного вмешательства и присутствует угроза жизни или здоровью пациента, тогда исследование проводится без ограничений.
Чтобы разобраться в особенностях проведения процедур в один день и за один сеанс, следует отдельно рассмотреть оба вида исследования ЖКТ.
Колоноскопия
Такой метод диагностики ориентирован на обследование внутренних поверхностей толстого кишечника. Для этого используют специальный прибор, на конце которого находится видеокамера миниатюрных размеров.
https://www.youtube.com/watch?v=3wm-v9wCstw
Внутри колоноскопа располагаются специальные полости. Они необходимы для подачи воздуха и специальных хирургических инструментов. Такая методика позволяет полностью исследовать состояние толстого кишечника, обнаружить патологические изменения и осуществить их лечение.
Колоноскопия позволяет:
- останавливать внутренние кровотечения;
- удалять полипы и геморроидальные узелки;
- избавляться от инородных застрявших тел;
- брать образцы тканей для дальнейших лабораторных исследований.
Чтобы колоноскопия под наркозом прошла успешно, требуется тщательно подготовиться к процедуре. Для этого пациенту дают рекомендации о предварительных мероприятиях. Подготовка состоит в выполнении нескольких простых правил.
- За 3 дня до процедуры пациент придерживается строгих правил по организации питания. Нужно исключить из рациона всё, что может вызывать образование газов. Также отказываются от клетчатки и продуктов, в которых она содержится в большом количестве, и от газировок.
- За 1 день до исследования питание минимизируют. Разрешается позавтракать и немного пообедать, а на ужин только чай или компот.
- Перед колоноскопией с использованием анестезии требуется качественно очистить кишечник, чтобы у прибора не было препятствий для обнаружения возможных патологий. Клизму делают перед сном и в день процедуры примерно за 1 час до её начала.
- Примерно за 48 часов до колоноскопии рекомендуется пропить специальные медикаменты, позволяющие улучшить качество дефекации. Количество и продолжительность приёма лекарства определяется индивидуально.
- В сам день обследования допускается только пить воду без газа.
Если вы правильно подготовитесь, кишечник окажется очищенным, что позволит полноценно изучить его состояние, обнаружить даже незначительные повреждения и признаки патологических изменений. Эффективность процедуры во многом зависит от самого пациента и соблюдения им правил подготовки.
Гастроскопия
Эта процедура является обследованием уже верхних отделов ЖКТ с применением специального прибора. Используемый специалистами гастроскоп оснащается видео или фотокамерой, передающей изображение на монитор, расположенный около пациента.
Гастроскопию называют наиболее эффективным и информативным методом для определения большинства патологий пищеварительной системы. Современное оборудование обеспечивает врачей возможностью отслеживать ситуацию в реальном времени, а не ждать распечаток или результатов анализов.
Подготовка к гастроскопии и колоноскопии имеет немного общих нюансов, но и свои отличительные особенности. Только после неё допускается обследование желудочно-кишечного тракта. Пациент обязан следовать всем правилам и строго придерживаться рекомендаций.
Чтобы специалист мог тщательно исследовать верхние пути пищеварительной системы, больному нужно:
- отказаться от приёмов пищи минимум с 20.00 с вечера перед процедурой;
- исключить спиртные напитки, алкоголь, копчёности хотя бы за 3 дня до назначенного обследования;
- не курить и не жевать жвачку в день процедуры, чтобы не спровоцировать повышенную секрецию желудочного сока;
- в течение недели по назначению лечащего врача принимать седативные лекарственные препараты лёгкой степени воздействия;
- в сам день гастроскопии не курить, не чистить зубы и не пить никаких лекарств.
По отдельности каждая из процедур имеет объективные преимущества. Но современная медицина предлагает в одной процедуре совместить два способа обследования. Это упрощает задачи самим врачам, плюс даёт свои плюсы пациентам.
Особенности одновременного обследования
В отечественных клиниках колоноскопия и гастроскопия под медицинским сном как вариант общего исследования пищеварительной системы проводится не так давно. Европейские коллеги давно оценили преимущества такого подхода к диагностике, но у нас практика вводится постепенно и не такими темпами, как хотелось бы.
Гастроскопия и колоноскопия, когда применяется седация, то есть введение в медикаментозный сон, позволяют объективно и в полной мере оценить текущее состояние желудочно-кишечного тракта у пациента.
К основным преимуществам совместного исследования относят:
- пациенту не нужно готовиться к каждой из 2 процедур отдельно;
- требуется использование меньшего количества сильнодействующих медикаментов для анестезии;
- на комплексное обследование с применением колоноскопии и гастроскопии уходит меньше времени;
- в процессе исследования желудочно-кишечного тракта отсутствуют болевые ощущения и дискомфорт, поскольку пациента погружают в искусственный сон.
Применение анестезии и обезболивания позволяет защитить пациента от случайных движений, рефлекторных дёрганий из-за возникающих неприятных ощущений. Потому минимизируется риск травмирования здоровых органов и слизистых в процессе выполнения очень тонкой процедуры.
Сами врачи говорят, что совместное проведение колоноскопии и гастроскопии повысило статистику успешных хирургических операций. Удалось избавиться от главной причины ошибок, то есть от срабатывания рефлексов.
Пациенты, впервые проходящие гастроскопию или колоноскопию, часто неосознанно дёргались, резко поворачивались. Это естественный рефлекс, который способен спровоцировать случайное повреждение внутренних органов.
Седация позволяет исключить такие риски. Потому в руках опытных специалистов чувствуешь себя более защищённым от побочных эффектов и негативных последствий подобного метода диагностики проблем желудочно-кишечного тракта.
Тонкости одновременного обследования
Если врач назначил вам проведение гастроскопии и колоноскопии в один сеанс, тогда в клинику приходите обязательно с пустым желудком. С вечера лучше сделать клизму, после чего ничего не кушать. Уже в больнице делают ещё одно промывание.
Затем, когда больной полностью подготовлен, анестезиолог вводит требуемое количество лекарственного препарата, который позволит обеспечить качественный медикаментозный сон. Если лекарство подействовало, и пациент уснул, начинается процедура.
Всю технику совместного обследования и сочетания в одном сеансе двух диагностических процедур можно описать так:
- Больного укладывают на стол. Лежать он должен на левом боку, прижав при этом ноги. Всю одежду предварительно снимают. Потому делать это лучше до введения анестезии, чтобы ускорить процесс обследования.
- На наконечник колоноскопа наносят специальную смазку, чтобы прибор легко вошёл через задний проход. Введение осуществляется медленно и последовательно, параллельно контролируя прохождение прибора по монитору и методом пальпации живота.
- Через ротовую полость запускают устройство для гастроскопии. Предварительно обязательно вставляют нагубник. Хотя его используют для защиты зубов пациента, это также требуется для предотвращения случайного повреждения самого дорогостоящего прибора с камерой на конце. Через нагубник вводится трубка, и постепенно эндоскоп погружается по пищеводу к внутренним органам.
- Плавно продвигая устройство, врач тщательно контролирует каждый сантиметр, по монитору отслеживает текущее состояние внутренних поверхностей. Так достигается область 12-перстной кишки.
- Если возникает необходимость, по мере погружения приборов с их помощью специалист берёт образцы тканей для лабораторного исследования. Для этого в колоноскопе и эндоскопе предусмотрены специальные полости. Они помогают подавать воздух и использовать миниатюрные хирургические инструменты. Забор тканей не приносит никакого дискомфорта во время и после процедуры.
- Когда при исследовании пищеварительной системы обнаруживаются патологии, требующие хирургического вмешательства, врач проводит соответствующие манипуляции.
- По завершении проверки ЖКТ приборы извлекаются из ротовой полости и прямой кишки.
Суммарно на процедуру уходит не больше часа, даже если осуществляются дополнительные лечебные манипуляции. На обычный осмотр, чтобы детально изучить состояние пищеварительной системы от верхнего до нижнего отдела, требуется до 30 минут времени.
Хотя приборы показывают картинку в режиме реального времени, обязательно дополнительно вся информация записывается на носители.
Это позволяет повторно просмотреть запись и найти нюансы, которые в ходе первичного обследования обнаружить не удалось.
Никогда нельзя исключать человеческий фактор, ведь легко что-то не заметить или упустить из внимания. Наличие записи позволит не назначать повторную комплексную диагностику.
После завершения всех манипуляций с эндоскопом и колоноскопом, пациента начинают выводить из медикаментозного сна. Сначала он остаётся под наблюдением врачей, но обычно через несколько часов пациента уже отпускают домой.
Первые несколько часов сознание немного рассеянное, человек плохо ориентируется в пространстве, может не совсем чётко говорить. Это привычные последствия анестезии, потому переживать на этот счёт не стоит.
2 – 3 дня после колоноскопии и гастроскопии, выполненных за один сеанс, могут болеть горло и прямая кишка, возникать першения и лёгкий дискомфорт в области живота. Это относят к нормальным симптомам, из-за которых бежать в панике к врачу не нужно.
Но если боль сильная, дискомфорт не проходит больше 3 дней, плюс постоянно тошнит, кал выходит чёрного цвета, обязательно сообщите об этих признаках специалисту. Они указывают на факт повреждения внутренних органов и внутренние кровотечения.
Хотя при нынешних условиях такой вариант развития событий маловероятен.
Совместное одновременное проведение двух процедур позволяет за один короткий сеанс изучить всю пищеварительную систему и ЖКТ на предмет различных патологий.
Единственным объективным недостатком методики считается её высокая стоимость. Но спрос растёт, предложений от клиник становится всё больше. Конкуренция заставляет постепенно снижать стоимость, что делает процедуру боле доступной.
Сочетание в одной процедуре двух диагностических методов с применением медикаментозного сна считается оптимальным способом проверить весь ЖКТ, безболезненно и без психологического дискомфорта провести сложнейшие операции. Это великолепное достижение медицины, позволившее снизить риски вмешательства во внутренние органы человека.
Всем спасибо за внимание! Подписывайтесь на наш сайт, оставляйте комментарии, задавайте вопросы и приглашайте своих друзей!
Колоноскопия кишечника при простуде
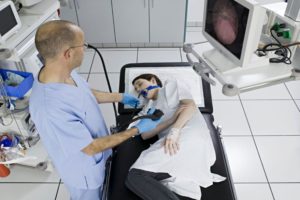
Лечение любого заболевания начинается с его диагностики, достоверность которой зависит от квалификации врача и используемого оборудования. Современным и информативным методом диагностики целого ряда заболеваний толстой кишки сегодня является колоноскопия.
Колоноскопия (ФКС, фиброколоноскопия) — это эндоскопическое исследование, во время которого оценивается состояние слизистой оболочки толстой кишки.
Во время проведения колоноскопии визуально оценивается состояние слизистой оболочки толстой кишки, выявляется наличие воспаления, полипов, опухолей, в том числе злокачественных (рак), болезни Крона, неспецефического язвенного колита, дивертикулов толстой кишки.
Колоноскопия является самым информативным методом диагностики заболеваний толстого кишечника и позволяет в большинстве случаев осмотреть толстую кишку на всем протяжении.
Среди доступных в настоящее время методов выявления рака толстой кишки колоноскопия является наиболее достоверным.
Иногда перед колоноскопией выполняется рентгенологическое исследование толстой кишки — ирригоскопия. Эндоскопическое исследование можно выполнять спустя 2-3 дня после ирригоскопии.
Показания к колоноскопии
Как правило, колоноскопия назначается, если у пациента:
- появились боли в животе, пальпаторно локализуемые по ходу толстой кишки;
- наблюдаются выделения слизи, крови или гноя из толстого кишечника;
- нарушен стул – частые запоры либо поносы;
- резкое и беспричинное снижение веса, анемия, особенно в случае онкологических заболеваний кишечника у родственников;
- имеется подозрение на опухоль или полипы кишечника;
- в кишечник попало инородное тело.
Противопоказания к колоноскопии
Как и любое другое медицинское вмешательство, колоноскопия не проводится в случаях, когда риск ухудшения здоровья пациента слишком велик в сравнении с необходимостью обследования. Это:
- острые инфекции любого характера и локализации;
- лёгочная или сердечная недостаточность;
- патологии свертывания крови;
- обострение колита язвенного характера;
- признаки перитонита.
Подготовка к колоноскопии
Чтобы врач смог осмотреть слизистую оболочку толстой кишки необходимо, чтобы в ее просвете не было каловых масс. Успех и информативность исследования во многом определяется качеством подготовки к процедуре пациентом.
На протяжении недели до исследования рекомендована диета с низким содержанием клетчатки и исключением продуктов, благоприятствующих газообразованию в кишечнике.
Необходимо исключить из рациона питания овощи и фрукты, картофель, зелень, ягоды, грибы, бобовые, черный хлеб.
Разрешается: бульон, манная каша, яйцо, отварное мясо, вареная колбаса, рыба, сыр, масло, кисломолочные продукты, кроме творога.
За два-три дня до исследования рекомендуется начать прием препарата «Бускопан» для снятия спазмов кишечника по 1 таблетке 3 раза в день.
Накануне исследования после обеда не принимать пищу. Накануне колоноскопии и в день проведения исследования разрешается прием только жидкостей — кипяченая вода, слабый бульон, чай.
— Начать прием препарата Фортранс в 18-19.00 ч вечера. Расчет дозы препарата Фортранс: 1 пакетик на 20-25 кг массы тела (в среднем 3 пакетика человеку весом 70 кг). 1 пакетик растворить в 1 л воды. Выпивать по 1 л раствора в час (или 1 стакан каждые 15 мин). Таким образом выпивается 3 литра раствора за 3 часа.
— Подготовить кишечник к колоноскопии также можно при помощи клизмы, однако нет гарантии, что при этом будет удовлетворительная подготовка, возможно, придется переделывать исследование.
Подготовка при помощи клизмы: вместо фортранса накануне колоноскопии в 14-15 часов необходимо принять 30-40 граммов касторового масла (2 столовые ложки). Для более комфортного приема масло можно растворить в половине стакана кефира. Вечером накануне исследования в 21-22.
00 ч сделать 2-3 полных клизмы по 1,5 л; утром в день исследования также 2-3 полных клизмы до чистой воды.
— Еще один вариант — подготовка кишечника препаратом Лавакол. Содержимое пакета (14 г) растворяют в 200 мл воды. Принимают внутрь натощак за 18-20 часов до исследования 3 литра раствора (примерно по 200 мл с интервалом в 20 минут). В процессе приема и после него употребляется только жидкая пища. Рекомендуемые часы приема препарата 14.00 — 19.00. После 22 часов ничего не есть.
В день исследования утром принять 2 таблетки препарата «Бускопан».
В дни подготовки к колоноскопии возможен прием необходимых вам лекарств за исключением препаратов железа и активированного угля.
Если раньше делали колоноскопию, возьмите с собой, если есть такая возможность, предыдущее заключение. И во многих клиниках просят принести с собой простыню.
Как делают колоноскопию
Во многих странах это исследование выполняет колопроктолог, в России же его проводит врач-эндоскопист, что делает применение колоноскопии еще более информативным.
- Перед исследованием вам сделают инъекцию обезболивающего препарата.
- Вам будет необходимо снять с себя всю одежду ниже пояса, включая нижнее белье.
- Вам помогут лечь на кушетку на левый бок, ноги должны быть согнуты в коленях и подтянуты к животу.
Эндоскопическое исследование толстой кишки представляет собой достаточно сложную в техническом отношении процедуру, поэтому максимально старайтесь помочь врачу, строго следуйте его инструкциям.
Возможно, вы будете испытывать дискомфорт во время колоноскопии, однако врач будет предпринимать все меры, что бы уменьшить эти неприятные ощущения.
Во многом точное следование инструкциям позволяет уменьшить дискомфорт.
Обычно колоноскопию проводят без наркоза, но если у вас низкий болевой порог, или исследование было очень болезненным в прошлый раз, или имеется выраженный деструктивный или спаечный процесс в брюшной полости, вы можете попросить врача сделать колоноскопию под наркозом. Детям до 10 лет колоноскопию всегда делают под наркозом. Попросить об анестезии нужно заранее, а не тогда, когда вы уже лежите на кушетке, потому что наркоз требует подготовки и участия команды анестезиолога-реаниматолога.
Эндоскоп через заднепроходное отверстие вводится в просвет прямой кишки и постепенно продвигается вперед при умеренной подаче воздуха для расправления просвета кишки. Во время исследования по указанию врача вам помогут повернуться на спину или вновь на левый бок.
Во время процедуры врач-эндоскопист исследует анатомические и функциональные особенности различных отделов толстой кишки. Знание особенностей эндоскопической анатомии позволяет ему ориентироваться в просвете кишки и определять ее отделы по характерным эндоскопическим признакам без рентгенологического контроля во время исследования.
Во время колоноскопии у вас появится ощущение переполнения кишки газами, от этого возникнут позывы на дефекацию. Возможны умеренные болевые ощущения, поскольку кишка растягивается при введении в нее воздуха.
Кроме того, в момент преодоления изгибов кишечных петель возникает смещение кишечника. В этот момент вы будете испытывать кратковременное усиление болей.
По окончании исследования введенный в кишку воздух отсасывается через канал эндоскопа и дискомфорт пропадает.
Обследование обычно продолжается не более 30 минут и после не несет никаких неприятных последствий или болезненных ощущений кроме дискомфорта.
При некоторых патологических состояниях для уточнения диагноза необходимо микроскопическое исследование измененных участков слизистой оболочки, которые врач берет специальными щипцами — выполняется биопсия, что удлиняет время исследования на 1–2 минуты. При колоноскопии возможно также выполнение различных лечебных манипуляций — удаление доброкачественных опухолей, полипов, остановка кровотечения, извлечение инородных тел, реканализапия стеноза кишки.
Возможные осложнения и последствия колоноскопии
Осложнения колоноскопии, наиболее опасными из которых является перфорация кишки и кровотечения, встречаются очень редко. Если после процедуры кровотечение сохраняется или появились боли при дефекации или другие беспокоящие симптомы, обратитесь к проктологу.
После процедуры возможны непродолжительные болевые ощущения, слизь в кале, так как манипуляция несколько травмирует стенку кишки, особенно сигмовидную.
Расшифровка результатов колоноскопии
Врач-эндоскопист скажет вам результат вашего исследования сразу после проведения процедуры, объяснит, какие изменения имеются. Если бралась биопсия, вас проинструктируют, когда обращаться за результатами. Взятые кусочки тканей направляются в лабораторию для анализа, завершение которого может потребовать несколько дней.
Как вести себя после колоноскопии
Пить и есть можно сразу же по окончании процедуры. Предпочтительно здоровое питание, с исключением жареного, копченого, соленого. В диете используйте больше варёных овощей, кисломолочных продуктов, сухофруктов. В качестве слабительного возможно применение нормазе по 30 мл 1 р день утром до еды.
Некоторое время может сохраняться чувство переполнения живота воздухом, оно проходит самостоятельно.
Стул после исследования бывает на 2-3 день, но если вы соблюдаете диету с низким содержанием клетчатки, этот срок может удлиниться.





