Почему появляется сыпь на ногах: виды и способы лечения народными и медицинскими средствами
Зудящая сыпь на ногах наиболее распространена на коленях. Она может возникнуть из-за аллергии на пищу, лекарственные вещества, косметику. Реже организм так реагирует на естественную пыль.
В этом состоянии на коже появляются участки с красной, опухшей сыпью, которая отслаивается. В тяжелых случаях аллергического дерматита развивается даже экзема. Самое главное в этой ситуации – устранить причину аллергии.
Помогают также антигистаминные препараты и мази (например, «Фенкарол» или «Фенистил»).
Если зуд и сыпь устойчивы и стремительно распространяются по ногам, то вам следует срочно обратиться за медицинской помощью. Например, при красной зудящей сыпи на ногах на фоне лихорадки, интоксикации и общего ухудшения здоровья, имеет смысл подумать о наличии рожи. Расскажу дальше о других причинах появления сыпи.
Высыпания на ногах гиперемированного характера – не редкие проявления различных заболеваний. Прежде, чем бороться с неприятными симптомами, необходимо выяснить причины. Именно от правильно поставленного диагноза будет зависеть лечение.
Причина красной сыпи на ногах
Появление образований на коже в виде сыпи может быть спровоцировано:
- Соприкосновением или проникновением агента-аллергена с последующей аллергической реакцией. Например, фотодерматит или хождение неприкрытыми ногами по растениям, на которые оказывается непереносимость. Неподходящие средства ухода или ткани могут стать причиной красной сыпи на ногах.
- Болезнями внутренних органов. Чаще печени, поджелудочной железы, органов ЖКТ.
- Раздражением на грязь, вызывающей воспаление и гиперемию с высыпанием.
- Заражением паразитами и укусами насекомых (клещи, клопы, комары, гельминты).
- Заболеваниями кожи различного вида. Красная сыпь на конечностях – один из симптомов контактного, атопического дерматита.
- Болезнями иммунного, грибкового, вирусного происхождения.
- Механическим воздействием (тесная одежда, депиляция).
Разновидности сыпи на ногах
Высыпания на ногах могут проявляться в виде красных пятен, мелких ярких точек или отдельных образований аллергической природы. Это три основные группы симптоматики различных заболеваний и воздействий.
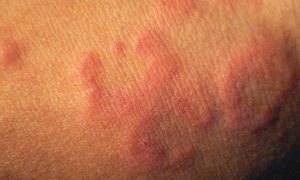
Красные высыпания
Сыпь красного цвета на нижних конечностях имеет различную форму и отличается в зависимости от причин. Это могут быть папулы, пятна, язвы, гнойники. Образования имеют различные размеры и формы. Обычно они вызваны инфекцией, воспалением, укусами насекомых.
Если похожих высыпаний раньше никогда не возникало, и они не уменьшаются в размерах в течение 2 – 3 дней, понадобится помощь дерматолога.
Мелкие точки
Геморрагические образования, появившиеся на ногах, бывают красными. Встречаются черного и серого оттенков. Возникают обычно на голенях, стопах, пальцах. Как правило, являются симптомом инфекционной патологии или генетической предрасположенности.
Опасности в большинстве случаев не представляют. Но если в течение 3 дней не наступает улучшения, следует сходить на прием к врачу.
Аллергическая сыпь
Высыпания аллергической природы отличаются от других наличием зуда, тонких красных чешуек. Источником подобных проявлений может стать любое вещество, которое не переносит организм. Появляется раздражение, зуд, а затем и аллергические проявления на коже.
Распространенные аллергены: стиральный порошок, шерсть животных, продукты, растения. Образования на коже ног похожи на крапивницу, оспу. Они исчезают после приема лекарственных средств (антигистаминных препаратов), исключения контакта с аллергеном.
Какие болезни вызывают сыпь на ногах?
В симптоматике многих заболеваний входит красная сыпь на нижних конечностях.
Основные из них:
Шокирующая статистика — установлено, что более 74% заболеваний кожи — признак заражения паразитами (Аскарида, Лямблия, Токсокара).
Глисты наносят колоссальный вред организму, и первой страдает наша иммунная система, которая должна оберегать организм от различных заболеваний. Е.
- Ветряная оспа. Кожные образования характеризуются преобразованием из папулы в везикулу с последующим вытеканием жидкости. Во время болезни сыпь распространяется по всему телу, в том числе и ноги. Ветрянка заразна. Путь проникновения – слизистые воздушно-капельным способом.
- Краснуха. Преимущественно детская патология вирусной природы. Высыпания красные. Дополнительные симптомы напоминают признаки простуды. Пятна в детском возрасте маленькие, у взрослых размер увеличивается. Появление сыпи на кожном покрове иногда начинается на голенях, но чаще краснуха начинает свой путь на голове и лице.
- Корь. Опасное инфекционное заболевание. Течение симптоматики тяжелее, нежели у ветрянки и краснухи. Заражение происходит воздушно-капельным путем при прямом контакте с пациентом. Через несколько дней проявления признаков, схожих с простудой, поднимается высокая температура. На теле, включая ноги, появляется типичная сыпь.
- Скарлатина. Данной болезнью страдают преимущественно дети. Симптомы: высокая температура, головные боли, боль в область горла. Обильные красные высыпания наблюдаются на верхней части тела, ладонях, а также ступнях. Возможны серьезные осложнения. Важно своевременное обращение к врачу.
- Менингококковая инфекция. Редкая опасная болезнь вирусной природы. Чаще подвержены дети. Начальная стадия – яркие кожные проявления по телу, высокая температура. Развивается менингококк стремительно. Жизненно важно начать лечение в течение нескольких часов. Возможен летальный исход.
- Энтеровирусная инфекция. Симптоматика напоминает отравление или расстройство пищеварения. Возможно появление красной кожной и слизистой сыпи. На ногах встречается редко. У детей течение болезни более тяжелое. Потребуется медицинская помощь, чтобы остановить обезвоживание при поносе и рвоте.
- Сахарный диабет. Серьезная болезнь, требующая медицинского контроля. Сыпь на ногах – не основной признак, но не мене половины пациентов сталкиваются с красными или бурыми пятнами на этой части тела. Это объясняется ломкостью сосудов. Также грибок, который нередко наблюдается на коже нижних конечностей, проявляется в виде черной сыпи.
- Красная волчанка. Аутоиммунное заболевание. Для него типичны пятна на щеках, между бровями. Изредка изменения на коже можно наблюдать на голенях, ступнях. Курс лечения – несколько лет.
- Аутоиммунный гепатит. Редкое заболевание. Подавляющее большинство пациентов – женщин. Симптоматика: желтуха, язвы на кожном покрове, красные высыпания.
- Декомпрессионная болезнь. Требует госпитализации. Характеризуется наличием газов в крови. Как осложнение – закупорка сосудов, нарушение работы внутренних органов, разрыв капилляров. Для декомпрессии типична зудящая красная сыпь на ногах, руках, болезненное состояние, тошнота.
- Геморрагический васкулит. Главный признак – мелкие кожные высыпания на нижних конечностях на обширных площадях. При надавливании образования пропадают.
- Псориаз. Болезнь протекает в хронической форме. Получила название «чешуйчатый лишай». Для нее характерно появление сыпи в виде узелков, которые имеют красноватый оттенок. Чаще ярко-розовый. Сверху образований – серебристые чешуйки. Сыпь на ногах и других частях тела зудит. Терапия достаточно длительная.
- Атеросклероз. От патологии страдают сосуды. Чаще болезнь берет начало с ног. Во время атеросклероза наблюдается высыпания на нижних конечностях. Раны, а также язвы плохо заживают, ухудшается кровоснабжение, как и работа мышечной системы. Пациент чувствует болезненность при ходьбе.
- Крапивница. Проявления крапивницы напоминают ожоги от крапивы. Причина – аллергические реакции на агент различного происхождения. Например, холод, жара.
- Рожистое воспаление. Развивается на голени при условии пониженного иммунитета. Красные образования чешутся, пациент испытывает боль. Это инфекционное заболевание, для него типично появление язв, повышение температуры. Требуется помощь дерматолога.
Места локализации сыпи
Кожные высыпания локализуются на различных частях ног, в зависимости от причины появления:
- Грибок поражает стопы, пальцы.
- При аллергических реакциях зона поражения – места соприкосновения с аллергеном, как и при контактном дерматите.
- Чаще всего красную сыпь можно заметить на голени или всей части ноги, если болезнь носит инфекционный характер.
Методы диагностики
При диагностировании могут быть применены следующие методы:
- Соскобы мелких частиц кожи для исследования в лабораторных условиях.
- Анализ крови, мочи, кала помогут выявить сахарный диабет, паразитов, внутренние болезни.
- Визуальный осмотр, исследование при помощи микроскопа.
- УЗИ внутренних органов, КТ, МРТ при подозрении серьезных патологий.
- Пальпация пятен.
- Опрос пациента, составление анамнеза.
Лечение красной сыпи на ногах
Универсального лекарства от сыпи на ногах нет. Красные образования лечат медикаментозно, иногда включая в схему народные средства. Терапию назначает врач. Изредка, зная истинную причину гиперемии, можно применять лечение самостоятельно. Например, при раздражении, известной аллергической реакции, укусах насекомых.
Медикаментозное лечение
В борьбе с высыпаниями на нижних конечностях помогут следующие медицинские препараты:
- Антигистаминные средства. Фенистил гель, Кларитин, Цетрин. Назначаются при аллергии, крапивнице, дерматите аллергического характера.
- Противогрибковые препараты: Клотримазол, Пимафуцин.
- Антибиотики при бактериальной природе высыпаний: Левомеколь, Эритромициновая мазь.
- Противовоспалительные мази, содержащие серу, деготь, а также Бепантен, Салициловая мазь.
- Противовирусные препараты в случае вирусной этиологии.
- Антисептики.
Серьезные заболевания лечатся под наблюдением врача, иногда в стационаре.
Народная медицина
Применение домашних рецептов подойдет не во всех случаях. Народные методы могут использоваться как дополнение к основному лечению при назначении врача.
Безопасные рецепты:
- Измельченную кору дуба в количестве 1 ст. ложки заварить стаканом кипятка. Отвар готовить на огне. Процедить. Смешать с 40%-ной настойкой прополиса. Пользоваться средством в виде примочек. Выдерживать час.
- В отвар коры дуба при кипячении всыпать 1 ст. ложку смеси череды, тысячелистника. Через 2 минуты выключить огонь. Отфильтровать. Добавить 0,5 ст. ложки 2-%-ной настойки прополиса. Пропитать жидкостью марлевые салфетки. Использовать их как примочки. Снимать через час.
- Потребуется детский крем (все содержимое тубы), по 1 ст. ложки золотого уса, масла оливы, а также валериановой настойки. Ингредиенты смешать и мазать пораженные места. Средство успокаивает, снимает воспаление, уменьшает красные образования.
Меры профилактики
Дерматологи советуют соблюдать некоторые правила во избежание красных высыпаний на ногах:
- Содержать тело в чистоте, соблюдать гигиену ног.
- Средство по уходу за кожей выбирать с гипоаллергенным эффектом.
- Носить одежду и обувь из натуральных и качественных материалов.
- Полноценно питаться, отдыхать. Не переедать (соблюдать режим питания).
- Избегать стрессовых ситуаций, физических перегрузок.
- Своевременно лечить внутренние болезни, проходить ежегодный профилактический осмотр.
- Стараться укреплять иммунитет, вести здоровый образ жизни. Отказаться от вредных привычек.
Лечение и профилактика мокнущего дерматита
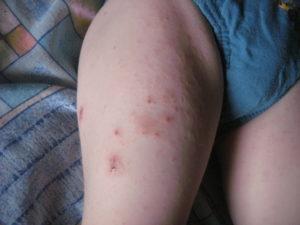
Человеческая кожа выполняет защитные функции, но если происходит понижение иммунитета или имеет место длительное воздействие каких-либо агрессивных веществ, то защитная деятельность кожного покрова существенно нарушается, и развиваются разного рода дерматиты.
Причины
Мокнущий дерматит — довольно дискомфортная и неприятная разновидность поражения кожи.
Его основное отличие — выделение жидкости, сукровицы и даже гнойной массы из трещин, образовавшихся на пораженных участках.
Строго говоря разновидностей дерматита много и большинство из них могут спровоцировать трещины и язвы с выделением жидкости. В основе болезни лежит обычно несколько факторов:
- Всевозможные пищеварительные расстройства, болезни, нарушения деятельности ЖКТ. Все эти факторы провоцируют недостаточное расщепление пищи на энергетические составляющие, пища не усваивается и происходит реакция в виде кожных поражений;
- Функциональные нарушения в печени или в почках;
- Аллергическая реакция пищевого характера;
- Хронические стрессовые состояния, нервное перенапряжение, депрессия;
- Контактирование в силу профессии с различными веществами, имеющими высокий уровень аллергенности (растения, химические вещества, косметические средства, животные). Иначе говоря, люди, работающие с аллергенами, особенно рискуют заработать аллергический д-т или простой контактный д-т и соответственно мокнущий дерматит, как одно из проявлений;
- Наследственная предрасположенность к заболеванию, особенно в случае атопической формы;
- Наличие бактериальной микрофлоры, провоцирующей образование пузырьков на пораженных участках. Актуально для грудничков с их пеленочным дерматитом;
- Лекарственная аллергия или реакция на прием некоторых препаратов.
Дерматологи подразделяют мокнущий дерматит на несколько этиологических разновидностей: бактериальную, бытовую, профессиональную или грибковую форму.
Симптоматическая картина мокнущего дерматита во многом обуславливается возрастом пациента:
- У малышей до 3-летнего возраста заболевание проявляется возникновением мокнущих язв и трещин, которые позднее образуют корочки на поверхности поражений. Для малышей этого возраста характерными местами поражения чаще всего являются локтевые и коленные сгибы, лицо, в редких случаях поражения образуются на туловище.
- У пациентов 3-12 лет мокнущий дерматит характеризуется сыпью на тыльной стороне ладошек, шее и в местах сгибов конечностей. При этом кожные поражения характеризуются сильными покраснениями и отечностью, затем на них образуются трещины и папулы, приводящие к уплотнению кожного слоя. Такая сыпь долго мокнет и трудно поддается лечению, а после нее остаются характерные темные пятна.
- Для детей 12-18 лет характерны те же признаки, что и для предыдущей возрастной группы. Но в этом возрасте симптоматика заболевания способно самостоятельно исчезнуть или внезапно обостриться. В последнем случае (при обострении) участки поражений значительно расширяются.
- У взрослого пациента мокнущий дерматит локализуется преимущественно в кожных складках, в области шеи и лица, на лодыжках, запястной области и кистях, характеризуется эритемой и везикулярной сыпью, которая при вскрытии преобразуется в эрозии и язвы мокнущего характера.
Фото мокнущего дерматита:
Мокнущий дерматит иногда путают с экземой, но они имеют существенные различия: дерматит образуется в глубоких кожных слоях, поэтому отличается более существенным отеком, а экзема – это поверхностные повреждения. В целом мокнущий дерматит диагностируется при наличии такой клинической картины:
- Возникновение микротрещин и глубоких кожных трещин с гнойным отделяемым и сукровицей;
- Появление сыпи на поверхности кожи, характеризующейся наличием папул и везикул;
- Прыщи гнойного характера;
- Отечность пораженных участков.
Для подтверждения диагноза, в случае необходимости, берется кожная проба и анализ крови, после результатов которых врач и назначает необходимое лечение.
Лечение
Основным терапевтическим принципом при дерматитах является ликвидация раздражающего фактора, чтобы остановить дальнейшее распространение поражений.
В целом направление терапии мокнущего дерматита носит комплексный характер и сочетает:
- гигиену пораженных участков;
- противовоспалительное лечение;
- противоаллергическое лечение.
Чтобы купировать аллергическую симптоматику, назначаются антигистаминные средства вроде Телфаста, Кларитина или Тавегила. Примечателен факт, что новейшие препараты этой группы абсолютно не вызывают расстройств внимания и сонливости, поэтому во время лечения пациент может спокойно вести обычный и привычный образ жизни.
Часто терапия предусматривает и применение местных препаратов вроде гормональных мазей (Акридерм, Дипросалик, Синафлан, Адвантан, Элоком и др.). У детей такие средства лучше не использовать, а отдать предпочтение мазям на основе цинка – они обладают эффективным антибактериальным, противогрибковым, противовоспалительным воздействием.
Также рекомендуется обрабатывать участки, пораженные мокнущим дерматитом, настоями из дубовой коры или аптечной ромашки. Подобные процедуры способствуют подсушиванию кожи. Подобный эффект дают и фурацилиновые примочки.
Нельзя применять для обработки пораженных мест раствор йода, он годится только для смазывания краев ран с целью предотвращения дальнейшего распространения инфекционного процесса.
Важно! Если течение патологии сопровождается образованием везикул, то эти пузыри необходимо вскрывать согласно антисептическим и асептическим требованиям.
Эти манипуляции должен проводить только специалист в стерильных условиях процедурного кабинета.
При неврологической природе мокнущего дерматита показано назначение седативных растительных средств вроде Валерианы, Пустырника, Глицина, Настойки пиона, Ново-Пассита, Персена и пр.
Если же этиология болезни связана с патологиями органов ЖКТ, то терапия направляется на лечение основополагающего заболевания. Подобное лечение часто сопровождается соблюдением диетического режима, предполагающего исключение продуктов-аллергенов (цитрусы, шоколад, яйца, мед и пр.).
Если причиной болезни является дисбактериоз, то рекомендуется прием пребиотических препаратов вроде Пробифора или Линекса, а также нужно включить в ежедневное меню кисломолочную продукцию.
После восстановления кишечной микрофлоры все проявления мокнущего дерматита постепенно отступают. Комплексная терапия по усмотрению врача может дополняться процедурами физиотерапевтического характера воде грязевой терапии, электрофореза, магнитотерапии, лазерного лечения и др.
Профилактика
Чтобы избежать развития мокнущего дерматита или исключить его повторный рецидив, необходимо выполнять несколько простейших условий:
- Соблюдать правила личной гигиены;
- Исключить нервные расстройства, депрессии и стрессы, избегать ситуаций, связанных с подобными состояниями;
- Питаться рационально;
- Аллергенозависимым людям необходимо исключить все возможные контакты с аллергическими факторами;
- Своевременно проходить лечение патологий внутренних органов, при появлении первой симптоматики дерматита необходимо без промедления обратиться к специалисту.
При острых формах четкое соблюдение всех врачебных рекомендаций обеспечивает быстрое устранение симптоматических проявлений и полное излечение заболевания. Если же мокнущий дерматит перешел в хронические формы, то при его ремиссии крайне важно провести укрепляющую иммунитет терапию.
Чтобы увидеть новые комментарии, нажмите Ctrl+F5
Мокнущий дерматит: как лечить и чем мазать сыпь?
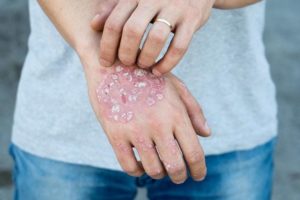
Мокнущий дерматит – дерматологическое заболевание воспалительного характера. Сопровождается образованием на коже пузырьков (везикул), заполненных серозным или гнойным экссудатом, то есть жидкостью.
По симптоматике болезнь напоминает мокнущую экзему, но у нее есть отличительные симптомы. При дерматите поражаются более глубокие слои кожи, а при экземе – наружные. Заболевание с одинаковой частотой встречается у людей всех возрастных групп.
Для лечения применяют противовоспалительные, гормональные, смягчающие, противоаллергические препараты.
Причины и разновидности
Одна из основных причин развития мокнущего дерматита у детей и взрослых – сбои в функционировании пищеварительного тракта. Нарушение биохимических процессов приводит к изменениям в липидном, углеводном, белковом обмене. Замедление метаболизма чревато скоплением в тканях токсических веществ, вызывающих аллергию и мокнущие высыпания на теле.
Дерматит провоцируется внешними или внутренними негативными факторами. Первичной причиной воспаления кожи является дисфункция органов детоксикации, к которым относятся печень с почками. Именно они отвечают за выведение из тканей и крови токсических веществ, продуктов распада лекарств и пищи.
К провоцирующим факторам мокнущего дерматита относятся:
- гастроэнтерологические заболевания (дискинезия, холецистит);
- глистные инвазии;
- постоянные стрессы, психоэмоциональное перенапряжение;
- генетическая предрасположенность;
- сахарный диабет;
- функциональные нарушения в почках, печени;
- снижение иммунной защиты;
- недостаточность щитовидной железы;
- частые рецидивы инфекционных заболеваний;
- злоупотребление лекарственными средствами;
- нерациональное питание, соблюдение строгих диет;
- неблагоприятная экологическая обстановка.
Риск мокнущего аллергического дерматита увеличивается у людей, которые постоянно контактируют с раздражающими веществами – искусственными полимерами, металлами, красками, летучими химикатами и т.д.
Аллерген контактирует с ограниченными участками кожи, но повышенная чувствительность к нему (сенсибилизация) возникает для всего организма.
При повторном взаимодействии с раздражающими веществами возникают первые проявления болезни – зуд, жжение, отеки, мокнущие везикулы.
У взрослых пациентов болезнь проявляется обширным покраснением и раздражением эпидермиса, на котором постепенно образуются сочащиеся пузырьки, преобразующиеся в небольшие язвы и экземы с треснувшей корочкой.
В зависимости от причины дерматологи выделяют формы дерматита:
- бытовой – появляется при постоянном контакте с агрессивными дезинфицирующими средствами, стиральными, чистящими порошками;
- пиококковый – возникает в результате стремительного размножения бактерий (стрептококков, стафилококков) в кожных покровах, провоцирующих образование мокнущих пузырьков с гнойным содержимым;
- профессиональный – развивается у людей, вынужденных долго контактировать с химическими реагентами, шерстью, лекарствами, другими аллергенами;
- дерматомикоз – проявляется на фоне интенсивного размножения болезнетворной флоры, в частности, паразитических грибков.
Визуально дерматит трудно отличить от экземы, так как она тоже характеризуется образованием мокнущих везикул.
Между болезнями есть важное различие: дерматит поражает глубокие слои кожи, может распространяться практически по всему телу. Из мокнущих очагов может сочиться серозная или гнойная жидкость.
При неадекватном лечении на теле появляются глубокие трещины, вызывающие боли и создающие условия для развития вторичных инфекций.
Симптомы и диагностика
Симптоматические проявления дерматита определяются возрастом пациента и своевременностью начатого лечения. Дерматологи выделяют несколько фаз в развитии болезни:
- У детей до 3 лет. На кожном покрове появляются трещины, точечные эрозии, из которых выделяется светло-желтая жидкость. Позже мокнущие изъязвления покрываются плотными корочками светло- или темно-коричневого цвета. У маленьких детей сыпь локализуется на щеках, а также в области коленей, локтей. В единичных случаях сгруппированные мокнущие везикулы возникают на туловище.
- У детей 3-12 лет. Высыпания возникают на обратной сторону ладоней, в области сгибов ног и шее. Пораженные участки кожи приобретают красноватый оттенок, отекают, после чего на них формируются сочащиеся пузырьки, трещины. В течение длительного времени мокнущая сыпь не поддается терапии, а после заживления тканей оставляет пигментированные пятна.
- У детей 12-16 лет. Клинические проявления дерматита у этой категории пациентов мало чем отличаются от симптомов для ранней возрастной группы. Они проявляются сильными покраснениями в очагах поражения, пузырьковой сыпью, образованием корочек. Светло-коричневые уплотнения возникают уже после самопроизвольного вскрытия везикул. Клинические проявления дерматита могут внезапно пропадать или обостряться при снижении иммунитета или нарушении работы ЖКТ.
- У взрослых. В возрасте от 16-20 лет мокнущие везикулы локализуются на лодыжках, кистях рук, складках кожи, шее. При вскрытии пузырьков возникают области изъязвления мокнущего характера. Если не обрабатывать кожу дезинфицирующими мазями/растворами, в очаги проникают вторичные инфекции. Это часто становится причиной гнойного воспаления мягких тканей.
Дерматит определяют по характерным клиническим проявлениям:
- формирование мелких пузырьков и узелковых уплотнений на теле;
- микротрещины, изъязвления, из которых выделяется серозный или гнойный экссудат;
- покраснение, припухлость в областях, пораженных дерматитом.
Для подтверждения диагноза проводится микроскопическое и лабораторное исследование. С помощью кожной пробы определяются раздражающие вещества, вызвавшие аллергическую реакцию и сыпь на теле. После уточнения причины появления мокнущего дерматита подбираются наиболее подходящие медикаменты.
Чем мазать мокнущий дерматит
Местное медикаментозное лечение осуществляется противовоспалительными, ранозаживляющими и дезинфицирующими мазями. Для устранения мокнущих высыпаний при дерматите используются такие мази:
- глюкокортикостероидные (Фликсотид, Афлодерм) – уменьшают воспаление, отечность, зуд;
- антисептические (Судокрем, Деситин) – смягчают пораженную кожу, уничтожают бактерии, снимают воспаление;
- регенерирующие (Бепантен, Солкосерил) – улучшают питание пораженных тканей, что способствует их восстановлению;
- комбинированные (Тридерм, Целестодерм) – оказывают противомикробное, ранозаживляющее, противоотечное действие на кожу.
Для обработки участков покраснения у детей до 12 лет не рекомендуется использовать гормональные средства без разрешения педиатра. Чтобы предупредить аллергические эффекты, в качестве антисептических, смягчающих лекарств используют мази на основе цинка (Циндол, Боро плюс, Салицилово-цинковая).
Препараты для приема внутрь
Чтобы вылечить мокнущий дерматит, следует применять не только наружные, но и системные лекарства. Для восстановления целостности кожных покровов, устранения симптомов дерматита назначаются:
- пробиотики (Бифидумбактерин, Линекс) – восстанавливают микрофлору толстого и тонкого кишечника, что способствует нормализации функций ЖКТ, выведению из организма токсических веществ;
- антигистаминные средства (Телфаст, Эриус) – оказывают противозудное, противоотечное, успокаивающее действие на пораженные ткани;
- успокаивающие средства (Глицин, Ново-Пассит) – оказывают расслабляющее действие на нервную систему, уменьшают зуд, отеки, жжение.
Если дерматит вызван болезнетворными бактериями, назначают антибактериальные таблетки, а если грибками – антимикотики. Для укрепления иммунной защиты принимают витаминизированные препараты и иммуностимуляторы.
Какие народные методы подойдут
Во время лечения детей прибегают к использованию средств альтернативной медицины. Мази, аппликации, компрессы или настои из натуральных продуктов и трав снижают лекарственную нагрузку на организм, что препятствует возникновению побочных эффектов.
Для обработки воспаленного кожного покрова применяются:
- кашица из тертого картофеля – снимает воспаление и отеки, ускоряет заживление эрозий, трещин;
- масло герани – смягчает кожу,и способствует восстановлению ее целостности;отвар из барвинка – очищает поврежденные ткани от омертвевших клеток и экссудата.
В качестве ранозаживляющих компрессов часто применяются отвары из лекарственной ромашки, коры дуба. Но прежде чем их использовать, желательно проконсультироваться с врачом. У многих детей травы вызывают аллергические реакции.
Принципы питания
Дерматит чаще всего возникает по причине нарушений в работе пищеварительной системы. Чтобы восстановить ее функции, повысить иммунитет и ускорить выведение токсинов из организма, рекомендуется придерживаться гипоаллергенной диеты. Из рациона нужно исключить такие продукты:
- репчатый лук;
- острые приправы;
- чеснок;
- сладкие фрукты;
- красные овощи;
- мясные, грибные бульоны;
- газированные напитки;
- морепродукты;
- фаст-фуд.
Из кисломолочных продуктов разрешается употреблять творог, кефир, домашний йогурт. Диетологи советуют на время лечения отказаться от хлебобулочных изделий, консервации и сладостей.
Как вылечить мокнущие трофические язвы
Мокнущие трофические язвы являются типичным осложнением при наличии у больного продолжительного течения варикозного расширения вен.
Особенно, если заболевание не поддавалось квалификационной медикаментозной терапии, либо же лечение выполнялось неправильно с использованием лекарственных препаратов, применение которых на данном этапе развития патологии сосудов — было не актуальным.
При обширных раневых повреждениях эпителиальной поверхности ноги лимфатическая жидкость выделяется из язвы, как элемент защитной реакции организма.
Определенные центры коры головного мозга, получив информацию о наличии язвенного образования с нарушением целостности нижней конечности, подают сигнал об обеспечении области трофического поражения кожи дополнительным притоком лимфы. Таким образом, организм создает искусственную слизистую оболочку открытому участку раневой поверхности и одновременно очищает ее от проникновения инфекционных микроорганизмов вглубь тканей ноги. Это позволяет избежать серьезного бактериального заражения с обильным нагноением и возникновением риска ампутации.
Причины выделения лимфы из трофической язвы на ноге
Кроме защитной реакции организма на нарушение целостности кожного покрова, подтекание лимфатической жидкости из язвы трофического типа возможно при наличии других патологических факторов. Существуют следующие причины постоянного оттока лимфы с поверхности открытой раны, образовавшейся в результате тяжелой формы болезни сосудов.
Прогрессирующий трофический дерматит
У большинства пациентов, которые столкнулись с появлением у них на нижних конечностях язвенных образований с трофическим разрушением эпителия, пораженным является всего лишь один магистральный сосуд, который не обеспечивает нормальный отток венозной крови. Проще говоря, вена, проходящая в глубине тканей ноги не справляется с возложенной на нее природой функцией по прокачке кровеносного русла.
Если же у больного имеется обширная сосудистая патология и болезнью поражено большое количество сосудов различного типа, которые локализуются в одном сегменте ноги, то тогда развивается мокнущий дерматит кожи, сопряженный с образованием сразу нескольких очагов трофических язв.
При наличии такой клинической картины выделение лимфы из ран неизбежно, так как нарушается целостность не только эпидермиса, но и лимфатических каналов, по которым циркулирует сама жидкость.
Выделения из нижней конечности носят систематический характер и не прекращаются ни днем, ни ночью.
Бактериальное заражение
В 73% случаев при ненадлежащем уходе за раневой поверхностью язвы, происходит попадание в нее вторичной инфекции из окружающей среды.
В таком случае выделение лимфы является реакцией организма, направленной на вымывание микробов из разрушенного участка кожи путем его обильно орошения.
Этот метод самостоятельного избавления от патогенной микрофлоры действительно эффективен, но только в первые несколько дней от бактериального инфицирования.
В дальнейшем избыток влаги в тканях раны играет на пользу болезнетворным микроорганизмам и начинается патологический процесс нагноения с дальнейшим некрозом окружного эпителия. Как только больной предпринимает меры, направленные на антибактериальное лечение язв и достигает положительного результата, обильные выделения лимфатической жидкости сразу же прекращаются.
Глубокая трофическая язва
Необходимо понимать, что раневая поверхность на ноге имеет свойство расширять свои границы не только в диаметральную окружность, но и вглубь ноги больного.
Когда степень поражения критическая и происходит существенное нарушение целостности расширенных вен, начинается хроническое выделение лимфы, которое по мере ухудшения состояния здоровья больного только увеличивается в своих объемах.
Все указанные причины, появления обильного подтекания лимфатической жидкости из открытой раны на ноге, связаны с наличием варикозной болезни вен.
Меняются только обстоятельства развития заболевания и симптоматика клинической картины болезни.
Также обязательным условием хронического увлажнения язвы лимфой является вовлечение в воспалительный процесс крупных лимфатических каналов, находящихся в нижней конечности.
Симптомы
Признаки уже существующего подтекания лимфы или первичной стадии начала этого процесса имеют свою особенную характеристику и выраженную клинику, проявление которой заключается в наличии у больного следующей симптоматики:
- одновременно с выделением лимфатической жидкости возникает зуд и жжение в области язвенного новообразования, которое дает о себе знать в соответствии с обильностью подтеканий;
- по ночам начинают появляться судороги нижних конечностей, отличающиеся особой болезненностью и длительным периодом мышечного спазма (боль настолько сильная, что человек пробуждается ото сна и не может ничего сделать со спазмированной ногой);
- перед началом скопления лимфы, окружные эпителиальные ткани приобретают лаковый оттенок кожи, она становится темно-коричневой;
- на поверхности трофической язвы все время присутствует прозрачная жидкость без цвета и запаха (если не используется стерильный перевязочный материал, то лимфа просто стекает вниз по ноге);
- окружные ткани кожного покрова начинают все более интенсивно разрушаться (это связано с тем, что постоянно присутствует избыточное количество влаги и создаются благоприятные условия для размножения бактериальной микрофлоры).
В случае отсутствия адекватной медикаментозной терапии, которую необходимо применять с появлением первых симптомов болезни, начинают появляться все новые язвочки, а объем выделяемой лимфы постоянно увеличивается. Заканчивается это тем, что человек не может покинуть пределы своего дома без наличия на ноге плотной тканевой повязки, которая бы постоянно впитывала в себя большое количество биологической жидкости.
Как и чем лечить мокнущие трофические язвы и остановить жидкость?
Метод терапии, направленный на купирование процесса подтекания лимфы из открытой раны на ноге, состоит из целого комплекса лечебных мер и применения специальных лекарственных препаратов, которые одновременно подсушивают язвенное образование, улучшают трофику венозной крови, впитывают избыточное количество влаги. Для того, чтобы добиться максимально положительного результата за короткий период времени, необходимо использовать следующие виды медикаментов.
Впитывающие повязки
Представляют собой стерильный тканевые отрезки с плотной структурой, которые пропитаны антибактериальными и противовоспалительными средствами. Их края оснащены удобными фиксаторами, которые крепятся к поверхности ноги и не дают повязке сползти вниз во время активного движения.
Кроме этого компоненты ткани подобраны производителем в таком пропорциональном соотношении, что лечебная повязка действует по принципу губки и если у больного из раны обильно течет жидкость, то она его отлично впитывает сохраняя на поверхности язвы стабильный баланс увлажнения.
Наилучшим образом себя зарекомендовали такие препараты данной группы, как Биатен, Цетувит, ПАМ-Т.
Компрессионное белье
Это своеобразные элементы терапевтической одежды, которые представлены в виде чулков и гольф. Если у больного текут трофические язвы, то ношение компрессионного белья позволяет устранить саму суть патологической проблемы.
За счет эффекта компрессионного сжатия не возникает застоя лимфы и венозной крови. Благодаря этому стабилизируется лимфостаз трофической язвы и существенно сокращаются объемы выделений биологической жидкости.
Больной начинает чувствовать себя намного лучше, а постоянно мокнущее раневое образование постепенно подсыхает.
Коллагеновый гидрогель
Используется для самых осложненных форм трофического поражения кожи нижней конечности, когда обильно течет лимфа и большинство лекарственных препаратов не принесли ожидаемого терапевтического эффекта.
Наносится гидрогель непосредственно на поверхность открытой раны и равномерно покрывает всю зону поражения. Спустя 10-15 минут происходит полное блокирование самотека лимфатической жидкости и снятие воспалительного процесса.
Наилучшим образом зарекомендовал себя гидрогель на коллагеновой основе под названием Эмалан.
Лекарственные препараты данной категории еще обладают отличным заживляющим эффектом.
При необходимости лечащий врач может использовать и другие терапевтические средства, которые позволят прекратить подтекание лимфатической жидкости из трофического новообразования и восстановить нормальную циркуляцию венозной крови с перспективой дальнейшего заживления раны. Обязательно просмотрите перечень лучших мазей от трофических язв.
Последствия и осложнения при отсутствии или неправильном лечении
Развитие заболевания при полном отсутствии его терапии, либо же не адекватно оказанной медицинской помощи, спрогнозировать достаточно сложно, ведь каждый клинический случай индивидуален. Выделяют следующие негативные последствия, возникновение которых непосредственно связано с обильным подтеканием лимфы:
- острое воспаление язвенного новообразования с вовлечением в патологический процесс окружного эпителия и костной ткани нижней конечности, которые до этого сохраняли здоровое состояние;
- нагноение раневой поверхности с ее полным заполнением гнойным экссудатом, удаление которого возможно только путем проведения полноценной хирургической операции на язвы;
- резкое увеличение популяции бактериальной микрофлоры в связи с наличием постоянно влажной среды (это осложнение всегда влечет за собой развитие еще большего воспалительного процесса);
- возникновение некроза, критическое поражение тканей ноги с дальнейшей ее ампутацией.
В каком бы ключе не происходило ухудшение самочувствия больного в связи с отсутствием терапии трофической язвы и купирования подтекания лимфы, любые последствия связанные с этим процессом, носят крайне негативный характер и способны привести к инвалидности больного.