Что такое бактериальный вагиноз (молочница)?
Вульвовагинальный кандидоз (так называемая «молочница») – инфекционное поражение нижнего отдела гениталий, вызываемое дрожжеподобными грибами рода Candida.
Молочница не считается заболеванием, передающимся половым путем, однако она повышает риск появления таких заболеваний, так как влагалищная среда становится более восприимчивой к внешним факторам. Исследователи установили, что возрастной период для бактериального вагиноза составляет 15-44 года.
Причиной возникновения молочницы может быть дисбаланс вагинальных бактерий. В организме всегда присутствуют полезные и вредные бактерии, когда вредных бактерий становится больше, баланс нарушается, тем самым вызывая молочницу.
Во влагалище должны содержаться бактерии, называемые лактобациллами. Эти бактерии производят молочную кислоту, делая влагалищную среду нормализированной, что предотвращает рост других бактерий.
Когда уровень лактобацилл понижается, повышается риск размножения других бактерий, которые вредят кислотной среде влагалища.
За последние 10 лет число случаев вагинального кандидоза увеличилось почти вдвое и составляет среди воспалительных заболеваний влагалища и вульвы 30-45%. Вульвовагинальный кандидоз представляет собой одну из важных проблем, так как оказывает значительное влияние на здоровье огромного числа женщин, в том числе на психоэмоциональную сферу и половую жизнь.
В настоящее время увеличивается число вульвовагинальных кандидозов не только как самостоятельных заболеваний, но и как заболеваний, сопутствующих другим инфекциям, передаваемым половым путем. При этом наиболее часто (25-45%) он встречается в сочетании с бактериальным вагинозом.
Вместе с тем, грибы рода Candida входят в состав нормальной микрофлоры влагалища и не всегда вызывают заболевание. Наиболее часто дрожжевые грибы попадают во влагалище из кишечника, где их росту и размножению препятствуют лактобактерии. Возможно заражение и половым путем, хотя это и не основной путь передачи инфекции.
- 10-20% женщин являются кандидоносителями (отсутствие жалоб и клинической картины заболевания) при наличии дрожжеподобных грибов в низком титре (менее 10*3 КОЕ/мл).
- 75% женщин хотя бы один раз в жизни имели клинический эпизод вагинального кандидоза, а каждая вторая пациентка имеет два и более таких эпизодов.
- У 5% женщин кандидоз постоянно рецидивирует, то есть периодически обостряется.
Особое значение наличие данного состояния приобретает во время беременности, в связи со значительной распространенностью его в этот период жизни женщины
Кандидоз может встречаться у 30-35% беременных, а при наличии у них эндокринной патологии этот показатель увеличивается до 60%. При этом число случаев инфекционно-воспалительных поражений у новорожденных, вызванных грибами рода Candida, достигает 15-25%.
Ведущим и наиболее значимым фактором риска развития вагинального кандидоза являются различного рода иммунодефицитные состояния, обусловленные не только соматической патологией организма (снижение функции щитовидной железы, сахарный диабет, хронические заболевания желудочно-кишечного тракта, аллергии и др.), но и длительным и бесконтрольным приемом лекарственных средств (таких как, антибиотики, кортикостероиды, высокодозированные гормональные контрацептивы).
Наиболее часто «молочницу» вызывают дрожжеподобные грибы рода Candida, насчитывающего более 170 видов
Грибы рода Candida – это микроорганизмы, которые существуют в виде 2-х форм: в виде почкующихся форм и псевдомицелия. Почкующиеся клетки – это инфекционная форма гриба, а нити псевдомицелия – форма, в которой гриб существует в тканях.
Именно этими терминами описывается наличие грибов в мазке (микроскопия) и затем результат расценивается доктором. Более информативен культуральный метод диагностики (посев отделяемого влагалища на питательные среды) с последующей оценкой вида гриба, его количества, и чувствительности к определенному спектру препаратов.
Использование данного метода наиболее оправдано при хроническом кандидозе.
https://www.youtube.com/watch?v=po46NB8tFZY
В настоящее время по характеру течения заболевания выделяют три клинические формы вульвовагинального кандидоза:
- Кандидоносительство.
- Острый вульвовагинальный кандидоз.
- Хронический (рецидивирующий) вульвовагинальный кандидоз.
Для кандидоносительства характерно отсутствие жалоб и выраженных клинических проявлений заболевания. Для острой формы – наличие явной клинической симптоматики разной степени выраженности, как правило, впервые возникшей. При хроническом течении процесса – эпизоды генитального кандидоза регистрируются в течение года 4 и более раз.
При этом клиническая картина характеризуется меньшей распространенностью поражений, менее интенсивной гиперемией и отечностью, влагалищные выделения менее интенсивные или могут вообще отсутствовать. Кроме того, при длительном течении может поражаться и перианальная область, и внутренняя поверхность бедер.
Как правило, при этой форме заболевания интенсивность симптомов наиболее выражена перед менструацией, а во время её протекания несколько стихает.
Молочница характеризуется следующими клиническими проявлениями:
У женщин при этом заболевании обычно поражается влагалище и наружные половые органы, у мужчин – головка полового члена и крайняя плоть.
Кандидоз у женщин:
- жжение и зуд в области наружных половых органов, во влагалище;
- покраснение, раздражение вульвы и влагалища;
- обильные выделения из половых путей различного цвета и консистенции (белые густые, сливкообразные или хлопьевидные, творожистые, пленчатые), имеющие нерезкий, кисловатый запах;
- в острый период может быть боль при мочеиспускании, болезненность при половом акте.
Кандидоз у мужчин:
- жжение и зуд в области головки полового члена и крайней плоти;
- покраснение головки полового члена и крайней плоти;
- белый налет на головке полового члена;
- боль при половом акте;
- боль при мочеиспускании.
Осложнения
В основном, осложнения молочницы включают в себя более высокий риск развития таких заболеваний, как:
- ВИЧ-инфекции, так как молочница повышает восприимчивость к вирусу;
- ЗППП, таких как хламидиоз, гонорея, вирус папилломы человека, герпес.
Также осложнения бактериального вагиноза несут последствия во время беременности:
- Ранние или преждевременные роды
- Выкидыш
- Послеродовой эндометрит, раздражение или воспаление слизистой оболочки матки после родов
- Трубный фактор бесплодия, вызванные повреждением фаллопиевых труб, которые соединяют яичники с маткой
- Хориоамнионит, воспаление мембран, окружающих плод. Хориоамнионит значительно увеличивает шансы на ранние роды. Если новорожденный выживает, они имеют более высокий риск развития ДЦП.
- Экстракорпоральное оплодотворение (ЭКО) может быть менее успешным, если у женщины имеется молочница.
- Бактериальный вагиноз также увеличивает риск воспалительных заболеваний малого таза, инфекций и воспаления верхних женских половых путей, которые могут иметь серьезные последствия, включая бесплодие.
Фактор риска развития молочницы
Бактериальный вагиноз может развиться у любой женщины, но некоторые виды деятельности или поведения могут увеличить риски.
- Принятие ванны с антисептическими жидкостями
- Половой акт без презерватива
- Отсутствие постоянного полового партнера
- Частая смена половых партнеров
- Использование ароматизированного геля для душа и мыла для интимной гигиены
- Курение
- Стирка нижнего белья с ароматизированными порошками.
Лечение молочницы
Бактериальный вагиноз иногда не нуждается в лечении, если он проходит бессимптомно. В других случаях лечение необходимо.
Антибиотики эффективны в 90 процентов случаев, но зачастую молочница возвращается снова в течение нескольких недель. Посоветуйтесь с врачом какие антибиотики подходят именно вам.
Около 30 процентов женщин, чьи симптомы исчезают благодаря лечению, будут иметь рецидив в течение 3 месяцев, и у 50% рецидив наступит в течение 6 месяцев.
Самодиагностика вагинального кандидоза не только ненадежна, но и не всегда результативна, так как приводит к частому использованию местных антимикотических (противогрибковых) средств и препаратов широкого спектра действия, без учета клинической картины, оценки биоценоза влагалища и общего состояния макроорганизма.
И если в случае острого первичного эпизода самостоятельное лечение с использованием всем известных, широко рекламируемых средств «от молочницы» и может дать положительный эффект, то в случае с хроническим течением заболевания, благополучный исход маловероятен, т.к.
необходимо лечить не просто расстройство местного микроценоза влагалища, а добиться эрадикации (удаления) возбудителя и устранить причины, способствующие частым обострениям этого процесса.
Таким образом при назначении терапии вульвовагинальный кандидоз требует учитывать форму, в которой протекает заболевание, факторы риска его возникновения, протекает ли оно в идее моноинфекции или сопутствует и осложняет другие ЗП, наличие экстрагенитальной (терапевтической) патологии, что будет определять оптимальную схему лечения и позволит предупредить развитие рецидивов этого заболевания.
Не занимайтесь самолечением, ведь наше здоровье бесценно, берегите его. И тогда Вы и Ваш доктор с удовольствием скажете: «Прощай, молочница!»
Профилактика рецидивов
Решение проблемы грибковых поражений половых органов — важная задача современной медицины, требующая разработки новых лекарственных препаратов и новых схем лечения.
Известно, что лишь каждая четвертая женщина в мире никогда не переживала эпизод вульвовагинального кандидоза («молочницы»), 50% женщин пернесли заболевание не менее 2-х раз, а 5% женщин сталкиваются с рецидивами заболевания каждые 2 месяца. Рецидивирующий вагинальный кандидоз наблюдается у 10-20% женщин, причем у половины пациенток симптомы появляются в промежутке от нескольких дней до 3 мес после излечения первичного эпизода.
Тропность грибов к коже и слизистым оболочкам, их устойчивость к кислой среде объясняет факт развития кандидозного вульвовагинита, составляющего 45% всех кандидозных поражений организма.
Имеющаяся доказанная эффективность противогрибковых препаратов и развитие устойчивости к ним грибов побуждает к разработке новых антимикотиков, способных не только устранить клиническую картину кандидоза, но и предупредить развитие рецидивов.
Грибы семейства Candida в симбиозе с другими грибами населяют слизистую оболочку влагалища у 10-30% здоровых женщин, кроме того входят в состав нормальной микрофлоры полости рта и толстой кишки большинства здоровых людей.
При нарушении гомеостаза (снижение выработки секреторных иммуноглобулинов,повышение факторов, благоприятствующих увеличению грибов) кандидоносительство может перейти в развернутую клинику заболевания, вплоть до тяжелых форм заболевания с частыми рецидивами. Имеет значение и нарушения углеводного обмена, сопровождающиеся гипергликемией и гиперэстрогенией, ведущие к снижению количества лактобацилл (палочки Додерлейна). Заболевание редко развивается на фоне нормального биоценоза влагалища и рН менее 4,5.
Следует отметить, что в настоящее время молочнокислая микрофлора влагалища часто оказывается под ударом нерациональной антибиотикотерапии, кишечных дисбиозов и ненужных санаций.
Причина высокой распространенности рецидивирующего кандидозного вульвовагинита – любые заболевания макроорганизма, протекающие с ослаблением иммунной системы, ослаблением секреторного звена иммунитета (сахарный диабет, гипотиреоз, дисгормональные состояния организма, иммунодефициты), способствующие избыточному размножению и усилению патогенных свойств грибов.
Также имеет значение снижение чувствительности грибов к антимикотикам и увеличение числа грибов вида non-albicans. Данная ситуация требует пересмотра схем лечения, четкой идентификации вида грибов при лечении грибковых поражений половых органов.
Кандидоносительство не является заболеванием, так как грибы рода Candida в эпителии влагалища не вызывают воспаления, однако при благоприятных условиях грибы начинают усиленно размножаться, вызывая типичное воспаление, сопровождающееся зудом, жжением, творожистыми выделениями, серовато-белым налетом слизистой, легко вынимаемым ватным тампоном, иногда может быть боль при половом акте и мочеиспускании.
При остром кандидозе длительность заболевания не более 2-х месяцев в году с типичной клинической картиной, в то время как хронический рецидивирующий кандидоз бывает до четырех раз в году.
По мнению акушеров-гинекологов и венерологов-кандидоз не передается половым путем, также нет связи между кандидозом влагадища и наличием грибов в кишечнике.
Многие исследователи считают, что хронический рецидивирующий кандидоз возникает на фоне локального иммунодефицита, при наличии метаболических расстройств и дисфункций иммунной системы.
Диагностика острого кандидоза с выраженной клинической картиной не вызывает затруднений, но данная ситуация требует обращения к врачу акушеру-гинекологу для назначения полноценного комплексного лечения.
При стертых формах заболевания и неяркой клинической картине симптомы заболевания мало беспокоят женщину, однако она нуждается в полноценном лечении у акушера-гинеколога.
Особо следует обратить внимание на важность проведения при гинекологическом осмотре рН-метрии вагинального секрета (нормальное рН влагалища 3,8-4,4).
Диагноз вагинального кандидоза обязательно должен быть подтвержден выделением культурыдрожжевых клеток из вульвы и влагалища. Хронический рецидивирующий кандидозтребует видовой идентификации возбудителя для проведения рациональной терапии.
Профилактика развития хронического рецидивирующего кандидоза — прежде всего рациальная антимикотическая терапия, в сочетании с иммуномодулирующей терапией, направленной на нормализацию состояния иммунитета.
Вагиноз, кольпит и молочница — симптомы и характеристика
Самые распространённые инфекционные заболевания влагалища — бактериальный вагиноз, кольпит и кандидоз (молочница).
Все они вызваны активностью патогенных микроорганизмов, но механизм возникновения каждого заболевания и особенности протекания различны. Соответственно различаются и способы лечения.
Вот почему самостоятельная постановка диагноза и самолечение практически всегда приводят к переходу патологии в разряд хронических.
НАЖМИТЕ, ЧТОБЫ ЗАПИСАТЬСЯ
Что такое вагиноз, вагинит (кольпит) и молочница
Бактериальный вагиноз (гарднереллёз) — это невоспалительное заболевание, которое выражается в изменении состава микрофлоры влагалища, вследствие чего уменьшается количество полезных молочнокислых бактерий и увеличивается удельный вес патогенной и условно-патогенной флоры. Клетки лейкоцитов при вагинозе отсутствуют, потому что воспаления не происходит.
Женщины, заболев бактериальным вагинозом, отмечают увеличение объема выделений из влагалища, которые приобретают резкий отвратительный запах «тухлой рыбы». Но в отличие от венерических заболеваний, в этом случае отсутствуют зуд, жжение и воспаление. Из-за его причины — изменение флоры — болезнь называют дисбактериозом влагалища.
Вагинит (кольпит) — это воспаление слизистых стенок влагалища, вызванное изменением соотношения полезной и болезнетворной микрофлоры в пользу патогенных бактерий.
Признаки бактериального вагинита проявляются ярко не всегда, а вот гинеколог во время осмотра увидит, что слизистая влагалища красная с локальными кровоизлияниями.
Со временем кольпит распространяется и на наружные половые органов, вызывая вульвит — воспаление вульвы со всеми вытекающими отсюда последствиями.
Молочница (кандидоз) — это инфекционное воспалительное заболевание, вызванное деятельностью дрожжеподобного грибка Candida. Споры этого грибка присутствуют в составе нормальной микрофлоры здорового человека, но при ослаблении иммунитета в большом количестве начинает развиваться патогенный штамм.
Продукты жизнедеятельности бактерий — выделения в виде творога, за что болезнь и получила название — молочница.
Чем отличаются симптомы вагиноза, вагинита и молочницы
Сравним признаки кольпита, кандидоза и гарднереллеза:
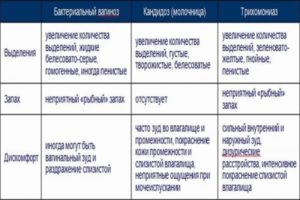
| Симптомы | вагиноз | вагинит | молочница |
| Зуд и жжение в области половых органов | + | + | + |
| Выделения | Имеют неприятный «рыбный» запах | Могут быть как гнойные выделения, так и сухость влагалища | Белые творожистые выделения |
| Покраснение и отёк тканей | нет | есть | есть |
| Наличие болезнетворных бактерий | есть | есть | есть |
| Воспалительный процесс | нет | есть | есть |
Причины появления вагиноза, вагинита и молочницы
Все три заболевания объединяет то, что спровоцировать развитие инфекции может не только незащищённый половой акт). Также часто болезнь связана с изменением гормонального фона, падением иммунитета и др. причинами.
Суть процесса такова: каждая женщина, достигшая половозрелого возраста, имеет уникальный состав микрофлоры. Он непостоянен — биофлору формируют различные факторы, в том числе овуляция, ОРВИ, стресс, приём гормональных контрацептивов, ношение облегающих брюк из плотной ткани и пр.
Все эти процессы вызывают изменение условий, необходимых для жизнедеятельности тех или иных бактерий. Например, при ношении синтетических трусиков, прекращается доступ воздуха к половым органам, а температура воздуха и влажность увеличиваются.
В итоге погибают анаэробные (нуждающиеся в воздухе) полезные бактерии, а такие, как кандида стремительно развиваются.
Получить молочницу за час нахождения во влажном купальнике на солнце — плевое дело.
В микрофлоре здоровой женщины преобладают полезные молочнокислые бактерии (лакто-, бифидобактерии). Когда количественный и качественный состав микрофлоры сдвигается, полезные бактерии уступают место болезнетворным анаэробным (способным жить при отсутствии кислорода) и факультативно-анаэробным (на которые кислород не оказывает разрушительного воздействия).
Естественный уровень кислотности 3.8-4.2 рН возрастает, в связи с чем молочнокислые бактерии гибнут (распадаются), выделяя аммиак. Вот почему для вагинита и вагиноза характерен неприятный запах выделений.
Кольпит (вагинит) чаще всего возникает на фоне заражения ЗППП. Это его отличает от вагиноза и молочницы. Кандидоз (молочница) возникает и без вступления в сексуальные отношения. Его вполне можно подцепить в бассейне или бане, если сесть на скамью, не подстелив полотенце.
Молочница проявляет себя при ношении неопреновых шорт во время занятий фитнесом, облегающих брюк из плотной ткани, занятиях спортом в непредназначенной для этого одежды. Это заболевание обостряется в подростковом возрасте, когда происходят бурные гормональные изменения.
Редко когда кандидоз передаётся непосредственно половым путём.
Особенности вагиноза и его отличие от вагинита и молочницы
Вагиноз встречается у молодых и неопытных девушек, которые только вступили в сексуальные отношения. Причин для этого несколько: может возникнуть аллергия на латекс, влагалище может быть травмировано во время полового акта, потому что из-за чувства страха и новизны вырабатывает недостаточно смазки и т.д. Встречается вагиноз и тех, кто ещё не вступал в половые отношения.
Отличие вагиноза от молочницы и вагинита в том, что при вагинозе не воспаляются влагалищные стенки. В остальном пути заражения у вагинита, вагиноза и молочницы примерно одинаковые:
- Агрессивная гигиена едкими средствами — мылом, растворами (бактерии кишечника переносятся от ануса во влагалище, при спринцевании вымывается полезная микрофлора).
- Отсутствие нормальной гигиены (бактерии скапливаются в вульве , вызывая воспаление).
- Неконтролируемый приём антибиотиков (антибиотики унничтожают все без разбора, в том числе и полезную флору, меняют состав микрофлоры).
- Гормональные сбои. Низкий уровень одного из гормонов негативно влияет на структуру слизистой — она истончается, ослабевают её защитные функции. Вагиноз у беременных по этой причине наблюдается очень часто.
- Частая смена половых партнёров, незащищённый секс — это обмен микрофлорой, причём не всегда благоприятной.
- Диарея и понос — 1/2 пациенток с вагинозом страдает расстройством желудка.
- Местная аллергия — иногда изменение бактериального фона происходит как реакция на тампон, прокладку, синтетическое бельё.
- Использование гормональных средств контрацепции или внутриматочной спирали с самостоятельным подбором. Гормоны должны выписываться на основании результатов анализов на половые гормоны.
- Воспаление мочеполовой системы — молочница — спутница миомы матки, вагиноз — цистита.
- Сахарный диабет (при диабете нарушается выработка гликогена, которым питаются молочнокислые бактерии)
Состав мазка на микрофлору: норма и патология
Чтобы выявить состав флоры, нужно сдать. Мазок на флору берётся из уретры (U), с шейки матки (C) и стенки влагалища (V).
У здоровой женщины состав микрофлоры будет выглядеть так:
- Плоский эпителий. Если он выстилает стенки влагалища пластами, это говорит о вагините, потому что в норме клеток плоского эпителия должно быть в единичных цифрах. Если клеток плоского эпителия нет вообще, это указывает на атрофический вагинит.
- Лейкоциты. Они призваны обезвреживать возбудителя инфекции, поэтому характерны для воспаления. Лейкоциты отсутствуют только при вагинозе.
- Грамположительные палочки (окрашивающиеся в синий цвет во время теста Грамма). Это лактобактерии и палочки Дедерлейна, поддерживающие оптимальный щелочной баланс во влагалище. Они питаются гликогеном — полисахарид, дающий жизнь полезным микроорганизмам. При распаде гликогена образуется молочная кислота, которая не даёт размножаться болезнетворным бактериям. При снижении иммунитета грамположительные палочки снижаются в количественном соотношении и не в состоянии оказывать сопротивление инфекциям. Чем больше грамположительных палочек в составе — тем лучше.
- Слизь. Она нужна для поддержания влажной среды слизистой поверхности влагалища. Слизь выделяют железы канала шейки матки. В норме объём выделяемой слизи равен количеству впитываемой (примерно 5 мл), и увеличение нормы говорит о воспалении шейки матки.
- Ключевые клетки. Это клетка плоского эпителия, окружённая бактериями. Такое случается только при нарушении микрофлоры влагалища.
Сравнительный анализ результатов мазка на микрофлору из влагалища
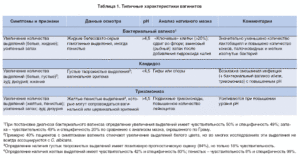
| Показатель | норма | вагиноз | вагинит | кандидоз |
| лейкоциты | 0-10 | 8-10 | более 30 | 5-100 |
| плоский эпителий | 5-10 | 5-10 | 25-40 | |
| гонококки | нет | есть | большое количество (при гонорейном вагините) | есть |
| ключевые клетки | нет | есть | много клеток, окружённых гарднереллами | есть |
| дрожжи | нет | есть | есть | свыше 104 КОЕ/мл |
| слизь | умеренно | выше нормы | большое количество | есть |
| микрофлора | палочки Дедерлейна | палочки mobiluncus curtisii, Gardnerella vaginalis | низкое количество лактобактерий | Candida albicans |
| рН | 3,5-4,5 | 5-6,5 | 4-6 | 4-5 |
Чем опасны вагиноз, вагинит и кандидоз
Все три патологии очень неприятно протекают и наносят серьезный урон здоровью женщины.
Вагиноз. Несмотря на то, что бактериальный вагиноз не вызывает воспаления, он таит в себе серьезную опасность, которая обязательно даст о себе знать при планировании беременности. Женщине нужно обязательно вылечиться от бактериального вагиноза, иначе она не сможет забеременеть или нормально выносить малыша.
Ключевая клетка, в момент продвижения сперматозоида к яйцеклетке, легко передает с ним инфекцию. Воспаленные репродуктивные органы — не место для нормальной беременности. И если зачатие даже произошло, патогены проникнут в плаценту или околоплодные воды. Это спровоцирует выкидыш на ранних сроках либо преждевременные роды в 3-м семестре.
Малыш, мать которого во время беременности страдала вагинозом, рождается с врожденными инфекциями, пневмонией, энцефалитом и пр.
Вагиноз и вагинит. Многие ученые утверждают, что эти заболевания косвенно провоцируют онкологию — рак половых органов. Давно известно, что слабая микрофлора — лучшая среда для развития герпеса и ВПЧ. Они в свою очередь расшатывают иммунную систему организма. Активно развиваясь, вирусы выделяют канцерогенный белок, который накапливается и провоцирует развитие рака.
Вагинит. Эта болезнь, перешедшая в хроническую форму, также является причиной бесплодия. Имея воспалительную природу, вагинит охватывает шейку матки, а от неё и сам орган.
Поражая слизистую поверхность, вагинит вызывает развитие эндометрита (воспаления эндометрия), спайки фаллопиевых труб, воспаления мочевого пузыря и пр. При зачатии вагинит мешает нормальному прикреплению эмбриона к эндометрию.
Это не дает плоду нормально развиваться, вызывая различные патологии развития и преждевременные роды.
Кандидоз (молочница). Грибок не влияет на репродуктивную систему и, в отличие от вагинита и вагиноза, к бесплодию напрямую не ведёт. Но ослабляя общую флору, кандида создает великолепные условия для развития самых опасных патогенов.
Кроме этого, частые рецидивы молочницы говорят о том, что в организме имеются неполадки. Возможно, кандидоз спровоцирован миомой матки или кистой яичника, вялотекущей пневмонией или гипергликемией.
А что уж говорить о состоянии женщины во время обострения молочницы — о личной жизни в эти дни можно забыть.
Лечение вагиноза, вагинита и кандидоза
Лечить или не лечить эти заболевания — решать только вам. Все три патологии могут долго не давать неприятных признаков и женщина вполне может смириться с положением дел. Ещё один вариант — заняться самолечением, что, как известно, однозначно ни к чему хорошему не приведет.
Лечение всех трёх заболеваний проводится антисептиками в виде свечей, таблеток или мазей. Оно назначается исключительно врачом, и подбирается согласно индивидуальным показаниям.
Если вы все-таки приняли правильное решение и выбрали лечение у гинеколога — приходите в клинику Диана в СПБ. У нас можно недорого сдать анализы и вылечиться от любого гинекологического заболевания.
, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
ссылкой:
Бактериальный вагиноз: симптомы, диагностика и лечение
статьи:
Под диагнозом «бактериальный вагиноз» подразумевается изменение нормальной флоры влагалища. Медики еще именуют данное заболевание дисбактериозом влагалища.
Что такое бактериальный вагиноз
При нормальных условиях в женском органе множество кисломолочных бактерий (Lactobacillus acidophilus, или палочки и лактобактерии Додерляйна). Благодаря таким микроорганизмам и образуется кислая среда.
Как правило, во время полового заболевания число молочно-кислых микроорганизмов снижается, а далее их заменяют болезнетворные, а точнее условно-патогенные бактерии. Такие микроорганизмы провоцируют развитие заболевания при ослабленной иммунной системе. Такое явление является причиной падения уровня кислотности во влагалище.
Раньше полагали, что бактериальный вагиноз возникает из-за проникновения какого-либо одного вида микроорганизмов. Следовательно, возникло и второе название бактериального вагиноза – гарднереллезный или гемофильный вагинит. На сегодня определено, что бактериальный вагиноз возникает не из-за одного микроба, а по причине нарушения баланса разных видов бактерий.
Вследствие этого бактериальный вагиноз не относится к инфекционным заболеваниям и не передается половым путем. В отличие от вагинитов бактериальный вагиноз не провоцирует воспалительные процессы во влагалище.
Можно ли заразиться бактериальным вагинозом половым путем?
Сразу стоит отметить, что данное половое заболевание не относится к венерическим болезням.
Провокаторы бактериального вагиноза (прежде всего гарднерелла) могут передаваться при половых контактах.
Тем не менее, их передача от одного носителя к другому еще не служит причиной недуга, так как данные микроорганизмы в малом количестве присутствуют в нормальной флоре влагалища у многих женщин.
Тем не менее, половые контакты, проходящие без применения контрацептивов, сказываются на появлении бактериального вагиноза. Это касается не самого заражения, а того, что при смене партнера меняется флора влагалища.
Факторы риска развития бактериального вагиноза
Допустить то, что присутствует бактериальный вагиноз, можно в следующем случае: — В недавнем времени менялся половой партнер; — Не так давно принимались антибиотики; — В течение нескольких недель происходила частая смена половых партнеров; — Присутствует внутриматочная спираль; — Использовались контрацептивные кремы и свечи, в чьем составе есть 9-ноноксинол (например, Ноноксинол, Патентекс Овал); — Недавно осуществлялось спринцевание; — Несоблюдение личной гигиены. Вышеупомянутые факторы не являются основной первопричиной патологического процесса, однако они негативно отражаются на среде влагалища и провоцируют появления бактериального вагиноза.
Симптомы бактериального вагиноза
Основной симптом при бактериальном вагинозе – это обильные сероватые выделения из влагалища. В сутки их может быть до 30 мл.
Выделения имеют достаточно жидкую консистенцию, имеют характерный запах рыбы, который становится интенсивнее после полового акта без контрацептива, потому что щелочная рН спермы повышает продуцирование летучих аминов.
Иногда в процессе полового акта можно заметить жжение или дискомфорт, а также раздражение вульвы. В некоторых случаях бактериальный вагиноз протекает без дискомфорта.
Диагностика бактериального вагиноза
С целью выявления заболевания проводятся такие методы диагностики:
— Анализ мазка под микроскопом; — Посев на микрофлору влагалища, количественное и качественное исследование с определением степени дисбактериоза; — Определение вида всех возбудителей заболевания, включая гарднереллы, при помощи современных API-систем; — Установление чувствительности выделенных возбудителей к антибиотикам и бактерофагам, что дает возможность выбрать медикаменты для лечения; — Определение генетического материала гарднерелл в цепной полимеразной реакции, наиболее чувствительный тест, но не специфичный для гарднерелл.
Для постановки точного диагноза следует исключить такие заболевания как: уреаплазмоз у женщин, вагинальный кандидоз, трихомониаз у женщин и другие венерические заболевания.
Когда мазок свидетельствует о бактериальном вагинозе
Диагностику бактериального вагиноза проводят обуславливаясь характерными выделениями из влагалища, изменениями во влагалищном мазке, снижением кислотности. Многие пациентки узнают о диагнозе по результату мазка на среду.
Если у пациентки присутствует бактериальный вагиноз, то в мазке присутствуют такие изменения: — Множество ключевых клеток (клетки влагалищного эпителия, которые покрывает большое количество коккобацил); — Большое количество кокко-бациллярных форм (бактерий в виде кокков и палочек); — Молочнокислые бактерии практически отсутствуют; — Лейкоциты находятся на нормальном уровне либо несколько повышены; — Присутствие мобилункуса (Mobiluncus); — Уровень рН выделений превышает 4,5.
Дифференциальная диагностика бактериального вагиноза влагалища с трихомониазом, кандидозом и уреаплазмозом
| Признаки | Влагалищный кандидоз или молочница | Трихомониаз | Бактериальный вагиноз | Уреаплазмоз |
| Запах выделений | Кисловато-сладковатый запах | Сильный зловонный запах рыбы | Неприятный рыбий запах | Может быть естественный или аммиачный запах |
| Характер выделений | Обильные, густые, гомогенные, молочного цвета, творожистой консистенции | Обильные, пенистые, гнойные, желто-зелёного цвета | Обильные, жидкие, серо-белого цвета, могут быть пенистые | Обильные, мутные, иногда беловатого цвета, между циклом могут быть коричневые мажущие |
| Ощущения | Жжение и зуд во влагалище, дискомфорт и боль во время мочеиспускания и при половом акте, жжение усиливается, когда женщина сидит нога на ногу | Сильный наружный и внутренний зуд во влагалище и наружных половых органах, гиперемия слизистой влагалища, нарушения процесса мочеиспускания | Вагинальный зуд, дискомфорт во время полового акта | Боль внизу живота, дискомфорт во время полового акта, зуда и жжение в области половых органов |
Лечение бактериального вагиноза
Первая причина, по которой стоит приступать к лечению – это регулярные выделения из влагалища. Помимо того, данное явление через некоторое время перерастает в воспалительно-инфекционный процесс. В ходе лечения нужно, прежде всего, восстановить правильный баланс микроорганизмов влагалища, а не только устранить патогенных микробов.
Длительно протекающий дисбактериоз, который присутствует при бактериальном вагинозе, может плохо отразиться на иммунной системе, дав ей ослабнуть, что в свою очередь может привести к другим заболеваниям или вызвать обострение хронических.
Давайте рассмотрим, как лечат бактериальный вагиноз, если он появился впервые, учтите, если заболевание рецидивирует, то лечение увеличивают или переходят на другие препараты.
Обратите внимание на следующее: нижеуказанные препараты подбираются индивидуально и только врачом.
Прежде чем приступить к лечению, важно посетить и проконсультироваться с вашим лечащим гинекологом, а также следует обязательно сдать анализы.
Специфическое лечение бактериального вагиноза
Специфическое лечение направленно на уничтожение микроорганизмов, вызвавших заболевание.
Перорально
■ Метронидазол (Трихопол) 2 гр. внутрь однократно.
■ Метронидазол (Трихопол) по 250 мг принимать по одной таблетке дважды в сутки (утром и вечером) во время или после еды. Курс составляет 10 дней.
При приеме Метронидазола может наблюдаться окрашивание мочи в красно-коричневый цвет из-за присутствия водорастворимого пигмента, образующегося в результате метаболизма метронидазола.
■ Тинидазол 2 г в сутки, это 4 таблетки по 500 мг (терапия длится 2 дня) или 1 г в сутки — 2 таблетки (лечение длится 5 дней).
■ Клиндамицин 150 мг. Принимать необходимо по 1 таблетке 4 раза в сутки. Длительность лечения – 7-10 дней.
■ Орнидазол (Тиберал) 500 мг. по 1 таблетке или капсуле 2 раза в день. Курс лечения, как правило, составляет 5 дней.
Вагинально
■ Клиндамицин (Далацин)2% 100 мг (вагинальный крем). На ночь следует вводить по одному аппликатору (5 г крема). Длительность лечения – 1 неделя.
■ Метронидазол (Флагил, Метрогил) 500 мг (вагинальные суппозитории). На ночь нужно вводить по одной свечке. Курс лечения – 10 дней.
■ Нео-пенотран форте комбинированный препарат, который состоит из метронидазола и
миконазола. Оказывает противомикробное и противогрибковое действие. 1 суппозиторию вводят глубоко во влагалище на ночь в течение 7-14 дней.
■ Флуомизин по одной вагинальной свечке перед сном в течение 6 дней.
■ Бетадин (повидон-йод) 200 мг. по одной свечке в течение недели.
■ Хлоргекседина биглюканат (Гексикон) по 1 свечке 2 раза в сутки в течение 1 недели.
Иммуно-корригирующая терапия при при бактериальном вагинозе
Виферон по 1 ректальной суппозитории 2 раза в сутки через 12 ч ежедневно в течение 5-10 дней.
Ацидофильные лактобактерии при бактериальном вагинозе
Ацилакт вставляют по 1 суппозитории 2 раза в сутки в течение 5-10 дней. Ацилакт в свечах противопоказан при кандидозе, так как быстрое смещение pH в кислую сторону способствует росту грибков.
Восстановление микрофлоры кишечника
При приеме антибиотиков совместно назначают препараты: линекс или бифиформ.
Нормализация уровня рH
Биофам —средство для восстановления собственной микрофлоры интимной зоны путем создания наиболее благоприятных условий за счет содержания молочной кислоты, которая поддерживает рН 3,8-4,5.
Вагинальные средства, которые содержат в своем составе штаммы лактобактерий, призваны заменить погибшую собственную микрофлору, однако спрогнозировать приживаемость чужеродной микрофлоры трудно.
Биофам не только создает благоприятную среду для роста и размножения собственной микрофлоры, но и за счет гликогена – питательного субстрата — поддерживает их жизнедеятельность, а тимьяновое масло снижает вероятность увеличения патогенных штаммов и рецидива.
Пробиотики при бактериальном вагинозе
Пробиотики являются препаратами, включающими в свой состав полезные микроорганизмы, которые важны для микрофлоры влагалища и которые содействуют защите его от инфекций. К ним относятся:
■ Вагилак (таблетки для внутреннего приема).
■ Гинофлор (вагинальные таблетки).
Схема приема пробиотиков такая:
— Неделя приема без перерывов.
— Неделя отдыха.
— Неделя вторичного приема. Данная схема препаратов дает возможность избежать повторного инфицирования через некоторый промежуток времени по окончанию антибактериальной терапии. Прием пробиотиков не разрешается во время беременности и лактации.
Лечение бактериального вагиноза при беременности
Случается, что бактериальный вагиноз становится причиной ранних родов, потому лечить заболевания важно сразу же. Медикаменты, которые прописываются беременным пациенткам, необходимо принимать с наступлением 2-го триместра беременности, то есть не ранее 13 недели.
При беременности разрешен орнидазол по 1 таблетке 2 раза в день в течение 5 дней или метронидазол 250 мг, который следует принимать по 1 таблетка 2 раза в сутки. Длительность лечения – 10 дней. Клиндамицин при беременности противопоказан.
Также может быть назначено местное лечение метронидазолом или Нео-Пенотраном форте. Использование только вагинального крема или мази не исключает риск осложнений бактериального вагиноза при беременности.
Ацилакт в свечах можно применять на любом семестре беременности (1, 2 и 3), при отсутствии молочницы.
Нужно ли лечиться моему мужу (половому партнеру)?
Как утверждает статистика, у большей части мужского населения, чьи половые партнерши подверглись заболеванию, в мочеиспускательном канале были найдены главные провокаторы бактериального вагиноза (гарднерелла и прочие палочки). Это может говорить о том, что бактерия при незащищенном сексе способна перемещаться из влагалища в уретру мужчины.
Однако мужчины могут не лечиться. Многие исследования продемонстрировали, что терапия у половых партнеров не сказывается на улучшении состояния женщины и вероятность вторичного заболевания не снижается.
Лечение мужчине может понадобиться тогда, когда бактериальный вагиноз у женщины развивается не впервые, или когда были диагностированы венерические заболевания, передающиеся при половом контакте.
Чем опасен бактериальный вагиноз
Бактерии, провоцирующие патологический процесс при бактериальном вагинозе, очень восприимчивы к простому лечению медикаментами, и недуг можно вылечить легко.
Тем не менее, при игнорировании заболевания могут развиться такие осложнения: — Воспаление придатков матки, яичников и маточных труб (аднексит); — Воспаление матки (хронический эндометрит); — Воспаление маточных труб (сальпингит); — Бесплодие; — Преждевременные роды (при беременности);
— Внематочная беременность.
Крауроз вульвы
Крауроз вульвы — доброкачественная патология, которую из-за риска малигнизации (20-50%) относят к предраковым состояниям. Характеризуется изменением ткани с развитием атрофии и склероза
Подробно Аномалии строения женского полового тракта
Наружные и внутренние половые органы, их закладка, рост и развитие регулируются эндокринными железами. Любые структурные изменения могут нарушить функцию гонад. Пороки репродуктивной
Подробно Пролапс тазовых органов у женщин
Пролапс тазовых органов у женщин – состояние, при котором одно или несколько анатомических образований в области малого таза смещаются от нормального положения и выбухают во влагалище
Подробно Диспареуния у женщин
Диспареуния — общее понятие боли при сексуальном контакте. Причины данной сексуальной дисфункции многообразны, боли при сексе могут быть психогенного или органического генеза. Согласно
Подробно
Справочник
Клиники и врачи
- Клиники вашего города
- Врачи вашего города
О нашем, о женском: вагиноз или молочница?
Инфекционно-воспалительные заболевания женской половой сферы, вызываемые неспецифической микрофлорой (бактериальные вагинозы или дисбиозы), представляют собой серьезную медицинскую проблему и встречаются у 17-19% женщин различных возрастных категорий.
К сожалению, женщины довольно часто принимают это заболевание за молочницу и самостоятельно назначают себе лечение, которое ухудшает состояние. В обоих случаях болезнь сопровождается выделениями, но они носят совершенно разный характер.
Как определить болезнь и что делать при подозрении на вагиноз?
Причины возникновения бактериального вагиноза
- Эндокринные расстройства;
- снижение иммунитета;
- аллергическая предрасположенность (у 83% женщин с таким диагнозом выявлены какие-либо аллергические реакции);
- хронические и острые заболевания органов мочеполовой сферы;
- прием антибиотиков без назначения врача;
- частые бесконтрольные спринцевания;
- применение оральных контрацептивов и спермицидных мазей;
- незащищенный секс, особенно при частой смене половых партнеров;
- прерывание беременности;
- несоблюдение правил интимной гигиены.
Последствия бактериального вагиноза
Это заболевание, к несчастью, не только вызывает неприятный запах и дискомфорт, но и является причиной довольно серьезных осложнений:
- тяжелой патологии женских половых органов;
- осложнений беременности и родов;
- эндометрита, сальпингоофорита;
- осложнений после операций и инвазивных процедур;
- дисплазий и новообразований шейки матки;
- выкидышей на различных сроках беременности, преждевременных родов, бесплодия.
Что делать при подозрении на бактериальный вагиноз?
Во-первых, выяснить, действительно ли он у вас есть. Для этого можно пройти специальный онлайн-тест и будет ясно, есть ли у вас данная проблема.
Если результат теста положителен, то надо в ближайшие дни посетить врача-гинеколога, сдать все необходимые анализы и начать лечение. Курс лечения ни в коем случае нельзя прерывать, иначе потом избавиться от дисбиоза будет очень сложно.
Как не допустить болезнь
Дисбиоз, как и любое другое заболевание, легче предупредить, чем лечить, благо для этого современной наукой разработано прекрасное средство — Лактагель. Применение этого препарата не создаст неудобств, так как он выпускается в удобных тюбиках-спринцовках, и любая женщина может ввести его во влагалище без проблем.
В последние дни менструации уровень рН падает с обычных 7,0 до 4,5, поэтому в этот период риск заражения бактериальным вагинозом увеличивается. Применение Лактагеля в первые дни после окончания менструации защитит вашу флору от атаки «чужаков».
При приеме антибиотиков также неплохо применять данное средство в профилактических целях. Одна доза Лактагеля в день, введенная вагинально, сбережет микрофлору влагалища от дисбиоза.
Если у вас обнаружен дисбактериоз кишечника, то существует вероятность (согласно последним медицинским исследованиям, 50-55%), что у вас присутствует и дисбактериоз влагалища.
В данном случае вагинальное применение Лактагеля не будет лишним.
Если у вас все же обнаружен бактериальный вагиноз, то применение Лактагеля позволит сократить сроки лечения, уберет дискомфорт и неприятный «рыбный» запах.
Однако, даже пользуясь Лактагелем, в случае возникновения неприятных симптомов посетите врача-гинеколога для уточнения состояния здоровья.
На правах рекламы.





