Метастазы без первичного очага (невыявленного), могут ли быть без опухоли, лечение

Метастатические поражения в различных органах и тканях чаще всего начинают формироваться на фоне уже имеющегося злокачественного образования. Но в некоторых случаях опухоль отсутствует, но метастазы определяются в печени, костной ткани, головном мозге и других органах.
Что такое
Метастазы без первичного очага на сегодняшний день являются одной из медицинских проблем. Несмотря на то, что для диагностики основной опухоли используется множество различных методов, обнаружить ее не удается.
Заболевание относится к злокачественным заболеваниям, подтверждение которого осуществляется на основе биопсии. Лечение в данном случае осуществляется на основе результатов всех диагностических мероприятий.
Клиническая картина
Сложность патологии состоит не только в отсутствии первичного очага, но и симптомов на начальных стадиях развития метастатических поражений.
По мере увеличения их в размерах могут наблюдаться такие признаки, как увеличение лимфатических узлов, печени и селезенки в зависимости от пораженного органа. При пальпаторном исследовании возникают незначительные болезненные ощущения.
Среди признаков отмечают слабость, постоянную усталость, тошноту и рвоту. Пациенты говорят об ухудшении аппетита, в результате чего начинает стремительно снижаться вес.
В отдельных случаях наблюдается бледность кожных покровов, боль при движении, если метастазы поражают костную и хрящевую ткань. По мере увеличения их количества и размера состояние больного постепенно ухудшается.
Причины
Метастазы без очага являются загадкой для ученых. Точных причин их появления не установлено, даже несмотря на проведенные исследования.
Но специалисты считают, что основным провоцирующим фактором их возникновения является ранее установленное раковое образование, которое подвергалось хирургическому удалению. При этом в организме остались измененные клетки, что и стало причиной распространения метастатических поражений.
Считается, что увеличить вероятность их появления могут генетическая предрасположенность, воздействие токсинов, ядов, солнечных лучей, длительный прием определенных групп лекарственных препаратов.
Виды
В зависимости от гистологического строения, выделяют несколько видов поражений, которые формируются без первичного очага. К ним относятся:
- Низкодифференцированный рак. Количество патологически измененных клеток незначительно.
- Высокодифференцированный и умеренно дифференцированный. В составе образования присутствует большое число раковых клеток.
- Плоскоклеточный рак. Новообразование состоит из плоских клеток эпителия.
В редких случаях устанавливается рак с нейроэндокринной дифференцировкой. Каждый тип имеет свои особенности. Самым распространенным является высокодифференцированный рак. При этом заболевание имеет агрессивное течение, при отсутствии терапии возникает ряд осложнений, наступает летальный исход.
Диагностика
Установление наличия метастазов, их количества, расположения и других особенностей течения заболевания осуществляется на основе нескольких методов диагностики.
Рентгенологическое исследование
Рентген используется для выявления метастатических поражений в костной и хрящевой ткани. Преимуществом метода является возможность быстрого получения результата.
Специалист делает снимки сразу в нескольких проекциях, что позволяет детально рассмотреть очаги патологического процесса. Но методика не всегда позволяет выявить метастазы небольшого размера.
КТ или МРТ
Томография может проводиться как с применением контрастного вещества, так и без него. МРТ и КТ являются достаточно информативными, но дорогостоящими процедурами. Благодаря послойному сканированию тканей специалист может определить не только расположение и размер образований, но и глубину поражения тканей, тип поражения.
Магнитно-резонансная и компьютерная томография требуют соблюдения специальных правил подготовки, так как от этого зависит точность результатов.
Окончательный диагноз устанавливается только после получения результатов биопсии. Процедура осуществляется путем забора образцов измененных тканей. Полученный материал направляют в лабораторию для проведения гистологического исследования.
Специалист внимательно изучает биопат под микроскопом, что позволяет определить наличие патологически измененных клеток в составе образования.
Пациентам назначается исследование крови на онкомаркеры и биохимический анализ с целью установления изменений в составе, что указывает на наличие сопутствующих заболеваний.
Лечение
Курс терапии подбирается лечащим врачом в соответствии с результатами диагностики. Наличие метастазов без опухоли требует особого подхода, детального разбора ситуации специалистами на консилиуме. Чаще всего используют химиотерапию и оперативное вмешательство.
Химиотерапия
Для замедления процесса распространения патологически измененных клеток используются химиотерапевтические препараты. Активные вещества средств оказывают негативное влияние на метастатические поражения.
Препараты, а также количество и продолжительность курсов подбираются лечащим врачом, чаще используют комбинацию из нескольких средств. Химиотерапия назначается до и после операции. По окончании осуществляется восстановительная терапия. Используются витаминные комплексы для поддержания иммунитета и снижения риска развития осложнений.
Лучевая терапия
Применяется в редких случаях при наличии метастазов без первичного очага. Но подобные меры позволяют оказать на атипичные клетки негативное воздействие, замедлить их распространение и рост.
Количество курсов определяет врач по результатам диагностики. После лечения могут возникать определенные подобные эффекты, так как облучение оказывает отрицательное воздействие и на здоровые клетки.
Хирургическое вмешательство
Операция направлена на удаление метастазов. В зависимости от объема поражения, размера и локализации очагов хирург удаляет только пораженные ткани или лимфатические узлы.
Наблюдение после лечения
Заболевание представляет опасность для жизни и здоровья пациента, так как даже после проведенной терапии в организме могут оставаться патологически измененные клетки. Именно поэтому больным важно регулярно посещать специалиста, выполнять его рекомендации и регулярно проходить диагностику.
Зачастую пациентам раз в полгода назначаются рентгенологическое исследование или компьютерная томография. Важно каждые 3-6 месяцев сдавать кровь на анализ. Подобные меры позволяют своевременно установить наличие метастатических поражений и предотвратить развитие осложнений и последствий.
Метастазы, возникающие без первичного очага, недостаточно изучены. Прогноз устанавливается только после комплексного лечения. Он может быть благоприятным только в случае, когда терапия осуществлялась своевременно. Именно поэтому важно ежегодно проходить обследования и при появлении неприятных симптомов обращаться к специалисту.
Метастазы злокачественных опухолей без выявленного первичного очага. Клинические рекомендации

- Метастазы злокачественных опухолей без выявленного первичного очага
- Метастазирование
- Системная химиотерапия
АФП — альфа-фетопротеин
ВПО – выявленный первичный очаг
КТ – компьютерная томография
ЛДГ — лактатдегидрогеназа
МРТ — магниторезонансная томография
ПСА — простат-специфический антиген
ПЭТ — позитронно-эмиссионная томография
ПЭТ-КТ – позитронно-эмиссионная томография, совмещенная с КТ
РЭА — раково-эмбриональный антиген
УЗИ — ультразвуковое исследование
ХГЧ — хорионический гонадотропин человека
Термины и определения
Новые термины и определения в рекомендациях не используются.
1.1 Определение
Метастазы злокачественной опухоли без выявленного первичного очага (ВПО) – заболевание, проявляющееся метастатическими опухолями, в то время как первичный очаг невозможно установить ни на основании анамнеза, ни при обследовании [13].
1.2 Этиология и патогенез
В связи с большой гетерогенностью опухоли обычно не удается выделить, какой клон клеток явился источником метастазирования, так как теряется набор морфологических признаков, позволяющих отличить клетки по органопринадлежности [1, 2,3]. В среднем идентификация первичного источника осуществляется при жизни только у 25% больных.
В 15-20% случаев первичный очаг не находят даже на аутопсии [4, 5]. Хотя метастазы без ВПО отличаются своим происхождением из разных органов, биологическое поведение их приблизительно одинаково.
Зачастую они характеризуются случайной, нетипичной локализацией, (то есть поражением не регионарных лимфатических узлов), а также быстрым прогрессированием процесса на самых ранних этапах развития.
1.3 Эпидемиология
По данным различных авторов пациенты с метастазами без ВПО составляют от 3 до 5% онкологических больных, обратившихся за медицинской помощью [6, 7, 8]. Опухоли без ВПО занимают 7 место по частоте встречаемости и 4 место в структуре смертности среди всех злокачественных новообразований [5, 9, 10].
У мужчин и женщин опухоли без ВПО встречаются приблизительно с одинаковой частотой. С увеличением возраста кривая заболеваемости резко поднимается вверх, достигая пика к 65 годам [4, 7, 11].
1.4 Кодирование по МКБ 10
Злокачественные новообразования неточно обозначенных, вторичных и неуточненных локализаций (C76-C80):
Злокачественное новообразование других и неточно обозначенных локализаций (C76):
C76.0 — Головы, лица и шеи;
C76.1 — Грудной клетки;
C76.2 — Живота;
C76.3 — Таза;
C76.4 — Верхней конечности;
C76.5 — Нижней конечности;
C76.7 — Других неуточненных локализаций;
C76.8 — Поражение других и неточно обозначенных локализаций, выходящее за пределы одной и более вышеуказанных локализаций.
Вторичное и неуточненное злокачественное новообразование лимфатических узлов (C77):
C77.0 — Лимфатических узлов головы, лица и шеи;
C77.1 — Внутригрудных лимфатических узлов;
C77.2 — Внутрибрюшных лимфатических узлов;
C77.3 — Лимфатических узлов подмышечной впадины и верхней конечности грудных лимфатических узлов;
C77.4 — Лимфатических узлов паховой области и нижней конечности;
C77.5 — Внутритазовых лимфатических узлов;
C77.8 — Лимфатических узлов множественных локализаций;
C77.9 — Лимфатических узлов неуточненной локализации;
Вторичное злокачественное новообразование органов дыхания и пищеварения (C78):
C78.0 — Вторичное злокачественное новообразование легкого;
C78.1 — Вторичное злокачественное новообразование средостения;
C78.2 — Вторичное злокачественное новообразование плевры;
C78.3 — Вторичное злокачественное новообразование других и не уточненных органов дыхания;
C78.4 — Вторичное злокачественное новообразование тонкого кишечника;
C78.5 — Вторичное злокачественное новообразование толстого кишечника и прямой кишки;
C78.6 — Вторичное злокачественное новообразование забрюшинного пространства и брюшины;
C78.7 — Вторичное злокачественное новообразование печени;
C78.8 — Вторичное злокачественное новообразование других и неуточненных органов пищеварения;
Вторичное злокачественное новообразование других локализаций (C79):
C79.0 — Вторичное злокачественное новообразование почки и почечных лоханок;
C79.1 — Вторичное злокачественное новообразование мочевого пузыря, других и неуточненных мочевых органов;
C79.2 — Вторичное злокачественное новообразование кожи;
C79.3 — Вторичное злокачественное новообразование головного мозга и мозговых оболочек;
C79.4 — Вторичное злокачественное новообразование других и неуточненных отделов нервной системы;
C79.5 — Вторичное злокачественное новообразование костей и костного мозга;
C79.6 — Вторичное злокачественное новообразование яичника;
C79.7 Вторичное злокачественное новообразование надпочечника;
C79.8 — Вторичное злокачественное новообразование других уточненных локализаций;
Злокачественное новообразование без уточнения локализации (C80).
1.5 Классификация
Для всех злокачественных опухолей характерны терминологическая определенность, наличие общепризнанных классификаций — как отечеcтвенных, так и по системе TNM.
При метастазах без первичного очага аналогичных классификаций нет, так как больные с метастазами без ВПО представляют чрезвычайно «пеструю» группу — как по локализации и распространенности опухолевого процесса, так и по морфологическому строению метастазов.
В соответствии с гистологическим строением опухоли ВПО, согласно рекомендациям ESMO (2015г), целесообразно разделять на следующие группы [12]:
1) высокодифференцированные и умеренно дифференцированные аденокарциномы;
2) низкодифференцированные карциномы;
3) плоскоклеточный рак;
4) недифференцированная опухоль;
5) рак с нейроэндокринной дифференцировкой.
Стадирование.
Так как заболевание на первых этапах проявляется метастазами, можно говорить о первично генерализованном процессе, который к моменту обращения пациента за медицинской помощью, как правило, выходит за пределы органа. Более конкретизированного общепринятого стадирования метастазов злокачественной опухоли без ВПО в настоящее время не существует.
В зависимости от локализации и распространенности метастатического поражения больных делят на группы [13]:
1. Пациенты с изолированным поражением лимфоузлов (единичным или множественным в пределах одного коллектора) — шейных, подмышечных, паховых, медиастинальных, забрюшинных;
2. Пациенты с изолированным поражением органов и тканей (единичным или множественным) — костей, легких, печени, мягких тканей, головного мозга и др.;
3. Пациенты с поражением нескольких коллекторов лимфоузлов, сочетанное поражение лимфоузлов и/или органов.
2. Диагностика
Диагностический алгоритм у больных с метастатическим поражением без ВПО включает четыре направления: предварительная дифференцировка и оценка общего состояния, оценка распространенности опухолевого поражения, получение материала для морфологического исследования, поиск первичного очага.
Следует отметить, что важным фактором в выборе диагностической тактики является общее состояние больного. Очевидно, что пациенту в тяжелом состоянии не имеет смысла проводить обследование в полном объеме, так как в большинстве случаев не приходится надеяться на эффективное лечение, а в особо тяжелых случаях следует обсудить вопрос о симптоматической терапии без обследования.
2.1 Жалобы и анамнез
- Рекомендуется тщательный сбор жалоб и анамнеза у пациента с целью выявления факторов, которые могут повлиять на выбор тактики лечения [6, 7, 12, 13, 17, 24].
Уровень убедительности рекомендаций — B (уровень достоверности доказательств — IIb)
2.2 Физикальное обследование
- Рекомендуется выполнять тщательный физикальный осмотр, включающий осмотр всех кожных покровов и видимых слизистых, пальпацию всех доступных групп лимфатических узлов, щитовидной железы, молочных желез, органов брюшной полости, пальцевое ректальное исследование, осмотр гинекологом (женщины), исследование наружных половых органов, пальпация яичек (мужчины), оценка нутритивного статуса [6, 13].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — IV)
Диагностика выявила очаговое поражение печени? Проявите онконастороженность!
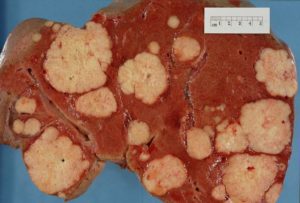
Диагностику и лечение рака осложняет не только отсутствие симптомов на ранних стадиях. Даже при наличии данных лучевой диагностики, точно указывающих на очаговое поражение органа (например, очаговые образования в печени), не всегда удается сразу поставить диагноз.
О том, что такое онконастороженность при обследовании поражений печени, и насколько она важна для выявления ранних стадий рака читайте в материале официального сайта Онкологической клиники МИБС.
При постановке диагноза по симптомам и данным неинвазивной инструментальной и лабораторной диагностики врач любой специальности обязан рассматривать все возможные причины таких изменений. В том числе, и наличие онкологического заболевания. Это и есть онкологическая настороженность (онконастороженность).
Например, выявленное очаговое поражение печени следует всегда рассматривать как вероятное проявление онкологического процесса. Ведь успех лечения в онкологии напрямую зависит от стадии, на которой диагностирована болезнь.
Онконастороженность при очаговом поражении печени
Очаговые образования в печени могут быть выявлены случайно, без наличия жалоб или симптомов нарушений работы органа — при скрининговом исследовании органов брюшной полости (УЗИ, КТ, МРТ).
Заключение врача в подобных случаях содержит, к примеру, фразу «… узловое образование второго сегмента печени». Какой именно сегмент печени поражен и размеры образования на данном этапе не имеют значения.
И далеко не всегда означают, что пациенту предстоит лечение рака! Но это — важный сигнал о необходимости комплексного обследования для исключения опухолевого процесса.
Задача дифференциальной диагностики состоит в том, чтобы максимально точно соотнести проявления заболевания с симптоматикой, характерной для конкретного его вида, и одновременно зафиксировать признаки, исключающие другие варианты диагноза
Задача диагностического этапа в данном случае состоит в максимально быстром и точном установлении природы выявленных изменений. А значит, подобное заключение является поводом для обязательной и незамедлительной консультации онколога с целью оценки природы новообразования, определения необходимости в дополнительном обследовании и/или биопсии узла.
К сожалению, далеко не все врачи, к которым пациенты обращаются с жалобами на нарушения работы печени, направляют на прием к онкологу после выявления очагового поражения, не говоря уже о случайном выявлении очагового поражения при бессимптомном течении.
В таком случае, при отсутствии онконастороженности у врача, задача в кратчайшие сроки получить полноценное обследование ложится на плечи самого пациента.
Стоит помнить, что эффективность (а также травматичность, длительность и стоимость) лечения рака печени, в случае если последующее обследование подтвердит такой диагноз, зависит от срока начала лечения. А промедление — не избавит от диагноза, и лишь усугубит ситуацию.
Очаговое поражение — не всегда рак печени
Сложность заключается в том, что узловые образования в печени могут быть следствием разнообразных новообразований доброкачественной и злокачественной природы, цирроза печени или паразитарной инвазии. Только консультация специалиста и правильно составленный план дополнительного обследования позволяет в кратчайшие сроки уточнить диагноз и разработать индивидуальную программу лечения и наблюдения.
Бояться визита к онкологу не следует: чаще всего выявленный в печени очаг — это гемангиома печени либо простая киста.
Характерный вид таких узлов при УЗИ или компьютерной томографии позволяет при отсутствии симптомов рекомендовать динамическое наблюдение с выполнением контрольных обследований в сроки 3-6 месяцев.
Динамика новообразований в данном случае является одним из диагностических критериев – стабильный размер и форма выявленного узла будет подтверждением, что выявленные изменения доброкачественной природы.
Паразитарные кисты печени чаще всего имеют характерный вид, что позволяет предположить диагноз паразитарного поражения печени и назначить обследование для подтверждения такого заключения.
Исследование уровня антипаразитарных антител в крови и дополнительные методы визуализации (КТ или МРТ) вместе со сведениями анамнеза болезни и жизни позволят установить клинический диагноз и назначить пациенту правильное лечение.
Особенности диагностики рака печени
Важным фактором, который позволяет диагностировать рак печени на ранних стадиях, является внимательность пациента к тем “сигналам”, которые посылает организм. В первую очередь, это касается незамедлительного обращения к врачу при обнаружении нетипичной работы систем и органов.
Наиболее простые из обследований – лабораторные общий и биохимический анализы крови, исследование уровня онкомаркеров в крови. Эти анализы пациенты часто назначают себе сами. Но следует отметить, что правильную интерпретацию полученных данных может дать только квалифицированный врач-онколог.
Связано это с тем, что большинство изменений будет носить неспецифический характер либо результаты лабораторного обследования окажутся нормальными.
Но, как правило, этап лабораторных исследований пациент, у которого имеются симптомы нарушения работы печени, проходит до выявления очаговых поражений методами лучевой диагностики.
Рак печени, как и любое злокачественное новообразование, после достижения определенного размера опухоли требует притока крови для продолжения своего роста.
Образование новых сосудов, питающих растущую опухоль (опухолевый ангиогенез) — один из наиболее характерных признаков, которые указывают на наличие рака.
Поэтому обязательно проводится оценка характера кровообращения в узловом образовании печени, наличия или отсутствия жидкостного компонента, взаимоотношения очага со структурами ворот печени, характера роста.
Чаще всего одно проведенное исследование не дает ответов на все вопросы и обследование пациентов с очаговым поражением печени должно быть комплексным.
При недостаточности данных для подтверждения рака врач-онколог может избрать тактику непродолжительного динамического наблюдения: при наличии злокачественной опухоли печени (первичный рак печени или метастаз в печень) форма и/или размер очага будет меняться, что проявится в данных КТ, МРТ или УЗИ и лишь тогда будет сигналом к началу более инвазивной диагностики.
При подтверждении злокачественного процесса следует выяснить, имеет ли место первичный рак печени, или у пациента выявлена первичная опухоль другой локализации, метастазировавшая в печень
Первичные опухоли печени встречаются редко. Предположить первичный рак печени врач сможет в том случае, если комплексное обследование не выявило опухолевой патологии в легких, желудке, кишечнике, молочной железе. Нормальное состояние других органов и повышение уровня онкомаркеров, характерных для рака печени позволяют предположить гепатоцеллюлярный рак или холангиокарциному.
В такой ситуации трепан-биопсия очага в печени с гистологическим исследованием полученного материала является необходимыми для заключительного диагноза. Выполненная в условиях местного или общего обезболивания трепан-биопсия, позволяет получить образец тканей опухоли.
Дальнейшее морфологическое и иммуногистохимическое исследование образца позволит подтвердить первичную гепатоцеллюлярную карциному.
Обычно трепан-биопсия печени легко выполнима. Если же имеются противопоказания для выполнения такого метода, на помощь приходит лапароскопия. Выполненная в условиях общего обезболивания лапароскопическая биопсия печени позволяет не только получить материал для морфологического исследования, но и оценить состояние других органов брюшной полости.
Большинство злокачественных опухолей печени — вторичные. Они представляют собой узлы размножения и роста опухолевых клеток, распространившихся из первичного очага, то есть метастазы рака другой локализации.
Вторичные очаги в печени редко нуждаются в верификации: наличие первичной опухоли и характерные для нее путь и скорость метастазирования позволяют констатировать распространение опухоли в печень и использовать полученные данные для коррекции плана лечения первичного рака, включив в него лечение метастазов в печень.
Само по себе метастатическое поражение печени не является признаком неизлечимости заболевания. Размер, расположение, количество вторичных очагов, а также локализация и морфологический вариант первичного очага – вот исходные условия, которые определяют эффективность лечения в целом и позволяют составить прогноз.
Метастазы: что это такое? На какой стадии рака появляются метастазы, симптомы, признаки метастаз при раке

Метастазы рака – это вторичные очаги, которые появляются на определенном удалении от первичной опухоли. Для каждого вида рака существуют «излюбленные» органы для метастазирования. В большинстве случаев поражается печень, легкие, брюшина, кости, надпочечники.
Современные концепции развития метастазов основаны на том, что метастазы развиваются практически сразу, как только появляется сама злокачественная опухоль.
Отдельные оторвавшиеся от нее клетки сначала проникают в просвет кровеносного (гематогенный путь диссеминирования) или лимфатического (лимфогенный путь диссеминирования) сосуда, а затем переносятся с током крови или лимфы, останавливаются на новом месте, выходят из сосуда и растут, образуя метастазы. Вначале этот процесс идет медленно и незаметно, поскольку раковые клетки из материнского очага подавляют активность вторичных очагов.
С момента, когда возникают вторичные очаги, рак называют метастатическим. Процесс распространения раковых клеток называют метастазированием.
Способность к метастазированию — один из ключевых признаков злокачественных опухолей, который отличает их от доброкачественных новообразований.
Из-за чего возникают метастазы?
Будут ли отдельные клетки отрываться от материнской опухоли и формировать метастазы? Опухолевые клетки отрываются и будут отрываться всегда.
Местные факторы иммунной системы очень долгое время защищают организм от быстрого роста опухолевых клеток.
Вопрос лишь в вероятности возникновения метастазов, а она зависит от типа опухоли, скорости ее роста, степени дифференцировки клеток (насколько они отличаются от нормальных), стадии, на которой был диагностирован рак, и других факторов.
Распространившись, опухолевые клетки долго, на протяжении ряда лет, могут оставаться неактивными или расти очень медленно. Точные механизмы запуска быстрого роста метастазов в организме не изучены.
Важен другой факт: по мере увеличения числа клеток в метастазе, они начинают выделять особые вещества — факторы роста. Эти факторы роста стимулируют образование капиллярной сети, что обеспечивает клетки раковой опухоли всеми питательными веществами в ущерб остальным тканям организма.
Можно выделить несколько стадий распространения рака по организму:
- Проникновение опухолевых клеток в ближайший кровеносный или лимфатический сосуд;
- Распространение с током крови или лимфы по различным частям тела;
- Затем раковая клетка останавливается в одном из мелких сосудов и проникает через его стенку в ткани;
- Какое-то время она неактивна или размножается, но очень медленно;
- Бурный рост, разрастание капиллярной сети.
Многие опухолевые клетки погибают на одной из этих стадий. Те, которым удалось выжить, дают начало метастазам.
От чего зависит скорость распространения метастазов по организму?
Время, необходимое для клинического проявления первых метастазов, во многом определяется видом опухоли и степенью дифференцировки её тканей.
- Высокодифференцированные опухоли, как правило, метастазируют гораздо реже и позднее, чем низкодифференцированные опухоли.
- В низкодифференцированных опухолях клетки практически утрачивают черты нормальной ткани. Такой рак ведет себя агрессивнее.
Иногда метастазы появляются очень быстро, вслед за возникновением первичного опухолевого узла. У многих пациентов метастазы выявляются через 1–2 года. Иногда латентные или «дремлющие метастазы» обнаруживаются через много лет после хирургического удаления опухоли.
Вероятность метастазирования можно снизить при помощи разных методов лечения:
- Химиотерапия. Например, адъювантная химиотерапия проводится после операции и помогает уничтожить раковые клетки, которые, возможно, остались в организме.
- Лучевая терапия.
Могут ли метастазы возникнуть из-за того, что врач «повредил» опухоль во время операции или биопсии?
Существует такое заблуждение, что метастазы возникают из-за проведенных процедуры. Однако, удаление части опухоли или ее биопсия (взятие ткани опухоли на исследование) не повышают частоту развития метастазов.
Как метастазируют различные виды рака?
Наиболее часто метастазы обнаруживаются в лимфатических узлах, печени, легких, существенно реже — в мышце сердца, скелетных мышцах, коже, селезенке, поджелудочной железе. Промежуточное место по частоте обнаружения метастазов при различных видах рака занимают центральная нервная система, костная система, почки, надпочечники.
У некоторых опухолей есть излюбленные места для метастазирования. Такие метастазы имеют свои «имена» — специальные термины:
- Метастаз Крукенберга — в яичники;
- Метастаз сестры Марии Джозеф — в пупок;
- Метастаз Вирхова — в лимфоузлы над левой ключицей.
Часто встречаемые виды рака и типичные места обнаружения метастазов
- Рак молочной железы: легкие, печень, кости.
- Рак яичников: брюшина, печень, легкие.
- Рак желудка: печень, брюшина, легкие.
- Рак кишечника (толстой кишки): печень, брюшина, легкие.
- Рак прямой кишки: печень, легкие, надпочечники.
- Рак предстательной железы: кости, легкие, печень.
- Рак матки: печень, легкие, брюшина.
- Рак почек: легкие, печень, кости.
- Рак легкого: надпочечники, печень, второе легкое.
- Меланома: легкие, кожа/мышечные ткани, печень.
- Рак поджелудочной железы: печень, легкие, брюшина.
- Рак щитовидной железы: легкие, печень, кости.
Метастазы всегда называют по первичной опухоли. Например, если рак легкого распространился в надпочечники, то опухоль в надпочечниках называют «метастатический рак легкого».
Однако, на молекулярно — генетическом уровне метастазы могут отличаться от материнской опухоли. Это явление называется гетерогенностью.
Получить стоимость и план лечения
Чем опасны метастазы?
Метастазирование, как правило, происходит в случаях, когда исчерпаны резервы организма в борьбе с опухолью. Метастазы существенно нарушают функционирование всех жизненно важных органов и систем. В подавляющем большинстве смерть онкологических пациентов обусловлена именно метастазами.
Кроме того, метастазы существенно ухудшают общее состояние, нередко сопровождаясь нестерпимыми болями, требующими постоянного обезболивания.
Как проявляются метастазы?
Клиническая картина метастатического рака определяется местом расположения метастазов:
- Поражение брюшины (канцероматоз брюшины) приводит к возникновению асцита, что требует проведения лапароцентеза;
- Поражение плевры (канцероматоз плевры) вызывает развитие экссудативного плеврита, который требует выполнения торакоцентеза;
- Поражение костей и позвоночника ведет к болям в разных частях тела, переломам;
- Поражение легких проявляется в виде одышки;
- Метастазы головного мозга приводят к головным болям, головокружениям, судорогам, нарушению сознания;
- Поражение печени приводит к механической желтухе.
Кроме того, высвобождающиеся в ходе постоянной гибели опухолевых клеток токсины вызывают раковую интоксикацию организма.
Как диагностируются метастазы?
Обзорная рентгенография, ультразвуковое исследование, радиоизотопное исследование, компьютерная томография, магнитно — резонансная томография, позитронно — эмиссионная томография, — все эти методики имеют существенное значение в распознавании метастазов.
Эти методики дают возможность уточнить величину, распространенность и характер роста метастазов, их распад, нагноение, прорастание в соседние органы и ткани.
Кроме того, эти же методики диагностики позволяют контролировать эффективность лечения по степени регресса метастазов.
Условно можно выделить два этапа диагностики метастазов:
- Первичное обследование, когда только диагностирована основная опухоль;
- Наблюдение у онколога после пройденного лечения. Если изначально метастазы обнаружены не были, а лечение прошло успешно, в будущей все равно придется периодически проходить обследования — есть риск рецидива.
Можно ли вылечить метастазы, и что это дает?
Основной целью активной химиотерапии и лучевой терапии является профилактика возникновения метастазов рака на максимально ранней стадии. Лечение основано на общих принципах лечения опухолей, включая химиотерапию, лучевую терапию, оперативное лечение (при одиночных метастазах).
Лечение метастазов рака имеет определенные сложности. Поэтому в ряде случаев мы проводим лечение метастазов с целью облегчения симптомов и продления жизни.
Мы используем системную терапию (химиотерапия, гормонотерапия, таргетная терапия), и местные виды лечения (хирургия, радиотерапия). Лечение тормозит рост опухоли, уменьшает ее размеры, замедляет процесс метастазирования.
Это помогает подарить пациенту лишние месяцы, а иногда и годы.
Параллельно проводят поддерживающую терапию, которая помогает справиться с симптомами и побочными эффектами химиотерапии. При болях назначают сильные обезболивающие средства.
За рубежом при метастатических очагах в печени часто используют чрескожную чреспеченочную радиочастотную аблацию. Данная методика доступна нашим пациентам в Европейской клинике.
Как говорилось выше, лечение в таких случаях является средством облегчения состояния пациента. Вероятность достижения ремиссии очень мала.
Мы в Европейской клинике также используем такую методику как эмболизация артерий, питающих крупные метастазы в различных органах.
Где лучше лечить рак с метастазами — в Москве, в Израиле или в Германии?
Для того чтобы получить наиболее современное и эффективное лечение при раке с метастазами, российскому пациенту не обязательно ехать за границу. В Европейской клинике применяются те же препараты и технологии, что и в ведущих онкологических центрах мира.
Даже если вероятность ремиссии мала, лечение нужно продолжать. Врачи-онкологи Европейской клиники знают, как облегчить страдания пациента, продлить жизнь.
Для этого мы используем наиболее современные методики и препараты.
Если вы проходите курс лечения в другой клинике, у нас всегда можно получить второе врачебное мнение: иногда подходы разных врачей к лечению метастатического рака сильно различаются.
Выберите врача и запишитесь на приём:
Записьна консультациюкруглосуточно+7 (495) 151-14-538 800 100 14 98
Опухоли с неизвестной первичной локализацией
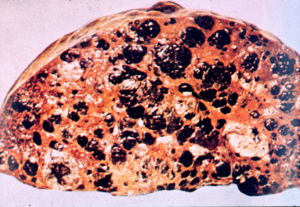
Метастазы злокачественной опухоли без выявленного первичного очага – заболевание, проявляющееся метастатическими опухолями, в то время как первичный очаг невозможно установить ни на основании анамнеза, ни при обследовании.
По данным различных авторов такие пациенты составляют 3–5 % онкологических больных, обратившихся за медицинской помощью.
По распространенности опухоль без выявленного первичного очага занимает 7–8 место среди всех злокачественных новообразований и 4 место в структуре смертности от злокачественных опухолей.
Больные с метастазами без выявленного первичного очага представляют чрезвычайно пеструю группу – как по локализации и распространенности опухолевого процесса, так и по морфологическому строению метастазов. Общепринятой классификации до настоящего времени не разработано.
И хотя метастазы без установленной первичной опухоли отличаются своим происхождением из разных органов, биологическое поведение их приблизительно одинаково.
Это наиболее агрессивный тип злокачественных опухолей, метастазирование которых непредсказуемо по локализации и возникает на самых ранних этапах развития.
Обследование пациента, принципы диагностики
Клинические проявления заболевания неспецифичны и зависят от локализации очагов метастатического поражения и распространенности опухолевого процесса.
Алгоритм диагностического поиска у больных с метастатическим поражением без выявленного первичного очага включает оценку общего состояния, оценку распространенности опухолевого поражения, получение материала для морфологического исследования и поиск первичного очага.
Морфологическое исследование является наиболее значимым и должно выполняться как можно раньше.
Полученные данные позволяют подтвердить злокачественность процесса, определить гистогенез опухоли, степень дифференцировки клеток, а иногда и предположительную локализацию первичной опухоли, что значительно облегчает поиск первичного очага и сокращает количество диагностических манипуляций. Иммуногистохимический метод повышает точность патологоанатомического исследования за счёт более корректного определения или уточнения гистогенеза, направления клеточной дифференцировки и органной принадлежности первичной опухоли. Иммуногистохимическое исследование является обязательным в случаях низкодифференцированного рака и недифференцированных опухолей для диагностики химиочувствительных потенциально курабельных новообразований (лимфомы, герминогенные опухоли).
Поиск первичной опухоли осуществляется в соответствии с гистологической структурой метастазов и распространенностью поражения. Эти два фактора существенно влияют на индивидуальную программу обследования конкретного пациента.
Учитывая тот факт, что все больные в группе с синхронным поражением органов и/или систем расцениваются как пациенты с диссеминированным процессом, выявление первичного очага за редким исключением не позволяет надеяться на существенное улучшение результатов специального лечения.
Поэтому диагностические мероприятия, направленные на выявление первичного очага в этой группе, не должны превращаться в самоцель.
Обязательные процедуры при обследовании
- Осмотр всех кожных покровов и видимых слизистых.
- Пальпация всех доступных групп лимфатических узлов, щитовидной железы, молочных желез, органов брюшной полости.
- Пальцевое ректальное исследование.
- Осмотр гинекологом (женщины).
- Исследование наружных половых органов, пальпация яичек (мужчины).
- Клинический анализ крови.
- Биохимический анализ крови.
- Коагулограмма.
- PSA (мужчины старше 40 лет), СА-125 (женщины), АФП, ХГЧ.
- Рентгенография органов грудной клетки.
- Ультразвуковое исследование органов брюшной полости, малого таза, периферических лимфатических узлов.
- Сканирование скелета.
- Цитологическое исследование опухолевого материала, патологических жидкостей.
- Гистологическое исследование опухолевого материала.
- Иммуногистохимическое исследование опухолевого материала.
Дополнительные процедуры
- Компьютерная томография органов грудной клетки, брюшной полости.
- Компьютерная томография/МРТ головного мозга (по показаниям).
- Рентгенография костей в зонах накопления радиофармпрепарата при сканировании.
- Маммография.
- МРТ молочных желез.
- ПЭТ/КТ.
- ЛОР обследование.
- Эпифарингоскопия.
- Фибробронхоскопия.
- Фиброэзофагогастродуоденоскопия.
- Фиброколоноскопия.
- лапароскопия.
- торакоскопия.
Рекомендации по лечению
Поскольку первичный очаг остается неизвестным, любое проведенное лечение можно обозначить «радикальным» только условно.
Поэтому выбор лечебной тактики у данной категории больных представляет собой проблему, разрешаемую в каждом конкретном случае в индивидуальном порядке.
Лечебная тактика определяется, в первую очередь, с учетом общего состояния больного, локализации метастазов, распространенности опухолевого процесса, морфологического строения метастатической опухоли, предполагаемой локализации первичного очага.
В последнее время осуществляются программы по выработке лечебной тактики не на основании предполагаемой локализации первичного очага, а на основании биологических характеристик опухоли, что позволит индивидуализировать лечение и шире использовать таргетную терапию.
Доказано, что средняя продолжительность жизни пациентов, получавших специальное лечение, достоверно выше, чем у лиц, лечение которых ограничилось симптоматической терапией.
Лучшие результаты пятилетней выживаемости отмечены у больных с изолированными метастазами в паховых, подмышечных, шейных лимфатических узлах, получавших специальное лечение.
Хирургический метод лечения у больных с метастазами злокачественной опухоли без выявленного первичного очага не является радикальным и может быть использован при поражении лимфоузлов доступной удалению группы и в некоторых случаях изолированного поражения органа; возможна лимфаденэктомия или удаление метастаза с резекцией органа. Также оперативное вмешательство возможно с симптоматической целью.
Лучевая терапия может быть показана при изолированном поражении лимфатических узлов или органа при потенциальной чувствительности опухоли к облучению. Возможно применение ЛТ и с симптоматической целью.
Так как опухоль невыясненной первичной локализации предполагает диссеминированный процесс, основным методом лечения является лекарственная терапия. Лечение осуществляется персонализировано на основе всех имеющихся клинико-морфологических данных.
Решающее значение имеют морфологические характеристики опухоли и потенциальная чувствительность к тем или иным препаратам. При выявлении в опухоли соответствующих мутаций возможно применение таргетной терапии.
В случаях изолированного поражения комбинация химиотерапии с хирургическим и лучевым методами позволяет добиться достоверно лучших результатов.
В зависимости от распространенности и морфологических характеристик опухоли после обследования больного можно отнести в ту или иную группу для проведения соответствующего специального лечения:
Метастазы плоскоклеточного рака в лимфатических узлах головы и шеи без выявленного первичного очага
В случае локального поражения лимфатических узлов показана лимфаденэктомия с последующей химиотерапией в соответствии со стандартами для лечения плоскоклеточного рака с локализацией первичного очага в органах и тканях головы и шеи (паклитаксел 175 мг/м2 в/в в день 1, цисплатин 100мг/м2 в/в в день 1, фторурацил 500 мг/м2 в/в в 1-5 дни или доцетаксел 75 мг/ м2 внутривенно в день 1, цисплатин 75 мг/м2 внутривенно в 1 день, фторурацил 750 мг/м2 в/в в 1-5дни).
При невозможности «радикального» удаления пораженных метастазами лимфоузлов показана химиолучевая терапия.
Метастазы рака в подмышечных лимфатических узлах у женщин
В случае изолированного поражения подмышечных лимфатических узлов у женщин с большой долей вероятности первичная опухоль располагается в молочной железе. Рекомендуется подмышечная лимфаденэктомия.
При сомнительной радикальности лимфаденэктомии или невозможности её выполнения из-за распространенности опухолевого поражения показана лучевая терапия на аксиллярную и шейно-надподключичиную зоны. Мастэктомия не рекомендуется.
В ткани опухоли необходимо исследовать уровни экспрессии рецепторов эстрогена и прогестерона, HER-2/neu, Ki-67. В соответствии с полученной информацией назначается химиотерапия и гормонотерапия как при раке молочной железы.
Канцероматоз брюшины у женщин
Как правило, течение заболевания соответствует раку яичников, поэтому лекарственное лечение проводится по аналогичным схемам. Следует отметить целесообразность видеолапароскопии, при которой возможно как получение достаточного количества материала для всестороннего изучения опухоли, так и выполнение двусторонней аднексэктомии для попытки выявления первичного очага в яичниках.
Метастазы недифференцированной/низкодифференцированной карциномы с преимущественным поражением лимфатических узлов осевой локализации (шейные, медиастинальные, забрюшинные лимфоузлы)
Заболевание по течению соответствует герминогенным опухолям. Необходимо обратить внимание на уровни АФП, ХГЧ, ЛДГ. Лечение идентично терапии герминогенных опухолей, основу которого составляют препараты платины.
Метастазы низкодифференцированной нейроэндокринной карциномы
Течение заболевания у пациентов этой группы соответствует мелкоклеточному раку легкого, в связи с чем основу терапии составляют схемы с производными платины, используемые при лечении мелкоклеточного рака.
Метастазы высокодифференцированной нейроэндокринной карциномы с низкой пролиферативной активностью
Заболевание по течению наиболее соответствует нейроэндокринным опухолям желудочно-кишечного тракта, поэтому лечение проводится по аналогичным схемам, предложенным для терапии больных опухолями этой локализации.
Остеосклеротические метастазы аденокарциномы в костях у мужчин с повышенным или нормальным уровнем ПСА
Наиболее эффективным для этой группы пациентов является лечение, идентичное терапии диссеминированного рака предстательной железы.
Метастатическое поражение, не соответствующее вышеперечисленным группам
Как правило, речь идет о диссеминированном опухолевом процессе. Назначение лекарственного лечения возможно пациентам в удовлетворительном состоянии. Предпочтение отдается наименее токсичным, легко переносимым схемам.
Выбор препаратов основан на предполагаемой у данного пациента локализации первичного очага либо на наиболее часто встречающихся скрытых локализациях первичной опухоли в легких и органах желудочно-кишечного тракта. Целесообразна симптоматическая терапия.
При метастазах в костях рекомендованы бисфосфонаты.
Во всех группах оценка эффективности лечения проводится через 6-8 нед. Терапия продолжается до достижения максимального эффекта плюс 2 закрепляющих эффект цикла.
Лучевое воздействие у больных без выявленного первичного очага может быть применено при невозможности радикального хирургического удаления опухоли или конгломерата лимфатических узлов с паллиативной или радикальной целью с применением стандартной или стереотаксической лучевой терапии.
Динамическое наблюдение
В случае достижения ремиссии обследование проводится каждые 3 мес в течение 2 лет, затем – каждые 6 мес. При обследовании контролируют как зоны, где ранее были выявлены метастазы, так органы и ткани, где вторичные очаги могут появиться.
Обязательные процедуры при динамическом наблюдении
- Физикальное исследование, включающее пальпацию всех доступных групп лимфатических узлов, щитовидной железы, молочных желез, органов брюшной полости
- Пальцевое ректальное исследование.
- Осмотр гинекологом (женщины).
- Исследование наружных половых органов, пальпация яичек (мужчины).
- Клинический анализ крови.
- Биохимический анализ крови.
- Коагулограмма.
- Исследование опухолевых маркеров, которые ранее были повышены.
- Рентгенография органов грудной клетки.
- Ультразвуковое исследование органов брюшной полости, малого таза, периферических лимфатических узлов.
- Сканирование костей скелета (1 раз в год)