Интимный вопрос: что такое хронический эндометрит (и правильное лечение болезни)

По статистике, диагноз «хронический эндометрит» – один из самых частых спутников бесплодия. Разберемся, что это за заболевание и как его лечат сегодня.
Как возникает
Основные характеристики эндометрия
Когда возникают проблемы
5 признаков острого эндометрита
Симптомы и лечение хронического эндометрита
Хронический эндометрит и беременность
Диагностика
Лечение заболевания
Хронический эндометрит и ЭКО
До 70 % женщин, столкнувшихся с проблемой зачатия, вынашивания ребенка, страдают от этого заболевания. С учетом того, что в нашей стране (и в среднем в мире) число бесплодных пар достигает 15–25 %, масштабы проблемы трудно переоценить.
Что это такое — хронический эндометрит, почему он стал таким распространенным, чем это грозит? Разобраться в этом непростом вопросе нам поможет эксперт.
Как возникает
Это патологический процесс, характеризующийся изменением структуры, функции слизистой оболочки матки (эндометрий) вследствие перенесенного воспалительного процесса.
Механизм нарушения репродуктивной функции многогранен. Это нарушение экспрессии рецепторов к стероидным гормонам в эндометрии и, как следствие, изменение параметров так называемого окна имплантации.
Также это нарушение микроциркуляции в слизистой матки.
Это сказывается на качестве секреторной трансформации эндометрия, которая является необходимым условием для имплантации эмбриона.
Эндометрит может быть острым и хроническим.
Основные характеристики эндометрия
- Усиленное кровоснабжение (слизистая матки пронизана множеством кровеносных сосудов, которые должны питать будущую плаценту).
- Зависимость от гормонального фона.
Подчиняясь менструальному циклу, в норме эндометрий постоянно меняется, в соответствии с фазами цикла.
- При фолликулярной он растет, достигая оптимальной толщины к периоду овуляции.
- При лютеиновой под воздействием прогестерона происходит секреторная трансформация, позволяющая сделать слизистую матки пригодной для имплантации плодного яйца.
Если на этом этапе цикла оплодотворенная яйцеклетка прикрепляется к слизистой, наступает беременность. В противном случае «лишний» эндометрий сбрасывается — наступает менструация.
Когда возникают проблемы
Инфекция не может попасть в полость матки — слизистая защищена от вредного воздействия. Однако любые манипуляции, естественные и искусственные, снижающие иммунитет, нарушают защиту.
Главные факторы риска
- Роды
- Аборт
- Диагностическое выскабливание
- Гистероскопия и другие манипуляции, связанные с проникновением в матку
- Некоторые методы контрацепции (спирали и др.).
Вероятность заболевания выше у молодых женщин (до 25 лет), живущих активной половой жизнью с частой сменой партнеров, пренебрегающих барьерной контрацепцией (презервативами).
Увеличивают риск гигиенические ошибки, в частности спринцевание и промывание влагалища душем. Это ведет к механическим травмам, уничтожению нормальной микрофлоры и, как следствие, к развитию патогенной биоты. В результате снижения иммунитета падает устойчивость к инфекциям. Поэтому вероятность заражения и развития воспаления становится очень высокой.
Острый эндометрит могут вызывать разные возбудители: бактерии, грибки или вирусы, которые есть даже в здоровом организме.
Однако прямой угрозой являются заболевания — острые и хронические воспалительные процессы в органах малого таза, в том числе — аутоиммунной природы, которые и становятся воротами для патогенов.
Чаще всего «виновниками» острого эндометрита становятся различные урогенитальные инфекции и неспецифическая бактериальная флора.
5 выраженных признаков острого эндометрита
- Повышение температуры тела.
- Тахикардия.
- Гнойно-кровянистые выделения.
- Изменения в анализах крови — лейкоцитоз, увеличение СОЭ.
- Боли в нижней части живота, от ноющих до нестерпимых.
Как правило, острый развивается через три-четыре дня после родов или гинекологических манипуляций и требует лечения в стационаре (а также лечения полового партнера).
Обычно назначают антибиотики, реже требуется оперативное вмешательство. Без срочного принятия этих мер возможны грозные осложнения, вплоть до смертельно опасного перитонита.
Хронический эндометрит: симптомы и лечение
Он часто протекает бессимптомно, его сложно диагностировать. В основном, с этим заболеванием сталкиваются пациентки, страдающие бесплодием.
У 35–40 % пациенток нет какие-либо клинических проявлений болезни), подозрение на хронический эндометрит практически всегда связано с уже выявленной репродуктивной проблемой, в том числе:
- с невынашиванием беременности в малые сроки;
- с наступлением беременности;
- с несоответствием толщины эндометрия дню менструального цикла — на это указывает эхографический рисунок при УЗИ состояния органов малого таза.
Положение осложняется тем, что заболевание практически никогда не является единственным фактором бесплодия. Оно обычно сопровождается (и даже маскируется) целым рядом других, более явных проблем.
Как правило, женщины, которым уже поставлен диагноз «трубно-перитонеальное бесплодие» (непроходимость маточных труб), страдают хроническим эндометритом.
Причина одинаковая – перенесенные и невылеченные воспалительные процессы органов малого таза.
Хронический эндометрит и беременность
Состояние встречается практически в ⅔ случаев бесплодия, особенно часто — при наличии трубно-перитонеального фактора. Это — причина 63 % привычных выкидышей, формируется в 100 % случаях замершей беременности.
Однако фатальной для репродуктивной функции болезнь не является — существует несколько современных стратегий, схем лечения, которые дают высокие шансы забеременетьи родить здорового ребенка. Главное условие — как можно более раннее начало процедур, в том числе диагностических.
Диагностика
Как правило, начинается с общих методов (помимо анализа истории болезни и жалоб женщины).
- С исследования мазков из влагалища, шейки матки, уретры.
- С результатов посевов на условно-патогенную флору, ПЦР-диагностики отделяемого цервикального канала, полости матки.
- С трансвагинального ультразвукового исследования органов малого таза (эхопризнаки), ряда сопутствующих исследований.
Точную картину, подтверждающую или опровергающую диагноз, может показать только гистероскопия с гистологическим (оценка состояния образца клеток ткани под микроскопом) исследованием образца слизистой (биопсии).
Это инвазивная (связанная с проникновением в организм — операцией) процедура. В процессе под внутривенной анестезией через шейку матки вводится специальный инструмент — гистероскоп.
Это тонкая (5 мм) металлическая трубка, оснащенная оптической системой, видеокамерой, лампочкой.
В современных клиниках гистероскоп помогает вывести на экран компьютера изображение слизистой В современных клиниках гистероскоп помогает вывести на экран компьютера изображение слизистой матки с увеличением до 150 раз. Это позволяет врачу-гинекологу максимально подробно изучить поверхность эндометрия и взять биопсию из очаговых участков — крошечные кусочки ткани, которые вызывают подозрение.
Противопоказания к гистероскопии
- Любые острые воспалительные процессы органов мочеполовой системы
- Беременность на любом сроке
- Повреждения половых органов
- Обострения заболеваний других органов и систем
- Острые инфекционные состояния
Подготовка к гистероскопии
Она включает ряд обязательных исследований, которые нужно пройти перед процедурой.
- Общий и биохимический анализы крови, общий анализ мочи, коагулограмму.
- Исследование на сифилис, ВИЧ, гепатиты В и С, определение группы крови, резус-принадлежности.
- Мазок на флору из половых путей, онкоцитологию.
- ЭКГ.
- УЗИ органов малого таза.
- Флюорографию или рентген легких.
Потребуется консультация терапевта, а также других специалистов (по показаниям).
К самой операции не нужна специфическая подготовка. Приходить необходимо на голодный желудок — не есть, не пить минимум восемь часов до предполагаемого времени хирургического вмешательства.
Гистероскопия проводится под внутривенной анестезией. После того как она подействует, осуществляется расширение полости матки жидкостью. Стерильный инструмент вводят через цервикальный канал, врач ведет наблюдение за изображением на мониторе компьютера.
После манипуляции возможны кровяные выделения из влагалища. В зависимости от выполненного объема вмешательства, они могут продолжаться от нескольких дней до двух недель. Кроме того, в течение двух недель стоит воздержаться от половой жизни, активной физической нагрузки и приема ванны, а также от посещения бани, бассейна (разрешается душ).
Лечение заболевания
«Золотым стандартом» считается так называемая циклическая гормональная терапия. При необходимости она сочетается с антибактериальным и иммуноподдерживающим лечением.
Суть терапии — в выверенном чередовании гормонов, нормализующих фазы менструального цикла. При первой фазе организм насыщается эстрогенами, при второй — гестагенами, вызывающими регулярное кровотечение. Она снимает воспаление, стабилизирует эндометрий, нормализует гормональный фон, восстанавливая условия для имплантации эмбриона и наступления беременности.
Хронический эндометрит и ЭКО
Если после комплексного лечения естественная беременность не наступает, есть все показания обратиться к вспомогательным репродуктивным технологиям (ВРТ). Сегодня ЭКО — один из немногих методов, дающих очень хороший результат благодаря модификации этой процедуры — сегментации цикла экстракорпорального оплодотворения.
Развившаяся в последние годы криоконсервация, которая обеспечивает практически 100% выход замороженных эмбрионов из заморозки, позволила оптимизировать цикл ЭКО при хроническом эндометрите. Так называемая тактика Freeze All помогает разделить ключевые события ЭКО (пункцию и перенос) на два разных менструальных цикла. Это позволяет не перегружать организм лекарственными препаратами.
В этом случае с целью подготовки эндометрия со второго–пятого дня менструального цикла назначаются препараты эстрогенов при постоянном контроле с помощью УЗИ.
При достижении эндометрием определенной толщины, структуры в терапию включают препараты прогестерона — гормона, готовящего эндометрий к имплантации эмбриона. Через два–четыре дня врачи выполняют перенос размороженных эмбрионов, а затем наблюдают за пациенткой.
Почти в половине случаев (до 45 %) через несколько дней анализ на ХГЧ показывает положительный результат.
Источники и литература
1. Рудакова Е.Б., Стрижова Т.В., Федорова Е.А., Сергеева И.В. Хронический эндометрит: неудачи и дефекты имплантации // Сборник тезисов XXIX Ежегодной международной конференции РАРЧ. Ростов-на-Дону, 2019. С. 70.
Эксперт
Елена Младова, репродуктолог, главный врач клиники REMEDI Clinic
Острый эндометрит

Острый эндометрит – воспалительный процесс в верхней слизистой оболочке матки, развивающийся обычно на 3-й день после инфицирования. Лечение посредством антибиотиков нужно начинать немедленно.
Симптомы острой формы заболевания, в отличие от хронического течения, выражены более ярко: присутствует температура, боли внизу живота, дурно пахнущие выделения и другие признаки.
Причиной заражения часто являются прерванная беременность, роды с осложнениями, манипуляции в матке без соблюдения соответствующих норм асептики и антисептики. Грибковые, бактериальные или вирусные возбудители проникают в матку из влагалища с током крови или через канал шейки матки, если есть благоприятные условия для прогрессирования патологии.
Такие обстоятельства возникают на фоне ослабленного иммунитета, гормонального дисбаланса вследствие беременности и родоразрешения. Поэтому послеродовой эндометрит – частое осложнение даже после естественных родов и особенно вследствие кесарева (встречается в 40% случаев).
Причины
Эндометрит – полиэтиологичная патология, которую могут спровоцировать как специфические факторы (вирусы, грибок, бактерии), так и неспецифические (ношение внутриматочной спирали и т. д.).
Острый послеродовой эндометрит часто развивается даже в европейских странах, что связано с ослаблением организма, особо восприимчивого к малейшей инфекции, микротравмами матки во время естественных родов, кесарева сечения.
Другие провоцирующие факторы:
- повреждение слизистой матки: выскабливания, аборты, миниаборты, неаккуратное спринцевание, зондирование, гистероскопия;
- сниженный иммунитет;
- проникновение в ослабленный организм болезнетворных агентов вследствие несоблюдения санитарных норм во время различных гинекологических манипуляций, неправильного использования влагалищных тампонов и т. д.;
- ношение внутриматочной спирали (признаки острого воспаления в этом случае могут быть особенно выраженными).
Симптомы
Возможные симптомы острой формы эндометрита следующие:
- температура (до 38-39° С);
- тянущие боли в области матки, иррадиирующие в крестец, и болезненность во время мочеиспускания;
- общая слабость;
- неприятно пахнущие влагалищные выделения, иногда с сукровицей или гнойно-серозного, гнойно-кровянистого характера;
- озноб;
- учащенный пульс.
Другие симптомы, например, увеличенная, болезненная матка, повышение СОЭ, обнаруживаются во время гинекологического осмотра и сдачи анализов.
Иногда симптомы острого эндометрита на начальной стадии отсутствуют и начинают проявляться только тогда, когда инфекция распространяется на гладкую мускулатуру матки.
При наличии данного комплекса признаков нельзя заниматься самолечением. Болезнь длится от 7-и до 10-и дней, а затем переходит в хроническую стадию, причем острые симптомы исчезают, но воспаление не спадает и может привести к гнойно-септическому процессу, особенно у пожилых женщин.
Степени
Острый эндометрит может протекать в очаговой (локальной) и диффузной форме, распространяясь на весь поверхностный слой эндометрия.
Инфекционный процесс от слизистой оболочки при отсутствии правильного лечения проникает в мышечный слой, поражение которого также классифицируется как диффузное или очаговое.
Данную степень патологии определяют как эндомиометрит. Также говорят о периметрите (воспалении серозной оболочки).
Самая тяжелая стадия – панметрит. Это распространение инфекции на все слои матки.
Другие осложнения: хроническая форма, параметрит (воспаление связок в области матки), перитонит, воспаление и закупорка вен малого таза, тазовый абсцесс, сепсис.
Самостоятельно определить степень распространения инфекции невозможно, особенно если отсутствуют характерные симптомы.
Виды
С точки зрения клинической картины эндометрит делится на острый, подострый, хронический, возникший после острой фазы, а также изначально хронический. Разновидностью острого эндометрита является подострая форма, которая имеет более сглаженные симптомы и длится 1-3 месяца и затем переходит (при неправильном лечении или его отсутствии) в хронику.
По этиологическому признаку эндометрит делят на вирусный, грибковый, микоплазменный, хламидиозный, паразитарный и саркоидоз эндометрия.
Отдельно выделяют послеродовой эндометрит, а также гнойно-катаральный, гнойный и катаральный эндометрит, которые могут развиться после родов. Определение «катаральный эндометрит» иногда используют как синоним хронического течения патологии.
Гнойно-катаральный процесс в матке особо опасен. Он проявляется вышеперечисленными симптомами и в виде скопления гноя в матке, например, после аборта, родов, и может привести к гнойно-септическим явлениям вплоть до бесплодия, необходимости удаления органа и даже летального исхода.
Связь с возможностью иметь детей
Острый эндометрит – препятствие для зачатия. Поскольку для болезни характерно изменение функционального выстилающего слоя матки, играющего решающую роль при закреплении плодного яйца, забеременеть во время острой формы невозможно.
А если даже проводится лечение и наблюдается улучшение состояния женщины, шансы на осеменение и успешное вынашивание все равно невелики. Поэтому половую жизнь во время терапии лучше не вести или использовать презервативы.
Но и это не гарантия от повторного инфицирования, травмирования воспаленной матки и беременности.
Если случайно при недолеченном эндометрите произойдет зачатие, зародыш не сможет плотно закрепиться в воспаленном слизистом слое матки и произойдет выкидыш.
Поэтому если у пациентки острый, подострый, гнойно-катаральный эндометрит, планировать зачатие можно не раньше, чем через 1 – 2 менструальных цикла после того, как применялось антибактериальное (противогрибковое, противовирусное) лечение и были полностью ликвидированы все клинические признаки патологии.
Лечение
Лечение эндометрита в основном медикаментозное и основано на данных диагностики.
Эффективно принимать именно те антибактериальные, противогрибковые, противовирусные препараты, которые воздействуют на конкретного возбудителя или их группу (это может быть «Амоксициллин», «Гентамицин», «Канамицин», «Линкомицин» и другие).
Назначаются также антибиотики широкого спектра воздействия или несколько препаратов (если не удалось определить точную причину болезни или присутствует сразу несколько факторов).
Из препаратов для борьбы с анаэробной микрофлорой рекомендован «Метронидазол». Лекарства можно вводить прямо в матку, чтобы усилить их эффект.
Для борьбы с интоксикацией эффективны солевые, белковые инъекции в вену.
Лечение острой фазы проводится обычно в стационаре, во избежание появления гнойно-септических явлений и других осложнений.
Запущенный гнойно-катаральный эндометрит иногда приходится лечить хирургическим путем.
Вспомогательная терапия
Лечение должно быть комплексным, включающим помимо этиотропных, средства для ослабления болевых симптомов и других проявлений, а также поливитаминных комплексов, антигистаминов, иммуномодуляторов, пробиотиков.
При стихании острых симптомов целесообразно дополнять лечение физиотерапевтическими процедурами, инфузионной терапией, гирудотерапией, общеукрепляющими процедурами.
Дома для снятия болевого синдрома и воспаления можно применять холодные компрессы на низ живота. Делать это нужно аккуратно, чтобы не вызвать простуды. Обернутый в полиэтилен и полотенце лед прикладывайте на 2 ч, затем делайте 30-минутный перерыв.
Народные методы лечения
Лечение эндометрита средствами нетрадиционной медицины может дать хороший результат, если исключены серьезные инфекции (например, возбудитель гонореи), против которых единственным действенным лекарством являются антибиотики. Так, послеродовой эндометрит на фоне медикаментозной терапии можно лечить настоями разных трав, принимаемых вовнутрь, а также ванночками и микроклизмами.
Рецепт №1. Мать-и-мачеховый настой
50 г сухой травы залейте 1 л кипятка и настаивайте 4 ч. Пить процеженным по нескольку раз в день по 1 ст. л. За счет дубильных компонентов мать-и-мачеха снимает воспаление и производит антибактериальный эффект.
Рецепт №2. Настой на крапивных листьях
1 ст. л. листьев растения залейте 1 л кипятка и настаивайте около 3-х ч. Пейте по 1 ст. л. за 30 минут до еды и перед сном (4-5 раз в день). Помимо противовоспалительного и антимикробного эффекта крапива улучшает обменные процессы и стимулирует сократительную функцию миометрия.
Рецепт №3. Черничный отвар
Также полезно пропить отвар из черники, обладающий кроме перечисленных свойств легким мочегонным действием (100 г высушенных ягод залить 1 л воды и прокипятить 10 минут; пить охлажденным по 100 мл трижды в день).
Для настоев рекомендованы: тысячелистник, зверобой, подорожник. Курс фитотерапии не должен превышать 1 месяца.
Спринцевания
Местное лечение с помощью спринцеваний показано в качестве вспомогательной терапии. Спринцеваться нужно с помощью стерильной аптечной груши. Делать манипуляцию нужно очень аккуратно, чтобы не повредить слизистую влагалища.
Для этой цели подойдет дубовый отвар с вяжущим и противовоспалительным эффектом. Он предупреждает травмирование тканей при воспалении.
Для приготовления 100 г мелко порубленной коры дуба залейте пол литром воды и на слабом огне прокипятите 20 минут. Процеженный отвар разбавьте еще 1 л кипяченой воды и применяйте в теплом виде.
Профилактика
Профилактика эндометритов включает обязательное посещение гинеколога дважды в год (поскольку признаки патологии на любой стадии могут отсутствовать), отказ от занятий сексом во время месячных, абортов и других провоцирующих факторов.
Эндометрит острый и хронический

Эндометрит – это воспалительное заболевание, которое поражает внутренний слой матки (эндометрий).
Эндометрит является широко распространенным гинекологическим заболеванием и в 90% случаев диагностируется у женщин репродуктивного возраста.
При воспалении слизистой оболочки матки инфекция неизбежно распространится на мышечный слой, поэтому целесообразнее говорить об эндомиометрите.
Симптомы эндометрита
Острый эндометрит
Острый эндометрит начинается с внезапного повышения температуры до фебрильных цифр (39,0 – 40,0 °C), ознобы чередуются с жаром, усиливается потливость, появляется признаки общего недомогания (слабость, отсутствие аппетита, утомляемость).
Характерны острые боли внизу живота или спазмы при наличии инородного тела: ВМС, остатки последа/плодного яйца.
Боли могут отдавать в поясницу и крестец.
Выделения из половых путей при остром течении заболевания обильные, серозно-гнойные или кровянистые, цвета «мясных помоев» с неприятным запахом.
При наличии остатков плодного яйца возможно выраженное кровотечение.
Хронический эндометрит
Клиническая картина хронического процесса смазана.
Больная предъявляет жалобы на постоянную субфебрильную температуру (37, 1 – 37,8 °C).
Для хронического эндометрита характерны постоянные ноющие боли внизу живота, иррадиирующие в крестец и поясничную область.
Также наблюдается нарушение менструального цикла (пред- и постменструальные кровянистые выделения, кровотечение в середине цикла), что связано с гормональными нарушениями, нарушениями трансформации неполноценного эндометрия, повышенной проницаемостью сосудов и патологией сократительной функции матки.
Хроническому процессу сопутствует слабость, быстрая утомляемость, нарушение психоэмоционального состояния.
Возможны боли во время полового акта (диспареуния) и дефекации. У 50% пациенток возникают проблемы с зачатием и вынашиванием беременности.
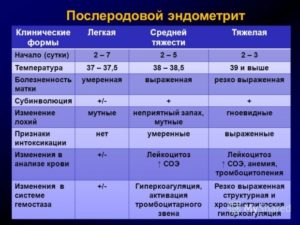
Послеродовый эндометрит
Послеродовый эндометрит развивается на 3 – 5 сутки после родов или кесарева сечения. Симптомы послеродового эндометрита такие же, как и признаки острой формы.
Лечение эндометрита
Лечение острой формы
Лечение больных с острым эндометритом и обострением хронического проводится в стационаре. Терапию назначает и контролирует ее эффективность врач-гинеколог.
В первую очередь прописываются антибиотики внутримышечно или внутривенно (в зависимости от тяжести заболевания). Антибиотикотерапия подбирается с учетом высеянного возбудителя эндометрита. Предпочтение отдается цефалоспоринам (кефзол, цефтриаксон, цефотаксим) и фторхинолонам (ципрофлоксацин, клиндамицин).
Нередко практикуется сочетанное назначение антибиотиков из разных групп. Кроме того, обязательно назначается метронидазол в таблетках или внутривенно (метрогил), который подавляет анаэробную флору.
На фоне антибиотиков с целью профилактики вагинального кандидоза и дисбактериоза кишечника используют противогрибковые препараты (пимафуцин, клотримазол, дифлюкан).
С целью дезинтоксикации и снижения температуры назначается инфузионная терапия (физ. раствор, раствор глюкозы внутривенно).
Дополнительно используются нестероидные противовоспалительные средства (индометацин, диклофенак в таблетках и свечах), которые обладают противовоспалительным и обезболивающим действием. Показан прием витаминов и коррекция иммунитета иммуномодулирующими препаратами (Тактивин, тималин).
Лечение продолжается 7-10 дней.
Лечение хронической формы
После купирования острого периода и при хроническом эндометрите вне обострения рекомендуется физиотерапия (УВЧ на низ живота, электрофорез с лидазой или медью и цинком по фазам менструального цикла, СМТ и прочее). Больным хроническим эндометритом назначается прием оральных гормональных контрацептивов (для восстановления менструального цикла) на 3 – 6 месяцев.
Хирургическое вмешательство (выскабливание полости матки) проводят при наличии остатков плодного яйца или частей плаценты, гематометры (застой крови в матке при «закрытой» шейке). В случае обнаружения синехий в матке их разделяют и иссекают во время гистероскопии.
Осложнения и прогноз
К возможным осложнениям эндометрита относятся:
- аднексит (распространение инфекции на придатки матки);
- параметрит;
- тромбофлебит вен малого таза и нижних конечностей;
- сепсис;
- нарушение менструального цикла;
- бесплодие;
- привычное невынашивание;
- синдром тазовых болей (постоянные ноющие боли внизу живота без видимых причин).
Прогноз при остром эндометрите благоприятный. При адекватном лечении и прохождении профилактических курсов беременность наступает в 90% случаев хронического эндометрита.
Эндометрит
Эндометрит — это воспалительный процесс во внутреннем слизистом слое матки – эндометрии. Может протекать остро или хронически, что накладывает отпечаток на симптоматику. Сопровождается болями, выделениями, нарушениями менструального цикла.
Первостепенное значение для диагностики острого эндометрита имеют данные гинекологического осмотра и результаты вагинальных мазков; хроническая форма заболевания подтверждается данными УЗИ и гистероскопии.
Лечение предусматривает антибактериальную, противовоспалительную терапию, физиореабилитацию.
Эндометрит часто сочетается с воспалением мышечного слоя матки – эндомиометрит. Эндометрий является внутренней функциональной оболочкой матки, меняющей свое строение на протяжении менструального цикла.
Каждый цикл он вырастает и созревает заново, готовясь к прикреплению оплодотворенной яйцеклетки, и отторгается, если беременность не наступает. В норме полость матки, выстланная эндометрием, надежно защищена от проникновения инфекции.
Но при определенных условиях инфекционные возбудители легко попадают в матку и вызывают воспалительную реакцию ее внутреннего слоя – эндометрит. По характеру течения выделяют острую и хроническую форму эндометрита.
Эндометрит
Эндометрит может вызываться различными возбудителями: бактериями, вирусами, грибками, паразитами, смешанной флорой. В зависимости от природы происхождения различают специфические эндометриты и неспецифические:
- К специфическим относят инфекционные (вирусные, хламидийные, бактериальные, протозойные, грибковые) и паразитарные эндометриты. Их могут вызывать такие возбудители, как вирусы простого герпеса, цитомегаловирусы, хламидии, микобактерии туберкулеза, токсоплазмы, микоплазмы, кандиды, лучистые грибки, гонококки и т. д.
- При неспецифическом характере эндометрита болезнетворная флора в матке не выявляется. Неспецифическая форма эндометрита может быть вызвана бактериальным вагинозом, ВИЧ-инфекцией, наличием внутриматочной спирали, приемом гормональных контрацептивов.
В развитии эндометрита имеет значение состояние иммунной, эндокринной, нервной систем, нередко отягощающих течение заболевания. Началу острого эндометрита часто предшествуют:
Неполное удаление остатков плодного яйца, плаценты, скопление жидкой крови и сгустков благоприятствуют развитию инфекции и острого воспалительного процесса внутренней поверхности матки.
Наиболее распространенным проявлением послеродовой инфекции является послеродовый эндометрит. Он встречается в 4%-20% случаев после естественного родоразрешения и в 40% — после операции кесарева сечения.
Это связано с гормональной и иммунной перестройкой в организме беременной, снижением общего иммунитета и устойчивости к инфекциям.
Хронический эндометрит
Хроническая форма эндометрита зачастую является последствием недолеченного острого эндометрита, возникшего после родов, аборта, внутриматочных манипуляций, вследствие наличия инородных тел матки.
В 80-90% случаев хронический эндометрит встречается среди женщин репродуктивного периода и имеет тенденцию к росту, что объясняется широкой распространенностью внутриматочной контрацепции, увеличением количества абортов, внутриматочных диагностических и лечебных процедур.
Хронический эндометрит стоит в ряду наиболее частых причин бесплодия, выкидышей, неудавшихся попыток экстракорпорального оплодотворения, осложненных беременностей, родов и послеродового периода.
Для выявления инфекционного агента при хронических эндометритах используется высокоточнаяй иммуноцитохимическая диагностика. Хроническая форма эндометрита часто имеет стертое клиническое течение без выраженных признаков микробной инфекции. Отмечается утолщение слизистой матки, серозный налет, геморрагии, фиброзные спайки, ведущие к нарушению нормального функционирования эндометрия.
Факторы риска
В возникновении эндометрита особую роль играет снижение барьерных механизмов защиты, препятствующих проникновению инфекции во внутренние половые органы. Это может вызываться следующими факторами:
- Родовыми травмами матери. Разрывы промежности, влагалища, шейки матки в родах способствуют проникновению инфекции в половые пути и ее восхождению в полость матки.
- Механическими, химическими, термическими факторами, повреждающими слизистую оболочку влагалища. Нарушение гигиены половых органов, частые спринцевания, применение вагинальных спермицидных средств и т. д. приводят к изменению нормальной микрофлоры влагалища и ее защитных свойств.
- Менструацией, родами, абортами. Выделение крови приводит к вымыванию секрета цервикального канала, ощелачиванию кислой среды влагалища и снижению его бактерицидных свойств. В этих условиях патогенные микроорганизмы беспрепятственно проникают из внешней среды и активно размножаются на раневой поверхности матки.
- Внутриматочными контрацептивами. Долгое время находящиеся в полости матки внутриматочные спирали становятся потенциальным источником воспаления, способствующим проникновению инфекции восходящим путем по нитям ВМС. Если возник эндометрит, то необходимо удаление ВМС.
- Использованием влагалищных тампонов. Впитывая кровянистые выделения, тампоны являются оптимальной средой для развития инфекции. Тампоны следует менять каждые 4-6 часов, не использовать их в ночное время, до или после менструации, в жарком климате. Нарушение правил использования тампонов может привести к развитию синдрома токсического шока.
- Общими факторами: хроническим стрессом, переутомлением и недостаточным соблюдением гигиены. Эти факторы это ослабляют организм и делают его подверженным риску инфицирования.
Острый эндометрит обычно развивается через 3-4 дня после инфицирования и проявляется повышением температуры, болями внизу живота, выделениями из половых путей с неприятным запахом, болезненным мочеиспусканием, учащением пульса, ознобом.
Особенно тяжелое и стремительное течение имеют острые эндометриты у пациенток, имеющих внутриматочные спирали. Поэтому первые же признаки острого эндометрита являются поводом для незамедлительного прохождения консультации гинеколога.
При гинекологическом обследовании определяется умеренно увеличенная и болезненная матка, сукровичные или серозно-гнойные выделения. Острая стадия длится от недели до десяти дней и при эффективной терапии заканчивается излечением, в противном случае – переходом в хронический эндометрит.
Хронический эндометрит
Тяжесть течения хронического эндометрита обусловлена глубиной и длительностью существования структурных изменений эндометрия.
Основными проявлениями хронического эндометрита служат нарушения менструального цикла (скудные или обильные месячные), маточные кровотечения, патологические серозно-гнойные или кровянистые выделения, ноющие боли в нижних отделах живота, болезненный половой акт. При двуручном гинекологическом исследовании выявляется незначительное уплотнение и увеличение матки в размерах.
Структурные изменения эндометрия при хроническом эндометрите могут вызывать образование и разрастание полипов и кист. Хронический эндометрит в 10% случаев является причиной бесплодия, в 60% — невынашивания беременности. В воспалительный процесс нередко вовлекается и мышечный слой матки – возникает миоэндометрит.
Эндометрий является важным функциональным слоем матки, отвечающим за обеспечение нормального течения беременности.
Воспалительные заболевания эндометрия – эндометриты — влекут за собой осложненное течение беременности: угрозу выкидыша, плацентарную недостаточность, послеродовые кровотечения.
Поэтому ведение беременности у женщины с перенесенным эндометритом должно осуществляться с повышенным вниманием.
Отдаленными последствиями перенесенного эндометрита служат спаечные процессы внутри матки (внутриматочные синехии), склерозирование полости матки, нарушенное течение менструального цикла, полипы и кисты эндометрия.
При эндометрите в воспалительный процесс могут вовлекаться яичники и трубы, развиваться перитонит, спайки кишечника и органов малого таза (спаечная болезнь).
Спаечная болезнь проявляется болями и часто приводит к бесплодию.
Диагностика острого эндометрита строится на сборе анамнеза заболевания, жалоб пациентки, симптомов, гинекологического осмотра, клинического анализа крови и бактериоскопического исследования мазков. Женщины с острой формой эндометрита лечатся стационарно, т. к. есть потенциальная опасность развития тяжелых септических осложнений (параметрита, пельвиоперитонита, перитонита).
При диагностике хронической формы эндометрита, кроме выяснения клинических симптомов и анамнеза заболевания, особая роль принадлежит проводимому с диагностической целью выскабливанию слизистой оболочки матки.
Гистологическое исследование измененного эндометрия позволяет подтвердить диагноз хронического эндометрита.
Важными диагностическими методами являются ультразвуковые (УЗИ) и эндоскопические (гистероскопия) исследования, позволяющие выявить структурные изменения эндометрия.
В острой фазе эндометрита больным показано лечение в стационаре с соблюдением постельного режима, психического и физического покоя, легкоусвояемой полноценной диеты, питьевого режима. Основу лекарственного лечения острого эндометрита составляют:
- Антибактериальная терапия. Подбирается с учетом чувствительности возбудителя (амоксициллин, ампициллин, клиндамицин, гентамицин, канамицин, линкомицин и др). При смешанной микробной флоре показано сочетание нескольких антибиотиков. Ввиду частого присоединения анаэробных возбудителей в схему лечения острого эндометрита включается метронидазол.
- Патогенетическая терапия. С целью снятия интоксикации показано внутривенное введение солевых и белковых растворов до 2-2,5 л в сутки. Целесообразно включение в схему лечения острого эндометрита поливитаминов, антигистаминных препаратов, иммуномодуляторов, пробиотиков, противогрибковых средств.
- Лечение физическими факторами. С болеутоляющей, противовоспалительной и гемостатической целью применяют холод на область живота (2 часа – холод, 30 минут – перерыв). При стихании острых симптомов назначаются физиопроцедуры, гирудотерапия (медицинские пиявки).
Терапия хронического эндометрита
В лечении хронического эндометрита современная гинекология применяет комплексный подход, включающий противомикробное, иммуномодулирующее, общеукрепляющее, физиотерапевтическое лечение. Лечение проводится поэтапно.
Первым шагом является устранение инфекционных агентов, затем следует курс, направленный на восстановление эндометрия. Обычно применяются антибиотики широкого спектра действия (спарфлоксацин, доксициклин и др.).
Восстановительный курс построен на сочетании гормональной (эстрадиол плюс прогестерон) и метаболической терапии (гемодериват крови телят, инозин, аскорбиновая кислота, витамин Е).
Лекарственные препараты можно вводить непосредственно в слизистую матки, что создает их повышенную концентрацию непосредственно в очаге воспаления и обеспечивает высокий лечебный эффект. Купирование маточных кровотечений проводится назначением гормонов или раствора аминокапроновой кислоты (внутривенно или внутриматочно).
Важное место в лечении хронического эндометрита отводится физиотерапии: УВЧ, электрофорезу меди, цинка, лидазы, йода, импульсной ультразвуковой терапии, магнитотерапии.
Физиотерапевтическое лечение уменьшает воспалительный отек эндометрия, активизирует кровообращение, стимулирует иммунологические реакции.
Больным с хроническим эндометритом показано курортотерапия (грязелечение, водолечение).
Эффективность лечения хронического эндометрита оценивают по следующим критериям:
- восстановление морфологической структуры эндометрия (по результатам УЗИ)
- восстановление менструального цикла.
- устранение инфекции
- исчезновение патологических симптомов (болей, кровотечений)
- восстановление детородной функции
Чтобы избежать возникновения эндометрита, необходимо не допускать абортов, соблюдать гигиенические мероприятия, особенно в менструальный период, проводить профилактику послеродовой и послеабортной инфекции, использовать барьерную контрацепцию (презервативы) с целью профилактики инфекций передающихся половым путем. Своевременное выявление бессимптомных инфекций и их лечение в большинстве случаев дает благоприятный прогноз в отношении последующих беременностей и родов.





